Бугорки на суставной поверхности большеберцовой кости
Заболеванием Осгуда-Шляттера называются патологические изменения в коленном суставе, которые сопровождаются деструкцией бугристости и ядра в большой берцовой кости. Они спровоцированы постоянными микротравмами либо перегрузками данных структур (в частности при усиленном росте). Такая болезнь обычно проходит в процессе взросления сама (по мере прекращения костного роста), но это не значит, что она не требует соответствующей терапии.

Что собой представляет
Болезнь Шляттера является асептическим повреждением ядра большой берцовой кости. Провоцирует его регулярное физическое напряжение в процессе интенсивного костного роста у подростка. Клинические проявления патологии – деструкция ткани кости и хряща. Без объективных факторов под надколенником формируется твердое на ощупь новообразование.
Формирование остеохондропатии бугристости большеберцовой кости обусловливается анатомическими особенностями человека. Постоянная нагрузка (приседы, прыжки, выпады) заставляют в усиленном режиме работать четырехглавые мышцы бедер. Они растягивают сухожилие, связывающее надколенник и сам квадрицепс. Области, в которых костные клетки интенсивно делятся, начинают отекать и воспаляться в микротрещинах, вследствие чего появляются боли.
Организм наращивает дополнительную ткань кости в целях восстановления целостности пораженного участка. Таким образом появляется болезненная шишка, являющаяся главным показателем рассматриваемого заболевания.

Причины
Главными факторами, которые провоцируют болезнь Осгуда-Шляттера, считаются:
- постоянный травматизм в структурах колена, формирующийся в период спортивных занятий;
- прямые повреждения в коленном суставе.
Регулярное напряжение в суставе существенно воздействует на сухожилия и ведет к сильному натяжению и разрывам. Вследствие этого колени болят и отекают, а в области бугристости большой берцовой кости нарушится кровоток.
Хронические воспаления неинфекционного происхождения в суставной сумке ведут к кровоизлияниям. Помимо того, у подростков все трубчатые кости имеют зоны роста в качестве непрочной ткани хряща. Он быстро травмируется, изнашивается, а на бугристости большой берцовой кости отмечаются изменения некротического характера. Иногда детский организм восполняет данный недостаток дополнительным ростом ткани, в этом участке образуется костное новообразование.
С высокой долей вероятности болезнь Осгуда-Шляттера способна проявиться:
- у подростков до 18-летнего возраста (в частности при интенсивных спортивных занятиях);
- у людей, которые профессионально занимаются спортом и перенесли какие-либо повреждения в коленном суставе.
Зачастую остеохондропатия бугристости в большеберцовой кости наблюдают у подростков, занимающихся спортом, сопряженным с постоянной перегрузкой, рывками, резким изменением направления движения и прыжками.
К факторам риска относят:
- Травматизм. Нередко патология проявляется после несильного повреждения.
- Возрастные показатели. Заболевание появляется в основном в подростковом возрасте с 11 до 14 лет. Болезнь Осгуда-Шляттера во взрослом возрасте проявляется остаточными явлениями — бугорками под коленом.
- Половая принадлежность. Болезнь чаще отмечается у мальчиков.
- Спорт. Патология в 5 раз чаще наблюдается у тех, кто активно занимается спортом.

Симптомы
Выраженность симптомов, если обнаружена травма Шляттера, у пациентов различна. Изначально у потерпевшего возникают жалобы на болевые ощущения в области колен. В основном они проявляются после физического напряжения, однако также возникают и в спокойном состоянии. Вероятность того, что дискомфорт вызван изменениями, которые характерны для заболевания Осгуда-Шляттера, повышается когда в анамнезе пациента были повреждения коленного сустава.
По прошествии времени боли начнут нарастать. В суставе образуется вызванная отечностью припухлость. Больному станет труднее осуществлять обычные движения и упражнения. Помимо того, во время болезни коленного сустава появляются такие признаки:
- напряжение в близлежащих мышцах (в частности бедра);
- постоянная отечность внизу либо вверху коленного сустава, которая появляется в утреннее время и после физической нагрузки;
- появляющийся в период перегрузки стреляющий острый дискомфорт внизу сустава колена.
Невзирая на наличие болезненных ощущений и отечности, которая характерна для воспаления в тканях, общее состояние не изменится. Кожный покров над суставом не покраснеет, температурные показатели будут в пределах нормы.
В процессе пальпации колена чувствуется сглаженность контуров большой берцовой кости. Сустав будет иметь плотноэластическую консистенцию, а сквозь отекшие ткани прощупывается твердое новообразование (шишка).
Болезнь Осгуда-Шляттера имеет хроническое протекание. В некоторых случаях она может протекать волнами либо сопровождаться обострениями. Продолжительность патологического процесса в основном не превышает 2 лет, а на момент окончания костного роста (приблизительно к 18 годам) симптоматика исчезнет.

Диагностика
Выявить Шляттера болезнь возможно, внимательно изучив жалобы пациента и его анамнез (присутствие прошлых повреждений коленного сустава, уровень физической активности). Чтобы уточнить диагноз, назначают такие методы диагностики:
- рентгенография (в 2 проекциях);
- УЗ-исследование;
- КТ и МРТ;
- денситометрия.
Отталкиваясь от рентгенографии, специалист способен установить сложность патологии и присвоить определяющую тяжесть болезни группу:
- Первая. Возрастная оссификация апофиза большой берцовой кости;
- Вторая. Замедленная возрастная оссификация апофиза большой берцовой кости;
- Третья. Наличие костного новообразования.
Проведение рентгенографии считается ключевой составляющей обследования, а другие методы будут вспомогательными (их назначают при надобности). Помимо того, больному рекомендовано провести определенные клинические анализы крови в целях исключения инфекционного происхождения болезни коленного сустава:
- общий;
- на С-реактивный белок;
- ПЦР-диагностика.
В целом обнаружить заболевание не составляет труда. Если присутствуют свойственные признаки и есть факторы риска, врач установит диагноз после осмотра подростка.

Лечение
Раньше бытовало мнение, что болезнь Осгуда-Шляттера в подростковом возрасте проходит сама и необходимость в терапии отсутствует. Но подобное отношение к рассматриваемому заболеванию чревато возникновением различных неблагоприятных последствий. Чтобы знать, как лечится болезнь, необходимо узнать рекомендации профильных специалистов.
После диагностики врач дате оценку степени тяжести патологии и составляет терапевтическую схему. Во многих ситуациях при заболевании Шляттера лечение ограничивается лишь консервативными методами. Когда же болезнь имеет осложнения, то проводится оперативное вмешательство.
Болезнь Шляттера в суставе колена нуждается в применении пациентом различных антивоспалительных препаратов. Наиболее популярными медикаментозными средствами считаются:
- Анестетики. Характеризуются антивоспалительным и отвлекающим эффектами, помогают ослабить болезненный дискомфорт.
- НПВС. Нестероидные антивоспалительные препараты (Анальгин, Диклофенка, Ибупрофен) характеризуются высоким противовоспалительным действием.
- Миорелаксанты (Мидокалм).
- Препараты кальция и витамин Д. Помогают укрепить опорно-двигательную систему и обеспечивают организм полезными минералами.

Схема подобного лечения болезни варьируется от показаний рентгенографии для каждой группы пациентов:
- Первая. Проводят магнитотерапию и УВЧ.
- Вторая. Назначают магнитотерапию и электрофорез с медикаментозными растворами лидокаина, кальция хлорида и никотиновой кислоты.
- Третья. Проводят электрофорез с гиалуронидазой либо калием йодидом, в дальнейшем назначают магнитотерапию и электрофорез с кальцием хлоридом и никотиновой кислотой.
Подобные физиопроцедуры могут быть дополнены прочими манипуляциями:
- компрессы с парафином;
- аппликации с озокеритом и целебными грязями;
- ударно-волновая терапия.

Лечебные гимнастические упражнения в процессе рассматриваемой болезни коленного сустава осуществляют для конкретной цели: посредством гимнастических упражнений необходимо растянуть квадрицепс и повысить эластичность в сухожилии. Благодаря этому удастся уменьшить интенсивность нагрузок на участок крепления сухожилия к кости и предотвратить возникновение нового разрыва и повреждения. Помимо этого, пациенту рекомендовано осуществлять определенный тренинг, который помогает стабилизировать состояние сустава целиком.
Основным назначением данной процедуры станет уменьшение болезненных ощущений, улучшение лимфо- и кровотока в поврежденном участке, ускорение реабилитационного периода.
До манипуляции оптимально принять душ либо провести специальные гимнастические упражнения. Это даст возможность разогреть мышечный скелет, приготовить сустав к активным действиям. Возможно обойтись без подготовки – умелые и плавные действия специалиста помогут приготовить обрабатываемый участок не хуже прочих методик.
С начальной стадии рассматриваемой болезни коленного сустава проделывается дренажный массаж, изначально поглаживаются, разминаются и растираются бедренные и икроножные мышцы, колено. Затем массируется зона наибольшей концентрации болевых ощущений через поглаживания, а в дальнейшем — проводятся растирания основанием ладони, пальцами. Когда болезненный дискомфорт стихнет, допустимо аккуратно разминать сустав пальцами, чередуя с поглаживаниями.
Крайне важно осуществлять контроль самочувствия пациента при процедуре во избежание боли. Массаж оптимально проводить в комплексе с физиотерапией. Длительность манипуляции составляет четверть часа.

При сложных формах остеохондропатии в коленном суставе, которая сопровождается образованием в бугристости большой берцовой кости костного новообразования, консервативные способы бывают нерезультативными. Поводом для операции станут определенные факторы:
- отсутствие эффективности прочих консервативных методов;
- длительное и прогрессирующее протекание патологического процесса;
- деструкция костных элементов от подлежащего апофиза;
- возрастные показатели более 14 лет.
Решение об осуществлении операции во всех случаях принимает врач, отталкиваясь от его потенциальных неблагоприятных последствий. Когда процедура неизбежна, то специалист обязан разработать план манипуляции. Основные задачи: наименьший травматизм и наибольший эффект.
Для лечения сложных проявлений болезни Осгуда-Шляттера проводятся следующие разновидности хирургического вмешательства:
- стимуляция бугристости по методу Beck либо Pease;
- установка трансплантатов, чтобы стимулировать остеорепарацию;
- перемещение мест крепления некоторых элементов апофиза;
- расширенная декортикация.
Выбор типа операции осуществляется в индивидуальном порядке для всех больных и варьируется от возрастных показателей и клинических признаков патологии.
В постоперационном периоде пациенту назначают курс лекарственного лечения и физиотерапевтические процедуры, которые направлены на ускорение регенерации тканей кости. В течение 4 недель больной носит стягивающую повязку либо бандаж.
По прошествии 15 суток после процедуры отмечается снижение болезненных ощущений. Реабилитационный курс по окончании операции преимущественно продолжается 4 месяца, а возвращение к активным спортивным занятиям допустимо спустя 6 месяцев после манипуляции.

Осложнения
Болезнь Шляттера нечасто провоцирует формирование неблагоприятных последствий. В определенных ситуациях в колене остается небольшая припухлость либо болевые ощущения хронического характера. Обычно они появляются после физического напряжения и лечится при помощи НПВС и физиопроцедур.
По окончании проведенной терапии в голени иногда остается костное новообразование. В основном оно не оказывает влияния на функциональность конечности и не доставляет неудобств в быту либо в процессе тренировки.
В период сложного протекания остеохондропатии в коленном суставе новообразование способно вызвать деформирование надколенника. У пациента формируется остеоартроз, а во время попыток встать на колено ощущается хронический дискомфорт. У части больных при таких изменениях дискомфорт формируется лишь в процессе смены климатических условий. Болезнь у взрослого изредка напоминает о себе изменениями остаточного характера — бугорками под коленной чашечкой.
Профилактические меры
Чтобы предотвратить болезнь Шляттера, нужно соблюдать определенные рекомендации:
- Уменьшить напряжение на колено.
- Вовремя осуществлять обследование и проводить соответствующую терапию повреждений.
- Обеспечить надлежащее питание ребенка и чередовать тренировки с отдыхом.
- При появлении первоначальных проявлений патологического процесса в колене требуется без промедлений обратиться к профильному специалисту.
Нужно помнить, что профилактические меры, своевременный визит к врачу, раннее выявление болезни и следование всем врачебным предписаниям станут залогом здоровья суставов и организма в целом.
Преимущественно, прогноз патологии положительный, однако у большинства костное новообразование под коленной чашечкой останется на всю жизнь.
Заболевание Осгуда-Шляттера считается полностью излечимым патологическим процессом, который зачастую формируется в подростковом возрасте. При возникновении первоначальной симптоматики рекомендовано обращаться к ортопеду. Он даст оценку тяжести изменений в суставе колена, отталкиваясь от данных рентгенографии, и подберет соответствующую консервативную терапию. Во многих случаях недуг пройдет сам по себе, а физиотерапия и лекарственное лечение устранят негативную симптоматику и вероятные осложнения.
Кости голени: большеберцовая и малоберцовая кости. Анатомия костей голени. Строение большеберцовой кости. Анатомия малоберцовой кости. Интересные факты.
В данной статье будет рассмотрена анатомия голени (большеберцовая и малоберцовая кости). Большеберцовая кость располагается медиально, а малоберцовая – латерально.
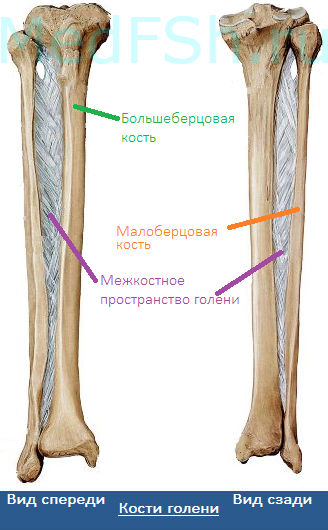
Между данными костями располагается межкостное пространство голени (spatium interosseum cruris). И большеберцовая, и малоберцовая кости – длинные трубчатые кости.
Строение большеберцовой кости
Проксимальный конец имеет:
- Медиальный и латеральный мыщелки (condylus medialis et lateralis) — образуют утолщения.
- Верхнюю суставную поверхность (facies articularis superior) — располагается в верхнем отделе обоих мыщелков, служит для соединения с бедренной костью.
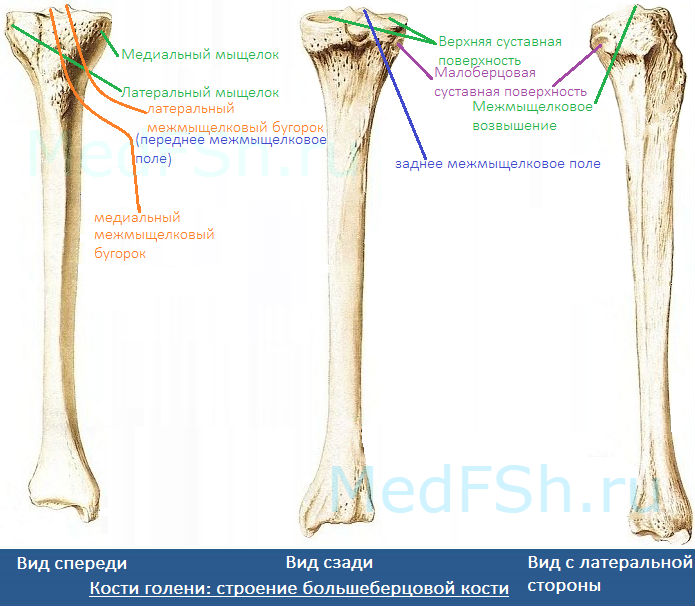
- Межмыщелковое возвышение (eminentia intercondylaris) — располагается сверху на мыщелках. Возвышение, в свою очередь, имеет:
- медиальный межмыщелковый бугорок (tuberculum intercondylare mediale),
- а также латеральный межмыщелковый бугорок (tuberculum intercondylare laterale). Данные бугорки служат для прикрепления крестообразных связок.
- Заднее межмыщелковое поле (area intercondylaris posterior) — находится сзади от медиального межмыщелкового бугорка.
- Переднее межмыщелковое поле (area intercondylare anterior) — располагается впереди латерального межмыщелкового бугорка.
- Малоберцовую суставную поверхность (facies articularis fibularis) – находится ниже латерального мыщелка.
- Медиальную (facies medialis)
- Латеральную (facies lateralis)
- Заднюю (facies posterior)
А также три края:
- Передний край (margo anterior) – самый острый относительно других краев. Верхний отдел данного края утолщается и образуется бугристость большеберцовой кости (tuberositas tibiae).
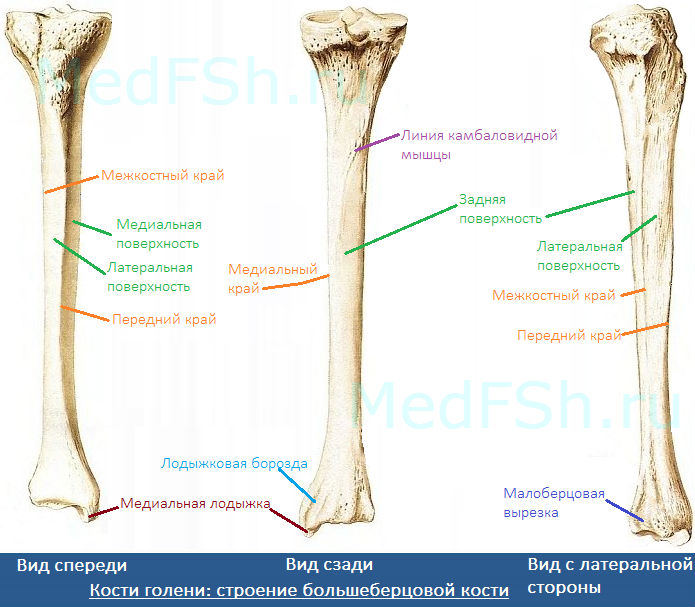
- Межкостный край (margo interosseus) — направляется латерально и ограничивает межкостное пространство.
- Медиальный край (margo medialis) – имеет закруглённую форму.
Тело большеберцовой кости также имеет:
- Линию камбаловидной мышцы (linea m. solei) – располагается в верхней части тела, на задней поверхности, располагается косо.
- Малоберцовую вырезку (incisura fibularis) – находится на латеральной стороне. К ней прилежит дистальный конец малоберцовой кости.
- Лодыжковую борозду (sulcus malleolaris) – располагается на задней поверхности в нижней части кости.
- Медиальную лодыжку (malleolus medialis) – уплощённой формы отросток. На ней можно увидеть суставную поверхность (facies articularis malleoli medialis).
Анатомия малоберцовой кости
Малоберцовая кость – тонкая, тело имеет три поверхности:
- Латеральную поверхность (facies posterior),
- Медиальную поверхность (facies medialis),
- Заднюю поверхность (facies lateralis).
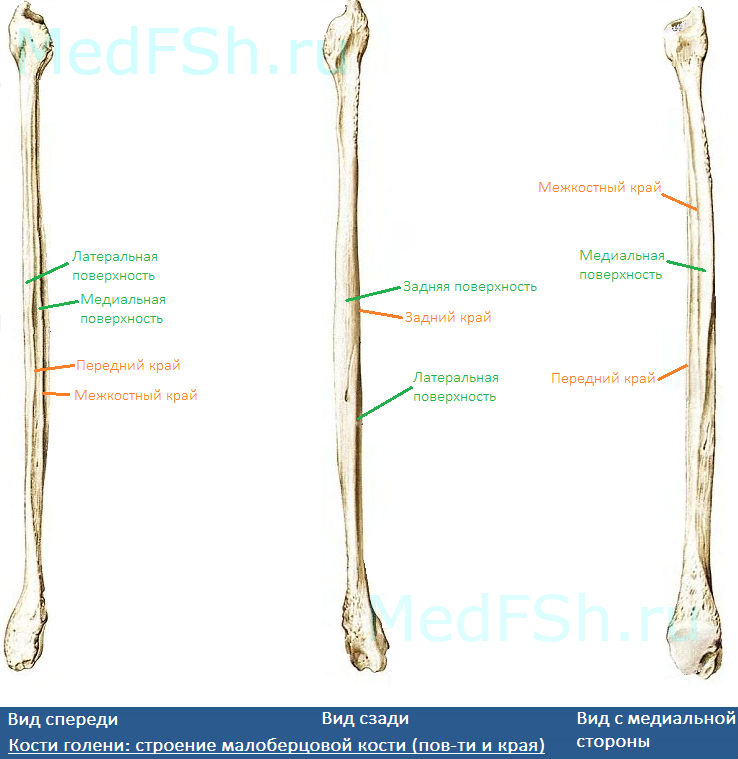
Данные поверхности отграничиваются друг от друга краями:
- Передним краем – самый острый,
- Межкостным краем,
- А также задним краем.
Проксимальный конец имеет:
- Головку малоберцовой кости (caput fibularis).
- Суставную поверхность малоберцовой кости (facies articularis capitis fibulae) – располагается на головке с медиальной стороны.
- Верхушку головки малоберцовой кости (apex capitis fibulae) – суженый конец головки.
- Шейку малоберцовой кости (collum fibulae) – продолжается в тело кости.
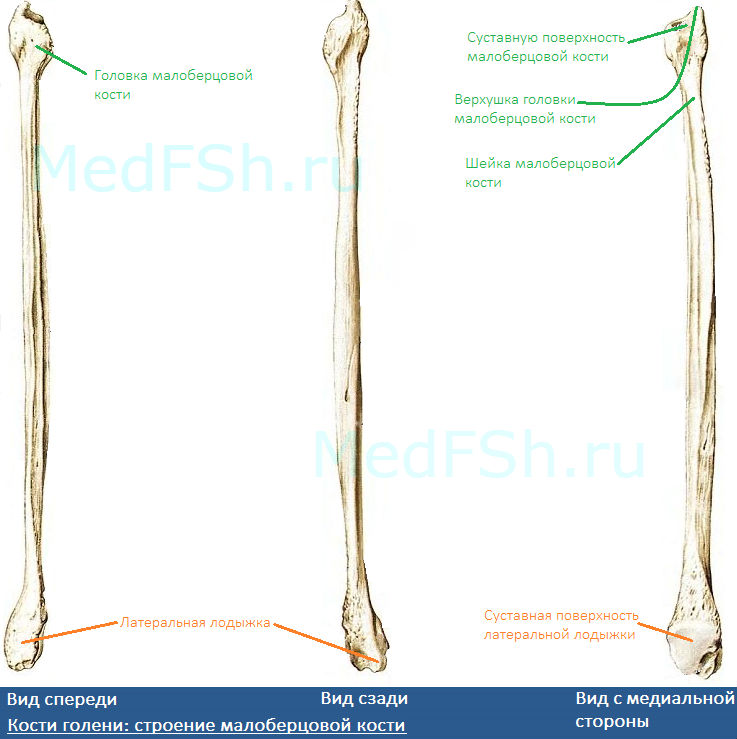
Дистальный конец имеет латеральную лодыжку (malleolus lateralis). На внутренней поверхности лодыжки находится суставная поверхность латеральной лодыжки (facies articularis malleoli lateralis) для соединения с костями стопы.
Интересные факты
Кости голени: малоберцовая и большеберцовая кости имеют интересные особенности:
Большеберцовая кость — самая прочная кость. Она может раздробится при нагрузке на данную кость в 4 тыс. кг! На втором месте находится бедренная кость. Малоберцовая не менее прочная, по некоторым данным может выдержать около 800 кг!
Переломы межмыщелкового возвышения большеберцовой кости в подавляющем большинстве случаев возникают вследствие непрямой травмы, а именно от воздействия силы, направленной сзади или спереди на проксимальный отдел согнутой голени, что в свою очередь приводит к натяжению крестообразных связок и последующему отрыву кости. Помимо этого перелом межмыщелкового возвышения также может быть вызван чрезмерным отведением, переразгибанием, приведением или ротацией.
Предварительные анатомические замечания
Коленный сустав – это в основном шарнирный механизм, где совершаются сгибательно-разгибательные движения, но в меньшем мере происходят также вращательные движения. Первый вид движений совершается между мыщелками бедра и менисками, расположенными на суставной поверхности большеберцовой кости, второй вид движений происходит между менисками и суставной поверхностью большеберцовой кости.
В отличие от формы мыщелков бедра, имеющих вид неправильных цилиндров, суставная поверхность проксимального эпифиза большеберцовой кости (так называемая головка большеберцовой кости) уплотнена и разделена небольшим гребнем на две половины – большую, соответственно наружному мыщелку бедра, и меньшую, соответственно внутреннему мыщелку бедра. Обе эти поверхности слегка наклонены друг к другу. Примерно посередине суставной поверхности большеберцовой кости, против межмыщелковой вырезки бедра располагается гребень, состоящий из двух бугорков: медиального и латерального. Впереди этого гребня располагается площадка, называемая передней межмыщелковой ямкой, позади бугорков имеется задняя межмыщелковая ямка. В этих ямках прикрепляются: спереди – передний рог внутреннего мениска, несколько кзади – нижний конец передней крестообразной связки, а еще дальше кзади – передний рог наружного мениска. В задней межмыщелковой ямке прикрепляются: задний рог наружного мениска, нижний конец задней крестообразной связки и задний рог внутреннего мениска. Из этого расположения внутрисуставных образований видно, что внутренний мениск является охватывающим, наружный мениск, имеющий большую кривизну – охватываемым.
От основания передней крестообразной связки отходят несколько внутренних волокон к внутреннему бугорку и несколько наружных к наружному мениску. От задней крестообразной связки несколько пучков переходит на наружный мениск. Крестообразные связки как бы прикрывают сверху бугорки. С наружным бугорком ни одна крестообразная связка не соединяется. От заднего рога наружного мениска несколько волокон отходит к наружному бугорку.
Высота и величина внутреннего и наружного бугорков могут в большой степени варьировать. Встречаются формы суставной поверхности большеберцовой кости, где бугорки межмыщелкового возвышения почти не выражены и вся суставная поверхность представляется почти плоской. Это наблюдается чаще всего при аномалиях развития коленного сустава и сочетается с другими проявлениями аномалий, например аплазией мыщелка бедра, врожденным вывихом надколенника, дискообразным мениском.
Страдают преимущественно люди пожилого возраста. Причины и обстоятельства перелома межмыщелкового возвышения большеберцовой кости следующие: падение с высоты, падение на улице, прыжок и падение с кузова автомобиля, вагона, трамвая, коляски и т. д., падение при выполнении спортивных упражнений, падение при игре в футбол, падение с велосипеда, мотоцикла, попадание под комбайн, удар по коленному суставу, прижатие, без определенной травмы (заболевание цингой).
Механизм травмы : падение на разогнутую в колене ногу, на согнутое колено, падение на подвернутую в коленном суставе ногу и удар, резкое отклонение голени при прыжке через препятствие, ноги растянулись шпагатом, удар по колену при игре в футбол, дверью вагона, взорвавшейся бочкой, прижатие кузовом, удар коленом о почву, падение с перевертыванием тела вокруг своей оси.
Прямой механизм травмы и непрямая травма встречались одинаково часто. Комбинированный механизм (отклонение голени + удар в момент падения) наблюдается более часто, чем изолированный прямой и непрямой.
У больных, у которых в анамнезе указывается падение на вытянутую ногу, на операции устанавливается отрыв передней крестообразной связки вместе с костной пластинкой (место прикрепления в межмыщелковой ямке).
В анатомической форме переломов как мыщелков большеберцовой кости, так и межмыщелкового возвышения наблюдается большое разнообразие в отношении как направления плоскостей перелома, их количества, так и типов смещений. Обращает на себя внимание то обстоятельство, что при комбинированных переломах межмыщелкового возвышения с переломами мыщелков только как исключение наблюдаются случаи, где площадь перелома составляет одно общее плато. В большей части места этих переломов разъединены участками неповрежденной костной ткани. Это является доказательством того, что приложение силы имеет место в разных участках, и характер действовавшей силы и ее направление являются разными.
С точки зрения формы переломов межмыщелкового возвышения можно привести следующую классификацию: отрывы костной пластинки в передней межмыщелковой ямке, выкол межмыщелкового возвышения в виде дугообразной линии у основания гребня, отрыв всего межмыщелкового возвышения со смещением, выкол у основания гребня + оскольчатый перелом бугорка, трещины бугорка, изолированные отрывы внутреннего бугорка, изолированные отрывы наружного бугорка, перелом всего межмыщелкового возвышения вместе с переломом метафиза большеберцовой кости, оскольчатый перелом межмыщелкового возвышения (уплощение его), последствия перелома межмыщелкового возвышения в виде отдельных свободных костных фрагментов.
Виды смещения отдельных элементов межмыщелкового возвышения следующие:
• без смещения, смещение кверху (всего межмыщелкового возвышения или бугорков);
• смещение оторванной костной пластинки из межмыщелковой ямки кверху;
• смещение вперед и кверху;
• смещение кверху и латерально;
• свободные тела в результате бывшего перелома сместились кверху;
• смещение фрагментов вперед;
• смещение фрагментов кзади;
• приподнятое переднего отдела межмыщелкового возвышения кверху в виде козырька с фиксацией заднего отдела к своему ложу;
• оседание книзу (компрессия).
Смещение с приподнятием переднего отдела оторванного межмыщелкового возвышения и сохранением связи с ложем в заднем отделе наиболее благоприятно в отношении сращения без оперативного вмешательства.
Жалобы больных при поступлении в клинику следующие: боли, припухлость сустава, ограничение движений, боли при движениях, в острых случаях невозможность двигать ногой.
Клиническая диагностика повреждения межмыщелкового возвышения в остром периоде после травмы затруднена, так как имеется ряд симптомов, характерных для внутрисуставных переломов коленного сустава вообще. При этих повреждениях рано появляется гемартроз. При пункции часто удается обнаружить капельки жира, что подтверждает наличие костного повреждения. У всех больных отмечаются сглаженность контуров, боли при движениях, невозможность приподнять разогнутую ногу кверху. Движения ограничены. При пальпации удается иногда определить болевую точку в переднем отделе сустава ниже надколенника. В случаях сочетанных переломов межмыщелкового возвышения с переломами мыщелков и смещением последних наблюдается деформация сустава в виде отклонения голени кнаружи или кнутри .
При комбинированных повреждениях мыщелков большеберцовой кости и межмыщелкового возвышения, показания для того или другого вида лечения определяются формой и особенностями перелома мыщелков (смещение, потеря конгруэнтности в суставе).
Основным видом лечения этих повреждений является консервативный метод. Применяется клеевое вытяжение с боковыми вправляющими тягами с небольшими грузами (2-2,5 кг). Длительность применения вытяжения в большинстве случаев – 4 недели, при более сложных повреждениях и значительных смещениях – 5 недель. Движения следует начинать с 8-10-го дня. После снятия вытяжения следует, как правило, применять лечебную гимнастику, массаж, тепловые процедуры.
Оперативное лечение перелома межмыщелкового возвышения большеберцовой кости заключается в подшивании костного фрагмента к ложу, фиксации костного фрагмента после вправления к ложу костным штифтом, удалении фрагмента. В послеоперационном периоде следует накладывать гипсовую шину на сроки 10-20 дней. Циркулярную гипсовую повязку применяют у тех больных, которым производили фиксацию фрагмента костным штифтом или пришивание нитями к ложу. После снятия циркулярной гипсовой повязки (сроки от 2 до 4 недель) применяют вытяжение и начинают разработку движений.
Напряжение четырехглавой мышцы бедра следует начинать еще во время фиксации шиной или повязкой. После прекращения вытяжения или снятия повязок и шин назначают массаж, активную гимнастику, тепловые процедуры, при тугоподвижности – механотерапию, некоторым больным рекомендуют грязелечение. Время начала ходьбы без опоры на костыли широко варьирует у разных больных и колеблется от 1 до 4 месяцев.
Добрый день, уважаемые любители анатомии. Мы продолжаем детально изучать нижнюю конечность. В прошлой статье мы изучили бедренную кость и надколенник. Бедренная кость является скелетом бедра, а надколенник — это важный компонент коленного сустава. Сейчас мы спускаемся ниже, к голени и изучим кости, которые её формируют.
Итак, голень (crus) — это часть свободной верхней конечности, которая располагается между бедром и стопой. Костную основу голени формируют две кости — большеберцовая (tibia) и малоберцовая (fibula) кости.
Большеберцовая кость (tibia)
Кажется, я уже рассказывал небольшую запоминалку, которая поможет вам навсегда перестать путать названия этих костей на латинском. Это связано с тайским боксом — я люблю этот спорт и довольно много времени посвятил ему.
Кстати, в этом боевом виде спорта голень часто поднимается и используется как щит для защиты туловища. В таком случае удары также приходятся на жесткий передний край большеберцовой кости.
Я могу говорить об этом очень долго, если меня не остановить — но нам пора вернуться к анатомии.
Большеберцовая кость, как и бедренная кость, состоит из трёх частей — верхнего и нижних концов (ещё из называют эпифизами), и тела, которое располагается между ними, которое ещё называют диафизом. Голубым цветом я выделил эпифизы, а желтым — диафиз:
На верхнем конце большеберцовой кости находятся крупные вогнутые площадки для сочленения с бедренной костью. Как мы знаем из предыдущего урока, в анатомии такие участки называются мыщелками.
Соответственно, большеберцовая кость имеет медиальный и латеральный мыщелки (condylus medialis/condylus lateralis). Между этими мыщелками располагается небольшой выступ, который называется межмыщелковое возвышение (eminentia intercondylaris). На этом рисунке мы видим сочленение большеберцовой и малоберцовой костей. Я выделил мыщелки большеберцовой кости голубым цветом, а межмыщелковое возвышение — жёлтым:
Если мы посмотрим на межмыщелковое возвышение сверху, мы увидим, что оно состоит из двух бугорков — медиального (tuberculum intercondylare mediae) и латерального (tuberculum intercondylare laterale). Кпереди от возвышения находится небольшая площадка, которая называется переднее межмыщелковое поле (area intercondylaris anterior), а кзади находится такая же площадка — заднее мыжмыщелковое поле (area intercondylaris posterior).
Эти два поля являются очень важными образованиями, потому что именно к ним прикрепляются мощные крестообразные связки, укрепляющие коленный сустав.
Для того, чтобы рассмотреть как следует все перечисленные анатомические образования, нам понадобится вид сверху. Я выделил следующие анатомические образования:
- Переднее межмыщелковое поле — красным;
- Заднее межмыщелковое поле — зелёным;
- Латеральный межмыщелковый бугорок — жёлтым;
- Медиальный межмыщелковый бугорок — голубым.
В целом мыщелки и межмыщелковое возвышение формируют верхнюю суставную поверхность (facies articularis superior). Верхней суставной поверхностью большеберцовая кость соединяется с бедренной костью. Существует ещё и нижняя суставная поверхность для соединения со стопой, о ней речь пойдёт немного позже.
Тело большеберцовой кости имеет трёхгранную форму, и, соответственно, три края и поверхности. Если мы смотрим на бедренную кость спереди, мы видим заострённый передний край (margo anterior). Это именно то место, о котором я рассказывал чуть выше, когда речь шла про тайский бокс. Передний край вы можете пропальпировать на голени — он очень хорошо пальпируется через кожу.
По мере приближения к верхнему эпифизу, передний край переходит в довольно крупную треугольная бугристость, которая называется бугристостью большеберцовой кости (tuberositas tibiae). Эта бугристость также легко обнаруживается при пальпации.
Соответственно, к переднему краю примыкают передние поверхность — медиальная (facies medialis) и латеральная (facies lateralis). Я выделил бугристость большеберцовой кости голубым, а передний край — жёлтым:
Латеральный край направлен в сторону малоберцовой кости, точнее, в сторону межкостного пространства между большеберцовой и малоберцовой костями, поэтому он называется межкостным краем (margo interosseus). Медиальный край (margo medialis) направлен в медиальную сторону, он значительно закруглён по сравнению с передним и латеральным краями.
Здесь нам очень поможет распил в моей любимой горизонтальной плоскости. Если вы уже изучили мышцы голени, вы можете попрактиковаться в их узнавании, если же нет — мы можем увидеть большеберцовую кость в необычном ракурсе. Цифрой 1 обозначена наша большеберцовая кость, и мы можем некоторые части.
Я выделил передний край зелёным, межкостный край — жёлтым, а медиальный — голубым:
Задняя поверхность большеберцовой кости (facies posterior) также представляет значительный интерес для нас. Если мы посмотрим на бедренную кость сзади, мы увидим плоскую поверхность, которую в верхней трети пересекает косая линия. Это линия камбаловидной мышцы (linea musculi solei). Об этой мышце и о других мышцах задней поверхности голени вы можете прочитать здесь. На этом рисунке я обвёл линию камбаловидной мышцы (вид сзади):
Без моего выделения:
Немного ниже и латеральнее этой линии находится питательное отверстие (foramen nutricium), которое ведёт под надкостницу, в каналы Фолькмана. Через эти каналы в кость заходят питающие сосуды и нервы. Я не смогу показать это на иллюстрации, но если у вас в руках окажется качественный препарат большеберцовой кости, вы сразу обнаружите это отверстие.
Нижний эпифиз большеберцовой кости сочленяется со стопой и с малоберцовой костью. На латеральной стороне эпифиза располагается небольшое углубление, которое называется малоберцовой вырезкой (incisura fibularis). Именно в этом участке к большеберцовой кости примыкает малоберцовая кость.
Медиальная часть нижнего эпифиза имеет вид короткого заострённого выступа. Это — медиальная лодыжка (malleolus medialis), которая, словно вилка, охватывает таранную кость стопы. Чуть кзади от неё находится лодыжковая борозда (sulcus malleolaris). Если мы посмотрим на большеберцовую кость снизу, мы увидим нижнюю суставную поверхность (facies articularis inferior) для сочленения с таранной костью.
На этом рисунке я обвёл красным медиальную лодыжку, а зелёным я закрасил лодыжковую борозду:
Без выделений цветом это выглядит так:
Малоберцовая кость (fibula)
Также, как и большеберцовая кость, малоберцовая кость имеет верхний эпифиз, нижний эпифиз и тело. Малоберцовая кость имеет меньше образований, поэтому запомнить её будет совсем нетрудно.
Верхний конец имеет заметное утолщение, которое похоже на острие копья. Широкая часть называется головкой малоберцовой кости (caput fibulae), а её заострённый конец называется верхушка головки малоберцовой кости (apex capitis fibulae). На медиальной части головки малоберцовой кости имеется суставная поверхность (facies articularis capitis fibulae) для сочленения с верхний эпифизом большеберцовой кости.
Как вы помните, в анатомии существует довольно много шеек. Любая шейка — это изящное сужение между двумя широкими образованиями или же от более широкой части к более узкой. Здесь также имеется шейка малоберцовой кости (collum fibulae), которая располагается между головкой и телом.
На этой иллюстрации мы смотрим на малоберцовую кость сзади и немного медиально. Мы видим головку малоберцовой кости (обведена жёлтым), верхушку головки (обведена голубым) и шейку (отмечена зелёным).
Тело малоберцовой кости отличается от тела большеберцовой кости. Выше середины здесь имеется три края — передний край (margo anterior), межкостный (margo interosseus) и латеральный (margo lateralis). Ниже середины появляется задний край (он ещё называется задним гребнем). Давайте посмотрим на малоберцовую кость с уже знакомого нам ракурса в горизонтальной плоскости, здесь распил чуть ниже середины:
Здесь мы сразу видим передний край (я выделил его жёлтым) и латеральный край (я выделил его голубым), с этими ребятами всё понятно. Но как определить, где медиальный край и где задний? И есть ли вообще задний на этом распиле?
Ответ, на самом деле, прост. Между большеберцовой и малоберцовой костями натягивается плотная соединительнотканная пластинка, которая называется межкостная перепонка голени (membrana interossea cruris). Место, к которому она прикрепляется на малоберцовой кости — это и есть медиальный, то есть межкостный край. Давайте сначала найдём её. А сделать это очень просто, ведь это структура, которая связывает эти две кости. На всём распиле мы видим только одну такую перемычку, вот она:
Соответственно, межкостный край — это место на малоберцовой кости, к которому она примыкает. Я выделил его зелёным, а оставшийся задний край — розовым:
Вот как эта мембрана выглядит в более привычном нам ракурсе:
Нижний конец малоберцовой кости формирует латеральную лодыжку (malleolus lateralis), которая выглядит как вытянутая шишка. Многие, смотря на малоберцовую кость, предполагают, что эта вытянутое крупное образование предназначено для сочленения с большеберцовой костью. На самом же деле, латеральная лодыжка сочленяется с таранной костью стопы. Сочленение с большеберцовой костью происходит значительно выше.
Я указал на участок сочленения с большеберцовой костью зелёной стрелкой, а участок сочленения с таранной костью стопы я обвёл красным кружком:
Читайте также:


