Бугристость большеберцовой кости википедия
Содержание
- 1 Остеохондропатия бугристости большеберцовой кости
- 1.1 Клиническая картина
- 1.2 Рентгенологическое обследование
- 1.3 Лечение
- 1.4 Прогноз
- 1.5 Возвращение к спорту
- 2 Читайте также
Остеохондропатия бугристости большеберцовой кости [ править | править код ]
Данное заболевание (болезнь Осгуда-Шлаттера ) впервые описано Осгудом (США) и Шлаттером (Швейцария) в 1903 г. В научной литературе заболевание известно как асептический некроз бугристости большеберцовой кости, апофизит большеберцовой кости, болезнь Лауба , болезнь Ланелонга-Осгуда-Шлаттера.
Встречают достаточно часто, поражает преимущественно мальчиков в возрасте 13-15 лет, крепкого телосложения, занимающихся спортом, нередко с двух сторон (на обеих ногах). В основе заболевания лежит нарушение процессов окостенения бугристости большеберцовой кости. Остеохондропатия часто развивается без видимой причины. Однако иногда удается установить связь с повторной травмой или повышенной функцией четырехглавой мышцы бедра (например, при занятиях спортом или балетом). У некоторых подростков изменения в бугристости большеберцовой кости сочетаются с таковыми в позвоночнике, характерными для остеохондропатий.
Над бугристостью большеберцовой кости возникают припухлость, отечность, утолщение и выбухание хряща, болезненность при пальпации, а также опоре на коленный сустав, в момент сгибания и выноса конечности кпереди. Движения в коленном суставе особенно болезненны после физической нагрузки.
При рентгенологической диагностике болезни Осгуда-Шлаттера необходимо иметь в виду множество вариантов нормальной оссификации апофиза большеберцовой кости. Чаще всего он окостеневает в виде хоботообразного отростка в возрасте 10-13 лет, но встречают варианты с добавочными мелкими ядрами окостенения. Слияние апофиза с метафизом происходит в возрасте 16-18 лет.
При остеохондропатии определяют неправильные, нечеткие контуры бугристости и ее фрагментацию на несколько секвестроподобных фрагментов.
При диагностике всегда следует учитывать несоответствие между значительным выбуханием бугристости при клиническом исследовании и почти нормальными размерами апофиза на рентгенограмме. Предпочтение необходимо отдавать клиническим данным.
Процесс протекает благоприятно и заканчивается восстановлением структуры апофиза. Функция коленного сустава при этом не страдает. Заболевание следует дифференцировать с инфрапателлярным бурситом, остеомиелитом, хрящевой опухолью.
Прежде всего требуется исключение всяких перегрузок и создание относительного покоя, вплоть до кратковременной иммобилизации. Лечение основано на физиотерапевтических методах (магнитотерапия, электрофорез с кальцием и новокаином, бальнеотерапия и грязелечение). Оперативное лечение, как правило, не применяют, за исключением единичных случаев отрыва бугристости при повышенной физической нагрузке. Отшнуровавшиеся в результате перенесенного заболевания болезненные костно-хрящевые тела также могут быть удалены хирургическим путем.
Спортсмены, подвергающиеся особому риску, - юные, в возрасте 13-18 лет, обоих полов, особенно занимающиеся беговыми видами спорта.
Вопрос о возможности допуска к занятиям спортом решают индивидуально. Абсолютно противопоказаны прыжковые упражнения и бег. При их использовании возможен отрыв бугристости вместе со связкой.
Остеохондропатия бугристости большеберцовой кости проходит самостоятельно. Для облегчения симптомов показаны прикладывание льда и растяжка четырехглавой мышцы, задней группы мышц бедра и мышц голени. Для обезболивания назначают НПВС, иногда необходимо изменение программы тренировок. В некоторых случаях для устранения воспаления и боли накладывают гипсовую повязку на 2—3 нед. В дополнение к описанному плану желательно укреплять заднюю группу мышц бедра и четырехглавую мышцу. При необходимости часто опираться коленом на твердую поверхность (например, в волейболе) бугристость большеберцовой кости защищают наколенником.
Остеохондропатия бугристости большеберцовой кости не связана со значительным риском деформируюшего остеоартроза. Есть сообщения о переломах бугристости на фоне остеохондропатии, но статистически достоверной связи между ними не выявлено. В связи с этим ограничение физической активности из-за остеохондропатии нецелесообразно.
Очень редко фрагменты бугристости не срастаются, и один из них, соприкасась со связкой надколенника, постоянно раздражает ее. В таких случаях можно порекомендовать иссечение фрагмента.
Единственное, что ограничивает физическую активность, — боль. Остеохондропатия бугристости большеберцовой кости проходит спонтанно,и занятия спортом усугубляют состояние больного.

Общие сведения
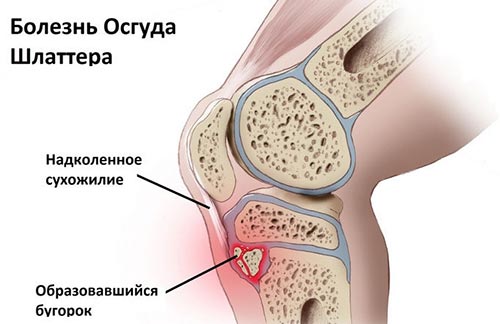
Болезнь Осгуда-Шлаттера – это специфическое заболевание опорно-двигательного аппарата, а именно коленных суставов, характеризующееся дистрофическим повреждением большеберцовой кости в области ее бугристости. Подобное асептическое разрушение костной ткани формируется на фоне ее постоянного или острого травмирования и обычно поражает лишь молодых людей на этапе интенсивного развития скелета.
Клинически болезнь проявляется припухлостью коленного сустава, образованием под ним своеобразного нароста (шишки) и болезненностью в его нижней части, возникающей при обычных физических нагрузках (бег, приседания и пр.) или даже без таковых.
Патогенез
Механизм возникновения и дальнейшего развития синдрома Осгуд-Шляттера напрямую связан с возрастом пациента и его физической активностью. Согласно статистическим данным в подавляющем большинстве случаев врачи диагностируют болезнь Шляттера у детей и подростков в возрастной категории от 10-ти до 18-ти лет, при этом занимающиеся спортом молодые люди страдают от нее в 5 раз чаще, чем их сверстники, ведущие пассивный образ жизни. Той же причиной более интенсивных физических нагрузок объясняется тот факт, что данная остеохондропатия в основном поражает мальчиков.
Как известно в формировании коленного сустава человека участвуют две крупные кости – бедренная (выше колена) и большеберцовая (ниже колена). В верхней части последней из них имеется особый участок (бугристость), к которому посредством сухожилия крепится четырехглавая бедренная мышца. Именно эта часть кости в детском и юношеском возрасте отвечает за ее рост и потому особо подвержена различным травмам и повреждениям. Во время активных физических нагрузок на коленный сустав в некоторых случаях приходится большая нагрузка и происходит перенапряжение четырехглавой мышцы, что приводит к растяжению или надрыву сухожилия и возникновению дефицита кровоснабжения в этой области. Вследствие такого травматического влияния и снижения питания района бугристости большеберцовой кости в ней развиваются постепенные некротические изменения, вплоть до отмирания отдельных частей ее ядра.

Кроме того любая травма коленного сустава или постоянное ударное воздействие на его костно-мышечную структуру (например, прыжки) может стать причиной трещин и микропереломов бугристости большеберцовой кости, которые растущий организм пытается быстро компенсировать нарастанием новой соединительной ткани. В результате этого у человека и появляется типичный для остеохондропатии Осгуд-Шляттера костный нарост (шишка), образующийся чуть ниже колена. В подобный патологический процесс обычно вовлечена одна нога, однако возможно и двустороннее поражение нижних конечностей.
Классификация
В ортопедической среде данную патологию принято классифицировать по степени ее тяжести и выраженности наблюдаемой внешней и внутренней симптоматики. Относительно этого выделяют три степени болезни Шляттера, а именно:
- начальная – визуальные проявления в форме шишкообразного нароста под коленом отсутствуют или минимальные, болевые ощущения в районе коленного сустава эпизодические, слабовыраженные и возникают в основном в момент физической нагрузки на ногу;
- нарастание симптоматики – появляется отечность мягких тканей вокруг пораженного колена, непосредственно под ним зрительно различимой становится шишка, болевой синдром проявляется в период нагрузок на ногу и в течение некоторого периода времени после них;
- хроническая – под коленом отчетливо видно шишкообразное образование, которое чаще всего окружено отеком, дискомфорт и боль в суставе носит устойчивый характер и отмечается даже в состоянии покоя.
Причины
Выделяют две основные связанные с физической активностью первопричины развития болезни Осгуда-Шлаттера у подростков и детей:
- непосредственные травмы тканей коленного сустава (подвывихи и вывихи, растяжения, ушибы, переломы);
- систематические микротравмы (внешние и внутренние) коленного сустава, которые возникают вследствие интенсивных занятий спортом или прочих видов деятельности, сопряженных с чрезмерными физическими нагрузками на нижние конечности.
Факторами наибольшего риска возникновения болезни Шляттера у подростков и детей считают:
- футбол, баскетбол, гандбол, хоккей, волейбол, большой теннис;
- легкую и тяжелую атлетику, акробатику, гимнастику;
- дзюдо, кикбоксинг, самбо;
- лыжный спорт, спортивный туризм, фигурное катание, велоспорт;
- балет, спортивные и бальные танцы.
Симптомы болезни Осгуд-Шлаттера
Выраженность негативных проявлений данной патологии у различных пациентов может отличаться в зависимости от характера полученных травм, степени физической активности и персональных особенностей организма.
Вначале развития заболевания больной начинает испытывать невнятные болевые ощущения в области колена, которые обычно появляются после или в процессе физических нагрузок на пораженную конечность. Как правило, подобная боль еще не ассоциируется с внутренним патологическим процессом и потому в этом периоде обращений к врачу достаточно мало.
С течением времени болевые симптомы начинают нарастать, локализуются в одном месте и могут проявляться не только при физической активности, но и в состоянии покоя. Вместе с тем вокруг пострадавшего колена появляются обусловленные отеками припухлости, а чуть ниже него возникает шишкообразный нарост. В этом периоде болезни пациенту (в особенности спортсмену) все сложнее становится выполнять обычные для него упражнения, а иногда и естественные движения ногой. Наибольшая интенсивность болевого синдрома отмечается в положении тела – стоя на коленях.

Помимо этого, у больного могут возникать и другие симптомы негативного характера:
При самостоятельной пальпации пострадавшего колена ощущаются точки болезненности, а также сглаженность контуров большеберцовой кости. Фактура коленного сустава осязается как плотно-эластическая, а под отечными мягкими тканями прощупывается твердое шишкообразное образование. Общее самочувствие пациента, несмотря на сопровождающие его болевые ощущения и патологические процессы в колене, существенно не изменяется. Кожные покровы над пораженным суставом не краснеют, температурные показатели остаются в норме.
В большинстве клинических случаев данное заболевание протекает в размеренной хронической форме, однако иногда может наблюдаться его волнообразное течение с периодами внезапного обострения и относительного спокойствия. Без вмешательства врача и при продолжении физических нагрузок негативная симптоматика способна сохраняться на протяжении многих месяцев и усугубляться на фоне дальнейшего механического повреждения коленного сустава. Тем не менее, проявления болезни постепенно исчезают самостоятельно в течение 1-2-х лет, а ко времени окончания срока роста костной ткани (приблизительно к 17-19 годам) обычно самоустраняются. Перед тем как лечить Осгуд-Шляттера следует всесторонне и в индивидуальном порядке оценить необходимость проведения подобной терапии, так как в некоторых случаях она может быть нецелесообразной.
Анализы и диагностика
В целом заподозрить развитие болезни Шляттера врачу позволяет комплексность наличествующих у пациента клинических проявлений и типичная для данного заболевания локализация патологического процесса. Немаловажную роль в правильной диагностике также играет половая принадлежность и возраст пациента, поскольку взрослые люди, как правило, не подвергаются такого вида повреждениям. Даже благодаря простому визуальному осмотру и обычному сбору анамнеза в отношении предшествующих травм или перегрузок коленного сустава опытный ортопед-травматолог способен поставить верный диагноз, однако нелишним будет его подтверждение с помощью некоторых аппаратных методов диагностики.
Решающим фактором в вынесении однозначного диагноза болезнь Осгуда-Шлаттера у детей и подростков была и остается рентгенография, которую с целью повышения информативности течения патологии лучше всего проводить в динамике. Для исключения прочих ортопедических заболеваний подобное обследование пораженного коленного сустава необходимо осуществлять в двух проекциях, а именно в боковой и прямой.
В начальной фазе развития заболевания на рентгенологических снимках отмечается уплощение бугристости большеберцовой кости в ее мягкой части и подъем нижнего края просветления, отвечающего расположенной в передней доле коленного сустава жировой ткани. Последнее несоответствие норме вызвано увеличением размера поднадколенниковой сумки, происходящее вследствие ее асептического воспаления. Какие-либо видимые изменения в самом ядре окостенения на этом этапе болезни Шляттера чаще всего отсутствуют.

Рентгенография коленного сустава при болезни Осгуда-Шлаттера
В некоторых нетипичных случаях может понадобиться назначение МРТ, КТ и/или УЗИ проблемного колена и прилегающих тканей, позволяющие уточнить предполагаемый диагноз. Также возможно применение такой методики как денситометрия, которая предоставит исчерпывающие данные о структурном состоянии исследуемых костей. Другие методы лабораторной диагностики, включая ПЦР-исследования и анализы крови на ревматоидный фактор и С-реактивный белок, проводятся в целях исключения возможной инфекционной природы проблем с коленным суставом (в основном неспецифического и специфического артрита).
Дифференциальную диагностику синдрома Осгуда-Шлаттера в обязательном порядке следует проводить с любыми переломами в области коленного сустава, туберкулезом кости, тендинитом надколенника, остеомиелитом, инфрапателлярным бурситом, болезнью Синдинга-Ларсена-Иогансона и опухолевыми новообразованиями.
Лечение болезни Шляттера
В ходе естественного взросления организма и прекращения роста костей патологический процесс в коленном суставе самостоятельно сходит на нет и потому целесообразность лечения болезни Осгуда-Шлаттера у подростков и детей должно рассматриваться врачом в индивидуальном порядке, в особенности касательно медикаментозной терапии и хирургического вмешательства. В подавляющем большинстве случаев данный вид остеохондропатии поддается консервативному лечению в амбулаторных условиях с применением стандартных физиотерапевтических процедур и привлечением минимального количества лекарственных препаратов.
В первую очередь лечение болезни Шляттера коленного сустава у подростков и детей требует от самих пациентов и их родителей выполнения следующих обязательных условий:
- в полном объеме отказаться от предшествующих возникновению заболевания физических нагрузок на нижние конечности (спорт, танцы и пр.);
- обеспечить поврежденной ноге (или двум) щадящий режим, ограничивающий подвижность пораженного коленного сустава (меньше двигаться без острой на то необходимости);
- соблюдать все прочие предписания лечащего врача (ношение фиксирующего наколенника, применение компрессов, выдерживание диеты и пр.).
При легком течении заболевания лечение Осгуд-Шляттера может ограничиться лишь местными противовоспалительными и обезболивающими лечебными средствами (кремы, мази и пр.), а также физиотерапевтическими процедурами. В случае сильного болевого синдрома его купируют с помощью препаратов из группы НПВС. Более серьезные повреждения коленного сустава могут потребовать хирургического вмешательства (применяется крайне редко).
Остеохондропатия бугристости большеберцовой кости (Болезнь Осгуда-Шлаттера) – патология костной системы, в основе которой лежит деструкция зоны роста большеберцовой кости с развитием хондроза коленного сустава. Болезнь впервые описана американскими учеными Осгудом и Шляттером (Шлаттером) в 1903 году.
Абсолютное большинство случаев зарегистрировано среди мальчиков-подростков в возрасте 11-17 лет, занимающихся спортом. Девочки, а также взрослые люди болеют крайне редко.
Причины возникновения болезни Осгуда-Шляттера
Остеохондропатия бугристости большеберцовой кости возникает без видимых причин. Считается, что в ее формировании играют роль генетически детерминированные особенности строения костной и хрящевой ткани. К числу предрасполагающих факторов относится:
- мужской пол – как уже говорилось, большинство случаев болезни Шляттера выявлено у мальчиков.
- возраст – пик заболеваемости приходится на промежуток 11-14 лет, хотя болезнь может дебютировать и в более старшем возрасте (до 17-18 лет). Болезнь Осгуда-Шлаттера у совершеннолетних взрослых пациентов протекает в виде последствий патологии, возникшей в детские годы.
- наличие физической нагрузки – патология развивается у детей, активно занимающихся спортом. В группу риска входят подростки, отдающие предпочтение бегу, футболу, боевым искусствам, тяжелой атлетике.
- патологическая подвижность сустава, связанная с врожденной несостоятельностью связочного аппарата – слабые связки способствуют усилению нагрузки на суставные поверхности, что приводит к деструкции последних.
- Инфекционные, посттравматические и другие разновидности артритов – воспалительный процесс нарушает структуру тканей, делая их более уязвимыми для физического воздействия.
Все приведенные воздействия повышают вероятность болезни Шляттера, однако не гарантируют ее появление. Известны ситуации, когда ребенок, подвергшийся воздействию нескольких предрасполагающих факторов, избегал развития патологии. В то же время ее симптомы появлялись у детей, не имеющих негативного влияния на колени.
Симптомы болезни Осгуда-Шлаттера коленного сустава
Болезнь Осгуда-Шлаттера проявляется рядом специфических симптомов:
- припухлость и отек большеберцовой бугристости,
- местная гиперемия (покраснение, связанное с усиленным притоком крови),
- локальная гипертермия (кожа над очагом горячая на ощупь),
- выбухание хряща, различимое визуально,
- болезненность при пальпации колена,
- болезненность при ходьбе, в момент сгибания пораженной конечности и выноса ее вперед.
Рентгенологические признаки патологии неявные и неспецифические. Диагностика затруднена наличием большого количества вариантов оссификации апофиза, которая может протекать по-разному даже на конечностях одного человека.
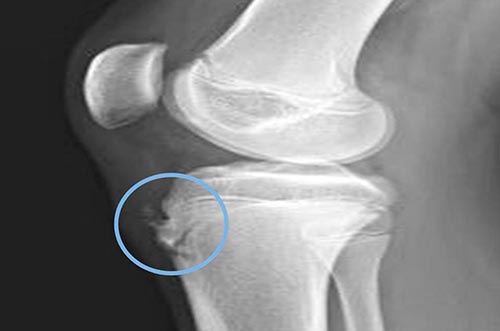
При оценке рентгеновского снимка врач ориентирует на разницу в степени выбухания хряща и его величиной на полученном изображении. В результатах лабораторного исследования присутствуют неспецифические симптомы воспаления: увеличение СОЭ, умеренный лейкоцитоз, сдвиг формулы влево (увеличение процента молодых форм нейтрофилов в крови).
Болезнь Шляттера у подростков диагностируется на основании комплекса исследований: рентген, лабораторные анализы, анамнез, клинические проявления и жалобы.
Наиболее информативным методом диагностики является компьютерная томография. Послойные снимки позволяют с высокой степенью достоверности выявить изменения, соответствующие болезни Осгуда. Методика является дорогостоящей, поэтому ее назначение всем пациентам не представляется возможным.
Рассматриваемое заболевание следует дифференцировать с хондромаляцией надколенника. Основные различия этих процессов приведены в таблице:
| Критерий | Хондромаляция надколенника | Болезнь Осгуда-Шлаттера |
| Возраст начала заболевания | Подростковый или ранний юношеский | Подростковый, чаще встречается при атлетическом телосложении |
| Соотношение полов | Более распространено среди девочек | Более распространено среди мальчиков |
| Жалобы | Постепенно нарастающая боль в области колена. Больному трудно подниматься по лестнице, он вынужден сидеть с вытянутыми ногами. | Боль, локализуется в области бугристости большой берцовой кости и усиливается при нагрузке. |
| Объективные данные | При надавливании, ярко выраженная боль в области надколенника. Ощущение слабости четырехглавой мышцы бедра. Блокада сустава. | Боль и припухлость в месте соединения сухожилия четырехглавой мышцы с бедром. |
| Рентгенография суставов | , | На рентгенограмме видны отек мягких тканей, утолщение хряща, покрывающего бугристость спереди, фрагментация бугристости. |
Лечение болезни Шляттера
Легкие степени синдрома Шляттера, не приводящие к нарушению функции ноги, не требуют значительного медицинского вмешательства. В основе лечения здесь лежит максимальная иммобилизация конечности и временный отказ от нагрузок.
Если патология протекает тяжело, больной должен получать соответствующую медикаментозную терапию, физиолечение, массаж, заниматься лечебной физкультурой. В редких случаях возникает необходимость производить лечение болезни хирургическим путем.
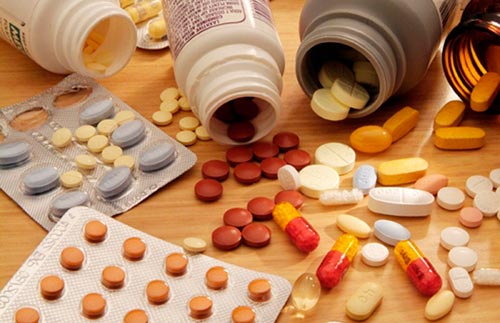
Болезнь Шляттера коленного сустава требует назначения пациенту местных и системных противовоспалительных средств. В качестве препаратов локального действия применяются: фастум-гель, финалгон. Средства обладают противовоспалительным и отвлекающим действием, способствуют ослаблению болевого синдрома.
Системно больному назначают средства из группы НПВП. Препараты выбора – индаметацин, ибупрофен, парацетамол. Указанные средства обладают наибольшей противовоспалительной активностью. Использование столь распространенных средств, как анальгин и кеторол, необоснованно. Они способствуют ослаблению болевого синдрома, однако на воспалительный процесс воздействуют слабо.
- магнитотерапия – воздействие на пораженный участок переменным или бегущим магнитным полем,
- УВЧ – терапия с помощью высокочастотного магнитного поля,
- электрофорез – введение противовоспалительных средств непосредственно в очаг патологии с помощью слабого электрического тока,
- ударно-волновая терапия – лечебные эффекты достигаются за счет воздействия на коленный сустав акустической волны.
Физиотерапия позволяет уменьшить или полностью купировать болевой синдром, стимулировать кровообращение в очаге патологии, сократить сроки болезни. Необходимо помнить, что воздействие с помощью физических факторов при рассматриваемом заболевании играет вспомогательную роль.
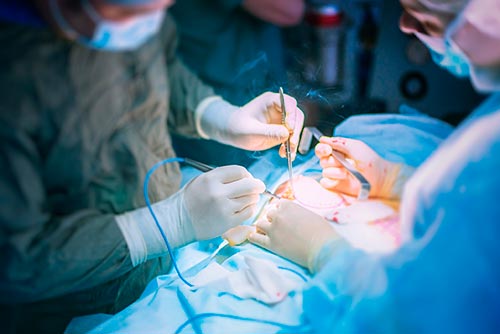
Если синдром Осгуд-Шляттера не поддается консервативной терапии, лечение проводят с помощью операции. Показанием к вмешательству служит длительное, не менее 2-х лет, малоэффективное медикаментозное лечение, существенное нарушение функции ног, стойкий болевой синдром, прогрессирующая остеохондропатия бугристости большеберцовой кости.
Операция проходит в условиях чистой операционной. Используется эпидуральная анестезия или общий наркоз. Техника вмешательства заключается в отсечении связки надколенника, выскабливании очага дистрофии с последующим пришиванием пересеченной связки чуть ниже бугристости. Оссифицированные участки гипертрофии удалению не подлежат.
Восстановление после операции обычно занимает 2-3 месяца. На начальных этапах конечность иммобилизируется, позднее больной активно разрабатывает ее с помощью лечебной физкультуры и массажа. Слишком ранняя активизация может привести к несостоятельности швов и необходимости ревизии послеоперационной раны.
В начале лечения, независимо от его методов, больное колено максимально иммобилизируют. После операции применяется гипсовая лонгета или ортез. При выборе консервативного способа воздействия допустимо кинезиотейпирование – обклеивание пораженного участка хлопковой липкой лентой по ходу мышечных тяжей.
Тейпирование – прекрасная альтернатива ортезам и гипсовой лонгете. Ограничивая движения в суставе, тейп не приводит к поражениям кожи, он легок в ношении и не причиняет дискомфорта. К сожалению, метод недостаточно эффективен для послеоперационной фиксации колена.
По мере выздоровления инструктор ЛФК подбирает упражнения, позволяющие плавно включить больную ногу в работу. В тренировочную схему обычно включают такие виды тренировок, как:
- пассивное разгибание,
- сгибание и разгибание,
- сгибание лежа на животе,
- приседания у стены,
- упражнения со жгутом.
Самостоятельно подбирать схему занятий недопустимо. Этим должен заниматься инструктор совместно с лечащим врачом.
Говоря о том, как лечить развившуюся болезнь Осгуд-Шляттера, нельзя не упомянуть массаж. Корректное воздействие на колено и мышцы ноги позволяет избежать развития контрактур в период иммобилизации, а также быстрее вернуться к активной жизни на заключительных этапах восстановительного периода. Массаж стимулирует микроциркуляцию, предотвращает мышечные спазмы, ускоряет регенерацию тканей.
Лечение народными средствами

Лечение народными средствами может применяться в качестве вспомогательного метода. Эффективность подобных способов терапии не доказана, поэтому вся ответственность за последствия ложится на самого пациента. При хондропатиях целители рекомендуют применять следующие рецепты:
- настойка из корня лопуха: высушенный корень измельчают до порошкообразного состояния, смешивают с медом в соотношении 1:1 и погружают в стакан водки. Средство настаивают неделю, после чего пьют по 1 ложке трижды за сутки.
- Каланхоэ: растение измельчают до кашицеобразного вида, после чего заливают водкой так, чтобы весь состав был закрыт. Смесь настаивают 2-3 дня, после втирают в пораженные суставы.
- Бодяга: сырье промывают, высушивают и перетирают в порошок. Последний смешивают с растительным маслом так, чтобы получилась мазь густой консистенции. Средством растирают суставы 1 раз за сутки.
Некоторые народные рецепты могут быть противопоказаны отдельным категориям больных. Перед началом терапии следует получить консультацию лечащего врача.
Последствия и возможные осложнения
Отсроченные последствия и осложнения болезни встречаются редко. Как правило, подобное происходит при длительном отсутствии лечения. Костная ткань может подвергнуться органическим изменениям, что приведет к нарушению функции коленного сустава.
Мужчины призывного возраста редко страдают рассматриваемой патологией. К этому моменту ее проявления сходят на нет. Однако если подобное все же происходит, молодой человек получает отсрочку от военной службы длительностью 1 год. Это необходимо для полного залечивания дефекта.
В целом, болезнь не представляет опасности для жизни и здоровья в долгосрочной перспективе. Случаи стойких нарушений функции сустава единичны и в основном обусловлены отсутствием лечения. Несмотря на это, к патологии следует отнестись серьезно. Максимально быстро вернуться к полноценной жизни можно только при своевременном посещении врача и начале терапии.
Большеберцовая кость — это большая, сильнейшая из двух нижних костей ноги. Она образует коленный сустав с бедром, голеностопный сустав с малоберцовой костью и предплюсной. Многие мощные мышцы, которые двигают стопы и голени прикрепляются к большеберцовой кости. Опора, движение большеберцовой кости имеет важное значение для многих видов деятельности, выполняемых ногами, в том числе стояние, ходьба, бег, прыжки, а также поддержка веса тела.
Голень находится в нижней части ноги, медиально от малоберцовой кости, дистально от бедренной кости и проксимально к таранной кости стопы. Самая широкая её часть на проксимальном конце возле бедра, где она образует дистальный конец коленного сустава, затем она сужается по длине ближе к голеностопному суставу … [Читайте ниже]

Чуть ниже мыщелков, на передней поверхности большеберцовой кости, расположен крупный костистый гребень, который обеспечивает точку крепления надколенника через связку надколенника. Расширение голени предполагает сокращение прямой мышцы бедра, которая тянет коленную чашечку, которая в свою очередь тянет большеберцовую кость. Бугристости большеберцовой кости и переднего гребня, позволяют четко определить ориентиры голени, так как они легко пальпируется через кожу.
Приближаясь к голеностопному суставу, кость голени слегка расширяется в медиально-боковой и передне-задней плоскостях. На медиальной стороне большеберцовая кость образует округлые костные отростки, известные как медиальные лодыжки. Медиальная лодыжка образуется с медиальной стороны голеностопного сустава с таранной костью стопы; она может быть легко определена при пальпации кожи в этой области. На боковой стороне голени — небольшое углубление, которое образует дистальный межберцовый сустав с малоберцовой костью.
Строение большой берцовой кости
Большеберцовая кость классифицируется как длинная кость из-за её длинной, узкой формы. Длинные кости полые в середине, с регионами губчатой кости на каждом конце и прочной компактной костью, охватывающей всю их структуру. Губчатая кость состоит из крошечных колонн, известных как трабекулы, которые укрепляют концы костей от внешних напряжений. Красный костный мозг, который производит клетки крови, находится в отверстиях губчатой кости между трабекулами.
Полая середина кости, известная как костномозговая полость, наполнена богатым жиром желтым костным мозгом, который хранит энергию для организма. Окружающие костномозговую полость, губчатая кость, представляет собой толстый слой компактной кости, что придает ей большую часть прочности, а также массы. Компактная кость состоит из клеток, окруженных матрицей из твердого минерального кальция и коллагена белка, который является крайне сильным и гибким, чтобы противостоять стрессу.
Вокруг компактной костной ткани находится тонкий, волокнистый слой, известный как надкостница. Надкостница состоит из плотной, волокнистой соединительной ткани, к которой прикрепляются связки, соединяющие большеберцовую кость с окружающими костями и сухожилиями, которые присоединяют мышцы к кости. Эти соединения предотвращают разделение мышц и костей друг от друга.
И, наконец, тонкий слой гиалинового хряща покрывает концы большеберцовой кости, где она образует коленный и голеностопный суставы. Гиалиновый слой является чрезвычайно гладким и слегка гибким, обеспечивая гладкую поверхность для сустава, чтобы обеспечить скольжение, а также амортизацию, чтобы противостоять ударам.
При рождении, голень состоит из двух костей: центрального ствола, известного как диафиз, а также тонкой крышки чуть ниже колена, известной как проксимальный эпифиз. Тонкий слой гиалинового хряща, отделяющий эти две кости, позволяет им немного двигаться относительно друг друга. Дистальный конец большеберцовой кости состоит из гиалинового хряща при рождении, но начинает окостеневать в возрасте около 2 лет, образуя дистальный эпифиз. На протяжении всего детства, диафиз и два эпифиза остаются отделены тонким слоем гиалинового хряща, известным как эпифизарный хрящ или пластина роста. Хрящ в эпифизарной пластине растет на протяжении всего детства, отрочества, постепенно замещается костной тканью. Результатом этого роста является удлинение голеней. В конце подросткового возраста, диафиз и эпифиз сливаются в одну большую берцовую кость.
Читайте также:


