Бурсит при кормлении грудью
Долгожданная радость от рождения малыша у некоторых мам омрачается появлением болей в суставах. По статистике, каждая вторая женщина отмечает, что у нее болят суставы после родов.

Чаще всего возникает боль в коленях и тазобедренных суставах. Реже болят мелкие суставы рук и ног. Закономерно появляются два вопроса: почему же так происходит и что при этом делать? Попробуем разобраться.
Опорно-двигательный аппарат при беременности
Для начала надо остановиться на основных нормальных изменениях в подвижных сочленениях (суставах) и костях в период беременности. Во время вынашивания беременности будущий ребенок полностью зависит от мамы. Именно ее организм обеспечивает его правильный рост и развитие.
Если, например, в питании беременной недостаточно кальция, то его поступление растущему плоду будет обеспечиваться из костной ткани будущей мамы. При этом снижается плотность костей и могут появляться боли в них.
Также при беременности заметно увеличивается вес и, соответственно, возрастает нагрузка на позвоночник и суставы, особенно, ног. А вырабатываемый при беременности гормон релаксин способствует расслаблению связок тазовых костей, этим облегчая процесс будущего прохождения ребенка через родовые пути.
Все эти факторы далеко не самым лучшим образом влияют на состояние суставов и позвоночника. А если у будущей мамы были какие-либо заболевания суставов до беременности, то их состояние в этот период может заметно усугубиться.
Почему болит в суставах после родов?

Все изменения опорно-двигательного аппарата при беременности происходили постепенно. После родов же тело женщины меняется в одночасье. Для того чтобы произошли обратные изменения требуется порой несколько месяцев.
Во время родов женщина испытывает колоссальную нагрузку на мышцы и некоторые суставы спины, части нижних конечностей и живота. В течение послеродового периода все еще изменена осанка, растянуты мышцы брюшного пресса, расслаблены связки суставов. Именно поэтому большую нагрузку при ходьбе в это период испытывают суставы ног, особенно, тазобедренные и колени.
Дополнительную нагрузку на колени и другие суставы ног и рук дают физические нагрузки, связанные с уходом за малышом и ведение домашнего хозяйства. После беременности и тяжелых родов организм ослаблен, и даже такая физическая нагрузка может привести к травме и возникновению болей в коленях и других суставах нижних и верхних конечностей.
В процессе ухода за малышом мама выполняет множество движений: носит на руках, пеленает, кормит, купает и т. д. Все это создает непривычную нагрузку на позвоночник и практически на все суставы рук и ног.
Также достаточно часто молодой маме приходится спускать и поднимать коляску с малышом или на ней могут быть неподходящие по росту ручки. При этом часто возникают боли в суставах рук и запястьях.
Ношение неудобной обуви, особенно при длительных прогулках с ребенком, может спровоцировать боли в коленях и мелких суставах ног.
Как известно, лучшая пища для малыша, особенно новорожденного – это грудное молоко. Всемирная организация здравоохранения (ВОЗ) рекомендует придерживаться исключительно грудного вскармливания на протяжении первых шести месяцев. А затем вместе с рациональным прикормом продолжать грудное вскармливание до двух лет или более.
Однако, при недостаточном поступлении с пищей в организм кормящей мамы витаминов и минеральных веществ у нее могут возникать проблемы.
Так, по некоторым данным, женщина при грудном вскармливании теряет до 6% запасов кальция. А при дефиците поступлении кальция и витамина D может начать развиваться остеопороз. Одним из проявлений этого состояния является как раз возникновение болей в позвоночнике и суставах ног и рук.
На что надо обратить внимание
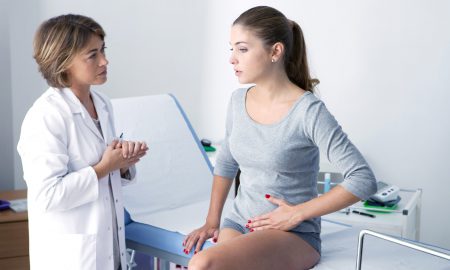
Необходимо понимать, что все причины появления болевых ощущений, которые были рассмотрены выше, являются в большей или меньшей степени физиологическими. И, при соблюдении определенных рекомендаций, самостоятельно исчезают.
Иногда бывает, что суставные боли после родов являются признаком развивающегося артрита или артроза. Эти заболевания могут возникать на фоне инфекции, ослабления иммунитета, что часто встречается в послеродовом периоде. Также они могут являться следствием не выявленной суставной патологии до или во время беременности.
В таких случаях установить правильный диагноз и назначить адекватное лечение, с учетом грудного вскармливания, должен только врач.
Что же делать?

Для того чтобы свести к минимуму все неприятные ощущения в организме молодой мамы, необходимо придерживаться нескольких несложных рекомендаций. Их соблюдение значительно облегчит уход за ребенком и восстановление организма после родов.
Итак, что же делать молодой маме:
- Прежде всего, нужен регулярный отдых, особенно в первые несколько месяцев после родов. И чем чаще, тем лучше. К повседневным домашним заботам (уборка, готовка, стирка и т. д.) следует привлекать мужа и других людей.
- Отдыхать следует в горизонтальном положении, подложив под ноги небольшую подушечку или валик.
- Полезно делать самомассаж рук и ног.
- Питание должно быть обязательно полноценным. Необходимо включение в рацион таких продуктов, которые содержат в своем составе много кальция – творог, сыр, молоко и др. Прием кальцийсодержащих препаратов необходимо обсудить с врачом.
- Поза для кормления ребенка должна быть правильной и удобной. Этим создается меньшая нагрузка на суставы рук и позвоночник. Таким позам обычно обучают в женских консультациях и в роддоме.
- Следить за тем, чтобы поднимаемый вес был небольшим. Необходимо научиться правильно поднимать тяжести. При этом спина должна быть прямой, а основная нагрузка ложится на мышцы ног и брюшного пресса.
- Необходимо делать утреннюю зарядку и посильные физические упражнения. Их комплекс и объем следует уточнить у гинеколога, учитывая особенности протекания родов и послеродового периода.
- Следует отрегулировать ручки коляски, на прогулку носить удобную обувь.
- Если же при соблюдении всех таких мероприятий суставная боль не исчезает – необходимо обратиться к лечащему врачу.
Также нужно немедленно обратиться за медицинской помощью, если в местах боли появился отек или покраснение, повысилась температура или же усилились болевые ощущения. Все эти проявления могут свидетельствовать о серьезных суставных заболеваниях.
Бурсит является острым, хроническим воспалением синовиальной сумки (небольшая полость, образованная синовиальной мембраной и заполненная жидкостью-синовией ). Как правило, оно предполагает обильное образование и накопление экссудата. В большинстве случаев заболевание наблюдается у мальчиков. Оно может поражать любые суставы, даже самые маленькие, но зачастую воспаление возникает в крупных участках. Для него характерно постепенное течение. Бурсит необходимо своевременно лечить, так как отсутствие эффективных мер может привести к хирургическому вмешательству.
Причины
Образование бурсита у кормящей матери бывает нечасто, не более 1% от всех пациентов. Он может иметь острое или хроническое течение в зависимости от причины, его вызывающей. Наиболее часто бывают бурситы в области локтевой зоны, колена или плеча, при этом внутри полости пораженной сумки копится определенный объем гнойного или асептического экссудата (особой жидкости). Чаще всего мамы страдают от острых травматических бурситов, они обычно результат острых мелких травм. Могут быть у мамы хронически текущие бурситы в результате длительного каждодневного раздражения механическими факторами, отложения кристаллов соли.
Часто возникают острые инфицированные бурситы, они формируются после небольших бытовых повреждений в видеограчиченных гематом, ранок, инфицированных ссадинок, либо гнойного процесса – фурункулов кожи, остеомиелитных очагов, рожи, абсцессов. В месте первичной травмы возникает размножение бактерий, дающих гной, по мелким лимфатическим капиллярам они мигрируют в внутрь синовиального пространства, и дают инфекционное воспаление, иногда с гноем.
Может проникнуть возбудитель и напрямую из-за травмирования бурсы и повреждения окружающих ее тканей (падения, порезы, ссадины). Основная причина инфекции – гноеродная флора кожи в виде стафило- или стрептококков, повышается риск воспаления бурсы при пониженном иммунитете, патологиях мочевой системы, применении некоторых медикаментов или сахарном диабете. Возможно формирование особого бурсита при подагре, ревматоидных поражениях – склеродермии, поражениях суставов различными видами аутоиммунных артритов, подагрический процесс, что дает образование кристаллов соли в зоне синовиальных поверхностей бурсы и нарушает ее функции. Бурситы могут иметь неинфицированное происхождение, асептическое, воспаление накоплением серозной жидкости, а также могут быть вызваны особыми инфекциями – туберкулез, гонорея, сифилис.
Хронический процесс часто бывает при механическом и длительном раздражении определенных зон при спортивной деятельности, профессиональной работе (поражение локтей, коленей), что часто бывает и при домашней работе (стирка, уборка).
Симптомы
Наличие острого бурсита дает типичные проявления – около синовиальной сумки формируется припухлость, она болезненна, упругая на ощупь, ограничена в размерах, округлая. Над ней красная кожа и не сильно выражен отек мягких тканей. В области пораженной зоны кормящая мама ощущает боль, иногда с общим недомоганием и невысокой температурой. При прощупывании зоны поражения определяется колебание жидкости, ограничено движение в пораженном суставе.
По мере развития процесса усиливается отек и краснота, поднимается температура до 39-40 градусов, боли в области поражения резкие, при тяжелом течении может происходить гнойное расплавление в области мягких тканей и флегмона. При лечении симптомы пропадают, либо формируется переход в хроническую форму.
Хронический бурсит у кормящей матери определяется в виде припухлости, которая ограничена и относительно мягкая, нет красноты и отека, болезненности при прощупывании, движения в области сустава сохраняются в полном объеме. Если хронический бурсит имеет вторичное происхождение, в области полости сустава имеются очаги разрушения ткани, что при снижении общей сопротивляемости или незначительных травмах дает приступы повторного воспаления.
Основа правильной диагностики – это типичная симптоматика, выявляемая при осмотре ортопедом или хирургом. С целью уточнения диагноза и выявления характера патогенного процесса внутри полости сумки, проводят пункцию сустава с забором жидкости, посевом ее и выявлением особой, гноеродной флоры и ее чувствительности к препаратам антибиотиков. Также показаны бактериологический метод исследования (выявление микробов), иммунологические тесты, чтобы исключить специфических возбудителей.
Дополнительными методами для различения бурсита от различных видов артрита будет проведение рентгенографии или МРТ суставных поверхностей, а также компьютерная томография при неудобных глубоких локализациях.
Осложнения
Основные осложнения бурситов при кормлении грудью – это развитие свищей и длительного хронического течения, формирование артритов или остеомиелита, развитие сепсиса.
Лечение
Показано создание полного покоя поврежденной области, применение ледяных компрессов, применение противовоспалительных препаратов и обезболивающих. При неэффективности домашних простых мероприятий или ухудшении самочувствия, распространения воспаления, необходимо обращение к врачу.
При некоторых ситуациях врач проводит пункцию синовиальной сумки, проводит удаление из нее жидкости и введение вместо нее растворов гормональных препаратов. Если присоединяется инфекция, применяют антибиотики внутрь, в мышцу, либо их вводят внутривенно совмещая препараты с грудным вскармливанием. Если процесс активный, необходимо повторное откачивание образующегося отделяемого, либо постановка дренажа с промываниями синовиальной полости с антибактериальными растворами и антисептическими препаратами. При наличии осложненного и затяжного течения процесса показано иссечение синовиальной полости и проведение всех мероприятий, показанных для гнойного процесса и инфицированных ран.
Хронический бурсит у кормящих мам лечат консервативно до периода, пока не завершится кормление. В дальнейшем показано иссечение сумки как операция в плановом порядке, заживление происходит на протяжении примерно 10 суток.
Профилактика
При проведении определенных работ необходимо применение защитных средств в области суставов, защитных повязок или эластичной ленты. При порезах или мелких ссадинах необходима полноценная обработка ран, применение антисептиков. Важно избегать травм и повреждений суставных поверхностей.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Межостистые связки нижнего шейного и верхнего грудного отдела позвоночника могут быть причиной острой и хронической боли, возникающей после их перегрузки. Считается, что эту боль вызывает бурсит. Часто у пациентов появляется срединная боль после длительной работы, требующей гиперэкстензии шейного отдела, например, раскрашивание потолка или длительное использование монитора компьютера со слишком высоко расположенной фокусной точкой.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Симптомы шейно-грудного межостистого бурсита
Боль локализуется в межостистой области между С7 и Тh1 и не иррадиирует. Она постоянная, тупая, ноющая. Пациент может пытаться уменьшить боль, принимая позу кифозирования с вытягиванием шеи вперед. Боль при шейно-грудном межостистом бурсите часто уменьшается во время движения и усиливается в покое. При обследовании выявляется болезненность при глубокой пальпации области С7-Тh1, часто с рефлекторным спазмом паравертебральных мышц. Всегда наблюдается ограничение движения и усиление боли при сгибании в нижне-шейном и верхне-грудном отделах.
Нет специфического метода для выявления шейно-грудного межостистого бурсита. Обследование, в первую очередь, направлено на выявление скрытой патологии или других заболеваний, которые могут имитировать шейно-грудной межостистый бурсит. Обзорная рентгенография может выявить любое изменение костей шейного отдела, включая артрит, перелом, врожденную патологию (мальформация Арнольда-Киари) и опухоль. Всем пациентам с недавним началом шейно-грудного межостистого бурсита следует провести МРТ шейного отдела позвоночника и головного мозга, если имеются симптомы значительной затылочной и головной боли. Для исключения скрытых воспалительных артритов, инфекции и опухоли следует провести лабораторный скрининг, включающий в себя общий анализ крови, СОЭ, исследование антинуклеарных антител и биохимическое исследование крови.
Шейно-грудной межостистый бурсит - это клинический диагноз исключения, подтверждаемый сочетанием анамнеза, физикального осмотра, рентгенографии и МРТ Болевые синдромы способные имитировать шейно-грудной межостистый бурсит, включают травму шеи, цервикальный миозит, воспалительный артрит и патологию шейного отдела спинного мозга, корешков, сплетения, нервов. Врожденные аномалии, такие как мальформация Арнольда-Киари или синдром Клиппеля-Фейля, могут также проявиться как шейно-грудной межостистый бурсит.
Клинические признаки шейно-грудного межостистого бурсита
Если необходимо достичь длительного облегчения, требуется коррекция функциональных нарушений, вызвавших развитие шейно-грудного бурсита. Физиопроцедуры, такие как локальные тепловые, упражнения на мягкое растяжение и глубокий расслабляющий массаж эффективны и могут применяться одновременно с НПВП. Инъекции местных анестетиков и стероидов очень эффективны при лечении боли при шейно-грудном бурсите, которую не удалось облегчить другими консервативными мерами. Следует избегать интенсивных упражнений, так как они могут усугубить симптомы.

[10], [11], [12], [13], [14], [15], [16]
Лечение шейно-грудного межостистого бурсита
При лечении шейно-грудного межостистого бурсита наиболее эффективен многоуровневый подход. Физиотерапия, состоящая из коррекции функциональных аномалий (неправильная поза, неподходящий стул или высота компьютера), тепловые процедуры и глубокий расслабляющий массаж в сочетании с НПВС (например, диклофенак или лорноксикам) и миорелаксантами (например, тизанидин) целесообразны в начале лечения. Если это лечение не обеспечило быстрого облегчения боли, следующим шагом является инъекция местного анестетика и стероида в область между межостистой и желтой связками. Для симптоматического облегчения можно применять цервикальные эпидуральные блокады, блокады медиальной ветви дорзального нерва или внутрисуставную инъекцию в фасеточный сустав местных анестетиков и стероидов. При персистенции симптомов целесообразно применение тизанидина. При депрессии целесообразны трициклические антидепрессанты.

- Лечим острый бурсит без НПВС и гормонов
- Снятие боли уже через 1-2 сеанса!
- Без операции. Без рицидивов.
Дата публикации: 14.11.2018
Дата обновления: 13.02.2020
Все врачи клиники
- Почему и как развивается острый бурсит
- Когда уже точно пора бежать к врачу
- Острый бурсит локтевого сустава
- Острый бурсит коленного сустава
- Как продержаться до приема врача
- Что будет если не лечить
- Чем опасно самолечение
Спортсмены и представители некоторых профессий хорошо знают, что такое острый бурсит. Заболевание связано с постоянной нагрузкой на определенные суставы, их травмированием и механическим раздражением. Большой проблемой является то, что не все больные сразу обращаются к врачу, и заболевание осложняется.
Почему и как развивается острый бурсит
Чтобы понять, чем бурсит отличается от артрита, нужно знать анатомию и физиологию костно-суставной системы. Каждый сустав окружен суставной сумкой. Ее воспаление называется артритом. Но кроме этой сумки есть и другие, расположенные рядом с костью сустава, окруженные синовиальной оболочкой и капсулой, помогающие тканям скользить относительно друг друга. Эти синовиальные сумки (бурсы) имеют замкнутый характер и выполняют роль амортизаторов. Если в бурсе развивается воспалительный процесс, то его называют бурситом. Когда внутренняя оболочка сумки, секретирующая жидкость, воспаляется, увеличивается проницаемость стенок ее сосудов, жидкость собирается в сумке, вызывая характерный отек и увеличение в объеме (выпячивание).
Причиной развития воспаления являются открытые и закрытые травмы. Воспаление имеет стерильный или инфекционный характер. Очень часто стерильный (без инфекции) переходит в инфекционный при проникновении в очаг воспаления инфекции через кожу или с кровью из других органов и тканей.
Иногда бурсит носит вторичный характер, развиваясь на фоне уже имеющейся инфекции (туберкулеза, бруцеллеза и др.)
Когда уже точно пора бежать к врачу
Начало заболевания острое. Над пораженным суставом появляется мягкая упругая припухлость диаметром до нескольких сантиметров. Образование имеет четкие границы. При прощупывании определяется четкая точка наибольшей болезненности, вокруг которой можно увидеть покраснение. Боль усиливается по ночам и при движении.
Если воспаление носит негнойный характер, общее состояние больного может не страдать. Такие больные часто запускают заболевание, стараясь справиться с ним самостоятельно, что приводит к переходу острого процесса в подострый. Признаком хронизации является снижение интенсивности болей.
При гнойном бурсите появляется недомогание, высокая температура. Боли усиливаются и становятся невыносимыми. Опасностью такого состояния является прогрессирование гнойного воспаления с формированием гнойников и свищей (каналов выхода гноя через кожу).
Острая травма сустава может сопровождаться кровоизлиянием, на фоне которого развивается острый геморрагический бурсит. Функция пораженного сустава сохраняется, но движения ограничены из-за боли.
Чтобы избежать осложнений, лучше всего при подозрении на воспаление бурсы сразу же обращаться к специалисту и своевременно начинать лечение.
Заболевание в области локтевого сустава начинается на фоне постоянного травмирования локтевых сумок у работников, постоянно сидящих за компьютером, часовщиков и др. Симптомами этого процесса являются: резкое выпячивание бурсы, боли в области локтя. Инфицирование воспалительного процесса сопровождается подъемом температуры, отеком и покраснением в области локтевого сустава. Гнойные процессы легче поддаются лечению при раннем обращении за медицинской помощью.
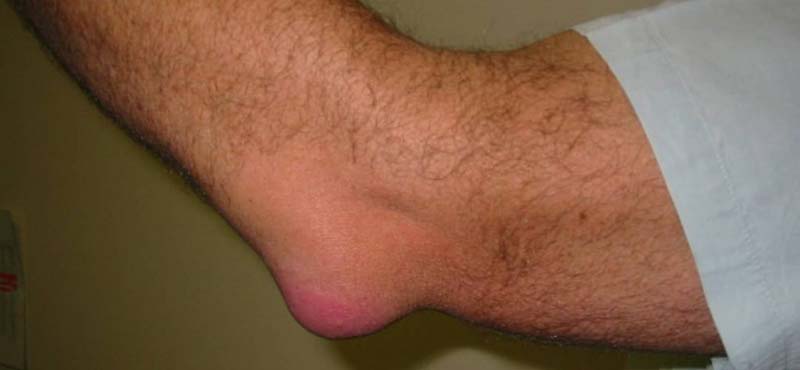
В области колена болезнь развивается в подкожной, подфасциальной и подсухожильной преднадколенниковых сумках. Эти бурсы не имеют сообщения с полостью сустава, поэтому процесс редко осложняется артритом.
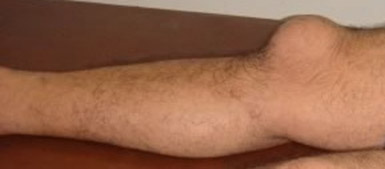
Начало острого коленного бурсита обычно связано с травмированием сустава. В области колена появляется болезненная шишка. При присоединении инфекции появляется лихорадка, гиперемия и отек в области колена, боли усиливаются, воспаляются близлежащие лимфоузлы.
При воспалении подколенной бурсы, находящейся глубоко в тканях, заболевание выявляется с трудом, так как протекает стерто. Из-за позднего выявления и начала лечения коленный бурсит может осложниться.
Внутрисуставные инъекции гиалуроновой кислоты
Хондропротекторы что это как выбрать, насколько они эффективны
Как продержаться до приема врача
При остром бурсите больных могут беспокоить сильные боли. Чтобы облегчить состояние можно самостоятельно сделать следующее:
- наложить давящую повязку, стараясь не слишком сильно сдавливать ткани;
- зафиксировать место поражения так, чтобы конечность постоянно находилась в покое;
- если нет гнойного воспаления, общее состояние больного не страдает, то приложить согревающий компресс; при повышенной температуре тела, отеке и гиперемии кожи над суставм лучше приложить холод
- придать конечности возвышенное положение.
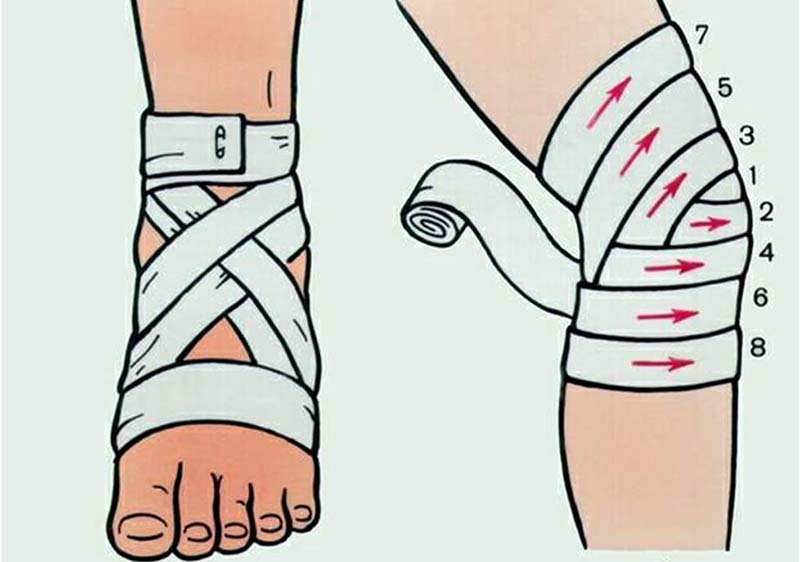
Все это только уменьшит боль и позволит дождаться оказания квалифицированной помощи. Поэтому визит к врачу откладывать не стоит.
Что будет если не лечить острый бурсит
Появление выпячивания и боли должно стать поводом для обращения к врачу. Если вовремя не начать лечение, бурсит может осложниться:
- развитием острого гнойного процесса, инфицированием окружающих тканей, флегмоной;
- развитием артрита с последующим снижением функции конечности;
- острое течение перейдет в хроническое с постоянными болями, которые заставляют уходить из профессии или из спорта.
Чем опасно самолечение
Не менее опасно самолечение. Врач на приеме может распознать бурсит даже по минимальным признакам. Для подтверждения диагноза он назначит УЗИ, рентген, МРТ и будет точно знать, где находится воспалительный процесс. После этого врач назначает лечение острого бурсита, которое может включать:
- нестероидные противовоспалительные средства (НПВС) – Ибупрофен, Дексалгин и др.; эти препараты обладают и обезболивающим действием;
- при гнойном процессе врач прокалывает сумку, удаляет гной и промывает полость антисептиками, вводит антибиотики;
- при выраженном воспалительном процессе в сумку вводят гормональные препараты;
- назначает физиотерапевтические процедуры.
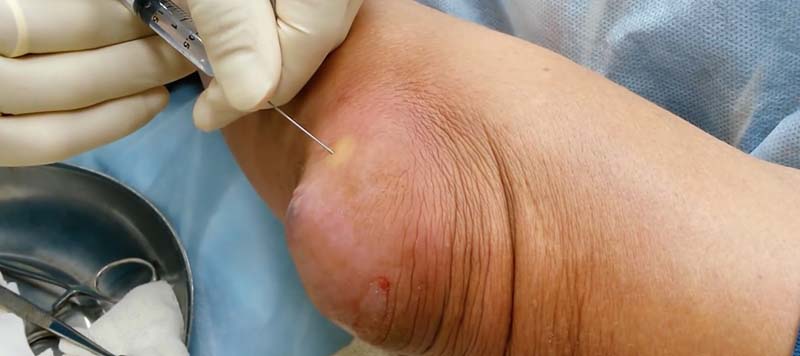
Если всего этого не сделать и проводить лечение дома народными средствами, то резко возрастает риск развития осложнений, терапия которых проблематична даже для специалиста.
Острый бурсит редко развивается без хронической травмы сустава. Боль в суставе требует немедленного обращения в клинику. Если этого не сделать, последствия могут остаться на всю жизнь.
Для чего организму подходящ йод

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Йод жизненно нужен человеку. Он играет главную роль в работе щитовидной железы, без этого элемента неосуществим синтез целого ряда гормонов, отвечающих за обмен веществ и рост клеточек. Недочет йода может обернуться неуввязками с нервной системой, когнитивными нарушениями (понижение памяти, внимания, возможности ориентироваться в месте), заболеваниями щитовидной железы, нередкими мигренями, сухостью кожи, выпадением волос и иными противными последствиями. Беременные дамы ещё больше нуждаются в настоящем поступлении йода в организм. От этого зависит развитие малыша, а часто и его жизнь. На ранешних сроках беременности недочет йода может привести к выкидышу. Макроэлемент участвует в построении костной ткани плода, формировании нервной и гормональной систем. Принципиален йод и для подкармливающих мам: он обеспечивает нужную выработку молока.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
В достаточном количестве йод содержится лишь в океане, из которого соединения йода, растворённые в морской воде, попадают в воздух и переносятся при помощи ветров.
Найти, что организму не хватает йода, можно по таковым признакам:
- слабость;
- рассеянность;
- стремительная утомляемость;
- сухость кожи;
- подавленное чувственное состояние.
Таковые проявления может отметить у себя каждый 2-ой человек. Потому во время беременности принципиально часто сдавать анализы. По их итогам доктор сумеет впору выявить нехватку йода и назначить терапию.
Существует народный способ определения йододефицита. Необходимо нанести на кожу ноги или предплечья йодную сетку. Считается, что ежели полосы стремительно исчезают — это и есть показатель недочета вещества в организме. Но на деле скорость впитывания йода зависит лишь от типа кожи. Так что не стоит делать окончательные выводы на основании этого теста. Наиболее того: йодная сетка может нести в для себя опасности для будущей матери. Подробнее об этом речь пойдёт меньше.
Что представляет собой ветрянка
Возбудителем болезни является вирус герпеса 3-ого типа. Передаётся воздушно-капельным методом и через жидкость, находящуюся в волдырях на теле человека. Ежели будущая мать контактировала с заражённым и при этом не болела ветрянкой в детстве, то она обязана непременно обратиться к медику. В периоды беременности и кормления грудью дамский иммунитет ослаблен — это делает подходящие условия для развития патологии. В большая части вариантов всё заканчивается излечением, но отягощения вероятны.
Отсутствие или наличие антител можно выявить через общий анализ крови. Ежели ОАК их увидит, означает, дама перенесла заболевание ранее, ежели их нет — будущая мать находится в группе риска. Ей настоятельно рекомендуется не разговаривать с людьми, которые мучаются герпесом, лишаем. Контакт с кожей может привести к инфецированию ветряной оспой.
Предпосылки возникновения трещин сосков
Трещины на сосках при кормлении грудью появляются у подавляющего большая части дам. При этом не имеет значения, какой по счету ребенок. Узкая кожа – основная причина повреждений, вприбавок малыш 1-ое время подольше сосет грудь, так как молока вырабатывается меньше, и ребенок (в основном значении, человек в период детства) не наедается.
- Некорректная форма соска – тонкая или втянутая. В этом варианте гинеколог еще до родов рекомендует принять меры, чтоб кормление было всеполноценным и не доставляло морок мамы (уменьшительно-ласкательная форма слова Мать) и ребенку. Рекомендуется раз в день разрабатывать сосок, растягивая его.
- Инфекционное поражение ротовой полости малыша грибком кандида. Мельчайшие организмы повреждают кожу, вследствие чего она лопается.
- Неверное прикладывание малыша к груди или очень твердое сцеживание.
- Недочет витаминов в организме мамы.
Есть описание предпосылки с точки зрения физики: при сосании груди ребенок делает вакуум. При этом появляется область сниженного давления, при которой неподготовленные ткани повреждаются.
- множественные или одиночные трещины;
- глубочайшие или поверхностно расположенные;
- односторонние или двухсторонние.
Неверный захват соска доставляет неудобство не лишь даме, но и самому малышу. В итоге он не полностью опорожняет молочную железу, нехорошо набирает вес, а у мамы понижается количество молока. Может появиться застой в какой-нибудь толике, а при наличии нелеченных трещин (экстремальный дефект, представляющий собой области с полностью нарушенными межатомными связями (берега трещин) и частично нарушенными межатомными связями (вершина трещины)) неподалеку до мастита.
Правила настоящего захвата соска:
- Голова и шея малыша должны размещаться прямо, без изгибов в области шеи.
- Подбородок малыша не должен быть придавлен к его грудной клеточке.
- Держать малыша поближе к для себя. Это дозволит ему полностью захватить ареолу.
- Нос малыша должен быть ориентирован ввысь, чтоб вольно дышать во время кормления.
Ежели ребенок имеет укороченную уздечку языка, верно сосать грудь будет для него неувязкой. Нехорошо, ежели малыш захватывает лишь кончик соска – в таковом варианте он не провоцирует протоки, расположенные выше и молока отделяется невелико. Трещины могут образовываться из-за очень интенсивных попыток малыша получить молоко (питательная жидкость, вырабатываемая молочными железами самок млекопитающих).
Ребенок может сам нехорошо сосать – втягивать губки вовнутрь или жевать сосок. Ему необходимо посодействовать научиться верно брать грудь. Таковые варианты (одна из нескольких редакций какого-либо произведения (литературного, музыкального и тому подобного) или официального документа; видоизменение какой-либо части произведения (разночтения отдельных) бывают изредка, так как сосательный рефлекс – один из самых старых, млекопитающие не думают над тем, как верно сосать молоко. Но бывают исключения.
Мамы необходимо собственной рукою взять сосок выше ареолы и прикоснуться к верхней губе малыша. Он при этом обширно откроет рот и опустит язык. В этот момент нужно вложить сосок с ареолой ему в рот. Может быть, придется несколько раз повторить функцию. Нельзя допускать, чтоб малыш продолжительно сосал, не получая при этом довольно молока, а на сосок приходилась крупная перегрузка в виде трения, что непременно приведет к трещинам кожи.
Нередко мама сама стимулирует у себя образование трещин соска, очень твердо воздействуя на его поверхность. Это приводит к завышенному трению. Ежели давить лишь на сосок (предмет, служащий для удовлетворения потребности младенца в сосании), сцеживания не получится или молока выйдет чрезвычайно невелико. Нужно захватывать всю ареолу, как это делает ребенок, и провоцировать протоки. Временами (форма протекания физических и психических процессов, условие возможности изменения) можно делать массирующие движения от основания груди к соску, чтоб переместить молоко из толикой к выходу.
Ежели не выходит верно сцеживаться, лучше воспользоваться молокоотсосом, который необходимо заготовить еще до родов. Посреди моделей есть ручные и автоматические. Молокоотсос делает равномерное действие на ареолу, в итоге чего сосок не повреждается, а молоко умеренно выходит из всех толикой. Устройство посодействует в том варианте, ежели трещины на сосках во время кормления уже образовались, а прекращать лактацию мама не желает.
Грудное молоко содержит натуральный сахар и жир, которые опосля лактации могут высыхать и повреждать ласковую поверхность соска. Таковая среда является подходящей для бактерий, которые могут находиться во рту у малыша – золотистый стафилококк или грибковая зараза.
Промывать соски, на которых уже имеются повреждения, необходимо отваром фармацевтических травок, которые употребляются для купания малыша – ромашка, череда, зверобой или чистотел. Традиционно настой делается заблаговременно, а потом добавляется в ванночку. Довольно взять кусочек ваты или марли и протереть грудь опосля кормления. Один раз в день необходимо делать полное обмывание молочной железы.
- Недостающе развитые соски;
- Теплая кожа на сосках;
- Молочница;
- Нет соблюдения гигиены при уходе за сосками;
- Неверное прикладывание малыша к груди;
- Резкое прерывание кормления;
- Неграмотный процесс сцеживания молока;
- Недостающе витаминов в организме (живое тело, обладающее совокупностью свойств, отличающих его от неживой материи, в том числе обменом веществ, самоподдерживанием своего строения и организации, способностью воспроизводить их при) подкармливающей мамы.
- Одиночная или множественная;
- Поверхностная или глубочайшая;
- На одной груди (Грудь — верхняя часть туловища) или на обеих сходу.
Трещина идентична с разрезом, который может брать начало из центра соска к его основанию. Из нее может сочиться сукровица, и даже кровь.
При этом хоть какое касание к соску способно вызвать больные чувства, как и попытка обхватить губками грудь. Наблюдается броско выраженная боль, ежели касаться покоробленного покрова кожи. Эта боль способна усилиться во время процесса кормления, из-за чего почти все мамы стараются прервать функцию.
При попадании заразы в трещины возникают отек, покраснение кожи или язва. Это приводит к отказу от кормления (вид пожалования великих и удельных князей своим должностным лицам, по которому княжеская администрация содержалась за счёт местного населения в течение периода службы), а также прекращению лактации. Ко всему иному отданные инфекционные процессы могут стать предвестниками мастита.
От чего же возникают ранки? Докторы говорят, что трещины на сосках при кормлении грудью просто так не появляются, им предшествуют определенные предпосылки, посреди которых:
Мытье сосковой окружности с мылом и мощное высушивание полотенцем смывают естественную смазку, владеющую дезинфицирующим и увлажняющим действием
Читайте также:


