Чем лечить боли в суставах после 50 лет
Опорно-двигательный аппарат человека, как ни одна другая система органов, восприимчив к влиянию возраста. После 50 лет в костях накапливаются микроповреждения, минеральная плотность костей снижается, а иммунная система не может адекватно выполнять свою функцию. Это приводит к тому, что у человека болят и опухают суставы преимущественно на ногах.

В чем именно причина данных симптомов? Как вовремя заподозрить и вылечить патологию?
Причины боли в суставах
Стоит разобраться в наиболее частых заболеваниях, вызывающих неприятную симптоматику у пациентов старше 50 лет. К таким болезням относятся:
- Ревматоидный артрит.
- Деформирующий артроз.
- Подагра.
- Остеопороз.
При этих патологиях чаще всего одновременно болят несколько суставов на ногах. Однако отличить заболевания друг от друга можно. Существуют характерные особенности каждой болезни, которые помогут поставить диагноз и начать лечение.
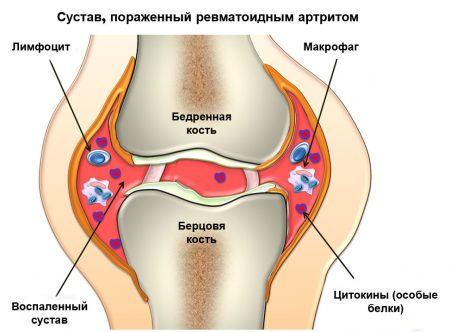
Причины возникновения ревматоидного артрита неизвестны. В механизме развития болезни участвуют собственные иммунные клетки, которые неправильно распознают суставную ткань и атакуют её, вызывая воспаление.
Существует предположение, что заболевание развивается после многочисленных перенесенных инфекций, которые приводят к нарушению работы иммунитета.
Ревматоидный артрит возникает чаще у лиц после 50 лет, поскольку с возрастом в организме накапливаются аутоантитела (белки, вызывающие воспалительную реакцию), а также патологические иммунные клетки. Отягощающим фактором является развитие инвалидности, сопутствующее поражение почек и других органов.
Необходимо вовремя начинать базисное лечение для остановки прогрессирования болезни.
Суставы ног часто вовлекаются в процесс и болят длительно и интенсивно. Чтобы распознать патологию, нужно обратить внимание на следующие признаки:
- Поражение симметрично на обеих конечностях.
- Суставы болят без нагрузки, движения ослабляют интенсивность боли.
- В руках и ногах наблюдается утренняя скованность.
- Заболевание может сопровождаться невысокой температурой, снижением работоспособности, усталостью.
- На поздних стадиях болезни возникают потеря аппетита, снижение гемоглобина, мышечные спазмы.
- Суставы болят периодически: обострения сменяются ремиссией.
Дополнительным диагностическим критерием является раннее вовлечение пальцев рук. Суставы ног обычно болят спустя несколько лет течения артрита. Однако этот симптом необязателен, встречается и атипичное начало болезни.
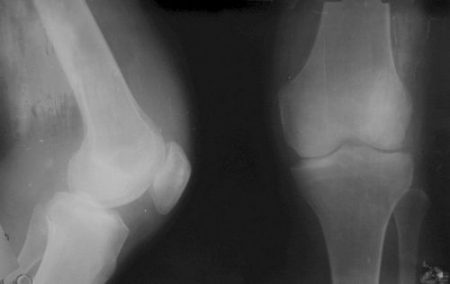
Специфического метода диагностики ревматоидного артрита не существует. Врач должен оценить клинические данные, а также результаты лабораторных и инструментальных методов исследования:
- В биохимическом анализе крови обнаруживают ревматоидный фактор, специфические антитела.
- На ренгене обнаруживают признаки воспаления того или иного сочленения.
- Для дополнительной диагностики применяют МРТ.
- Необходим контроль общего анализа мочи для выявления поражения почек.
Лечение ревматоидного артрита включает базисную и симптоматическую терапию. Последняя включает прием нестероидных противовоспалительных препаратов (Нимесулид, Диклофенак, Найз), которые помогают снять симптомы болезни.
При развитии тяжелого артрита, поражении прилежащих мышц хорошим вариантом является блокада сочленения с помощью анальгетиков или глюкокортикостероидов – гормональных противовоспалительных средств.
Базисная терапия направлена на подавление активности процесса. Эффект от препаратов не виден и не чувствуется. Без симптоматических средств суставы болят как прежде, но именно базисные средства помогут остановить артрит, избежать осложнений. К ним относятся:
- Метотерксат.
- Лефлуномид.
- Азатиоприн.
- Генно-инженерные средства: Хумира, Ремикейд.
При назначении этих средств высока вероятность развития побочных эффектов, но продолжать лечение нужно, откорректировав дозу или сменив препарат.
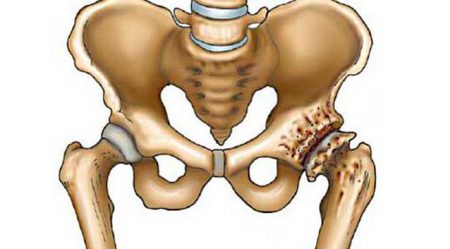
Еще одной частой причиной боли в суставах после 50 лет является деформирующий артроз (остеоартроз). При этой патологии поражается хрящевая ткань сустава под воздействием микротравм, серьезных ранений и ушибов, других болезней костной и соединительной ткани. Часто вследствие высокой нагрузки страдают суставы ног.
Суставы болят из-за воспаления, развивающегося сначала в хряще, а затем и в костной ткани.
К факторам риска остеоартроза относятся возраст, ожирение, менопауза, остеопороз, артриты инфекционной и ревматической природы, дефицит кальция, других микроэлементов. Если причины действуют в совокупности, вероятность артроза возрастает.
Заподозрить деформирующий артроз достаточно просто. Важно обратить внимание на следующие факторы:
- Асимметричное поражение одного или нескольких суставов.
- Боль, отек усиливаются после движений и проходят в покое.
- По мере прогрессирования симптомы проходят долго, сохраняются ночью.
- С утра может быть скованность, но она продолжается менее получаса.
- Определяются болезненные точки, ощущение треска, нестабильность суставов ног.
- Деформации сустава.
Признаки артроза суставов ног появляются еще на ранних стадиях болезни, но пациенты часто обращаются к врачу уже на этапе деформации. Чем раньше будет проведена диагностика, тем лучше эффект от назначенного лечения.
Установление достоверного диагноза возможно благодаря рентгенографии. На снимке можно обнаружить остеофиты (выросты костной ткани), сужение щели сустава, несимметричность поражения, склероз кости.
Если диагноз не удается подтвердить на рентгене, применяется МРТ или КТ суставов ног.
Лечение артроза длительное и комплексное. Ограничивается нагрузка на сочленения ног, назначается ортопедический режим, лечебная гимнастика и физиотерапия. Если перечисленные меры недостаточно снимают симптомы, прибегают к назначению медикаментозных средств.
Обменные нарушения белка в организме могут приводить к такому заболеванию, как подагра. При этой патологии в крови наблюдается избыточное количество продукта распада белковых молекул – мочевой кислоты. Этот метаболит откладывается в тканях в виде узлов – тофусов, имеющих вид подкожных уплотнений, шишек.
Суставы ног болят при подагре под воздействием двух причин:
- Острая подагрическая атака – попадание в капсулу сочленения большого количества мочевой кислоты, приводящей к нестерпимой боли и чувству скованности.
- Отложение тофусов в области сустава и постепенная деформация сочленения.
Контролировать течение заболевания можно и нужно, иначе болезнь приведёт к инвалидности и нарушению работы внутренних органов.

Подагра имеет ряд отличительных особенностей. Если следующие признаки обнаруживаются у вас, нужно обратиться к врачу ревматологу. Симптомами являются:
- Боль приступообразная, после выведения мочевой кислоты почками, суставы не болят.
- Зависимость проявлений от диеты. Ограничение мяса и алкоголя резко улучшает состояние.
- Обнаружение подкожных узелков уратов – тофусов.
- Сопутствующие заболевания почек.
Такие признаки с большой вероятностью указывают на подагру. Если не обращаться к врачу с подобными симптомами в течение нескольких лет, велика вероятность развития осложнений.
Опытный врач ревматолог сможет без труда поставить диагноз по клиническим данным. Подтвердить подагру помогут следующие методы:
- Повышение уровня мочевой кислоты в крови.
- Обнаружение её солей (уратов) в суставной жидкости.
- Рентгенологическое исследование суставов.
- Микроскопия содержимого тофусов, обнаружение уратов в узлах.
- Признаки поражения почек в общем анализе мочи.
Если подобные исследования оказались положительными, врач приступает к назначению медикаментозной терапии.
Основой купирования симптомов подагры является диета, при которой ограничиваются мясо и рыба, чай, кофе и алкоголь. Снижение поступления пуринов в организм приведет к доказанному терапевтическому эффекту.
При подтверждении диагноза подагры следует одновременно назначить симптоматическое лечение и урикозурические препараты.
Снижение интенсивности проявлений подагры возможно благодаря использованию противовоспалительных средств. Если наблюдается подагрическая атака, выраженную боль можно снять только с помощью цитостатиков, например, колхицина. Препарат обладает рядом побочных действий, поэтому подбором дозировки занимается лечащий врач.
После купирования острого артрита рекомендованы базисные препараты, самым эффективным из которых является аллопуринол. Это урикозурическое средство стимулирует выведение мочевой кислоты почками. Препарат принимается пожизненно в небольших дозировках.
Если после назначения средств возникают выраженные побочные реакции, терапию корректируют.
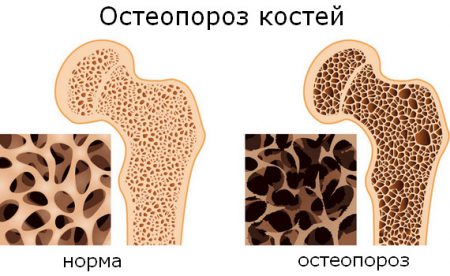
Любую боль в суставах ног после 50 лет следует дифференцировать с остеопорозом. Эта болезнь характеризуется снижением минеральной плотности кости, опорно-двигательный аппарат становится ненадёжным и нестабильным. Возникает неприятная симптоматика.
Если при остеопорозе возникает травма, восстановлению кость поддается с трудом. Самым тяжелым повреждением ног в пожилом возрасте является перелом шейки бедра, терапия которого занимает длительный срок, включает применение хирургических вмешательств.
Заподозрить, диагностировать и лечить остепороз нужно вовремя, чтобы не допустить возникновение травматических осложнений.
При остеопорозе часто возникает болезненность, имитирующая суставные боли. Начинается заболевание с признаков поражения позвоночника, к которым присоединяются симптомы со стороны нижних конечностей. Особенностями являются:
- Снижение роста, сутулость.
- Боль при пальпации позвоночника, спазм мышц спины.
- Частые травмы костей при воздействии низкой силы.
- Редко встречается острое начало. Если развивается эта форма болезни, обязательно поражается позвоночник.
В диагностике также используется исследование крови на уровень кальция и лучевые методы (рентген, КТ, денситометрия).
Основу терапии составляет диета с повышенным содержанием кальция и витамина D. Эти вещества также назначаются в виде медикаментов. Дополнительными лекарствами являются остеохин, кальцитонин, препараты стронция. Перечисленные средства замедляют разрушение костей. Стимулируют рост костной ткани паратиреоидный и соматотропный гормон, соли фтора.
Подбором комбинации средств и дозировки занимается лечащий врач, учитывая данные лабораторных и инструментальных исследований.

- Влияющие факторы и причины
- Боли в коленях у пожилых: жалобы пациентов
- Диагностика
- Лечение больных суставов
- Медикаменты
- Физиопроцедуры
- Питание при больных суставах
- Народная медицина
- Профилактика
- Видео: Эффективные лекарства против боли в коленях
У пожилых людей часто болят колени. Эти боли связаны с суставными проблемами, типичными для старости. По статистике, суставные патологии возникают у 70% людей старше 60-65 лет, а после 75 лет это характерная проблема практически всех пенсионеров.
Основная причина связана с возрастными переменами: суставы теряют здоровые округлые формы, мышцы и ткани – упругость. В половине случаев положение усугубляют болезни. Развитию болезни способствуют различные факторы и причины.
Влияющие факторы и причины
К основным провоцирующим факторам относятся:
- гонартроз
- плохое кровоснабжение
- артрит
- менископатия
- бурсит
- синовит
- хондроматоз
- хондропатия
- тендинит
- остеохондрит
- периартрит
- доброкачественные и злокачественные разрастания
- сердечно-сосудистые болезни: стенокардия, ишемия
Причины суставных болей у пожилых:
- Возрастные проблемы опорно-двигательного аппарата. Хрящи истончаются и теряют эластичность. Из-за шероховатой ткани кости хуже скользят при движениях. Происходит отложение кальция, из-за чего деформируются суставные сумки и сухожилия. Кости истончаются и становятся более хрупкими. Все это делает скелет пожилого человека уязвимым для травм.
- Хронические инфекции провоцируют воспаления в синовиальной жидкости и суставах.
- Травмы связок, суставов и мышц, которые человек получил в течение жизни, становятся причиной суставных проблем в пожилом возрасте. Эта причина характерна для бывших спортсменов.
- Эндокринные проблемы из-за гормонального дисбаланса. Происходит отложение солей и сбои в обмене веществ. Нарушается здоровая работа суставов. Например, сбои в деятельности эндокринных желез вызывают эндокринный артрит, а у женщин провоцирующей причиной становится гормональная перестройка в период менопаузы.
- Сырость и холод в доме увеличивают риск развития суставных болезней. Ноги должны быть в сухости и тепле.
- Избыточный вес оказывает сильную нагрузку на суставы, что также провоцирует нарушения.
- Малоподвижный образ жизни, как и чрезмерная активность, негативно влияет на здоровье коленей. Из-за сидячего образа жизни кровь плохо циркулирует в конечностях, поэтому хрящи не получают качественного питания, нарушается обмен веществ и хрящ разрушается.
- Наследственная предрасположенность также является причиной суставных проблем. Наследственные болезни наблюдаются у поколений.
Это список основных причин и факторов, который можно продолжить. Повлиять на развитие суставных проблем могут нездоровое питание, хронический стресс, плохая экологическая обстановка, неподходящие климатические условия. Причины могут быть внутренними (процессы и болезни в организме) и внешними (условия проживания, климат, экология).
Каждую ситуацию нужно изучать отдельно: на заболевания суставов обычно влияют комбинации причин и факторов.
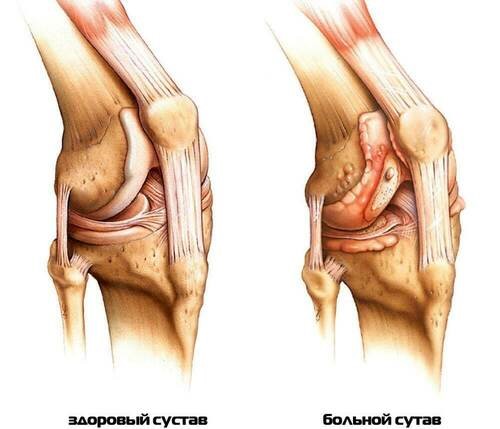
Боли в коленях у пожилых: жалобы пациентов
Боль в коленных суставах – почти всегда симптом патологического процесса. В этом случае боль усиливается постепенно. При травмах боли попеременно нарастают и убывают, при ушибах и вывихах они самые интенсивные в момент травмы.
Многие старики говорят, что боль в коленях появляются при небольших движениях, у некоторых – даже в моменты покоя. Также отмечают возникновение боли по ночам.
Пациенты отмечают, что все начинается с незначительных болей, которые постепенно усиливаются. Если вовремя не заняться лечением, они могут стать нестерпимыми.
Часто суставная боль проявляется при простудах – это признак ревматоидного артрита.
Симптомы суставных болезней в коленях у пожилых:
Пожилому человеку надо обращать внимание на все признаки суставных проблем: боли, дискомфорт, хруст, скованность, отечность, покраснения, деформацию размеров и формы колена. При обнаружении этих симптомов нужно сразу же обратиться к врачу, в самом начале болезни. На ранней стадии возможно полное излечение от патологии и остановка разрушительного процесса, поэтому лучше не медлить.
Пожилому человеку с болью в коленях нужна качественная диагностика с последующим лечением.
Диагностика
При появлении симптомов нужно обратиться к ревматологу или ортопеду. Сначала врач проводит первичный осмотр, после чего назначает диагностические процедуры:
- общие анализы крови и мочи
- развернутую биохимию крови
- УЗИ суставов
- пункцию суставной полости
- рентген
- томографию и МРТ
- артроскопию
- исследование экссудата на бактерии
- денситометрию
Специалист назначает необходимые процедуры в зависимости от индивидуальной ситуации больного. Он может привлечь к обследованию узкопрофильных специалистов. После полного обследования ставится диагноз и назначается лечение.
Помимо ревматолога и ортопеда лечением суставных проблем занимаются мануальный терапевт, травматолог, массажист, физиотерапевт.
Лечение больных суставов

Часто пожилые люди привыкают к суставной боли, списывая это на возраст и метеочувствительность. Также старики могут заниматься самолечением, услышав советы из телевизора или от знакомых со схожей проблемой. Близким пожилого человека нужно вовремя отправить человека к врачу и запретить заниматься самолечением.
Только специалист сможет грамотно изучить конкретную ситуацию больного, выписать подходящие лекарства, назначить процедуры и дополнительные средства. По всем лечебным вопросам нужно советоваться со специалистом.
Применяемые препараты можно разделить на три группы:
- Кортикостероидные гормональные средства: обезболивают, их назначают при артрозах;
- Хондропротекторы: останавливают дистрофические процессы;
- НВПС: лекарства с анальгезирующим и противовоспалительным эффектом.
В начале лечения пациенту выписывают анальгетики и противовоспалительные. Эти средства купируют дискомфорт и неприятные ощущения, благодаря чему больной может двигаться. Также от боли избавляют хондропротекторы, которые быстро восстанавливают эластичность хрящей. Витамины замедляют процесс старения. При бурсите выписывают антибиотики, при подагре – препараты, нормализующие обмен веществ.
Для лечения используются этиотропные и симптоматические препараты. Этиотропные напрямую воздействуют на причину болезни. При аутоиммунных причинах назначают стероидные средства, при остеоартрозе нужны хондропротекторы.
Симптоматические (терапевтические) средства снимают симптомы: повышенную температуру, боли, отеки, хруст и другие. Их часто применяют внутривенно и внутримышечно, чтобы воздействовать только на больной орган.
Для местного лечения также применяют мази, кремы и гели. В крайних ситуациях назначают хирургию: когда нужно восстановить двигательную функцию сустава или зафиксировать его.
Физиотерапевтические процедуры назначают вместе с медикаментозным лечением с первых дней, что усиливает эффективность лечения в целом. Чаще всего назначают лазеротерапию и магнитотерапию. Большую эффективность показала ударно-волновая терапия: она снимает боль, восстанавливает здоровую двигательную активность, улучшает выносливость суставов и мышц при физических нагрузках.
Звуковое воздействие эффективно при воспалениях вследствие дистрофического процесса. Курс лечения составляет 3-7 процедур.
Также могут назначить следующие физиопроцедуры:
- электрофорез
- криотерапию
- мануальную терапию
- массаж
- иглорефлексотерапию
- грязелечение
- парафинотерапию
Выбор процедур будет зависеть от вида и стадии болезни, дополнительных нарушений, противопоказаний.

Правильное питание помогает нормализовать обмен веществ, что положительно скажется на выздоровлении.
Правила составления рациона:
- Должно быть много овощей и фруктов;
- Белки нужно получать из нежирной рыбы и мяса;
- Сложные углеводы получают из зерновых и круп;
- Ненасыщенные жирные кислоты содержатся в рыбьем жире, орехах, растительном масле;
- Отличная профилактика суставных болезней - кальций и витамин D. Следует употреблять молоко, сметану, творог, соленую сельдь, горбушу и тунец;
- Рекомендованы овощные соки (тыква, морковь, свекла);
- Особенно полезны мясо, мясной студень, рыба, твердый сыр, фруктовое желе. Они содержат хондроитин и глюкозамин, которые восстанавливают и укрепляют суставы.
При суставных болезнях нужно исключить следующие блюда и продукты:
- Жареное – из-за жира и канцерогенов;
- Маргарин и майонез – из-за наличия трансжиров;
- Кондитерские изделия – из-за содержания простых углеводов и калорийности;
- Алкоголь – вызывает отеки.
- Умеренно употреблять белковые продукты. При неумеренном приеме белков может развиться подагра – болезнь обмена веществ, при которой происходит отложение солей в суставах.
- Пища должна быть богата витамином С. Его недостаток провоцирует появление цинги, которая делает кровеносные сосуды хрупкими.
- Нельзя злоупотреблять жирной пищей – это приводит к ожирению.
- Питание должно быть умеренным. Избыточный вес оказывает дополнительную нагрузку на суставы и позвоночник.
- Необходимо придерживаться здоровой системы питания и снижать калорийность до рекомендованной.
- Нужно пить много чистой негазированной воды. Суточная норма зависит от потребностей организма, веса, пола, физической активности.

Является вспомогательным средством при традиционном лечении. В лечении народными средствами активно применяют травяные чаи, компрессы и мази, спиртовые настои, ножные ванны. Эти средства снимают боли, способствуют оздоровлению, укрепляют иммунитет.
Народные рецепты нужно согласовывать с лечащим специалистом.
Предлагаем несколько на выбор:
- Ромашка. Смешать по 100 г ромашки и бузины, залить крутым кипятком (200 мл) и настаивать 20 минут. Затем смачивать в настое чистую марлю и прикладывать ее к больным ногам.
- Мумие. Смешать по 5 г мумие и жидкого меда (свежего цветочного). Обильно нанести средство на больное колено на 15 минут, затем смыть водой.
- Настойка из цветов одуванчиков. Для приготовления потребуется банка 0,5 литра, 1/5 часть банки нужно заполнить соцветиями и залить водкой. Смесь настаивают пару недель в темном месте. Периодически банку нужно взбалтывать. Применяя средство, нужно смочить в нем многослойную марлю и приложить ее к больным местам на ночь.
- Ножные ванны помогут при артрите. Положить в эмалированную емкость 2 стакана сухих листьев лавра, залить кипятком (500 мл). добавить 1 стакан растительного масла, поместить на огонь, дождаться кипения и варить после этого не более полминуты. Отвар добавить в воду для ножной ванны.

Профилактические меры помогут избежать возможных проблем или снизить риски их развития.
- Не сидеть нога на ногу. Такая поза сдавливает сосуды и негативно влияет на здоровье ног.
- Держать свой вес под контролем, не допускать его избыточности. При необходимости снижать вес по врачебным рекомендациям.
- Придерживаться здорового сбалансированного питания с достаточным количеством жидкости. Исключить жирное, сладкое, соленое из рациона. Добавить клетчатку, которой богаты овощи, фрукты и зерновые.
- Если врач разрешает и даже рекомендует прогревание, полезно принимать теплые ванны, ходить в сауну и баню. Пожилому человеку нужно обсудить этот вопрос со специалистом, так как у пенсионера могут быть другие заболевания, при которых такие процедуры не рекомендуются.
- Полезна умеренная нагрузка на суставы. Пожилым подойдет утренняя зарядка, плавание, скандинавская ходьба, езда на велосипеде, йога. Рекомендуется лечебная гимнастика: ее должен подбирать специалист, и она должна длиться не менее получаса ежедневно.
- Не перетруждаться. Не должно быть чрезмерных физических нагрузок.
- По согласованию с врачом принимать препараты, которые улучшают костную и хрящевую ткань, делают суставы сильными.
- Полезно организовать хороший сон. Нужно высыпаться, соблюдать здоровый режим сна. Для кровати лучше подобрать ортопедический матрас и подушку. Если у человека есть лишний вес, будет полезен жесткий матрас. При больных суставах нужно медленно переходить в вертикальное положение и из него, не торопиться.
Суставные болезни у пожилых – возрастная проблема, также связанная с другими старческими патологиями. При появлении первых симптомов важно сразу же обратиться к врачу, провести полноценную диагностику и соблюдать рекомендации по лечению. В дальнейшем нужно соблюдать здоровый образ жизни, учитывать противопоказания по здоровью, соблюдать профилактические меры.
Видео: Эффективные лекарства против боли в коленях

Источник иллюстрации / фото: Depositphotos
Медики рассказали, что чаще всего боли в суставах возникают у людей старше 50 лет. Это связано с физиологическими факторами, малоподвижным образом жизни и отложением солей в костной ткани. Для того, чтобы убрать боль в руках и ногах применяются разные виды медицины. В тех случаях, когда традиционные методы не помогают, применяются необычные пути лечения.
Причины возникновения боли в суставах у людей старше 50 лет

С возрастом нервные окончания человека поддаются напряжению. В суставах возникает раздражение волокон, и как следствие боль. В качестве раздражителей выступает отложение солей в костной ткани рук и ног, воспалительные процессы в организме. После 50 лет у людей диагностируются дистрофические изменения в суставах. Медицинские работники рассказали, что неприятные ощущения в руках и ногах могут быть из-за малоподвижного образа жизни, генетических факторов, лишнего веса.
У людей старше 50 лет суставы могут болеть на погоду. Однако это не является небольшой проблемой. В любом случае человеку следует обратиться к врачу. Порой боль в суставах является предвестником стенокардии или инфаркта миокарда. Также вызывать неприятные ощущения могут невралгические заболевания. Сильные боли у людей старшего поколения могут развиваться при таких болезнях, как красная волчанка и ревматоидный артрит.
Как лечить боль в суставах людям после 50 лет

После того, как человека осмотрит врач, ему назначают лечение нестероидными противоспалительными препаратами. Однако при этом учитывается, нет ли у пациента заболеваний желудочно-кишечного тракта или плохой свёртываемости крови. Данный вид препаратов позволяет снимать отёки, понижают развитие воспалительных процессов и уменьшают боль. Если лечение нестероидными противоспалительными лекарственными средствами не помогает, то подключаются стероидные гормоны.
Врачи могут назначить в лечении ещё одну группу препаратов хондропротекторы. Они участвуют в процессах укрпеления костной ткани, выработке коллагена, исчезновению артроза и подобных ему заболеваний. Не обязательно, что при болях в суставах медики назначат уколы. Порой достаточно лишь мазей, которые способны облегчить неприятные ощущения человеку.
Лечение болей в руках и ногах возможно хирургическим вмешательством. Медики проводят пункцию сустава. Благодаря такой операции удаётся убрать лишнюю жидкость из костной ткани. Также медицинские работники проводят околосуставную остеотомию. Таким образом, уменьшается нагрузка на сустав. При помощи процедуры миостимуляции у пациента расслабляются мышцы, уходит боль, а также сжигаются лишние жировые отложения.
Лечение болей в суставах едой и приятными процедурами

Врачи в случаях, когда вышеуказанные методы не помогают в лечении болей в суставах прибегают к нетрадиционной медицине. Вначале человеку проводят диагностику организма через роговицу глаза, а также смотрят на его состояние кожи. Популярным методом в лечении боли в суставах считается иглоукалывание. Такая процедура позволяет быстро уменьшить болевые симптомы, а также расслабить тело человека. Вместе с данным методом применяются фитокомпрессы. Это отвары из лечебных трав, которые прикладываются на проблемные участки тела.
Не исключено, что врач может назначить пациенту оздоровительные массажи. Их следует посещать безоговорочно, так как любой пропуск будет считаться не эффективным в лечении. Существует разные виды массажа, такие как вакуумный или при помощи банок. Также пациенту предлагается пересмотреть свой рацион питания. В частности ему следует отказаться от солёных блюд, мучных изделий и с осторожностью употреблять кисломолочную продукцию.
Читайте также:


