Чем отличается узи суставов от рентгена суставов
Инструментальные методы исследования — обязательный компонент диагностики заболеваний опорно-двигательного аппарата. Особое значение имеет Rg-графия мелких суставов из-за сложности клинического обследования. В практику внедрены компьютерная и магнитно-резонансная томографии, ультразвуковое исследование. Точный диагноз обеспечивает эффективное лечение суставов.

Как проводятся процедуры, что показывают?
Для правильного выбора диагностических мероприятий врач проводит обследование больного. Выясняет жалобы, историю болезни, наследственность, условия труда и быта, осматривает, пальпирует больной сустав. Полученные данные позволяют составить предварительное заключение, назначить инструментальные методы.
Диагностика начинается с клинического обследования.
Рентген суставов проводится в специально оборудованном помещении. На пациента надевают фартук и шапочку с вмонтированными свинцовыми пластинами для защиты от излучения. Радиационная безопасность обеспечивается в соответствии с нормативными документами. Контроль осуществляет санитарно-эпидемиологическая служба. Обследование продолжается 5—10 минут.
Не требует специальной подготовки. Наносят на кожу звукопроводящий гель, проводят датчиком по поверхности сустава. Звук высокой частоты по-разному отражается от мягких тканей. Эхо-сигнал преобразуется в оптический образ. На экране монитора черно-белое изображение срезов тела человека. УЗИ суставов — исследование оптимальное для изучения связок, мягких тканей.
Преимущества и недостатки каждого метода
Рентгенологическое обследование впервые дало возможность увидеть внутренние органы человека без хирургического вмешательства. Преимущества метода:
- Рентген аппараты есть в каждой больнице, доступны в любом населенном пункте.
- Исследование не требует специальной подготовки пациента.
- Рентгеновскую пленку можно передавать другим специалистам, хранить годами.

Рентгенологическое исследование нельзя делать беременным.
- Противопоказано беременным женщинам, детям из-за облучения.
- На пленке плоское изображение объемных тканей. Происходят проекционные наложения, врач видит суммарный образ органов, расположенных один за другим.
- Мягкие ткани, внутренние органы плохо видны.
- Рентген колена, крупного сустава не позволяет видеть движения, изображение статично.
Ультразвуковое исследование не имеет противопоказаний, безопасно. Позволяет изучать суставы в движении. Недостаток — анализ данных УЗИ субъективен, зависит от опыта и квалификации врача. Мнение другого специалиста отличается от диагноза лечащего врача. МРТ более информативна, чем другие инструментальные методы. Позволяет получить контрастное изображение всех структур суставов, в разных проекциях. Недостатки:
- Помещение для МРТ требует защиты от внешних помех.
- Создает неудобства для пациента, необходимо лежать неподвижно 15—30 минут.
- Исследование нельзя проводить, если в теле обследуемого присутствуют металлические предметы, в том числе кардиостимуляторы, водители ритма, протезы.
- Дороговизна.
Что лучше: УЗИ или рентген суставов?
Выбор зависит от характера патологии суставов. Для обследования костных образований лучше подходит рентген. При изучении связок, мягких тканей используют ультразвуковое исследование. Магнитно-резонансную томографию применяют в тяжелых случаях, наличии диагностических проблем. Начинать обследование надо с рентгена, более доступного и традиционного метода.
Заболевания, травмы суставов вызывают боль, обездвиживание, семейные, социальные проблемы, утрату трудоспособности, инвалидность. Правильный выбор инструментального обследования обеспечивает точную диагностику, эффективное лечение. Возвращает здоровье, трудоспособность, избавляет от проблем, позволяет вести активный образ жизни.
Заболевания опорно-двигательного аппарата не всегда проявляют себя на начальных этапах. Для диагностики применяется RG-графия мелких суставов и костей, которая дает возможность выявить патологические процессы еще до того, как появится характерная для них симптоматика. Такие исследования также используются для оценки состояния тканей с целью коррекции лечения. Помимо рентгенографии врач также может назначить УЗИ или МРТ костей или суставов. Выбор метода диагностики зависит от ряда факторов, включая локализацию недуга и степень его развития.

Чем методы отличаются друг от друга?
При постановке диагноза собранной во время осмотра информации может оказаться недостаточно. Поэтому врач использует дополнительные методы исследования, которые дают возможность выявить причину заболевания, оценить состояние пораженных тканей и предотвратить возможные осложнения. Несмотря на то что УЗИ и рентген применяются для диагностики заболеваний опорно-двигательного аппарата, в их основе лежат неодинаковые физические явления. Разница между методами заключается в ряде факторов, которые представлены в таблице:
| Вид диагностики | УЗИ | Рентген |
|---|---|---|
| Физическое явление, на котором базируется метод | Отражающиеся от тканей ультразвуковые волны | Высокочастотное излучение |
| Что определяет? | Патологии хрящей мягких тканей (мышц, сухожилий) | Патологии костей |
| Показания | Растяжение связок | Артроз |
| Отеки | Остеопороз | |
| Деформации суставов | Переломы | |
| Вред для пациента | Воспаления | Не рекомендуется для частого применения из-за ионизирующего излучения. |
| Повреждение кожи в зоне исcледования |
Какие бывают показания для применения?
Выбор метода диагностики базируется на заболевании, которое хочет выявить лечащий врач. При этом учитывается общая симптоматика недуга, локализация патологического процесса, и скорость его развития. Ультразвуковая диагностика пораженных суставов и костей назначается при таких патологиях:
- артриты и артрозы;
- ушибы суставов;
- отечности суставных тканей;
- деформации хрящей;
- наличие инородных тел;
- опухолевые процессы;
- скопление жидкости в суставной полости.
Рентген суставов назначается при патологии костных тканей. На снимке выявляется заболевание уже на поздних этапах его развития, когда становится заметна деформация и истончение. Метод применяется для выявления переломов, остеопороза, вывихов и смещений. Рентген коленного сустава показан при сильной отечности или покраснении прилегающих кожных покровов.
Как проводится манипуляция и оценка результатов
В основе применения УЗИ лежит способность органов отражать ультразвуковые волны. Поэтому для диагностики этим способом необходим аппарат, способный их излучать. Сама процедура подразумевает укладывание пациента в кушетку, смазывание исследуемой области специальным гелем и применение датчика в разных ракурсах. В это время на монитор выводится изображение внутренних органов, тканей и непосредственно хрящей суставов, помогая определить их размеры, форму и целостность структур, наличие остеофитов или деформаций.

Снимок сочленения выполняется с помощью специального аппарата.
Рентгенологическое исследование базируется на использовании излучения, которое задерживается в плотных тканях. Для этого применяются специальные установки. Процедура длится несколько минут. Больного помещают на специальную платформу, одевают фартук, предлагая сидеть неподвижно. Полученный снимок после проявления выводится на компьютер или пленку и отображает структуру костной ткани или сустава, наличие деформаций, эрозии и различных аномалий. Рентген колена проводится в разных проекциях для получения более достоверных результатов.
Какие противопоказания для проведения процедур?
Одним из преимуществ УЗИ суставов является меньшее количество противопоказаний.
Однако существует ряд факторов, при которых исследования лучше не применять. УЗИ колена, локтя не рекомендуется проводить при ярко выраженных симптомах воспаления. Сильная болезненность околосуставной области причиняет дискомфорт пациенту. Наличие крупного ожога, раны или патологий кожи в зоне исследования также являются противопоказанием для проведения манипуляции. Рентген не рекомендуется проводить многократно, так как излучение наносит вред организму. Вместо него могут назначить проведение МРТ. Рентгенологическое исследование противопоказано беременным, детям (без острой необходимости) и страдающим заболеваниями костного мозга. Аллергия на контрастное вещество также может стать причиной отказа от проведения процедуры.
Что лучше УЗИ или рентген суставов?
Каждый способ диагностики имеет свое показание для применения. При растяжениях, деформациях и нарушениях целостности суставной сумки лучше применять УЗИ, так как метод позволяет получить информацию о состоянии мягких тканей. Рентген дает возможность оценить структуру кости, поэтому процедура обширно используется при подозрении на перелом, остеопороз и остеоартроз. Способ диагностики подбирает врач.
При возникновении проблем в коленном суставе требуется провести инструментальное обследование. Невольно люди задаются вопросом, что сделать, УЗИ коленного сустава, или лучше рентген. При болезнях опорно-двигательного аппарата обычно прибегают к УЗИ, КТ, МРТ или рентгену. Выбор метода определяет врач в зависимости от результатов физикального обследования. По частоте назначения лидирует рентген колена. При необходимости делают УЗИ.
Всегда ли однозначны эти два метода диагностики? Какие преимущества у каждого из них? Чем отличаются результаты УЗИ от рентгена? Разберём эти вопросы.
Что такое УЗИ?
Аппараты УЗИ регистрируют отражённые от органа ультразвуковые волны. Современная аппаратура нового поколения с трёхмерной визуализацией расширила возможности УЗИ при выявлении патологии связок, суставной сумки, сухожилий и окружающих периартикулярных тканей. К этому методу исследования прибегают при таких симптомах, как боль, отёчность, хруст и утомление в колене. Ультразвуковое исследование безболезненно и не требует специальной подготовки пациента к сеансу. Методика проведения процедуры:
- пациента располагают на кушетке;
- область колена смазывают гелем, который проводит ультразвуковые волны;
- датчиком проводят исследование в различных ракурсах области обоих колен.
Используя датчики высокого разрешения, получают информативное изображение мягких тканей, суставной сумки и поверхностей. Изображение переносят на монитор компьютера. При необходимости снимок сохраняют на компакт-дисках или флеш-картах. Расшифровку снимка делает врач функциональной диагностики.
Когда делают рентген колена?
Рентгеновские лучи обнаруживают патологию костей и внутрисуставного хряща. Для достоверности исследования делают снимок в 4 проекциях: боковой, прямой, тангенциальной и чрезмыщелковой.
На снимке здорового колена видны суставные поверхности бедренной и большеберцовой кости, а также мениск на боковом снимке. Если на прямой рентгенограмме суставная щель смотрится так, как будто между поверхностями ничего нет, то это нормальное состояние, потому что хрящи плохо задерживают рентгеновские лучи.
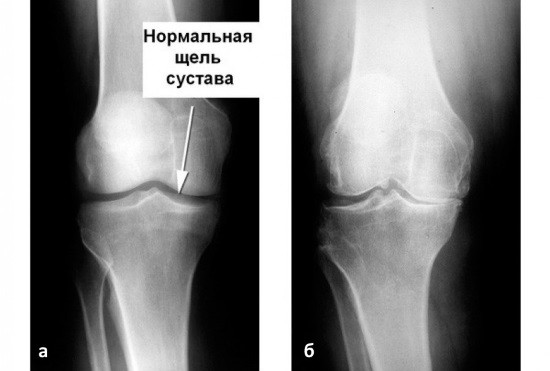
При патологии рентген выявляет:
- остеопороз;
- поражение суставного хряща диагностируетсяпо истончению или утолщению суставных замыкательных пластинок;
- остеоартроз;
- бурсит;
- артрит;
- смещение костей после травмы;
- вывих;
- опухоль.
Рентген колена делают при таких симптомах:
- покраснение сустава;
- боль в колене с повышением температуры;
- отёчность;
- деформация.
Рентген нельзя проводить часто. При значительном ожирении рентгеновские лучи иногда не в силах выявить костную и хрящевую патологию. Наличие внутрисуставных болтов и стержней является противопоказанием для рентгена.
Что лучше УЗИ или рентген?
При выборе метода инструментальной диагностики врач ориентируется на характер подозреваемой патологии после физикального обследования и анамнеза. В недавнем прошлом рентген являлся стандартом диагностики для артроза и перелома костей, формирующих коленный сустав. Несмотря на новейшие технологии, рентгенография не теряет своих позиций в области исследования костной патологии опорно-двигательного аппарата.
Применение цифровой диагностики уменьшает лучевую нагрузку и улучшает качество рентгенограммы, что положительно сказывается на диагностике заболеваний. Однако часто проводить такое исследование нельзя.
На рентгенограмме можно увидеть только кости и суставные поверхности.
Но визуализировать мышцы, суставную сумку, хрящи и сухожилия нельзя. Применение ультразвукового исследования более информативно.
УЗИ показывает следующие заболевания и изменения структуры сустава:
- повреждение связок;
- истончение хрящевой ткани;
- артрит;
- отёки мягких тканей;
- ушибы сустава;
- деформацию полости сумки;
- повреждение коллатеральных связок коленного сустава;
- артроз;
- деформации и травмы мениска;
- жидкость в полости сустава;
- инородное тело в суставе.
В отличие от рентгеновского исследования, ультразвуковое исследование позволяет измерить суставную щель и толщину хряща. При исследовании колена оценивается количество синовиальной жидкости и локализация наибольшего скопления в заворотах сумки. Эта информация важна для оперирующего хирурга. Методом УЗИ можно обнаружить патологические очаги малых размеров, что позволяет выявить заболевание в раннем периоде. Преимуществом УЗИ перед рентгеном является то, что проводить его можно часто, что позволяет контролировать результаты лечения.
Простота, доступность и безвредность УЗИ – преимущества для широкого применения метода в диагностике заболеваний суставов. Поэтому ультразвуковое исследование применяется в детской практике. Кроме того, этот метод вполне доступен по цене. Ультразвуковое оборудование имеется во всех медицинских учреждениях.
Поражение костной и хрящевой ткани требует рентгенологического обследования, потому что даёт более точный результат. Если в процесс вовлечены связки, суставная сумка, сухожилия и мышцы, врач предпочитает назначать УЗИ.
В итоге мы пришли к выводу, что в диагностике заболеваний коленного сустава применяются оба метода. Каждый из них имеет свои преимущества в зависимости от характера патологии. Для выявления костных изменений применяют рентген. В случае поражения мягких тканей и полости суставной сумки предпочтительнее делать УЗИ.
Чем отличается УЗИ от рентгена суставов
Ультразвуковое обследование и рентгенография относятся к группе лучевых методов диагностики, но в их основе лежат совершенно разные физические принципы.
- Ультразвуковая диагностика. Основана на отражении ультразвуковых волн от тканей и органов организма. Сигналы, образующиеся после взаимодействия ультразвука со структурами коленного сустава, регистрируются датчиком и представляются на мониторе аппарата в виде черно-белого изображения в реальном времени. В белом цвете отображаются эхопозитивные структуры, интенсивно отражающие ультразвуковые волны. Оттенки черного цвета характерны для эхонегативных образований, поглощающих ультразвук. Результаты исследования могут быть записаны на электронный носитель.
- Рентгенологическое обследование. Во время диагностики исследуемый участок облучают рентгеновскими лучами, обладающими высокой проникающей способностью. После прохождения через ткани организма интенсивность лучей меняется. С помощью специальных регистрирующих устройств формируется изображение обследуемой области тела. Полученные снимки могут быть представлены как на пленке, так и в цифровом формате.
Так как при рентгенографии организм человека подвергается воздействию ионизирующей радиации, то при выборе, что лучше сделать УЗИ или рентген суставов важно обращать внимание на наличие противопоказаний к контакту с рентгеновским излучением.
Преимущества и недостатки каждого метода
Рентгенологическое обследование впервые дало возможность увидеть внутренние органы человека без хирургического вмешательства. Преимущества метода:
- Рентген аппараты есть в каждой больнице, доступны в любом населенном пункте.
- Исследование не требует специальной подготовки пациента.
- Рентгеновскую пленку можно передавать другим специалистам, хранить годами.
Рентгенологическое исследование нельзя делать беременным.
- Противопоказано беременным женщинам, детям из-за облучения.
- На пленке плоское изображение объемных тканей. Происходят проекционные наложения, врач видит суммарный образ органов, расположенных один за другим.
- Мягкие ткани, внутренние органы плохо видны.
- Рентген колена, крупного сустава не позволяет видеть движения, изображение статично.
Ультразвуковое исследование не имеет противопоказаний, безопасно. Позволяет изучать суставы в движении. Недостаток — анализ данных УЗИ субъективен, зависит от опыта и квалификации врача. Мнение другого специалиста отличается от диагноза лечащего врача. МРТ более информативна, чем другие инструментальные методы. Позволяет получить контрастное изображение всех структур суставов, в разных проекциях. Недостатки:
- Помещение для МРТ требует защиты от внешних помех.
- Создает неудобства для пациента, необходимо лежать неподвижно 15—30 минут.
- Исследование нельзя проводить, если в теле обследуемого присутствуют металлические предметы, в том числе кардиостимуляторы, водители ритма, протезы.
- Дороговизна.
Вернуться к оглавлению
Что выявляют УЗИ и рентген коленного сустава
Рентгенологический снимок позволяет с достаточной степенью четкости визуализировать поражение костных тканей: переломы, трещины, смещения, вывихи суставных поверхностей бедренной и берцовых костей, надколенника. С помощью рентгена можно обнаружить опухоли, а также дистрофические изменения костей и суставных поверхностей. Выявление патологических изменений мягких тканей и связочного аппарата коленного сустава с помощью рентгенологического метода затруднено.
Ультразвуковой метод диагностики позволяет диагностировать воспалительные процессы в синовиальной оболочке, выстилающей полость сустава, а также артрит, бурсит, повреждение сухожилий и связок. С помощью УЗИ визуализируются опухоли, инородные тела, кисты, эрозии хряща на суставных поверхностях. Ультразвук коленных суставов незаменим при выполнении пункции, а также при введении лекарственных препаратов непосредственно в сустав. Проведение этих процедур под контролем УЗИ значительно повышает их эффективность.
Таким образом, выбор между рентгеном или УЗИ суставов определяется тем какие структуры необходимо изучить. Если предполагается патология костной ткани, то рациональнее использовать рентгенологические методы. При поражении связочного аппарата и хрящей, острых воспалительных процессах суставной оболочки большей диагностической точностью обладает ультразвук.
Магнитно-резонансная томография колена
Томография — это самый информативный метод, позволяющий обнаружить патологию в самом начале ее развития. Такой эффект достигается за счет возможности распознать на клеточном уровне микроповреждения. Снимки с максимальной точностью показывают абсолютно любые деструктивные изменения костной ткани.
Принцип действия оборудования – формирование магнитного поля, под влиянием которого водородные атомы организма начинают выстраиваться по его направлению. Перпендикулярно этому полю устройство посылает электромагнитные импульсы. Начинают возбуждаться и резонировать атомы с такой же частотой колебания. Именно к такому резонансу чувствителен аппарат, на основе полученных сигналов строится трехмерное изображение.
Процедура проходит следующим образом:
- Пациента просят снять все предметы из металла и лечь на специальную выдвижную кушетку, после чего фиксируют во избежание травм.
- Стол (кушетка) задвигается внутрь оборудования, где есть вентилятор и освещение, а также средство связи со специалистом. В этой области запрещено двигаться, время исследования колеблется от 10 до 30 минут.
- По окончании кушетка выдвигается наружу.
Магнитно-резонансная томография коленного сустава позволяет увидеть:
- отечность и кровотечение близ исследуемого участка;
- различные дегенеративные разрушения и повреждения;
- утончение мягких тканей;
- нарушения, вызванные изменениями в обмене веществ.
Показания к проведению магнитно-резонансной томографии коленного сустава:
- предоперационная диагностика;
- нарушение функций сустава – затруднение движения без каких-либо видимых причин;
- подозрения на такие заболевания, как артрит, остеохондроз и бурсит, различные опухоли и кисты, костные инфекции;
- переломы;
- скопление жидкости в суставной полости;
- признаки разрыва тканей;
- ущемление сухожилий и нервов.
Противопоказанием к применению МРТ является наличие в теле медицинских устройств и металлических изделий.
Не рекомендовано проводить исследование при почечной недостаточности. Клаустрофобия, неспособность длительное время поддерживать неподвижность также требуют, по возможности, выбора другого метода обследования. Процедура безболезненная, но очень редко могут возникнуть тошнота, головная боль или чувство покалывания.
УЗИ или рентген коленного сустава: показания и противопоказания
Ультразвуковую диагностику коленных суставов назначают в следующих случаях:
- боли в коленях как при нагрузках, так и в состоянии покоя;
- отечность в области сустава;
- ограничение подвижности;
- покраснение кожных покровов и повышенная температура в регионе коленных суставов;
- снижение мышечной силы;
- видимая деформация коленей;
- травматическое повреждение связочного аппарата;
- разрыв менисков;
- травма надколенника;
- опухолевые образования колена;
- дегенеративно-дистрофические процессы;
- хондропатии.
УЗИ коленей не рекомендуется проводить в течение 10 дней после внутрисуставного введения лекарств. Так как ультразвуковые волны не оказывают вредного влияния на организм, то обследование можно выполнять в любом возрасте и сколь угодно часто.
Рентгенологическое обследование – диагностический метод первой линии. Он широко применяется в травматологии, ортопедии и ревматологии. Показаниями для назначения рентгена коленей являются:
- травматическое повреждение костных и хрящевых структур коленных суставов (мыщелков большеберцовой и бедренной костей, головки малоберцовой кости, надколенника);
- артрозы различной природы;
- пороки развития;
- боли в суставах и их отечность;
- подозрение на опухоль нижних отделов бедренной кости и верхних участков малоберцовых костей.
Противопоказаниями для выполнения рентгенологического обследования служат детский возраст и беременность на любом сроке. В этом случае нужно оценить соотношение пользы и возможного риска от действия ионизирующего излучения.
Особенности проведения ультразвукового исследования
УЗИ организма в целом и коленного сустава в частности имеет значительные отличия от остальных диагностических методов. Получается это за счет того, что ультразвук обладает некоторыми уникальными способностями, позволяющими ему проникать непосредственно через ткани человеческого организма. От исследуемого органа ультразвук отражается с различной интенсивностью, которая зависит от места расположения исследуемого органа и его структурных особенностей. Все данные расшифровываются и выводятся на монитор. Специалист способен визуально определить правильность развития того или иного органа, а также установить наличие или отсутствие новообразований.
При помощи использования УЗИ можно в режиме реального времени рассмотреть практически все внутренние органы человеческого организма, а также коленного сустава.
Старые диагностические методы, такие как рентген, предоставляют только снимок, который в некоторых случаях малоинформативен. Также ультразвуковое исследование является незаменимым диагностическим методом для определения развития плода у беременных женщин, срока беременности, а также наличия разнообразных патологических отклонений у малыша. Рекомендуется проводить подобные исследования минимум три раза на протяжении всего срока беременности.
Основные отличия в подготовке и проведении диагностики
Специальной подготовки перед УЗИ и рентгеном коленных суставов не требуется. Ультразвуковое обследование коленных суставов выполняется в положении лежа на спине. Ноги при этом должны быть выпрямлены в коленях. При необходимости визуализировать мениск пациенту нужно согнуть ногу. При одностороннем поражении обязательно проводится обследование здорового сустава, это позволяет более точно оценить патологические изменения тканей.
Рентген коленей выполняют в двух проекциях: прямой и боковой. Пациент ложится на спину с выпрямленными ногами. Для получения изображения суставов сбоку, больной поворачивается набок и немного сгибает ноги в коленях. Для получения снимка надколенника пациент максимально сгибает ноги в коленных суставах.
Длительность рентгенодиагностики не превышает 2–3-х минут, тогда как ультразвуковое обследование коленей занимает больше времени – примерно 10–15 минут. Результаты обоих исследований, а также заключение врача выдаются пациентам сразу после окончания диагностики.
Как записаться на диагностику?
Преимущество УЗИ перед рентгеном
Рентгенодиагностика широко применяется в травматологии и позволяет выявлять патологии костной ткани. Однако УЗИ позволяет оценить не только состояние костей, но и хрящей, суставных поверхностей, синовиальной сумки и связочного аппарата. Под контролем ультразвука возможно проведение пункций и других лечебных манипуляций.
Главное преимущество ультразвуковых методов обследования заключается в их полной безвредности для организма. Тогда как рентген не рекомендуется проводить беременным женщинам в связи с воздействием ионизирующей радиации на плод. Кроме того, необходимо строго учитывать лучевую нагрузку, полученную детьми в ходе диагностики.
Какую процедуру лучше выбрать
Для того чтобы выбрать оптимальный способ обнаружения и детального изучения патологий, необходимо обратиться в лечебное учреждение. Врач соберёт все необходимые сведения и затем направит на обследование.
Ультразвуковое исследование достаточно эффективно для обнаружения локальных изменений в менисках, но малоэффективно при патологических изменениях связок. Поэтому для установления диагноза при сочетаемых заболеваниях колена предпочтительно использовать МРТ. Этот метод способствует определению характера изменений костей колена, степени повреждения хряща, а также предоставляет возможность рассмотреть состояние костного мозга, что является важным фактором для определения терапии. МРТ дает возможность получить точные данные о состоянии всех структур сустава, что невыполнимо при ультразвуковом или рентгенологическом исследовании. Минусом является высокая стоимость метода.
Рентгенография, несмотря на применение таких информативных методов, как УЗИ и МРТ, остаётся достаточно актуальным способом обследования, особенно при состояниях, требующих неотложного оказания медицинской помощи. Неинвазивность, доступность для любого слоя населения, несомненно являются важными критериями при выборе этого способа обследования. Кроме того, рентгенография позволяет точно оценить состояние костной структуры, сочленяющей суставы.
Грамотная диагностика заболеваний суставов: с чего начать?
Диагностику заболеваний суставов любой врач-ортопед начинает с первичного осмотра пациента, в ходе которого удается определить локализацию патологического процесса, его основные проявления и наличие функциональных нарушений со стороны пораженных сочленений. После осмотра специалист приступает к пальпации или ощупыванию болезненных участков.
При осмотре врач оценивает степень поражения сустава
Пальпация дает возможность оценить изменение местной температуры кожи над поверхностью сустава, ее влажность, наличие ревматоидных узелков, припухлости и тому подобное.
Осмотр и пальпация являются самыми простыми методами исследования суставов, которые проводятся без вспомогательного оборудования и позволяют оценить масштабы распространения патологического процесса.
При первом визите больного специалист назначает ему общие анализы крови и мочи, благодаря результатам которых можно сложить общую картину заболевания, заподозрить наличие воспалительного процесса, формирование новообразований, нарушение обмена веществ и многое другое. Также ортопед предложит больному обследование, которое называется гониометрия. Этот метод позволяет с помощью особенного прибора – гониометра оценить амплитуду движений в суставе, а также определить угол их подвижности.
После проведения гониометрии врач решит, нужны ли дальнейшие обследования
Все последующие исследования, относящиеся к разряду инструментальных, назначаются специалистом по показаниям.
Целесообразность их проведения зависит от сложности клинического случая, необходимости подтверждения заключительного диагноза, определения стадии заболевания или оценки эффективности проведенного лечения.
Читайте также:


