Что будет если под кожу попадет инфекция
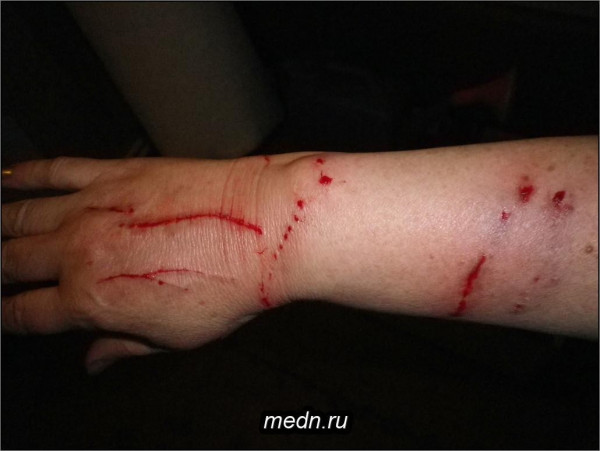
Существует поверье о том, что красные полосы, поднимающиеся от раны на руке или ноге вверх по коже, и есть симптом заражения крови. Когда эти красные полосы достигают области сердца, пациент умирает.
На самом же деле эти красные полосы всего лишь признак заражения лимфатических протоков, по которым из раны вымываются инородные вещества. Они не поднимаются выше локальных лимфатических узлов под мышками или в паху. Тем не менее это признак заражения крови и нужна врачебная консультация.
Заражение крови, или септицемия (сепсис), означает попадание бактерий в кровотоки. Повышенная температура — более надежный показатель того, что произошло заражение крови, чем красные полосы. Если в рану не попала инфекция, температура небольшая. Если же температура поднялась значительно, обратитесь за помощью к врачу.
Инфицированная рана обычно начинает гноиться под кожей, вызывая опухание и боль. Если гноящаяся рана открывается, из нее вытекает гной, это хорошо, поскольку в этом случае рана заживает быстрее и лучше. Тем не менее это верный признак того, что в ране инфекция и ребенку нужен осмотр врача.
Как только появилась рана, организм начинает выделять в рану желтоватую серозную жидкость, которая, затвердевая, образует корку. Иногда серозную жидкость принимают за гной, который более густой, имеет неприятный запах и никогда не выделяется в первый день после получения травмы.
Чтобы рана зажила, организм должен удалить из нее инородные тела и вещества и ввести новый материал. Таким образом, края раны становятся розовыми или даже красными, а сама рана теплой на ощупь. Однако это не означает, что в нее попала инфекция.
В процесс очищения раны от инородных веществ активно включается лимфатическая система, что может вызвать боль в лимфатических узлах и протоках. Это также не значит, что рана инфицирована.
Держите рану в чистоте. Если это невозможно, то есть рана находится в месте, подверженном легкому загрязнению, перевяжите ее. Повязку следует менять каждый день. Если ребенок может контролировать чистоту раны, оставьте ее открытой.
3-4 раза в день промывайте ее теплой водой, чтобы удалить загрязнение и освежить корочку на ране. Часто детям нравится сдирать ее, в этом случае нужно сделать перевязку.
Для окончательного заживления раны на лице понадобится 3-5 дней. Если рана находится на груди или руках — 5-7 дней, раны на ногах заживают, как правило, за 7-9 дней. Детские раны заживают быстрее, чем раны у взрослых.
Врач обследует рану и местные лимфатические узлы, измерит температуру пострадавшего ребенка. Возможно, будет сделан анализ крови и прописаны антибиотики.
Если есть подозрения на бактериальную инфекцию, необходимо сделать анализы.
Если в ране скопился гной, врач выкачает его при помощи скальпеля или иглы. Эта процедура не очень болезненная и, как правило, приносит облегчение. При значительных повреждениях иногда может потребоваться госпитализация.
При попадании зараженного материала на кожу персонала обработать ее 70%-ным раствором спирта, обмыть водой с мылом и повторно обеззаразить 70%-ным раствором спирта. Не тереть!
При попадании зараженного материала на слизистые ротоглотки и носа их немедленно обрабатывают 0,05% раствором марганцовокислого калия; для обработки слизистой глаз применяют раствор марганцовокислого калия 1:10 000, раствор готовят extempore.
При уколе, порезах руки необходимо вымыть в перчатках проточной водой с мылом, снять перчатки, выдавить из ранки кровь, вымыть руки с мылом и обработать ранку 5%-ным раствором йода. Не тереть!
Рекомендуется профилактический прием тимидина (азидотимидина) 800 мг/сутки в течение 30 дней, не позднее 24 ч после укола или пореза. Лабораторное обследование лиц, попавших в аварийную ситуацию, проводят через 3, 6 и 12 месяцев.
Простая рана не так страшна - так думают многие. Но если ее плохо обработать, она может быстро превратиться в серьезную проблему. Вот как идентифицировать признаки развивающейся инфекции, чтобы вы могли избавиться от нее до того, как она вызовет настоящие неприятности.

Грязь и разные частицы все еще имеются на вашей коже
В зависимости от обстоятельств, вызвавших появление царапины (например, вы упали на песчаный тротуар), разные мелкие частицы могли попасть в рану. Крайне важно немедленно обработать ее и удалить любые элементы или грязь, чтобы в рану не попала инфекция. Однако если вы обнаружите, что заноза или грязь проникла слишком глубоко под кожу и вам самим ее не достать, обратитесь к врачу. Не думайте, что если вы промыли рану, то развития инфекции можно избежать.

Вы используете мыло при лечении микротравм
Удивлены, что увидели мыло в этом списке? Это всего лишь один из распространенных продуктов для здоровья, который может быть опасен для вас и вашей семьи. Обычное мыло для рук иногда раздражает кожу, что может замедлить процесс заживления и, в свою очередь, привести к заражению раны. Конечно, каждый человек по-разному реагирует на различные очищающие средства, все это сугубо индивидуально. Но зачем рисковать и использовать мыло для обработки микротравм? Лучше всего отказаться от применения грубых ингредиентов, а именно – мыла, а воспользоваться мягкими увлажняющими гелями и мазями. От них пользы куда больше, чем от мыла.

Пренебрегаете повязками
Если вы считаете, что это хорошая идея, чтобы ваша кожа дышала после первичной обработки любой микротравмы, подумайте еще раз. Не накладывая на рану повязку, вы подвергаете кожу заражению. Новые клетки должны мигрировать в соответствующие участки, чтобы рана быстрее заживала. Прикрывая ее повязкой, вы облегчаете и ускоряете этот процесс. Лучший способ помочь предотвратить развитие инфекции – нанести на рану мазь, которая должна всегда быть в вашем доме. Если вы не посещали доктора, то держите в своей аптечке хотя бы вазелин. Как известно, он предотвращает высыхание раны и образование струпьев, соответственно, она заживает быстрее.
Вы порезались ржавым металлом, рана слишком глубокая
У вас глубокий порез, так как кожа пострадала от ржавого лезвия или любого другого металла? Это не гарантирует, что, после того как вы обработаете рану, у вас не пойдет заражение. Но это означает, что вы должны немедленно обратиться к врачу. Не пытайтесь самостоятельно лечить глубокие порезы или царапины. Вы не врач, и простая повязка и вазелин вас не спасут, так как в таких ситуациях, вам, вероятно, нужно будет наложить на рану швы. А сделать это может только врач.

Покраснение и припухлость вокруг раны
Это вполне нормально, когда кожа вокруг раны или царапины выглядит немного иначе. Появляется краснота, припухлость и даже маленький синяк. Главное - не спутать это со скоплением гноя. Паниковать стоит только в том случае, если эти симптомы ухудшаются, а рана не заживает. Например, краснота и легкая припухлость вокруг пореза или царапины часто являются признаками исцеления. Но когда этот цвет долгое время не исчезает или припухлость увеличивается, это говорит о том, что начался процесс заражения раны. Не затягивайте, обратитесь к врачу как можно скорее, чтобы избежать страшных последствий.
Боль не утихает
Очевидно, что порезы и царапины немного болят, некоторые из них даже очень. Но если ваша боль не стихает, а только усиливается, вы не в силах ее терпеть, это значит, что в рану попала инфекция, то есть пришло время обратиться к врачу.
Гной зеленый и имеет неприятный запах
Если у вас есть на теле рана или глубокая царапина, то вот две вещи, за которыми нужно внимательно наблюдать: цвет и запах. Если вы видите, что из раны сочится зеленый гной или исходит неприятный запах, это признак того, что у вас гнойное заражение. Вам нужно срочно бежать к врачу. Но что, если на ране или царапине образовалось желтоватое вещество в виде пленочки? Не нужно волноваться. Врачи говорят, что это на самом деле называется грануляционной тканью, которая является частью процесса заживления. Однако не следует путать ее с гноем.
Вы плохо себя чувствуете
Хотя кажется, что признаки кожной инфекции будут проявляться только на вашей коже, это не всегда так. По мере распространения инфекции ваше тело усиливает контратаку. И это может привести к системным симптомам, таким как лихорадка, тошнота, психическое замешательство или просто легкое недомогание. Хотя все сугубо индивидуально, но если вы плохо себя чувствуете, а ваша рана долго не заживает, обратитесь к доктору. Пусть осмотрит рану и изучит ваши симптомы. Ссадина или царапина может стать более серьезной проблемой.
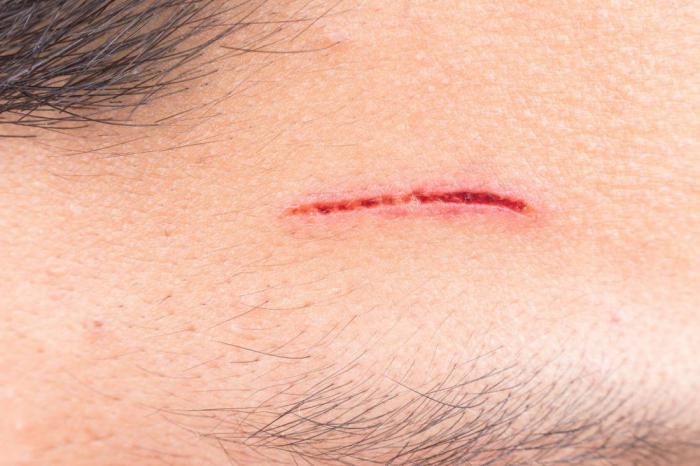
Когда ваша инфекция становится чем-то более серьезным
Инфекции кожи могут перерасти в серьезную угрозу, и это может произойти буквально в одночасье. Стафилококк – наглядный пример. Инфекции вызывают стафилококковые бактерии, микробы, которые обычно встречаются на коже здоровых людей. Это обычно не столь проблематично, когда бактерии вторгаются в ваше тело. Но стафилококковая инфекция может стать для человека смертельной. Есть много видов инфекций, вызванных бактериями стафилококка. Они характеризуются покраснением, отеком, язвами и, как правило, поражают участки кожи на ногах. Импетиго - опасное кожное заболевание, вызванное бактериями стафилококка. Это заразная и болезненная сыпь, которая обычно приводит к появлению больших волдырей, сочащейся жидкости и золотистой корочки. Обязательно обратитесь к врачу, если у вас есть какие-либо из этих симптомов или вы подозреваете, что инфекция начала прогрессировать. Врач назначит вам антибиотики и обработает очаг поражения, чтобы улучшить ваше состояние.
Лечение и первая помощь при экстравазации - попадании лекарств под кожу. Объем вмешательства зависит от стадии экстравазации, вводимого раствора и специфических антидотов. Схема лечения повреждений 3-4-й стадии не разработана. При отсутствии рандомизированных контролируемых исследований некоторые организации опубликовали протоколы лечения, основанные на собственном опыте, серии случаев и единичных достоверных данных.
1. Во всех случаях экстравазации - попадании лекарств под кожу выполняют следующее:
а. Немедленно прекращают внутривенную инфузию.
б. Убирают стягивающие повязки, которые могут действовать как жгут (например, при фиксации конечности).
в. Придают конечности возвышенное положение для уменьшения отека.
г. Местно применяют согревающие и охлаждающие пакеты, что спорно. Под действием тепла происходит местная вазодилатация, способствующая реабсорбции инфильтрированных растворов. Однако, согласно данным литературы, влажные согревающие пакеты могут вызывать мацерацию кожи.
2. Экстравазация 1-й и 2-й стадии:
а. Убирают внутривенный катетер.
б. Выбирают антидот.

Стадии экстравазации - попадания лекарств под кожу
3. Экстравазация 3-й и 4-й стадии:
а. Оставляют внутривенный катетер на месте и с помощью шприца объемом 1 мл аспирируют как можно больше введенной жидкости.
б. Убирают катетер, за исключением случаев, когда необходимо введение антидота.
в. Решают вопрос об использовании гиалуронидазы или антидота.
г. Метод многократных пункций. После экстравазации кислыми или гиперосмолярными растворами развивается напряженный отек с побледнением кожи над местом инфильтрации. Использование стилета после соблюдения мер асептики дает возможность свободно вытекать инфильтрированному раствору, при этом уменьшаются отек и вероятность развития некроза. Затем накладывают повязку, смоченную физиологическим раствором, в целях улучшения дренирования.
д. Промывание физиологическим раствором. Некоторые авторы рекомендуют использовать метод промывания физиологическим раствором подкожных тканей. После обработки и инфильтрации участка 1% лидокаином подкожно вводят 500-1000 ЕД гиалуронидазы. Затем выполняют четыре маленьких разреза скальпелем по периферии участка инфильтрации. Проводят промывание. Вводят физиологический раствор через катетер, установленный подкожно в один из разрезов, жидкость изливается через другой разрез. Образовавшееся вздутие массирующими движениями выдавливают в сторону разреза для облегчения удаления веществ, излившихся из сосуда.
е. Гиалуронидаза. Диспергирующие вещества эффективны при экстравазации препаратов кальция, растворов для парентерального питания, антибиотиков, натрия бикарбоната и т.д. Согласно некоторым практическим руководствам, гиалуронидазу не рекомендуют для лечения повреждений в результате экстравазации вазопрессоров. Однако существуют и публикации об успешном лечении таких экстравазации путем использования гиалуронидазы в сочетании с промыванием физиологическим раствором:
(1) Механизм действия. Разрушение гиалуроновой кислоты, межуточного вещества или межклеточных соединений способствует увеличению дисперсности и реабсорбции жидкости, вышедшей за пределы сосудистого русла, соответственно уменьшает повреждение тканей механическим путем.
(2) Введение наиболее эффективно в течение часа, можно назначать до 12 ч.
(3) Вводят 1 мл (150 ЕД/мл; 5 отдельных инъекций по 0,2 мл) вокруг места экстравазации иглами 25-го или 26-го размера.
(4) Побочные эффекты. Случаи осложнений у новорожденных в литературе не описаны, есть сообщения о редких случаях реакций гиперчувствительности у взрослых.
4. Специфические антидоты лекарств:
а. Фентоламин:
(1) Применяют при лечении повреждений в результате экстравазации вазопрессоров, например допамина и адреналина, которые вызывают повреждение тканей за счет интенсивной вазоконстрикции и ишемии.
(2) Эффект развивается практически сразу. Наиболее эффективен в течение часа, но можно вводить до 12 ч. Биологический период полувыведения фентоламина при подкожном введении составляет менее 20 мин.
(3) Механизм действия: конкурентная блокада а-адренорецепторов, приводящая к расслаблению гладкомышечных клеток и гиперемии.
(4) Для новорожденных дозы не установлены. Они зависят от размера повреждения и массы тела новорожденного.
(5) Рекомендуемые дозы варьируют в пределах от 0,01 мг/кг на одно введение до 5 мл раствора с концентрацией 1 мг/мл.
(6) Раствор в концентрации 0,5-1,0 мг/мл вводят подкожно в инфильтрированную область после удаления внутривенного катетера.
(7) Меры предосторожности. Могут возникать гипотензия, тахикардия и нарушения ритма; следует вводить крайне осторожно у недоношенных; повторно вводить в малых дозах.
б. Нитроглицерин местно:
(1) Эффективен при лечении повреждений, обусловленных экстравазацией допамина.
(2) Механизм действия: расслабление гладких мышц сосудов.
(3) Применение: 2% нитроглицериновая мазь из расчета 4 мм/кг на пораженную область, возможно повторное применение каждые 8 ч, если перфузия тканей не улучшается.
(4) Также используют трансдермальные пластыри.
(5) Меры предосторожности. Всасывание через кожу может привести к гипотен-зии.
в. Тербуталин:
(1) Эффективен в лечении периферической ишемии, возникшей вследствие экс-травазации вазопрессоров у взрослых и детей старшего возраста; о применении в неонатологической практике публикации отсутствуют.
(2) Механизм действия: периферическая вазодилатация в результате активации бета2-адренорецепторов.
(3) Вводят подкожно в концентрации 0,5-1,0 мг/мл; дозы у взрослых варьируют от 0,5 до 1 мг.
5. Лечение раны после экстравазации - попадания лекарства под кожу:
Цель лечения раны у новорожденных с частичной или полной утратой кожи заключается в достижении заживления первичным или вторичным натяжением без образования рубцов, контрактур и проведения оперативного вмешательства. Используют разные схемы лечения в разных лечебных учреждениях.
а. Промывают поврежденную область стерильным физиологическим раствором.
б. На пораженный участок наносят сульфадиазиновую мазь и меняют повязки каждые 8 ч, осторожно очищая раневую поверхность, повторно наносят мазь. Сульфонамиды повышают риск ядерной желтухи, поэтому противопоказаны новорожденным в первые 30 дней жизни.
в. Аморфные гели на водяной основе, содержащие полимер карбоксиметилцеллюлозы, пропиленгликоль и воду, сохраняют рану влажной и облегчают ее заживление. Их выпускают в форме гелей и пленок, которые можно накладывать прямо на раневую поверхность и оставлять на месте при повторных перевязках. Гель легко удаляется с помощью физиологического раствора, его меняют каждые 3 дня. Более частую смену повязок проводят при избыточной экссудации.
г. Влажно-высыхающие повязки с физиологическим раствором и повязки с повидонйодом также эффективны. Обильное нанесение повидон-йода на открытую рану не рекомендуют у новорожденных с очень низкой массой тела, поскольку всасывание йода может угнетать функцию щитовидной железы.
д. Эффективность применения антибактериальных мазей не доказана.
е. Заживление раны оценивают каждый день. Для заживления необходимо от 7 дней до 3 мес.
ж. Если рана находится на сгибательной поверхности, выполняют пассивные упражнения в пределах физиологического объема при каждой смене повязки в целях предотвращения контрактур.
6. Консультация пластического хирурга:
а. Проводят при повреждениях всей толщины кожи и значительных по площади отдельных повреждениях, обусловленных экстравазацией.
б. Могут потребоваться ферментативная или хирургическая обработка раны или трансплантация кожи.
- Вернуться в оглавление раздела "акушерство"
Пиодермия у взрослых и детей
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
План обследования больных
Методы лечения и профилактика

У детей и взрослых очень часто развиваются гнойничковые заболевания кожи. По-другому они называются пиодермиями. В основе лежит воспаление тканей с образованием гноя. Данная патология имеет инфекционную (бактериальную) природу. При отсутствии должной помощи возможны опасные осложнения: бактериемия, сепсис, полиорганная недостаточность.
Пиодермия у взрослых и детей
Гнойничковые заболевания кожи — это многочисленная группа болезней, вызванных стафилококками, стрептококками или смешанной флорой.
Распространенность данной патологии очень высока.
В течение жизни с пиодермией сталкивается практически каждый человек. Поражаются следующие структуры:
Инфекция может распространяться на суставы и кости. В тяжелых случаях микробы попадают в кровоток и нарушают функцию внутренних органов.
Пиодермия у детей и взрослых бывает первичной и вторичной. В первом случае она развивается самостоятельно. Вторичная форма бывает осложнением других болезней: чесотки, сахарного диабета, экземы.
Различают стафилодермии, стрептодермии и стрептостафилодермии.
Наиболее широко распространены следующие гнойничковые заболевания:
- фурункул;
- фурункулез;
- карбункул;
- фолликулит;
- везикулопустулез;
- гидраденит;
- сикоз;
- остиофолликулит;
- псевдофурункулез;
- стрептококковое импетиго;
- простой лишай;
- заеда;
- эктима;
- целлюлит;
- паронихия;
- рожа;
- смешанная форма импетиго;
- язвенно-вегетирующая хроническая пиодермия;
- рубцующийся фолликулит.
Наибольшую опасность представляют глубокие пиодермии.
У детей и взрослых пиодермии вызывают стафилококки и стрептококки. Они являются представителями естественной микрофлоры человека. Среда их обитания — кожные покровы. Большинство стафилококков и стрептококков относятся к условно-патогенной микрофлоре, но некоторые из них патогенны.
Большую роль в развитии пиодермий играют стафилококки. Эти бактерии имеют следующие отличительные признаки:
- являются нормальными обитателями кожи;
- в большом количестве находятся под ногтями и в складках кожи;
- представлены 20 видами;
- неспособны к передвижению;
- шаровидной формы;
- нетребовательны к питательной среде;
- способны вызвать аллергические реакции;
- имеют различные факторы патогенности.
Стафилококки образуют токсины (сфингомиелиназу, альфа-токсин и эксфолиативный токсин). Другими факторами патогенности этих бактерий являются адгезины, протеин А, ферменты и капсула. Все они помогают микробам поддерживать свою численность, проникать в кожу и выживать при неблагоприятных условиях окружающей среды.
Стрептококки у детей и взрослых имеют сферическую форму. Они расположены в виде цепочек. Стрептококки вырабатывают токсины, ферменты и белок М. Эти бактерии выделяются у каждого десятого больного пиодермией. Они очень устойчивы в окружающей среде. Стрептококки выдерживают низкую температуру.
Гнойники на теле у детей и взрослых образуются по разным причинам. Наибольшее значение имеют следующие предрасполагающие факторы:
- наличие чесотки;
- снижение иммунитета;
- переохлаждение;
- вирусные заболевания;
- переутомление;
- наличие сахарного диабета;
- хронические заболевания почек и сердца;
- очаги хронической инфекции;
- несоблюдение личной гигиены;
- микротравмы кожи;
- злокачественные опухоли;
- облучение или проведение химиотерапии;
- аутоиммунные болезни;
- кахексия;
- гиповитаминоз;
- перегревание;
- ожирение.
Микробы начинают проявлять свои свойства при снижении резистентности организма. Нарушение иммунитета бывает местным и общим. В первом случае снижается барьерная (защитная) функция кожи. Это облегчает проникновение бактерий в кожу.
Факторами риска развития пиодермий являются переутомление, неполноценное питание, детский возраст, контакт кожи с различными химикатами и раздражающими веществами, загрязнение среды и потливость. Часто болеют малыши до 4 лет.
У взрослых людей может развиться такая патология, как гидраденит. Это гнойное заболевание, характеризующееся поражением потовых желез. Возбудители инфекции — стафилококки. Гидраденит не развивается в детском и пожилом возрасте, так как в эти периоды потовые железы практически не функционируют.
Предрасполагающими факторами являются половое созревание, климакс, изменение pH кожи, гипергидроз, ожирение, сахарный диабет, нарушение терморегуляции, наличие опрелостей и мацерация кожи.
В процесс чаще всего вовлекаются следующие участки:
- подмышки;
- промежность;
- мошонка;
- большие половые губы;
- ореолы молочных желез;
- волосистая часть головы.
У большинства больных поражается подмышечная зона.
Воспаление является односторонним. Наблюдаются следующие симптомы:
- зуд;
- плотные узелки;
- парные угри черного цвета;
- изменение цвета кожи над узлом;
- болезненность;
- отек;
- боль;
- нарушение сна;
- лихорадка;
- головная боль;
- слабость.
Изначально появляется узел величиной до 2 см. Через несколько дней он нагнаивается.
Рядом с узлом возникают черные точки, напоминающие угри или гнойные прыщи на лице. Цвет кожи в области нагноения приобретает красно-синий цвет. Возникает отек. Он обусловлен застоем межтканевой жидкости. Множественные узлы могут сливаться между собой.
В этом случае образуется крупный инфильтрат. Ткань потовых желез разрушается. Образуется полость, которая заполняется гноем. Вначале узел является плотным, но затем он размягчается. Характерен симптом флюктуации.
Некротический стержень при гидрадените не образуется. Гнойник вскрывается. В этот период общее состояние человека улучшается.
На месте узла появляется язва, которая оставляет после себя рубец. Если лечение не проводится, то имеется риск развития флегмоны, сепсиса и лимфаденита. Возможны частые рецидивы. Иногда это гнойничковое заболевание приобретает хроническое течение. Общая продолжительность гидраденита составляет около 2 недель.
У ребенка и взрослого может возникать такая гнойная патология, как фурункул. В обиходе он называется чиреем. Это форма стафилодермии, характеризующаяся гнойным воспалением волосяного фолликула и вовлечением в процесс окружающих тканей. Не нужно путать это заболевание с карбункулом. В последнем случае поражается сразу несколько волосяных фолликулов.
Фурункул имеет 3 стадии развития. Все начинается с появления зоны инфильтрации. Пораженный участок кожи краснеет, отекает и становится плотным. Диаметр инфильтрата достигает 2-3 см. Кожа становится болезненной.
Посередине располагается волос. Наиболее часто фурункулы появляются там, где кожа наиболее загрязняется и подвергается трению.
Это могут быть шея, спина, грудь, паховая область и ягодицы. Иногда поражаются губы, щеки и веки. На второй стадии происходит нагноение. Формируется стержень. Происходит это на 3-4 день. Появляются признаки интоксикации организма. Некротический стержень заканчивается пустулой. Гной представлен отмершими тканями и лимфоцитами. После вскрытия фурункула общие симптомы исчезают. 3 стадия характеризуется заживлением кожи. Образуется рубец, который затем бледнеет и исчезает.
У маленьких детей диагностируется такая болезнь, как везикулопустулез. Данная патология чаще всего вызывается стафилококками. Иначе это заболевание называется буллезным импетиго. В процесс вовлекаются терминальные отделы потовых желез малыша. Это наиболее частое дерматологическое заболевание новорожденных. В большинстве случаев первые симптомы появляются на 5-7 день после родов.
В группу риска входят недоношенные малыши. Наиболее частым возбудителем является золотистый стафилококк. В основе патогенеза лежит повреждение кожных покровов. У малышей они более тонкие, нежные и ранимые.
Предрасполагающими факторами являются неправильный уход за ребенком, высокая или низкая температура воздуха, искусственное вскармливание, инфицирование вирусом иммунодефицита человека, повышенная потливость, наличие гнойничковых заболеваний у матери и неправильное пеленание.
При этом кожном заболевании наблюдаются следующие симптомы:
- сыпь розового цвета;
- лихорадка;
- плаксивость;
- сухость слизистых;
- снижение аппетита;
- беспокойность.
Экзантема может быть единственным признаком.
Она образована везикулами (пузырьками). Данные морфологические элементы имеют следующие особенности:
- до 5 мм в диаметре;
- имеют красный венчик;
- розового цвета;
- содержат серозный секрет;
- одиночные или множественные;
- склонны к слиянию;
- быстро распространяются по телу.
Через некоторое время появляются гнойнички. Они представлены пустулами. Внутри находится гнойный экссудат. Пустулы вскрываются, и образуются эрозии.
Формирующиеся корочки отпадают и не оставляют после себя рубцов. Происходит полное заживление. Изначально сыпь локализуется в области головы, верхней части спины, ягодиц и складок.
Если лечение проводится поздно, то возможны осложнения в виде сепсиса, абсцессов и флегмоны.
К гнойничковым заболеваниям кожи головы относится сикоз. В основе развития этой патологии лежит нарушение чувствительности фолликулов волос. Предрасполагающими факторами являются:
- хронический ринит;
- порезы во время бритья;
- микротравмы;
- хронический конъюнктивит;
- выщипывание волос в носу при помощи пинцета.
При этой форме пиодермии поражается волосистая часть лица. Наиболее часто гнойничковые высыпания появляются в области усов, бороды, крыльев носа, бровей и края век.
Иногда в процесс вовлекаются подмышечные области и лобковая зона. Чаще всего болеют мужчины. Изначально развивается фолликулит.
На коже появляется множество мелких гнойничков (пустул). Они вскрываются и иссыхают. Кожа больных людей покрывается корочками желтоватого цвета. Дополнительные симптомы включают покраснение и отечность.
При сикозе морфологические элементы сыпи имеют плотное основание. Они ярко-красного цвета и располагаются группами.
При прикосновении к коже возникает боль. Зуд и жжение возникают редко. Общее состояние не изменяется. Регионарные лимфатические узлы не увеличиваются. При паразитарной форме сикоза симптомы воспаления выражены слабее. Данная патология отличается острым течением.
Рецидивы не наблюдаются. Люпоидный сикоз часто становится причиной выпадения волос.
В группу стрептодермий входит рожистое воспаление. В процесс вовлекаются слизистые и кожные покровы. Это одно из самых распространенных бактериальных заболеваний. Рожистое воспаление встречается повсеместно. Уровень заболеваемости достигает 20 случаев на 100000 человек. Симптомы чаще всего появляются летом и осенью.
Женщины болеют чаще мужчин. В группу риска входят люди с хроническим тонзиллитом, поражением зубов и глотки. Рожа относится к заразным заболеваниям.
Передача микробов возможна контактным и аэрогенным механизмами.
Предрасполагающими факторами являются:
- редкое мытье рук;
- травмы кожи и слизистых;
- венозная недостаточность;
- нарушение оттока лимфы;
- микозы;
- нарушение трофики тканей;
- избыточный вес;
- наличие сахарного диабета.
Период инкубации достигает 5 дней. Болезнь начинается остро с лихорадки, озноба, боли в голове и мышцах. Иногда наблюдаются нарушение сознания и рвота. Через некоторое время появляется кожный зуд определенной области.
Данный участок уплотняется и становится болезненным. Возможно жжение. Позже присоединяются отек и покраснение.
Участки гиперемии имеют четкие границы и неровные края. Они ярко-красного цвета, иногда с бурым оттенком. При надавливании гиперемия исчезает на несколько секунд. Повышается местная температура. Появляются пузырьки с серозным или гнойным секретом. Иногда возникают кровоизлияния.
Чаще всего поражается кожа щек, углов рта, носа, предплечья, ног и волосистой части головы. Лихорадка может сохраняться более недели.
Характерным признаком рожистого воспаления является лимфоаденопатия. После исчезновения красных пятен наблюдается легкое шелушение кожи. Если лечение проводится неправильно, то развиваются абсцесс, флегмона, тромбофлебит, сепсис и пневмония.
План обследования больных
Диагностические мероприятия направлены на установление возбудителя и исключения негнойничковых кожных заболеваний. Требуются следующие исследования:
- дерматоскопия;
- бактериологический посев отделяемого сыпи;
- общий анализ крови;
- анализ на наличие грибков;
- полимеразная цепная реакция;
- биохимическое исследование крови.
Большинство гнойных заболеваний можно распознать по клинической картине. Огромную ценность имеет анамнез. В ходе опроса дерматолог выявляет основные жалобы больного, время и условия появления первых симптомов, а также устанавливает возможные факторы риска развития пиодермии. Необходимо исключить такие заболевания, как сибирская язва, акне, розовый лишай, сифилис и токсикодермия.
Методы лечения и профилактика
Лечение гнойничковых заболеваний при отсутствии осложнений и удовлетворительном состоянии проводится в амбулаторных условиях. В тяжелых случаях необходима госпитализация в учреждение, укомплектованное медицинским оборудованием для решений данной задачи. Лечебная тактика определяется формой пиодермии.
При бактериальном фолликулите применяются местные и системные антибиотики (пенициллины, тетрациклины, цефалоспорины, макролиды и аминогликозиды). Учитывается возраст больного, аллергологический анамнез, побочные эффекты и противопоказания.
На ранних стадиях фолликулита кожу обрабатывают анилиновыми красителями. Это может быть Фукарцин или бриллиантовый зеленый. Часто применяются салициловый и борный спирт. Дополнительно проводится УФО.
Лечение рожистого воспаления включают обильное питье, применение жаропонижающих препаратов, соблюдение постельного режима, прием или введение антибиотиков.
Может потребоваться инфузионная терапия. При пузырьковой сыпи мази и компрессы применяются осторожно. Нередко от них отказываются. При образовании булл проводится их вскрытие.
При карбункулах назначаются системные антибиотики. Ими можно обкалывать пораженную зону. Поверхность гнойников обрабатывают спиртом.
Повязки должны быть асептическими. Часто применяется синтомициновая мазь. При наличии признаков некроза требуется хирургическое вмешательство. Проводится рассечение. Мертвые ткани удаляют и вводят тампон, смоченный в растворе протеолитических ферментов. В стадию созревания проводится физиотерапия.
При выявлении везикулопустулеза кожа ребенка обрабатывается антисептиками и прижигается. Предварительно проводится аспирация гнойного секрета при помощи иглы. При поражении кожных складок применяется порошок на основе неомицина.
Назначаются цефалоспорины. При хронической форме пиодермии проводится иммунотерапия. Больным назначается анатоксин, вакцина, бактериофаг или антистафилококковый иммуноглобулин.
Профилактика гнойничковых заболеваний кожи сводится к правильной и своевременной обработке ран, исключении контакта с больными рожистым воспалением, соблюдении личной гигиены, повышении иммунитета, лечении эндокринной патологии и устранении очагов хронической инфекции.
Читайте также:


