Что делать когда ногти слазит от инфекции
В статье рассмотрим, почему слез ноготь на руке.
При онихолизисе неинфекционного происхождения ногтевая пластина не меняет цвет и консистенцию. При поражении, причиной которого является инфекция генеза, ноготь меняет цвет, мутнеет, становится слоистым и шероховатым. Заболевание диагностируется клинически, в обязательном порядке проводится соскоб с очага поражения на грибки, требуется исключение соматических патологий. Когда лопается ноготь на руке, лечение данного состояния длительное, и может включать в себя санацию очага хронической инфекции, прием витаминных комплексов и назначение минералов содержащих средств.

Итак, онихолизис – это дистальное отслоение пластинки ногтя от ложа. Патологический процесс развивается на одном пальце стоп или кистей либо поражает одновременно несколько пальцев. Примерно в 60 % случаев заболеваний является результатом травматического повреждения ногтя, в 30 % возникает вследствие хронического дерматомикоза. Оставшиеся 10 - системные соматические патологии, пиодермии и дерматоз.
Ситуация, при которой слез ноготь на руке, может случиться в любом возрасте, чаще всего диагностируется у женщин, что многие специалисты связывают с профессиональным уходом за ногтями. Сезонных и расовых различий заболевание не имеет и не обладает эндемичностью. Актуальность данной проблемы определяется эстетическим фактором, негативно влияющим на качество жизни.
Причины онихолизиса
Причины, которые могут провоцировать развитие онихолизиса, можно условно подразделить на три категории: микоз, травмы и аллергия. Принцип возникновения патологического процесса отличается в зависимости от этиологии.
Бывает, что слезает ноготь на руке после ушиба.
Травматическое отслоение ногтя
При травмировании в патологический процесс вовлечены и ногтевое ложе, и сам ноготь. Между ними формируется подногтевая гематома, в структурах дермы происходит механическое сдавливание мелких сосудов, питающих ноготь, после чего нарушается его питание, изменяется эластичность и химический состав. Прибитый ноготь начинает деформироваться. Вследствие нарушения процесса трофики коллагеновых связок, которые осуществляют фиксацию ногтевой пластины к ногтевому ложу, связь между ногтем и ложем ослабевает, он начинает отходить со свободного края. Чем больше площадь подобного отслоения, тем выше вероятность присоединения вторичной инфекции с возникновением воспаления. При этом связь пластины с матрицей не прерывается, после восстановления трофики тканей и рассасывания гематомы ноготь начинает расти так же, как и ранее.
Данное патологическое явление часто наблюдается после сильного ушиба ногтя, например, если прижать палец дверью или уронить на него тяжелый предмет. Если слез ноготь на руке, это сразу видно, поскольку под ним сразу образуется гематома.

Инфекционные причины патологии
В основе инфекционного типа онихолизиса лежит воспалительный процесс, который проходит три основных стадии: альтерация, экссудация и пролиферация. На первоначальном этапе происходит патологическое повреждение кожного покрова, клетки ретикулоэндотелиальной и иммунной системы кожи начинают вырабатываться цитокины и медиаторы воспаления. После этого нарушается процесс кровоснабжения ногтя, страдает трофика, изменяется структура пластины.
Стадия экссудации все перечисленные расстройства усугубляет, и влечет за собой изменение водно-электролитного баланса. При этом наблюдается набухание ногтя, он становится уязвимым для патогенной бактериальной флоры и грибков, которые проникают в межклеточные слои ногтя. Начинается поражение нижней части пластины и ногтевого ложа, ноготь отделяется от ложа.
Чем больше вредоносных микробов участвует в развитии патологического процесса, тем интенсивнее протекает отслоение. Когда нарывает ноготь на пальце руки, это очень неприятно. Фагоциты и Т-лимфоциты уничтожают чужеродные антигены, стимулируют процесс пролиферации – окончательную стадию воспаления, которая приводит к возникновению гиперкератоза ногтевого ложа, его деформации. Одновременно начинается гиперкератотический рост пластинки ногтя, призванный восстанавливать полученный дефект. Нормальный рост ногтя может наблюдаться после полного устранения воспалительного процесса.
Аллергическая природа возникновения болезни
Аллергический онихолизис во многом идентичен с воспалительным, однако на стадии экссудации преобладает реакция чрезмерной выработки антител на патогенные микробы, внедрившиеся в ноготь и дерму, что способствует гиперсенсибилизации кожи, усиливает процессы деформации ногтевой пластинки и дермы, замедляет регенерационный процесс.

Классификация
Для назначения адекватного лечения с учетом гетерогенности заболевания в дерматологии выделяется несколько типов онихолизиса:
- Травматический, который возникает вследствие поражения подногтевого пространства или ногтя вследствие ожогов, ран, заноз, физических или химических воздействий, продолжительного пребывания в воде или при ношении тесной обуви.
- Дерматологический, который считается следствием длительных дерматозов с нарушением трофики в области поражения.
- Системный, который развивается при заболевании пищеварительной системы и обменных нарушениях.
- Эндокринный, формирующийся на фоне эндокринных и гуморальных расстройств.
- Грибковый, который является следствием образования колоний бактерий в подногтевом пространстве, нарушением структуры ногтевого ложа при сохранении нормальной ногтевой пластины. Может быть итогом длительной микотической инфекции с очагами вторичного онихолизиса.
- Бактериальный, возникающий при присоединении инфекции.
- Аллергический, который развивается на фоне приема медикаментозных препаратов, имеющих фотосенсибилизирующие свойства, при контакте с УФО, химическими веществами.
Как проявляются симптомы, когда слез ноготь на руке.
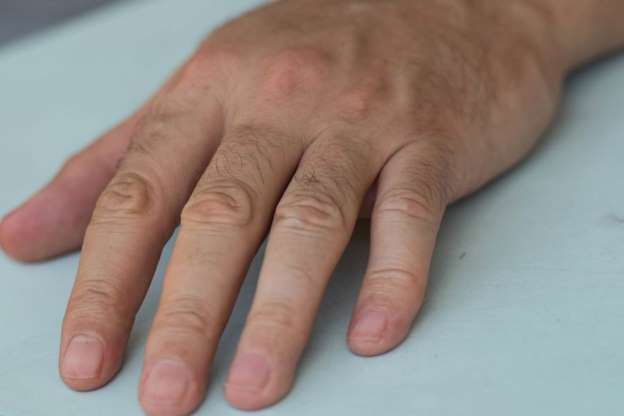
Симптомы
Клиническая картина типична и характеризуется отслоением ногтевой пластинки от ложа со свободного края в боковых или дистальном отделах до лунки ногтя. Визуально наблюдается смена цвета ногтя с телесного на белый, белесовато-серый, что обусловлено проникновением воздуха в подногтевые промежутки. Если вместо воздуха туда проникают микробы, цвет ногтя меняется. Под воздействием бактерий ноготь приобретает желтый цвет, грибки придают ему коричневатый оттенок, а зеленоватый – синегнойная инфекция. При микробном поражении ногтевой пластины изменяется и ее консистенция, она начинает деформироваться и становится шероховатой.
В пространстве между ногтевым ложем и ногтем скапливаются кератин и грязь, формируется подногтевой гиперкератоз, возникает неприятный запах. Возможно образование очагов вторичного вида заболевания. Если слезает только часть ногтя, это говорит о развитии частичного онихолизиса, если же процессу подвергается весь ноготь – говорят о тотальном виде.
Внешние признаки возможных заболеваний
Если ноготь почернел после ушиба, то данное явление характеризуется тем, что при травме под ногтем повредились кровеносные сосуды, и произошло кровоизлияние. Это выглядит как почернение ногтя в его основании и последующее отслоение ногтевой пластины.
Белые ногти, которые отслаиваются, могут являться признаком бактериального онихолизиса.
Если околоногтевая зона нарывает, это прямое свидетельство попадания в эту область инфекции, которая спровоцировала гнойный процесс.
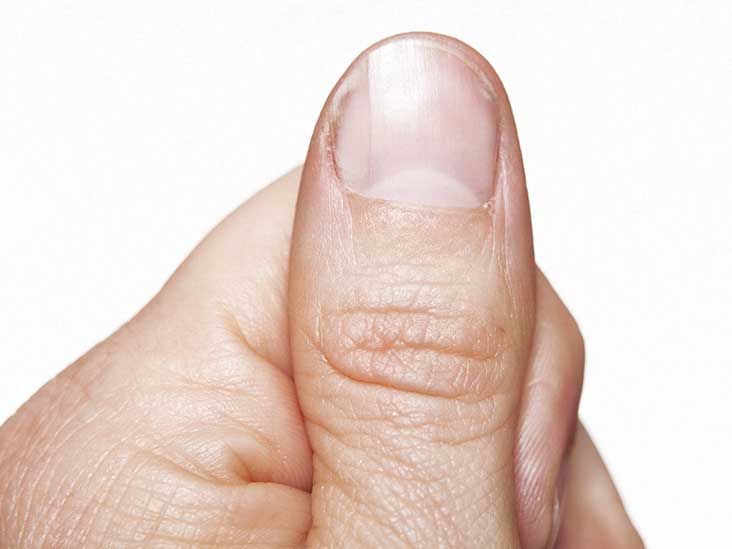
Почему трескаются ногти на руках?
Иногда наблюдается такое явление, при котором ногтевая пластина трескается вдоль. Трещина может образовываться в результате травмы или некоторых других причин. К ним относятся:
- влияние химических средств (например, бытовая химия);
- длительный контакт с водой;
- смена температурного режима;
- контакт с вредными химическими веществами, использующимися для ремонта (краски, клей и т. д.);
- неправильный уход;
- некачественные средства для ногтей;
- грибковые заболевания;
- дерматологические патологии;
- сахарный диабет;
- дефицит жидкости в организме;
- нарушения гормонального характера;
- нехватка витаминов и минералов;
- заболевания печени или пищеварительных органов.
Диагностика
В большинстве случаев, если отходит или почернел ноготь на руке, диагноз не вызывает затруднений у дерматологов. Предшествующее данному заболеванию поражение ногтей линиями Бо является ценным диагностическим признаком, свидетельствующим либо о систематическом травмировании ногтевой пластины, либо о периодической остановке его роста на фоне прогрессирования соматических патологий.
Линии Бо – дефекты ногтевой пластинки в форме поперечных углублений, возникших вследствие поражения ростовой зоны. В современной дерматологии считается, что поперечные линии – это следствие трофических нарушений ногтевой матрицы, изменяющих химический состав пластины. С учетом того, что она отрастает примерно за 90 дней, по расстоянию от линии Бо до ногтевого валика можно определить момент травмы или давность хронической патологии, спровоцировавшей возникновение белых ногтей.

Наличие отслоения на нескольких или одном ногтях пальцев ног или рук и определение возможных причин такого явления позволяют поставить клинический диагноз при существенном разнообразии патоморфологической картины данного заболевания (изменение структуры, цвета, прозрачности, различающиеся по площади и глубине гиперкератотические наслоения).
Кроме того, в обязательный план диагностики, когда отходит ноготь на руке, входит соскоб на грибки для исключения вероятности микотического поражения ногтя.
Дифференцируется онихолизис с псориазом, микозами, красным плоским лишаем, болезнью Боуэна и ониходистрофиями неизвестной этиологии.
Лечение
Терапия данного патологического процесса, как правило, комплексная. Она подразумевает лечение ногтей на руках и, одновременно, на ногах, однако только в том случае, если причиной отслоения ногтей не явилась травма.
Главное, что нужно сделать, – по возможности устранить основное заболевание, которое послужило причиной возникновения онихолизиса. При лекарственной форме заболевания рекомендуется при помощи гастроэнтеролога откорректировать деятельность пищеварительной системы, так как отслойка ногтя может происходить вследствие недостатка витаминов и минералов, без которых нормальный рост ногтя невозможен.
При травматическом онихолизисе с отслоением небольшой площади ногтевой пластины осуществляется ежедневное состригание отслоившейся зоны с дезинфекцией и защитой ложа ногтя посредством антибактериального пластыря.
Большое по площади отслоение лечится хирургическим путем, накладываются повязки с антисептическими и антибактериальными растворами. В процессе операции удаляют гематомы, гиперкератотические наслоения и грязь. Ноготь восстанавливаются с помощью длительного использования желатиновых растворов разной концентрации.
При онихолизисе микотической или бактериальной природы происхождения дополнительно используются спиртовые растворы анилиновых красок, антимикотические и антибактериальные медикаменты. Пациентам с онихолизисом показан прием витаминов, препаратов кальция и железа, общеукрепляющие лекарственные средства. Противопоказан чрезмерный контакт с водой, бытовой химией и косметическими лаками. Прогноз заболевания относительно благоприятный с учетом вероятных косметических дефектов.
Итак, слез ноготь на руке, что делать?
Общий комплекс мероприятий
Совокупность лечебных мероприятий при отслоении ногтевой пластины должен быть следующим:
- прием витаминных комплексов;
- применение различных мазей – антибактериальных и противогрибковых;
- использование ванночек с антисептиками и отваром целебных трав;
- примочки с антисептиками.
Кроме того, если отходит ноготь на руке, рекомендуется придерживаться следующих мер по предупреждению рецидива:
- избегать травм;
- чаще менять носки (если заболевание наблюдалось на ногтях ног);
- соблюдать гигиену;
- не держать руки и ноги в сырости.

Народные методы
Лечить ногти можно и при помощи народных рецептов:
- Уксусные ванночки. 9 % уксус налить в теплую воду и распарить руки или ноги в течение 20 минут, после чего насухо вытереть. Уксус используется также для примочек к ногтям.
- Ванночки с маслом чайного дерева. Налить в таз горячую воду, добавить 20 капель масла, держать ногти в воде на протяжении 20 минут.
- Использование перекиси водорода. Распаренные ногти обернуть тампоном, смоченным в перекиси и закрепить полиэтиленовой пленкой. Держать примочку в течение часа, после чего промыть ноготь водой.
- Лечение йодом. Это наиболее простой метод терапии, при котором достаточно обычного нанесения спиртового раствора йода на ногти при помощи ватной палочки.
Автор статьи: Наталья Федорова
Отслоение ногтя от ногтевого ложа называют еще онихолизисом. Некоторые не придают этому заболеванию должного внимания, хотя проблема является достаточно серьезной – игнорирование лечения приводит к запущенной форме и тяжелоустранимым грубым дефектам ногтевых пластин.
Что происходит при онихолизизе?
Отслоение – нарушение целостности ногтевых пластин. Под их поверхностью образуются полые проблески, что становится причиной отделения ногтей от мягких тканей пальцев.
Происходит полная или частичная смена цвета ногтевых пластин. Они могут стать бледно-желтыми, беловато-серыми, реже – синеватыми или коричневыми. Сначала отслаиванию подвергается лишь верхняя часть ногтя или его боковые стороны, затем, по мере развития заболевания, дефект достигает и его основания – вся поверхность отходит от ногтевого ложа. Но чаще всего, до этого не доходит, и ногтевая пластина отделяется не полностью.
Возможные заболевания при отслоении ногтей
Отслоение ногтевой пластины может наблюдаться при некоторых заболеваниях как хронических, так и острых. Самым частыми являются:
|
Это системные заболевания. Также онихолизис свойственен:
|
Причины онихолизиса
Причинами отслоения ногтевой пластины могут быть различные факторы как инфекционной, так и неинфекционной природы.

химический фактор отслоения ногтей
Неинфекционные причины:
- Химические – заболевание проявляется при частом контакте с бытовой химией без использования перчаток или другими веществами. Таким средством может оказаться стиральный порошок, лак для ногтей, жидкость для его снятия.
- Механические – различные травмы: сильный удар, рассечение, сдавливание, привычка грызть ногти. В таких случаях образуется гематома (скопление крови) под ногтем, которую необходимо как можно скорее правильно удалить.
- Аллергия. Такую реакцию могут вызвать те же бытовые средства, латекс, лак для ногтей. Часто их отслаивание может наблюдаться после покрытия гель-лаком, пользующимся популярностью на сегодняшний день, но нередко вызывающим аллергию.
- Лекарственные препараты. Сюда относят некоторые группы антибактериальных препаратов, чаще всего причиной расслаивания ногтей становится лечение фторхинолонами.
- Маникюр и педикюр , проводимый неправильно в домашних условиях – также нередкая причина онихолизиса. Ногти могут начать расслаиваться, если неаккуратно срезать их, что приводит к деформации, а также при их подпиливании держать пилку не перпендикулярно к ногтевой пластине, а под углом, двигать инструментом в разных направлениях.
Онихолизис могут спровоцировать колебания гормонального фона, недостаток витаминов и стрессовые ситуации.
К инфекционным причинам относят грибки, реже – бактерии. В 40% случаев заболевания онихолизис вызывается именно первыми микроорганизмами. Попадая на ногтевые пластины, они разрушают ее, ногти начинают расслаиваться и ломаться.
Недостаток витаминов
Дефицит витаминов и различных макро- и микроэлементов тоже могут спровоцировать отслоение ногтевой пластины. Их нехватка обычно происходит при питании скудной пищей.
В рационе обязательно должны присутствовать продукты с высоким содержанием железа, кальция, цинка. Идеально подходит рыба, содержащая также большое количество магния, витамина D , фосфора, без которых невозможно усвоение кальция.
Для здоровья ногтей важны и витамины В, А и Е, содержащиеся в яблоках, сливочном и подсолнечном масле, семечках, кисломолочной продукции, орехах.
Также в рационе должно быть присутствие белковых продуктов, овощей и фруктов, содержащих кремний, аминокислоты, цинк и фолиевую кислоту.
Виды и возбудители онихолизиса
В зависимости от причины, вызвавшей онихолизис, различают следующие его виды:
|
Диагностика онихолизиса
При обнаружении у себя отслоения ногтевой пластины следует обратиться к дерматологу для установления причины этой проблемы. Если в процессе диагностики врач обнаружит сопутствующие заболевания, он направит пациента к другому специалисту. Это необходимо для того, чтобы устранить факторы, провоцирующие онихолизис.
На первом приеме дерматолог визуально осматривает ногтевые пластины. Случается так, что врач сразу распознает грибковое поражение ногтей и направляет пациента на анализ (соскоб), выявляющий вид возбудителя. После этого назначается соответствующее лечение.
Если осмотр ногтей не выявил причину их отслоения, могут быть назначены такие методы диагностики как:
- взятие проб , определяющих наличие грибка, стафилококков и стрептококков;
- анализ крови для того, чтобы оценить общее состояние организма.
Не исключена и другая инструментальная и лабораторная диагностика, выбор которой основывается на наиболее вероятной причине онихолизиса.
Клиническая картина
Симптомы онихолизиса зависят от причины, его вызвавшей.
При заболевании, возникшем после травмы ногтя, может отмечаться:
- болевой синдром;
- образование гематомы;
- обесцвечивание и ослабление ногтевой пластины;
- кровотечение.
Если онихолизис вызван инфекцией, могут наблюдаться:
Симптомы, общие для всех видов онихолизиса:
- ногтевая пластина меняет цвет, сначала расслаивается в верхней ее части;
- неровность, изменение линии границы, разделяющей ногтевую пластину на розовую и белую части;
- кожа под ногтем утолщается;
- боль возникает лишь при вторичном инфицировании, вследствие попадания микроорганизмов под отошедшую ногтевую пластину.
Лечение и препараты от отслоения ногтей
Онихолизис является достаточно стойким заболеванием, его нельзя вылечить за короткий промежуток времени. Устранение симптомов может произойти только после полного отрастания ногтя.
Задача лечения – остановка отслоения и устранение основной его причины. Поэтому для избавления от онихолизиса применяется комплексная терапия. Последовательность действия при обнаружении отслоения ногтевой пластины:
|
Если при диагностике были обнаружены проблемы со здоровьем, ставшие причиной расслоения ногтей, местная терапия не принесет результата. В таких случаях следует лечить основные заболевания:
Первая помощь при травме ногтя
При ушибе пальца необходимо как можно быстрее поместить руку или ногу под струю холодной воды. Это нужно для предотвращения появления гематомы под ногтем, которая провоцирует отслоение ногтевой пластины. В холоде травмированную конечность нужно держать не менее 15 минут для сужения кровяных сосудов и устранения боли.
Для избежания отека на кожу наносится йодная сетка и накладывается утягивающая бинтовая повязка. Это максимально снизит риск отхождения ногтя от ногтевого ложа.
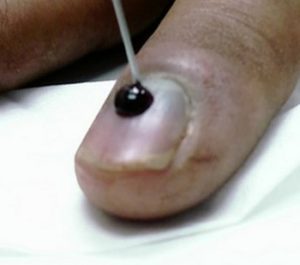
прокол для выхода крови от гематомы
Если образовалась гематома, следует обратиться к врачу для проведения небольшого хирургического вмешательства: в ногте проделывается маленькое отверстие для того, чтобы скопившая под ним кровь вышла.
В случае невозможности визита к специалисту, можно попробовать провести эти манипуляции в домашних условиях при условии полной стерильности. Для этого нужно тщательно вымыть руки и обработать ушиб раствором антисептика, взять стерильную иглу, раскалить ее на огне. Проделав отверстие в ногтевой пластине, убрать из-под нее кровь. Затем повторно обработать ноготь.
При возникновении отслоения ногтевой пластины из-за ее травмирования необходимо сразу провести следующие действия:
В видео подробно рассматривается прокол ногтя при ушибе.
Лечение народными средствами
Способы нетрадиционной медицины используются как дополнительные, для симптоматического лечения и дезинфекции.

апельсиновый сок с солью
Хорошим средством для укрепления ногтей является раствор из апельсинового сока, столовой ложки соли и 60 мл теплой минеральной воды. К этим составляющим добавляется 5 капель йода. Все перемешивается. Держать пальцы в этой смеси не меньше 10 минут.
Чайный гриб обладает обезболивающими, противовоспалительными и противобактериальными свойствами. Из него можно приготовить кашицу. Взять небольшую часть, очищенную от пленок. Измельчить ее. Полученную массу накладывать на пораженные участки 2-3 раза в день.
Несколько дополнительных способов по лечению ушиба ногтя в домашних условиях в видео.
Меры профилактики отслоения ногтевой пластины
Для предотвращения такого заболевания как онихолизис, необходимо придерживаться следующих правил:
Таким образом, если профилактические меры не соблюдались и проявились симптомы онихолизиса, следует обратиться за консультацией к специалисту, который проведет диагностику и назначит адекватную комплексную терапию. Самолечение в этом случае допускать нельзя, так как причин отслоения ногтевых пластин много, и самостоятельно их установить невозможно.
Клиническая картина схожа с такими болезнями, как ветряная оспа, герпесная ангина, аллергический дерматит, везикулярный стоматит. Может протекать бессимптомно, в виде трехдневной лихорадки, типичного проявления, серозного менингита или тяжелого инфекционного процесса с поражением жизненно важных органов.
О перенесенной инфекции Коксаки можно судить по состоянию кожи, ногтей. У большинства больных отслаивается кожа, слезают ногти при Коксаки. Происходит это через 2-8 недель после перенесения энтеровирусной экзантемы.
Является ли вирус Коксаки заразным

Вирус Коксаки отличается высокой контагиозностью (легко передается от больного здоровому). Считается, что 95% населения рано или поздно заражаются им (чаще в детском возрасте). При попадании в организм крепится на клетках слизистой эпителия, размножается в желудочно-кишечном тракте, накапливается в лимфатических узлах, после чего проникает в кровь и разносится по всему организму.
Заболевание сопровождается пузырьковой сыпью на руках, ногах, во рту. После того как пузырьки лопаются, слезает кожа, поражает вирус Коксаки и ногти.
Обуславливается это тем, что ногти являются производными эпидермиса, поэтому болезни, которые вызывают поражения кожных покровов могут поражать и ногтевые пластины.
Почему при Коксаки слезают ногти? Если сыпь рядом с ногтями была обильной, то на них могут появиться полосы, они начинают слоиться, крошиться и отделяться.
Где можно заразиться вирусом Коксаки

Данная группа энтеровирусов устойчива к внешней среде — сохраняет жизнедеятельность в течение нескольких суток. В водопроводной воде и фекалиях живет 780 дней.
Заразиться можно в любом месте, где находился зараженный Коксаки человек.
Наиболее подвержены заболеванию дети от 4 месяцев до 10 лет по причине несформированных гигиенических привычек.
Взрослые также могут заболеть, но переносится патология намного проще и без последствий.
Патоген имеет сезонные проявления, вспышки приходятся на теплое время года, когда повышена влажность. В тропическом климате активен круглый год.
При вирусе Коксаки нередко возникают групповые эпидемии. Например, легко распространяется в детском коллективе.
Как распространяется вирус Коксаки
Вирус Коксаки распространяется от человека к человеку. Вирусные частицы содержатся во всех биологических жидкостях инфицированных людей. 
Пути передачи:
- воздушно-капельный (при чихании, кашле, поцелуях);
- бытовой (через грязные руки, общие предметы обихода);
- пищевой (через продукты питания, воду).
Не исключена возможность передачи патогена от матери плоду внутриутробно (только при активной болезни). Однако такая ситуация возникает крайне редко; если женщина задолго до беременности перенесла заболевание в скрытой или острой форме (в крови имеются специфические антитела, подтверждающие факт перенесения болезни).
Чаще всего болезнь протекает в типичной форме и переносится легко. В большинстве случаев после вируса Коксаки облезают ногти, но другие осложнения развиваются редко..
Что вызывает инфекцию
Инфекционное заболевание вызывает вирус Коксаки. В медицине подразделяют два типа: 
- Энтеровирус типа А (CVA) считается менее опасным, вызывает поражение слизистой оболочки ротовой полости, конъюнктивы глаз, патологии верхних дыхательных путей. К группе относится 24 серотипа.
- Энтеровирус типа В (CVB) представляет смертельную опасность. Поражает жизненно важные органы — плевру, сердце, печень, поджелудочную железу. Существует 6 серотипов.
Заболевания, спровоцированные обоими типами способны протекать в тяжелой форме, что напрямую зависит от уровня иммунной защиты организма. Впоследствии может развиться гепатит, миелит, миокардит, менингит, энцефалит.
Чаще всего диагностируется Коксаки типа А, после перенесения которого на руках (кистях, ладонях), стопах слезает кожа. Больные часто жалуются на выпадение ногтей.
Иммунитет не формируется, поскольку Коксаки постоянно мутирует. Поэтому заболеть возможно несколько раз в жизни в любом возрасте.
Инфекционный период вируса Коксаки

Инкубационный период длится в пределах 1-10 дней. С первого дня попадания в организм Коксаки человек становится переносчиком. По истечении времени начинается острая фаза болезни. Появляются видимые симптомы — повышается температура тела, беспокоит расстройство пищеварения (тошнота, рвота), диарея, появляется пузырьковая сыпь.
Сначала высыпания покрывают ладони и стопы, на следующий день — слизистую рта. Отличаются болезненностью, зудом, жжением (похоже на поражение вирусом герпеса 3 типа Варицелла Зостер). Клиническая картина сохраняется несколько дней, затем температура спадает, пузырьки лопаются, начинают слезать кожа и ногти.
Что делать, если происходит отслоение ногтевой пластины? Такой симптом фиксируется часто. Однако со временем отрастет здоровый ноготь.
После клинического выздоровления человек по-прежнему является источником заражения, поскольку выделение вирусных частиц происходит еще длительное время (от 2 недель до 2 месяцев).
Когда обращаться к врачу

При первых признаках энтеровирусной инфекции необходимо обратиться к врачу. Симптомы интоксикации (рвота, диарея) могут спровоцировать обезвоживание, что опасно для здоровья и жизни. Также поводом для получения квалифицированной помощи являются обильная сыпь, высокая температура, головная боль, одышка, синюшность кожных покровов, длительный отказ от еды.
При тяжелых проявлениях Коксаки нужно вызвать скорую помощь.
Если после перенесенной болезни ногти слезают, то нужно обратиться к дерматологу, который назначит ванночки, мази, кремы, которыми необходимо мазать руки до полного выздоровления.
Как и чем лечить вирус Коксаки
Организм в силах самостоятельно справиться с болезнью, уже на 3-5 день наступает выздоровление. Однако в первые дни нужно помочь иммунитету, пока он не выработает лимфоциты для борьбы с патогеном. 
В большинстве случаев лечение проводится в домашних условиях, при тяжелом течении требуется госпитализация.
Проводится симптоматическая терапия — принимаются при необходимости антигистаминные, жаропонижающие, противовоспалительные, обезболивающие, антисептические препараты.
Температуру тела не сбивают до 38,5°C (при условии нормальной переносимости, отсутствия судорог). Повышение температуры — защитная реакция организма, которая способна контролировать рост вируса.
Антибактериальные средства при Коксаки применяются в случае присоединения бактериальной микрофлоры (стремительный рост количества лейкоцитов), для чего необходим анализ крови.
Популярны препараты интерферона, которые улучшают иммунный ответ.
Поливитаминные комплексы назначаются с целью налаживания обмена веществ, ускорения процесса выздоровления, повышения сопротивляемости организма. 
Для того чтобы освободить организм от токсинов, нужно соблюдать обильный питьевой режим, врач может назначить сорбенты. Улучшить общее состояние помогут комфортные условия в помещении (температура — 20…22°C, влажность — 50-70%), нужно проветривать комнату и регулярно проводить влажную уборку.
Осложненные случаи требуют более интенсивного лечения, которое назначают профильные специалисты.
Многих пациентов, столкнувшихся с болезнью интересует вопрос как лечить ногти после Коксаки. Процесс отслоения ногтевой пластины от мягких тканей безболезненный. Специфическое лечение ногтей не требуется. Здоровый ноготь отрастет постепенно (по 1-2 мм в неделю). Категорически запрещено срывать ноготь — это приведет к травме, что создаст дополнительные проблемы.
Не исключено развитие воспалительного процесса вследствие попадания инфекции на кожу незащищенную ногтем.
Врач может назначить теплые ванночки (соляные, содовые, травяные), после чего нужно смазывать ногти детским кремом или регенерирующей мазью. Такие процедуры помогут ногтевой пластине быстрее отойти от мягких тканей и не допустить развития воспаления.
Читайте также:


