Что имеет костно хрящевую перегородку
Носовая перегородка - часть органа обоняния, выполняющая ряд важнейших функций. Под воздействием различных неблагоприятных факторов на ней может сформироваться костный гребень. Носовая перегородка в этом случае перестает нормально функционировать, в связи с чем повышается риск развития угрожающих жизни и здоровью состояний. Лечение патологии только оперативное, в зависимости от тяжести недуга могут применяться как стандартные, так и современные малоинвазивные методики.
Носовая перегородка: строение, функции
Данная часть органа обоняния внешне напоминает своеобразную пластинку. Она разделяет полость носа на две равные зоны. Перегородка представлена костной и хрящевой тканью, покрыта она слизистой оболочкой.
Для организма человека носовое дыхание является наиболее физиологичным. Воздух, поступая в орган обоняния, образует дугу, выпуклую кверху. При этом большая часть инородных мельчайших частиц остается в передней части носа. Далее воздух устремляется к перегородке. Там повышается его температура и показатель влажности. Кроме того, происходит обезвреживание болезнетворных микроорганизмов, поступивших извне. Таким образом, данная часть носа способствует согреванию воздуха, благодаря чему уменьшается риск развития различных респираторных заболеваний.
Под воздействием неблагоприятных факторов носовая перегородка может деформироваться. Существует несколько видов искривлений. Одним из широко распространенных является костный гребень носовой перегородки. Это патологическое состояние, характеризующееся вытянутым в горизонтальном направлении искривлением. Внешне оно напоминает гребень. Основным местом его локализации является костная часть пластинки, иногда он затрагивает и хрящевую ткань.
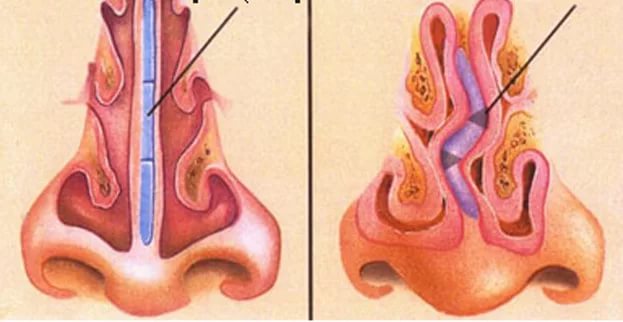
Причины формирования
Гребень носовой перегородки (фото представлено в статье) может образоваться на фоне следующих заболеваний и состояний:
- Неправильное развитие черепа. Если рост костей происходит неравномерно, носовая полость также формируется аномально. При этом ее размеры уменьшаются. За счет этого перегородке становится недостаточно места и она начинает искривляться.
- Травмы. Результатом сильного удара становится смещение костей и перегородки. Если несвоевременно обратиться к травматологу, произойдет неправильное сращивание ткани. На фоне данного состояния может сформироваться гребень носовой перегородки.
- Полипы и опухоли как злокачественного, так и доброкачественного характера. На фоне развития новообразований происходит нарушение процесса дыхания в пораженном носовом проходе. С течением времени перегородка также начинает искривляться.
- Гипертрофия. Это патологическое состояние, характеризующееся неравномерным развитием одной из носовых раковин. На фоне гипертрофии пластинка испытывает высокое давление. В результате может произойти формирование гребня носовой перегородки.
- Катаральный воспалительный процесс (например, вазомоторный и хронический ринит).
- Патологии носа, сопровождающиеся выделением и скоплением гнойного секрета.
Для того чтобы выбрать методику лечения, врач должен знать, по каким причинам гребень носовой перегородки начал формироваться.
Симптомы
Основными признаками патологии являются следующие состояния:
- Частые эпизоды насморка. У больного регулярно нарушается дыхание и происходит выделение слизистого секрета.
- Внешне заметно, что форма носа стала асимметричной. Резкие изменения происходят после получения травм.
- Регулярная головная боль. Данное состояние возникает рефлекторно из-за того, что растущий гребень носовой перегородки задевает или даже сдавливает слизистую оболочку органа обоняния.
- Храп во время ночного отдыха.
- Носовые кровотечения. Слизистая оболочка пронизана множеством сосудов. На фоне ее истончения в результате давления происходит нарушение целостности капилляров.
- Снижение степени работоспособности, быстрое наступление утомления. Это происходит на фоне гипоксии - состояния, при котором в организм поступает недостаточное количество воздуха.
- Дискомфортные ощущения во время дыхания носом.
- Частые эпизоды респираторных заболеваний, сопровождающихся насморком, кашлем, повышением температуры тела, чиханием.
- Болезненные ощущения в горле, першение.
- Ухудшение слуха. На фоне прогрессирования искривления (гребня носовой перегородки) в ушах развиваются воспалительные процессы.
- Ухудшение обоняния. Больному становится трудно распознавать запахи.
- Нарушение памяти.
- Снижение степени концентрации внимания.
При возникновении одного или нескольких вышеперечисленных тревожных признаков необходимо обратиться к оториноларингологу.

Диагностика
На приеме ЛОР-врачу пациенту необходимо предоставить информацию относительно того, какие жалобы его беспокоят и как давно они появились, были ли в прошлом травмы лица (в частности носа), пользуется ли он каплями в нос сосудосуживающего действия.
После сбора анамнеза специалисту необходимо осмотреть больного для оценки внешнего искривления.
На основании результатов первичной диагностики врач дополнительно может назначить проведение одного или нескольких инструментальных исследований. Для обнаружения гребня носовой перегородки используются следующие методы:
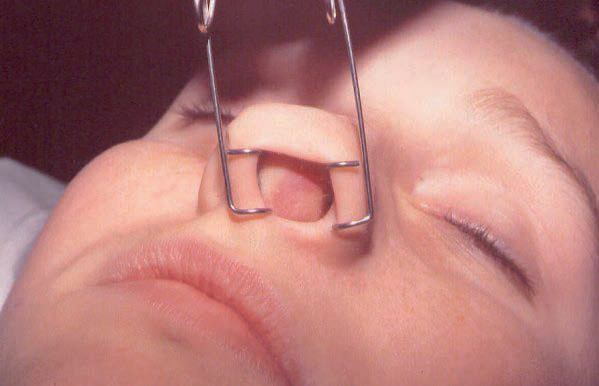
- Передняя риноскопия. Суть способа состоит в следующем: закрытый расширитель врач вводит в проход, после чего медленно начинает раздвигать части инструмента. При этом пациент должен немного приподнять голову. На носовую перегородку давление не оказывается, так как это чревато возникновением кровотечения. Первостепенно врач осматривает и оценивает состояние нижних отделов органа обоняния. Затем пациенту предлагается откинуть голову назад для того, чтобы специалист мог визуализировать остальную часть носа и перегородки.
- Задняя риноскопия. Метод подразумевает осмотр органа со стороны носоглотки. Его суть состоит в следующем: врач с помощью специального шпателя надавливает на язык, за счет чего больной рефлекторно перестает дышать ртом, и вводит в него небольшое зеркало. Специалист следит за тем, чтобы инструмент не соприкасался со слизистой оболочкой, так как контакт с задней стенкой зева и небом может спровоцировать рвоту и помешать проведению исследования.
- Риноманометрия. Метод позволяет оценить степень проходимости носа. Результатом исследования является коэффициент сопротивления - число, полученное в процессе соотношения разницы давления и скорости потока воздуха. На основании данных риноманометрии врач может судить о степени нарушения дыхания.
Проанализировав результаты диагностических мероприятий, оториноларинголог выбирает наиболее подходящий оперативный способ удаления гребня носовой перегородки. Не существует консервативных методов лечения костного образования, нетрадиционная медицина в подобных случаях также бессильна.
Малоинвазивный способ - лазерная термопластика
Большинство пациентов обращаются к врачу только тогда, когда деформация (гребень носовой перегородки) достигла максимальной степени. В подобных случаях показано проведение полноценной операции.
Если же искривление на начальной стадии развития, при этом в патологический процесс больше вовлечена хрящевая ткань, может быть проведена лазерная термопластика. Это малотравматичный способ лечения, который осуществляется под местной анестезией. Его суть состоит в следующем: луч лазера врач направляет на патологически измененную часть хрящевой ткани, клетки которой начинают испаряться.
Операция не сопровождается кровотечением, ее длительность составляет всего несколько минут. По завершении процедуры лазерной термопластики пациенту вставляют в нос тампон для фиксации хрящевой ткани. Сразу после этого человек может приступить к своей повседневной деятельности. Тампон нужно извлечь уже на следующий день.
Важно понимать, что назначение лазерной термопластики целесообразно только в том случае, если в патологический процесс вовлечена хрящевая ткань и степень деформации небольшая. Мощности луча не хватит на то, чтобы удалить видоизмененную кость. В этом случае показано проведение полноценной операции.
Септопластика
Под данным термином понимается хирургическое выпрямление перегородки и удаление сформировавшегося гребня. При этом сохраняется и костная, и хрящевая основы.
До того как убрать гребень носовой перегородки подобным способом, врач должен выявить или исключить наличие противопоказаний у пациента. Септопластика не проводится при следующих заболеваниях и состояниях:
- Сахарный диабет.
- Нарушения свертываемости крови.
- Новообразования злокачественного характера.
- Инфекционные заболевания.
- Наличие любой патологии в острой форме.
Кроме того, противопоказанием к проведению септопластики является пожилой возраст. Это обусловлено тем, что у данной категории пациентов многократно увеличивается риск возникновения всевозможных осложнений.
Подготовка к операции:
- За неделю до вмешательства отказаться от приема любых противовоспалительных средств и препаратов, на фоне употребления которых происходит разжижение крови.
- За это же время необходимо сдать общий анализ крови и получить разрешение кардиолога на проведение операции.
- У женщин вмешательство проводится минимум через 7 дней после завершения менструации.
На гребне носовой перегородки операция проводится согласно следующему алгоритму:
- Пациента укладывают на кушетку. Затем ему вводится анестезия. Операция осуществляется под общим наркозом.
- Врач при помощи хирургических инструментов обнажает нижнюю часть носовой перегородки.
- Специалист осуществляет резекцию гребня. На данном этапе важно не допустить чрезмерного истончения перегородки, в противном случае данная часть носа не сможет выполнять опорную функцию. Если пациент обратился в медицинское учреждение, имеющее хорошую репутацию и штат высококлассных специалистов, возникновение данной ошибки исключено.
- Врач проводит тампонаду. С ее помощью осуществляется фиксация перегородки в физиологичном положении. Кроме того, использование тампонады минимизирует риск образования гематом и сращений.
Результатом проведения операции является прямая перегородка. При этом у пациента исчезают неприятные симптомы. Длительность проведения хирургического вмешательства составляет от 40 минут до 1,5 часа. Судя по отзывам, операцию на гребне носовой перегородки хорошо переносят большинство пациентов.
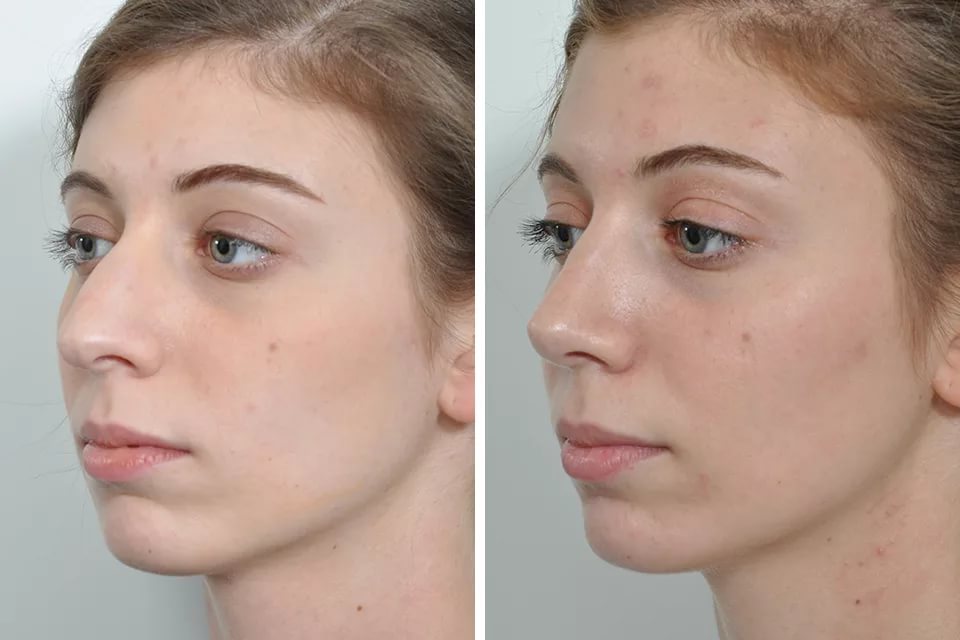
Риносептопластика
Под данным термином понимается комплекс хирургических мероприятий, целью которых является устранение деформации и восстановление нормальной формы органа обоняния.
Показаниями к удалению гребня носовой перегородки данным методом являются следующие состояния:
- Искривление врожденного характера.
- Выраженная асимметрия частей носа.
- Перфорация в пластине, являющаяся следствием травм или воспалительных процессов, которые протекают с образованием гранулем.
Операция не проводится лицам, имеющим патологии верхних дыхательных путей в стадии обострения; онкологические заболевания; нарушения свертываемости крови.
Риносептопластика может быть функциональной и реконструктивной. В первом случае пациенту восстанавливают нормальное носовое дыхание, во втором дополнительно корректируют форму органа обоняния. Выбор методики осуществляет врач, основываясь на данных анамнеза и результатах инструментальных исследований.
Операция может проводиться как под местным, так и общим наркозом. При выборе анестезии врач учитывает степень деформации.
Функциональная риносептопластика осуществляется, как правило, закрытым способом. Это означает, что хирургическое вмешательство проводится практически вслепую, но при этом удается избежать разрезов и, соответственно, рубцов. Открытый способ позволяет контролировать процесс и осуществить резекцию даже большого количества патологической ткани, сохраняя при этом основную функцию перегородки.
Длительность вмешательства составляет примерно 1 час. Согласно отзывам, операция на гребне носовой перегородки переносится хорошо. Но при этом процесс заживления весьма болезненный.
Период восстановления
После операции по удалению гребня носовой перегородки лечение консервативными методами не требуется. Для быстрого заживления и минимизации риска осложнений достаточно следовать некоторым рекомендациям:
- В первые 3 дня после хирургического вмешательства запрещено употреблять горячие напитки и продукты питания, нагретые до высоких температур.
- Тампоны необходимо менять сразу после того, как они полностью пропитаются кровью.
- Избегать пребывания в местах с высокой температурой воздуха (к подобным помещениям относятся, например, бани и сауны).
- Дома необходимо проводить влажную уборку дважды в день.
- Помещение, где постоянно проживает пациент, нужно регулярно проветривать.
- Запрещено контактировать с инфекционными больными. Рекомендуется избегать большого скопления людей, особенно в пик простуды.
- Через 2 месяца необходимо посетить оториноларинголога.
Особенности периода восстановления:
- После проведения хирургического вмешательства пациент находится в стационаре в течение 3 суток под наблюдением врача. Если не развиваются осложнения, человека выписывают.
- В первые 3 дня отмечается ярко выраженная заложенность носа, что обусловлено наличием отека слизистой оболочки. Кроме того, могут периодически возникать незначительные кровотечения. Данные состояния являются нормальными и не требуют немедленного вмешательства врачей.
- Чувство обоняния после проведения операции восстанавливается примерно через 1 месяц.
- Если хирургическое вмешательство осуществлялось закрытым способом, эстетичный внешний вид органа обоняния восстанавливается через 2 недели, открытым - спустя 1-1,5 месяца.

Если не лечить?
Деформация не только ухудшает внешний вид, но и способствует развитию опасных для здоровья и даже жизни патологий.
Могут возникнуть следующие состояния и болезни из-за гребня носовой перегородки:
- На фоне искривления нарушается процесс нормального дыхания. Это приводит к воспалениям слуховой трубы, отитам, синуситам. Каждый насморк носит затяжной характер, часто возникают осложнения.
- На фоне деформации прогрессирует вазомоторный ринит, который может перейти в гипертрофическую форму.
- Из-за недостаточного количества кислорода в первую очередь развиваются заболевания сердечно-сосудистой системы.
- В ночные часы могут возникать эпизоды апноэ. Это кратковременные остановки дыхания, которые также влекут за собой возникновение опасных заболеваний.
- Воспаляются и верхние, и нижние дыхательные пути.
Кроме ухудшения общего самочувствия, у больного отмечается неприятный запах изо рта, что существенно снижает качество жизни.

В заключение
Гребень носовой перегородки - это один из видов деформации пластины, разделяющей полость органа обоняния на две равные части. Искривление приводит не только к всевозможным заболеваниям, но и к ухудшению внешнего вида человека. Лечение патологии осуществляется только оперативными методами. Выбор способа зависит от степени деформации.

Дыхательный аппарат (дыхательная система) состоит из дыхательных путей и парных дыхательных органов — легких. Дыхательные пути соответственно их положению в теле подразделяются на верхний и нижний отделы. К верхним дыхательным путям относятся полость носа, глотка, к нижним дыхательным путям — гортань, трахея, бронхи, включая внутрилегочные разветвления бронхов.
Дыхательные пути состоят из трубок, просвет которых сохраняется из-за наличия в их стенках костного или хрящевого скелета. Эта особенность полностью соответствует функции дыхательных путей — проведению воздуха в легкие и из легких наружу. Внутренняя поверхность дыхательных путей покрыта слизистой оболочкой, которая выстлана мерцательным (с ресничками) эпителием, содержит большое количество желез, выделяющих слизь. Благодаря этому она выполняет защитную функцию. Проходя через дыхательные пути, воздух согревается и увлажняется. В процессе эволюции на пути воздушной струи сформировалась гортань — сложно устроенный орган, выполняющий функции голосообразова- ния. По дыхательным путям воздух попадает в легкие, которые и являются главными дыхательными органами. В них происходит газообмен между воздухом и кровью путем диффузии газов (кислорода — углекислоты) через стенки легочных альвеол и прилежащих к ним кровеносных капилляров.
Носовая полость
Носовая полость начинает дыхательные, или, как их еще называют, воздухоносные, пути. Она разделяется костно-хрящевой перегородкой на правую и левую половины. В каждой из них находятся извилистые ходы, которые значительно увеличивают внутреннюю поверхность носовой полости. По ним проходит воздух, проникающий в полость носа через ноздри. К слизистой оболочке, выстилающей носовые ходы, подходит много кровеносных сосудов, и она обильно снабжается кровью, согревающей ее. Поэтому температура воздуха, проходящего через полость носа, даже в сильный мороз приближается к температуре тела.
Еще одной функцией носа является увлажнение вдыхаемого воздуха. В этом процессе значительная роль принадлежит лимфатическим узелкам, или миндалинам носоглотки, которые расположены у заднего носового отверстия на стенке глотки. По некоторым причинам эти миндалины могут разрастаться, в результате чего развиваются аденоиды (это чаще бывает у детей до 7—8 лет). В этом случае затрудняется носовое дыхание, что может повлечь за собой неблагоприятные изменения со стороны нижерасположенных органов дыхания, привести к развитию фарингита, трахеита или бронхита.
Защитная функция носа связана также с ограничением поступления в легкие воздуха, сильно загрязненного вредными веществами. Слизистая оболочка носа благодаря наличию большого числа кровеносных сосудов способна значительно изменяться в объеме. Когда сосуды расширяются, слизистая оболочка набухает и закрывает носовые ходы. Дыхание через нос резко затрудняется. Так бывает, например, когда человек входит в помещение с загрязненным, удушливым воздухом. Таким образом, ограничивая дыхание, организм защищается от проникновения в легкие вредных веществ.
Околоносовые пазухи носа
Околоносовые пазухи носа — воздухоносные полости, располагающиеся вблизи полости носа и сообщающиеся с ней. К ним относятся верхнечелюстные (гайморовы) пазухи, лобные (иногда бывает развита только одна из них или обе могут отсутствовать) пазухи, ячейки решетчатой кости, клиновидная пазуха, разделенная перегородкой на две части.
Развитие околоносовых пазух начинается на 9— 10-й неделе эмбрионального периода развития плода. У новорожденного имеются все околоносовые пазухи, за исключением лобных и клиновидной, которые формируются к 6—8 годам.
Глотка и гортань
Глотка представляет собой трубку, соединяющую полость носа с гортанью. Минуя носоглотку, воздух поступает в гортань.
Основу гортани образуют несколько хрящей. Самый крупный из них — щитовидный, который легко прощупывается на передней поверхности шеи. Хрящи соединены между собой мышцами и связками.
Через гортань проходит только воздух. Проглатываемая пища не может в нее проникнуть, так как в момент глотания вход в гортань закрывается хрящевым надгортанником и пища проскальзывает в пищевод.

Поперек гортани спереди назад натянуты две голосовые связки, между которыми находится голосовая щель. Натяжение голосовых связок изменяется благодаря сокращению или расслаблению прикрепленных к ним мышц. Голосовая щель при этом суживается или расширяется.
Голосовые связки играют главную роль в образовании голоса. Голос возникает только тогда, когда выдыхаемый воздух проходит через голосовую щель и натянутые связки начинают быстро колебаться. Голос тем выше, чем больше частота колебаний голосовых связок. Окончательное же формирование его звука происходит в полостях глотки, рта и носа.
У млекопитающих животных тоже есть голосовые связки. Но только человек обладает членораздельной речью. Звуки речи человека связаны не только с колебанием голосовых связок. При разговоре мы пропускаем выдыхаемый воздух через ротовую и носовую полости, изменяя положение языка, губ, нижней челюсти. Благодаря этому мы способны произносить те или иные гласные и согласные звуки.
Голосовые связки необходимо беречь. Слишком громкий голос, неумелое пение, крик — все это вызывает перенапряжение голосовых связок, вследствие чего они с течением времени болезненно изменяются. В результате голос может стать хриплым, глухим и даже совершенно исчезнуть. Столь же вредное влияние на голосовые связки оказывает и курение.
Трахея
Трахея — цилиндрическая трубка длиной 10—15 см, расположенная в области передненижнего отдела шеи и верхней части грудной клетки. В нее попадает воздух из гортани. Просвет трахеи всегда открыт, и в каком бы положении ни находилось тело человека, воздух свободно проходит через нее, так как в ее стенках находятся 16—20 хрящевых полуколец, соединенных между собой связками и мышцами. Задняя часть трахеи не имеет хрящей (перепончатая часть) и прилегает к пищеводу.
Трахея делится на два главных бронха (правый и левый).
Место деления трахеи носит название бифуркации. Главные бронхи входят соответственно в правое и левое легкие.
Главные бронхи
Главные бронхи (правый и левый) отходят от трахеи на уровне верхнего края пятого грудного позвонка и направляются к воротам соответствующего легкого. Правый главный бронх имеет более вертикальное направление, он короче и шире, чем левый, и служит (по направлению) как бы продолжением трахеи. Поэтому в правый бронх чаще, чем в левый, попадают инородные тела. Длина правого бронха (от начала до ветвления на долевые бронхи) — около 3 см, левого — 4—5 см. Стенка главных бронхов по своему строению напоминает стенку трахеи. Их скелетом являются хрящевые полукольца (в правом бронхе — 6—8, в левом — 9—12), задняя часть бронхов имеет перепончатую структуру.
Трахею и бронхи можно сравнить с опрокинутым деревом, имеющим толстый ствол. От ствола (трахеи) отходят две раскидистые ветви (два главных бронха) и многочисленные побеги, вросшие в толщу легких. Такое сравнение и послужило поводом для названия нижних дыхательных путей трахеобронхиальным деревом.
Бронхи, по сути дела, те же вентиляционные трубы, по ним воздух транспортируется в легкие, а из легких с обратным током воздуха выбрасываются ненужные нам вещества. Главные бронхи разветвляются на долевые, сегментарные, субсегментарные (соответственно I, II, III и далее по порядку) и последующие более мелкие ветви. В легком человека 21—23 разветвления бронхов. Конечными из них являются бронхиолы (мельчайшие бронхи). Затем бронхиолы переходят в альвеолы, из которых и состоит легочная ткань.
Слизь является продуктом жизнедеятельности бронхиальных желез. На стенках бронхов ее достаточно много. Слизь (бронхиальный секрет) задерживает большую часть микробов и пылевых частиц (особенно когда затруднено носовое дыхание). Реснички мерцательного эпителия выталкивают слизь с осевшими на ней инородными частицами из альвеол и нижних дыхательных путей по направлению к верхним. Скапливаясь, слизь раздражает стенку бронхов и вызывает кашлевой рефлекс. С кашлем слизь (мокрота) удаляется из легких. Некоторые люди (обычно дети и женщины) мокроту не отхаркивают, а проглатывают. В этом случае загрязненная слизь попадает в желудок. При этом большинство микроорганизмов под действием желудочного сока погибает, однако кислотоустойчивые их формы (например, возбудители туберкулеза) не разрушаются и могут вызвать заболевания желудочно-кишечного тракта. Поэтому мокроту следует отхаркивать.
При нормальном количестве слизи мы не замечаем процесса дыхания. Избыточное образование слизи вызывает кашель с большим количеством мокроты. Если слизи вырабатывается мало, то нарушается защита от инфекции и возникают воспалительные заболевания дыхательного аппарата.
Следует отметить, что реснички мерцательного эпителия очень четко реагируют на изменение вязкости бронхиального секрета. При повышении вязкости они перестают двигаться. А некоторые воспалительные заболевания, например хронический трахеит, способны вызвать даже частичную гибель ресничек. К аналогичному результату приводит вдыхание некоторых химических веществ, в том числе табачного дыма. На участках, где мерцательный эпителий гибнет, появляются клетки, лишенные ресничек. В этом случае бронхиальный секрет не выводится, что создает условия для размножения болезнетворных микробов и распространения воспалительного процесса.
Легкие
Правое и левое легкие располагаются в правой и левой половинах грудной полости, каждое в своем плевральном мешке. Друг от друга они отделены средостением, в составе которого находятся сердце, крупные сосуды (аорта, верхняя полая вена), пищевод и другие органы. Внизу легкие прилежат к диафрагме, спереди, сбоку и сзади каждое легкое соприкасается с грудной стенкой. Поскольку правый купол диафрагмы лежит выше, чем левый, то правое легкое короче левого и шире. Левое легкое уже и длиннее, так как часть левой половины грудной полости занимает сердце, которое своей верхушкой повернуто влево.
Структурно-функциональной единицей легкого является альвеолярное дерево (легочный ацинус), в котором происходит газообмен между воздухом и кровью. Образуют легочный ацинус дыхательные бронхиолы, отходящие от концевой бронхиолы, альвеолярные ходы, альвеолярные мешочки и альвеолы легкого.
Альвеола (воздушный пузырек) — самое мелкое анатомическое образование легких. Именно в альвеолах и происходит все волшебство газообмена. Изнутри эти пузырьки покрыты поверхностно-активным веществом (сурфактантом), с помощью которого они находятся в расправленном состоянии. Диаметр альвеолы — 0,25—0,3 мм, число их в одном легком — 300—350 млн.
Воздушные пузырьки образуют губчатую массу, которая заполняет легкие. Общая поверхность всех легочных альвеол превышает 100 м2, т.е. примерно в 50 раз больше поверхности кожи. Поэтому кровь поглощает через их стенки много кислорода и отдает большое количество углекислого газа.
Около двух десятков альвеол образуют легочный ацинус.
Ацинус является наименьшей анатомо-функциональной структурной единицей легкого. Его размер — 3 мм. Число легочных ацинусов в одном легком достигает 150 000. 16—20 ацинусов составляют легочную д о л ь к у размером 1—2 см. Из множества долек слагается доля легкого. В левом легком выделяют две доли (верхнюю и нижнюю), в правом — три доли (верхнюю, среднюю и нижнюю).
Доли легких делятся на сегменты — структурные единицы легочной ткани, имеющие свой бронх и артерию. В принятой международной анатомической номенклатуре в правом легком выделяют 10 бронхолегочных сегментов, в левом — 9.
Плевра, состоящая из двух листков, покрывает легкие. Один ее листок покрывает само легкое, другой — внутреннюю поверхность грудной клетки, в области корня легкого они соединяются. Между листками образуется узкое пространство — плевральная полость, — содержащее в норме несколько миллилитров плевральной жидкости, уменьшающей трение легких о стенки грудной полости при дыхательных движениях. Давление в плевральной полости отридательное, поэтому легкие находятся в расправленном состоянии.
Легким тоже необходимо питание, которое в организме осуществляется через кровь. Кровь для питания легочной ткани и бронхов поступает в легкие по бронхиальным ветвям из грудной части аорты. Сосуды легких представлены легочными артериями, капиллярами и легочными венами и составляют так называемый малый круг кровообращения.
В малом, или легочном, круге кровообращения 1 происходит газообмен между кровью и воздухом, затем кровь, обогащенная кислородом, поступает в левое предсердие, а далее в левый желудочек сердца, i Из левого желудочка начинается большой, или телесный, круг кровообращения. По нему кровь, содержащая кислород и питательные вещества, подходит ко всем органам и тканям, где происходят дыхательные и обменные процессы на клеточном уровне. Кровь отдает тканям кислород и питательные вещества, забирает накопившуюся в результате жизнедеятельности углекислоту и возвращается в правое предсердие, затем в правый желудочек сердца, от которого и начинается малый круг кровообращения, в процессе которого венозная кровь отдает углекислый газ и вновь обогащается кислородом.
Теперь остановимся более подробно на вдохе и выдохе.
Поступление воздуха в легкие происходит благодаря дыхательным движениям грудной клетки. Легкие никогда самостоятельно не растягиваются и не сокращаются, они пассивно следуют за грудной клеткой. Полость же грудной клетки расширяется благодаря сокращению дыхательных мышц — диафрагмы и межреберных мышц.
Легкие, следуя за растягивающейся грудной клеткой, сами растягиваются и давление в них падает. В результате создается разность между атмосферным давлением и давлением в легких. А так как давление в легких оказывается ниже атмосферного, воздух устремляется в легкие и заполняет их. Так происходит вдох. За вдохом следует выдох. При обычном выдохе диафрагма и межреберные мышцы расслабляются, грудная клетка спадается, и ее объем уменьшается. Тогда легкие тоже спадаются, и воздух из них выходит наружу.
Таким образом, изменение объема легких происходит пассивно вследствие изменения объема грудной клетки и колебаний давления в плевральной щели между легкими и грудной клеткой, а также внутри легких.
Обычно дыхание осуществляется без участия сознания — автоматически, под руководством распо ложенного в глубине мозга и работающего автономно дыхательного центра. Дыхательный центр имеет связи с сосудами, по которым движется кровь, насыщенная кислородом. Рецепторы сосудов воспринимают малейшие отклонения в количестве кислорода и углекислого газа в крови и мгновенно сигнализируют об этом в головной мозг. Мозг, быстро оценив информацию, в зависимости от ситуации посылает сигналы-команды тем органам, с помощью которых должно восстановиться нарушенное равновесие. Например, когда мышцы нашего тела совершают усиленную работу, в крови возрастает количество углекислого газа. Это повышает возбудимость дыхательного центра и вызывает углубление и учащение дыхательных движений. Так осуществляется саморегуляция постоянного содержания газов в крови.
Большую роль в изменении дыхательных движе-: ний играют дыхательные рефлексы. Например, за-j щитными дыхательными рефлексами являются чихание и кашель.
Попадая в носовую полость, пыль или вещества с резким запахом раздражают рецепторы, расположенные в слизистой оболочке, выстилающей носовую полость. Тогда мы чихаем. Чихание — это сильный и очень быстрый рефлекторный выдох через ноздри, благодаря которому из носовой полости удаляются раздражающие ее вещества. Накопившаяся в ней слизь при насморке вызывает такую же реакцию. Кашель — резкий рефлекторный выдох через рот — возникает при различных раздражениях гортани.
Итак, правильное чередование дыхательных движений объясняется работой дыхательного центра, где автоматически возникают ритмические возбуждения, которые проводятся к дыхательным мышцам.
Частота дыхания зависит от возраста, выполняемой работы, тренированности. Дыхательный цикл (вдох-выдох) новорожденного — 35 раз в минуту, у ребенка — 25 раз, у подростка — 20 раз. Во время бодрствования при относительном покое взрослые люди совершают примерно 16 дыхательных движений в 1 минуту, во время сна — 12, а при усиленной работе мышц частота дыхательных движений может возрастать в два и более раз. Однако чем больше тренирован человек, тем меньше у него учащение дыхания.
Повышение частоты дыхания может быть следствием некоторых заболеваний, при которых в крови повышается количество углекислоты, что возбуждает дыхательный центр и ведет к учащению дыхания.
Необходимо отметить, что человек способен и по собственному желанию изменять ритм, частоту и глубину дыхания.
Завершая рассказ о строении и работе органов дыхания, необходимо отметить, что выделяют внешнее, или легочное, дыхание — это поглощение кровью легочных капилляров кислорода и выделение из крови углекислого газа, и внутреннее, или тканевое, дыхание — поглощение тканями кислорода из крови, образование в них углекислого газа и переход его из тканей в кровь.
Читайте также:


