Что нового в лечении системной склеродермии
СКЛЕРОДЕРМИЯ? Лекция (Июнь 2020).
Факты склеродермии
- Склеродермия - это заболевание соединительной ткани с утолщенной кожей, которая может включать рубцы, проблемы с кровеносным сосудом, различную степень воспаления и боли и связана с сверхактивной иммунной системой.
- Синдром CREST - это ограниченная форма склеродермии.
- Пациенты со склеродермией могут иметь специфические антитела (ANA, антитенромер или антитопоизомеразу) в крови, которые предполагают аутоиммунитет.
- Лечение склеродермии в первую очередь направлено на симптомы конкретного человека.
Что такое склеродермия?
Склеродермия - это аутоиммунное состояние соединительной ткани, характеризующееся утолщением кожи, спонтанным рубцеванием, заболеванием кровеносных сосудов и различной степенью воспаления, связанным с сверхактивной иммунной системой. Аутоиммунные заболевания - это болезни, которые возникают, когда ткани организма подвергаются нападению со стороны собственной иммунной системы. Склеродерма характеризуется образованием рубцовой ткани (фиброз) в коже. Это приводит к толщине и упругости вовлеченной кожи. Это может также произойти во внутренних органах, таких как почка.
Склеродерма классифицируется как локализованная или широко распространенная (системная склеродермия с тенденцией воздействовать на внутренние органы). Системная склеродермия далее делится на ограниченную и диффузную, основанную на степени вовлеченности кожи.
Что вызывает склеродермию?
Причина склеродермии неизвестна. Исследователи обнаружили некоторые доказательства того, что определенные гены являются важными наследственными факторами, но окружающая среда также играет определенную роль. Результатом является активация иммунной системы у восприимчивого человека, что приводит к повреждению внутренней оболочки крошечных кровеносных сосудов и повреждению тканей, что приводит к образованию рубцовой ткани и накоплению избыточного коллагена.
Тот факт, что гены, по-видимому, вызывают предрасположенность к развитию склеродермии, означает, что наследование, по крайней мере, играет частичную роль. Необычно выявлять другие аутоиммунные заболевания у семей пациентов с склеродермией. Некоторые данные о роли генов, которые могут играть в развитии склеродермии, взяты из изучения коренных американцев чокто, которые являются группой с наибольшей зарегистрированной распространенностью заболевания. Состояние у женщин чаще, чем у мужчин.
Каковы факторы риска развития склеродермии?
Из-за известной ассоциации определенных генов со склеродермией может быть, что комбинации воздействий на факторы окружающей среды и, возможно, определенные вирусы могут спровоцировать развитие склеродермии у генетически восприимчивых людей. Точное взаимодействие патологии, приводящее к повреждению кровеносных сосудов, скоплению и накоплению коллагена, а также аутоиммунитет, неясно.
Как профессионалы здравоохранения классифицируют склеродермию?
Склеродерму можно классифицировать по степени и расположению кожи и органа. Соответственно, склеродермия была разделена на две основные группы: локализованную склеродермию и системный склероз. Системный склероз далее подразделяется на диффузные или ограниченные формы, основанные на местоположении и степени вовлеченности кожи.
Широко распространенный тип склеродермии включает внутренние органы в дополнение к коже. Этот тип, называемый системным склерозом, подразделяется по степени вовлеченности кожи как диффузный, так и ограниченный. Диффузная форма склеродермии (диффузный системный склероз) включает в себя симметричное утолщение кожи конечностей, лица и туловища (грудной клетки, спины, живота или бока), которые могут быстро прогрессировать до затвердевания после ранней воспалительной фазы. Болезнь органов может возникнуть на ранней стадии и быть серьезной и значительно снизить продолжительность жизни. Воздействующие органы включают пищевод, кишечник и рубцевание (фиброз) легких, сердца и почек. Высокое кровяное давление может быть затруднительным и может привести к почечной недостаточности (почечный криз).
C … Кальциноз относится к образованию крошечных отложений кальция в коже. Это видно как жесткие белесые участки в поверхностной коже, обычно лежащие на локтях, коленях или пальцах. Эти твердые отложения могут быть нежными, могут заразиться и могут отпадать спонтанно или потребовать хирургического удаления. Это наименее распространено среди особенностей варианта склеродермии CREST.
R … Явление Рейно относится к спазму крошечных артериальных сосудов, снабжающих кровь пальцами, носками, носом, языком или ушами. Эти области становятся белыми, затем синими, а затем красными после воздействия экстремальных холодов или даже иногда с экстремальными температурами или эмоциональными расстройствами. Это может привести к крошечным участкам повреждения кончиков пальцев (цифровых язв) или больших участков мертвой кожи на концах пальцев.
E … Пищевод пищевода в склеродермии характеризуется плохо функционирующей мышцей нижних двух третей пищевода (проглатывающая трубка, через которую проходит пища от рта до желудка). Это может привести к аномально широкому пищеводу, который позволяет желудочной кислоте возвращаться в пищевод, чтобы вызвать изжогу, воспаление и потенциально рубцевание, которое сужает пищевод. Это может в конечном итоге привести к трудностям при передаче пищи из рта через пищевод в желудок. Симптомы изжоги лечатся агрессивно у пациентов со склеродермией, чтобы предотвратить повреждение пищевода.
T … Telangiectasias - крошечные красные области, часто на лице, руках и в губах за губами. Эти области бланшируют при нажатии на них и представляют собой расширенные (расширенные) капилляры.
Что такое симптомы и признаки склеродермии?
Симптомы склеродермии зависят от типа присутствующей склеродермии и степени внешнего и внутреннего поражения у индивидуума. Поскольку склеродермия может включать кожу, пищевод, кровеносные сосуды, почки, легкие, кровяное давление и кишечник, симптомы, которые он вызывает, могут затронуть многие области тела.
Склеродерма влияет на кожу, вызывая местные или широко распространенные признаки воспаления (покраснение, отек, болезненность, зуд и боль), которые могут привести к уплотнению или застыванию кожи. Эти изменения кожи могут быть широко распространены, но чаще всего они затрагивают пальцы, ноги, лицо и шею. Это может привести к уменьшению диапазона движения пальцев, пальцев ног и челюсти. Крошечные области кальцификации (кальциноз), хотя и не являются общими, иногда можно заметить как жесткие узелки на кончиках локтей, коленей, пальцев или суставов.
Склеродермия обычно поражает пищевод, ведущий к изжоге. Это напрямую связано с тем, что желудочная кислота течет обратно в пищевод. Иногда это может привести к образованию рубцов пищевода, что приводит к сужению с трудом глотания пищи и / или локализованной боли в центральном сундуке.
Повышенное кровяное давление является потенциально серьезным и может привести к повреждению почек (почечный криз). Симптомы включают головную боль, усталость, а в тяжелых случаях - инсульт. Мониторинг и контроль артериального давления имеют важное значение.
Воспаление легких в склеродермии может вызвать рубцевание, что приводит к одышке, особенно при физической нагрузке. Повышенное давление в артериях в легкие (легочная гипертензия) также может вызывать одышку и затруднять адекватное дыхание с активностью.
Причастность склеродермии к сердцу может привести к повреждению сердечной мышцы, нерегулярным сердечным ритмам, аномальной электрической активности сердца и воспалению вокруг сердца (перикардит).
Склеродермия, влияющая на толстую кишку (чаще всего), вызывает запор, но также может приводить к спазматизации и поносам. Когда это является серьезным, может закончиться полная блокировка стула (фекальная импотенция).
Как медицинские специалисты делают диагноз склеродермии?
Диагноз синдрома склеродермии основан на выявлении клинических особенностей болезни. Кроме того, почти у всех пациентов со склеродермией анализы крови, которые предполагают аутоиммунитет и антиядерные антитела (ANA), обычно обнаруживаются. Конкретное антитело, антикантромерное антитело, встречается почти исключительно в ограниченной или CREST-форме системного склероза. Анти-Scl 70-антитело (антитело против допомезомеразы I) чаще всего наблюдается у пациентов с диффузной формой системного склероза.
Другие тесты используются для оценки наличия или степени любого внутреннего заболевания. Они могут включать верхние и нижние тесты на желудочно-кишечный тракт для оценки желудка и кишечника, рентгенографии грудной клетки, тестирования функции легких (легочного функционального теста) и скринингового сканирования для исследования легких, ЭКГ и эхокардиограмм, а иногда и катетеризации сердца для оценки давления в артерий сердца и легких для легочной гипертензии.
Что такое лечение склеродермии?
Лечение склеродермии направлено на отдельные особенности, влияющие на разные области тела.
Агрессивное лечение повышений артериального давления было чрезвычайно важным в предотвращении почечной недостаточности. Часто применяются препараты артериального давления, особенно класс ингибиторов ангиотензинпревращающего фермента (АПФ), такие как лизиноприл.
Некоторые исследования показывают, что колхицин может быть полезен при уменьшении воспаления и нежности, которые периодически сопровождают узлы кальциноза в коже. Зуд кожи можно снять с помощью лосьонов (смягчающих средств), таких как Eucerin, Lubriderm и Curel.
Явление Милд Рейно может потребовать только разогрева и защиты рук. Малый дозы аспирина часто добавляют для предотвращения крошечных сгустков крови в пальцах, особенно у пациентов с историей изъязвлений пальца. Умеренное явление Рейно может помочь лекарствам, которые открывают артерии, такие как нифедипин (Procardia, Adalat), nicardipine (Cardene) и diltiazem (Cardizem), или с местным нитроглицерином, нанесенным на наиболее пораженную цифру (наиболее эффективную по бокам цифры, где находятся артерии). Мягко применяемая шина пальца может защитить нежные ткани. (Важно не сжимать крошечные артерии по бокам пальцев, защищая их шинами, скобками или материалами для оказания помощи полоскам.) Класс лекарств, который обычно используется для депрессии, называется ингибиторами обратного захвата серотонина, такими как флуоксетин ( Prozac), иногда может улучшить циркуляцию затронутой цифры. Препараты, которые сжимают кровеносные сосуды, такие как псевдоэфедрин (противоотечный препарат Судаф), следует избегать. Сильное явление Рейно может потребовать хирургических процедур, таких как прерывание нервов пальца, которые стимулируют сужение кровеносных сосудов (цифровая симпатэктомия). Изъязвления пальцев могут потребовать актуальные или пероральные антибиотики.
Раздражение пищевода и изжога можно снять с помощью омепразола (Prilosec), эзомепразола (Nexium) или лансопразола (Prevacid). Антациды также могут быть полезными. Подъем головы кровати может уменьшить обратный поток кислоты в пищевод, который вызывает воспаление и изжогу. Также помогает избегать употребления кофеина и курение. Следует отметить, что повышенный риск развития рака легких у людей со склеродермией. Этот риск рака еще больше у тех, кто курит.
Запор, судороги и диарея иногда вызывают бактерии, которые могут быть обработаны тетрациклином (сумицином), эритромицином (E-Mycin, Eryc, Ery-Tab, Pce, Pediazole, Ilosone), ципрофлоксацином (Cipro) или метронидазолом (Flagyl), Увеличение потребления жидкости и потребление волокон - это общие общие меры для снижения этих симптомов. Доступны различные лекарства, способствующие движению кишечника.
Раздраженной, зудящей сухой коже могут помочь смягчающие средства, такие как Lubriderm, Eucerin или Curel.
Телангиэктазии, такие как лица на лице, можно лечить с помощью местной лазерной терапии. Воздействие солнца должно быть сведено к минимуму, поскольку оно может ухудшить телеангиэктазию. Телангиэктазии желудка арбуза могут потребовать лазерного лечения желудка.
Приблизительно 10% пациентов с вариантом CREST развивают повышенное давление в кровеносных сосудах в легкие (легочная гипертензия). Аномально повышенное кровяное давление артерий, снабжающих легкие, часто лечится лекарствами антагонистов кальция, такими как нифедипин (Procardia) и прореживающие кровь лекарства (антикоагуляция). Более тяжелой легочной гипертензии может способствовать непрерывная внутривенная инфузия или ингаляция простациклина (Iloprost). Взятый ртом, босентан (Tracleer) используется для лечения легочной гипертензии. Кроме того, силденафил (Revatio) и тадалафил (Cialis) одобрены для лечения легочной гипертензии.
Кроме того, лекарства используются для подавления чрезмерно активной иммунной системы, которая, по-видимому, спонтанно вызывает заболевание в органах. Лекарства, используемые для этой цели, включают пеницилламин, азатиоприн (Imuran, Azasan) и метотрексат (Rheumatrex, Trexall). Серьезное воспаление легких (альвеолит) может потребовать иммунного подавления с циклофосфамидом (цитоксан) вместе с преднизоном (Deltasone, Liquid Pred). Оптимальное лечение заболеваний легких с склеродермией - это область активных исследований. В качестве возможного варианта рассматривается трансплантация стволовых клеток.
Ни одно лекарство не было признано универсальным для пациентов со склеродермией. У отдельного пациента болезнь может быть легкой и не требует лечения. В некоторых случаях болезнь разорена, неумолима и может привести к смерти. Поскольку повреждение кровеносных сосудов является основной частью патологии склеродермии, пациенты с этим заболеванием не должны курить.
Каков прогноз (прогноз) для пациентов со склеродермией?
Прогноз пациента оптимизирован с тщательным мониторингом общего состояния здоровья и лечения осложнений, особенно повышенным кровяным давлением. Сюда могут входить медицинские подспецифики, в том числе ревматологи, пульмонологи, гастроэнтерологи, нефрологи и кардиологи. Исследования показывают, что критический период риска для организма обычно приходится на первые три года на вовлечение кожи. Это означает, что пациенты могут быть уверены в том, что их риск возникновения угрожающих органам осложнений значительно меньше после трех лет наличия симптомов кожи и отсутствия внутренних проблем с органами.
Пациенты с диффузным вовлечением кожи, как правило, хуже, чем те, у кого ограниченное вовлечение в кожу. Те, у кого ограниченное заболевание кожи, могут развиться серьезное легочное рубцевание и гипертония легочной артерии даже после десятилетия болезни. Болезнь легких является основной причиной смерти. Те, у кого плохое исследование функции легких, могут иметь худшие результаты.
Склеродермия продолжает бросать вызов медикам. Исследователи оценивают эффективность талидомида (таломида) для лечения склеродермии. Также оцениваются более чувствительные тесты для выявления ранних легочных заболеваний склеродермии. Продолжающиеся исследования новых лекарств для легочной гипертензии находятся в клинических испытаниях. Исследователи также оценивают возможную роль трансплантации стволовых клеток для некоторых серьезных форм склеродермии.
Многие исследователи исследуют роли различных клеточных мессенджеров, называемых цитокинами, в возникновении склеродермии. Исследователи также в настоящее время изучают гормон беременности, называемый релаксин, для лечения склеродермии. Предварительные результаты показывают, что он может улучшить склеродермию. Relaxin обычно ослабляет связки таза и созревает матку для родов. Как это может работать в склеродермии, неясно.
Понятно, что наше понимание эффектов иммунной системы в склеродермии значительно улучшается. В настоящее время проводится множество клинических исследований для оценки потенциальных методов лечения различных аспектов заболевания с целью улучшения прогноза для пациентов со склеродермией. Дальнейшие исследования, поддерживаемые Фондом склеродермы, Фондом артрита и Национальными институтами здоровья, приведут к лучшему пониманию болезни и более оптимальному уходу за пациентами со склеродермией.
Можно ли предотвратить склеродермию?
Нет способа профилактики или диеты, чтобы избежать или уменьшить риск склеродермии.
Войти через uID
Системная склеродермия (ССД) — системное заболевание соединительной ткани неизвестной этиологии, характеризующееся фиброзом кожи, мелких сосудов и внутренних органов.
Различают два варианта течения заболевания.
Системная склеродермия с диффузным поражением кожи (туловище, лицо, дистальные и проксимальные отделы конечностей) течет тяжело, высок риск почечного склеродермического криза.
Системная склеродермия с очаговым поражением кожи (лицо, дистальные отделы конечностей) течет относительно благоприятно, однако через много лет иногда развивается первичная легочная гипертензия или первичный билиарный цирроз.
К этому же варианту относят синдром CREST (по первым буквам слов: calcinosis— обызвествление, Raynaud's phenomenon — синдром Рейно, esophageal dysmotility — нарушение перистальтики пищевода, sclerodactyly — склеродактилия, telangiectasia — телеангиэктазия).
По МКБ-10 — М34 Системный склероз.
Эпидемиология ССД изучена слабо.
Первичная заболеваемость в США составляет в год 12 случаев на 1 млн населения. Женщины болеют значительно чаще, чем мужчины (в 3—7 раз). Заболевают обычно лица старше 30—40 лет.
Этиология ССД неизвестна.
Предполагается мультифакториальный генез ССД, обусловленный взаимодействием неблагоприятных экзо- и эндогенных факторов с генетической предрасположенностью к заболеванию.
Четко можно выделить во многих случаях провоцирующие факторы развития болезни.
Это вибрация, контакты с химическими веществами, длительное охлаждение, психическое напряжение. Имеется семейно-генетическое предрасположение: в семьях больных ССД у родственников отмечается синдром Рейно, реже — ССД и другие ревматические болезни.
При хроническом течении имеется связь с HLA антигеном DR3, при подострой форме — с DR5.
Патогенез. В патогенезе ССД большое значение имеет нарушение метаболизма коллагена и других компонентов СТ. Нарушена функция фибробластов и гладкомышечных клеток сосудистой стенки, которые ответственны за синтез коллагена.
При ССД повышена функция образования коллагена I и III типа, увеличено образование фибронектина, протеогликанов и гликопротеинов. Недавно был идентифицирован мутантный ген, детерминирующий синтез фибронектина фибробластами пораженной кожи больных ССД, однако роль фибронектина в патологическом процессе неясна.
Важный фактор — нарушение микроциркуляции, которое обусловлено поражением сосудистой стенки и изменением свойств самой крови. Повреждение эндотелия ведет к адгезии и агрегации клеточных элементов крови, стазу, внутрисосудистой коагуляции и микротромбозу.
В развитии ССД имеет значение изменение иммуногенеза.
Это подтверждается общностью клинических проявлений с СКВ, сочетанием с гемолитической анемией иммунного происхождения или таким иммунокомплексным заболеванием, как зоб Хашимото.
Об этом говорит плазмоклеточная инфильтрация в тканях, костном мозге и лимфоузлах, наличие различных аутоантител, LE-клеток (в меньшем количестве, чем при СКВ), РФ и т. п.
Может быть поражение опорно-двигательного аппарата: полиартралгии, полиартрит, периартриты.
Встречается остеолиз ногтевых фаланг и их ампутация, вызванные в основном сосудистыми изменениями. В тканях выявляется отложение кальция, особенно в области пальцев (синдром Тибьержа—Вейссенбаха).
Весьма важным в диагностическом плане и в отношении ощущений больного является поражение пищевода: развивается дисфагия, РЭ, сужение пищевода. Возможно поражение желудка и тонкой кишки.
Вовлечение в процесс сердца различно по глубине и происхождению. Крупные очаги склероза сходны на ЭКГ с изменениями при ИМ.
Диффузные и мелкоочаговые поражения дают клиническую картину, типичную для любого кардиосклероза.
Кроме того, может быть гипертрофия правого желудочка из-за развивающегося диффузного пневмосклероза и гипертрофия левого вследствие АГ, обусловленной склеродермической почкой.
Описывается и картина митральной недостаточности, вызванной склерозированием клапана без воспалительных изменений.
Существенным висцеральным синдромом ССД является поражение легких, в которых развиваются пневмосклероз, кистозное легкое, что ведет к легочной гипертензии и дыхательной недостаточности. Изменения почек могут быть разного вида.
Главное — изменение сосудов (фибриноидный некроз интимы, склероз, гиалиноз, нередко мезангиальная пролиферация).
Клинически это может проявляться мочевым синдромом, реже имеет место картина ГН.
Но особенно тяжело течет так называемая истинная склеродермическая почка. В этом случае на фоне любого предшествующего поражения почек в течение 2—3 нед развиваются ЗАГ, олигурия, ОПН и смерть через 2—3 мес. Возникают и общие проявления, выраженные в разной степени: исхудание, трофические изменения, выпадение волос; лихорадка неинтенсивная.
Диагностика трудна при малой выраженности поражений кожи.
При начальных проявлениях болезни основой диагностики является триада: синдром Рейно, поражения суставов (полиартралгия), плотный отек кожи.
На более поздних стадиях ССД диагноз устанавливается при наличии синдрома Рейно, склеродермических поражений кожи, суставно-мышечного синдрома, синдрома Тибьержа—Вейссенбаха (кальциноз), остеолиза, пневмосклероза, первичного кардиосклероза, поражения пищеварительного тракта, истинной склеродермической почки.
Лабораторные тесты мало специфичны и имеют дополнительное значение. Отмечается ускорение СОЭ, в крови определяется С-реактивный белок, нарастает содержание у-глобулинов, что говорит об активности процесса.
Наиболее доказательным является увеличение выделения с мочой оксипролина (продукта неправильного формирования коллагена).
В сомнительных случаях существенную помощь оказывает морфологическое исследование биоптата кожи.
Для больных ССД специфичны AT к топоизомеразе 1 (SCL-70), но их находят менее чем в трети случаев.
Течение болезни отражено в классификации ССД Н.Г. Гусевой: хроническое (наиболее часто встречается), подострое (относительно быстро наступает поражение внутренних органов), острое течение (наиболее неблагоприятный вариант, появление висцеральных поражений уже в первый год болезни, в том числе нередко развитие склеродермической почки).
Стадии болезни:
1) начальные проявления, преимущественно суставные при подостром течении и вазоспастические — при хроническом;
2) генерализация, когда в полной мере развивается полисиндромность и полисистемность;
3) стадия далеко зашедших изменений (терминальная), когда имеются тяжелые склеродермические, дистрофические и сосудисто-некротические поражения с нарушением функций отдельных органов.
Степени активности:
I степень (минимальная), обычно бывает при хроническом течении заболевания или как результат лечения подострой формы ССД;
II степень (умеренная) — при подостром течении или обострении хронического течения ССД;
III степень (максимальная) свойственна подострому и острому течению.
Примеры клинических диагнозов:
1. Системная склеродермия, острое течение, с распространенным поражением кожи в стадии плотного отека, синдромом Рейно, полиартритом, полимиозитом и висцеральными поражениями (кардит, пневмонит, острая склеродермическая нефропатия со злокачественной артериальной гипертензией и прогрессирующей почечной недостаточностью), активность II степени, III стадия.
2. Системная склеродермия, подострое течение с поражением кожи, суставов, сосудов (синдром Рейно), сердца (кардиосклероз), легких (пневмосклероз), пишевода (эзофагит), почек (умеренная хроническая склеродермическая нефропатия), активность Ш степени, II стадия.
3. Системная склеродермия, хроническое течение с поражением кожи в стадии плотного отека, сосудов (синдром Рейно), суставов (полиартрит), активность I степени, II стадия.
Лечение
Существует 3 группы препаратов, которые воздействуют на основные патогенетические механизмы ССД:
1) антифиброзные;
2) сосудистые;
3) противовоспалительные.
Антифиброзные препараты: D-пеницилламин (купренил, металкаптаза). Основной механизм — торможение синтеза и созревания коллагена. Кроме того, он обладает иммунодепрессивным и гпютивовоспалительным действием. Используется препарат перорально, в капсулах, в дозе 150—300 мг/суг в течение 2 нед; дозу увеличивают каждые 2 нед на 300 мг.
Максимальная доза (900 мг/суг) дается в течение 2 мес, а потом уменьшается до поддерживающей (около 300 мг).
При хорошей переносимости данный препарат принимают годами.
Эффект от применения D-пеницилламина или купренила наступает примерно через 2 мес.
Противопоказания к назначению D-пеницилламина: поражение почек и печени с нарушением функции этих органов; лейкопения и тромбоцитопения, большая наклонность к аллергическим реакциям.
Предлагается D-пенинилламин сочетать с преднизолоном, чтобы уменьшить возможность развития аллергии.
Наиболее серьезное осложнение, которое может дать D-пеницилламин,— нефропатия, она развивается примерно через полгода после начала приема препарата.
Поэтому при его назначении необходим тщательный КОНТроЛЬ анализов мочи (при протеинурии более 1—2 г/сут лекарство отменяется).
Антифиброзным действием обладает препарат мадекассол, который может использоваться при подостром и хроническом течении заболевания по 10 мг 3 раза в сутки per os.
Достаточно эффективным оказался данный препарат в виде мази при лечении язвочек на пальцах рук.
При хроническом течении ССД продолжают использоваться лидаза и ронидаза. Лечение лидазой проводят повторными курсами подкожных или в/м инъекций по 64—128 ЕД (разводится в 1 мл 0,5% раствора новокаина) через день, на курс 12—14 инъекций, а также электрофореза (лидаза или гиалуронидаза) или в виде аппликаций ронидазой на область контрактур и индуративно измененных тканей.
Противопоказанием к назначению данных препаратов является высокая активность процесса.
Определенной возможностью препятствовать фиброзообразованию обладает колхицин (0,6 мг 2 раза в сут), а также рекомбинантный у-интерферон.
В качестве местной терапии используется диметилсульфоксид (ДМСО) в виде аппликаций 50% раствора на кожу.
Он оказывает влияние на проницаемость мембран, деградацию коллагена, тормозит пролиферацию фибробластов.
Кроме того, ДМСО служит проводником через кожу многих других сосудорасширяющих средств, поэтому часто сочетают аппликации ДМСО с никотиновой кислотой, продектином.
Для воздействия на систему микроциркуляции применяют БКК, дезагреганты (курантил), гепарин. При наличии ЗАГ у больных ССД назначают ингибиторы АПФ. Их эффективность связана с тем, что данная АГ протекает с высоким содержанием ренина, а ингибиторы АПФ прерывают цепочку синтеза прессорных соединений. Противовоспалительные иммунодепрессивные средства.
ГКС используются при высокой и умеренной активности, когда имеются поражения суставов, высокая лихорадка, явления миозита, легочного фиброза, ГН, выявляются признаки активности по лабораторным тестам. Наиболее доступен преднизолон.
Он используется при отчетливых нарушениях иммунокомплексного порядка, а именно: обнаружение РФ, антинуклеарного фактора, ЦИК и т. д.
В комплекс лечения входят и аминохинолиновые производные (как и при СКВ). В частности, речь идет о делагиле, применяемом также длительно.
При высокой степени активности могут использоваться и НПВП — вольтарен, индометацин,6руфени др.
При хроническом течении ССД рекомендуется лидаза (гиалуронидаза), под влиянием которой уменьшается скованность и увеличивается подвижность в суставах, преимущественно за счет размягчения кожи и подлежащих тканей.
Лидазу вводят через день по 64 УЕ в 0,5% растворе новокаина п/к (12 инъекций на курс).
Через 1—2 мес курс лечения лидазой можно повторить (всего 4-6 курсов в год).
При выраженном ангиоспастическом компоненте (синдроме Рейно) показаны повторные курсы ангиотрофина (по 1 мл п/к, на курс 30 инъекций), калликреин-депо, андекалин (по 1 мл в/м, на курс 30 инъекций).
Другие виды лечения
При всех вариантах течения болезни рекомендуется активная витаминотерапия, АТФ.
При хроническом течении показаны бальнеотерапия (хвойные, радоновые и сероводородныв ванны), парафиновые и грязевые аппликации, электрофорез гиалуронидазы, аппликации с 30—50% раствором диметилсульфоксида (20—30 сеансов) на пораженные конечности.
В комплексном лечении большое значение имеют санаторно-курортные методы (не в периоды обострения).
При поражении опорно-двигательного аппарата — Евпатория, а при наличии поражения сосудов или внутренних органов — Пятигорск с родоновыми, сероводородными, углекислыми ваннами, грязелечением.
И последнее — больной должен отказаться от курения, так как никотин является мощным сосудосуживающим агентом и может вызывать обострение ССД.
Профилактика разработана недостаточно. Важным является полноценная поддерживающая терапия.
Прогноз заболевания серьезный, зависит от характера течения болезни.
Среди аутоиммунных заболеваний очень распространена склеродермия. Что это такое и как лечить такой недуг? Патология поражает кожу, соединительную ткань, костно-мышечную систему, а в некоторых случаях и внутренние органы. Этиология болезни связана с нарушением работы иммунитета. Защитные клетки, которые в норме борются с микробами, начинают разрушать собственные ткани. Возникает тяжелое поражение кожных покровов и соединительной ткани. Нередко больной получает инвалидность при склеродермии. МКБ-10 относит эту патологию к системным склерозам, код болезни - M34.
Что такое склеродермия?
Среди аутоиммунных процессов склеродермия занимает второе место по распространенности после красной волчанки. Болезнь носит хронический и прогрессирующий характер. Кожная и соединительная ткани подвергаются рубцеванию, что приводит к нарушению тканевого обмена и кровообращения в мелких сосудах. Коллаген образуется в избыточных количествах, склерозируется и затвердевает. При системной форме болезни возникает серьезное поражение внутренних органов.
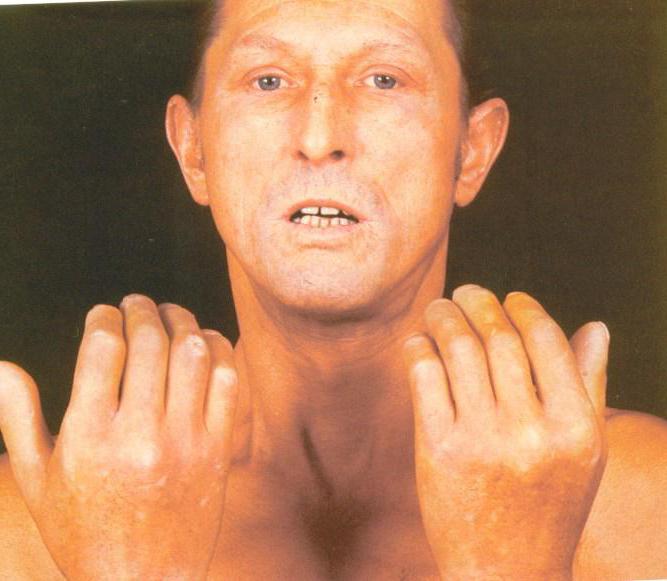
Чаще всего склеродермией страдают женщины. Болезнь обычно диагностируется в среднем возрасте, но нередко поражения кожи выявляются у детей или подростков. Выделяют 2 формы склеродермии: очаговую и системную. В первом случае недуг протекает более легко.
Очаговая склеродермия
При очаговой склеродермии поражаются отдельные участки кожи. Иногда возникают изменения в костях и мышцах. Внутренние органы не затронуты патологическим процессом. Нет спазма сосудов, который сопровождается онемением пальцев рук (синдром Рейно). Заболевание нередко выявляется в детском возрасте. Чаще этим недугом страдают девочки. Врачи дают относительно благополучный прогноз при таком виде склеродермии. Очаговая форма болезни подразделяется на несколько разновидностей:
- Кольцевидная. На коже появляются пятна, похожие на бляшки. Они имеют коричневый цвет.
- Линейная. На лице возникают белые полоски рубцовой ткани. Они имеют вид линии.
- Бляшечная. Проявляется в виде покраснения участков кожи из-за расширения мелких кровеносных сосудов, а также уплотнений на теле, руках и ногах. В пораженных очагах прекращается выделение секрета сальных желез, исчезает кожный рисунок и выпадают волосы.
- Идиопатическая атрофодермия Пазини-Пьерини. Эта редкая форма болезни наблюдается у женщин молодого возраста. На спине образуются фиолетовые пятна, высыпания на лице не характерны для этого вида склеродермии. Со временем образования на теле прогрессируют.
- Гемиатрофия лица Парри-Ромберга. Болезнь начинается в детском или подростковом возрасте. На одной половине лица образуются желтые или синеватые пятна, что создает сильный косметический дефект. Патологический процесс может затрагивать не только кожу, но и костно-мышечную ткань.
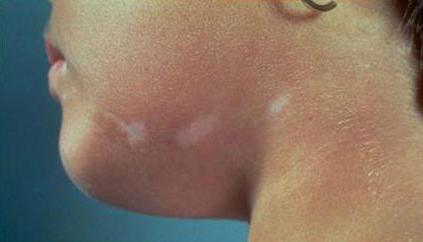
- Склеродермия Бушке. На коже лица, шеи и плеч образуются отечности. Они плотные и болезненные при пальпации.
- Каплевидная ("болезнь белых пятен"). Появляются белые пятна на лице у ребенка или взрослого. Высыпания выпуклые, с перламутровым оттенком. Размер образований - от 0,5 до 1,5 см. Часто эта разновидность болезни сочетается с бляшечной формой склеродермии. Фото пятен можно увидеть на фото.
Системная склеродермия
Системная склеродермия характеризуется поражением не только кожи, но и внутренних органов. Выражен синдром Рейно. Эта форма заболевания подразделяется на следующие виды:
- Диффузная склеродермия. Сначала поражается кожа всего тела, а затем патологический процесс переходит на внутренние органы.
- Склеродерма. Кожных проявлений нет, болезненные изменения происходят только внутри организма.
- Ювенильная склеродермия. Болезнь начинается у детей и подростков, патология поражает кожу, кости и внутренние органы.
- Фасциит эозинофильный (синдром Шульмана). В месте прохождения вен на коже образуется "апельсиновая корка", как при целлюлите. Это явление сопровождается сильным опуханием конечностей.
- Лимитированная склеродермия. На коже ног и рук образуются небольшие очаги поражения. При своевременном лечении они исчезают. При отсутствии терапии патология переходит на внутренние органы.
- Перекрестная форма. Склеродермия сочетается с другими аутоиммунными процессами - системной красной волчанкой или ревматоидным артритом.
Причины заболевания
Причины этого заболевания до конца не выяснены. Предполагается, что на развитие патологии оказывают влияние генетические факторы. Существует наследственная предрасположенность к аутоиммунным болезням. Это не значит, что недуг проявится сразу после рождения, патология может развиться в любом возрасте.
У людей со склонностью к склеродермии спровоцировать начало болезни могут следующие факторы:
- перенесенные инфекции;
- гормональные нарушения;
- переохлаждение (особенно обморожение рук и ног);
- молекулярная мимикрия микроорганизмов, из-за которой возникает повышенная активность лимфоцитов;
- гормональные нарушения;
- интоксикация лекарствами или химическими средствами;
- плохая экология места проживания;
- работа, связанная с вредным воздействием (например, на химическом производстве).
Окружающая среда и здоровье человека тесно взаимосвязаны. Очень часто развитие склеродермии провоцирует проживание в регионе с большим количеством промышленных предприятий. особенно это касается ювенильной формы болезни, которая проявляется в раннем возрасте. Вредное воздействие может оказать диоксид кремния, уайт-спирит, сварочные газы, кетоны, растворители, трихлорэтилен. Не у каждого человека, чья работа связана с этими веществами, обязательно разовьется болезнь. Но при наследственной предрасположенности риск возникновения склеродермии из-за постоянного контакта с химическими соединениями очень велик.
Кожные симптомы
Симптомы болезни зависят от ее разновидности. Кожные изменения проходят несколько стадий развития. Сначала появляется плотный отек, обычно он располагается на руках и лице. Затем кожа утолщается, а на поздних стадиях патологии наблюдаются атрофические процессы.
Можно выделить следующие внешние признаки заболевания:
- Синдром Рейно. Онемение, жжение и покалывание пальцев рук и ног. Такие явления наблюдаются при даже небольшом замерзании. Кожа конечностей становится бледной и синюшной. Этот признак связан со спазмом сосудов рук и ног.
- Кожа на пальцах становится грубой. Появляется рубцовая ткань. Поражения кожи рук сопровождаются утолщением и деформацией пальцев. Из-за этого болезнь часто принимают за ревматоидный артрит.
- Вокруг рта можно заметить кисетообразные складки.
- Пигментация кожи.
- Чувство постоянной зябкости, больной часто и быстро замерзает.
- При каплевидной форме белые пятна на лице у ребенка или взрослого становятся первым признаком заболевания.
- Исчезает мимика. Лицо становится гладким и маскообразным, носогубная складка почти незаметна.
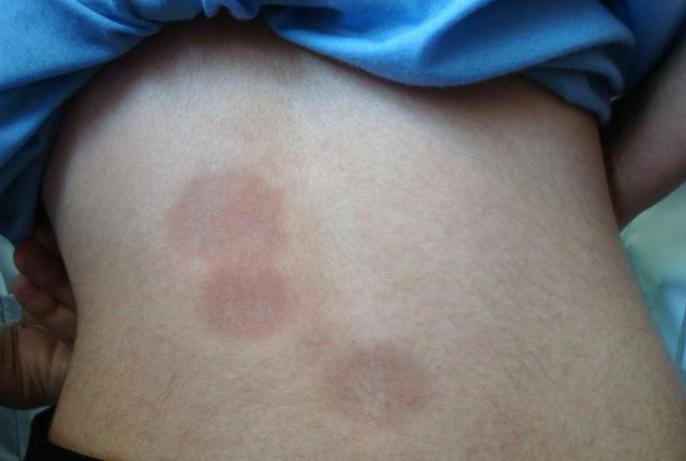
Кроме этого, человек сильно теряет вес, быстро утомляется и жалуется на головную боль. На теле появляются высыпания. Их цвет может быть различным - от коричневого до красного. Характер сыпи зависит от формы склеродермии. Фото пятен можно увидеть на фото выше.
Проявления со стороны внутренних органов
Системная форма склеродермии поражает весь организм. Больной может жаловаться на негативные проявления со стороны разных систем. Чаще всего наблюдаются изменения в почках, легких и сердце. Нередко наступают изменения в пищеварительных органах, что проявляется следующими симптомами:
- изжога;
- метеоризм;
- диарея;
- изъязвления на стенках желудка;
- затруднения при проглатывании;
- нарушения перистальтики;
- ухудшение переработки пищи.
Если патологический процесс затронул почки, то могут наблюдаться следующие симптомы:
- редкое мочеиспускание;
- белок и эритроциты в анализе мочи;
- артериальная гипертензия;
- почечная недостаточность;
- расстройства сознания.
Поражение сердца может проявляться следующими признаками:
- нарушения функции левого желудочка;
- уплотнение миокарда;
- воспаление серозной и мышечной оболочки сердца;
- одышка;
- тахикардия;
- боли в сердце;
- сердечная недостаточность (редко).
Если в патологический процесс вовлечены легкие, то наблюдаются следующие проявления:
- кашель без мокроты;
- одышка при физическом напряжении;
- воспаление плевры и легких с образованием рубцов и уплотнений;
- повышенный риск развития рака легких.
Кроме этого, могут возникать поражения периферических нервов. Возникают боли в конечностях и на лице по ходу тройничного нерва. Больной жалуется на онемение или нарушение чувствительности рук и ног. В тяжелых случаях возможен парез (паралич). Со стороны эндокринных желез возможно снижение функции щитовидной железы (гипотиреоз).
Прогноз заболевания
Пациенты часто бывают растеряны, услышав диагноз "склеродермия". Что это такое и как лечить этот недуг? Такой вопрос тревожит больных. Можно сказать, что на сегодняшний день это заболевание не излечивается полностью. Приостановить повышенное образование коллагена невозможно. Современная терапия может только замедлить развитие патологии.
Прогноз при очаговой форме склеродермии более благоприятный, чем при системной. В среднем выживаемость при этой болезни около 68% в течение 5 лет. Эффективность лечения зависит от следующих факторов:
- Пол пациента. Заболевание у мужчин имеет более неблагоприятный прогноз.
- Возраст больного. Склеродермия хуже поддается терапии у лиц старше 45 лет.
- Степень поражения внутренних органов. Если в первые 3 года болезни в патологический процесс были вовлечены легкие и почки, то прогноз течения болезни ухудшается.
- Понижение гемоглобина в крови, увеличение СОЭ и наличие белка в моче говорит о тяжелой форме заболевания.
- Неблагоприятным фактором является раннее начало заболевания в возрасте до 20 лет.
Опасна ли склеродермия? Без лечения, сдерживающего развития болезни, эта патология может привести к очень тяжелым последствиям. Аутоиммунное заболевание может вызвать угрожающие жизни осложнения, такие как почечная и сердечная недостаточность, легочная гипертензия, некроз пальцев из-за нарушения кровообращения.
Диагностика заболевания
К какому специалисту обращаться, если пациент заметил у себя проявления, похожие на симптомы склеродермии? Врач-ревматолог занимается лечением болезней соединительной ткани аутоиммунного происхождения. После сбора анамнеза, внешнего осмотра больного, прослушивания сердца и легких с помощью фонендоскопа будут назначены следующие обследования:
- клинический анализ крови и мочи;
- анализ крови на антитела к склеродермии;
- капилляроскопия;
- биопсия пораженных тканей;
- рентген конечностей и внутренних органов;
- эхокардиография;
- исследования дыхательной функции;
- КТ для выявления изменений в тканях.
Врач-ревматолог даст ответы больному на все вопросы о склеродермии. Что это такое и как лечить заболевание, станет известно после результатов диагностики, когда будет выявлена форма и характер патологии. Возможно, потребуется дополнительная консультация специалистов: уролога, кардиолога, пульмонолога, дерматолога.
Лечение склеродермии
В терапии склеродермии применяют препараты для уменьшения продукции коллагена, нестероидные противовоспалительные медикаменты, а также лекарства для подавления работы иммунной системы.
Из антифиброзных средств чаще всего назначают "Купренил". Препарат способствует выведению меди из организма. Применение лекарства приводит к уменьшению активности склеродермии. Медь снижает выработку фермента, перерабатывающего коллаген. Поэтому удаление этого вещества из организма улучшает состояние больных и замедляет патологический процесс в соединительной ткани.
Другим популярным антифиброзным средством является "Лидаза". Это фермент, который получают из семенных желез крупного рогатого скота. Препарат обладает свойством расщеплять гиалуроновую кислоту, которая участвует в образовании коллагена. Такими же свойствами обладает лекарство "Лонгидаза".
Часто вместе с "Лидазой" назначают антибиотики группы пенициллинов. Точный механизм действия этих препаратов при склеродермии неизвестен. Однако их применение приводит к необходимому терапевтическому эффекту. Предполагается, что пенициллины оказывают антифиброзное и противовоспалительное действие.
Нестероидные противовоспалительные лекарства назначают при низкой активности заболевания и жалобах на боли в суставах. Это препараты "Ортофен", "Индометацин", "Найз", "Ибупрофен", "Диклофенак", "Пироксикам". Кроме таблеток, могут назначить местные обезболивающие мази для нанесения на пораженные участки.

Для подавления иммунитета применяют гормональные препараты и цитостатики. Глюкокортикоиды обычно назначают при высокой активности болезни. Их дозировку тщательно рассчитывают, так как эти лекарства могут вызывать побочные явления, такие как синдром Иценко-Кушинга (ожирение, красное лунообразное лицо, повышение АД, нарушение работы половых желез). К гормональным препаратам относятся:
- "Метипред";
- "Преднизолон".
Цитостатические лекарства уменьшают продукцию иммунных клеток: лимфоцитов Т и В, которые являются аутоагрессивными. К таким медикаментам относятся:
- "Азатиоприн".
- "Плаквенил".
- "Метотрексат".
- "Циклофосфан".
- "Циклоспорин".
При склеродермии высокой степени активности назначают пульс-терапию: внутривенное капельное введение больших доз цитостатиков и гормонов. Проводят симптоматическое лечение склеродермии. Назначают лекарства для улучшения микроциркуляции крови "Дипиридамол", "Пентоксифиллин", "Илопрост", "Алпростадил", "Варфарин". Часто выписывают сосудорасширяющие препараты: "Амлодипин", "Верапамил", "Нифедипин".
При поражении пищеварительного тракта показано назначение антибиотиков: "Эритромицина", "Амоксициллина", "Метронидазола" и прокинетика "Метоклопрамида". Как дополнительные способы лечения врач может назначить гемосорбцию, плазмаферез, физиопроцедуры, упражнения ЛФК.
Всем больным склеродермией важно помнить о том, что при этой болезни очень вредно нахождение под прямыми солнечными лучами. От загара и посещения солярия лучше отказаться. Излишнее воздействие ультрафиолета может свести к нулю эффект от терапии.
Нетрадиционная медицина
Часто больные интересуются: можно ли лечить склеродермию народными средствами? Конечно, полностью исцелиться от такого сложного заболевания только одними домашними препаратами невозможно. Применение народных средств допустимо только после консультации с врачом, как дополнение к основной терапии. Используются следующие рецепты:
- Сок алоэ прикладывают в виде компрессов к участкам поражения. Можно использовать ихтиоловую мазь.
- Запеченный репчатый лук измельчают и смешивают с одной частью меда и двумя частями кефира. Эту смесь используют для компрессов.
- Делают домашнюю мазь из растопленного свиного жира и сухой травы полыни или чистотела.
- Для восстановления соединительной ткани употребляют внутрь отвары хвоща, медуницы, спорыша.
- При осложнениях на сердце поможет отвар адониса и синюхи, а при поражении почек полезны составы с толокнянкой и листом брусники.
Новые разработки в лечении склеродермии
Учёные-медики давно изучают природу склеродермии: что это такое и как лечить эту сложную и тяжелую болезнь. Ведь традиционные способы терапии не приводят к полной ликвидации недуга. Ведутся поиски новых методов лечения, разрабатываются препараты, способные более эффективно влиять на патологию.
Создано новое генно-инженерное лекарство "Тоцилизумаб" ("Актемра"). Этот препарат представляет собой антитело к рецепторам интерлейкина-6. Именно этот противовоспалительный цитокин и является провоцирующим фактором возникновения склеродермии и ревматоидного артрита. Клинические исследования показали эффективность препарата.

Предложен новый комплексный метод терапии ферментом "Лидаза" в сочетании с витаминными средствами "Пантогамом", "Декспантенолом" и "Пикамилоном". Этот способ эффективен при очаговой форме болезни. Биологически активные вещества помогают улучшить обмен веществ в пораженных тканях.
В настоящее время проводятся исследования лекарств, которые могли бы блокировать сигнальный путь развития склеродермии. Исследуются молекулы-ингибиторы, способные воздействовать на патогенез болезни. Это могло бы помочь предотвратить фиброз - разрастание соединительной ткани. Новое в лечении склеродермии связано также с использованием стволовых клеток. Они способны замещать собой пораженные болезнью клетки. Это приводит к уменьшению фиброза и образованию новых кровеносных сосудов взамен тех, что были повреждены патологией.
Профилактика заболевания
Из-за неясности точных причин болезни специфическая профилактика склеродермии не разработана. Людям с генетической склонностью к аутоиммунным патологиям уменьшить вероятность заболевания поможет соблюдение следующих правил:
- Необходимо своевременно лечить инфекционные заболевания.
- Избегать переохлаждения и воздействия вредных химических факторов.
- Вести активный образ жизни для поддержания в тонусе костно-мышечной системы и соединительной ткани.
Пациентам, у которых выявлена склеродермия, необходимо встать на диспансерный учет и регулярно посещать ревматолога. Нужно непрерывно принимать назначенные лекарства, во многих случаях требуется пожизненная поддерживающая терапия.
Читайте также:


