Что такое инфекционные фетопатии
ФЕТОПАТИИ (латинский fetus порождение, потомство + греческий pathos страдание, болезнь) — болезни плода, возникающие под влиянием экзогенных воздействий в фетальном периоде внутриутробного развития. Фетопатии разной этиологии могут сочетаться с болезнями других периодов киематогенеза (см. Киематопатии), часто с бластопатиями (см. Антенатальная патология) и эмбриопатиями (см.). К фетопатиям не относится патология плода, связанная с наследованием патологических генов, — гаметопатии (см.). Поэтому наследственные болезни (см.), даже если они проявляются в фетальном периоде, не относятся к фетопатиям. Фетопатии могут быть причиной мертворождений, недоношенности и заболеваний новорожденных.
По мнению большинства исследователей, фетальный период продолжается от 11 —12-й недели беременности до рождения ребенка. В этом периоде происходит активное развитие органов плода (см.) и завершается в основном тканевая дифференцировка. Характер и скорость этих процессов определяются и регулируются функциональной системой мать — плацента — плод.
В зависимости от этиологии фетопатии принято разделять на инфекционные и неинфекционные, по патогенезу — на ранние (возникающие до 28—29-й недели беременности) и поздние (начиная с 28—29-й недели беременности).
Инфекционные фетопатии развиваются под влиянием вирусов ветряной оспы, герпеса, коксаки, гепатита В, краснухи, гриппа, цитомегалии, а также ряда бактерий. Эти фетопатии проявляются в виде врожденной цитомегалии (см.), врожденного гепатита (см. Гепатит, фетальный гепатит), врожденного листериоза (см.), врожденного токсоплазмоза (см.) и др.
Неинфекционные фетопатии, развиваются под влиянием гипоксии вследствие патологии плаценты (см. Асфиксия плода и новорожденного) и обменных нарушений плода, отмечаемых при поздних токсикозах беременных или различных хронических заболеваниях матери, особенно при их обострении во время беременности. К неинфекционным фетопатиям относятся гемолитическая болезнь новорожденных, связанная с изоиммунной несовместимостью крови матери и плода (см. Гемолитическая болезнь новорожденных), врожденный генерализованный кальциноз артерий (см. Кальциноз), фиброэластоз миокарда (см. Фиброэластоз субэндокардиальный), гипоксическая, диабетическая, тиреотоксическая, алкогольная и другие фетопатии. Гипоксические фетопатии возникают при хронических нарушениях маточно-плацентарного кровообращения, например, при позднем токсикозе беременных (см. Токсикозы беременных), нефропатии беременных (см.), заболеваниях сердечнососудистой системы, болезнях крови у матери. Диабетическая фетопатия наблюдается при преддиабете или диабете у беременной (см. Диабет сахарный).
Фетопатии любой этиологии имеют ряд общих характерных клинико-морфологических особенностей. При фетопатии изменяются средние показатели веса (массы) и длина тела плода. Например, при инфекционных и некоторых неинфекционных фетопатиях вес и длина тела плода уменьшаются; при диабетической и тиреотоксической фетопатиях, а также отечной форме гемолитической болезни новорожденных вес тела плода возрастает; при диабетической фетопатии увеличивается также и длина тела плода. При некоторых фетопатиях наблюдается задержка тканевой дифференцировки, преимущественно центральной нервной системы, легких, почек, кроветворных органов, вилочковой железы. Такая незрелость органов плода проявляется избыточным количеством камбиальных клеток (см. Тканевой камбий) в паравентрикулярных отделах головного мозга; в легких наблюдается развитие только альвеолярных ходов без признаков формирования альвеолярных мешочков; в корковом веществе почек имеется большее, чем в норме, количество зародышевых почечных клубочков; в печени, селезенке, вилочковой железе, поджелудочной железе у доношенного плода определяются крупные очаги экстрамедуллярного кроветворения; в вилочковой железе и других лимфоидных органах обнаруживается недостаточное количество лимфоцитов. При ранних фетопатиях могут наблюдаться пороки развития головного мозга в виде микроцефалии (см.), микрогирии, порэнцефалии (см. Головной мозг, пороки развития).
Часто, особенно при инфекционных фетопатиях, встречается геморрагический диатез (см. Геморрагические диатезы), проявляющийся петехиями на коже, слизистых оболочках, кровоизлияниями в полости тела и внутренние органы, а также желтуха (см.), обусловленная гемолизом эритроцитов, нарушениями конъюгации непрямого билирубина, холестазом, врожденным гепатитом и другими причинами, сопровождающаяся гепато- и спленомегалией (см. Гепато-лиенальный синдром).
Помимо общих черт, характерных для фетопатиях, имеются специфические особенности, присущие фетопатиям определенной этиологии, позволяющие проводить дифференциальный диагноз. Например, для диабетической фетопатии характерен кушингоидный внешний вид плода — лунообразное одутловатое лицо, короткая шея, широкий плечевой пояс, багрово-синюшный цвет кожи (см. Кушинга синдром). При морфологическом исследовании в этих случаях выявляют гиперплазию островков поджелудочной железы и дистрофию бета-клеток, аденомы коркового вещества надпочечников, гиперплазию ацидофильных клеток передней доли гипофиза, генерализованные микроангиопатии, убыль гликогена в миокарде, скелетных мышцах, печени наряду с инфильтрацией гликогеном проксимальных канальцев почек и жировой инфильтрацией гепатоцитов.
Лечение зависит от причины, вызвавшей фетопатию, и должно быть направлено на восстановление структуры и функции пораженного органа или системы органов.
Профилактика фетопатии связана с антенатальной охраной плода и направлена на раннее выявление и лечение заболеваний у матери до и во время беременности.
Этиология. Воздействие вирусов, бактерий и других возбудителей.
Патогенез.В плаценте воспаление.
Инфицирование плода: гематогенным путем (возбудитель по пупочной вене в организм плода), гематогенно-алиментарным путем (возбудитель → воспаление плаценты → переход воспаления на плодные оболочки → инфицирование околоплодных вод → заглатывание или аспирация плодом возбудителя), восходящим путем(возбудитель через влагалище в канал шейки матки), нисходящим путем(очаг воспаления в брюшной полости матери → возбудитель через трубы).
Источник заражения: вялотекущие хронические или латентные инфекции матери (токсоплазмоз, сывороточный гепатит).
Патологическая анатомия.Генерализованный и/или септический тип изменений:
1) с образованием множественных очагов ареактивного некроза в паренхиматозных органах и головном мозге (при врожденной ветряной оспе, простом герпесе, цитомегалии, инфицировании вирусом Коксаки);
2) с образованием продуктивных диффузных воспалительных инфильтратов в сочетании с ареактивными некротическими очагами (врожденный сывороточный гепатит, цитомегалия, краснуха, токсоплазмоз);
3) с образованием гранулем во многих органах (врожденный сифилис, листериоз, туберкулез, поражение грибами).
На фоне генерализованных поражений могут преобладать изменения в определенных органах (токсоплазмоз → головной мозг, сывороточный гепатит → печень). Выраженный геморрагический синдром в виде петехий на коже, слизистых и серозных оболочках, кровоизлияний во внутренних органах.
Иммунные реакции плода: задержка созревания вилочковой железы, атрофия плода с уменьшением объема и массы; у доношенных очаги экстрамедуллярного кроветворения; у недоношенных увеличение объема очаов экстрамедуллярного кроветворения (гепато- и спленомегалия).
Прогнознеблагоприятный, смертьв первые дни или в первые 3 мес жизни. При выздоровлении стойкие изменения в органах → инвалидность или смерть от недостаточности жизненно важных органов в другие периоды жизни.
Неинфекционные фетопатии:
1) гемолитическая болезнь новорожденных;
2) фетальный муковисцидоз;
3) фиброэластоз эндокарда;
4) диабетическая фетопатия;
5) ранние фетопатии:
1. изолированные врожденные пороки (гипертрофический пилоростеноз, мегаколон, мегалоуретер, агенезия, гипоплазия и гиперплазия желчных протоков, кистоз легких);
2. системные врожденные пороки (костно-суставная и мышечная тканей, кожа).
Фетальный муковисцидоз– перинатально форма муковисцидоза ( – кистозный фиброз экзокринных желез и легких), развивается внутриутробно или в первые дни жизни → изменение секретов экскреторных желез. Легочно-кишечная форма – самая распространенная (болеют дети первых месяцев жизни), изолированная легочная или кишечная реже (болеют в любом возрасте), формы с развитием билиарным циррозом печени крайне редко (у детей старшего возраста и взрослых).
Этиология. Аутосомно-рецессивный тип наследования.
Патогенез.Ферментопатия неизвестного характера → нарушение структуры гликопротеидов (мукоидов) → секрет густой, вязкий → задержка эвакуации секрета → нарушение проходимости естественных каналов → ретенционные кисты.
Поражаются ПЖЖ, слизистые железы дыхательного и пищеварительного трактов, желчные пути, слюнные, потовые и слезные железы.
Патологическая анатомия.
Макрокартина. ПЖЖ может быть без изменений, редко: уплотнение, подчеркнутый рисунок долек, мелкие кисты. В бронхах обтурационные ателектазы → вторичное инфицирование → хронический бронхит, пневмонии с бронхоэктазами и абсцедированием. В кишечнике копростаз, перфорации и каловый перитонит. В печени жировая инфильтрация, холестаз → билиарный цирроз.
Мекониальная кишечная непроходимость (мекониальный илеус): ПЖЖ без изменений; тонкая кишка до подвздошно-слепокишечной заслонки заполнена зеленовато-оливковым густым, вязким меконием; толстая кишка спавшаяся (микроколон); перфорации и фибринозно-гнойные наложения на брюшине → внутриутробный мекониальный перитонит → между петлями кишки спайки с замурованными зеленоватыми комочками мекония.
Микрокартина. Сгущение секрета в кистозно расширенных протоках и ацинусах. Железистая паренхима атрофична, островковый аппарат сохранен, в интерстиции диффузный фиброз и лимфогистиоцитарные инфильтраты.
Осложнения:
1) хроническая пневмония;
2) каловый и мекониальный перитонит;
3) цирроз печени;
4) прогрессирующее общее истощение (нарастающая недостаточность ПЖЖ → нарушение липидного, белкового, витаминного обмена).
Смертьот легочно-сердечной недостаточности, перитонита, печеночной комы; в первые дни жизни при мекониальном илеусе.
Фиброэластоз эндокарда– врожденное заболевание, при котором в эндокарде и в субэндокардиальном слое миокарда наблюдается склероз с обилием эластических волокон.
Этиология. Семейный характер заболевания; влияние вируса цитомегалии, белкового голодания матери, авитаминозов, гипоксии плода.
Патогенез.Не ясен. Есть повреждение миокарда → компенсаторное разрастание эластической и коллагеновой ткани эндокарда.
Патологическая анатомия.Сердце увеличено в 2,5-4 раза (гипертрофия ЛЖ). Эндокард ЛЖ утолщен, беловато-желтый. Утолщение и деформация митрального и аортальных клапанов. Значительный склероз эндокарда и кардиосклероз → снижение сократительной способности.
Смертьот ОСН (молниеносная форма) в первые дни жизни; или от нарастающей СН при интеркуррентных заболеваниях (пневмония) в первые месяцы жизни.
Диабетическая фетопатия– заболевание плода, обусловленное предиабетом и диабетом матери.
Этиология. Нарушения углеводного обмена плода под влиянием постоянного изменения уровня глюкозы в крови матери
Патогенез. Компенсация уровня глюкозы в крови у плода → гипертрофия инсулярного аппарата → истощение инсулярного аппарата → дистрофия β-клеток + синдром Иценко-Кушинга.
После рождения может наступить восстановление функции ПЖЖ и нормализация обмена; нет → диабет новорожденного.
Патологическая анатомия.
Макрокартина. Плод крупный (масса 4-6 кг), обильной покрытый сыровидной смазкой; кожа багровосинюшная с петехиями; шея короткая, лицо одутловатое, отечное; мягкие ткани туловища и конечностей пастозные, признаки незрелости (отсутствие ядра окостенения бедра или уменьшение его размеров); гепато- и кардиомегалия.
Микрокартина. Гипертрофия островков ПЖЖ с увеличением числа β-клеток; дегрануляция, вакуолизация и пикноз ядер β-клеток (истощение секреции). В печени диффузная жировая инфильтрация, обширные очаги экстрамедуллярного кроветворения, некрозы. В миокарде вакуольная дистрофия, микронекрозы. В почках отложение гликогена в извитых канальцах, в селезенке – экстрамедуллярное кроветворение. В сосудах микроциркуляторного русла почек, кожи, сетчатки глаза утолщение стенок, пролиферация эндотелия наряду со значительной извитостью и эктазией сосудистого русла.
Осложнения:гипоксия во время родов, образование гиалиновых мембран в легких (дефицит сурфактант).
Смерть от асфиксии плода или новорожденного, гипогликемии после родового стресса.
Послед – плацента, разорванные остаткы плодных оболочек (амнион, гладкий хорион), остатки децидуии и пупочного канатика.
Плацента = плодовая и материнская части:
1) плодовая часть – амнион и ветвистый хорион с проходящими в них плодовыми сосудами.
2) материнская часть – базальная пластинка: децидуальная оболочка со слоем трофобласта и септы.
Плодные оболочки последа беловато-серого цвета, студневидные, полупрозначные. Разорванный мешок с плодовой и материнской поверхностями.
Пупочный канатик – извитой шнур длиной 50 см, толщиной 1-1,5 см (миксоидная ткань (вартонов студень), 2 пупочные артерии и пупочная вена, урахус).
Возрастные изменения
Макрокартина. На материнской стороне беловато-желтые фокусы некрозов и участки кальциноза. Плодные оболочки и пупочный канатикокрашены меконием в зеленоватый цвет, количество плодных вод уменьшено, зеленоватые. Тургор и извитость пупочного канатика↓.
Микрокартина. Дистрофические изменения от усиления фибриноидного превращения трофобласта и выпадении фибрина в межворсинчатых пространствах → блокирование доступа материнской крови к ворсинам хориона → группы ворсин погибают → ишемические инфаркты плаценты → кальцификация, фиброз стромы ворсин и склероз их сосудов.
Синцитиальные почки – компенсаторные изменения для улучшения обмена между плодом и матерью: очаги пролиферации синцития трофобласта (нагромождения тесно расположенных гиперхромных ядер, окруженных общей цитоплазмой и расположенных на поверхности ворсин), увеличение числа сосудов в некоторых ворсинах. дистрофические изменения эпителия амниона (до некроза), в пупочном канатике – уменьшение содержания основного мукоидного вещества и утолщение соединительнотканных перигородок.
Пороки развития
Возникают в результате нарушений имплантации бластоцисты (бластопати):
1) изменение массы и размеров плаценты;
2) изменение формы плаценты;
3) изменение локализации плаценты;
4) отслойка плаценты.
Не нашли то, что искали? Воспользуйтесь поиском:
В норме от зачатия до рождения проходит 280 дней. Фетопатия плода, возникающая во 2-3 триместре, может стать крайне неприятным сюрпризом для родителей: рождение больного малыша – это всегда трагедия для семьи.

Беременность – это период жизни женщины, когда надо уберечь малыша от негативных внешних воздействий
Фетопатия плода – что это
Развитие плода – это сложный и длительный процесс, продуманный природой до мелочей. С точки зрения внутриутробного роста малыша весь период беременности, длительностью в 10 месяцев, разделяется на 3 этапа:
- Бластогенез (от зачатия до 15 дня);
- Эмбриогенез (с 16 по 75 день);
- Фетогенез (с 76 по 280 день).
Любые нарушения развития в первые 12 недель – это эмбриопатия. Вся оставшаяся часть беременности – фетопатия плода (патологические изменения в формировании малыша, проявляющиеся различными вариантами пороков развития у ребенка).
Варианты фетопатии
Любая фетопатия плода – это неблагоприятный прогноз для жизни и здоровья новорожденного. Большое значение имеет время формирования внутриутробного порока. Выделяют 2 периода:
- Ранний (с 12 по 29 неделю);
- Поздний (с 30 до даты родов).
В первом периоде высок риск формирования грубых аномалий развития, снижения общей массы плода, симметричной формы СЗРП и уменьшением размеров плаценты. Во втором – выявляется ассиметричный вариант задержки роста, пороки и функциональные нарушения внутренних органов. Фетопатия плода – это врожденные аномалии развития, которые разделяются на следующие варианты:
- Одиночные (в одном органе или ткани);
- Системные (локализация в пределах одной функциональной системы);
- Множественные (разные органы и ткани);
- Стандартные синдромы, состоящие из разнообразных вариантов патологии.
Далеко не всегда фетопатия плода приводит к печальному исходу: малые аномалии, которые не нарушают жизненные функции малыша, не повышают риск для жизни ребенка. Летальные пороки приводят к смерти малыша на первом году после рождения.
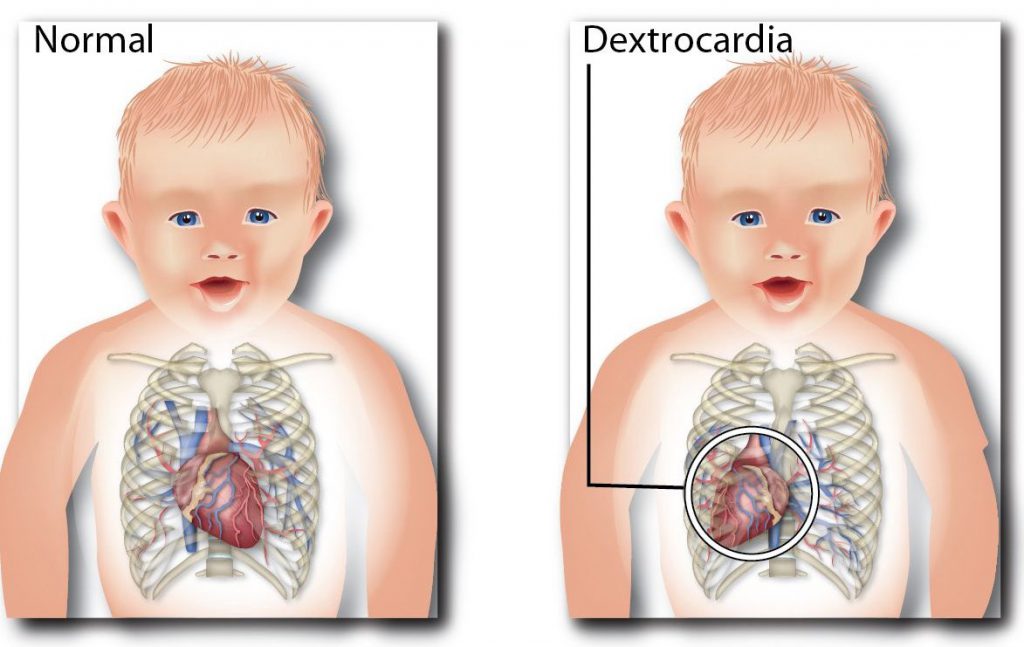
Расположение сердца с правой стороны (декстрокардия) – это аномалия развития, которая не мешает ребенку жить
Причины возникновения пороков
Внутриутробный рост ребенка нарушается под влиянием 3 вариантов воздействий:
- Внутренних (эндогенных) – различные виды генетических нарушений;
- Наружных (экзогенных) – негативное влияние различных видов химических, физических, механических, инфекционных, гормональных факторов;
- Смешанных (сочетание наследственных и внешних).
В некоторых случаях фетопатия плода является классическим проявлением отрицательного действия вредного фактора на развитие ребенка. Фетопатические дефекты гарантированно возникают в следующих случаях:
- диабет у беременной без лечения (декомпенсированный вариант СД 1 типа);
- злоупотребление алкоголем во время вынашивания плода;
- вирусная патология (краснуха, паротит);
- прием тератогенных лекарств;
- химическое отравление;
- радиационное поражение.
Вынашивание плода – это период жизни женщины, когда надо сделать все возможное, чтобы не мешать росту и развитию малыша. Оптимально – подготовиться к беременности заранее, выполнив все правила прегравидарной подготовки. Необходимо отказаться от вредных привычек, выявить хронические заболевания, оценить напряженность иммунитета к потенциально опасным вирусным инфекциям, решить вопрос с работой, связанной с профессиональными вредностями. Во время беременности важно прислушаться к советам врача, выполнить все этапы пренатальной диагностики и вести здоровый образ жизни, чтобы до минимума свести риск задержки роста, эмбриопатии и фетопатии плода.

Диабетическая фетопатия – что это?
Диабетической фетопатией называется состояние, при котором у ребенка в период внутриутробного развития появляются осложнения. Они спровоцированы повышенным уровнем сахара в крови беременной женщины. Чаще всего это происходит при латентном сахарном диабете или плохо компенсированной болезни.
Патогенез заболевания изучен давно, поэтому врачи без затруднений определяют фетопатию уже после первого триместра беременности. Смертность новорожденных с этой патологией значительно выше, чем у обычных детей после рождения. Поэтому важно уделять особое внимание женщинам с сахарным диабетом и тем, кто имеет склонность к данному заболеванию.
Фетопатия у новорожденного не считается самостоятельной патологией. Это состояние представляет целый симптомокомплекс нарушений в организме ребенка. Для женщин с сахарным диабетом первого типа риск развития врожденных патологий у будущего малыша превышен в 4 раза, чем среднестатистическое значение для популяции.
Причины развития
В развитии патогенеза фетопатии особое значение принимает состояние здоровья матери. У женщин встречаются разные формы сахарного диабета. Больше всего ребенок страдает при диабете первого типа. У матерей новорожденных с фетопатией в 80% случаев диагностировался гестоз второй половины беременности. До 10% женщин страдали сахарным диабетом второго типа. Первый диагностировался в половину реже.
Первый тип сахарного диабета оказывает неблагоприятное воздействие на развитие плода, вызывая его страдания на протяжении всей гестации. Отрицательное влияние болезни начинается со второго триместра и продолжается до родов.
Биологические и химические процессы в организме обеспечивают поступление питательных веществ, витаминов и минералов к ребенку от матери. Вместе с остальными веществами эмбрион получает глюкозу. В норме она составляет не более 20% от общего количества, содержащегося в материнском организме. На ранних сроках беременности из-за установления нового гормонального фона происходит снижение выработки сахара. Если женщина ранее использовала инсулин, то можно заметить снижение потребности в нем. Когда в матке формируется плацента, обмен веществ между мамой и малышом происходит непосредственно через кровь. В организм будущего ребенка поступает сахар, а инсулин отсутствует. Это приводит к избыточному содержанию глюкозы, что ведет к неблагоприятным последствиям.
Характерные признаки
Симптомы фетопатии определяются у новорожденного сразу. Яркость клинической картины позволяет своевременно принять меры для нормализации состояния младенца.
- Избыточный вес, который несвойственен для новорожденных детей. Из-за активного поступления глюкозы в организм ребенка поджелудочная железа матери стремится выделить больше инсулина. Под действием гормона происходит преобразование сахаров в жировую массу. Отложения локализуются на жизненно важных органах – сердце, печени, почках. Характерным признаком является скопление подкожно-жировой клетчатки в области живота, плечевого пояса, тазобедренного сустава.
- Угнетение дыхательной функции. После появления на свет дети с фетопатией испытывают трудности с дыханием. Проблемы появляются из-за того, что во время внутриутробного развития в легких недостаточно синтезируется сурфактант. Отсутствие вещества приводит к затруднению раскрытия легких.
- Резкая гипогликемия. После рождения ребенка и отсечения пуповины глюкоза перестает поступать в избыточном количестве. Одновременно сохраняются высокие показатели инсулина. Это состояние требует незамедлительного проведения терапии, поскольку может вызвать серьезные осложнения – неврологические патологии, умственные расстройства.
- Желтуха. Пожелтение кожных покровов происходит из-за накопления в организме билирубина. Печень младенца еще не может справиться с таким количеством биологического соединения.
Последствия фетопатии для детей после рождения могут быть связаны с нарушением минерального обмена. Нередко у них диагностируются неврологические отклонения.
Симптомы на УЗИ
В течение гестационного срока женщина не менее трех раз посещает кабинет ультразвуковой диагностики. Во время обследования специалист оценивает параметры эмбриона, его активность, развитие и прочие критерии. Важно, чтобы они соответствовали сроку гестации и не вызывали опасений.
Диабетическая фетопатия не возникает внезапно. Данное состояние можно определить задолго до рождения ребенка.
Ранняя диагностика позволяет подготовиться к рождению малыша с патологией и по возможности уменьшить неблагоприятное влияние глюкозы еще во время вынашивания.
Для младенца с фетопатией характерно обнаружение несоответствия установленному сроку беременности. При ультразвуковом обследовании видно, что ребенок имеет большой вес. Этот признак указывает на избыточное поступление глюкозы. При измерении окружности живота и головы определяются завешенные параметры, не укладывающиеся в стандартные нормы. У женщин с сахарным диабетом частым осложнением беременности бывает многоводие.
Реже бывает противоположный механизм развития осложнений. При избыточном использовании инсулина или неправильно рассчитанной дозе в начале беременности женщина сталкивается с задержкой развития эмбриона. Это происходит из-за малого объема поступающей глюкозы.
Методы коррекции
Если диагноз определен еще на этапе беременности, женщина должна пройти расширенное обследование. На основании полученных результатов регулируется доза инсулина и даются индивидуальные клинические рекомендации. Важным моментом, принимающим участие в нормализации показателей глюкозы, является питание. Ошибочно полагать, что уровень сахара повышается только от употребления сладкого.
Для женщин, вынашивающих ребенка с диабетической фетопатией, требуется подбор особого рациона и соблюдение правил питания на протяжении всего гестационного срока.
После рождения младенца врачи оценивают тяжесть его состояния. При необходимости принимаются следующие меры:
- вводится раствор глюкозы перорально или внутривенно – зависит от состояния малыша;
- назначаются препараты магния и кальция для капельного введения с целью нормализации минерального обмена;
- обработка кожных покровов ультрафиолетом или фототерапия рекомендуется при пожелтении эпидермиса и слизистых оболочек.
В дальнейшем ребенок должен регулярно обследоваться врачами. В первый год жизни анализ на сахар необходимо сдавать не реже одного раза в месяц. Это нужно для того, чтобы своевременно выявить развитие сахарного диабета и принять меры для его коррекции.
Прогноз для ребенка
При своевременной диагностике и проведении коррекционных мероприятий прогноз для ребенка благоприятный. Однако у детей с диабетической фетопатией на протяжении всей жизни сохраняется повышенный риск развития сахарного диабета. Поэтому особое внимание родители должны уделять его рациону питания и общему состоянию здоровья. Не следует игнорировать назначенные визиты к врачу. По возможности рекомендуется иметь домашний глюкометр, чтобы держать под контролем уровень глюкозы в разные периоды жизни.
При развитии сахарного диабета придерживаться здорового образа жизни и принимать назначенные медикаменты необходимо неукоснительно.
Основой профилактики диабетической фетопатии считается рациональный подход к новому состоянию и общему самочувствию. Если сахарный диабет диагностирован у женщины давно, перед планированием беременности необходимо пройти обследование и убедиться, что на данный момент нет противопоказаний для зачатия. Во время вынашивания следует соблюдать врачебные рекомендации, проходить скрининги и сдавать анализы. При беременности важно постоянно следить за уровнем глюкозы в крови и при необходимости корректировать дозы принимаемых лекарственных средств.
Гематогенный путь инфицирования плода характерен для вирусных и паразитарных заболеваний - цитомегаловируса, вирусов герпеса, парвовируса, токсоплазмы и ряда бактериальных инфекций - листериоз, сифилис, туберкулёз. Возбудитель с кровью матери поступает в плаценту, нередко размножается в ней и по пупочной вене попадает в печень плода, откуда с током крови - в разные органы, вызывая интерстициальную пневмонию, гепатит, менингит, энцефалит, хориоретинит.
Реже наблюдается нисходящий путь инфицирования, когда инфекционный агент при наличии очага воспаления в брюшной полости проникает в матку через маточные трубы.
При бактериальных инфекциях значение может иметь восходящий путь инфицирования, когда возбудитель из влагалища через канал шейки матки, обычно уже после вскрытия плодных оболочек, проникает в полость амниона и инфицирует околоплодные воды. При этом возможны поражение кожи плода, особенно при ее травматизации во время родов, реже - поражение глаз, аспирация или заглатывание околоплодных вод ведут к развитию внутриутробной пневмонии, гастрита, энтерита, колита. Восходящую инфекцию плода вызывают преимущественно бактерии, реже — хламидии, микоплазмы, уреаплазмы, вирусы, грибы.
Предрасполагающие факторы развития восходящей инфекции - вульвовагинит, цервицит беременной, преждевременный разрыв плодного пузыря, длительный безводный период, истмико-цервикальная недостаточность. Почти постоянный признак внутриутробной восходящей инфекции — хориоамнионит (воспаление плодных оболочек). Действие протеаз лейкоцитов и самих бактерий приводит к преждевременному разрыву плодных оболочек, а активация синтеза простагландинов децидуальной и амниотической оболочками и подавление синтеза прогестерона, под влиянием различных цитокинов (ИЛ-1, 2, 6, 8, ФНО и ГМ-КСФ), вырабатываемых макрофагами очага воспаления, усиливают сократимость матки, поэтому восходящая внутриутробная инфекция часто осложняется преждевременными родами.
Для инфекционных фетопатий характерен альтеративно-продуктивный характер воспаления: ранний выраженный фиброз, активное экстрамедуллярное кроветворение, геморрагический синдром, замедленное созревание тканей, задержка внутриутробного роста плода. Возможно формирование врождённых пороков развития, при инфицировании на ранних сроках беременности - гибель плода. Внутриутробные инфекции широко распространены и не ограничиваются 5 заболеваниями, относящимися к TORCH-инфекции (токсоплазмоз, сифилис, краснуха, цитомегаловирусная инфекция и герпес).
Тяжелое внутриутробное инфицирование плода связывают с влиянием вирусных ассоциаций (не менее 3-х разных вирусов – энтеровирусы, вирусы гриппа, простого герпеса и др.), вирусы простого герпеса и цитомегалии в цервикальной слизи обнаруживают у каждой 3-ей женщины детородного возраста. В значительном числе случаев диагностируется бактериальный вагиноз, характеризующийся заменой доминантной в норме лактобактериальной флоры на смешанную с преобладанием факультативных и строгих анаэробов, а также частым присутствием Trichomonas vaginalis, Gardnerella vaginalis, Micoplasma hominis.
Герпетический виллузит документируется диссеминированным апоптозом синцитиального эпителия - дискомплексацией, гиперхроматозом и пикнозом ядер, которые беспорядочной россыпью окружают пораженные ворсины. Ответная реакция материнского организма при наличии соответствующих антител проявляется в перивиллезных отложениях фибрина. Одновременно нарастают пролиферативные изменения в строме с редукцией капиллярного русла. При герпетическом инфицировании плаценты в предродовом периоде высок риск внутриутробного инфицирования плода (т. к. тонкие синцитио-капиллярные мембраны терминальных ворсин не являются существенной преградой для вируса).
Вирус простого герпеса 1 типа вызывает сходные, но более выраженные изменения последа, в связи с чем, при любом сроке беременности представляет опасность для жизни плодов и новорожденных.
Риск внутриутробного поражения плода при первичном манифестном инфицировании беременной женщины вирусами простого герпеса любого типа достигает 75%, в то время как при бессимптомном рецидивирующем течении находится в пределах 2-5%, что обусловлено исходным наличием специфических антител в крови матери и плода. Наиболее опасно герпетическое инфицирование плода в третьем триместре беременности, поскольку это может вести к поражению ЦНС, органов зрения, слуха, а также развитию некротического гепатита.
Врождённая краснуха. Внутриутробное заражение вирусом краснухи происходит от больной матери в период виремии в инкубационном периоде гематогенным путем. Риск поражения плода выше на ранних сроках беременности: при заболевании в первые 12 нед беременности - поражение зародыша в 80% случаев, на 13–14 нед — в 54% случаев, к концу II триместра - лишь в 25% случаев. При заболевании в I триместре возможно развитие спонтанного аборта. Для врожденной краснухи характерны триада признаков краснушной эмбриофетопатии – врожденные пороки сердца, катаракта, глухота, а также задержка роста плода (пре- и постнатальная), гепатоспленомегалия, геморрагическая сыпь, пороки развития ЦНС. Микроскопически обнаруживают признаки васкулитов, миокардита, энцефалита, интерстициальной пневмонии, гигантоклеточного гепатита, продуктивного дерматита, множественные очаги экстрамедуллярного кроветворения.
Врождённый сифилис. Заражение происходит трансплацентарно, чаще при первичном сифилисе у беременной. До 3 мес беременности заболевание развивается редко. Проявления раннего и позднего врождённого сифилиса различны.
Ранний врождённый сифилис характеризуют ринит, макуло-папулёзная десквамативная сыпь с везикулами и буллами, гепатоспленомегалия, анемия, остеохондриты. Микроскопически - в пораженных тканях васкулиты, инфильтраты из плазматических клеток и лимфоидные фолликулы с последующим развитием фиброза. У глубоко недоношенных мёртвых плодов обнаруживают очаги некроза без клеточной воспалительной реакции.
Врождённая цитомегаловирусная инфекция.Частота внутриутробного инфицирования цитомегаловирусом - 0,5–2% живорождённых. Выше риск поражения у первородящих женщин с первичной серонегативной инфекцией во время беременности - частота инфицирования достигает 50%. У серопозитивных матерей риск инфицирования плода - 0,5%.
Заражение может происходить гематогенным и восходящим путями. Риск трансцервикального заражения вирусом возрастает по мере увеличения срока беременности. Клинические симптомы заболевания выявляют менее чем у 25% инфицированных новорождённых:гепатоспленомегалия, желтуха, гемолитическая анемия, геморрагическая сыпь; они возникают сразу после рождения или через несколько месяцев. Характерно поражение слюнных желёз, лёгких, печени, почек, головного мозга.
Врождённый токсоплазмоз. Возбудитель заболевания - Toxoplasma gondii. Заражение происходит трансплацентарно при острой инфекции у матери, чаще протекающей бессимптомно. При болезни матери в I триместре риск поражения плода составляет 20%, во II и III триместрах — 40 и 60% соответственно. У 90% детей, инфицированных во II и III триместрах, клинические симптомы отсутствуют.
Для врождённого токсоплазмоза характерна тетрада признаков: гидро- или микроцефалия, хориоретинит, судороги, очаги обызвествления в мозге, выявляемые рентгенологически. В головном мозге выявляют очаги некроза с петрификатами, кисты, глиоз, возможны микрофтальмия или анофтальмия. Микроскопически - продуктивно-некротический менингоэнцефалит, хориоретинит, гепатит, пневмония, миокардит. В участках воспаления находят псевдоцисты — шаровидные образования диаметром 20–60 мкм, содержащие множество паразитов.
Врождённый листериоз. Заражение матери (Listeria monocytogenes) происходит через молочные продукты и овощи, реже - от больных животных. К плоду возбудитель проникает трансплацентарно, реже - восходящим путём. Морфологическая картина - во многих органах (печень, селезёнка, надпочечники, мозговые оболочки, кожа, кишечник) обнаруживают гранулемы серо-белого цвета, размером 1–10 мм, очаги некроза с множеством грамположительных микроорганизмов, окружённых макрофагами, лимфоцитами и полиморфноядерными лейкоцитами. У глубоко недоношенных плодов клеточная воспалительная реакция не выражена, в тканях определяют лишь очаги некроза с множеством листерий. Реже встречаются локализованные формы листериоза (менингит, пневмония) и септикопиемия с множественными очагами гнойного воспаления
В плаценте обнаруживают очаги некроза и гранулёмы (при гематогенном инфицировании - преимущественно в строме ворсин, при восходящей инфекции - в децидуальной и плодных оболочках). Внутриутробное заражение листериями может приводить к спонтанным абортам, преждевременным родам.
Врождённый туберкулёз.Заражение плода микобактерией туберкулёза происходит трансплацентарно или восходящим путём при туберкулёзе половых органов матери. Врождённый туберкулёз бывает редко. Клинические симптомы неспецифичны. Морфологически характерно преобладание казеозного некроза в печени и селезенке. Эпителиоидные и гигантские клетки Пирогова–Лангханса находят крайне редко, поэтому диагноз заболевания без бактериологического подтверждения очень сложен.
Сепсис у плода возможен при внутриутробном инфицировании. Внутриутробный сепсис характеризуется развитием желтухи, анемии, гепатоспленомегалии, ДВС-синдрома, определяются очаги экстрамедуллярного кроветворения, миелоз селезёнки и вилочковой железы. При септикопиемии развиваются гнойный менингит, перитонит, часто остеомиелит, что связано с особенностями кровоснабжения костей новорождённого.
Читайте также:


