Что такое инфицированный шов
По отношению к просвету кишки швы делят на непроникающие и проникающие.
Непроникающими асептическими швами называются такие швы, при которых нить не проникает в просвет кишки. В зависимости от захвата в шов элементов стенки различают: а) серозные швы — захватывается только серозная оболочка (висцеральная брюшина); б) серозно-мышечные швы — захватывается серозная и мышечная оболочки (наружный футляр); в) серозно-мышечно-подслизистые швы — прошивают три наружные оболочки и не прошивают слизистую оболочку.
Проникающими (инфицированными) швами называют такие швы, при которых нить проходит через слизистую оболочку и находится в просвете кишки.
Различают следующие проникающие швы: а) сквозной — шов, при котором нить проходит через все слои стенки кишки; б) мышечно-подслизисто-слизистый; в) подслизисто-слизистый; г) шов слизистой оболочки.
По методике наложения различают такие швы: отдельные узловые; П-образные; непрерывные (накладывают одной длинной нитью); непрерывно-узловые (накладывают двумя концами одной длинной нити, которую после каждого стежка завязывают в узел).
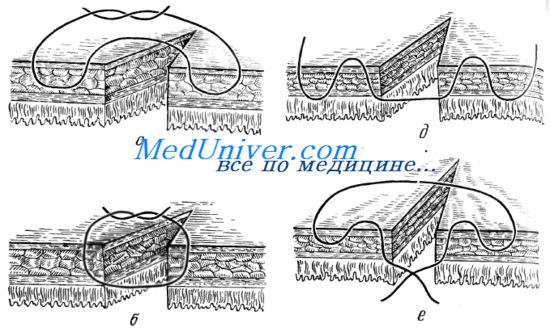
По сопоставлению тканей после затягивания шва различают: краевые швы (в шов проходит край Разреза стенки кишки); вворачивающие швы, обеспечивающие соприкосновение сшиваемых участков серозными оболочками: выворачивающие швы, обеспечивающие соприкосновение сшиваемых участков слизистыми оболочками; комбинированные вворачивающе-выворачивающиеся швы.
По количеству рядов различают: однорядные, двухрядные и трехрядные швы.
По материалу нитей различают: кетгутовые, шелковые, капроновые, лавсановые и другие швы.
Непроникающие швы. Шов Ламбера — отдельный узловой серозно-мышечный шов. Накладывают круглой и тонкой (кишечной) иглой. В качестве шовного материала используют нерассасывающиеся нити (шелк, капрон, лавсан) № 2—4.
Иглу вкалывают и выкалывают на серозной поверхности с каждой стороны раны. В шов захватывают серозную и мышечную оболочки. Расстояние между местами вкалывания и выкалывания иглы не должно превышать 0.5 см. Однако при соединении тканей различной толщины глубина захвата более толстой стенки должна быть большей, чем тонкой. Это может возникнуть при соединении стенки желудка и тонкой кишки, в частности, в том случае, когда стенка желудка гипертрофирована.
После прошивания обеих стенок нить завязывают таким образом, чтобы произошло плотное соприкосновение серозных оболочек, причем узел должен располагаться на менее подвижном краю раны или стенке органа.
Вследствие недостаточной прочности серозной и мышечной оболочек при чрезмерном затягивании узла нить может прорезать ткань. Необходимо помнить, что серозно-мышечные швы Ламбера обеспечивают в основном не механическую прочность, а герметизацию линии шва.
Шов Пирогова — отдельный краевой серозно-мышечно-подслизистый шов. Иглу вкалывают со стороны серозной оболочки и выкалывают на поверхности разреза стенки кишки между подслизистым слоем и слизистой оболочкой. Затем иглу вкалывают между слизистой оболочкой и подслизистым слоем другого края раны и выкалывают на серозной поверхности оболочки. При этом в шов захватывают серозную и мышечную оболочки, а также иодслизистый слой, который обладает наибольшей механической прочностью.
При завязывании узла однородные ткани соприкасаются.
Шов Пирогова — Матешука — отдельный краевой серозно-мышечно-подслизистый внутриузловой шов. Отличается от шва Баришевского-Матешука тем, что в стежок незахватывается слизистая оболочка. Нить проводят со стороны просвета через подслизистый слой, мышечную и серозную оболочки с одной стороны и через серозно-мышечную оболочку и подслизистый слой с другой стороны. Узлы завязывают со стороны просвета.
Шов Мышкина — Долгушина — отличается от шва Пирогова — Матешука тем, что при его наложении нить проводят через мышечную оболочку, подслизистый слой без захвата серозной оболочки. Узел также завязывают со стороны просвета кишки.
Шов Момбурга — представляет собой комбинацию швов Ламбера и Пирогова.
Иглу вкапывают и выкалывают со стороны серозной оболочки, отступив на 1,5 см от края раны, при этом в шов захватывают серозную, мышечную оболочки и подслизистый слой. Затем на расстоянии 0,5 см от края раны иглу вкалывают со стороны серозной оболочки, выкалывают ее со стороны раны между подслизистым слоем и серозной оболочкой. На другом краю раны иглу вкалывают со стороны раны между слизистой оболочкой и подслизистым слоем, выкалывают ее на серозной поверхности кишки, после чего вновь вкалывают и выкалывают со стороны серозной оболочки, проводя иглу несколько глубже мышечной оболочки.
После завязывания узла происходит сопоставление краев раны, а также широкое соприкосновение их серозными оболочками.
Что это такое - серома послеоперационного шва
Однако есть ситуации, когда проблемы со швом не имеют никакого отношения к халатности врачей. То есть даже при соблюдении во время операции стопроцентной стерильности у пациента в области разреза вдруг скапливается жидкость, внешне напоминающая сукровицу, или гной не очень густой консистенции. В таких случаях говорят о сероме послеоперационного шва. Что это такое, в двух словах можно сказать так: это образование в подкожной клетчатке полости, в которой скапливается серозный выпот. Его консистенция может варьировать от жидкого до вязкого, цвет обычно желто-соломенный, иногда дополнен кровяными прожилками.
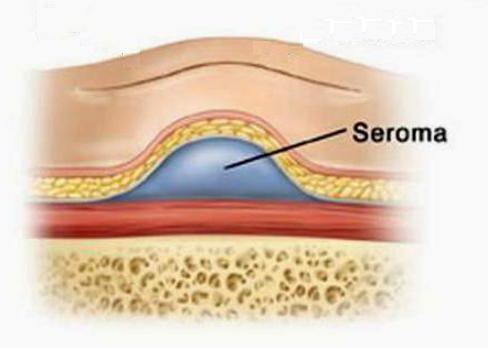
Группы риска
Как видим, в группе риска находятся, в основном, женщины, причем те из них, у кого имеются солидные подкожные жировые отложения. Почему так? Потому что эти отложения при повреждении их целостной структуры имеют свойство отслаиваться от мышечного слоя. В результате образуются подкожные полости, в которых начинает собираться жидкость из разорванных в ходе операции лимфососудов.
Также в группу риска попадают такие пациенты:
- страдающие сахарным диабетом;
- люди в возрасте (особенно полные);
- гипертоники.
Причины
Чтобы лучше понять, что это такое - серома послеоперационного шва, нужно знать, почему она образуется. Основные причины не зависят от компетенции хирурга, а являются следствием реакции организма на хирургическое вмешательство. Таковыми причинами являются:
- Жировые отложения. Об этом уже упоминалось, но добавим, что у слишком тучных людей, жировые отложения которых 50 мм и более, серома появляется практически в 100 % случаев. Поэтому врачи, если у пациента есть время, рекомендуют перед основной операцией выполнить липосакцию.
- Большая площадь раневой поверхности. В таких случаях повреждается слишком много лимфососудов, которые соответственно, выделяют много жидкости, а заживают дольше.
Повышенная травматизация тканей
Выше упоминалось, что серома послеоперационного шва от добросовестности хирурга зависит мало. Зато данное осложнение напрямую зависит от навыков хирурга и от качества его хирургических инструментов. Причина, по которой может возникнуть серома, очень простая: работа с тканями проведена слишком травматично.
Избыточная электрокоагуляция
Клинические проявления серомы малых швов
Если хирургическое вмешательство было на небольшом участке кожи, и шов получился маленьким (соответственно, и травмирующие манипуляции врача затронули малый объем тканей), серома, как правило, себя никак не проявляет. В медицинской практике известны случаи, когда пациенты о ней даже не подозревали, а обнаружилось такое образование при инструментальных исследованиях. Лишь в единичных случаях вызывает незначительные болезненные ощущения небольшая серома.
Как ее лечить и нужно ли это делать? Решение принимает лечащий врач. Если сочтет нужным, он может назначить противовоспалительные и обезболивающие медикаменты. Также для более быстрого заживления раны врач может назначить ряд физиотерапевтических процедур.
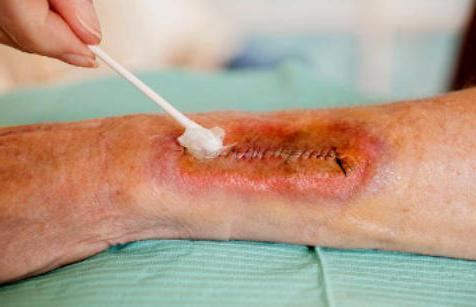
Клинические проявления серомы больших швов
Если хирургическое вмешательство затронуло большой объем тканей пациента или шов получился слишком большим (раневая поверхность обширная), у пациентов возникновение серомы сопровождается рядом неприятных ощущений:
Кроме того, может возникнуть нагноение и большой, и маленькой серомы послеоперационного шва. Лечение в таких случаях проводится очень серьезное, вплоть до хирургического вмешательства.
Диагностика
Мы уже разобрали, отчего может возникнуть серома послеоперационного шва и что это такое. Способы лечения серомы, которые мы рассмотрим чуть ниже, во многом зависят от стадии ее развития. Чтобы не запускать процесс, это осложнение нужно вовремя обнаружить, что особенно актуально, если оно никак о себе не заявляет. Диагностика проводится такими методами:
Осмотр лечащим врачом. После операции доктор обязан осматривать рану своего пациента ежедневно. При обнаружении нежелательных реакций кожи (покраснения, отека, нагноения шва) проводится пальпация. Если имеется серома, врач должен ощутить под пальцами флюктуацию (перетекание жидкого субстрата).
УЗИ. Данный анализ отлично показывает, есть или нет скопления жидкости в области шва.
В редких случаях из серомы берут пункцию, чтобы уточнить качественный состав экссудата и принять решение о дальнейших действиях.

Консервативное лечение
Такой вид терапии практикуется чаще всего. При этом пациентам назначаются:
- антибиотики (чтобы предупредить возможное дальнейшее нагноение);
- противовоспалительные лекарства (они снимают воспаление участков кожи вокруг шва и уменьшают количество выделяемой в образовавшуюся подкожную полость жидкости).
Хирургическое лечение
По показаниям, включающим величину серомы и характер ее проявления, может быть назначено хирургическое лечение. Оно включает:
1. Пункции. При этом врач удаляет содержимое образовавшейся полости шприцом. Положительные стороны таких манипуляций состоят в следующем:
- можно выполнять амбулаторно;
- безболезненность процедуры.
Недостатком можно назвать то, что делать пункцию придется не раз, и даже не два, а до 7 раз. В некоторых случаях приходится выполнять до 15 пункций, прежде чем структура тканей восстановится.
2. Установка дренажа. Этот метод применяется при слишком больших по площади серомах. При постановке дренажа пациентам параллельно назначаются антибиотики.
Народные средства
Важно знать, что независимо от того, по каким причинам возникла серома послеоперационного шва, лечение народными средствами этого осложнения не проводится.
Но в домашних условиях можно выполнять ряд действий, способствующих заживлению шва и являющихся профилактикой нагноения. Сюда относятся:
Если в области шва появилось нагноение, нужно обрабатывать его антисептическими и спиртсодержащими средствами, например, йодом. Кроме того, в этих случаях назначаются антибиотики и противовоспалительные лекарства.
Народная медицина с целью скорейшего заживления швов рекомендует делать компрессы со спиртовой настойкой живокоста. Для ее приготовления подходят только корни этой травы. Их хорошо отмывают от земли, измельчают на мясорубке, складывают в банку и заливают водкой. Настойка готова к использованию через 15 дней. Для компресса нужно разбавлять ее с водой 1:1, чтобы на коже не получился ожог.
Для заживления ран и рубцов после операции есть много народных средств. Среди них масло облепихи, масло шиповника, мумие, пчелиный воск, растопленный вместе с оливковым маслом. Эти средства нужно наносить на марлю и прикладывать к рубцу или шву.
Серома послеоперационного шва после кесарева
Осложнения у женщин, родовспоможение которым было осуществлено кесаревым сечением, встречаются часто. Одна из причин такого явления – ослабленный беременностью организм роженицы, не способный обеспечить быструю регенерацию поврежденных тканей. Помимо серомы, могут возникнуть лигатурный свищ или келоидный рубец, а в наихудшем варианте нагноение шва или сепсис. Серома у рожениц после кесарева сечения характерна тем, что на шве появляется небольшой плотный шарик с экссудатом (лимфой) внутри. Причина тому – поврежденные сосуды в месте разреза. Как правило, беспокойства она не доставляет. Серома послеоперационного шва после кесарева лечения не требует.
Единственное, что может делать женщина в домашних условиях – обрабатывать рубец маслом шиповника или облепихи для скорейшего его заживления.

Осложнения
Серома послеоперационного шва не всегда и не у всех проходит сама. Во многих случаях без проведенного курса терапии она способна нагноиться. Спровоцировать это осложнение могут хронические заболевания (например, тонзиллит или гайморит), при которых патогенные микроорганизмы по лимфососудам проникают в образовавшуюся после операции полость. А собирающаяся там жидкость является идеальным субстратом для их размножения.
Еще одно неприятное последствие серомы, на которую не обращали внимания, состоит в том, что подкожная жировая клетчатка не сращивается с мышечными тканями, то есть полость присутствует постоянно. Это приводит к ненормальной подвижности кожи, к деформации тканей. В таких случаях приходится применять повторное хирургическое вмешательство.
Профилактика
Со стороны медперсонала профилактические меры заключаются в точном соблюдении хирургических правил проведения операции. Врачи стараются щадяще выполнять электрокоагуляцию, меньше травмировать ткани.
Со стороны пациентов профилактические меры должны быть такие:
- Не соглашаться на операцию (если нет в этом срочной необходимости), пока толщина подкожной жировой клетчатки достигает 50 мм и более. Это значит, что сперва нужно сделать липосакцию, а по истечении 3-х месяцев проводить операцию.
- После хирургического вмешательства носить качественный компрессионный трикотаж.
- Не менее чем на 3 недели после проведенной операции исключить физические нагрузки.
Первичной хирургической обработкой ран (ПХО) называют основной компонент лечения ран, который представляет собой первичное хирургическое вмешательство во время повреждения органов, а также мягких тканей.
ПХО может проходит с наложением и без наложением швов, в зависимости от степени тяжести повреждения кожного покрова. Благодаря такой обработке случайное инфицированное ранение превращается в антисептическую резаную рану, за счет чего заживление происходит быстрее и без осложнений.
Виды ПХО
Чем раньше будет произведена обработка ранения, тем меньше риск осложнений. В зависимости от давности получения раны медики используют 3 вида ПХО:
- Ранняя. Наиболее рекомендованный вариант. Проводится до 24 ч с момента получения повреждения, включает в себя все этапы, заканчивается наложением первичного хирургического шва. Если подкожная клетчатка была обширно повреждена, или нет возможности окончательно остановить кровотечение из капилляров, хирург оставляет дренаж, который снимается через 1-2 дня.
- Отсроченная. Производится через 1-2 суток после получения повреждения. Именно в этот период начинают развиваться воспаления, появляется экссудат и отек. Операция осуществляется с введением антибиотических средств в рану и наложением шва.
- Поздняя. ПХО, которая производится спустя двое суток после получения ранения. В это время воспаление в ране уже максимальное, развивается неизбежный инфекционный процесс. Вероятность нагноения все равно остается большой, даже уже после проведения ПХО, поэтому пациенту в обязательном порядке прописывается курс антибиотиков, рана не ушивается на протяжении терапии, т.е. остается открытой. Хирург сможет наложить швы лишь спустя 1-3 недели, когда вся поверхность раны будет покрыта грануляциями и возникнет стойкая резистентность к ее инфицированию.
В любом случае, длительное существование раны никак не может способствовать скорейшему восстановлению функциональности организма пациента.
Ключевые показания к проведению процедуры
Главным показанием к проведению ПХО является наличие случайной глубокой раны. Не могут подвергаться ПХО:
- царапины,
- ссадины,
- неглубокие необширные ранения до 1 см,
- множественные ранения (неглубокие),
- простые колотые раны,
- некоторые случаи пулевых ранений, задевших только мягкие ткани.
Противопоказано проведение ПХО, если в ранении присутствуют признаки гнойного процесса, а также если пациент находится в критическом состоянии (например, шок первой степени).
Как проходит процедура
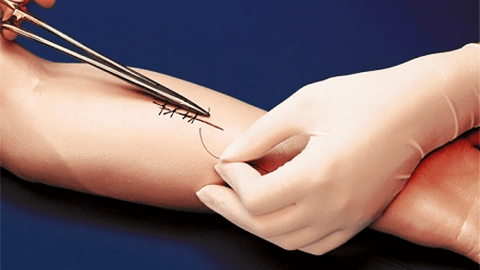
Эта операция выполняется при обязательном соблюдении всех необходимых антисептических условий, может потребовать обезболивания. Подготовка к обработке заключается в проведении туалета раны: врач смывает кровь и загрязнения, освобождает раневой канал от инородных тел и т.д.
Сама ПХО состоит из нескольких этапов:
- Рана рассекается,
- Проводится детальная ревизия канала ранения,
- Хирург аккуратно иссекает края, а также дно и все стенки раны,
- Гемостаз кровотечения,
- Восстановление целостности всех структур и органов,
- При необходимости производится наложение хирургических швов и дренирование раны.
Первый этап необходим для того, чтобы осуществить контроль ревизии раневого канала, а также определить тип случайного повреждения. Края, дно и стенки раны подвергаются иссечению с целью ликвидации некротизированных тканей и любых инородных тел, которые могли попасть под кожу. Рана теперь становится абсолютно стерильной. Все последующие манипуляции врач проводит только после замены использованных в течение операции инструментов и перчаток (либо обработки рук антисептиком).
Если есть возможность, края, а также дно и стенки раны нужно иссекать вместе, одним блоком, на 0,5-2 см. Врач учитывает не только локализацию ранения, но и его глубину. Если рана загрязнена или разможжена, приходится выполнять достаточно широкое иссечение. Это касается и ран на нижних конечностях.
Если рана расположена на лицевой части, необходимо удалить только некротизированные ткани. При резаном ранении этап иссечение вовсе пропускается. Противопоказано также иссекать жизнеспособные стенки и дно раны в случае, если они представлены тканями любых внутренних органов.
После того, как рана будет уже открыта для проведения процедуры, хирург осуществляет детальный гемостаз с целью профилактики гематомы, а также чтобы избежать вероятное инфекционное осложнение.
Заключительный, а именно восстановительный этап, включает в себя сшивание нервов, поврежденных сосудов, сухожилий, а также при необходимости соединение костных тканей. Рекомендуется выполнять этот этап незамедлительно, иначе придется проводить ПХО повторно.
Завершение операции может иметь несколько вариаций:
- глухое послойное хирургическое ушивание раны (для ранений с небольшой зоной повреждения дермы, например, колотых и резаных, а также малозагрязненных ранений, локализованных на шее или на лице).
- ушивание раны с оставленными дренажами (при риске развития инфекции, например при локализации ранения на стопе или в том случае, если ПХО проводится спустя более 6 ч с момента получения повреждения).
- рана не ушивается (если есть риск инфекционного осложнения, а именно в случае позднего проведения ПХО, обильного загрязнения раны, массивного повреждения тканей, сопутствующих заболеваний, локализации на голени или стопе, пожилого возраста пострадавшего).
Не зашивают также огнестрельные ранения, в частности, сквозные.
- глухое ушивание раны при наличии какого-либо неблагоприятного фактора — неоправданный риск и считается тактической врачебной ошибкой,
- обработка раны должна проводиться в подходящих санитарных условиях,
- не следует производить полное иссечение раны при узком раневом канале,
- если в результате ранения была повреждена слюнная железа, необходимо первоначально наложить швы на паренхиму железы, потом на капсулу, и только затем — фасцию и кожу,
- если ранение пришлось на лицевую часть и привело к деформации, после ПХО делается пластическая маскировка дефекта.
Восстановление целости тканей
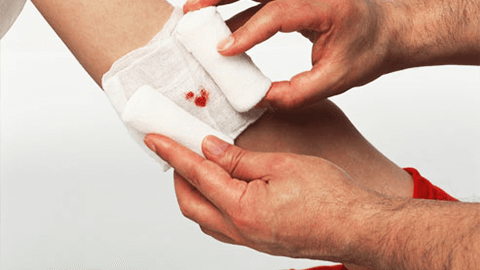
Любая ПХО завершается сближением краев раны. Чаще всего для этого необходимо наложение хирургических швов. Эта процедура значительно ускоряет заживление, ощутимо улучшает функциональный и косметический эффект, облегчает последующую обработку ранения, а также уменьшает вероятность его повторного нагноения.
Производится сшивание тканей кожи с помощью специальных хирургических игл (атравматических или травматических), а также определенного шовного материала, которых подбирается врачом-хирургом в зависимости от состояния ранения.
Используемый шовный материал должен обязательно быть гладким, эластичным, гибким, прочным, иметь скользящую поверхность. Если используются саморассасывающиеся швы, важно, чтобы нить рассасывалась не быстрее, чем образовался рубец. Не менее важным моментом является биосовместимость тканей пациента и шовного материала.
Если операция производится в области лица, может применяться любой шовный материал, кроме металлических скоб и проволоки, а также шелка и лавсана. Для ушивания мышц и слизистой оболочки используют любые саморассасывающиеся нити.
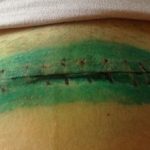
Операции и швы после них бывают самые разные. На одних место оперативного доступа заживает быстро и без излишних проблем, у других заживление идет вторичным натяжением и требует времени и определенного внимания. Когда гноится шов после операции, что делать, к кому обращаться, и чем это грозит? Обычно речь идет о попадании инфекционных агентов в область сшиваемых при операции тканей. Если ушивались внутренние органы: кишечник, желудок, печень, матка, то воспаление швов на их стенках грозит воспалением брюшины и перитонитом. Часто такая ситуация заканчивается повторным открытием брюшной полости, ее ревизией, восстановлением несостоятельных швов, установлением дренажей, отмыванием брюшины (перитонеальным лаважем), назначением антибиотиков. Это серьезный повод для хирургического вмешательства. Но бывают и ситуации, когда нагноение распространяется лишь на область шва на брюшной стенке. Поговорим о них.
Почему гноится шов после операции
При рассечении брюшной стенки, будь то прямой, поперечный или косой разрез, он проходит через кожу, подкожно-жировую клетчатку, мышцы, фасцию или апоневроз, предбрюшинную клетчатку, брюшину. В некоторых случаях мышцы не перерезаются, а раздвигаются, что ускоряет впоследствии заживление. После того, как полостная операция выполнена, все слои живота ушивают. Техника этой манипуляции будет зависеть от того, где и как выполнялся доступ. Чтобы заживление с большей вероятностью шло первичным натяжением, каждый слой стараются пришивать к однородной ткани. Послойное зашивание раны обычно предполагает порядка 3- 4 рядов швов.
- После срединной верхней лапаратомии (доступ к органам верхней части брюшной полости) первым рядом подхватывают париетальный брюшинный листок, предбрюшинную клетчатку и поперечную фасцию. Используют кетгут, который затем самостоятельно рассасывается и не требует снятия шовного материала. Второй ряд – отдельные узловые швы шелком, лавсаном, капроном на белую линию живота. Этот материал не рассасывается, его после заживления раны нужно удалять. На кожу накладываются узловые швы третьего ряда.
- Нижняя срединная лапаратомия предполагает первым рядом непрерывно кетгутом ушить брюшину и фасцию, вторым – отдельные швы из кетгута на прямые мышцы живота, третьим – с использованием синтетики отдельными швами закрыть влагалище прямой мышцы, четвертым – прерывным швом восстановить кожу и подкожную клетчатку.
- Кесарево сечение обычно предполагает поперечный доступ по кожной надлонной складке. Зашивают рану, начиная с париетальной брюшины в продольном направлении кетгутом непрерывно. Мышцы шьют непрерывно или отдельными швами рассасывающимся материалом. Апоневроз – синтетикой. Подкожную клетчатку – кетгутом. Кожу шьют либо отдельными швами синтетикой, либо непрерывным чрезкожным саморассасывающимся швом, либо скрепляют металлическими скобками.
Чтобы снизить риски послеоперационного воспаления еще до операции в ряде случаев пациенту превентивно назначаются антибиотики цефалоспоринового ряда. Операционное поле до рассечения и после ушивания обрабатывается антисептиками. На область ушитой раны накладывается асептическая повязка. За швами до удаления или полного заживления ведется специализированный уход – обработка с использованием спиртовых красителей и антисептиков (йодоната, хлоргексидина, этилового спирта, перекиси водорода) и смена повязок на первые, третьи, шестые и десятые сутки после операции. Открытым способом шов ведется без признаков нагноения с обработкой бриллиантовым зеленым.
Чем тщательнее проводится туалет швов, тем меньше риски нагноения и заживления с образованием грубого рубца.
Что делать, если гноится шов после операции

Если предупредительные меры оказались неэффективны, и гноится шов после операции, существует ряд тактик, позволяющих снизить риски развития септического осложнения, формирования грубого рубца.
Признаки воспаления можно выявить во время перевязки, сняв бинт или отклеив наклейку. Если перевязочный материал присох, повязку отслаивают смоченным в перекиси или спирте шариком. В норме даже правильно заживающий шов в первые двое суток может быть слегка отечен. Но края ушитой раны по цвету не должны отличаться от остальной кожи. Воспаленный шов краснеет, становится напряженным и блестящим. При ощупывании появляется болезненность.
Нитки врезаются в края раны. В местах проколов скапливается гнойное отделяемое. Изменения воспалительного характера потребуют особого подхода, предусматривающего, чем обрабатывать постоперационную рану.
- Около раны кожу обрабатывают стерильным шариком, смоченным 0,5% хлоргексидином и зажатым пинцетом. Протирание идет от раны к периферии.
- Края шва промакиваются стерильным шариком с 1% йодонатом, затем – спиртовым шариком.
- В области наибольшего отека и покраснения 1-2 шва можно снять. Края раны позволительно раздвинуть зондом, чтобы патологический выпот лучше оттекал.
- Рану подсушивают марлевой турундой и вставляют дренаж-выпускник, по которому будет лучше отделяться лимфа, кровь или гной. Если отделяемого немного, можно обойтись без дренажа, сразу наложив асептическую повязку.
- Если рана нагноилась, то швы снимаются на всем ее протяжении. Края раны приходится разводить крючками Фарабефа и промывать ее 3% перекисью водорода. Далее рана дренируется или накладывается турунда с гипертоническим раствором или левомеколем под повязку.
- Повязка или наклейка выполняются стерильными салфетками с фиксацией лейкопластырем или бинтом.
- Когда нагноение прекратится, шов можно вести открытым способом, не накладывая повязок, обрабатывая его бриллиантовым зеленым.
- Гнойное отделяемое может стимулировать развитие вегетаций – избыточных рубцовых тканей, которые затрудняют заживление и делают рубец более грубым и неэстетичным. Хирург может прижечь их или иссечь в процессе перевязок.
В стационаре обработкой швов занимается процедурная медсестра, на дому – участковая медсестра или медсестра хирургического кабинета под контролем врача-хирурга.
Осложнение нагноения операционного шва
Если своевременно не проводится адекватный туалет послеоперационной раны, то на месте несостоятельного гноящегося шва может сформироваться свищевой ход. Если гной не находит пути оттока, он может расплавить, прорвать кожу. Такое развитее событий потребует дополнительного иссечения свищевого хода, наложение на новое операционное поле швов, подключение антибактериальных препаратов внутрь. Это удлиняет сроки лечения, делает его более болезненным, дорогим. Среди причин формирования свища: гнойное воспаление, инфицирование мягких тканей, особенно госпитальными бактериальными штаммами, отторжение шовного материала вследствие аллергии. Выше риски получить осложненное заживление имеют те, чей вес значительно выше нормы, имеющие проблемы с иммунитетом. Сроки появления свища от недели до нескольких месяцев после оперативного вмешательства.
Его основные проявления:
- Уплотнение, болезненный отек, краснота.
- Отделяемое из заживающей области.
- Температура до 38 0 .
Оперативное вмешательство по поводу свищевого хода (лигатурного свища) проводится в несколько этапов.
- Подготовка операционного поля: обработка антисептиком (спиртовой раствор йода).
- Местная анестезия.
- Введение красителя (бриллиантовый зеленый) в свищевой ход.
- Рассечение тканей, удаление шовного материала.
- Иссечение свища.
- Остановка кровотечения, промывание раны, дренирование и ушивание.
Дальше новый шов ведется по тем же принципам, что и первично нагноившийся. Применяется обезболивание и противоинфекционная терапия.
Постнова Мария, терапевт, медицинский обозреватель
3,155 просмотров всего, 3 просмотров сегодня
Читайте также:


