Что такое инициальная лихорадка
Малярия - протозойное антропонозное заболевание, характеризующееся лихорадочными приступами, анемией, увеличением печени и селезенки. Может давать рецидивы.
Этиология и патогенез малярии - возбудители — Pl.vivax, Pl.malariae, PI. falciparum и PI.ovale. Биологические циклы их развития проходят в организмах человека (тканевая и эритроцитарная шизогония) и комара-переносчика (спорогония). При трех-дневной и ovale-малярии тканевая шизогония развивается как вскоре после инокуляции спорозоитов (тахиспорозоиты), так и после длительного (от нескольких месяцев до 2 с лишним лет) неактивного состояния (гипнозоиты). Минимальная продолжительность тканевой шизогонии при всех формах малярии — 6—15 сут, эритроцитарной — при PL malariae — 72 ч, у осталь¬ных видов — 48 ч. Большое практическое значение имеет химиорезистентность плазмодиев во многих регионах земного шара. Фаза тканевой шизогонии при заражении спорозоитами бессимптомна (инкубационный период). Постоянная инициальная лихорадка в первые дни болезни обусловлена несколькими генерациями паразитов, количество которых превышает "пирогенный порог" и которые находятся на разных стадиях эритроцитарной шизогонии. Дальнейшее синхронное развитие плазмодиев объясняет чередование приступов лихорадки и периодов алирексии. Вследствие распада пораженных эритроцитов, гиперфункции селезенки, угнетения гемопоэза и иммуно-комплексного гемолиза эритроцитов развивается анемия. Усиленное размножение клеток системы мононуклеарных фагоцитов объясняет развитие гепатолиенального синдрома. Чужеродные белки плазмодиев и распавшихся эритроцитов, продукты метаболизма паразитов, активизация биогенных аминов вызы¬вают аллергические и анафилактические реакции. Нарушения церебральной микроциркуляции могут привести к развитию малярийной комы. При развитии иммунных реакций паразитемия снижается ниже порогового уровня, и приступы лихорадки прекращаются. Ослабление иммунитета провоцирует ранние рецидивы. Первичные малярийные пароксизмы после длительной инкубации и поздние рецидивы связаны с активизацией гипнозоитов.
Эпидемиология малярии - источники инфекции — больные после нескольких лихорадочных приступов и здоровые гаметоносители. Основной трансмиссивный механизм заражения осуществляется комарами рода Anopheles. Возможны парентеральный путь передачи инфекции при трансфузиях крови от донора-паразитоноси-теля (шизонтная малярия) и изредка, при тропической малярии — трансплацентарный. Восприимчивость к малярии высока, особенно у детей раннего возраста в эндемичных районах — странах с теплым и жарким климатом — и у приезжих неиммунизированных лиц. Постинфекционный иммунитет при малярии нестерильный, т.е. переболевший после полной санации через несколько месяцев может вновь заразиться в связи со значительным снижением содержания в его организме противомалярийных антител.
Симптомы малярии - характеризуется несколькими последовательно сменяющими друг друга периодами. Инкубационный период продолжается 1—3 нед (до 6 нед при 4-дневной малярии). При неактивном состоянии гипнозоитов он удлиняется до 2 лет и более. Период инициальной лихорадки (до 3—5 дней при первом заражении) проявляется общим недомоганием, головной болью, миалгиями, артралгиями, ломотой в пояснице; при повышении температуры наблюдаются озноб и жар, при её снижении до субфебрильных цифр — потливость. После 2—3 дней болезни — увеличение, уплотнение и болезненность печени и селезенки при пальпации. Далее наступает период первичных малярийных пароксизмов с фазами озноба, жара и потливости различной интенсивности: подъемы температуры чередуются с периодами алирексии. Они длятся по 2—14 ч и более, повторяются через день, при 4-дневной малярии — через 2 дня. На высоте приступа — гипертермия, головная боль, головокружение, миалгии и артралгии, нередко боли в пояснице, возможна рвота. Лицо больного гиперемировано, склеры инъецированы, кожа горячая и сухая, тахикардия, артериальная гипотензия, олигурия. При тропической малярии наряду с этим возможны экзантемы, бронхоспазм, боли в животе, диарея. После нескольких приступов возможно развитие анемии и желтухи. В апиректических промежутках наблюдается улучшение самочувствия больных с явлениями сохраняющейся астенизации. После нескольких малярийных приступов наступает вторичный латентный период без клинических проявлений заболевания, он может длиться от 1 до 3 мес. Ранние рецидивы протекают с основными клиническими проявлениями периода первичных пароксизмов. Они отличаются от него отсутствием инициальной лихорадки, гепато-лиенальным синдромом с 1-го дня рецидива, более легкой переносимостью, меньшим числом лихорадочных приступов. Поздние рецидивы бывают при 3-дневной и ovale-малярии, имеют те же клинические особенности.
Дифференциальная диагностика малярии - проводится с другими заболеваниями, протекающими с приступообразными повышениями температуры и гепатолиенальным синдромом: лептоспирозом, бруцеллезом, сепсисом, висцеральным лейшманиозом и др.
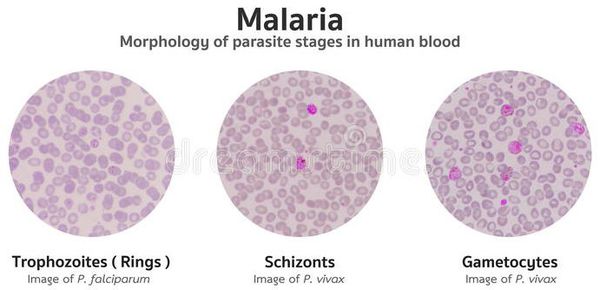
Лабораторная диагностика малярии - состоит в обнаружении и идентификации плазмодиев в мазке и толстой капле крови, окрашенных по Романовскому-Гимзе, в установлении степени паразитемии (концентрация плазмодиев в 1 мкл крови): IV — до 50 в 1 мкл, III — до 500, II — до 5000 и I степень — более 5000.
Осложнения при малярии малярийная кома, гемоглобинурийная лихорадка, острая почечная недостаточность, геморрагический синдром, инфекционно-токсический шок.
Стадии малярийной комы I, сомноленция, — интенсивная головная боль, повторная рвота, вялость, сонливость; II, сопор — оживление рефлексов, появление патологических рефлексов и судорог, спутанное сознание, симптомы менингизма; III, кома, — бессознательное состояние, арефлексия, гипотония, одышка, парез сфинктеров. Стадии малярийной комы развиваются на фоне гипертермии, гепатолиенального синдрома, анемии.
Основные признаки гемоглобинурийной лихорадки гипертермия, боли в поясничной области, олиго- и анурия с отделением капель мочи черного цвета.
Лечение малярии В неэндемичных зонах при всех случаях малярии целесообразна госпитализация больных. Для купирования малярийных пароксизмов показаны гематошизонтоцидные средства по соответствующим схемам (хлорохин, делагил, нивахин, амодиахин и др.); при 3-дневной и ovale-малярии вслед за этим назначают гистиошизотропные препараты для профилактики поздних рецидивов (примахин, хиноцид). При малярии, вызванной штаммами плазмодиев со II и III степенями хлорохиноустойчивости, применяют мефлохин, фансидар, фансимеф, лариам по соответствующим схемам. При осложненных и тяжелых формах лечение проводят в отделениях реанимации и интенсивной терапии. После взятия мазков и толстой капли крови начинают неотложные мероприятия: внутривенно — хлорохин, гемодез, солевые растворы (1—1,5 л), кортикостероиды: при судорогах, возбуждении, олигоанурии — седуксен, лазикс, маннитол, натрия бикарбонат, антигистаминные препараты.
Диспансерное наблюдение за переболевшими проводится в течение 2 лет с ежеквартальными обследованиями (в период с апреля по сентябрь — ежемесячно). Обследованию на малярию подлежат в течение 3 лет возвратившиеся из эндемичных районов при любом повышении у них температуры, а также все пациенты с "неясной" анемией, лихорадкой невыясненного генеза, гепатолиенальным синдромом.
Профилактика малярии - предупреждение нападения комаров: сетки и пологи, репелленты, защитная одежда. С целью индивидуальной химиопрофилактики систематически принимают гематошизот-ропные препараты в течение всего срока пребывания в эндемичной зоне и последующих 6—8 нед по соответствующей схеме (например, делагил по 0,25 г 2 раза в неделю).
Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
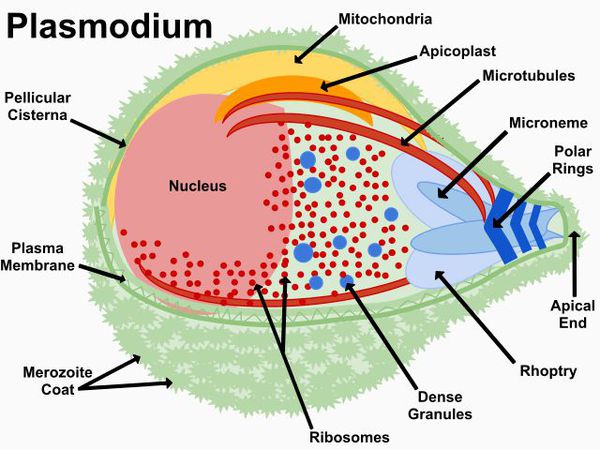
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
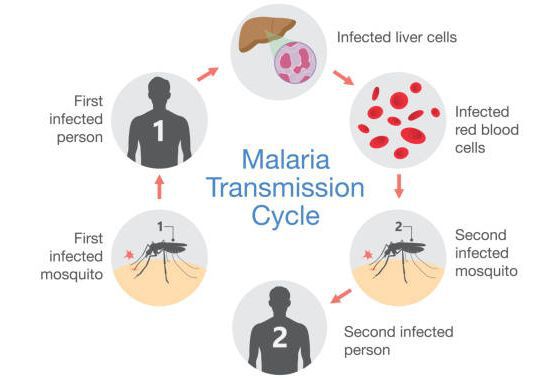
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
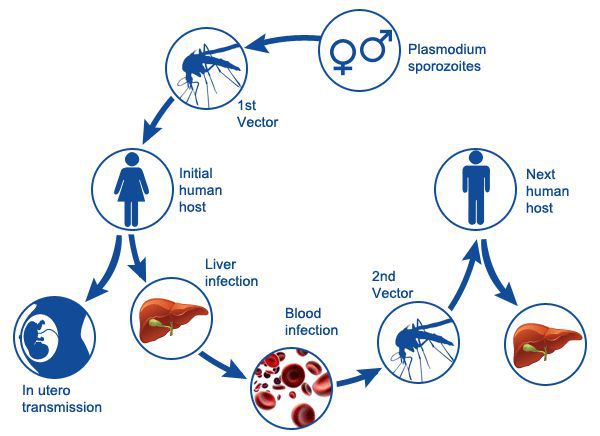
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства. [1] [2]
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
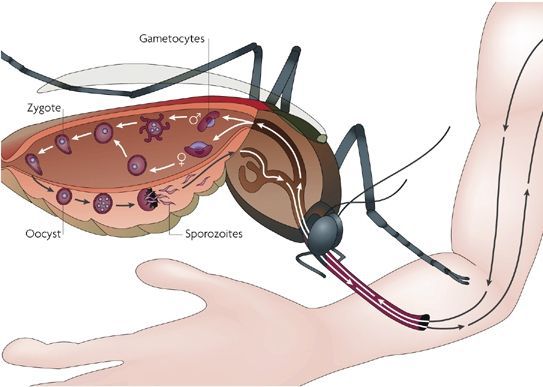
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
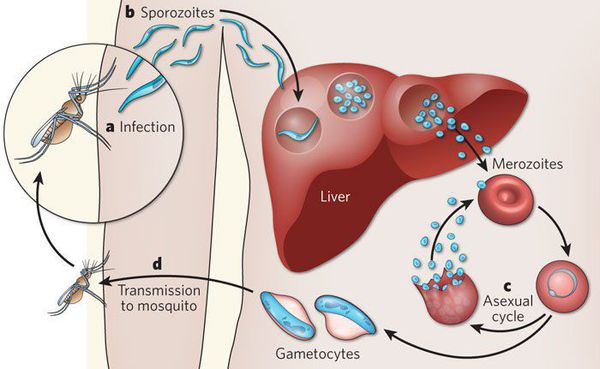
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
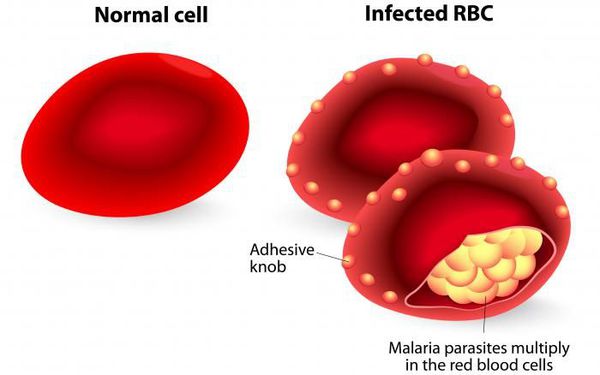
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4]
Классификация и стадии развития малярии
По степени тяжести:
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
Диагностика малярии
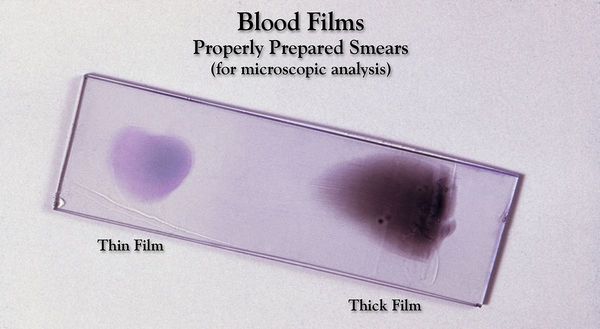
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни. [1] [3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки). [1] [4]
В США самая высокая заболеваемость малярией отмечалась на Юге, в особенности во Флориде и соседних штатах, а также в долинах Миссисипи и Ред-Ривер. К середине 1940-х годов заболевание практически исчезло. В конце 1960-х было вновь зарегистрировано довольно много случаев малярии, главным образом среди американцев, служивших во Вьетнаме.
Малярия остается довольно распространенным заболеванием и во многих других регионах. В западном полушарии встречается в Вест-Индии, Мексике, Центральной Америке, в северных районах Южной Америки, особенно в долине Амазонки. Малярия представляет постоянную угрозу для многих районов Африки. Она распространена также на побережье Красного и Средиземного морей, на Балканах и Украине. Ежегодно сообщается о многочисленных случаях малярии в Юго-Восточной Азии, в Индии и на севере Австралии.
Малярию у человека вызывают в основном три вида плазмодиев: Plasmodium vivax (наиболее частый возбудитель), P. falciparum и P. malariae. Четвертый вид плазмодия, способный вызвать заболевание человека, – P. ovale – распространен лишь в некоторых районах Африки. Малярией болеют пресмыкающиеся и птицы, а также обезьяны и другие млекопитающие. Хотя передачи заболевания между далеко отстоящими биологическими видами животных, как правило, не происходит, один из типов малярии обезьян иногда передается человеку.
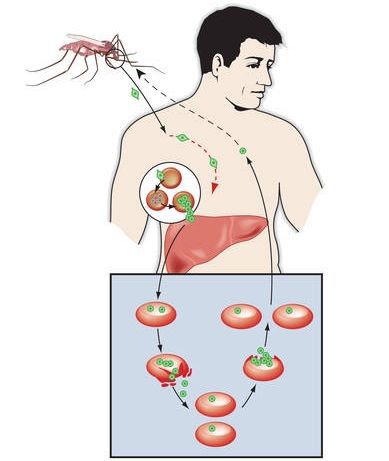
ЖИЗНЕННЫЙ ЦИКЛ
Жизненный цикл малярийного паразита включает фазу роста и развития в организме человека, которая чередуется с фазой роста и развития в комарах рода Anopheles. Переносят возбудителя только самки комара; у мужских особей колющие и сосущие части ротового аппарата редуцированы. Комары являются основным хозяином малярийного плазмодия, а человек – промежуточным хозяином.
Фаза репродукции паразита в организме человека начинается с момента укуса зараженным комаром. Подвижные микроскопические формы паразита, называемые спорозоитами, вместе со слюной комара попадают в кожу и проникают в кровяное русло (см. диаграмму). Затем они внедряются в эритроциты, где продолжают развитие, проходя стадии кольца и амебоподобных форм. После этого паразит, называемый теперь шизонтом, приступает к бесполому размножению, протекающему по типу шизогонии, т.е. каждый шизонт делится на множество мелких одноядерных особей. В итоге эритроцит разрушается, и мелкие особи – мерозоиты – выходят в кровоток. Здесь они проникают в новые эритроциты, и цикл развития малярийного паразита в человеке повторяется.
Массовый выход мерозоитов из эритроцитов, сопровождающийся поступлением в кровь продуктов метаболизма плазмодиев, приводит к приступу озноба и лихорадки, причем интервал между приступами зависит от вида плазмодия. При заражении P. falciparum приступы повторяются каждый второй день; P. vivax вызывает приступы каждый третий день, P. malariae – каждый четвертый.
После нескольких циклов бесполого размножения начинается подготовка к половому процессу. Небольшая часть мерозоитов превращается в гаметоциты – половые клетки, аналогичные сперматозоидам и яйцеклеткам. Женские клетки (макрогаметоциты) крупнее, чем мужские (микрогаметоциты). Их дальнейшее развитие возможно только в организме комара.
При укусе больного его кровь попадает в желудок комара. Бесполые мерозоиты больше не размножаются и, вероятно, перевариваются вместе с кровью. Гаметоциты (незрелые формы) развиваются в гаметы (зрелые формы) и участвуют в процессе оплодотворения: одна женская гамета сливается с одной мужской. В результате слияния образуется одноклеточная зигота, которая проникает в стенку кишечника комара и, увеличиваясь в размерах, превращается в ооцисту, видимую даже невооруженным глазом. Через несколько дней ооциста делится, высвобождая огромное количество (до 1000) спорозоитов. Этот процесс называется спорогонией. Спорозоиты мигрируют к голове комара и скапливаются в слюнных железах. Отсюда они могут быть переданы очередному хозяину – человеку.
СИМПТОМЫ БОЛЕЗНИ
Трехдневная малярия
(доброкачественная трехдневная малярия) вызывается P. vivax. После укуса инфицированным комаром первые симптомы развиваются через 6–21 день: сильнейший озноб предвещает приступ высокой температуры, который продолжается около 8 ч и заканчивается обильным потоотделением. Такие приступы повторяются каждый третий день, но могут наблюдаться и чаще, если в период инфицирования зараженные комары кусали больного в течение нескольких дней.
Приступы лихорадки сопровождаются учащенным пульсом и снижением кровяного давления. На высоте приступа появляются симптомы поражения центральной нервной системы: тошнота, рвота, делирий, иногда развивается коматозное состояние. Часто возникает анемия, обусловленная разрушением эритроцитов размножающимися в них плазмодиями. К типичным симптомам относятся также потеря аппетита, головная боль, болезненные ощущения во всем теле (руках, ногах, спине). Как правило, через несколько недель наступает постепенное выздоровление, однако повторные атаки малярийной лихорадки могут наблюдаться в течение трех и более лет.
Злокачественная трехдневная малярия
(молниеносная трехдневная малярия) вызывается P. falciparum и является самой тяжелой формой малярии. Симптомы в этом случае те же, что и при доброкачественной трехдневной малярии, однако сильнее выражены и сопровождаются более тяжелыми осложнениями. Для этой формы малярии характерны слипание эритроцитов и прикрепление их к стенке мелких сосудов (т.н. паразитарные стазы), что приводит к закупорке капилляров. Часто наблюдаются функциональные нарушения нервной системы и желудочно-кишечного тракта. Обычно поражаются печень и почки. Закупорка мелких сосудов мозга может привести к смертельному исходу. В случае выздоровления повторение приступов малярии бывает редко.
Черноводная лихорадка
(гемоглобинурийная лихорадка) – не частое, но тяжелое осложнение малярии, обычно злокачественной трехдневной малярии; встречается преимущественно у лиц белой расы (особенно у принимавших хинин). Для черноводной лихорадки характерны быстрое, массивное разрушение эритроцитов и нарушение функции почек. Она развивается после нескольких приступов малярии, проявляясь внезапно резким подъемом температуры, чрезвычайной слабостью или даже коллапсом. В моче появляется большое количество альбумина (в норме он отсутствует), а также гемоглобина, придающего ей темно-коричневый или темно-красный цвет (откуда и название синдрома). В случае полного нарушения функции почек наступает смерть. Механизм развития черноводной лихорадки точно не установлен, но чаще всего она рассматривается как аллергическая реакция на малярийных паразитов.
Лечение включает абсолютный покой, переливания крови, использование противомалярийных препаратов. Хинин помогает лишь в отдельных случаях, а иногда оказывает отрицательный эффект.
Четырехдневная малярия
вызывается P. malariae; как правило, протекает легче, чем другие формы, но при ней вероятность повторных атак лихорадки наиболее высока. Инкубационный период составляет 1–6 недель; лихорадка развивается с четырехдневными интервалами.
ДИАГНОЗ И ЛЕЧЕНИЕ
После обследования больного и сбора анамнеза (данных истории болезни) врач назначает анализ крови. В этом случае каплю разведенной крови наносят на стекло в виде толстого мазка, окрашивают и исследуют под микроскопом. Если обнаруживаются малярийные плазмодии, то их довольно легко подсчитать, зная число особей в поле зрения и кратность разведения пробы крови.
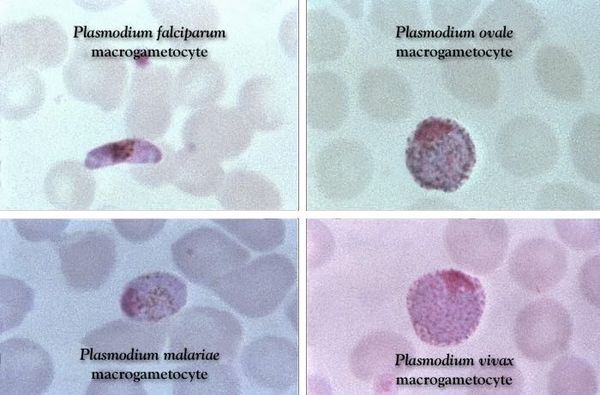
В тонком мазке крови, окрашенном по методу Гимза, можно идентифицировать вид плазмодия, явившийся причиной болезни. При трехдневной малярии, вызываемой P. vivax, в препаратах периферической крови внутри эритроцитов видны шизонты в форме кольца и амебоподобные формы, а также гаметоциты. Кроме того, обнаруживаются отдельные особи плазмодия, подвергающиеся делению, а иногда и разрушенные эритроциты, окруженные мерозоитами. При четырехдневной малярии в препаратах крови наблюдаются те же стадии развития плазмодия, но отдельные особи у P. malariae крупнее, чем у P. vivax, и отличаются от последних по форме и характеру окрашивания. Когда возбудитель малярии – P. falciparum, в окрашенных препаратах шизонты присутствуют лишь в форме кольца, если только кровь не была взята у больного незадолго до его смерти. Другие стадии развития возбудителя в препаратах периферической крови обычно не видны: их удается выявить лишь в эритроцитах, прикрепившихся к стенке капилляров.
Для лечения малярии используют различные препараты, которые могут предупреждать приступы малярии, быстро купировать симптомы начавшегося приступа или полностью уничтожить возбудителя. Среди них наиболее известны хлорохин, хинин, мефлохин, примахин и хинакрин гидрохлорид, выпускаемый также под названиями атабрин и акрихин. Лицам, планирующим путешествие или длительное проживание в эндемичных по малярии районах, рекомендуется регулярно принимать противомалярийные препараты, например хлорохин.
ИММУНИТЕТ
У людей, перенесших малярию, развивается состояние относительного иммунитета (невосприимчивости), т.е. повторное заражение тем же возбудителем сопровождается более умеренной лихорадкой с более мягкими клиническими проявлениями, несмотря на то же число плазмодиев в крови. Со временем иммунитет постепенно слабеет, и оставшиеся в организме человека паразиты могут снова начать размножаться и вызвать новый приступ через несколько месяцев или даже лет.
Три основных вида плазмодия, вызывающие малярию у человека, существуют в природе в виде нескольких штаммов. Каждый из штаммов имеет присущие лишь ему антигенные особенности и распространен обычно лишь в определенных местностях. Таким образом, иммунитет проявляется только к тому штамму, который был причиной первичной инфекции.
Люди, живущие в эндемичных по малярии районах, переносят эту инфекцию в раннем детстве. Выздоровевшие дети становятся иммунными только к местному штамму. В то же время они могут оставаться бессимптомными носителями малярии и способствовать ее распространению среди неиммунных к этому штамму лиц, например ранее не проживавших в данной местности. Другими словами, иммунный к определенному штамму плазмодия человек может заразиться и заболеть малярией, если в районе его проживания появится новый штамм возбудителя (из другой местности) или если он сам переедет в другой район, где циркулирует новый для него штамм. Как правило, эпидемии малярии возникают при внедрении в какой-либо местности нового штамма малярийного плазмодия соответствующим переносчиком или же при появлении новых мест, пригодных для размножения комаров.
КОНТРОЛЬ
Мероприятия по ограничению численности комаров-переносчиков направлены на уничтожение их личинок, которые обитают в подповерхностном слое тихих водоемов (тело личинки располагается под водой, а т.н. дыхальце высовывается наружу). С этой целью проводят осушение заболоченных местностей, наносят масляную пленку на поверхность водоемов, распыляют инсектициды, разводят мелких рыб, питающихся личинками комара.
ИСТОРИЧЕСКАЯ СПРАВКА
Малярия – одна из наиболее древних болезней человека, описанная еще Гиппократом в 5 в. до н.э. Историки Древней Греции, Китая, арабских стран, Римской империи рассказывают об опустошительных эпидемиях возвратной лихорадки в войсках и среди местного населения в заболоченных районах. Со времен этрусков ранние цивилизации знали о связи лихорадки с заболоченными местами и проводили работы по осушению городских территорий. Многие из этих работ были затем продолжены римлянами.
Способ передачи малярии и ее переносчики оставались неизвестными до конца 19 в. В 1880 французский военный хирург Ш.Лаверан обнаружил малярийных паразитов в крови больных. Следующее важное наблюдение сделали в 1885 итальянские исследователи Э.Маркиафава и А.Челли, которые установили, что малярия может передаваться с зараженной кровью. Наконец, в 1894 английский микробиолог П.Мэнсон выдвинул гипотезу о роли комаров в передаче малярии, подтвержденную в 1899 английским ученым Р.Россом. В результате этих открытий разные формы малярии были классифицированы в соответствии с видами малярийных плазмодиев.
Читайте также:


