Что такое интракраниальные инфекции
Симтоматические (при общих инфекционных заболеваниях в результате интоксикации)
Интракраниальные (психозы при инфекциях, вызывающих непосредственное поражение мозга или его оболочек): энцефалиты, менингиты, арахноидиты
Кроме того, инфекционные заболевания могут провоцировать манифестацию эндогенных психозов (шизофрении и биполярного аффективного расстройства)
Психические расстройства при нейроинфекциях (интракраниальные инфекционные психозы ) .
• первичные инфекционные заболевания головного мозга (эпидемический, весенне-летний , японский энцефалит)
• параинфекционные энцефалиты , т.е . энцефалиты , возникающие в виде осложнений при обших инфекциях (кори, гриппе, тифе, эпидемическом паротите)
Клиника мозговых инфекций завuсuт от:
• Локализации воспалительного процесса (оболочки или вещество мозга)
• Первичного или вторичного характера поражения мозга,
• особенностей патологических процессов в мозге (например, гнойное или серозное воспаление оболочек)
Психические расстройства при первичных иифекционных заболеваниях головного мозга
нарушено сознание (разные степени выключения сознания от оглушения до комы , помрачение сознания в виде делирия , аменции , онейроида. сумеречного состояния)
в отдаленном периоде
развивается эпилепсия , тревожно-депрессивные состояния , реже -интеллектуальное снижение
Хроническая стадия характеризуется явлениями сонливости , паркинсонизма, аспонтанности , брадифренией , замедленностью, затрудненностью движений и психических процессов .
Психические расстройства при нейроревматизме.
Но есть зависимость между фазой ревматического процесса и картиной психоза: ри остром течении ревматизма чаще возникают синдромы помрачения сознания , при затяжном, латентном течении, а также в межприступный период-
астенические . параноидные, шизофреноподобные картины , вербальный галлюциноз
Типичны при затяжных ревматических психозах тревожно-депрессивные синдромы с мыслямио неминуемой смерти, ипохондрическими . нигилистическими , бредовыми идеями .
Продолжительность затяжных психозов от 2 месяцев до l года. По выходе из них наблюдаются длительные церебрастеническне состояния
Психические расстройства прн нейросифилисе
А. Сифилис мозга
(поражение оболочек и сосудов мозга, реже - паренхимы : менингиты,
менингоэнцефалиты, артерииты и сифилитические гуммы)
Клиника разнообразна, зависит от стадии , локализации и пр .
клиники менингита или менингоэнцефалита, на их фоне - нарушения сознания, гаплюцинозы, гаплюцинаторно-бредовые системы
клиника, обусловленная нарушениями мозгового
кровообращения и наличием сифилитических гумм-
психические расстройства сходны с психическими
р-вами при сосуднстых заболеваниях Г.М и опухолями мозга
Б.Прогрессивный nаралuч (болезнь Бейля) -одна из разновидностей сифилиса мозга, менингоэнцефалит сифилитического генеза , проявляющийся прогрессирующим нарушением психической деятельности вплоть до тотальной деменции, сочетающимся с неврологическими и соматическими расстройствами. В прошлом -одна из самых частых психических болезней
нарастающие изменения л ичности и поведения : утрачиваются морально-этические нормы, постоянна эйфория , беспечность , нелепый бред величия и богатства
Стадия тотальной деменции
Паралитический синдром - состояние тотальной деменции с эйфорией , благодушием , резким снижением критики, нелепым бредом величия и богатст ва (называют себя президентами, императорами, командующими армиями, говорят о своих несметных богатствах),одеваются ярко , нелепо, утрачено
чувство такта, неряшливы, не следят за своим внешним видом, едят руками, берут чужие вещи, бывают раздражительны, агрессивны .
На поздних стадиях -апатия, аспонтанность
Неврологические расстройства : дизартрия , нарушения почерка, походки,
Анизокория (неравные размеры зрачков), в последующем парезы и параличи, трофические расстройства .
Интракраниальная патология – общий термин, охватывающий весь спектр нарушений, имеющих внутричерепную локализацию.
Интракраниальные заболевания могут не проявляться выраженной симптоматикой. В ряде случаев, они наоборот, весьма мучительны для больного. В связи с тем, что речь идёт о патологии, непосредственно относящейся к мозгу, нередко интракраниальные нарушения являются жизнеугрожающими и требуют экстренной помощи.
Последствиями интракраниальной патологии могут стать: устойчивая функциональная несостоятельность, психические отклонения, органические нарушения вплоть до инвалидизации. Тактика лечения интракраниальной патологии нередко разрабатывается с участием врачей нескольких специальностей. Направленная медикаментозная терапия и хирургические манипуляции в непосредственной близости к мозгу могут иметь нежелательные побочные эффекты и риски, поэтому план лечения зачастую утверждается на медицинском консилиуме.
2. Диагностика и классификация
Мозг является одной из наиболее закрытых и труднодоступных частей человеческого тела. Диагностика и лечение по этой причине зачастую затруднены. Современные методики позволяют проводить исследования не только путём направленного изучения внутричерепных структур и их функций (посредством МРТ, рентген диагностики, ангиографии, электроэнцефалографии, биопсии), но и косвенно уточнять диагноз в ходе исследований крови и спинномозговой жидкости, бактериологического посева, суточного мониторинга мозговой активности и внутричерепного давления.
Если возникает подозрение на интракраниальную патологию, дальнейшие исследования позволяют уточнить её характер, понять причины возникновения и факторы развития, сделать прогноз и оказать квалифицированную помощь. Все внутричерепные нарушения в зависимости от этиологии можно отнести к одной из групп:
- воспалительные и инфекционные заболевания (с первичным очагом непосредственно в тканях мозга, развившиеся вторично на фоне общесоматических инфекций или распространившиеся интракраниально от соседних тканей/органов – уха, глаз, гайморовых пазух);
- кисты и новообразования;
- механические травмы головы (в том числе родовые травмы, гематомы, сотрясение мозга);
- проблемы мозгового кровообращения (внутричерепная гипертензия, аневризмы, инсульты, стеноз);
- гипоксические нарушения;
- паразитарное инфицирование.
3. Лечение и экстренная помощь при интракраниальной патологии
В зависимости от типа внутричерепных нарушений, лечение проводится врачами следующих профилей:
- психневролог;
- нейрохирург;
- травматолог;
- онколог;
- инфекционист;
- паразитолог;
- ангиохирург.
По результатам всесторонней диагностики выясняется, какой тип интракраниальной патологии провоцирует имеющуюся симптоматику. Нередко в ходе обследования выявляются скрытые или перенесённые внутричерепные нарушения. Вероятность такой случайной диагностики по статистике составляет около 2%.
Больной переходит под наблюдение конкретного профильного специалиста, который разрабатывает тактику лечения, проводит динамический контроль её эффективности, делает прогноз на излечение.
Лечебная схема может включать:
- медикаментозную терапию;
- хирургическое лечение;
- лазерную терапию;
- физиопроцедуры;
- психологическую помощь;
- реабилитационные мероприятия;
- санаторно-курортное лечение;
- меры профилактики рецидивов заболевания.
Экстренная помощь необходима при открытых ранах, родовых травмах, остром нарушении мозгового кровообращения, отёках, инсультах, сотрясении мозга. Её оказывают врачи неотложной помощи, реаниматологи, хирурги, анестезиологи.
Основные признаки тяжёлой интракраниальной патологии:
- потеря сознания;
- потеря памяти;
- спутанность сознания;
- нарушения речи;
- параличи;
- судороги;
- рвота;
- нарушения дыхательной и сердечной деятельности;
- отсутствие или нарушение рефлексов;
- потеря зрения, слуха.
Хирургическая помощь при интракраниальной патологии может быть плановой или экстренной. По плану оперативное лечение проводится в случае неэффективности терапии. Однако препятствием для операции может стать риск осложнений из-за близости жизненно важных мозговых центров. Кроме того, операция может быть невозможна по причине затруднённого доступа. Хирургическое лечение проводится малоинвазивно, либо требуется трепанации черепа.

Внутричерепная гипертензия — синдром повышенного интракраниального давления. Может быть идиопатическим или развиваться при различных поражениях головного мозга. Клиническая картина складывается из головной боли с давлением на глаза, тошнотой и рвотой, иногда — транзиторными расстройствами зрения; в тяжелых случаях отмечается нарушение сознания. Диагноз выставляется с учетом клинических данных, результатов Эхо-ЭГ, томографических исследований, анализа ликвора, внутрижелудочкового мониторинга ВЧД, УЗДГ церебральных сосудов. Лечение включает мочегонные препараты, этиотропную и симптоматическую терапию. По показаниям проводятся нейрохирургические операции.
МКБ-10
Общие сведения
Внутричерепная гипертензия — синдромологический диагноз, часто встречающийся как во взрослой, так и в детской неврологии. Речь идет о повышении внутричерепного (интракраниального) давления. Поскольку уровень последнего прямо отражается на давлении в ликворной системе, внутричерепная гипертензия также носит название ликворно-гипертензионный синдром или синдром ликворной гипертензии. В большинстве случаев внутричерепная гипертензия является вторичной и развивается вследствие травм головы или различных патологических процессов внутри черепа.
Широко распространена и первичная, идиопатическая, внутричерепная гипертензия, классифицируемая по МКБ-10 как доброкачественная. Она является диагнозом исключения, т. е. устанавливается только после того, как не нашли подтверждения все другие причины повышения интракраниального давления. Кроме того, выделяют острую и хроническую внутричерепную гипертензию. Первая, как правило сопровождает черепно-мозговые травмы и инфекционные процессы, вторая — сосудистые нарушения, медленно растущие внутримозговые опухоли, кисты головного мозга. Хроническая внутричерепная гипертензия зачастую выступает резидуальным следствием острых интракраниальных процессов (травм, инфекций, инсультов, токсических энцефалопатий), а также операций на головном мозге.

Причины и патогенез внутричерепной гипертензии
Повышение интракраниального давления бывает обусловлено целым рядом причин, которые можно разделить на 4 основные группы. Первая — наличие в полости черепа объемного образования (первичной или метастатической опухоли мозга, кисты, гематомы, аневризмы сосудов головного мозга, абсцесса головного мозга). Вторая — отек головного мозга диффузного или локального характера, который развивается на фоне энцефалита, ушиба головного мозга, гипоксии, печеночной энцефалопатии, ишемического инсульта, токсических поражений. Отек не собственно тканей мозга, а церебральных оболочек при менингите и арахноидите также приводит к ликворной гипертензии.
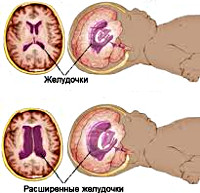
Следующая группа — это причины сосудистого характера, обуславливающие повышенное кровенаполнение мозга. Избыточный объем крови внутри черепа может быть связан с увеличением ее притока (при гипертермии, гиперкапнии) или затруднением ее оттока из полости черепа (при дисциркуляторной энцефалопатии с нарушением венозного оттока). Четвертую группу причин составляют ликвородинамические расстройства, которые в свою очередь бывают вызваны увеличением ликворопродукции, нарушением ликвороциркуляции или понижением абсорбции ликвора (цереброспинальной жидкости). В таких случаях речь идет о гидроцефалии — избыточном скоплении жидкости в черепной коробке.
Причины доброкачественной интракраниальной гипертензии не совсем ясны. Более часто она развивается у женщин и во многих случаях связана с набором массы тела. В связи с этим существует предположение о существенной роли в ее формировании эндокринной перестройки организма. Опыт показал, что к развитию идиопатической внутричерепной гипертензии может приводить избыточное поступление витамина А в организм, прием отдельных фармпрепаратов, отмена кортикостероидов после длительного периода их применения.
Поскольку полость черепа представляет собой ограниченное пространство, любое увеличение размеров находящихся в ней структур влечет за собой подъем интракраниального давления. Результатом является выраженное в различной степени сдавление головного мозга, приводящее к дисметаболическим изменениям в его нейронах. Значительное нарастание внутричерепного давления опасно смещением церебральных структур (дислокационным синдромом) с вклинением миндалин мозжечка в большое затылочное отверстие. При этом происходит компрессия мозгового ствола, влекущая за собой расстройство витальных функций, поскольку в стволе локализуются дыхательный и сердечно-сосудистый нервные центры.
У детей этиофакторами внутричерепной гипертензии могут выступать аномалии развития головного мозга (микроцефалия, врожденная гидроцефалия, артериовенозные мальформации головного мозга), внутричерепная родовая травма, перенесенная внутриутробная инфекция, гипоксия плода, асфиксия новорожденного. В младшем детском возрасте кости черепа более мягкие, а швы между ними эластичны и податливы. Такие особенности способствуют значительной компенсации интракраниальной гипертензии, что обеспечивает ее порой длительное субклиническое течение.
Симптомы внутричерепной гипертензии
Быстро нарастающая острая внутричерепная гипертензия, как правило, приводит к тяжелым расстройствам сознания вплоть до комы. Хроническая внутричерепная гипертензия обычно приводит к ухудшению общего состояния пациента — раздражительности, нарушениям сна, психической и физической утомляемости, повышенной метеочувствительности. Может протекать с ликворно-гипертензионными кризами — резкими подъемами интракраниального давления, клинически проявляющимися сильной головной болью, тошнотой и рвотой, иногда — краткосрочной потерей сознания.
Идиопатическая ликворная гипертензия в большинстве случаев сопровождается преходящими расстройствами зрения в виде затуманивания, ухудшения резкости изображения, двоения. Снижение остроты зрения наблюдается примерно у 30% пациентов. Вторичной интракраниальной гипертензии сопутствуют симптомы основного заболевания (общеинфекционные, интоксикационные, общемозговые, очаговые).
Диагностика внутричерепной гипертензии
Достоверно определить внутричерепное давление позволяет только прямое введение иглы в ликворное пространство посредством люмбальной пункции или пункции желудочков мозга. В настоящее время разработаны электронные датчики, но их внутрижелудочковое введение по-прежнему является достаточно инвазивной процедурой и требует создания трепанационного отверстия в черепе. Поэтому подобную аппаратуру используют только нейрохирургические отделения. В тяжелых случаях внутричерепной гипертензии и в ходе нейрохирургических вмешательств она позволяет осуществлять мониторинг ВЧД. С целью диагностики причинной патологии применяют КТ, МСКТ и МРТ головного мозга, нейросонографию через родничок, УЗДГ сосудов головы, исследование цереброспинальной жидкости, стереотаксическую биопсию внутримозговых опухолей.
Лечение внутричерепной гипертензии
Консервативная терапия ликворной гипертензии осуществляется при ее резидуальном или хроническом характере без выраженного прогрессирования, в острых случаях — при медленном нарастании ВЧД, отсутствии данных за дислокационный синдром и серьезных расстройств сознания. Основу лечения составляют мочегонные фармпрепараты. Выбор препарата диктуется уровнем ВЧД. В острых и тяжелых случаях применяется маннитол и другие осмодиуретики, в остальных ситуациях препаратами выбора выступают фуросемид, спиронолактон, ацетазоламид, гидрохлоротиазид. Большинство диуретиков следует применять на фоне введения препаратов калия (калия аспарагината, хлорида калия).
Параллельно проводится лечение причинной патологии. При инфекционно-воспалительных поражениях мозга назначается этиотропная терапия (противовирусные препараты, антибиотики), при токсических — дезинтоксикация, при сосудистых — вазоактивная терапия (аминофиллин, винпоцетин, нифедипин), при венозном застое — венотоники (дигидроэргокристин, экстракт конского каштана, диосмин+гесперидин) и т. п. Для поддержания функционирования нервных клеток в условиях внутричерепной гипертензии в комплексной терапии используют нейрометаболические средства (гамма-аминомасляную кислоту, пирацетам, глицин, гидролизат головного мозга свиньи и др.). С целью улучшения венозного оттока может применяться краниальная мануальная терапия. В остром периоде пациент должен избегать эмоциональных перегрузок, исключить работу за компьютером и прослушивание аудиозаписей в наушниках, резко ограничить просмотр фильмов и чтение книг, а также другие виды деятельности с нагрузкой на зрение.
Хирургическое лечение внутричерепной гипертензии применяется ургентно и планово. В первом случае целью является неотложное снижение ВЧД во избежание развития дислокационного синдрома. В таких ситуациях нейрохирургами зачастую проводится декомпрессионная трепанация черепа, по показаниям — наружное вентрикулярное дренирование. Плановое вмешательство имеет целью устранение причины повышения ВЧД. Оно может заключаться в удалении интракраниального объемного образования, коррекции врожденной аномалии, ликвидации гидроцефалии при помощи церебрального шунтирования (кистоперитонеального, вентрикулоперитонеального).
Исход ликворно-гипертензионного синдрома зависит от основной патологии, скорости нарастания ВЧД, своевременности терапии, компенсаторных способностей мозга. При развитии дислокационного синдрома возможен летальный исход. Идиопатическая внутричерепная гипертензия имеет доброкачественное течение и обычно хорошо поддается лечению. Длительная ликворная гипертензия у детей может привести к задержке нервно-психического развития с формированием дебильности или имбецильности.
Предупредить развитие интракраниальной гипертензии позволяет профилактика интракраниальной патологии, своевременное лечение нейроинфекций, дисциркуляторных и ликвородинамических расстройств. К профилактическим мерам можно отнести соблюдение нормального режима дня, нормирование труда; избегание психических перегрузок; адекватное ведение беременности и родов.
Хирургическое вмешательство: биопсия и резекция. Хирургическая ревизия дает возможность идентифицировать опухоли у больных как с одиночными, так и с множественными внутричерепными очагами поражения. Она может оказаться необходимой при постановке диагноза у больных с множественными патологическими очагами в мозге, у которых тщательное обследование, включая гемограмму, функциональные печеночные пробы, анализ карциноэмбрионального антигена, рентгенографию грудной клетки, цитологический анализ мокроты, радионуклидное сканирование костей и печени и, возможно, внутривенная пиелография не дали искомых результатов. Среди больных с множественными метастатическими очагами в ЦНС у 20% нет признаков первичного злокачественного новообразования.
Биопсию опухоли осуществляют путем открытой краниотомии или с помощью стереотаксических методик под контролем КТ. Установление диагноза имеет важное значение для определения прогноза и лечения. Проводимая резекция носит лечебный характер при некоторых первичных опухолях, таких как менингиома. эпендимома, олигодендроглиома и слабо дифференцированная астроцитома (см. ниже), локализующихся в недоминантном полушарии, лобном, передневисочном и затылочном отделах или желудочковой системе. После частичной резекции несколько уменьшается выраженность симптомов, в том числе улучшается контроль эпилептических припадков; при уменьшении отека мозга снижается зависимость от кортикостероидов. Хотя больному с множественными внутричерепными поражениями резекция дает немного, она может оказаться полезной при солитарном метастазе. Резекция солитарной опухоли у больных с известным злокачественным заболеванием может быть назначена, если: 1) резидуальные признаки злокачественного заболевания отсутствуют более 2 лет; 2) требуется облегчить специфические симптомы, такие как гидроцефалия; 3) известно, что опухоль радиорезистентна, как это бывает в случаях меланомы, саркомы, карцином почек и толстой кишки; 4) симптоматическая опухоль рецидивирует после облучения; 5) злокачественное заболевание у пациента находится под надлежащим контролем, и наличие опухоли мозга является ограничивающим фактором в отношении качества выживаемости. Некоторым больным данный подход позволяет жить, не испытывая никаких неврологических нарушений на протяжении более одного года.
Неотложное лечение при внутричерепных опухолях. При клиническом проявлении ухудшения общего состояния больного, включая ступор, очаговые неврологические симптомы, признаки транстенториального вклинения, требуется активное лечение. Оно должно быть направлено на уменьшение отека мозга, снижение внутричерепного давления и риска эпилептических припадков. При ежедневном приеме дексаметазона в дозе 30—80 мг или метилпреднизолона в дозе 120—200 мг, разделенных на 4—6 введений, уменьшаются отек мозга и сопутствующая хирургическая инвалидизация. Кортикостероиды могут не обеспечить контроля за симптомами, обусловленными обструкцией желудочковой системы, в связи с чем может потребоваться неотложное дренирование желудочков. Антиконвульсанты обычно назначают больным с эпилептическими припадками, но многие врачи рекомендуют их с профилактической целью больным с внутричерепной опухолью.
Злокачественные заболевания и центральная нервная система
Наиболее распространенные опухоли ЦНС являются метастатическими. В данном разделе обсуждается тактика ведения больных, у которых имеется опухоль ЦНС при подозрении на системное злокачественное заболевание.
Патогенез и патологические изменения. Метастазы в головной мозг наблюдаются у 25% больных со злокачественными заболеваниями. Распространение метастазов по своду черепа, паренхиме мозга и субарахноидальному пространству происходит посредством нескольких механизмов. Гематогенные опухолевые эмболии из промежуточных органов, таких как легкие и печень, являются наиболее частыми механизмами распространения одиночных опухолей молочных желез и легких, а также меланомы. При опухолях матки, толстого кишечника и предстательной железы метастазы распространяются в спинальный канал по перивертебральной венозной системе. Прямое распространение опухолей, расположенных на голове и шее, может происходить через основание черепа. Прямую пара-спинальную инфильтрацию можно наблюдать при лимфоме, раке предстательной железы и молочных желез. Проникновение опухоли в глазное яблоко через сосудистое сплетение мозга и субарахноидальное пространство происходит при лимфоме и лейкемии.
Клинические проявления. Около 60% метастазов в головной мозг наблюдают в тех случаях, когда злокачественное заболевание уже диагностировано. Большинство случаев обусловлено раком легкого у мужчин и молочных желез у женщин, но наиболее выраженной тенденцией к распространению по ЦНС обладает меланома. Среди больных с церебральными метастазами (чаще всего исходящими из легких) у 20% неврологическая симптоматика проявляется до обнаружения первичной опухоли. К некоторому моменту после диагностирования злокачественного заболевания у 25% больных раком легкого, 6—20% раком молочных желез и примерно у 50% больных с меланомой (когда эта последняя опухоль уже дала метастазы вне пределов ЦНС) развиваются опухоли в головном и спинном мозге. У больных рецидивирующей саркомой яичника или колоректальным раком, выживших свыше 3 лет после установления первичного диагноза, повышается риск неврологического поражения. В прошлом эти опухоли редко давали метастазы в мозг. У большинства пациентов церебральные метастазы появляются при системном рецидиве (табл. 345-3). Исключение представляют больные раком легкого, у которых поражение нечасто бывает проявлением или первым обнаруженным признаком рецидива злокачественного заболевания, течение которого во всех остальных отношениях находится под надлежащим контролем. Поскольку выживаемость онкологических больных продолжает увеличиваться благодаря системному лечению, можно ожидать, что частота вовлечения ЦНС будет возрастать практически при всех типах опухолей.
Таблица 345-3. Время между установлением диагноза рака и появлением его метастазов в мозг
| Больные с метастазами в мозг, % | ||||
| опухоль | при диагностике первичной опухоли | позднее во время роста опухоли | при аутопсии | время между установлением диагноза первичной опухоли и диагностикой метастазов в мозг |
| Рак легких | 10—15 | 22—30 | 15—30 | 90 через 3 мес |
| Рак молочной железы | 6—20 | 15—30 | 90 через 1 год | |
| Меланома | 40—80 | 80 через 1 год | ||
| Опухоль почки | 11—13 | 8—20 | 90 через 1 год | |
| Колоректальная опухоль | — | 75 через 2 года | ||
| Саркома | — | 90 через 1 год |
Источник: Weiss et al., Deutsch et al.
У 10% больных раком развиваются неврологические нарушения, хотя при КТ не удается выявить внутричерепного объемного процесса. Очаговые симптомы двигательных расстройств и поражений черепных нервов, головная боль и нарушения интеллекта могут быть результатом сосудистых поражений, сопутствующих злокачественному заболеванию, недиагностированным эпилептическим припадкам, карциноматозу оболочек мозга, паранеопластическим синдромам и осложнением лечения по поводу опухолей (табл. 345-4).
У больных со злокачественными новообразованиями развиваются цереброваскулярные поражения нескольких типов (см. Graus et al.). Множественные инфаркты головного мозга чаще наблюдают у больных с одиночными опухолями; лимфоме и лейкозу сопутствует диффузная энцефалопатия, обусловленная диссеминированным внутрисосудистым свертыванием, или кровоизлиянием на фоне нарушений в свертывающей системе крови, или тромбоцитопенией.
Очаговый дефицит у больного с отрицательными результатами КТ может быть обусловлен эпилептическими припадками при неустановленном метастатическом поражении или манифестацией карциноматоза оболочек мозга либо паранеопластических синдромов (см. гл. 304). При повторном проведении КТ через 4—6 нед часто обнаруживают опухоль. С целью исключения инфекции и поиска лептоменингеальной
Таблица 345-4. Осложнения, наблюдаемые при химиотерапии
| Неврологические нарушения | Лекарственные препараты | Способ введения |
| Энцефалопатия | Стероиды | ПО/ВМ/ВТ |
| L-Аспарагиназа | ВВ | |
| Прокарбазин | ПО/ВВ | |
| Нитрозомочевина | ПО/ВВ/ВА/ВВ ВД | |
| Цитозина арабинозид | ВВ ВД | |
| Лейкоэнцефалопатия | Метотрексат | ВВ ВД/ВТ |
| Отек мозга | Цисплатин | ВА |
| Нитрозомочевина | ВА/ВВВД | |
| Поражение зрительного нерва | Нитрозомочевина | ВА/ВВВД |
| Мозжечковая атаксия | 5-фторурацил | ВВ |
| Цитозина арабинозид | ВТ | |
| Нейропатия черепных нервов | Винкристин | ВВ |
| Цисплатин 1 | ВВ/ВА | |
| Миелопатия/радикулопа-тия | ТиоТЭФ | ВТ |
| Метотрексат | вввд/вт | |
| Цитозина арабинозид | вввд/вт | |
| Периферическая нейропатия | Винкристин 2 | ВВ |
| Цисплатин | ВВ | |
| Миопатия | Стероиды | по/вм/вд |
| Винкристин | ВВ |
Источник: Young, с изменениями.
1 Ото- и вестибулотоксичен.
2 Вегетативная нейропатия также может иметь место.
Примечание. Способы введения: ВА — внутриартериальный, ВМ — внутримышечный, ПО — пероральный, ВТ — внутритрахеальный, ВВВД — высокие внутривенные дозы.
опухоли таким больным показана пункция с цитологическим исследованием ликвора (см. ниже). При паранеопластических расстройствах могут быть обнаружены плеоцитоз СМЖ и небольшое увеличение содержания белка.
Лечение. Распространенное мнение о том, что метастазы в мозг характеризуются однотипным клиническим течением, несостоятельно. Терапевтические рекомендации должны основываться на типе, размерах и радиочувствительности первичной опухоли, вызываемой ею инвалидизации, а также числе и локализации метастазов.
Лучевая терапия. После купирования острой симптоматики большинство пациентов с множественными метастазами в головной мозг или недоступными резекции солитарными поражениями получают лучевую терапию. Общепринятым подходом является паллиативное облучение всего мозга общей дозой 30 Гр (3000 рад), разделяемой на 10—15 равных фракций. У 75 % больных отмечают улучшение общего состояния и данных компьютерной томографии. Более 50% пациентам становится возможным позволить временно прекратить прием стероидов. Однако лишь 30% больных, закончивших курс радиотерапии, выживают в течение б мес и менее 20% — до 1 года. Около 60% больных из числа последних погибают от рецидива опухоли, а не от поражения мозга. Менее эффективно лечение пожилых больных, при далеко зашедшем раковом поражении и пациентов с радиорезистентными опухолями (такими как меланома) желудочно-кишечного тракта и легких. При вновь наступившем прогрессирующем нарастании неврологических расстройств можно повторить назначение кортикостероидов.
Химиотерапия. Системная (внутривенное или внутриартериальное введение) химиотерапия была с некоторым успехом применена при церебральных метастазах легких (мелкоклеточный рак), молочных желез и яичек. Появились курьезные сообщения о метастазах в мозг из первичных опухолей в молочных железах после лечения тамоксифеном и другими химиопрепаратами.
Дата добавления: 2015-03-17 ; просмотров: 1003 ; ЗАКАЗАТЬ НАПИСАНИЕ РАБОТЫ
Читайте также:


