Что такое кальцификация поджелудочной железы
Теоретические сведения о причинах возникновения и способах лечения кальцифицирующего панкреатита.
Кальцифицирующий панкреатит является наиболее тяжело протекающей и самой распространенной формой хронического панкреатита. Своему названию данная форма панкреатита обязана камням, которые образуются в протоках поджелудочной железы и в главном панкреатическом протоке под воздействием различных патогенных факторов. Врачебной практикой зафиксированы диаметры камней - от 1,5 мм до 3-4 см. Раздраженная слизистая оболочка 12-перстной кишки рефлекторно спазмирует свой большой дуоденальный сосочек. В результате нарушается отток панкреатического сока, и развивается воспалительный процесс.
Что собой представляет кальцифицирующий панкреатит
На представленной ниже фотографии отображена рентгенограмма (фото А) и томограмма брюшной полости больного, страдающего хроническим кальцифирующим панкреатитом, поступившим в хирургическое отделение после 72 часов острого болевого синдрома в эпигастральной области, с тошнотой и рвотой. Лабораторные исследования показали повышенный уровень в сыворотке крови липазы (173 U на литр), что указывает на диагноз панкреатит. Больной не употребляет алкоголь, а предыдущими исследованиями других причин развития панкреатита установлено не было.
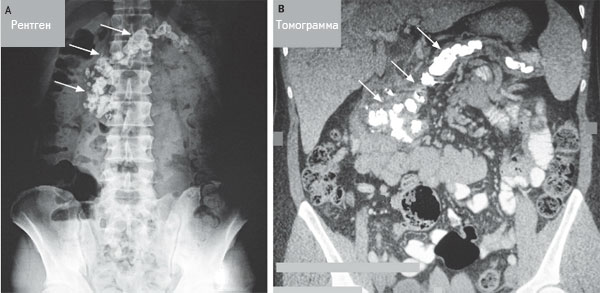
Стрелками на рентгенограмме и на изображении, полученном при компьютерной томографии, указаны плотные кальцифицированные образования в поджелудочной железе. Клиническая картина свидетельствует об обструкции главного панкреатического протока камнями, что типично для хронического кальцифицирующего панкреатита. Причина из образования была идентифицирована как производная от значительного снижения секреции ингибитора кристаллизации в составе панкреатического сока.
Причины и симптомы кальцифицирующего панкреатита
Существует несколько причин развития кальцифицирующего панкреатита. К наиболее распространенным относятся заболевания желчного пузыря и алкоголизм. Эти два фактора являются причиной более 80% всех случаев возникновения кальцифицирующего панкреатита. Однако данный вид панкреатита может развиться также в результате патогенного воздействия со стороны:
- некоторых лекарственных препаратов;
- инфекций;
- структурных проблем панкреатического протока и желчных протоков;
- травм брюшной полости, результате которых происходит повреждение поджелудочной железы (в том числе травм, полученных во время операции);
- аномально высокого уровня циркуляции жиров в крови;
- патологии паращитовидной железы;
- повышенного уровня кальция в крови;
- осложнения после трансплантации почек;
- наследственной предрасположенности к кальцифицирующему панкреатиту.
Развитие панкреатита вследствие применения определенных лекарственных средств наблюдается в 5% всех случаев. Приводим неполный список препаратов, употребление которых, по мнению специалистов, могло явиться причиной возникновения кальцифицирующего панкреатита:
- Азатиоприн, 6-меркаптопурин (Имуран);
- Эстрогены (противозачаточные таблетки);
- Дидезоксиинозин (Видекс);
- Фуросемид (лазикс);
- Пентамидина (NebuPent);
- Сульфаниламиды (Urobak, Azulfidine);
- Тетрациклин;
- Тиазидные диуретики (Diuril, Enduron);
- Вальпроевая кислота (Депакот);
- Ацетаминофен (Tylenol);
- фермента (АПФ) ингибиторы ангиотензин-превращающего (Capoten, Vasotec);
- Эритромицин;
- Метилдопа (Aldomet);
- Метронидазол (Flagyl, Protostat);
- Нитрофурантоин (Furadantin, фуранов);
- Нестероидные противовоспалительные препараты (Aleve, Naprosyn, Motrin);
- Салицилаты (аспирин).
Все перечисленные выше причины развития панкреатита имеют аналогичный механизм воздействия на поджелудочную железу. В нормальных условиях ферменты и панкреатический сок, вырабатываемые поджелудочной железой, не активны до тех пор, пока они не попадают в двенадцатиперстную кишку. В кишке они вступают в контакт с пищей и другими химическими веществами и начинают полноценно функционировать.
Однако в результате воздействия какого-либо патогенного фактора ферменты и панкреатический сок активизируются преждевременно, и процесс пищеварения начинается в самой поджелудочной железе. Поскольку пищи в поджелудочной железе нет, она начинает расщеплять и переваривать собственные ткани. В результате развивается воспаление и отечность, нарушается функционирование поджелудочной железы. В отдельных случаях перевариванию подвергаются кровеносные сосуды в поджелудочной железе, что приводит к кровотечениям. Активированные ферменты также получают доступ в кровоток через неплотные, эродированные кровеносные сосуды, и начинают циркуляцию по всему телу.
В состав панкреатического сока входит, так называемый, кристализирующий ингибитор, занимающий примерно 15% его белкового компонента. Его основное назначение - предотвращать образование камней в перенасыщенном солями кальция панкреатическом соке. В нормальном состоянии сохраняется баланс между секрецией белка в ферментах и входящего в их состав ингибитора кристаллизации. При развитии кальцифицирующего панкреатита существенно снижается секреция ингибитора при одновременном увеличении выработки поджелудочного сока и ферментов. Это приводит к повышенной концентрации кальция и резкому уменьшению ингибитора в панкреатическом соке. В результате бикарбонат кальция выпадает в осадок из-за денатурации белка. Таким образом, протоки поджелудочной железы за счет фиброза тканей оказываются поврежденными и суженными, а со временем, в 94% случаев, и блокированными камнями.
Лечение кальцифицирующего панкреатита
Лечение кальцифицирующего панкреатита производится теми же терапевтическими методами, которые применяются для хронического панкреатита. В соответствующих разделах данного сайта Вы найдете статьи и исчерпывающей информацией на данную тему.
Резюмируя, следует указать на обязательное соблюдение строгой диеты при кальцифицирующем панкреатите. В период острой фазы болевого синдрома показано полное голодание в течение нескольких дней с употреблением воды в количестве 2 -2,5 литров в день. С особенностями лечебной диеты при кальцифицирующем панкреатите вы можете ознакомиться в этой статье.
Следует иметь в виду, что самостоятельное лечение хронического кальцифицирующего панкреатита не только лишено всякого смысла, но и несет прямую угрозу вашей жизни. Надлежащая врачебная помощь должна быть оказана без промедления, при первых симптомах заболевания. Самодеятельность в этих вопросах чревата потерей времени и ухудшением клинической картины заболевания вследствие неправильного лечения.
Чаще всего образование камней в поджелудочной железе связано с наличием у пациента панкреатита.
Именно потому симптомы этих заболеваний очень схожи и проявляются в виде сильных болей в животе, стеатореи, появлением вторичного сахарного диабета.
Кальцинаты в поджелудочной железе что это
Камни поджелудочной железы представляют собой различной величины образования (как мелкие, так и более крупные), в состав которых входит:
- Множество химических элементов, среди которых соли кальция – ортофосфат и карбонат, а также примеси солей аллюминия и магния;
- Органические вещества, представленные белками, холестерином, частичками эпителия;
- Лейкоциты.
В некоторых случаях панкреолитиаз приводит к сахарному диабету. Связано это с тем, что в результате образования кальцинатов происходит нарушение обмена веществ. В случае проведения заместительной терапии, врачи в обязательном порядке контролируют уровень глюкозы в крови, чтобы избежать развития диабета. При появлении начальных симптомов необходимо сразу обратиться за помощью в медицинское учреждение.
Причины образования
Исследования в области гастроэнтерологии подтверждают важность наследственного фактора при панкреолитиазе. При возникновении камней в желчном пузыре также страдает поджелудочная железа, в ней может развиться воспаление и образоваться конкременты.
Для образования кальцинатов существуют следующие причины:
- Возникновение застоя панкреатического сока, что чаще всего появляется при кистах и опухолевых новообразованиях;
- Желчнокаменная болезнь, холециститы;
- Воспалительные процессы в брюшной области;
- Гормональные нарушения;
- Вредные привычки;
- Неправильное питание.
Под действием этих факторов поджелудочный сок сгущается, в нем появляются соли кальция. Чаще всего камни, образующиеся в поджелудочной железе, появляются в крупных протоках, в области головки, реже в теле или хвосте железы.
На сегодняшний день многими специалистами подтверждается связь между образованием камней в поджелудочной железе и таких заболеваний, как:
- Алкогольный панкреатит, который появляется на фоне злоупотребления спиртными напитками;
- Паратиреоидит – поражение небольших желез, находящихся на задней поверхности щитовидной железы.
Признаки и симптомы
Если имеются камни в поджелудочной железе, симптомы обнаруживаются уже на первичном этапе развития. На начальных стадиях симптомы следующие:
- Появление тянущих и ноющих болей в эпигастрии после еды и употребления алкоголя, отдающих в поясничную область;
- Тяжесть в животе, вздутие кишечника;
- Частая тошнота и рвота;
- Расстройство стула.
При обострении заболевания периодически может быть стеаторея – присутствие жира в каловых массах. По мере постоянного увеличения в размерах камни способствуют тому, что протоки закупориваются, они переполняются, в следствие чего появляются полости. Происходит сдавливание основной ткани железы, что приводят к ее повреждению и последующему появлению рубцов.
Все это усиливает болевой синдром и способствует ухудшению функции железы, которое проявляется в нарушении пищеварения и повышения сахара в крови.
Диагностика

Чаще всего диагностика камней поджелудочной железы не представляет трудностей, но на рентгенологические признаки появления и образования кальцинатов обычно не обращают внимания в момент проведения обследований при других заболеваниях.
Для точного и правильного подтверждения диагноза доктору требуются результаты лабораторных исследований и иных сложных процедур.
Для верной постановки диагноза используют:
- Анализ крови;
- УЗИ протоков органа;
- Рентгенологическое исследование. При этом камни поджелудочной железы можно наблюдать в виде небольших единичных или множественных округлых теней. Для уточнения диагноза следует сделать серию снимков в разных проекциях;
- Томография. Является более точным методом диагностики, который позволяет оценить состояние тканей органа, определить точное местонахождение камней;
- МРТ. Помогает оценить степень проходимости протоков поджелудочной железы.
Лечение
Лечение кальцинатов в поджелудочной железе процесс достаточно сложный и трудоемкий, не всегда приводящий к положительным результатам. Оно может быть, как консервативным, так и хирургическим. Чаще всего используется сочетание двух этих способов. Существует ряд народных средств для лечения данной патологии.
Основные меры при лечении патологии направлены на:
- Оперативное избавление от болей и другой симптоматики;
- Восстановление выработки ферментов в нормальном объеме;
- Налаживание обменных процессов;
- Устранение кальцинатов и предотвращение их повторного образования.

Консервативное лечение способно приносить благоприятные результаты при небольшом размере камней и редких приступах. При этом основной упор направлен на устранение патологии. Для этого назначаются антибиотики, желчегонные и секреторные лекарства. Для устранения болей можно применять анальгетики и спазмолитики.
Когда пациент начинает чувствовать себя лучше, врачи предпринимают попытки вызвать движение кальцинатов и их выход в кишечник. В случае образования не плотных камней, их пробуют растворять. Происходит это в период ремиссии при помощи таблеток, из которых наиболее часто используется Урсодиол или Хенодиол.
Уменьшить симптоматику и снизить нагрузку на поджелудочную железу, что совместно с применением лекарств ускорит выздоровление, возможно только лишь при применении диеты.
Если же все терапевтические меры не приносят желаемого результата и улучшения не наступает, необходимо задуматься о целесообразности хирургического метода решения проблемы.
Оперативное лечение показано в том случае, если присутствует следующий перечень факторов:
- Длительное течение заболевания, для которого характерны частые и сильные приступы;
- Развитие и прогрессирование недостаточности поджелудочной;
- Сопутствующий панкреонекроз;
- Невозможность купировать болевые ощущения стандартными обезболивающими;
- Нахождение пациента в тяжелом состоянии.
Существует несколько видов операции, каждый из которых подбирается индивидуально исходя из размера и локализации камней, состояния пациента и инструментальной базы больницы:
- Литотрипсия — дробление кальцинатов воздействием ударно-волновой энергии.
- Эндоскопическая ретроградная холангиопанкреатография. Осуществляется с помощью гибкой эндоскопической трубки с камерой на конце. С ее помощью удается отследить отложения в железе и провести их удаление.
- Лапаротомия железы подразумевает нарушение целостности органа для извлечения конкрементов,
- Тотальная панкреатэктомию применяют при наличии диффузного кальциноза в паренхиме железы.
Осложнения
Наиболее частыми осложнениями конкрементов поджелудочной железы являются:
- Хронический панкреатит;
- Появление воспалительного процесса в жировой клетчатке вокруг железы;
- Распространение кистозных разрастаний и появление абсцессов;
- Ущемление камня, которое появляется наличии камней в протоках поджелудочной железы);
- Кровотечение в просвет протоков поджелудочной железы.
Прогноз и профилактика

По результатам статистических данных, в большинстве случаев камни в поджелудочной железе после удаления образуются вновь.
Это говорит о том, что даже в случае хирургического вмешательства и удаления камней, биохимический процесс их образования, устранить не представляется возможным.
Однако, если после отхождения или удаления камней устранить условия их образования, то рецидива можно избежать. Чтобы не повторить появления кальцинатов, рекомендуется выполнять ряд правил, среди которых важнейшими являются:
- Соблюдение соответствующей диеты, исключающей острые, жирные блюда;
- Отказ от алкоголя и переедания;
- Ведение здорового подвижного образа жизни.
Необходимо регулярно посещать врача, проходить обследование и профилактическое лечение.
Как очистить поджелудочную железу рассказано в видео в этой статье.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Широкое применение УЗИ и КТ значительно улучшает прижизненную диагностику панкреолитиаза, особенно у больных панкреатитами или с подозрением на хронический панкреатит. При хроническом панкреатите происходит отложение солей кальция в паренхиме железы (в местах бывших некрозов), но считается, что чаще возникают камни протоковой системы. Камни протоков поджелудочной железы нередко сочетаются с камнями желчного пузыря и в ряде случаев - желчных протоков. Среди возможных вариантов хронического панкреатита ввиду частой кальцификации поджелудочной железы при этом заболевании выделяется особая форма - кальцифицирующий панкреатит. Чаще всего он возникает при тяжелом алкогольном поражении поджелудочной железы - в 40-50%. Панкреолитиаз также нередко наблюдается при наследственном панкреатите, а также при панкреатите, связанном с гиперпаратиреоидозом.
Считается, что более чем у половины больных наследственным панкреатитом обнаруживаются камни в протоках поджелудочной железы, чаще - в крупных, в области головки, реже - в протоках тела и хвоста.
Острый панкреатит у больных гиперпаратиреоидозом, по данным разных авторов, возникает в 6,5-19% случаев. Его возникновение обычно объясняется закупоркой камнем панкреатического протока, активацией трипсина под влиянием повышенной концентрации в секрете поджелудочной железы кальция и васкулитом в ткани железы. Камни поджелудочной железы обнаруживаются, по данным разных авторов, у 25-40% больных острым панкреатитом при гиперпаратиреоидозе.
Иногда происходит кальцификация и в паренхиме железы (calcificatia pancreatica), и в ее протоках одновременно или почти одновременно.

[1], [2], [3], [4]
Патоморфология
Камни поджелудочной железы, как свидетельствует специальная медицинская литература, в основном состоят из карбоната и фосфата кальция, в меньшей степени - из солей магния, кремния, алюминия. В составе камней всегда обнаруживаются и органические компоненты в виде белка, холестерина, частиц эпителия протоков, лейкоцитов. Величина камней различна - от размеров песчинки до величины грецкого ореха, а в отдельных случаях масса камня достигает 60 г. Цвет камней белый, белый с желтоватым оттенком, коричневый. Форма камней протоков также различна: они быват округлые, цилиндрические, вида тутовой ягоды, неправильной формы, иногда ветвящиеся.
Чаще всего камни бывают множественными, причем при их близком расположении в местах их соприкосновения поверхность обычно фасстирована (как у множественных камней желчного пузыря).
Наличие камней в протоках поджелудочной железы в большей или меньшей степени препятствует оттоку панкреатического секрета и вызывает расширение их более проксимально расположенных отделов, а в ряде случаев является причиной образования кист поджелудочной железы. Кроме того, от давления расширенных протоков и кист возникают атрофия и склероз окружающей их паренхимы железы, страдают и панкреатические островки. Все это может быть причиной прогрессирования экскреторной и инкреторной недостаточности поджелудочной железы, обострений панкреатита.
Симптомы

[5], [6], [7], [8], [9], [10], [11], [12]
Кальциноз поджелудочной железы — заболевание, которое сопровождается появлением кальцинатов внутри органа. Это приводит к возникновению застоя панкреатического сока, болевым ощущениям и диспепсическим расстройствам.
В качестве лечения врачи рекомендуют диетотерапию и прием лекарственных препаратов, устраняющих симптомы и причины патологии. При тяжелом течении проводится хирургическое вмешательство.
О кальцинатах
Кальцинаты в поджелудочной железе формируются не только внутри протоков, но и в паренхиме органа. Это плотные образования из органических и неорганических элементов, развивающиеся на фоне патологических изменений в окружающих тканях.
Врачи, говоря о кальцинатах в поджелудочной железе и о том, что это за структуры, выделяют в них три основных элемента:
- Соли неорганических кислот (в первую очередь это карбонаты и фосфаты).
- Белковые элементы, холестерин, фрагменты слущенного эпителия и другие органические компоненты.
- Воспалительные клетки — лейкоциты.
Все эти составляющие связываются друг с другом. Органика и лейкоциты становятся матрицей для отложения неорганических солей, которые постепенно наслаиваются друг на друга.
Камни могут различаться по форме (быть округлыми, цилиндрическими и с неправильными очертаниями) и размерам (специалисты выделяют микрокальцинаты, измеряющиеся в нескольких миллиметрах).

Причины возникновения
Причины, диагностика и лечение кальцинатов в поджелудочной железе тесно связаны между собой. Эффективная терапия возможна только в том случае, когда выявлены факторы, приводящие к их формированию.
Основные причины, способствующие этому процессу:
- застой панкреатического сока, возникающий на фоне опухолевых или кистозных образований в поджелудочной железе;
- холецистит или желчнокаменная болезнь. Оба состояния сопровождаются нарушением выделения желчи, что негативно влияет на процесс пищеварения и способствует поражению других органов желудочно-кишечного тракта;
- воспалительные изменения в органах пищеварительной системы. Они могут стать причиной появления спаек или переходить на ткань поджелудочной железы;
- неправильное питание и вредные привычки.
Указанные факторы приводят к сгущению панкреатического сока и отложению в нем солей кальция. В качестве центра кристаллизации выступают органические элементы: частицы эпителия, белковые комплексы, микроорганизмы и др. Появление даже одного кальцината провоцирует формирование новых кристаллических структур в протоках поджелудочной железы и ее тканях.
Клинические проявления
Образование камней в поджелудочной сопровождается нарушением работы органа. На начальных этапах заболевания возникают следующие симптомы:
- тянущая и ноющая боль в левом подреберье или в области эпигастрия. Она возникает после приема пищи или употребления спиртных напитков. Может переходить в область поясницы;
- диспепсические проявления: тошнота и рвота, метеоризм и нарушение стула.
На фоне прогрессирования кальциноза в ткани железы начинается выраженный воспалительный процесс. Он сопровождается усилением боли, которая наблюдается у больного постоянно, и развитием интоксикационных явлений в виде повышения температуры тела до 37-38 оС, общей слабости и головной боли.
При снижении выделения панкреатического сока страдает процесс пищеварения. У больного отмечается стеаторея (наличие липидов в кале), а также большое количество сложных углеводов в каловых массах.
Внимание! При появлении первых признаков болезни следует сразу обратиться за медицинской помощью. Специалист проведет необходимое обследование и назначит лечение.
Диагностические мероприятия

Обследование пациента с подозрением на кальцинаты в поджелудочной железе проводится по следующему алгоритму:
- Сбор имеющихся жалоб, выяснение особенностей образа жизни и питания человека.
- Внешний осмотр. Проводится пальпация живота. На фоне воспалительных процессов в поджелудочной железе возможно напряжение мышц брюшного пресса и болезненность.
- В биохимическом и клиническом анализе крови возможно выявление воспалительного процесса: лейкоцитоз, лимфоцитоз, повышение скорости оседания эритроцитов и др.
- Ультразвуковое исследование протоков позволяет выявить глыбчатые кальцинаты в поджелудочной железе, а также неорганические отложения другой формы.
- Прицельная рентгенограмма области поджелудочной железы позволяет обнаружить камни в протоках и паренхиме органа. Они имеют различную форму и очертания при исследовании.
- Для оценки проходимости протоковой системы и состояния органа рекомендуется магнитно-резонансная томография. Метод позволяет врачу получить трехмерное изображение, удобное для анализа.
Интерпретировать результаты обследования должен лечащий врач. Специалист расшифрует данные и поставит точный диагноз. Важно оценить стадию болезни, так как она влияет на прогноз.
При первичном остром поражении органа высокой эффективностью обладает консервативная терапия. Однако пациенты редко обращаются за медицинской помощью на первой стадии болезни. Ее последующее прогрессирование и формирование кальцинатов большего размера приводят к ухудшению прогноза.
Терапия
Лечение при выявлении кальцинатов основывается на комплексном подходе. Используются консервативный и оперативный методы.
К целям терапии относятся:
- устранение боли и других симптомов;
- нормализация ферментной активности органа;
- восстановление процессов обмена веществ;
- предупреждение увеличения размеров кальцинатов и их повторного образования.
Хирургическое вмешательство назначается не всем пациентам. Врачи выделяют следующие показания к его осуществлению:
- прогрессирующая функциональная недостаточность поджелудочной;
- развитие панкреонекроза — некротической гибели органа;
- длительное течение патологии, плохо поддающееся консервативным методам терапии;
- тяжелое состояние больного.
При наличии одного из них больному назначается оперативное лечение. В медицине используется несколько видов вмешательств: литотрипсия, лапаротомия органа, панкреатэктомия и эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ).
Литотрипсия — метод лечения, позволяющий раздробить большие камни и микрокальцинаты в поджелудочной железе при помощи воздействия ударно-волновой энергии.
При ЭРХПГ специалист удаляет камни при помощи гибкого эндоскопа, который вводится через ротовую полость в пищеварительную трубку до уровня двенадцатиперстной кишки.
При лапаротомии органа происходит его разрезание с механическим удалением конкрементов.
Если же заболевание поразило весь орган или имеются признаки панкреонекроза, то проводится тотальная панкреатэктомия.

Консервативная терапия включает в себя следующие назначения:
Все медикаменты назначаются только лечащим врачом. Они имеют свои показания и противопоказания, несоблюдение которых может привести к прогрессированию камнеобразования или побочным эффектам самих лекарств.
Народные средства не используются в качестве единственного метода лечения и не рекомендуются врачами к применению. Связано это с тем, что они не имеют доказательств своей эффективности и безопасности.
Ряд специалистов рекомендует больным фитотерапию, помогающую ускорить растворение солей в протоках органа. С этой целью используется настой девясила, аира, одуванчика или лопуха.
Заключение
Кальциноз поджелудочной железы — хроническое заболевание, имеющее тенденцию к прогрессированию в отсутствие лечения. При своевременном обращении за медицинской помощью изменение диеты и использование лекарственных средств позволяют растворить микрокальцинаты и добиться выздоровления.
Если же больной долгое время занимался самолечением и не посещал врача, то повреждение органа может дойти до стадии панкреонекроза.
Хронический кальцифицирующий панкреатит — тяжелая форма воспаления поджелудочной железы, характеризующаяся образованием камней в панкреатических протоках. При проникновении конкрементов в кишечник большой сосочек двенадцатиперстной кишки рефлекторно сжимается, что способствует нарушению оттока панкреатического сока.

Причины
Существует несколько факторов, способствующих развитию кальцифицирующего панкреатита, наиболее распространенными среди которых являются:
- систематическое употребление алкоголя;
- хронические патологии желчного пузыря;
- длительный прием некоторых лекарственных препаратов;
- повышенный уровень циркуляции жиров в крови;
- избыток кальция в организме;
- изменение структуры панкреатических и желчевыводящих протоков;
- осложнения после пересадки органов;
- бактериальные и вирусные инфекции;
- отравление организма никотином;
- генетическая предрасположенность;
- травмы брюшной полости, способствующие повреждению поджелудочной железы;
- послеоперационные осложнения;
- неправильное питание.






Симптомы
На ранних стадиях клиническая картина состоит из проявлений, характерных для острого панкреатита, считающегося первым этапом процесса кальцинации. К ним относят:
- Сильные боли в средней части живота. Усиливаются после употребления жирной или жареной пищи. Боль отдает в поясницу и под лопатку, имеет постоянный или приступообразный характер.
- Тошнота. Нередко завершается рвотой, не приносящей пациенту облегчения. Рвотные массы в период обострения содержат большое количество желчи.
- Стеаторея — появление остаточных жиров в каловых массах. Фекалии становятся жирными, приобретают характерный блеск и резкий неприятный запах. Приступ на ранних стадиях кальцифицирующего панкреатита возникает при употреблении спиртных напитков и нарушении диеты.
На следующей стадии заболевания некроз охватывает обширные участки поджелудочной, секреторная функция органа нарушается.






На данном этапе снижается толерантность глюкозы и секреция ингибитора кристаллизации. Появляются такие симптомы, как:
- боли в области желудка, усиливающиеся при пальпации;
- постоянная жажда;
- учащенное мочеиспускание;
- усиленное слюноотделение;
- пожелтение кожных покровов;
- изменение цвета мочи и кала;
- запоры, сменяющиеся диареей;
- вздутие живота;
- постоянная отрыжка воздухом.
Диагностика
Для выявления кальфицирующего панкреатита используют следующие диагностические процедуры:
- Общий анализ крови. Отражает характерные для хронического воспаления изменения — увеличение СОЭ, количества лейкоцитов и нейтрофилов.
- Биохимический анализ крови. На кальцифицирующий панкреатит указывает повышение уровня белка лактоферрина, липидов. Панкреатический сок у здорового человека содержит PSP-вещество, препятствующее образованию камней. При нарушении функций поджелудочного органа изменяется соотношение белкового компонента, жиров и кальция, под воздействием чего выделяемый железой секрет активно преобразуется в конкременты.
- Рентгенологическое исследование брюшной полости. Камни на снимке имеют вид округлых затемненных областей, располагающихся под мечевидным отростком и с обеих сторон от срединной линии. Исследование рекомендуется выполнять в нескольких проекциях.
- Ультрасонография поджелудочной железы и желчевыводящих путей. Используется для обнаружения закупорки, вызванной перемещением камней.
- МРТ поджелудочного органа. Применяется для исключения доброкачественных и злокачественных опухолей.
- Ретроградная холангиопанкреатография.
- Копрограмма. Исследование кала помогает обнаружить признаки нарушения переваривания пищи.






Лечение кальцифицирующего панкреатита
Способы лечения кальцифирующего панкреатита мало чем отличаются от таковых при других формах воспаления поджелудочной железы. Терапия направлена:
- на снижение интенсивности воспалительного процесса;
- на выведение камней из панкреатических протоков;
- на снятие отечности тканей;
- на расширение протоков;
- на нормализацию кальциево-фосфорного обмена.
Для этого используются лекарственные препараты, специальные диеты, хирургические вмешательства.
На фоне лечения состояние больного улучшается, камни перемещаются в кишечник, откуда выводятся естественным путем.
Хирургическое вмешательство показано:
- при наличии крупных камней;
- при закупорке панкреатических протоков;
- при неэффективности медикаментозного лечения;
- при развитии опасных для жизни осложнений панкреатита.

Применяется несколько видов хирургических вмешательств, выбор которых зависит от стадии патологического процесса, наличия сопутствующих заболеваний, состояния организма:
- Эндоскопическое очищение панкреатического протока. Малоинвазивное вмешательство хорошо переносится пациентом, имеет короткий восстановительный период. Однако во время такой операции удается устранить не все конкременты.
- Панкреатотомия. Назначается при наличии множественных крупных кальцинатов, расположенных в теле или хвосте поджелудочной железы. Полостная операция сложна в исполнении и характеризуется высоким риском развития осложнений, поэтому применяется только при наличии абсолютных показаний.
- Панкреатэктомия. Удаление поджелудочной железы показано при распространенном кальцинозе тканей органа. После такой операции назначается пожизненный прием ферментов поджелудочной железы.

Для лечения индуративного панкреатита используют:
- Ферментные препараты. Применяют в период ремиссии для нормализации процессов пищеварения. Препараты Панкреатин, Креон и Биозим пьют при каждом приеме пищи.
- Спазмолитики (Но-шпа). Являются средствами первой помощи при панкреатическом приступе. Устраняют спазм протоков поджелудочной железы, облегчает процесс выведения конкрементов, устраняют сильный болевой синдром.
- Противорвотные препараты (Реглан, Церукал). Подавляют деятельность рвотного центра головного мозга, облегчают состояние больного в период обострения кальцифицирующего панкреатита.
- Ингибиторы протонной помпы (Омез). Снижают секрецию желудочного сока, защищают слизистые оболочки органов пищеварительной системы.
- Антибиотики (Амоксиклав, Цефтриаксон). Препятствуют развитию инфекционных осложнений.
- Инсулин. Используется для нормализации уровня глюкозы в крови.
Читайте также:


