Что такое кортикостероидный остеопороз

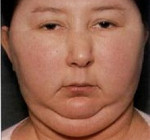
Кортикостерома – опухоль коркового вещества надпочечников, автономно секретирующая избыточное количество кортизола и приводящая к развитию синдрома Иценко-Кушинга. Клинические проявления кортикостеромы характеризуются симптомокомплексом гиперкортицизма: артериальной гипертензией, кушингоидным ожирением, мышечной слабостью, нарушением углеводного обмена и половой функции, явлениями вирилизма (у женщин) и признаками демаскулинизации (у мужчин). Диагностика кортикостеромы включает полипозиционное УЗИ, сцинтиграфию, КТ и МРТ надпочечников, проведение дексаметазоновой пробы, определение уровня кортизола крови и мочи. При обнаружении кортикостеромы требуется хирургическое лечение — адреналэктомия.
Общие сведения
Кортикостерома – опухоль пучковой зоны коркового вещества, в избыточных количествах продуцирующая кортизол, что сопровождается клиникой эндогенного гиперкортицизма – синдрома Иценко-Кушинга. Среди кортикостером в эндокринологии встречаются доброкачественные (аденомы) и злокачественные (аденокарциномы, кортикобластомы) новообразования. Чем старше возраст больного и меньше размер кортикостеромы, тем больше вероятность ее доброкачественного характера. По статистике, злокачественные кортикостеромы встречаются в 57% случаев, доброкачественные — в 43%; у женщин данный вид опухоли обнаруживается в 5 раз чаще, чем у мужчин.

Характеристика кортикостеромы
Большинство кортикостером развиваются в пучковой зоне коры одного из надпочечников. Возможно произрастание кортикостеромы из эктопированной надпочечниковой ткани в почках и яичниках. Размеры доброкачественных аденом составляют 1-15 см, вес — 2-200 гр. Доброкачественные кортикостеромы покрыты плотной капсулой из соединительной ткани с обильной васкуляризацией.
Аденокарциномы и кортикобластомы могут достигать гигантских размеров и веса 800 — 1200 гр. Злокачественные кортикостеромы имеют бугристую плотную поверхность с большим количеством сосудов; на разрезе опухоли выявляются участки некрозов и кровоизлияний, из-за чего опухолевая ткань приобретает пеструю окраску с чередованием зон желтого и темно-вишневого цвета. Инфильтративный рост злокачественных кортикстером приводит к прорастанию околопочечной клетчатки, магистральных сосудов и поражению соседних органов. Метастазирование опухоли происходит по лимфатическим и кровеносным путям в забрюшинные и парааортальные лимфоузлы, легкие и печень. Метастазы кортикостеромы также обладают гормональной активностью и могут продолжать синтезировать кортизол даже после удаления основной опухоли.
Причины и патогенез кортикостеромы
Этиология и факторы риска опухолей надпочечников изучены недостаточно. Среди вероятных причин развития кортикостеромы рассматриваются наследственность, агрессивные факторы среды, воздействие отдельных видов лекарственных средств. Гормональная активность кортикостеромы проявляется в избыточном синтезе глюкокортикоидов, в меньшей степени – минералокортикоидов и андрогенов. При избытке глюкокортикоидов по механизму обратной связи снижается синтез АКТГ гипофизом, вследствие чего интактные ткани надпочечников подвергаются атрофическим изменениям.
Биологические эффекты эндогенного гиперкортицизма на тканевом уровне характеризуются катаболическим действием на костную, мышечную и соединительную ткань, что сопровождается системными дистрофическими процессами. Грубо нарушается протекание углеводного (гипергликемия), жирового и электролитного обмена (гипернатриемия и гипокалиемия), вследствие чего возникают стероидный диабет, ожирение, артериальная гипертензия, сердечная недостаточность, аритмии. Иммуносупрессивное действие глюкокортикоидов проявляется склонностью к инфекциям.
Симптомы кортикостеромы
Клиническая картина кортикостеромы обусловлена эндогенным гиперкортицизмом, приводящим к изменениям со стороны различных органов. К ранним и стабильным признакам кортикостеромы относятся кушингоидное ожирение, артериальная гипертензия, миастения, головная боль, нарушение толерантности к глюкозе. Нарушения водно-электролитного обмена проявляются полидипсией, полиурией, снижением удельного веса мочи.
На коже молочных желез, живота, внутренних поверхностей бедер появляются петехиальные кровоизлияния, багрово-синюшные стрии. Нередки гнойничковые высыпания — угри, фолликулиты; на нижних конечностях образуются очаги гиперпигментации и трофические язвы. У женщин кортикостерома вызывает явления вирилизации: гирсутизм, снижение тембра голоса, дисменорею и аменорею, гипертрофию клитора. У мужчин с кортикостеромой обнаруживаются признаки демаскулинизации – гинекомастия, гипоплазия яичек, снижение потенции.
У значительной части пациентов развивается остеопороз, нередко приводящий к патологическим переломам ребер, компрессионным переломам позвоночника. В трети случаев течению кортикостеромы сопутствуют хронический пиелонефрит и мочекаменная болезнь. Возможно развитие психически нарушений — возбуждения, депрессии. Злокачественная кортикостерома, кроме синдрома Кушинга, сопровождается интоксикацией, характерной для онкологических опухолей.
Диагностика кортикостеромы
Ведущая роль в диагностике кортикостеромы принадлежит определению кортикостероидных гормонов и их метаболитов в сыворотке крови и моче. Для дифференциации кортикостеромы с АКТГ-эктопическим синдромом и болезнью Иценко-Кушинга проводится большая дексаметазоновая проба (проба Лиддла) с последующим определением кортизола и АКТГ. При кортикостероме после приема дексаметазона уровень кортизола крови и экскреция 17-ОКС не снижаются; повышение АКТГ в плазме крови рассматривается как проявление АКТГ-эктопического синдрома.
С целью топической диагностики кортикостеромы проводится комплекс визуализирующих исследований: УЗИ надпочечников, брюшной полости, почек, яичников; КТ и МРТ надпочечников, сцинтиграфия с 1311-19-холестеролом. Для оценки изменений со стороны других органов и систем организуются консультации кардиолога, уролога-андролога, гинеколога, невролога.
Лечение и прогноз кортикостеромы
Выявление кортикостеромы служит абсолютным показанием к хирургическому удалению опухоли. При кортикостероме производится удаление надпочечника (адреналэктомия) открытым или эндовидеохирургическим методом. Для профилактики надпочечниковой недостаточности в раннем послеоперационном периоде проводится заместительная гормонотерапия.
После удаления злокачественной кортикостеромы с целью подавления гормональной активности возможных отсевов опухоли дополнительно назначаются ингибиторы секреции кортикостероидов (митотан). При клинически и рентгенологически подтвержденных метастазах требуется проведение химиотерапии.
Удаление доброкачественных кортикостером способствует постепенному регрессу клинической симптоматики: изменению внешнего облика, нормализации АД и обменных процессов, побледнению стрий, восстановлению половой функции, исчезновению стероидного диабета, снижению массы тела, восстановлению костной ткани и т. д. В послеоперационном периоде пациентам показано диспансерное наблюдение эндокринолога. При злокачественной кортикостероме прогноз неблагополучный.
Остеопороз вследствие длительного приема глюкокортикоидов — наиболее типичная и частая форма лекарственного остеопороза. Остеопороз, возникающий вследствие синдрома Иценко-Кушинга , встречается гораздо реже.
Остеопороз, вызванный глюкокортикоидами - патогенез (основные положения):
Глюкокортикоидные гормоны используются для лечения воспалительных и аутоиммунных заболеваний, неоплазий, назначаются после трансплантаций органов. Главным действующим моментом при развитии остеопороза является угнетение процессов образования костной ткани вследствие нарушения дифференциации остеобластов и их функций. С самого начала курса приема кортикостероидов отмечается усиление процессов костной резорбции, что объясняет ранние потери массы костной ткани, характерные для стероидного остеопороза . Глюкокортикоиды угнетают формирование костной ткани и воздействуют на ее метаболизм посредством различных механизмов, что увеличивает вероятность переломов.
Непосредственные эффекты действия глюкокортикоидов на костную ткань многочисленны:
- подавление пролиферации, дифференциации и функциональных возможностей остеобластов;
- усиление апоптоза остеобластов;
- стимуляция активности остеокластов;
- снижение абсорбции кальция в кишечнике;
- усиление экскреции кальция с мочой;
- увеличение секреции паратгормона;
- уменьшение секреции кальцитонина;
- уменьшение количества участков обновления костной ткани;
- образование участков асептического некроза костной ткани;
- увеличение синтеза коллагеназ;
- уменьшение синтеза кортикотропина и гонадотропина;
Опосредованные (вследствие взаимодействия с другими факторами) эффекты влияния глюкокортикоидов на костную ткань:
- увеличение чувствительности остеобластов к паратиреоидному гормону (ПТГ, паратгормон) и к активной форме витамина D;
- снижение синтеза простагландина E;
- снижение локального синтеза инсулин-подобного фактора роста (IGF)-I;
- влияние на протеины, связывающиеся с IGF;
Иногда причины потерь костной ткани объясняют следствием заболевания, по поводу которого назначаются глюкокортикоиды (болезнь Крона, ревматизм, коллагенозы, трансплантация органов, бронхиальная астма, злокачественные лимфомы, миеломная болезнь и др.); то есть, кортикостероидная терапия не является в таких случаях первопричиной, но действует в качестве добавочного фактора, вызывающего остеопороз. Этому способствуют и хроническое воспаление, нарушенное питание, пониженная физическая активность.
Некоторые особенности кортикостероидного остеопороза:
Самыми уязвимыми категориями для этой разновидности остеопороза являются женщины в постменопаузе, дети и молодые мужчины.
Для остеопороза, вызванного глюкокортикоидами, характерен низкий уровень обновления костной ткани и переломы, которые имеют место у 30–50% больных. Страдают прежде всего губчатые кости, что выражается в высоком риске возникновения переломов позвоночного столба (тела позвонков), для которых характерно отсутствие жалоб и возникновение в первые же месяцы от начала кортикостероидной терапии. Другие типичные локализации переломов — шейка бедренной кости, ребра.
Наивысший процент возникновения патологических переломов наблюдается у женщин в постменопаузе и пожилых мужчин . У лиц, получающих высокие дозы кортикостероидов циклами, риск возникновения переломов так же высок. Степень риска понижается после отмены кортикостероидов, но время, которое для этого требуется, бывает весьма разным.
Риск возникновения остеопороза при ингаляциях глюкокортикоидов и при местном использовании при болезни Крона, язвенном колите невысок, потому что количество попадающего в организм препарата ограничено. Риск возникновения переломов у лиц, использующих ингаляторы с гормонами, может несколько повышаться, но этот эффект относят обычно на счет основного заболевания, а не кортикостероидной терапии. Относительная безопасность препаратов, используемых в ингаляторах (по мере повышения степени риска):
- будесонид (Budesonide);
- беклометазон дипропионат (Beclomethasone);
- триамцинолон (Triamcinolone);
Лечение остеопороза, возникшего вследствие употребления глкокортикоидов:
Учитывая способность кортикостероидных препаратов вызывать остеопороз и конкретные степени риска для данного больного, общие рекомендации при назначении лечения могут выглядеть так:
- выбор возможно менее продолжительной схемы лечения кортикостероидами;
- использование препаратов с наиболее коротким периодом полувыведения;
- использование местных форм, где возможно (кремы, спреи, и т. д. );
- стимуляция физической активности и тренировки мышечной системы больного;
- назначение витамина D (
1000 IU в день); контроль количества кальция, употребляемого с продуктами и добавками (
1000–1500 мГ в день);
Приемлемая продолжительность лечения больных, получавших кортикостероидную терапию в суточных дозировках не менее 5 мГ, составляет примерно 3–6 мес. Практически всегда рекомендуется назначение витамина D и препаратов кальция. Весьма полезно помнить о том, что бисфосфонаты могут предотвратить раннюю потерю костной ткани. Алендронат, ризедронат и золедроновая кислота предотвращают потери и восполняют минеральную плотность костей при терапии глюкокортикоидами примерно в 2 раза эффективнее, чем витамин D и кальций.
Еще более действенным методом лечением остеопороза, вызванного приемом кортикостероидных препаратов, представляется терапия анаболическими средствами или такими лекарствами, как терипаратид (Teriparatide — рекомбинантный человеческий паратиреоидный гормон), который эффективнее, чем алендронат увеличивает показатели минеральной плотности костной ткани и снижает степень риска возникновения переломов тел позвонков.
- необходимость физической активности и тренировки костно-мышечной системы;
- обеспечение поступления в организм необходимых количеств кальция и витамина D;
- выявление и лечение сахарного диабета, возникшего на почве приема глюкокортикоидов;
- выявление и лечение гипогонадизма. Назначение тестостерона мужчинам, уровень тестостерона сыворотки которых понижен вследствие приема кортикостероидов, может увеличить минеральную плотность костей позвоночника в поясничном отделе на 5% за год.
- раннее назначение современных азотсодержащих бисфосфонатов (алендронат 70 мГ 1 раз в неделю или ризедронат 35 мГ 1 раз в неделю).
Больным, у которых есть проблемы со всасываемостью препаратов в кишечнике (болезнь Крона, состояние после операции трансплантации, и т. д. ), надо назначать азотсодержащие бисфосфонаты парентерально (золендроновая кислота, внутривенно 5 мГ ежегодно).
Перед началом лечения рекомендуется определение значений минеральной плотности костной ткани для определения самой общей стратегии:
- если значение Т-критерия больше -1.0 (нормальная плотность костной ткани) и нет дополнительных факторов риска, то назначается диета, богатая кальцием, витамин D, физические нагрузки. Двойная энергетическая рентгеновская абсорбциометрия (ДЭРА) — 1 раз в 6 мес.;
- если значение Т-критерия меньше -1.0 (остеопения или остеопороз), то к перечисленному выше добавляется прием бисфосфонатов.
(создана: 2011-03-18 19:47:22, дополнена: 2013-11-27 23:13:28)
Остеопороз и остеонекроз, связанные с приемом глюкокортикоидов-обзор: клиника, факторы риска, патогенез, лечение, рекомендации специалиста.
Глюкокортикоидный остеопороз – одна из наиболее распространенных форм вторичного остеопороза. Глюкокортикоидные препараты применяются для лечения заболеваний бронхо-легочной, эндокринной систем, ревматических, кожных, онкологических и других болезней. Дли

Безболезненная, уникальная методика доктора Бобыря
Дешевле, чем мануальная терапия
Мягко, приятно, нас не боятся дети
Только с 20 по 30 июня! Записывайтесь сейчас!
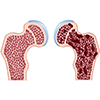
Наиболее высокий показатель потери костной массы отмечается в первый год терапии глюкокортикоидными средствами. При этом в процесс вымывания кальция вовлекаются как трабекулярные костные ткани, так и кортикальные, а переломы чаще всего локализируются в костях предплечий, ребер, трубчатых структурах, тазобедренном сочленении и позвонках. Единичные переломы тел позвонков проходят практически бессимптомно, и обращение пациентов в центр лечение остеопороза происходит уже на достаточно запущенных стадиях болезни.
Негативное влияние на кости оказывают даже минимальные дозы глюкокортикостероидов, поэтому они должны назначаться в комплексе с препаратами кальция, витамином D, бисфосфонатами и пр.
Глюкокортикоиды – стероидные гормоны человеческого организма, которые продуцируются корой надпочечников. Как лекарственные препараты они стали применяться во второй половине прошлого века после удачного выделения и производства их синтетических аналогов.
Используются эти стероиды не только в терапии больных с недостаточностью надпочечников. Благодаря широкому спектру действия они обладают противовоспалительными, противоаллергическими, противошоковыми, антидепрессивными свойствами, подстегивают иммунитет, улучшают обменные процессы (глюкозы и аминокислот в печени). Широко применяются для лечения системных ревматических болезней (ревматоидный артрит, красная волчанка, спондилоартрит), что позволяет существенно улучшать качество жизни пациентов и значительно повышает ее продолжительность.
Глюкокортикоиды напрямую воздействуют на клетки костных структур, усиливая костную резорбцию (разрушение) и подавляя костеобразование, а также ослабляют синтез коллагена, который образует матрикс кости. По этой причине перед проведением глюкокортикоидной терапии лечащий врач обязательно назначает пациенту консультацию остеопата, проводит профилактику остеопороза и диагностирует вероятность появления костных переломов.
Еще одной причиной стремительного развития глюкокортикоидного остеопороза является угнетение описываемыми веществами секреции половых гормонов, имеющих немаловажное значение в процессах костеобразования. У пациентов мужского пола происходит снижение показателей содержания тестостерона (у женщин – эстрогена) в сыворотке крови, пропорционально зависимое от назначаемой дозировки глюкокортикоидов.
Достаточно неблагоприятное воздействие оказывают препараты и на клеточные структуры мышечных тканей, а также проводимость нервных импульсов через мышечные волокна. В результате повышается вероятность развития патологической мышечной слабости, последующего лечения заболеваний опорно-двигательного аппарата, нарушения координации движений, что может привести к нежелательным переломам. При этом статистика отмечает, что, при одинаковых показателях минеральной плотности костных тканей, риск переломов у пациентов, страдающих глюкокортикоидным остеопорозом, намного выше, чем например, при постменопаузальном у женщин.
Список основных глюкокортикоидов: дексаметазон, гидрокортизон, кеналог, метипред, преднизолон, фторокорт, беконазе.
Для всех пациентов, принимающих глюкокортикоидные препараты, должны быть оценены факторы риска развития остеопороза, возможность падений и получения неожиданных переломов.
Показаниями к назначению препаратов для профилактики остеопороза являются:
- возраст пациента (старше 70 лет, женщины в постменопаузальный период и старше);
- планируемый срок проведения терапии глюкокортикоидами более трех месяцев;
- дозировки препарата от 2,5 до 7,5 мг.
Всем категориям группы риска рекомендуется сделать денситометрию (исследование, определяющее коэффициент минеральной плотности кости).
При отсутствии возможности осуществления денситометрической диагностики расчет вероятности переломов проводится с помощью компьютерного метода FRAX (с учетом поправочных коэффициентов и доз принимаемых глюкокортикоидных препаратов в перерасчете на преднизолон).
Программные модели разрабатываются отдельно для каждой страны на основе эпидемиологической десятилетней статистики переломов и средней продолжительности жизни в данной стране. Коэффициент величины абсолютного риска переломов рассчитывается с учетом возраста пациента, пола, индекса массы тела, генетических наследственных факторов, вредных привычек (количества потребляемого алкоголя в сутки), наличия ревматоидного артрита и других хронических болезней.
Лечащему врачу пациента рекомендуется:
- постепенно снижать суточную дозу препаратов вплоть до минимума и последующей полной отмены;
- при необходимости назначить лекарственные препараты кальция и витамина D.
Общие рекомендации пациентам, принимающим пероральные глюкокортикоиды:
- рациональное сбалансированное питание с достаточным потреблением белка, повышенным потреблением кисломолочных продуктов и продуктов, содержащих большое количество кальция и витамина D;
- отказ от истощающих диет и поддержание нормального индекса массы тела;
- адекватные регулярные физические нагрузки, занятия спортом, соразмерные с общим состоянием организма;
- отказ от табакокурения и ограничение потребления алкогольных напитков;
- предпринять все меры для снижения риска падения и получения переломов.
Последний пункт особенно важен, хотя пациенты и не всегда уделяют ему должное внимание. Сюда входит:
- переоценка и изменение домашней обстановки;
- коррекция зрения при необходимости;
- лечение нарушений осанки и выработка правильного стереотипа движений;
- ношение удобной обуви;
- использование поддерживающих средств, например, трости;
- лечение сопутствующих и хронических болезней;
- выполнение физических упражнений на тренировку координации движений и поддержания равновесия и пр.
Профилактика глюкокортикоидного остеопороза в большинстве пунктов перекликается с общими рекомендациями по приему стероидных препаратов. При этом возраст и пол пациента не играют особой роли, а длительная терапия (более трех месяцев) системными глюкокортикоидными веществами автоматически переносит их в повышенную зону риска остеопоротических переломов.
Лечение остеопороза вторичной этиологии заключается в терапии бисфосфонатами, природным кальцитонином, паратиреоидными гормонами, активными метаболитами витамина D (альфакальцидол, кальцитриол). Однако проведенные клинические исследования не доказали эффективность перечисленных средств, так как в качестве первичной цели бралось не снижение риска переломов, а повышение уровня коэффициента минеральной плотности костных тканей.
Статистика подтверждает резкое увеличение риска остеопоротических переломов в первые месяцы лечения глюкокортикоидами и такое же резкое снижение сразу после прекращения приема препаратов. Таким образом, потеря костной массы и нарушение архитектоники в данном случае – процессы вполне обратимые. Риск перелома значительно возрастает и при коротких, но частых курсах употребления системных стероидных веществ. Более безопасными считаются ингаляционные формы лекарств.
При этом клинические исследования установили, что нет минимальных безопасных доз глюкокортикоидных препаратов, а ежедневное употребление 10 мг преднизолона (или его эквивалента) увеличивает риск переломов шейки бедра в семь раз, а тел позвонков в 17 раз.
Лечение глюкокортикоидного остеопороза должно проводиться с обязательной периодической денситометрией костей, цена на которую достаточно велика, либо с ежегодными рентгенографическими исследованиями позвоночного столба в двух проекциях для исключения компрессионных переломов тел позвонков.
Остеопороз – это прогрессирующее системное заболевание, при котором поражается скелет человека, снижается плотность и нарушается структура костной ткани.
При остеопорозе нарушается сложная костная архитектура, кость становится рыхлой и подвержена переломам даже при незначительных нагрузках.
Существуют следующие разновидности остеопороза:
- Постменопаузный остеопороз – остеопороз, связанный со снижением продукции женских половых гормонов.
- Сенильный (старческий) остеопороз – остеопороз, связанный с общим старением и изнашиванием организма, уменьшением массы и прочности скелета после 65 лет.
- Кортикостероидный остеопороз (наиболее распространненный среди вторичного остеопороза) – возникает при длительном применении гормонов (глюкокортикоидов).
- Вторичный остеопороз - возникает как осложнение при сахарном диабете, онкологических заболеваниях, хронической почечной недостатачности, заболеваниях легких, гипертиреозе, гипотиреозе, гиперпаратиреозе, недостатке кальция, ревматоидном артрите, болезни Бехтерева, хроническом гепатите, болезни Крона.

Причины остеопороза
В развитии остеопороза играет роль нарушение равновесия в ремодулировании костной ткани. В процессе постоянного обновления костной ткани участвуют клетки – остеокласты и остеобласты. Один остеокласт разрушает столько костной массы, сколько формирует 100 остеобластов. Для заполнения (минерализации) костных лакун, вызванных остеокластами за 10 суток остеобластам требуется 80 суток. При повышении активности остеокластов (по разным причинам) разрушение костной ткани происходит быстрее, чем ее формирование. Истончаются и перфорируются трабекулярные пластинки, происходит деструкция горизонтальных связей, увеличивается ломкость кости, хрупкость – что грозит переломами костей.
В норме пик набора костной массы приходится на 25 – 30 лет, формирование кости преобладает над резорбцией. В 30 – 50 лет формирование и резорбция происходит примерно одинаковыми темпами. С возрастом ускоряются процессы резорбции костной ткани. Ежегодная потеря костной массы до 50 лет – 0,5 – 1%, в первый год после менопаузы – 10%, далее 2 – 5%.
Факторы риска развития остеопороза:
- женский пол,
- семейные случаи остеопороза,
- пожилой возраст (после 65 лет),
- нарушение менструального цикла,
- малоподвижный образ жизни,
- применение кортикостероидных гормонов, антиконвульсантов, гепарина, тироксина, антацидных средств, содержащих алюминий,
- низкий рост,
- тонкие кости,
- низкий вес (менее 57 кг).
Модифицируемые факторы риска:
- курение,
- злоупотребление алкоголем,
- злоупотребление кофеином,
- малоподвижный образ жизни,
- малое употребление молочных продуктов,
- недостаточное употребление кальция,
- дефицит витамина Д3.
Симптомы остеопороза
Опасность клинической картины связана с бессимптомным или мало симптомным началом остеопороза,маскирующимся под остеохондроз позвоночника и артрозы суставов. Заболевание часто диагностируется уже при наличии перелома. А переломы могут возникать при минимальной травме, поднятии тяжести.
Заметить заболевание на ранней стадии достаточно сложно, хотя существует несколько признаков. Например,изменения в осанке, боли в костях при изменении погоды, разрушение зубов. Наиболее чувствительны к заболеванию позвоночник, шейка бедра, кости рук и запястье. Первыми симптомами остеопороза могут быть боли в поясничном и грудном отделах позвоночника при длительной статической нагрузке (например, работа хиуррга или парикмахера), изменение осанки ("сгорбливание"), уменьшение роста (за счет уменьшения высоты позвонков).

Диагностика остеопороза:
- рентгенография костей, позвоночника
- остеоденситометрия – двухэнергетическая рентгеновская денситометрия (DEXA),
- количественная компьютерная томография,
- ультразвуковая денситометрия.
Стандартная рентгенография для точной диагностики не информативна, начальные формы и остеопению обнаружить не удастся. Потеря костной массы в размере до 25 – 30% на рентгенограммах не видна.
Стандарт диагностики – DEXA. Костная денситометрия – количественная неинвазивная оценка костной массы.
Измеряется костная масса и минеральная плотность кости. Показатель Z разница между плотностью костной ткани у пациента и теоретической плотностью костной массы у здорового человека такого же возраста. Показатель Т – разница между плотностью костной ткани у пациента и средней величиной показателей у здоровых лиц в возрасте 25-30 лет.
Согласно рекомендациям ВОЗ диагностика проводится на основании показателя Т.
- Норма – Т минус 1 (-1).
- Остеопения – Т между минус 1 и минус 2,5 (-1 и -2,5).
- Остеопороз – Т менее минус 2,5 (-2,5).
- Установленный остеопороз - Т менее минус 2,5 с наличием нетравматических переломов.
Остеопорозом костей чаще всего страдают люди пожилого возраста. По статистике, им болеет 50-85% женщин старше 65 лет и почти 100% лиц в возрасте более 85 лет. Заболевание чаще развивается у людей, ведущих малоподвижный образ жизни. Среди лиц, занятых физическим трудом, его выявляют гораздо реже.
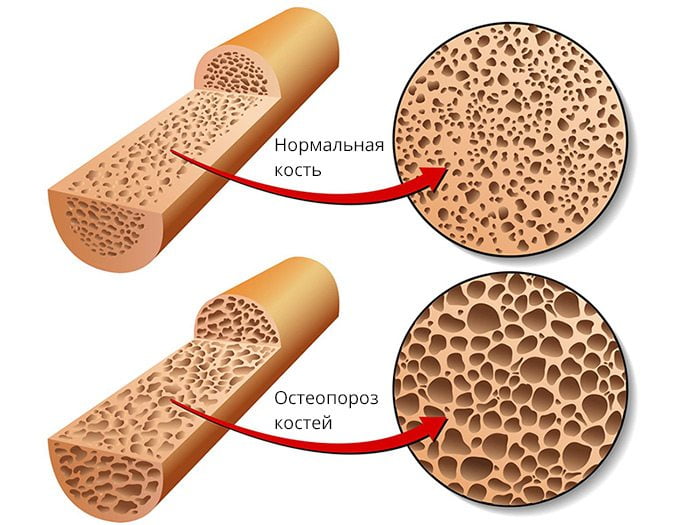
Основная причина остеопороза – это нарушение ремоделирования костной ткани. В норме ее структура поддерживается благодаря согласованной работе остеобластов и остеокластов. Первые отвечают за минерализацию губчатого вещества костей, вторые – за его разрушение. При нормальном соотношении этих клеток у человека происходит полноценное обновление костной ткани. При повышении активности остеокластов кости начинают быстро терять минеральную плотность (МПК).
В определенных условиях один остеокласт способен разрушить количество костной ткани, синтезированное 100 остеобластов. Для реминерализации лакун, сформированных остеокластами за 10 дней, остеобластам потребуется 2,5-3 месяца.
Механизм развития остеопороза
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Кости нашего тела сформированы двумя типами костной ткани: компактной и губчатой. Первая состоит из параллельно расположенных пластинок и имеет однородную структуру. Она очень крепкая и покрывает кости снаружи.
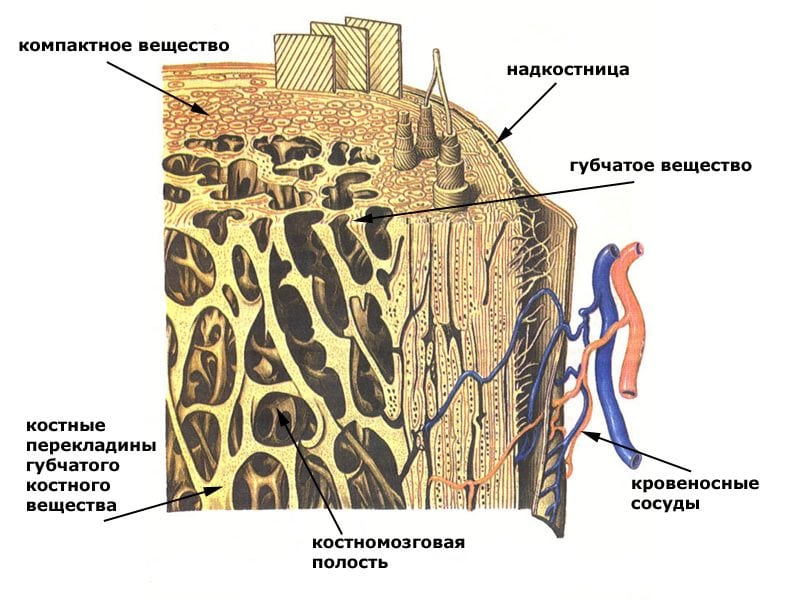
Компактный слой намного толще в средних частях длинных трубчатых костей (бедренная, плечевая, больше- и малоберцовая, лучевая, локтевая). Этим объясняется низкая частота остеопоротических переломов в области их диафизов.
Головки крупных, все плоские и короткие кости покрыты очень тонким слоем компактного вещества, под которым находится много губчатой ткани. Последняя состоит из пластинок, расположенных под углом друг к другу, имеет пористую структуру. Именно она с особой легкостью теряет МПК.
При остеопорозе костные пластинки становятся тоньше или даже гибнут. В результате слой компактного вещества истончается, а губчатое вещество разжижается и теряет плотность. Кости становятся очень хрупкими, из-за чего с легкостью ломаются.
Виды остеопороза
Врачи относят остеопороз к мультифакториальным заболеваниям. Это значит, что патология развивается под действием множества провоцирующих факторов. Медикам удалось выявить основные причины, вызывающие прогрессирующее снижение плотности костной ткани.
Виды остеопороза в зависимости от механизма развития:
Болезнь может развиваться из-за одновременного ускорения резорбции костной ткани и нехватки минералов в организме. С возрастом и в период менопаузы резорбтивные процессы заметно ускоряются.
Лица старше 50 лет в год теряют 0,5-1% костной ткани. У женщин в первый год после менопаузы потеря составляет 10%, а дальнейшем – 2-5%.
Возникает вследствие естественного старения организма. Развитию патологии способствует низкая двигательная активность людей в пожилом возрасте. Ранее считалось, что к старческому остеопорозу приводит декальцинация костей. Однако в ходе научных исследований выяснилось, что заболевание развивается из-за остеокластической резорбции, вызванной гиподинамией. У человека истончаются трабекулы и кортикальный слой, а костная ткань замещается жировой.
Все кости человеческого скелета нуждаются в постоянной нагрузке. Она необходима для поддержания их нормальной структуры и предупреждения костной резорбции.
Развивается на фоне гормональной перестройки, возникающей у женщин в период климакса. Она приводит к повышенной потере кальция организмом и сбоям в ремоделировании костной ткани. Все это ведет к развитию остеопороза и патологическим переломам в будущем.
Им страдают люди, вынужденные длительное время принимать стероидные гормоны. Кортикостероиды угнетают образование костной ткани путем нарушения дифференциации остеобластов, негативно влияют на кости многими другими путями.
Основные механизмы действия стероидов:
- угнетение функциональной активности остеобластов и стимуляция их апоптоза;
- повышение активности остеокластов;
- торможение абсорбции кальция в кишечнике, стимуляция его выведения с мочой;
- влияние на уровни гормонов, регулирующих ремоделирование костей (кальцитонин, паратгормон);
- формирование мелких участков асептического некроза в костях.
В ряде случаев лечение кортикостероидами не выступает первопричиной остеопороза. Патология нередко развивается на фоне заболеваний, требующих назначения стероидов (коллагенозы, бронхиальная астма, болезнь Крона и т. д.). Прием лекарств в этом случае лишь дополнительно способствует разрушению костей.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
У людей, злоупотребляющих алкоголем, нарушается физиологическая регенерация и МПК. Причина – усиленное выведение кальция, нарушение обмена витамина D. У многих больных выявляют повышение уровня интерлейкина-6 и антител к собственным тканям. Эти вещества повышают функциональную активность остеокластов, запускают процессы активной резорбции.
Симптомы заболевания

Вначале болезнь проявляется только повышенной утомляемостью и снижением работоспособности. Люди не обращают внимание на эти симптомы или не придают им значения. На начальных стадиях боли при остеопорозе возникают у небольшого количества больных. Они неспецифические, из-за чего их можно спутать с проявлениями артроза, остеохондроза или других заболеваний скелета.
Первым признаком болезни нередко бывает острый болевой синдром, связанный с переломом позвонка или длинной трубчатой кости.
Особенности болей в костях при остеопорозе:
- обычно локализуются в области поясницы и между лопатками;
- имеют эпизодический характер, возникают после поднятия тяжестей или неловких движений;
- усиливаются после длительной ходьбы, тяжелой работы или пребывания в вынужденном положении;
- могут локализоваться по ходу длинных трубчатых костей, в области суставов и мягких тканей;
- способны реагировать на изменение погоды, массаж, переутомление и даже негативные эмоции.
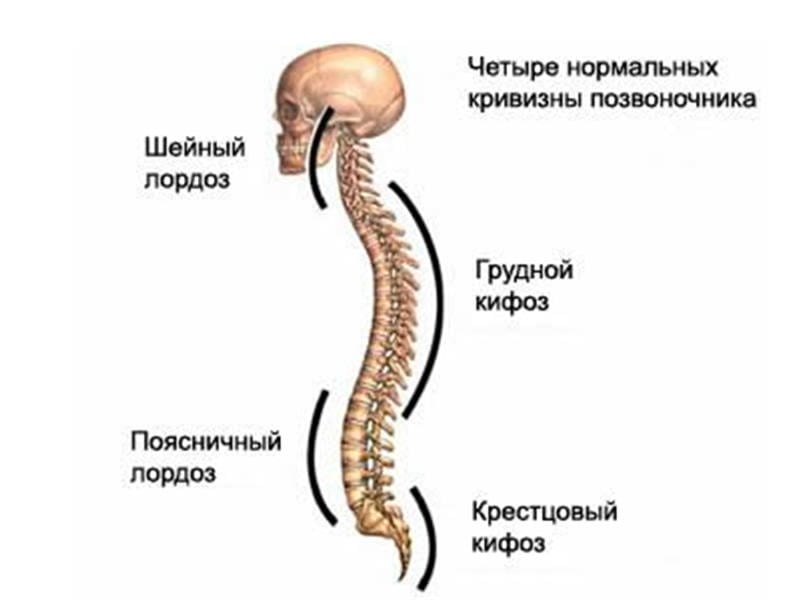
Ярко выраженный болевой синдром обычно появляется у людей, страдающих остеопорозом более 5-10 лет. Вместе с ним у больных возникает выраженная деформация позвоночника. На поздних стадиях усиление грудного кифоза и поясничного лордоза можно заметить даже невооруженным взглядом.
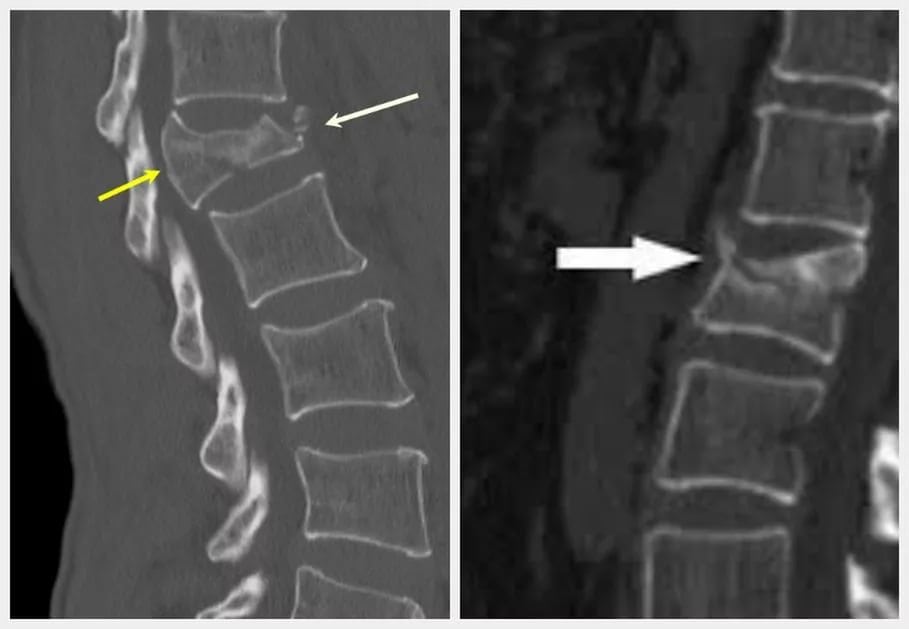
Как проверить состояние костей на остеопороз
Для диагностики заболевания необходимо измерение минеральной плотности костной ткани. В медицине это исследование называют денситометрией. Его могут проводить с помощью ультразвука, рентгенографии или компьютерной томографии. Исследование выполняют в амбулаторных условиях, а вся процедура занимает 10-20 минут. В среднем денситометрия стоит около 4000 рублей.
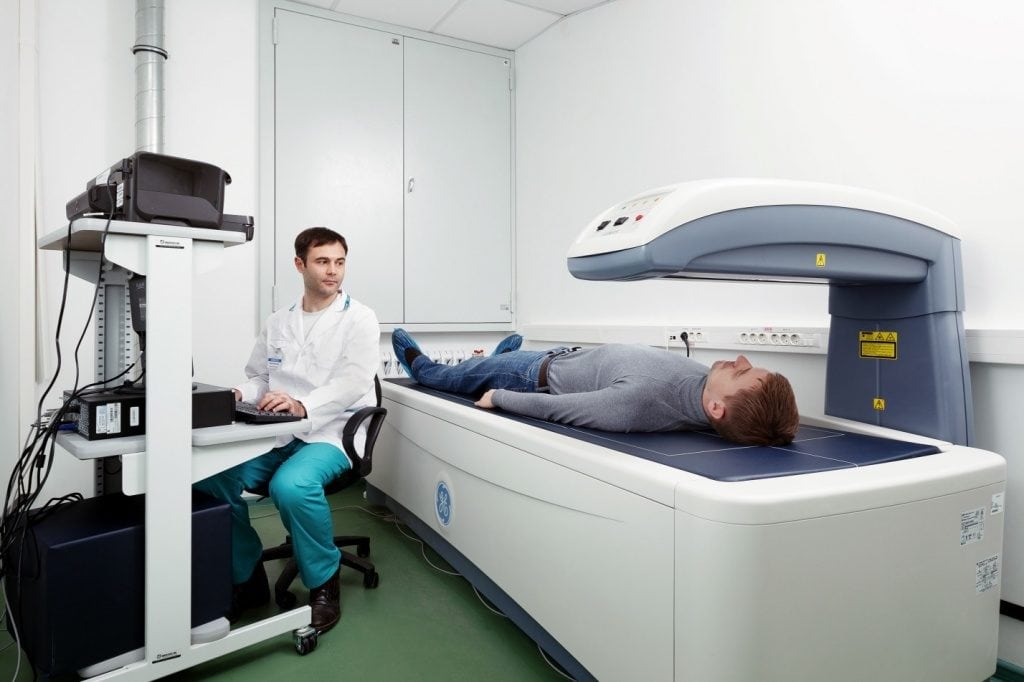
На поздних стадиях остеопороз диагностируется с помощью обычной рентгенографии. Опытный ортопед может легко обнаружить характерные для болезни изменения на рентгенограммах. К сожалению, такое обследование малоинформативно при начальных изменениях в костях.
Лицам старше 50 лет врачи советуют проверять кости на остеопороз хотя бы 1 раз в два года. Это поможет оценить динамику изменения МПК и вовремя диагностировать заболевание.
Факторы риска остеопоротических переломов
Прочность костной ткани – это главный показатель, предопределяющий появление переломов. Риск напрямую зависит от МПК в области позвоночника и шейки бедра. Чем ниже минеральная плотность, тем меньшей травмирующей силы достаточно для нарушения целостности кости.
Основные факторы риска:
- Костные. К ним относятся уменьшение МПК, снижение костной массы, нарушение сцепленности трабекул и наличие микротравматических повреждений.
- Внекостные. Склонность к падениям, вызванная возрастной дискоординацией, проблемами со зрением, заболеваниями сердечно-сосудистой или опорно-двигательной системы.
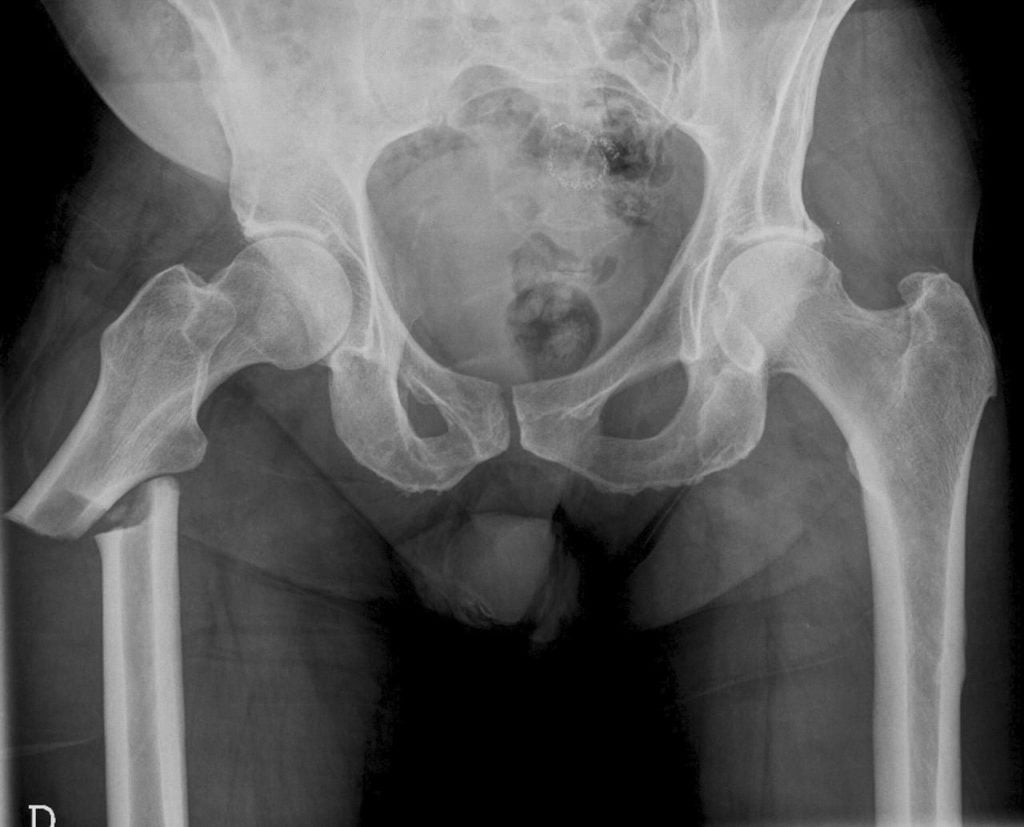
У пожилых людей падения с высоты роста в 87% случаев приводят к переломам проксимального отдела бедра. Также бытовые травмы могут вызывать повреждения позвонков, дистальной трети предплечья и пятки.
Раннее выявление снижения МПК позволяет своевременно начать профилактику остеопороза. Регулярный прием нужных лекарств помогает замедлить развитие остеопороза и избежать многих неприятностей.
Препараты для лечения остеопороза
Лечения заболевания включает патогенетическую и симптоматическую терапию. Первая направлена на повышение МПК и профилактику переломов, вторая – на устранение болевого синдрома, улучшение самочувствие больного. Патогенетическое лечение наиболее эффективно при остеопорозе 1-2 степени.
Немедикаментозные методы лечения
Специалисты советуют обязательно включать в схему терапии физические упражнения и ходьбу. Они улучшают гибкость позвоночника и координацию движений, повышают мышечную силу и выносливость. Доказано, что регулярные силовые нагрузки облегчают боль в спине, уменьшают потребность в анальгетиках. А улучшение координации помогает предупредить спонтанные падения и избежать переломов.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


