Что такое красная лихорадка у ребенка

Повышение температуры тела при лихорадке достаточно часто остается первым и единственным признаком какого-либо заболевания. Наиболее частая причина обращений к врачу-педиатру – лихорадка у ребенка. Использование препаратов группы нестероидных противовоспалительных средств при лихорадке имеет симптоматическое значение.


Что же такое лихорадка?
Лихорадка - это неспецифический типовой патологический процесс, который характеризуется временным повышением температуры тела за счет динамической перестройки системы терморегуляции под действием веществ, вызывающих повышение температуры.
Однако, лихорадка может становится причиной развития угрожающих патологических состояний, особенно у детей.
Причины, вызывающие лихорадку
Рассмотрим причины, вызывающие лихорадку. Безусловно на первом месте находятся:
- Инфекционные возбудители: бактериальные (включая микоплазменные и хламидийные возбудители), вирусные, грибковые, паразитарные.
- Поствакцинальные реакции выделены отдельной причиной лихорадки.
- Неинфекционная лихорадка наблюдается при наличии некротизированных тканей (например, при инфаркте миокарда и других органов), очагов асептического воспаления (при панкреатите, подагре, тромбофлебите и других заболеваниях), аллергических заболеваниях (поллинозы, сывороточная болезнь и др.), внутренних кровоизлияниях, усиленном гемолизе эритроцитов, развитии злокачественных опухолей, асептической травме тканей (после хирургических операций), после гемотрансфузий, парентерального введения вакцин, сывороток и других белоксодержащих жидкостей.
Исходя из выше написанного, можно сделать вывод: лихорадка полиэтиологична, т.е. вызывается многими причинами.
В процессе возникновения и развития лихорадки основная роль отводится пирогенным веществам. Они подразделяются на первичные и вторичные. Первичный пироген – это главный этиологический фактор для развития лихорадки, вторичный – это основное звено патогенеза лихорадки.
Механизм повышения температуры
Дальнейшего повышения ее не происходит вследствие того, что устанавливается равновесие между процессами теплообразования и теплоотдачи. Однако ж это равновесие осуществляется на более высоком, чем в норме, уровне.
Какие классификации используют при характеристике лихорадки?
По степени подъема температуры различают:
- лихорадку субфебрильную (37,1–37,9°С),
- умеренную (38–39,5°С), высокую (39,6– 40,9°С);
- гиперпиретическую (41°С и выше).
Чем опасна лихорадка у детей
Отрицательное воздействие лихорадки на организм выявляется главным образом при резко выраженном и длительном повышении температуры тела: нарушение функции сердца (острая недостаточность кровообращения), развитие коллапса при критическом снижении температуры тела, подавление иммунных реакций, возникновение судорожного синдрома у детей, развитие отека мозга.
С учетом двойственного характера действия лихорадки на организм вопрос о применении жаропонижающих средств решается неоднозначно. Кроме ранее упомянутых данных о положительной роли лихорадки следует учитывать и то обстоятельство, что ее искусственное подавление может затруднять диагностику и прогнозирование тяжести заболевания.
Рекомендации по назначению НПВС у детей
Существуют четкие рекомендации по назначению НПВС при лихорадке у детей:
В настоящий момент на отечественном рынке существует только два препарата (парацетамол и ибупрофен) для применения у детей с раннего возраста для лечения лихорадки, воспаления и боли.
Эксперты Всемирной организации здравоохранения не рекомендуют применение ацетилсалициловой кислоты (АСК) как жаропонижающего средства у детей до 12 лет; приказом Фармкомитета РФ от 25.03.1999 назначение АСК при острых вирусных инфекциях разрешено только с 15-летнего возраста.
- парацетамол или ибупрофен применяют внутрь,
- при тяжелом состоянии ребенка и невозможности применения внутрь препаратов (при обеспечении венозного доступа) внутривенно медленно вводят раствор парацетамола из расчета разовой инфузии
- для детей от 1 года и старше по 15 мг/кг и 2%-ный раствор папаверина, детям до 1 года – 0,1–0,2 мл, старше года – 0,1–0,2 мл на год или раствора дротаверина в дозе 0,1 мл на год жизни.
- в российских рекомендациях упоминается о возможности внутримышечного введения 50%-ного раствора метамизола натрия из расчета 0,1 мл на год жизни. Регуляторное агентство по лекарственным препаратам и здравоохранению Англии не рекомендует использовать у детей данный препарат.
Какие соблюдать правила при назначении НПВС детям
- НПВС с жаропонижающей целью не должны назначаться регулярно – курсовым приемом.
- Применение может быть от 1 до 3–4 раз в сутки в зависимости от уровня температуры, поскольку данные препараты резко меняют температурную кривую и затрудняют диагностику основного заболевания.
- Очередную дозу препарата следует назначать только после того, как температура тела ребенка вновь возрастает до критически высоких уровней, описанных ранее.
- Жаропонижающие следует назначать детям, получающим антибактериальные средства, только при возникновении критериев назначения НПВС, поскольку они затрудняют оценку эффективности антибактериальной терапии.
- Безусловно, главным принципом терапии служит этиотропное лечение основного заболевания, а терапия лихорадки НПВС носит симптоматический характер.
Таким образом, лихорадка – это защитно-приспособительная реакция организма, возникающая в ответ на воздействие патогенных раздражителей и характеризующаяся перестройкой процессов терморегуляции, приводящих к повышению температуры тела и стимулирующих естественную реактивность организма.
Биологическое значение лихорадки заключается прежде всего в повышении иммунологической защиты. Назначение жаропонижающих препаратов снимает отрицательное воздействие лихорадки на организм, главным образом при резко выраженном и длительном повышении температуры тела или при наличии отягощающих состояний у ребенка.

ОРВИ: причины, симптомы, лечение, рекомендации для пациентов
ОРВИ (острая респираторная вирусная инфекция) – наиболее часто встречающееся заболевание у детей
Лихорадкой называют защитную реакцию организма в ответ на воздействие патогенных раздражителей. Ее задача – стимуляция иммунитета для борьбы с бактериями и вирусами. Повышение температуры считается показателем того, что организм пытается сам победить недуг. Лихорадка может быть красной и белой. Отличие заключается в симптомах и правилах оказания первой помощи. Любое повышение температуры - это плохо, но лихорадка белая у детей очень опасна и требует особого внимания родителей, когда их ребенок заболел.

Почему температура тела повышается?
Температура тела повышается в тех случаях, когда в организм попадает болезнетворная бактерия или вирус. Лихорадка позволяет стимулировать все защитные силы детского организма, тем самым ускоряя процесс выздоровления.
- травма, отек, кровоизлияние;
- проблемы психологического характера (невроз, эмоциональное перенапряжение и т. д.);
- прием лекарственных препаратов;
- болевой синдром любого генеза;
- сбой в эндокринной системе;
- аллергическая реакция;
- мочекаменная болезнь (конкременты, которые выходят по мочевыводящим путям, травмируют слизистую, вследствие чего температуру тела повышается).
Вышеперечисленные факторы, которые могут спровоцировать лихорадку, считаются основными. Но существуют и другие.
Как определить белую лихорадку?
Красная и белая лихорадка у детей протекают по-разному, естественно, разными будут и симптомы. Но, как уже говорилось выше, последний вид считается более опасным для детского организма. Поэтому так важно уметь определить, какое именно состояние наблюдается в данный момент у малыша. Ведь от этого зависит, какой способ борьбы следует выбирать.
Если у ребенка кожа розовая и влажная, а тело горячее, то в этом случае можно говорить о красной лихорадке. Конечности будут теплыми – на это стоит обратить особое внимание. Наблюдаются учащенные дыхание и пульс.
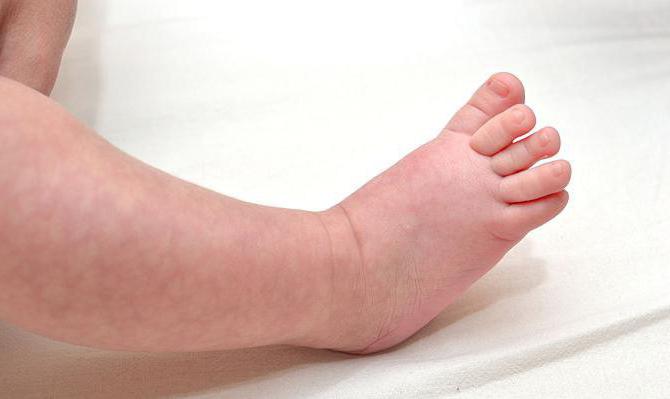
Губы становятся синими, посинение можно наблюдать и в ногтевых ложах. Холодные конечности, когда все тело разгоряченное – это главный признак белой лихорадки. Если надавить на кожу, то на теле остается белое пятно, которое долгое время не проходит.
При белой лихорадке разница между ректальной и подмышечной температурой составляет 1° C и больше.
Опасные симптомы!
Такой вид лихорадки может проявлять себя очень опасными симптомами, о которых должен быть осведомлен каждый родитель. Речь идет о судорогах. Если вовремя не среагировать на состояние ребенка, не сбить температуру, то возникновение судорог в большинстве случаев неизбежно.
Ребенок меняется в поведении. Он вялый, ничего не хочет, отказывается от еды. На фоне судорожного состояния малыш может начать бредить.
Когда сбивать температуру?
Многие родители, обнаружив у своего чада малейшее повышение температуры тела, начинают паниковать, доставать всевозможные жаропонижающие средства и давать их своему ребенку. Но когда это делать обязательно, а когда нет?

Общее правило: детям нужно сбивать температуру только в тех случаях, когда градусник показывает 38,5 °C и более. Но разве это касается каждого ребенка и каждого случая? Ответ – нет! Лихорадка белая у детей требует немедленного вмешательства, даже если температура тела не достигла отметки 38,5 °C. Особенно это касается:
- новорожденных, не достигших трехмесячного возраста;
- детей, у которых ранее наблюдалось судорожное состояние;
- детей с нарушениями ЦНС;
- пациентов, которые имеют хронические заболевания сердечной мышцы или легких;
- тех, у кого есть проблемы с метаболизмом.
Действия родителей при белой лихорадке
Каждый должен знать, что делать, если имеет место белая лихорадка у детей. Неотложная помощь заключается в следующем:
- вызвать "скорую" – первое, что нужно сделать, если возникли симптомы белой лихорадки;
- приложить к конечностям сухое тепло (это может быть грелка или бутылка с теплой водой);
- укрыть ребенка, если он отказывается одеться (но не переусердствовать, главное - чтобы тело было в тепле, а не еще больше грелось);
- давать пить больше теплого чая, компота или воды;
- запрещается обтирать ребенка спиртовыми и уксусными растворами, т. к. это может привести к спазму.

Лекарственные средства
Что из лекарственных средств можно использовать, если возникла белая лихорадка у детей? Лечение заключается в применении таких препаратов:
- "Парацетамол". Рекомендуется применять не больше 3–4 раз в сутки. Общий курс лечение составляет 3 дня.
- "Ибупрофен". Частота приема – каждые 8 часов.
- "Но-шпа". Лекарственное средство, которое помогает убрать спазм сосудов, что очень важно при таком состоянии.
- Группа фенотиазинов. Сюда относятся лекарства "Пропазин", "Пипольфен", "Дипразин". Дозировку должен назначать только доктор.
- Ректальные свечи с анальгином и димедролом, например, "Анальдим".
Если была вызвана бригада скорой помощи, то, как правило, ребенку будет сделан укол на основе одного из следующих средств "Анальгин", "Но-шпа", "Димедрол". Дозировка зависит от возраста ребенка.
Перед применением каждого препарата нужно детально ознакомиться с прилагаемой к нему инструкцией.

В чем опасность?
Повышение температуры тела до высоких показателей иногда становится причиной опасных последствий. Внутренние органы очень сильно перегреваются, страдает мозг. Поэтому так важно сбивать температуру детям.
Чем опасна белая лихорадка у ребенка? Главная опасность заключается в развитии фебрильных судорог. Происходит это в 3 % всех случаев. Судороги неблагоприятно влияют на ЦНС и ее развитие.
Обезвоживание – еще один фактор, на который стоит обратить внимание. При любом повышении температуры тела нужно давать ребенку пить, чтобы не допустить обезвоживания организма.

Нельзя!
При белой лихорадке запрещается:
- укутывать ребенка в теплое одеяло, надевать теплую одежду;
- чрезмерно увлажнять воздух в помещении;
- протирать тело уксусными и спиртовыми растворами (грозит развитием опасных последствий);
- помещать ребенка в ванну с прохладной водой;
- заниматься самолечением в случае, если состояние ребенка критичное;
- пренебрегать медицинской помощью.
Теперь вам известно, как сбить температуру при белой лихорадке ребенку. Важно учитывать все нюансы помощи, ведь если что-то сделать не так или вопреки правилам, то нанесенный вред детскому организму может быть непоправимым. Лучше сразу вызвать "скорую помощь". Доктор сделает укол ребенку и даст рекомендации насчет дальнейших действий.
Практически любое заболевание у ребенка сопровождается повышением температуры тела. Это специфическая реакция организма на изменения внутренней среды под воздействием различных факторов, к которым относятся инфекционные агенты. Также гипертермию может провоцировать ряд незаразных заболеваний.
Даже незначительное повышение температуры тела у ребенка должно насторожить родителей. В этот момент нужно внимательно прислушаться к организму, чтобы понять, где произошел сбой его в работе, и какому органу нужна помощь.
Понятие лихорадки и ее опасность для организма ребенка
Организм ребенка – это сложная система, где каждый орган и система органов (кровеносная, лимфатическая, нервная) работают сообща, поддерживая тем самым жизнь маленького человечка. Вместе они реагируют на различные вредные раздражители. К таким специфическим реакциям относится и лихорадка. Гипертермия характеризуется перестроением системы теплорегуляции, что приводит к повышению температуры. Таким образом организм реагирует на патогенные факторы как внешнего, так и внутреннего происхождения.
Лихорадка стимулирует иммунный ответ и помогает бороться с болезнетворными агентами. Повышенная температура может быть следствием инфекционных, соматических недугов, болезней крови. Также лихорадка нередко может быть вызвана психологическими расстройствами. Гипертермия провоцирует выработку интерферона, стимулирует фагоцитоз чужеродного материала и образование специфических антител.
Несмотря на пользу повышенной температуры, она может стать причиной многих осложнений, в том числе угрожающих жизни состояний, особенно на фоне нарушений работы сердца и органов дыхания.
Опасные осложнения гипертермии:
- гипоксия – результат повышения частоты дыхания в 2-3 раза и снижение его глубины;
- нарушение в работе сердца – проявляется в результате повышения частоты сердечных сокращений, увеличения потребления кислорода клетками сердечной мышцы;
- нарушение пищеварения – кишечник перестает нормально функционировать, снижается аппетит, уменьшается выработка секрета пищеварительных желез;
- обезвоживание – следствие больших потерь воды клетками организма;
- ацидоз – распад белка с образованием промежуточных продуктов обмена, которые представляют собой кислоты, они разносятся по организму с током крови;
- нарушение микроциркуляции – проявляется мраморным рисунком кожи, конечности становятся холодными, возможны судороги (рекомендуем прочитать: причины мраморной кожи у грудничка и фото).
Разновидности и симптомы
Лихорадка у ребенка делится на несколько видов по ряду признаков. Классификация по длительности течения:
По степени роста температуры тела:
- субфебрильная – до 38°C;
- умеренная – до 39°C;
- высокая – до 41°C;
- гипертермическая – выше 41°C.
Типы лихорадок по сопутствующей симптоматике:
Белая лихорадка у ребенка плохо поддается действию жаропонижающих препаратов. Это тип гипотермии, при котором наблюдается отток крови от кожных покровов. Симптомы этого вида гипертермии:
- бледность кожи;
- холодные конечности;
- нарушение дыхательной функции;
- учащение сердцебиения;
- вялость или возбуждение;
- судороги.
При красной лихорадке отдача тепла соответствует теплопродукции. Гипертермия сопровождается следующими симптомами:
Причины возникновения белой и красной лихорадки
Температура тела может поменяться по ряду причин:
- Инфекция. Вирусы, бактерии, другие болезнетворные микроорганизмы, паразиты, проникшие, в организм, могут спровоцировать рост температуры.
- Вакцина. Такая на первый взгляд безобидная процедура может повлечь за собой лихорадку.
К неинфекционным причинам возникновения гипертермии относят следующие патологии:
- аллергическая реакция;
- опухоли различного происхождения;
- травмы головы и сопутствующие кровоизлияния;
- тромбоз сосудов;
- реакция на лекарства;
- патологии обмена веществ;
- болезни эндокринных желез.
Первая помощь
При розовой лихорадке у ребенка следует:
- раздеть малыша и обеспечить ему приток свежего воздуха, но в то же время оградить от сквозняков;
- давать обильное питье;
- обеспечить местное охлаждение путем прикладывания влажной прохладной повязки на лоб и на область крупных кровеносных сосудов;
- дать жаропонижающее средство (Парацетамол, Ибупрофен), и если через 30-45 мин лекарство не подействовало, то можно ввести внутримышечно антипиретическую смесь;
- если температура не спадает сделать инъекцию повторно.
При белой лихорадке у детей необходимо:
- дать жаропонижающее лекарство – Парацетамол, Ибупрофен;
- принять внутрь или ввести внутримышечно сосудорасширяющий препарат – Папаверин, Но-шпу;
- каждый час контролировать температуру тела по достижении отметки в 37°C.
Показания к применению жаропонижающих средств:
- температура выше 39°C;
- температура выше 38-38,5°C у детей с нарушениями работы сердца, прошедшими судорожными состояниями, проблемами с дыханием, при головных и мышечных болях, при нарушении обмена веществ;
- температура 38°C – в возрасте до 3-х месяцев.
Особенности лечения
При красной лихорадке для увеличения теплоотдачи рекомендовано максимально оголить малыша, так как теплая одежда лишь спровоцирует дополнительный рост температуры. Для того чтобы избежать обезвоживания, следует предоставить ребенку обильное питье, при этом поить малыша рекомендуется часто, но маленькими порциями. Для улучшения теплоотдачи можно приложить влажное прохладное полотенце ко лбу и к области крупных кровеносных сосудов. Нежелательно давать ребенку жаропонижающее, если температура не превышает 38,5-39°C.
Механизмы лечения бледной лихорадки отличаются от терапии розовой гипертермии, поскольку она опасна для жизни, и ее тяжелее сбить. Необходимо согреть конечности ребенка, надев носочки и укрыв его простыней или тонким одеялом. При приеме жаропонижающих препаратов одновременно дают или вводят лекарства для расширения сосудов и снятия их спазмов. При этом важно обязательно вызвать врача для последующего наблюдения и назначения лечения. В экстренных случаях показана госпитализация.
Не стоит паниковать и сбивать ребенку маленькую температуру. Важно дать организму возможность самостоятельно справиться с инфекцией. Однако в то же время необходимо постоянно контролировать температуру тела, для того чтобы предотвратить последствия. При неудачных попытках снизить температуру тела при белой лихорадке нужно срочно вызвать врача – возможно, ребенок в опасности, и ему требуется неотложная помощь.

Вопрос, как сбить температуру у ребенка, волнует многих родителей, ведь лихорадка является достаточно частым явлением. Она появляется в ответ на развитие интоксикации организма ребенка или наличие инфекции. Обычно лихорадка имеет место при температуре +37 ° С и выше.
Подъем температуры тела является физиологической защитной реакцией. При показателе до +38 ° С, повышение температуры на 0,1 ° С повышает активность иммунитета (в частности выработку специфических антител) в 10 раз.
Типы лихорадки у детей
Разделение лихорадки на типы по нескольким критериям было проведено с целью оказания адекватной медицинской помощи. По интенсивности лихорадка имеет такие типы:
- Субфебрильная температура – не превышает +37,9 ° С.
- Умеренная лихорадка – показатель температуры варьирует в пределах от +38 до +39 ° С.
- Высокая лихорадка – колеблется в пределах от +39 до +41 ° С.
- Гипертермия – опасное для жизни состояние, при котором температура ребенка может достигать +42 ° С и выше.
В зависимости от основных компонентов патогенеза (механизм развития) гипертермической реакции у ребенка, выделяют 2 типа лихорадки, к которым относятся:
Такое разделение типов лихорадки позволяет подобрать наиболее адекватную медицинскую помощь при каждом из них.
Почему повышается температура у детей?

Температура у детей повышается вследствие запуска каскада специфических процессов организма. В ответ на инфекцию, интоксикацию, клетки иммунной системы активно вырабатывают простагландины (медиаторы воспаления и лихорадки), которые воздействуют на центр терморегуляции, находящийся в продолговатом мозге, который регуляторно вызывает сужение периферических сосудов, усиление продукции тепла за счет повышения уровня обмена веществ и развитие лихорадки. Существует несколько основных причин повышения температуры у детей:
- Острая вирусная респираторная инфекция, грипп, парагрипп.
- Бактериальные заболевания, при которых происходит всасывание бактериальных токсинов в системный кровоток (стафилококковая, стрептококковая, менингококковая инфекция различной локализации в организме, особенно на фоне развития гнойного процесса, скарлатина).
- Кишечные инфекции (сальмонеллез, дизентерия).
- Нарушение обмена веществ вследствие повышенного уровня гормонов щитовидной железы.
- Специфические вирусные детские инфекции (корь, краснуха, эпидпаротит, ветряная оспа).
Подъем температуры тела также может быть спровоцировано профилактической прививкой, определяется специфической реакцией организма на поступление антигена. В таких случаях лихорадка обычно держится не более 2-3 дней и проходит самостоятельно, требует только выполнения мероприятий для снижения температуры тела.
Существует ошибочное мнение, что повышенная температура у грудничка может быть результатом начала процесса прорезывания зубов. На самом деле температура в этом случае повышается не у всех детей, а только на фоне наличия воспаления десен вследствие присоединения бактериальной инфекции в области прорезывания зуба.
При развитии красной лихорадки мероприятия помощи должны быть направлены на охлаждение тела ребенка, они включают:
- Обтирание тела салфеткой, смоченной водой комнатной температуры.
- При температуре выше +38 ° С, на лоб необходимо прикладывать влажную салфетку, смоченную водой комнатной температуры.
- Применение жаропонижающих лекарственных средств – для детей в возрасте до года используется парацетамол в

виде ректальных свечей, разовая дозировка составляет 10-15 мг на 1 кг массы тела, детям старше года рекомендуется ибупрофен в разовой дозировке 5-10 мг на 1 кг массы тела.
Физическое охлаждение посредством обтирания и прикладывания салфетки начинают непосредственно после применения жаропонижающего лекарственного средства. Жаропонижающие препараты не рекомендуется применять чаще 4 раз в сутки. Отсутствие эффекта от таких мероприятий (нет снижения температуры более, чем на 0,5 ° в течение получаса) требует дальнейшего парентерального введения лекарственных средств медицинским работником (обычно работники скорой медицинской помощи внутримышечно вводят 50% раствор анальгина и 1% пипольфена).
Не рекомендуется проводить обтирание тела ребенка уксусом или спиртом (относятся к народным средствам снижения температуры), так как жаропонижающий эффект при этом такой же как и от обтирания водой, а вот вероятность развития осложнений в виде ожогов кожи и слизистых оболочек дыхательных путей парами таких растворов значительно повышается.
Эффективное снижение температуры тела в большинстве случаев является временным, так как причина лихорадки остается. Поэтому важно обязательное посещение врача для диагностики и назначения этиотропной терапии (лечение, направленное на устранение воздействия причинного фактора). При лихорадке у ребенка до года необходимо вызвать на дом врача педиатра или скорую помощь.
Лихорадка — один из частый симптомов многих детских болезней. Это объясняется тем, повышение температуры тела является защитной реакцией организма, которая возникает в ответ на воздействие пирогенных раздражителей.

В связи с широкой доступностью жаропонижающих лекарственных препаратов, врачи всё чаще сталкиваются с такими проблемами как — бесконтрольное применение препаратов, передозировка, осложнения и побочные эффекты, что не может не сказываться на здоровье детей.
Поэтому, очень важно понимать, что является лихорадкой и в каких случаях необходимо назначение жаропонижающих, а в каких можно обойтись без них.
Что считать лихорадкой?
Нормальной температурой тела считается температура в диапазоне 36,4 -37,4 градусов (при измерении в подмышечной впадине). В утренние часы температура несколько ниже, самая высокая в вечерние часы (это суточные колебания температуры, если они в пределах 0,5 — 1 градуса — это нормально).
Если температура тела в подмышечной впадине выше 37,4 градуса, то уже говорят о повышение температуры тела. (в ротовой полости выше 37,6°С; ректальная -выше 38°С)
Причины лихорадки
Инфекционные заболевания — одна из самых частых причин лихорадки;
Лихорадка неинфекционной природы может быть:
- Центрального генеза — в результате повреждения различных отделов ЦНС;
- Психогенного характера — нарушения высшей нервной деятельности (психические расстройства, невроз); эмоциональное напряжение;
- Эндокринного генеза — тиреотоксикоз, феохромоцитома;
- Лекарственного генеза — прием некоторых препаратов (ксантиновые лекарственные средства, эфедрин, метилтионин хлорид, некоторые антибиотики, дифенин и другие).
Чаще всего причиной лихорадки становятся инфекционные заболевания, воспаление .
По длительности лихорадки:
- Эфемерная — от нескольких часов до нескольких дней;
- Острая — до 2 недель;
- Подострая — до 6 недель;
- Хроническая — более 6 недель.
По степени повышения температуры тела:
- Субфебрильная — до 38°С;
- Умеренная (фебрильная) — до 39°С;
- Высокая — до 41°С;
- Гипертермическая — свыше 41°С.
Также различают:
Клинические проявления и симптомы лихорадки
Следует помнить, что лихорадка — это защитная реакция организма, она помогает нам бороться с болезнью. Необоснованное подавление лихорадки, может привести к снижению интенсивности иммунного ответа и прогрессированию заболевания. В то же время, это неспецифическая защитно-приспособительная реакция и при истощении компенсаторных механизмов или при гиперэргеческом варианте она может стать причиной развития патологических состояний, таких как гипертермический синдром.
Поэтому во всем необходима золотая середина и при повышении температуры тела у ребенка обязательна консультация врача.
Лихорадка — это только один из симптомов, поэтому очень важно установить причину, которая привела к повышению температуры. Для этого необходимо оценить величину подъема температуры тела, ее продолжительность, колебания, а также сопоставить данные с состоянием ребенка и другими клиническими проявлениями заболевания. Это поможет поставить диагноз и выбрать правильную лечебную тактику.
При этом типе лихорадки теплоотдача соответствует теплопродукции, это относительно благоприятное течение.
При этом общее состояние ребенка и самочувствие сильно не нарушено. Кожные покровы розовой или умеренно гиперемированной окраски, влажные и теплые (либо горячие) на ощупь, конечности теплые. Учащение и пульса соответствует повышению температуры тела (на каждый градус свыше 37°С одышка становиться больше на 4 дыхания в минуту, а тахикардия на 20 ударов в минуту).
Об этом типе говорят, когда при повышении температуры тела теплоотдача не соответствует теплопродукции, из-за нарушения периферического кровообращения. Лихорадка приобретает неблагоприятное течение.
Этот вид лихорадки требует неотложной помощи.
Также неотложной помощи требует гипертермический синдром, особенно у детей раннего возраста. При гипертермическом синдроме происходит декомпенсация (истощение) терморегуляции с резким нарастанием теплопродукции, неадекватно сниженной теплоотдачей и отсутствия эффекта от жаропонижающих препаратов. При нем отмечается быстрое и неадекватное повышение температуры тела, что сопровождается нарушением микроциркуляции, метаболическими расстройствами, дисфункцией жизненно важных органов и систем.
Лечение лихорадки
При повышении температуры тела незамедлительно встает вопрос: надо ли снижать температуру?
Согласно рекомендациям всемирной организации здравоохранения, жаропонижающую терапию исходно здоровым детям следует проводить при повышении температуры тела выше 38,5°С. Но, если у ребенка на фоне лихорадки (независимо от степени выраженности повышения температуры), отмечается ухудшение состояния, сохраняется длительный озноб, появляются миалгия, нарушение самочувствия, бледность кожи, проявления токсикоза, то жаропонижающая терапия должна быть назначена незамедлительно.
В группу риска входят:
- Дети первых трех месяцев жизни;
- Дети с фебрильными судорагами в анамнезе — то есть те, у которых раньше уже отмечались судороги на фоне повышения температуры тела;
- С патологией ЦНС;
- С хроническими заболеваниями сердца и легких;
- Дети с наследственными метаболическими заболеваниями.
Неотложная помощь
Ребенка раскрыть, максимально обнажить и обеспечить доступ свежего воздуха (не допуская сквозняков).
Необходимо обеспечить ребенка обильным питьем — на 0,5-1 литр больше возрастной нормы жидкости в сутки.
Начинать жаропонижающую терапию следует с физических методов охлаждения:
Прохладная мокрая повязка на лоб;
Холод (лед) на область крупных сосудов (подмышечные впадины, паховая область, сосуды шеи (сонная артерия));
Водочно-уксусные обтирания — водку, 9% столовый уксус и воду смешать в равных объемах (1:1:1). Обтиреть ребенка тампоном смоченным в этом растворе и дать обсохнуть. Рекомендуется повторить 2-3 раза.
В случае отсутствия эффекта переходят к жаропонижающим препаратами (внутрь или ректально).
Ибупрофен назначают в разовой дозе 5-10 мг на 1 кг веса ребенка (перед применением ознакомьтесь с инструкцией).
Если в течение 30-45 минут температура не снижается, может потребоваться введение антипиретической смеси внутримышечно (делается медицинскими работниками).
При этом типе лихорадки одновременно с жаропонижающими средствами необходимо дать еще и сосудорасширяющие препараты внутрь или внутримышечно (если есть возможность). К сосудорасширяющим относятся: но-шпа, папаверин (дозировка 1 мг/кг внутрь).
При гипертермическом синдроме необходим контроль температуры тела каждые 30-60 минут.
Родителям следует знать, что если лихорадка сохраняется более 3 дней, то обязательно следует обратиться к врачу и провести дополнительное обследование, чтобы выяснить причину лихорадки.
Берегите здоровье детей, не занимайтесь самолечением, лучше обратитесь за помощью к специалисту.
Читайте также:


