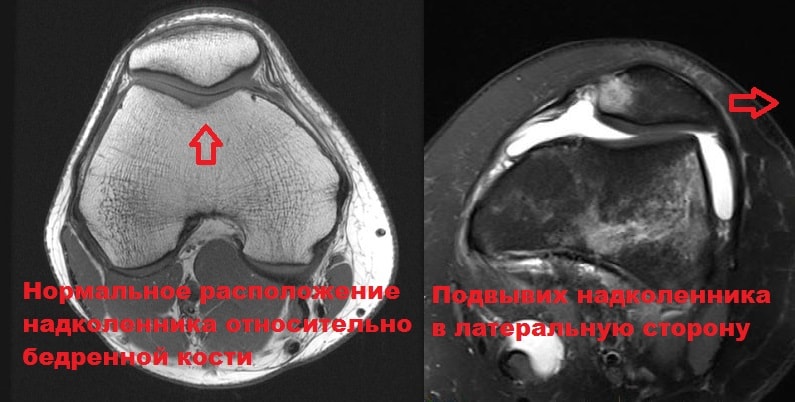
Что такое латеральный подвывих
Самым распространенным смещением суставов колена при сохранении их частичного соприкосновения становится подвывих коленной чашечки. В отличие от вывиха, при подвывихе функциональность колена утрачивается частично. Однако данное заболевание также требует повышенного внимания и лечения, потому как может привести к серьезным последствиям.
Сесамовидные кости выполняют в организме функции дополнительного укрепления наиболее подвергаемых нагрузке суставов, а также служат для амортизации и смягчения движений. Надколенник (или коленная чашечка) – крупнейшая сесамовидная кость в теле человека, находящаяся в сухожилии, разгибающем голень между большеберцовой и бедренной костью.
Он способен легко двигаться при разгибании в анатомически допустимых направлениях, а при сгибании входит в желобок между костями, тем самым защищая поверхность большеберцовой и бедренной кости от смещения. Нижней частью надколенник соединяется с передней частью большеберцовой кости при помощи связки, именуемой собственная связка надколенника.
Симптомы
Подвывих надколенника может быть врожденным и приобретенным. Первый связан с аномалиями внутриутробного развития коленного сустава. Приобретенные подвывихи могут быть травматическими (которые происходят вследствие чрезмерной нагрузки) и патологическими (являющимися следствием какого-либо заболевания опорно-двигательного аппарата).

Причины возникновения подвывиха как правило связаны с занятиями спортом, а также падением на жесткую поверхность. Однако иногда подвывих может развиться после оперативного вмешательства, повлекшего развитие нестабильного положения надколенника. Основные симптомы:
- Ощущение нестабильности конечности;
- Хруст, щелчки, сопровождающие движение;
- Чувство провала в колене при попытке полностью разогнуть ногу;
- Острые боли в результате разрыва связок;
- Ограничение подвижности (больной не может согнуть и разогнуть ногу);
- Отек, кровоизлияния, гемартроз в области повреждения;
- Изменение формы колена.
Редко из-за травматического шока может наблюдаться рост температуры тела и побледнение кожи.
Лечение
Важно как можно быстрее обратиться к врачу, ведь чем раньше будет выявлен подвывих коленной чашечки, тем быстрее наступит выздоровление. В первую очередь, травму необходимо обезболить. Затем травматолог производит осмотр и исследования, включающие рентген, МРТ и КТ колена. При диагностике внимание уделяется не только области сустава, но и мягким тканям и нервным окончаниям. Если предстоит операция, может быть назначена артроскопия.

Чаще всего в случае подвывиха коленной чашечки операция не требуется. Производится ручная репозиция, в процессе которой врач производит сгибательно-разгибательные движения поврежденной ногой, тем самым восстанавливая правильное положение надколенника.
После манипуляций, колено фиксируется при помощи ортеза или гипсовой повязки. На время лечения больной должен использовать костыли.
Оперативное вмешательство может потребоваться в случае повреждения связок и сухожилий, изменений в коленном суставе, оказывающих негативное воздействие на процесс выздоровления, а также провоцирующих повторные вывихи. Также операции показаны в случае застарелых подвывихов, когда давность травмы превышает 3 недели.
Современные методы лечения подвывиха надколенника заключаются в применении артроскопа, с помощью которого производится осмотр и оценка состояния коленного сустава изнутри. Затем производится репозиция, направленная на мобилизацию наружного края надколенника. Применение такого метода лечения является наиболее эффективным и с его помощью можно существенно сократить срок реабилитации.

Подвывих надколенника с разрывом связки
У надколенника есть две связки, удерживающие его по бокам. Латеральная связка отвечает натяжение надколенника наружу, а дорсальная, наоборот, тянет его во внутреннюю сторону. Таким образом, равномерное натяжение связок препятствует смещению надколенника. В результате чрезмерной физической нагрузки или падения на твердую поверхность иногда возникает смещение суставных поверхностей с повреждением связок и капсулы сустава.
Слишком сильное растяжение или разрыв связки при избыточном натяжении наружной или излишней слабости внутренней связки, может привести к подвывиху. В результате сустав принимает неправильную форму и легко поддается вывиху при резких движениях (например, при сгибании, падении или физических нагрузках).
Реабилитация и восстановление
Важно начинать разработку сустава только после лечения. Наблюдение за реабилитацией проводит врач-ортопед. Реабилитация включает:
- Массаж;
- Лечебные упражнения;
- Физитерапевтические процедуры;
- Ношение специальных бандажей и повязок для восстановления функций сустава;
- Прием комплекса витаминов и минералов для восстановления организма.
Профилактикой данной травмы является укрепление мышечного каркаса, а также применение основ группировки тела при ударах или потере равновесия. Кроме того, необходимо соблюдать меры предосторожности и при потенциальных нагрузках стараться укреплять колено с помощью специальных приспособлений.
Последствия
Как правило, лечение подвывиха коленной чашечки длится не более 3 месяцев и проходит без осложнений. При отсутствии лечения и переходе подвывиха надколенника в хроническое состояние, возникает риск возникновения полного вывиха, который в свою очередь может перейти в привычную форму.
В этих случаях консервативная терапия уже неэффективна и требуется оперативное вмешательство, которое заключается в укреплении связок и изменении их положения.
Привычный вывих, нестабильность надколенника
Надколенник или коленная чашечка может быть источником боли в коленном суставе.
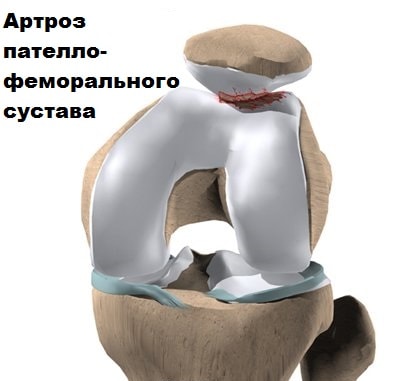
Сустав между бедренной костью и надколенником называет пателло-феморальным. Если анатомия пателло-феморального сустава не изменена, то вывих надколенника крайне редкое явление. Однако если в пателло-феморальном суставе есть какая-либо аномалия строения, вероятность вывихов надколенника резко возрастает.
Также в результате неправильного функционирования пателло-феморального сустава происходит повышенный износ хряща надколенника и бедренной кости, и даже иногда образовываются переломы. Болезненное состояние, при котором происходит потеря суставного хряща в этой области, называется артрозом пателло-феморального сустава. Проблемы в пателло-феморальном суставе могут присутствовать у людей разных возрастов. Эта статья поможет Вам понять, какие проблемы могут возникнуть в пателло-феморальном суставе, и как их можно решить
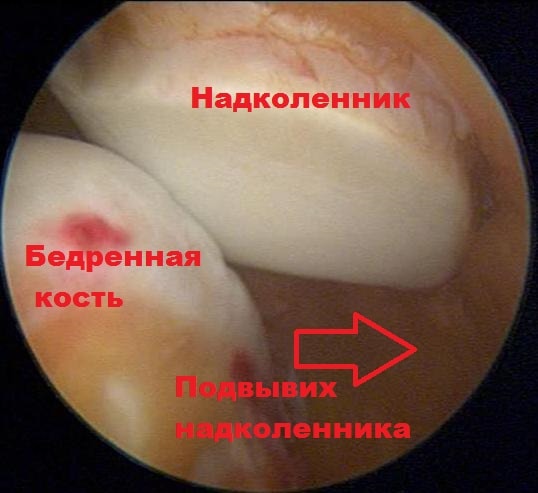
Надколенник представляет собой кость овальной формы с двумя суставными поверхностями, разделенными вертикальным гребнем.
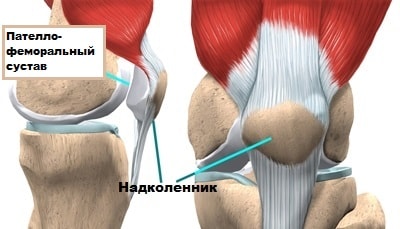
Надколенник расположен на передней поверхности коленного сустава. Надколенник движется в межмыщелковой борозде бедренной кости. Сустав, образованный надколенником и бедренной костью в медицине называется пателло-феморальным.
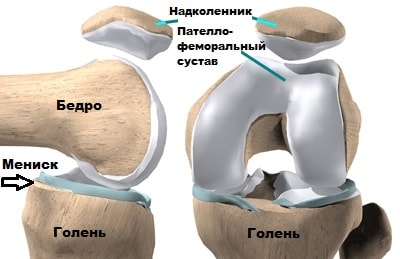
Надколенник уникальная кость, которая входит в состав разгибательного аппарата коленного сустава. Надколенник соединен с 4-х главой мышцей одноименным сухожилием, а с большеберцовой костью собственной связкой надколенника.
При напряжении 4-х главой мышцы бедра его сухожилие осуществляет тягу за надколенник, последний в свою очередь за собственную связку надколенника и большеберцовую кость, тем самым, разгибая колено.
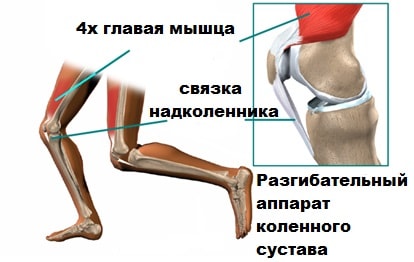
Поверхность надколенника, обращенная к бедренной кости покрыта гладким и скользким хрящом который называется суставным. Этот хрящ позволяет скользить надколеннику относительно бедренной кости в межмыщелковой борозде. Латеральная и медиальная головка 4-х главой мышцы бедра, пателло-феморальные и патело-большеберцовые связки также прикрепляются к надколеннику и помогают контролировать его положение в межмыщелковой борозде. Содружественное действие мышц и связок удерживают надколенник от вывиха.
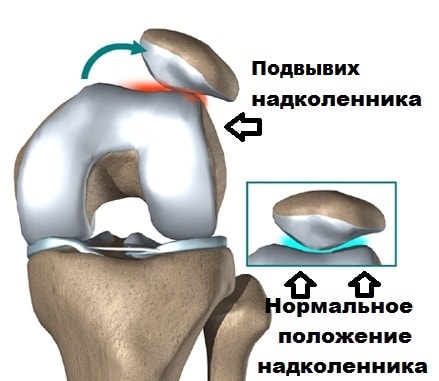
Одной из наиболее распространенных причин боли в пателло-феморальном суставе является нарушение движения надколенника в межмыщелковой борозде.
Головки четырехглавой мышцы и связки помогают центрировать надколенник в межмыщелковой борозде бедренной кости при движениях. По разным причинам возможен дисбаланс в тяги мышц, в результате чего одна из головок тянет надколенник сильнее, чем другая. Это в свою очередь обуславливает большое давление надколенника на суставной хрящ межмыщелковой борозды с одной стороны по сравнению с другой. Постоянное ассиметричное избыточное давление приводит к повреждению суставного хряща.
Другой причиной проблем в пателло-феморальном суставе является аномалия строения.
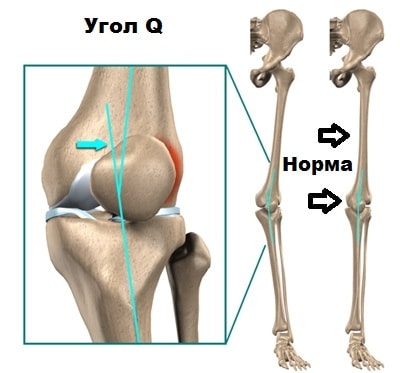
У некоторых людей с рождения угол между бедренной костью и большеберцовой костью больше нормального. Подобная проблема чаще встречается у женщин. В медицине это состояние называется вальгусная деформация коленного сустава. В случаях, когда угол увеличивается, изменяется вектор тяги мышц и связок, воздействующих на надколенник, поэтому при движениях надколенник стремится вывихнуться кнаружи из борозды.
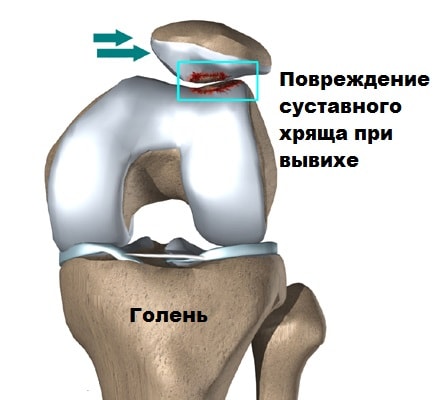
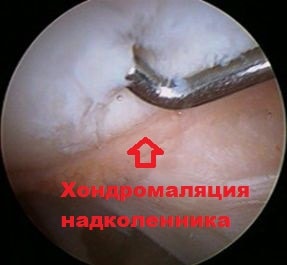
При этом хрящ в наружной части межмыщелковой борозды бедренной кости испытывает больше давления при движениях. Если подобное воздействие происходит длительное время, вначале начинается размягчение, а потом и разрушение хряща. Данное явление называется хондромаляция надколенника.
Наконец вывих надколенника может происходить, если одна из стенок межмыщелковой борозды, чаще наружная, развита меньше чем внутренняя, или глубина межмыщелковой борозды не достаточная, чтобы удержать надколенник от вывиха. В этих случаях надколенник также стремится вывихнуться из сустава. При неоднократных вывихах происходит стремительная дегенерация хряща бедренной кости и надколенника и вызывает у пациента стойкий выраженный болевой синдром. Стоит отметить, что вывихи и подвывихи имеют тенденцию к рецидивам, поскольку окружающие поддерживающие надколенник связки растягиваются или повреждаются, а мыщелки бедра истираются.
Люди, у которых надколенник расположен слишком высоко относительно бедренной кости, также относятся к группе риска. В этой части бедренной кости межмыщелковая борозда не выражена, поэтому даже небольшое воздействие на надколенник вызывает вывих.
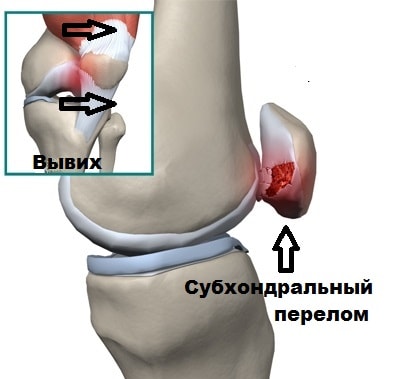
Осложнениями вывиха надколенника можно считать субхондральные переломы.
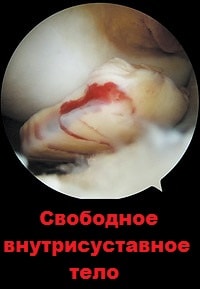
Субхондральный перелом происходит, когда надколенник перепрыгивает через мыщелок бедренной кости при вывихи, в этот момент от бедренной кости или надколенника может отколоться кусочек кости или хряща. Фрагмент кости или хряща остается в полости коленного сустава и вызывает блокады.
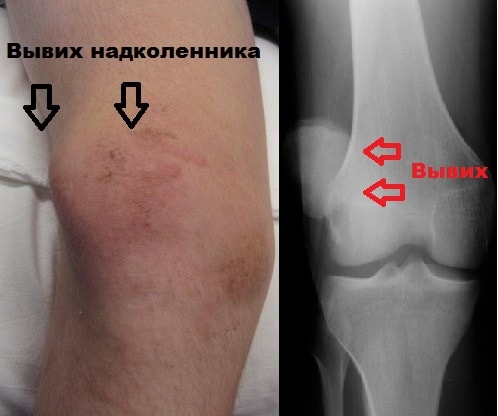
Вывихи надколенника часто встречаются у женщин от 20 до 30 лет и у мужчин до 40 лет. Чаще всего вывих надколенника самопроизвольно вправляется при разгибании коленного сустава. Если же вывих не устранен и пациент доставлен в больницу, устранение вывиха не вызывает каких-либо затруднений.
Во время осмотра врач всегда должен выявлять также повреждения суставного хряща надколенника и бедренной кости, которые нередко сопутствуют вывиху надколенника. При вывихе часто выявляется гемартроз. Гемартроз — это кровоизлияние крови внутрь сустава. Если суставной хрящ или кость повреждена, при аспирации содержимого сустава в крови будут выявляться капельки жира.
Вывих надколенника в большинстве случаев происходит в латеральную (наружную) сторону. При этом повреждаются медиальные стабилизаторы надколенника.
Аккуратная пальпация кончиками пальцев в области сустава позволяет определить локализацию повреждения. Обычно выявляется западение мягких тканей по медиальному краю надколенника. В данной области к надколеннику крепится медиальная пателло-феморальная связка (MPFL) и медиальная широкая мышца бедра.
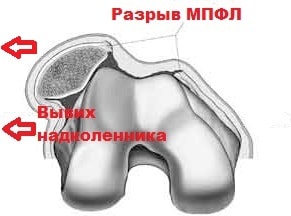
При вывихах эти структуры с большей вероятностью разрываются. Также при пальпации и нагрузках на надколенник определяется его повышенная подвижность, больше в наружную сторону.
В больницу пациента обычно доставляют с устраненным вывихом. Вывих самопроизвольно вправляется на догоспитальном этапе при разгибании ноги.
При поступлении пациента в больницу выполняется рентгенография сустава.
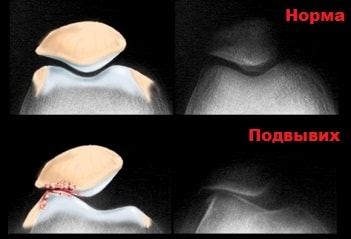
На рентгенограммах можно выявить сопутствующие субхондральные повреждения, редко если вывих не был устранен ранее, на снимках определяется дислокация надколенника из межмыщелковой борозды бедренной кости.
Больные с привычным вывихом наиболее часто рассказывают о нескольких вывихах в прошлом. Предшествующие вывихи у пациента сопровождались острой болью, отеком и гемартрозом.
Рентгенологическое исследование является одним из наиболее важных в диагностике заболеваний и травм пателло-феморального сустава. В некоторых случаях для диагностики повреждений пателло-феморального сустава используется МРТ.
Преимуществом данного метода является большая информативность и безболезненность.
Последние достижения позволяют врачам увидеть суставной хрящ и определить поврежден он или нет. Немаловажно, что данное исследование не требует введение в сустав красителей.
В некоторых случаях, артроскопия может быть использована, чтобы установить окончательный диагноз. Артроскопия — это операция, которая предполагает размещение небольшого оптического прибора внутрь сустава, что позволяет хирургу увидеть структуры внутри сустава напрямую. Артроскоп помогает врачу оценить состояние суставного хряща на внутренней поверхности коленной чашечки.
Подавляющее большинство проблем в пателло-феморальном суставе диагностируются, не прибегая к хирургии, и артроскопия обычно используется для лечения проблем, выявленных с помощью других методов обследования.
Повышенная подвижность надколенника часто выявляется у людей с привычным вывихом надколенника. Некоторые из них испытывают неопределенные боли в коленном суставе, иногда вокруг или вдоль внутреннего края надколенника. Как правило, люди, которые имеют проблемы в области пателло-феморального сустава, испытывают боль при ходьбе вниз по лестнице. Нахождение пациента в положении сидя длительное время с согнутым коленным суставом, например, в машине или кинотеатре также может вызывать боль. Нередко пациент может слышать хруст при движениях в колене. При значительном износе хряща может возникать воспаление в суставе и даже накапливаться жидкость.
Если консервативное лечение не улучшит Ваше состояние, может быть предложено хирургическое вмешательство. Существуют различные методы, чтобы диагностировать и успешно лечить проблемы, связанные с надколенником. В некоторых, особенно сложных случаях, может потребоваться их комбинация.
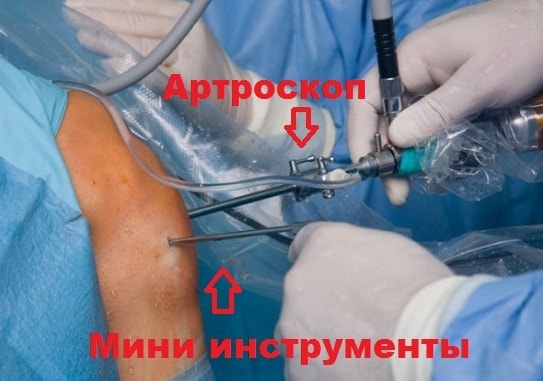
Артроскопия является одним из наиболее эффективных способов лечения заболеваний и травм коленного сустава. Осматривая непосредственно суставную поверхность надколенника и бедренной кости, хирург может оценить локализацию и степень износа хряща. Врач также может наблюдать, как надколенник двигается в вырезке бедренной кости при движениях в коленном суставе и оценить степень смещения (подвывиха) надколенника.
Если суставной хрящ надколенника поврежден, врач с помощью специального инструмента может обработать поврежденные участки хряща, сгладить шероховатости хряща, что может уменьшить боль.
Артроскопия выполняется через минимально возможные проколы кожи, чем достигается отличные косметический эффект.
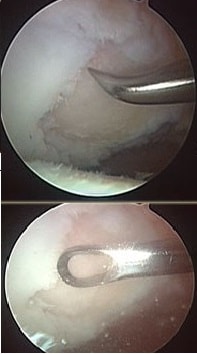
Во время артроскопии возможно устранить последствия вывиха надколенника. Нередко при неоднократных вывихах, в полость сустава откалываются кусочки хряща.
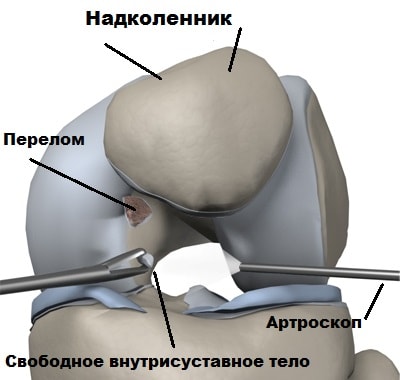
Перемещаясь внутри сустава, свободные внутрисуставные тела повреждают структуры сустава и могут его блокировать.
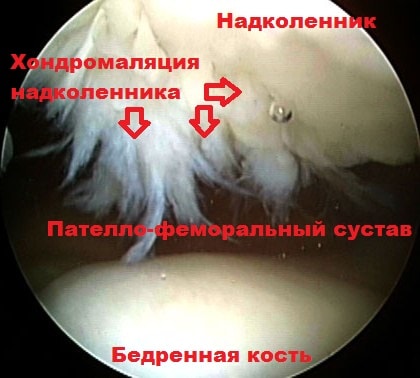
У пациентов с привычным вывихом, надколенник находится в состоянии подвывиха в латеральную сторону. Во время артроскопической операции возможно выполнить латеральный релиз. Суть операции заключается в рассечении связок по наружному краю надколенника, тем самым надколенник смещается из состояния подвывиха в нормальное положение к центру борозды бедренной кости, а нагрузка на хрящи уменьшается. Также во время артроскопии, ткани по внутреннему краю надколенника можно подтянуть, выполнить капсулорафию (операция Ямамото). Выполнение латерального релиза и операции Ямамото позволяет сбалансировать тягу четырехглавой мышцы и тем самым равномерно распределить давление на хрящ надколенника.
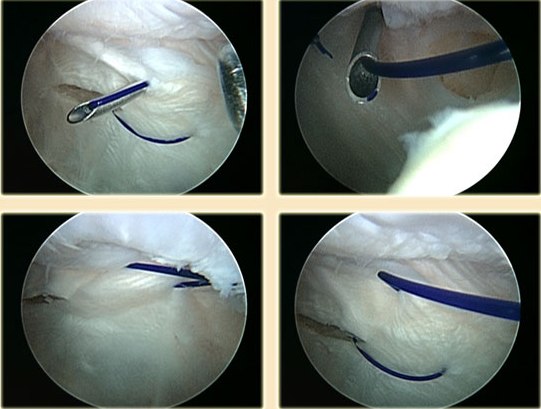
В некоторых случаях сильного смещения надколенника, латерального релиза и операции Ямамото может оказаться недостаточно. В дополнение к латеральному релизу, может быть выполнена операция, целью которой является укрепление связочного аппарата, расположенного по внутренней кромке надколенника (МПФЛ).
Существуют различные операции, которые достигают этой цели.
При некоторых из них формируется трансплантат, который крепится с одной стороны к краю надколенника, а с другой к бедренной кости. Благодаря этой операции, надколенник при движениях в коленном суставе не имеет возможности сместиться в положение вывиха или подвывиха.
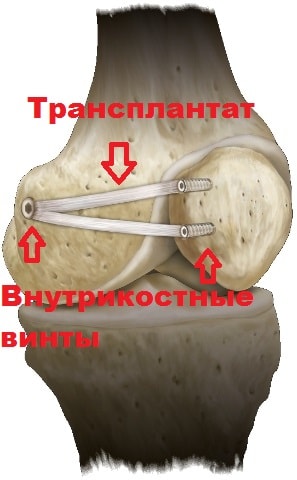
Достигается правильное скольжение надколенника в центре борозды бедренной кости при всех углах сгибания в коленном суставе. Результатом операции может стать значительное уменьшение боли и хруста в суставе, а также снижение риска повторных вывихов надколенника.
Артроскопические операции обычно выполняются под спинномозговой анестезией. В больнице Вам потребуется провести одну или две ночи.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое лечение привычного вывиха надколенника, реконструкция патело-феморальной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, пластика связок и удаление свободных внутрисуставных тел
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для госпитализации и послеоперационный ортез в стоимость не входят
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Содержание
Наклон и подвывих (реже вывих) надколенника представляют собой один из вариантов его нестабильности. Наклон и подвывих могут быть вызваны различными факторами, чаще всего — одновременно несколькими, но при этом в патогенезе практически всегда участвуют натяжение наружной связки, поддерживающей надколенник, атрофия медиальной широкой мышцы бедра и аномальная форма ног, например Х-образное искривление или переразгибание.
- Анамнез и жалобы
- Ощущение нестабильности и боль в переднем отделе коленного сустава.
- В анамнезе — травма (повреждение переднего отдела коленного сустава или вывих надколенника) либо операции (вмешательство на коленном суставе или мобилизация наружного края надколенника).
- Физикальные признаки
- Неравномерное развитие мышц — разгибателей коленного сустава: атрофия и слабость медиальной широкой мышцы бедра.
- Положительная проба на предчувствие вывиха при смещении надколенника внутрь или наружу.
- Повышенная подвижность надколенника, высокое стояние надколенника, аномальный угол Q.
- Лучевая диагностика
- На рентгенограммах в осевой проекции часто можно видеть наклон и подвывих надколенника.
- Для обнаружения менее заметных изменений используют КТ.
- С помощью МРТ оценивают состояние мягких тканей (например, медиальной бедренно-надколенниковой связки).
Для облегчения дифференциальной диагностики чрезвычайно важно тщательно собрать анамнез, в том числе выяснить давность симптомов, механизм травмы и предшествующие заболевания бедренно-надколенникового сочленения. Больные с латеральным подвывихом обычно жалуются на ощущение нестабильности в переднем отделе коленного сустава и боль в бедренно-надколенниковом сочленении. Иногда больные отмечают выпот, крепитацию и затруднение движений в переднем отделе сустава. У многих в анамнезе есть травмы или операции на коленном суставе. При наклоне надколенника и сдавлении вследствие этого его латеральной фасетки симптомы часто нарастают постепенно, и сам больной может связать заболевание с небольшой травмой. Оба состояния вызваны чрезмерным натяжением наружной связки, поддерживающей надколенник, что увеличивает давление бедренной кости на латеральную фасетку надколенника.
Общие принципы обследования коленного сустава, описанные выше, применимы и в данной клинической ситуации. Сначала оценивают осанку и походку. Существует множество факторов, предрасполагающих к нестабильности надколенника: антеверсия бедренной кости, Х-образное искривление ног, дисплазия надколенника или бедренной кости, высокое стояние надколенника, атрофия медиальной широкой мышцы бедра, большой угол Q, плоскостопие и гипермобильность суставов. Учитывают взаиморасположение бедренной и большеберцовой костей и надколенника. Обязательно следует измерить и записать угол Q. Он образован линией, соединяющей верхнюю переднюю подвздошную ость с центром надколенника, и линией между центром надколенника и бугристостью большеберцовой кости. Угол Охарактеризует вальгусную нагрузку на бедренно-надколенниковое сочленение. У женщин угол О обычно больше, чем у мужчин: нормальным считается значение 20° для женщин и 15° для мужчин. Показатель увеличивается при Х-образном искривлении ног, смещении бугристости большеберцовой кости наружу, значительной антеверсии бедренной кости и наружной ротации большеберцовой кости. Аномальный угол О необязательно сопровождается болью по передней поверхности коленного сустава или подвывихом надколенника, но он способствует подвывиху надколенника при сокращении четырехглавой мышцы бедра.
Приблизительную оценку траектории движения надколенника можно провести, медленно разгибая сидящему больному ногу в коленном суставе. В норме надколенник должен перемещаться по средней линии. В некоторых случаях можно заметить J-признак — траекторию движения, напоминающую букву J, когда надколенник уходит латерапьно по мере разгибания сустава. При медиальном подвывихе может возникнуть обратный J-признак за счет медиального смещения надколенника в положении полного разгибания. Если J-признак заметен при разгибании свободно свисающих ног, то это может свидетельствовать о слабости широкой медиальной мышцы бедра, что определяет тактику лечения.
Так же тщательно обследуют поддерживающие связки надколенника. Болезненность этих связок при пальпации часто сопутствует их перегрузке у больных с подвывихом надколенника. Болезненность в области медиального надмыщелка — так называемый признак Бассетга — характерен для травмы медиальной бедренно-надколенниковой связки. Проба для обнаружения избыточной тяги латеральной поддерживающей связки состоит в измерении наклона надколенника. Пробу проводят при расслабленном и пассивно разогнутом коленном суставе. Когда замечают, что наружный край надколенника приподнялся, внутренний край фиксируют. В норме угол между горизонтальной плоскостью и наружным краем надколенника должен составлять около 15°. При меньших значениях причиной боли в переднем отделе коленного сустава может быть избыточное натяжение латеральной поддерживающей связки; по показаниям проводят мобилизацию наружного края. При смещении надколенника наружу больной иногда, чтоб избежать боли, старается уменьшить амплитуду движений. Этот симптом с большой вероятностью свидетельствуют о гипермобильности или нестабильности надколенника.
Смещение надколенника по суставной поверхности из стороны в сторону позволяет судить о целости структур, ограничивающих его подвижность. Смещение наружу предотвращают наружная часть суставной капсулы, латеральная поддерживающая связка и косая часть медиальной широкой мышцы бедра. Надколенник сдвигают рукой наружу и измеряют полученное смещение относительно нейтрального положения в четвертях от ширины надколенника. Сдвиг более чем натри четверти свидетельствует о гипермобильности, менее одной четверти при медиальном смещении — об избыточном натяжении медиальной поддерживающей связки. Описанная проба может дать ценную информацию о состоянии связочного аппарата, но при этом она относительно субъективна.
При выполнении большинства проб больной лежит на спине, но важно также обследовать коленный сустав в положении больного на животе. В этом случае неподвижность таза и невозможность согнуть бедро делают возможной более точную оценку гибкости суставных структур при разгибании. Кроме того, легко можно выявить антеверсию бедренной кости вперед и ротацию большеберцовой кости. Уменьшение амплитуды внутренней ротации может быть ранним признаком артроза тазобедренного сустава, что иногда вызывает и боль в колене.
Первичное обследование бедренно-надколенникового сочленения включает рентгенографию в прямой и боковой проекциях в положении стоя. На рентгенограмме в прямой проекции можно обнаружить значительный подвывих, перелом или деформацию надколенника. Прежде чем судить о наличии подвывиха, надо убедиться, что это не ошибка укладки. Боковая рентгенограмма также может дать ценную информацию. Прежде всего она позволяет получить представление о глубине и рельефе межмышелковой борозды. Центр ее соответствует самой задней линии, и суставные поверхности латерального и медиального мыщелков можно различить по отдельности. По этим точкам измеряют глубину борозды и выявляют дисплазию. По боковой рентгенограмме можно определить высокое или низкое стояние надколенника, рассчитать отношение длины связки надколенника к диагонали надколенника. В норме это отношение составляет 0,8— 1,0; большие значения свидетельствуют о высоком стоянии надколенника, меньшие — о низком.
Дополнительную информацию о положении надколенника дает рентгенография в осевой проекции при сгибании коленных суставов под углом 20° (по Лаурину) и под углом 45° (по Мерчанту). Для уменьшения лучевой нагрузки обычно достаточно сделать снимок в одной из этих проекций. Рентгенограммы в осевой проекции очень удобны для выявления наклона и подвывиха надколенника. На этих рентгенограммах определяют два угла: наружный бедренно-надколенниковый угол и угол конгруэнтности. Первый образован линиями, проведенными через мыщелки бедра и вдоль латеральной фасетки надколенника. Обычно эти линии расходятся наружу; если они параллельны или расходятся внутрь, то это с большой вероятностью свидетельствует о наклоне надколенника. Угол конгруэнтности используют для выявления подвывиха надколенника. Для построения угла конгруэнтности сначала проводят биссектрису угла, образованного скатами мыщелков бедренной кости, а затем измеряют угол между этой биссектрисой и линией, проведенной из низшей точки ската к средней части края надколенника. В норме конгруэнтность в согнутом под углом 45° коленном суставе составляет 6 ± 11°. Надколенник при таком угле сгибания должен располагаться по центру суставной поверхности, изменение же степени конгруэнтности указывает на возможный его подвывих.
КТ позволяет определить наклон и подвывих несколько точнее, чем рентгенограммы в осевой проекции, что связано с отсутствием проекционных искажений и наложения теней анатомических структур другого- КТ можно получить при любом сгибании коленного сустава. Это особенно актуально для выявления наклона и подвывиха надколенника при практически разогнутом колене, когда надколенник лишен фиксации со стороны наружного мыщелка бедра. КТ позволяет также увидеть латеральное смещение бугристости большеберцовой кости. Для этого измеряют расстояние между бугристостью и межмыщелковой бороздой бедренной кости, накладывая два среза в аксиальной проекции один на другой. Расстояние более 9 мм свидетельствует о подвывихе надколенника со специфичностью 95% и чувствительностью 85%. МРТ можно использовать для подтверждения данных, полученных по КТ и рентгенограммам, но больше она подходит для визуализации мягких тканей и оценки повреждений хряща. Метод хорошо зарекомендовал себя для обнаружения травм, сопряженных с вывихом надколенника: отрыва медиальной бедренно-надколенниковой связки от бедренной кости или, реже, от медиальной фасетки надколенника; выпота в суставе; зон повышенной интенсивности сигнала и повреждений косой части медиальной широкой мышцы бедра; гематом в области латерального мыщелка бедра и медиальной фасетки надколенника.
Лечение в основном консервативное. После оценки с помощью статических проб силы четырехглавой мышцы подбирают подходящую схему реабилитации. Цель реабилитации — возвращение к приемлемому уровню соревновательной активности за счет устранения воспаления, восстановления амплитуды движений, а также силы, выносливости и гибкости мышц. Силу и выносливость четырехглавой мышцы лучше всего тренировать статическими упражнениями на разгибание с небольшой амплитудой при сгибании коленного сустава на 0—30° (то есть при наименьшем соприкосновении надколенника и бедренной кости). Упражнения направлены на восстановление баланса мышц-разгибателей, особое внимание следует уделять косой части медиальной широкой мышцы бедра. Для дополнительной стабилизации надколенника можно использовать ортопедические аппараты или бандажи, но необходимо, чтобы больной осознавал необходимость их ношения. Ортезы также улучшают архитектонику нижней конечности, особенно у больных с тенденцией к Х-образному искривлению ног, усугубляющему нестабильность надколенника. Продуманное консервативное лечение эффективно в большинстве случаев, однако при сохранении симптомов, нарушающих функцию конечности, без хирургического вмешательства часто не обойтись.
Как и при других заболеваниях бедренно-надколенникового сочленения, сопровождающихся болью в переднем отделе коленного сустава, перед операцией проводят артроскопию через верхнемедиальный доступ, позволяющий оценить работу бедренно-надколенникового сочленения во всех фазах движения. При практически полном разгибании можно увидеть наклон надколенника. Кроме того, регистрируют перемещение надколенника при пассивном сгибании и разгибании сустава. В норме латеральная фасетка прилежит к надколенниковой поверхности при сгибании колена на 20—25°, а срединный край надколенника — при сгибании на 35—40°. При максимальном прилегании надколенника к бедренной кости отмечают, не выступает ли его наружный край. Этот признак, как и данные осмотра и рентгенологические симптомы подвывиха, влияет на выбор тактики хирургического лечения.
Артроскопическую мобилизацию наружного края проводят при наклоне надколенника без подвывиха. Для полноценной мобилизации рассекают всю латеральную поддерживающую связку, косую часть широкой латеральной мышцы и листальные волокна, соединяющие надколенник с большеберцовой костью. Некоторые авторы рекомендуют полное рассечение широкой латеральной мышцы бедра, что, однако, нежелательно во избежание ретракции и атрофии, нарушающих сбалансированную тягу четырехглавой мышцы. В отсутствие признаков наклона надколенника мобилизация наружного края не показана, так как может привести к медиальному подвывиху. Самым частым осложнением операции является гемартроз, затрудняющий реабилитацию. Избежать этого можно, оценивая мобилизацию перед ушиванием раны после снятия кровоостанавливающих зажимов и лигатур.
Хирургическое лечение часто показано больным с подвывихом надколенника при неудаче консервативной терапии. Описано множество способов репозиции, при этом выбор определяется типом подвывиха. Вмешательства проводят как на проксимальных, так и на дистальных элементах связочного аппарата. Первые касаются структур, обеспечивающих работу сустава при разгибании, и включают ушивание внахлест медиальной части капсулы, усиление медиальной широкой мышцы бедра и ее косой части. Целью любой из этих операций является восстановление центрального положения надколенника на поверхности бедренной кости и улучшение конгруэнтности суставных поверхностей во всех фазах движения. Многим больным с латеральным подвывихом показаны вмешательства на дистальной части сустава, например переднемедиальный перенос бугристости большеберцовой кости. Смещение бугристости внутрь обычно приводит в норму угол 0, в то время как перенос вперед разгружает бедренно-большеберцовое сочленение и позволяет предотвратить дегенеративные изменения, наблюдаемые при изолированном смещении бугристости внутрь. Операцию проводят под контролем артроскопа для оценки взаиморасположения элементов сустава и во избежание недостаточной или избыточной коррекции.
Целесообразность хирургического лечения вывихов надколенника спорна. Обычно к нему прибегают только после неудачного консервативного лечения, но и после операции риск повторного вывиха составляет 15—44%. Недавние исследования показали, что вероятность рецидива после хирургического лечения меньше у молодых спортсменов при проведении операции сразу после травмы. Вмешательство состоит в открытом восстановлении медиальной бедренно-надколенниковой связки, но могут потребоваться и дополнительные меры. Перед операцией для оценки взаиморасположения суставных поверхностей и выявления костно-хрящевых повреждений, часто сопровождающих вывих надколенника, следует выполнить артроскопию. В отдаленные сроки для устранения вывиха надколенника используют вмешательства, описанные ранее.
Прогноз в большинстве случаев наклона или подвывиха надколенника благоприятный. Независимо от тактики лечения возвращение к спортивным занятиям возможно после восстановления подвижности, стабильности и силы пораженной нижней конечности. Интенсивность тренировок следует увеличивать постепенно. Реабилитационный курс подбирают в соответствии с проведенной операцией. На время заживления мягких тканей и кости необходим покой. Используют описанную выше четырехэтапную схему реабилитации. По ее окончании больной должен выполнять упражнения для своего вида спорта без значительной боли, функциональных ограничений или возобновления симптомов.
Читайте также:


