Что такое окопная лихорадка
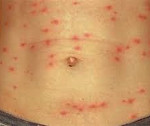
Волынская лихорадка – это бактериальная острая трансмиссивная инфекция. Патогномоничными признаками патологии являются сильные суставные, мышечные боли и обильная сыпь на теле. Заболевание сопровождается лихорадкой приступообразного характера, выраженными симптомами общей интоксикации. Диагностика болезни заключается в выделении возбудителя путем посева на питательные среды и молекулярно-генетическими методами; обнаружении антител к нему. Этиотропное лечение предполагает курсовой прием антибактериальных средств, в качестве симптоматической терапии применяются анальгетики, жаропонижающие, дезинтоксикационные и другие препараты.
МКБ-10
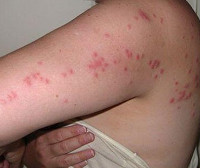
Общие сведения
Волынская лихорадка (болезнь Гиса-Вернера, траншейная, окопная, пятидневная лихорадка) представляет собой инфекционную патологию с трансмиссивным путем передачи. Была особенно актуальна в практической инфектологии времен Первой мировой войны, похожие симптомы в своих работах упоминал Гиппократ. Одними из первых заболевание описали немецкие ученые Гис и Вернер, возбудитель был открыт в 1917 году, риккетсиозная природа подтверждена работами советского исследователя Моссинга (1948 год). Нозология распространена по всему земному шару кроме Австралии и Антарктиды. Сезонность зимне-весенняя, половозрастных различий не описано.

Причины
Возбудитель волынской лихорадки – бактерия Bartonella quintana, ранее относимая к риккетсиям, но из-за способности расти на искусственных питательных средах с 1993 года определяемая как отдельный род Бартонелла. Источником инфекции служит больной человек, выделяющий микроорганизм более года после выздоровления, пациенты с хроническими формами. Основным способом заражения является трансмиссивный, доказана возможность инфицирования при гемотрансфузиях, внутривенном употреблении наркотических средств, попадании крови больных на поврежденную кожу, слизистые и конъюнктиву.
Считается, что естественными природными резервуарами для бартонелл могут быть кошачьи, грызуны и, возможно, домашние питомцы. Переносчиком является человеческая платяная вошь, в пищеварительном тракте которой в течение 5-9 дней происходит размножение бактерий. После укуса заразное насекомое, насосавшись крови, массивно испражняется в ранку на коже. Бартонеллы выделяются вошью примерно 60 суток, сохраняют жизнеспособность внутри экскрементов около 4-х месяцев. Зуд заставляет человека расчесывать место контакта с вошью, механически втирать содержимое кишечника насекомого в кровь.
К основным факторам риска волынской лихорадки относят неудовлетворительные санитарно-гигиенические условия жизни, хроническое недоедание. Подобные обстоятельства сопровождают войны, стихийные бедствия, катаклизмы, провоцируют массовое распространение вшей, следовательно, увеличивают риск возникновения болезни. Становятся актуальными такие состояния, как ВИЧ-инфекция, алкоголизм и наркомания, которые способствуют снижению иммунной резистентности организма, позволяют бартонеллам вызывать заболевание с тяжелым течением и вероятным летальным исходом.
Патогенез
Вследствие доброкачественного течения патогенез изучен недостаточно. На месте укуса вши первичного аффекта не возникает. Патологические процессы запускаются с момента попадания бартонелл в кровоток, откуда бактерии проникают в мышцы и паренхиматозные органы. Возбудители имеют тропность к костному мозгу и сердечным клапанам, несколько меньше – эндотелию сосудов, эритроцитам. Размножаясь внеклеточно, микроб вместе с продуктами своей жизнедеятельности и токсинами периодически выходит в кровеносное русло, поражая новые органы и вызывая лихорадочные реакции.
Бартонеллы подавляют апоптоз, усиливают выработку противовоспалительных цитокинов, что снижает эффективность иммунного ответа, способствует длительной персистенции бактерии в организме, хронизации инфекции. Для нозологии характерна стойкая бактериемия, максимальная во время первого приступа заболевания. В межприступный период бартонеллы также могут находиться в кровотоке, хотя размножаются преимущественно внутри костного мозга. Патогистологические изменения сосудов обусловлены появлением неспецифических периваскулярных инфильтратов.
Симптомы волынской лихорадки
Инкубационный период составляет примерно 7-17 дней. Болезнь начинается остро, внезапно, на фоне полного здоровья, с резкого потрясающего озноба, боли при движении глазными яблоками и выраженной слабости. Температура тела повышается более 39° C, пациенты отмечают сонливость, сильную головную, мышечную и суставную боль, особенно в области крестца и нижних конечностей. Нередко возникает желтушность склер, тошнота, многократная рвота, эпизоды обильного, частого жидкого стула. Наблюдается снижение артериального давления, учащенное сердцебиение, одышка.
Ухудшение состояния происходит в вечернее и ночное время, иногда больные не могут шевелиться, совершать произвольные движения, самостоятельно вставать, присаживаться на постели. Особенно часто пациенты с волынской лихорадкой жалуются на боли внутри большеберцовых костей. Инфекция протекает приступообразно, но преимущественно с одним эпизодом приступа. После 3-5 дней лихорадки наступает период нормализации температуры либо субфебрилитета до 38,5° C длительностью около недели, затем снова отмечается гиперпирексия.
Лицо приобретает одутловатость, конъюнктивы глаз краснеют. На коже спины, живота и конечностей в первые двое суток болезни появляется обильная сыпь в виде пятен от бледно-розового до красного цвета, реже бугорков. Сыпь не зудит, не шелушится, реже пятна сливаются до большого очага поражения (эритематозные поля). Высыпания исчезают бесследно. При хроническом течении и у иммунодепрессивных больных увеличиваются лимфатические узлы, возникают признаки эндокардита: одышка, похудание, точечные кровоизлияния на теле.
Осложнения
Среди осложнений волынской лихорадки наиболее часто встречаются гнойные процессы на фоне присоединения вторичной бактериальной флоры. Длительная бактериемия, связанная с тропизмом бартонелл к эритроцитам, у лиц с нормальным иммунным статусом длится меньше, чем у пациентов с иммунодефицитом. Опасность такого состояния заключается в растущей вероятности сердечных инвазий возбудителя, прямо пропорциональной времени и длительности бактериемии. Ввиду тропности бартонелл к ткани клапанов сердца, особенно аортального, возможно возникновение эндокардита.
Установлено, что 3/4 всех бартонеллезных эндокардитов составляют поражения возбудителем пятидневной лихорадки. Среди европейского населения данная сердечная патология составляет до 3% эндокардитов, на территории Африки – до 15,6%. У обследованных в Эфиопии детей были зафиксированы афебрильные поражения эндокарда с застойной сердечной недостаточностью. Описаны единичные случаи обнаружения аортита у ВИЧ-инфицированных пациентов. Некоторые исследователи связывают инвазию B. quintana с развитием миокардита, острой сердечной недостаточности и внезапной смерти.
Диагностика
Верификация волынской лихорадки требует консультации врача-инфекциониста и нередко – дерматовенеролога. Другие специалисты привлекаются при наличии показаний. Важен сбор эпидемиологического анамнеза с целью получения информации о случаях педикулеза в семье, организованном коллективе. Для подтверждения заболевания назначаются следующие лабораторно-инструментальные методы:
- Объективный осмотр. Физикальные данные включают вынужденное положение тела, затруднение движений в период приступов, высыпания на туловище, ногах и руках, пятнисто-папулезные, розеолезные, редко эритематозные поля без зуда и шелушения, умеренную гепатоспленомегалию. У иммунодефицитных больных можно обнаружить лимфаденопатию, шумы в сердце, изменения фаланг пальцев в виде барабанных палочек, ногтей-часовых стекол, похудание.
- Лабораторные исследования. В общем анализе крови определяется лейкоцитоз, лимфоцитоз, моноцитоз, умеренная тромбоцитопения, ускорение СОЭ, реже нормохромная анемия. Биохимические исследования показывают увеличение общего билирубина за счет прямой фракции, незначительное повышение активности АЛТ и АСТ, гипоальбуминемию, снижение общего белка. В общеклиническом анализе мочи в период лихорадочного приступа обнаруживается альбуминурия, эритроцитурия, цилиндрурия.
- Выявление инфекционных агентов. Выделение бартонелл проводится путем посева крови на агаровые среды, однако этот метод отличается длительностью и высокой стоимостью. Более современным способом является ПЦР. Серологическая диагностика (ИФА, РСК) рекомендована не ранее 15-20 дня болезни, диагностическими титрами для РСК считаются значения более 1:32, при этом возможны перекрестные реакции между родами Хламидия, Кокциелла и другими видами бартонелл.
- Инструментальные методики. Рентгенография грудной клетки необходима с целью дифференциального диагноза. При ультразвуковом исследовании брюшной полости визуализируется увеличение размеров печени, селезенки. При подозрении на костные новообразования применяют УЗИ, сцинтиграфию, рентгенографию, КТ, МРТ костей. ЭХО-КС и ЭКГ рекомендовано проводить у больных из группы риска по развитию эндокардита (иммунодепрессивные пациенты).
Дифференциальная диагностика осуществляется с гриппом, при котором возникают поражения респираторного тракта и катаральные явления, брюшным тифом, характеризующимся тифозным статусом, постепенным началом и брадикардией. Малярии присуща прогрессирующая анемия, поражения ЦНС, гепатоспленомегалия, желтуха; сыпной тиф клинически проявляется розеолезно-петехиальными высыпаниями, энантемой, изменениями сознания. Коревые высыпания появляются на 3-4 сутки болезни, имеют этапность распространения, при кори наблюдаются явления трахеобронхита.
Лечение волынской лихорадки
Лечение рекомендуется проводить в условиях стационара. Пациентам осуществляется обработка тела, волос и одежды средствами против вшей. Постельный режим показан в периоды лихорадочных приступов, сильных болей. При стойких нормальных значениях температуры тела в течение 4-5 дней возможно ослабление режима. Диета не разработана, рекомендована высококалорийная пища, достаточная водная нагрузка.
Лечебные мероприятия при волынской лихорадке должны быть, прежде всего, направлены на элиминацию возбудителя инфекции. Немаловажным является понимание особенностей патогенеза и медикаментозное купирование основных звеньев патологического процесса. Симптоматическое лечение бартонеллезной лихорадки направлено на облегчение состояния больного, особенно во время приступов.
- Этиотропная терапия. Предпочтение отдается препаратам тетрациклинового и аминогликозидного ряда, макролидам, цефалоспоринам. Возможна как монотерапия, так и лечение с применением сочетания средств. Наибольшая эффективность наблюдается при комбинации доксициклина с гентамицином. Длительность антибактериального курса обычно составляет около 30 дней, при поражении сердечных клапанов удлиняется до 3-4 месяцев.
- Патогенетическая терапия. Дезинтоксикационные мероприятия проводятся как с помощью усиления перорального приема жидкости, так и путем внутривенных инфузий растворов (глюкозо-солевые, хлосоль и др.). Используются витамины Р и С, обладающие ангиопротекторными свойствами. Для купирования артериальной гипотензии рекомендованы мидодринсодержащие средства.
- Симптоматическая терапия. Медикаменты назначаются при возникновении симптомов. Наиболее часто применяются противовоспалительные препараты – НПВС, предпочтительно селективные ингибиторы ЦОГ-2 (целекоксиб). Обезболивающие показаны при выраженном болевом синдроме, могут использоваться как обычные, так и наркотические анальгетики. Жаропонижающие назначаются кратким курсом в период приступа лихорадки.
Прогноз и профилактика
Специфической профилактики (вакцин) не разработано. Неспецифическими мерами предотвращения заражения являются выявление и лечение лиц с педикулезом, борьба с вшивостью в организованных коллективах, улучшение санитарно-гигиенических условий проживания. Пациенты с траншейной болезнью обязательно должны быть изолированы. Людям, перенесшим волынскую болезнь, не рекомендуется быть донором крови в течение 1-2 лет после выздоровления; такую же меру предосторожности должны соблюдать излечившиеся от завшивленности.
Окопная лихорадка (синоним: волынская лихорадка, пятидневная лихорадка, траншейная лихорадка) - инфекционная болезнь, характеризующаяся короткими повторными приступами лихорадки, сыпью и мышечными болями различной локализации.
Окопная лихорадка впервые была описана среди солдат, воевавших в Европе во время Первой мировой войны, как тяжелая инфекция, сопровождающаяся длительным присутствием Bartonella quintana в крови. В последние годы окопная лихорадка вновь появилась в США, причем она может быть вызвана как Bartonella quintana, так и Bartonella henselae - возбудителем бактериального ангиоматоза и фелиноза.
Возникновение болезни Окопная лихорадка
Возбудитель окопной лихорадки - риккетсии Rochalimaea quintana. Источниками возбудителя инфекции являются больные люди, иногда переболевшие, в крови которых возбудитель может оставаться до 1-2 лет, переносчиком - платяная вошь. Заражение человека происходит при попадании фекалий зараженной риккетсиями вши в поверхностные ранки, образующиеся при расчесывании кожи в местах укуса. Отдельные случаи заболевания встречаются в различных регионах земного шара, при неблагоприятных санитарно-гигиенических условиях (например, война, голод) возможны эпидемические вспышки.
Течение болезни Окопная лихорадка
Патогенез окопной лихорадки имеет много общего с патогенезом сыпного тифа эпидемического и других риккетсиозов. При попадании в организм возбудитель проникает в ток крови, поражает преимущественно эндотелий капилляров, мелких артерий и вен. Большое значение в патогенезе окопной лихорадки имеет интоксикация.
Иммунитет после перенесенной болезни кратковременный и нестойкий, реинфекция возможна через 4-6 мес.
Симптомы болезни Окопная лихорадка
Инкубационный период - 5-17 дней. Болезнь начинается остро с озноба и быстрого подъема температуры до 39-40° и выше. Повышенная температура держится 1-3 дня, затем наступает период нормальной температуры, который продолжается обычно 4-5 дней. Общее число приступов лихорадки, как правило, 2-4, иногда до 12. При легких формах болезни может наблюдаться незначительное и кратковременное повышение температуры тела. Во время первых приступов на коже спины, груди, живота часто появляется скудная розеолезная сыпь, исчезающая с падением температуры. Постоянно отмечаются сильные головные боли, боли в области глазных яблок, в икроножных и других мышцах, а также в суставах (при этом форма их не изменяется), большеберцовых костях и ребрах. Характерны инъекция склер и гиперемия лица. Часто увеличена селезенка. В крови отмечается лейкоцитоз до 10 000-20 000 лейкоцитов в 1 мкл крови с умеренным нейтрофильным сдвигом влево. Средняя продолжительность болезни 3-5 недель. Осложнения редки. Выздоровление наступает медленно.
Диагностика болезни Окопная лихорадка
Диагноз окопной лихорадки основывается на данных эпидемиологического анамнеза (предполагаемый контакт с больными окопной лихорадкой), клинической картине болезни, а также результатах лабораторных исследований (определение в крови специфических антител иммуноферментным методом).
Диагноз подтверждается неоднократным выделением Bartonella quintana или Bartonella henselae из крови на протяжении длительного времени. Колонии возбудителя растут медленно; на агаре с кроличьей кровью в атмосфере, обогащенной СО2, они появляются спустя 1-4 нед.
Общепринятых методов серодиагностики нет.
Лечение болезни Окопная лихорадка
Лечение больных проводится обязательно в стационаре. Назначают антибиотики тетрациклинового ряда в течение 6-7 дней, проводят симптоматическую терапию (анальгин, амидопирин, кордиамин, кофеин и др.). Выздоравливающих выписывают из стационара при нормальной температуре тела не ранее чем на 12-й день после последнего приступа.
Профилактика болезни Окопная лихорадка
Раннее выявление и госпитализация больных; дезинсекция в очаге (камерная дезинсекция одежды и постельного белья, обработка помещения инсектицидами).
К каким докторам следует обращаться при болезни Окопная лихорадка
Результаты поиска по теме в других рубриках:
ОКОПНАЯ ЛИХОРАДКА (син.: траншейная, волынская, пятидневная, молдавско-валахская, ипрская, тибиальная) — инфекционная болезнь, вызываемая риккетсиями, передающимися через вшей, и характеризующаяся гл. обр. лихорадочными приступами, болями в пояснице и большеберцовых костях.
Содержание
История
Во время первой мировой войны наблюдениями на добровольцах в Англии, США, Германии была доказана способность платяных вшей, снятых с больных, передавать возбудителей здоровым людям; кроме того, была установлена заразительность крови больных и экскрементов зараженных вшей с 6-го по 19-й день после укуса вошью больного. После войны 1914—1918 гг. О. л. регистрировалась лишь в виде спорадических случаев. В годы второй мировой войны она получила значительное распространение в нем. армии, а также в Италии, Франции, Бельгии, Румынии и др. В Советской армии во время Великой Отечественной войны благодаря эффективной борьбе с педикулезом и успешному проведению других противоэпид, мероприятий О. л. встречалась весьма редко.
Этиология
Возбудитель О. л. Roehalimaea quintana (Schmincke 1917, Krieg 1961) обнаруживается в крови, слюне, моче и в нек-рых внутренних органах больных, а также в снятых с больных вшах и экскрементах вшей. В кишечнике вшей риккетсии размножаются внеклеточно. Отличаются они значительным полиморфизмом, размер их 0,3— 0,8 мкм. Культивируются на сложной среде КЖМ (кровь человека, куриный желток, молоко, витамины и др.).
R. quintana устойчивы в окружающей среде; в высохших экскрементах вшей при комнатной температуре они сохраняют жизнеспособность до 4 мес.
Эпидемиология
Источником возбудителей инфекции являются больные или переболевшие (риккетсионосители) О. л. люди. Риккетсиемия у переболевших может продолжаться до 1—2 лет и более. Описаны случаи заражения риккетсиями вшей от людей через 5 лет после перенесения ими О. л. Передают возбудителей платяные вши. Заражение происходит, как и при сыпном тифе, в результате втирания фекалий вши в поврежденную расчесами кожу или заноса их руками на слизистую оболочку глаз. Неудовлетворительные сан.-гиг. условия существования, приводящие к завшивленности людей, являются основной причиной возникновения вспышек О. л.
Патогенез и патологическая анатомия
Патогенез и патологическая анатомия мало изучены. Имеются указания, что возбудитель проникает в кровь и размножается в различных органах, особенно в костном мозге, чем, по-видимому, объясняются жалобы заболевших на боли в костях.
Иммунитет
Перенесение болезни, видимо, не приводит к развитию выраженного иммунитета, либо он непродолжителен, т. к. реинфекция возможна через 4—6 мес. Повторные заболевания протекают значительно легче. Невосприимчивость к О. л. наблюдается в период риккетсионосительства.
Клиническая картина
Инкубационный период — от 5 до 17 дней, чаще 12 — 14. Заболевание начинается остро, с ознобом. Температура тела быстро достигает 38—39° и выше, отмечается общая разбитость, головная боль, головокружение, боли в области орбит глазных яблок, пояснице, костях рук и ног. Наиболее типичны сильные боли в большеберцовых костях. Отмечается болезненность ребер и межреберных мышц, наличие зон гиперестезии. Наблюдается тахикардия, возможно небольшое увеличение и болезненность селезенки. У многих больных, чаще во время первых приступов лихорадки, появляется скудная розеолезная сыпь на коже спины, груди, живота, исчезающая с падением температуры. В крови на высоте приступа — лейкоцитоз до 20 000 — 30 000 с умеренным нейтрофильным сдвигом влево, иногда лейкопения (до 4000 и ниже). РОЭ ускорена до 15 — 30 мм в час. Высокая температура держится в течение 1—2 дней, затем критически падает, сопровождаясь обильным потом и развитием резкой слабости. Через 4—5 сут. наступает новый приступ, но возможны и иные сроки — от 3 до 15 сут. Болезнь чаще ограничивается 2—4 приступами, однако количество их может доходить до 10 и более, причем последующие приступы обычно выражены слабее и менее продолжительны.
Наряду с типичным пароксизмальный! течением О. л. возможна тифоидная форма, при к-рой высокая температура держится продолжительное время; наблюдаются также абортивные и бессимптомные формы с кратковременной риккетсие-мией.
Осложнения очень редки.
Диагноз
Диагноз основывается на клин, и эпидемиол, данных, на результатах лаб. исследований. Характерными клин, признаками О. л. являются чередования подъемов температуры и апирексии, а также боли в костях. В эпидемиол, анамнезе — педикулез у больного или окружающих его лиц. Для лаб, подтверждения диагноза О. л. можно использовать РСК с антигеном риккетсий, культивируемых на кроличьих вшах. Надежен так наз. метод ксенодиагностики. заключающийся в обнаружении риккетсий во вшах, зараженных кровью больных (через 7 —10 дней после заражения в мазках из экскрементов вшей находят в большом количестве риккетсий). Из-за сложности метод ксенодиагноетики применяют лишь при наличии специальных показаний (напр., для выяснения природы вспышки подозрительных на О. л. заболеваний).
О. л. следует дифференцировать с гриппом (см.) — при О. л. отсутствуют катаральные явления; малярией (см.) и возвратным тифом (см.) — при О. л. в препаратах крови отсутствуют плазмодии или спирохеты; с другими риккетсиозами (см.) и брюшным тифом (см.) — реакции Видаля или Вейля — Феликса при О. л. становятся отрицательными даже у лиц, у к-рых до того они были положительными; туляремией (см.) — при О. л. отсутствуют бубоны, язвы, отрицательная проба с тулярином; лептоспирозами (см.); флеботомной лихорадкой (см.).
Лечение
Назначают препараты тетрациклинового ряда, для снятия болевого синдрома — анальгетики.
Прогноз и Профилактика
Прогноз благоприятный; выздоровление обычно наступает на 3 — 5-й нед. от начала болезни, в редких случаях — через несколько месяцев; летальные исходы не наблюдались.
Профилактика: борьба со вшивостью (см. Вши); в эпид, очагах необходимо раннее выявление и изоляция больных и подозрительных на заболевание О. л. лиц, санобработка окружающих больного лиц, камерная дезинсекция одежды и постельных принадлежностей больных и окружающих их лиц; дезинсекция и дезинфекция помещений.
Библиография: Бердиников А. И. Траншейная лихорадка (Trench fever), Врач, газ., JSfc 33, с. 518, 1916; Дегио К. К. Окопная лихорадка, как своеобразная, до сих пор еще неизвестная болезнь заразного происхождения, Рус. врач, т. 17, № 1, с. 49, 1918; Здродовский П. Ф. и Голиневич E. М. Учение о риккетсиях и риккетсиозах, М., 1972, библиогр.; Леонтьев И. А. О волынской лихорадке (волынский риккетсиоз), Клин, мед., т. 23, Л. 4-5, с. 3, 1945; Многотомное руководство по микробиологии, клинике и эпидемиологии инфекционных болезней, под ред. H. Н. Жукова-Вережникова, т. 8, с. 701, М., 1966;' Шувалова Е. П. Инфекционные болезни, с. 249, М., 1976; Вergdоrfer W. Trench fever, в кн.: Trop, med., ed. by G. W. Hunter а. о., p. 135, Philadelphia, 1976; Hurst A. Medical diseases of war, p. 210, L., 1943; Pinkerton H. Trench fever, в кн.: Clin. trop. med., ed. by T. Bercovitz, p. 359, N. Y.— L., 1944, bibliogr.; Weyer F. a. o. Serologische Untersuchungen bei Wolhvnischem Fieber, Z. Tropenmed. Parasit., Bd 23, S. 187, 1972.
Окопная лихорадка — острая инфекция из группы риккетсиозов, протекающая в типичных случаях в пароксизмальной форме с повторными четырёх-, пятидневными приступами лихорадки, разделёнными несколькими днями ремиссии, или в тифоидной форме с многодневной непрерывной лихорадкой.
Этиология. Возбудитель — риккетсия Rochalimaea quintana.
Эпидемиология • Заболевание распространено повсеместно • Переносчик — платяная вошь • Резервуар — больной человек (возможно длительное носительство).
Клиническая картина • Продолжительность инкубационного периода — 2 нед • Болезнь развивается остро, на фоне общего недомогания и головной боли • Типичный симптом — лихорадка (пароксизмальная, тифоидная, абортивная без выраженных проявлений и смешанная [с неопределённой температурной реакцией]). Температура тела может достигать 39–40 °С • Сыпь наблюдают в виде ограниченного числа розеол • Характерны головные, суставные и мышечные боли (особенно в икроножных мышцах) • У 50–100% пациентов отмечают увеличение селезёнки.
Методы исследования • Лабораторные методы •• В крови отмечают тромбоцитопению, умеренную анемию и обычно умеренную гипонатриемию; ПВ и ЧТВ увеличены; содержание фибриногена обычно уменьшено •• В ликворе отмечают незначительное увеличение содержания белка и умеренный лейкоцитоз • Микроскопия возбудителя • Серологические методы (получение надёжных результатов возможно лишь к концу первой недели заболевания) •• Реакция Вейля–Феликса (увеличение титра АТ к Proteus OХ-19 в сыворотке >1:320 или четырёхкратное увеличение титра) •• РСК •• Реакция непрямой иммунофлюоресценции (увеличение титра АТ >1:64 или четырёхкратное увеличение титра АТ в сыворотке крови) •• Реакция прямой иммунофлюоресценции.
Дифференциальная диагностика • Вирусные экзантемы (корь, краснуха и т.д.) • Менингоэнцефалит • Сыпной тиф • Эрлихиоз • Лаймоборрелиоз • Менингококцемия • Лептоспироз.
ЛЕЧЕНИЕ
Лекарственная терапия • Для взрослых •• Доксициклин в начальной дозе 200 мг, далее по 100 мг 2 р/сут внутрь или в/в в течение 7–10 дней (при почечной недостаточности назначают по 100 мг 1 р/сут) или •• Тетрациклин по 500 мг внутрь каждые 6 ч в течение 7–10 сут (не назначают при почечной недостаточности), или •• Хлорамфеникол по 500–750 мг внутрь каждые 6 ч или по 20 мг/кг в/в каждые 6 ч (не более 4 г/сут) в течение 7–10 сут • Для детей •• Хлорамфеникол по 20 мг/кг внутрь или в/в каждые 6 ч или •• Доксициклин по 2–2,5 мг/кг внутрь каждые 12 ч или в/в в начальной дозе 4,4 мг/кг, далее по 2,2 мг/кг каждые 12 ч в течение 7–10 сут, или •• Тетрациклин по 10 мг/кг внутрь каждые 6 ч в течение 7–10 сут.
Противопоказания. Доксициклин и тетрациклин не назначают детям до 8 лет, беременным.
Течение и прогноз • Длительность заболевания составляет 3–5 нед • Прогноз благоприятный с разрешением признаков в течение нескольких дней и отсутствием осложнений • Летальные исходы при адекватно проводимой терапии наблюдают редко.
Синонимы • Волынская лихорадка • Тибиальная лихорадка • Болезнь Вернера–Хиса • Пятидневная лихорадка • Траншейная лихорадка • Молдавско-валахская лихорадка • Фландрская лихорадка • Лихорадка Иква • Лихорадка ипрская • Лихорадка пятидневная пароксизмальная • Риккетсиоз пароксизмальный
МКБ-10 • A79.0 Окопная лихорадка
Окопная лихорадка — острая инфекция из группы риккетсиозов, протекающая в типичных случаях в пароксизмальной форме с повторными четырёх-, пятидневными приступами лихорадки, разделёнными несколькими днями ремиссии, или в тифоидной форме с многодневной непрерывной лихорадкой.
Этиология. Возбудитель — риккетсия Rochalimaea quintana.
Эпидемиология • Заболевание распространено повсеместно • Переносчик — платяная вошь • Резервуар — больной человек (возможно длительное носительство).
Клиническая картина • Продолжительность инкубационного периода — 2 нед • Болезнь развивается остро, на фоне общего недомогания и головной боли • Типичный симптом — лихорадка (пароксизмальная, тифоидная, абортивная без выраженных проявлений и смешанная [с неопределённой температурной реакцией]). Температура тела может достигать 39–40 °С • Сыпь наблюдают в виде ограниченного числа розеол • Характерны головные, суставные и мышечные боли (особенно в икроножных мышцах) • У 50–100% пациентов отмечают увеличение селезёнки.
Методы исследования • Лабораторные методы •• В крови отмечают тромбоцитопению, умеренную анемию и обычно умеренную гипонатриемию; ПВ и ЧТВ увеличены; содержание фибриногена обычно уменьшено •• В ликворе отмечают незначительное увеличение содержания белка и умеренный лейкоцитоз • Микроскопия возбудителя • Серологические методы (получение надёжных результатов возможно лишь к концу первой недели заболевания) •• Реакция Вейля–Феликса (увеличение титра АТ к Proteus OХ-19 в сыворотке >1:320 или четырёхкратное увеличение титра) •• РСК •• Реакция непрямой иммунофлюоресценции (увеличение титра АТ >1:64 или четырёхкратное увеличение титра АТ в сыворотке крови) •• Реакция прямой иммунофлюоресценции.
Дифференциальная диагностика • Вирусные экзантемы (корь, краснуха и т.д.) • Менингоэнцефалит • Сыпной тиф • Эрлихиоз • Лаймоборрелиоз • Менингококцемия • Лептоспироз.
ЛЕЧЕНИЕ
Лекарственная терапия • Для взрослых •• Доксициклин в начальной дозе 200 мг, далее по 100 мг 2 р/сут внутрь или в/в в течение 7–10 дней (при почечной недостаточности назначают по 100 мг 1 р/сут) или •• Тетрациклин по 500 мг внутрь каждые 6 ч в течение 7–10 сут (не назначают при почечной недостаточности), или •• Хлорамфеникол по 500–750 мг внутрь каждые 6 ч или по 20 мг/кг в/в каждые 6 ч (не более 4 г/сут) в течение 7–10 сут • Для детей •• Хлорамфеникол по 20 мг/кг внутрь или в/в каждые 6 ч или •• Доксициклин по 2–2,5 мг/кг внутрь каждые 12 ч или в/в в начальной дозе 4,4 мг/кг, далее по 2,2 мг/кг каждые 12 ч в течение 7–10 сут, или •• Тетрациклин по 10 мг/кг внутрь каждые 6 ч в течение 7–10 сут.
Противопоказания. Доксициклин и тетрациклин не назначают детям до 8 лет, беременным.
Течение и прогноз • Длительность заболевания составляет 3–5 нед • Прогноз благоприятный с разрешением признаков в течение нескольких дней и отсутствием осложнений • Летальные исходы при адекватно проводимой терапии наблюдают редко.
Синонимы • Волынская лихорадка • Тибиальная лихорадка • Болезнь Вернера–Хиса • Пятидневная лихорадка • Траншейная лихорадка • Молдавско-валахская лихорадка • Фландрская лихорадка • Лихорадка Иква • Лихорадка ипрская • Лихорадка пятидневная пароксизмальная • Риккетсиоз пароксизмальный
МКБ-10 • A79.0 Окопная лихорадка
Читайте также:


