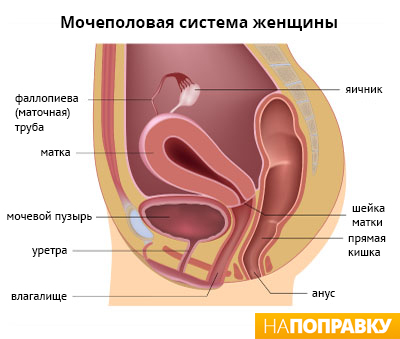
Что такое острая бактериальная инфекция во влагалище
Обзор
Бактериальный вагиноз ( гарднереллез, вагинальный дисбактериоз, дисбиоз влагалища ) — распространенное заболевание у женщин, связанное с нарушением состава нормальной микрофлоры влагалища и увеличением в нем количества других микробов, в том числе гарднереллы.
Бактериальный вагиноз не вызывает раздражения или зуда во влагалище, но приводит к появлению нетипичных влагалищных выделений — белей. При этом заболевании выделения из влагалища приобретают следующие признаки:
- сильный запах рыбы, особенно после полового акта;
- белый или серый цвет;
- становятся жидкими и водянистыми.
Для большинства женщин бактериальный вагиноз не является тяжелым заболеванием. Поводом для беспокойства могут стать симптомы бактериального вагиноза у женщины во время беременности, если ранее беременность имела осложнения.
Примерно половина женщин с бактериальным вагинозом не испытывают никаких симптомов. В таких случаях заболевание не угрожает вашему здоровью или беременности.
Обратитесь к гинекологу, если вы заметите нетипичные выделения из влагалища, особенно во время беременности. Важно пройти обследование, чтобы исключить другие инфекционные заболевания и предотвратить осложнения.
Как правило, вагиноз легко лечится коротким курсом антибиотиков, однако заболевание часто возникает повторно. Более половины женщин, вылечившихся от дисбиоза влагалища, вновь обнаруживают у себя симптомы вагиноза, как правило, в течение трех месяцев после выздоровления.
Причины бактериального вагиноза до конца не ясны, поэтому гарантированно эффективного метода профилактики данного заболевания не существует. Однако вы можете понизить риск нарушения микрофлоры влагалища следующими способами:
- откажитесь от использования парфюмированного мыла, пены для ванны с отдушками и антисептических жидкостей для ванн;
- не пользуйтесь влагалищными дезодорантами;
- не делайте спринцевание без назначения врача;
- не стирайте нижнее белье сильными моющими средствами.
Если часто пренебрегать этими правилами, естественный бактериальный баланс влагалища может нарушиться, что повышает вероятность развития бактериального вагиноза.
Причины бактериального вагиноза
До сих пор окончательно не ясно, что вызывает бактериальный дисбаланс, но следующие факторы могут усилить вашу предрасположенность к этому:
- активная половая жизнь, новый половой партнер или несколько партнеров;
- использование внутриматочной спирали — средства контрацепции;
- курение;
- парфюмированное мыло, антисептические жидкости для ванны или пена для ванны;
- промывание влагалища водой или другими жидкостями (спринцевание) без назначения врача;
- влагалищные дезодоранты;
- стирка нижнего белья с агрессивными моющими средствами.
По невыясненным причинам, дисбактериоз влагалища чаще встречается у чернокожих женщин, чем у представительниц любой другой этнической группы.
Как правило, бактериальный вагиноз не расценивают как инфекцию, передаваемую половым путем (ИППП), но мнения на этот счет расходятся. Существуют следующие доводы в пользу того, что дисбиоз влагалища является ИППП. Бактериальный вагиноз:
- чаще встречается у женщин, имеющих несколько половых партнеров;
- реже наблюдается у женщин, которые практикуют секс с презервативом.
Также существуют доказательства того, что женщины с бактериальным вагинозом могут передать заболевание другим женщинам во время полового акта, однако не ясно, как это происходит.
Есть также и доводы в пользу того, что дисбактериоз влагалища не является ИППП:
- не существует такого же заболевания у мужчин, нет никаких свидетельств тому, что бактерии, вызывающие бактериальный вагиноз у женщин, могут передаваться половым путем мужчине.
- лечение полового партнера мужского пола антибиотиками не предотвращает повторное развитие болезни у женщины;
- распространенность бактериального вагиноза в разных этнических группах может значительно различаться, что нельзя объяснить лишь половой активностью;
- иногда дисбиоз влагалища встречается у женщин, не живущих половой жизнью.
Многие специалисты полагают, что половая активность играет роль в развитии бактериального вагиноза, но вероятно и другие факторы оказывают влияние на его развитие.
Диагностика бактериального вагиноза
Если у вас появились нетипичные влагалищные выделения, как можно скорее обратитесь к гинекологу. Это необходимо прежде всего для того, чтобы исключить более опасные заболевания со схожими симптомами, например, трихомоноз или гонорею. Оба этих заболевания могут вызвать появление влагалищных белей.
Гинеколог может диагностировать по вашим симптомам и после осмотра влагалища. Однако для подтверждения диагноза необходимы дополнительные анализы.
Во время гинекологического исследования со стенки влагалища при помощи пластиковой палочки врач возьмет мазок — образец клеток и выделений. Процедура занимает всего несколько секунд и безболезненна, хотя ненадолго может вызвать неприятные ощущения.
Взятый образец исследуют на наличие различных микробов, что позволяет судить о состоянии влагалищной микрофлоры и наличии вагиноза. В некоторых клиниках результаты могут быть получены сразу же, но если образец отправляют в лабораторию, ожидание результатов может растянуться до недели.
Также врач может измерить уровень кислотности (pH) влагалища. Из влагалища будет взят мазок, которым затем проведут по специально обработанной бумаге. Цвет бумаги будет меняться в зависимости от уровня кислотности. Уровень pH выше 4,5 может указывать на наличие вагиноза.
Лечение бактериального вагиноза
Бактериальный вагиноз успешно лечится антибиотиками. В настоящее время нет доказательств тому, что пробиотики, которые содержатся в некоторых йогуртах, помогают в лечении или предотвращении дисбиоза влагалища.
Чаще всего для лечения назначается антибиотик метронидазол. Он выпускается в трех формах:
- таблетки, которые следует принимать дважды в день в течение 5-7 дней;
- одна таблетка более высокой дозировки, которую принимают только раз;
- гель, который наносится на стенки влагалища раз в день в течение пяти дней.
В большинстве случаев рекомендуется метронидазол в таблетках, которые следует принимать в течение 5-7 дней, так как они считаются наиболее эффективным методом лечения. Их можно принимать, если у вас появились симптомы бактериального вагиноза во время беременности. Если вы кормите грудью, скорее всего, вам порекомендуют метронидазол в форме геля, так как метронидазол в таблетках он может попадать в грудное молоко.
В некоторых случаях вместо метронидазола рекомендуют другой антибиотик, например, крем клиндамицин, который следует наносить на стенки влагалища раз в день в течение семи дней. Крем могут прописать, например, если в прошлом у вас была отрицательная реакция на метронидазол.
Какой бы курс антибиотиков вам ни прописали, важно пройти его до конца, даже если вы начали чувствовать себя лучше. Это поможет снизить риск того, что симптомы не пройдут или вернутся.
Метронидазол может вызывать тошноту, рвоту и слабый металлический привкус во рту. Лучше принимать препарат после еды. Если после приема препарата у вас начинается рвота, обратитесь к врачу, вам могут порекомендовать другой метод лечения. Не употребляйте алкоголь во время приема метронидазола и еще по крайней мере двое суток после завершения курса антибиотиков. Смешивание алкоголя с препаратом может усилить побочные эффекты.
Если вы проходите лечение от бактериального вагиноза (БВ), вам следует воздерживаться от нескольких вещей, чтобы повысить потенциальную эффективность лечения. Например, вам не следует промывать влагалище или использовать антисептические средства, парфюмированное мыло и пену для ванны.
Некоторым женщинам не удается вылечить бактериальный вагиноз одним курсом антибиотиков. Если первый курс лечения вам не помог, врач проверит, правильно ли вы принимали лекарства. Если да, то вам могут порекомендовать один из перечисленных ниже альтернативных методов лечения.
Если вам была поставлена внутриматочная спираль, которая, по мнению вашего врача, может быть одной из причин нарушения влагалищной микрофлоры, вам могут порекомендовать удалить ее и использовать другой метод контрацепции.
Коррекция кислотно-щелочного баланса влагалища — сравнительно новый метод лечения дисбактериоза влагалища. Как правило, это подразумевает нанесение геля на стенки влагалища, который будет менять кислотно-щелочной баланс, делая среду влагалища менее благоприятной для размножения вредных бактерий. Большинство средств для корректировки кислотно-щелочного баланса влагалища можно купить в аптеке без рецепта, но эффективность такого лечения до сих пор не подтверждена. Некоторые исследования показали, что это помогает в лечении вагиноза, другие же свидетельствуют, что оно неэффективно или менее эффективно по сравнению с антибиотиками.
Осложнения при бактериальном вагинозе
Большинство женщин могут вылечить бактериальный вагиноз без каких-либо осложнений. Однако существует небольшой риск осложнений, если болезнь не лечить.
Есть свидетельства того, что при отсутствии лечения бактериальный вагиноз, вызывающий симптомы во время беременности, может повысить риск развития осложнений, связанных с беременностью, особенно если в прошлом у вас уже были подобные осложнения.
Осложнения при беременности, которые могут возникнуть вследствие бактериального вагиноза, включают в себя:
- преждевременные роды — когда ребенок рождается раньше 37-й недели беременности;
- выкидыш — потеря плода в течение первых 23-х недель;
- преждевременный разрыв плодного пузыря — пузыря с жидкостью, в котором развивается плод;
- хориоамнионит — заражение оболочек хориона и амниона (оболочек, из которых состоит плодный пузырь) и амниотической жидкости (жидкости, окружающей плод);
- послеродовый эндометрит — заражение и воспаление тканей матки после родов.
Если вы беременны и у вас появились симптомы вагиноза, как можно скорее обратитесь к гинекологу. Хотя риск развития осложнений невелик, лечение поможет еще больше его снизить. Если бактериальный вагиноз не вызвал никаких симптомов, нет оснований полагать, что он увеличит риск развития осложнений при беременности. Поэтому если вы беременны и у вас обнаружили нарушение влагалищной микрофлоры, но он это никак не проявляется клинически, вам могут порекомендовать воздержаться от лечения.
Есть свидетельства того, что вагиноз может увеличить риск ИППП, например, хламидиоза. Возможно это происходит потому, что изменение числа бактерий в влагалище снижает вашу защиту от инфекции.
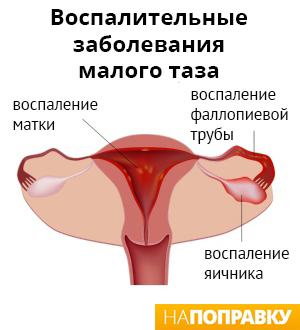
Есть основания полагать, что бактериальный вагиноз может повысить риск развития воспалительного заболевания органов малого таза (ВЗОМТ). ВЗОМТ заключается в заражении и воспаленииверхней части женских половых путей, включая матку, фаллопиевы трубы и яичники.
Симптомы ВЗОМТ включают в себя:
- боль в области таза или внизу живота;
- неприятные ощущения или боль глубоко в области таза при половом акте;
- кровотечение между месячными и после секса.
При ранней постановке диагноза ВЗОМТ, как правило, можно успешно вылечить курсом антибиотиков. Однако примерно каждая пятая женщина, перенесшая это заболевание, станет бесплодной из-за сильного рубцевания фаллопиевых труб.
Если вы обнаружите какие-либо симптомы ВЗОМТ, обратитесь к гинекологу. Откладывание лечения или повторное возникновение ВЗОМТ могут повысить риск бесплодия.
Женщины с дисбактериозом влагалища в случае проведения экстракорпорального оплодотворения (ЭКО) имеют меньшие шансы на успех и более высокий риск выкидыша на раннем сроке. Поэтому если вы проходите ЭКО, необходимо своевременное восстановление нормального состава микрофлоры влагалища.
К какому врачу обратиться при бактериальном вагинозе?
С помощью сервиса НаПоправку вы можете выбрать хорошего гинеколога для лечения и диагностики бактериального вагиноза.
Если природа наградила вас данным нежным органом, то, вполне вероятно, хоть раз в жизни вы испытывали проблемы в связи с ним. Зуд, жжение, неприятные выделения, “странный запах” сопровождают разнообразные заболевания этой системы. Всё это в высшей степени неприятно, но есть и хорошие новости: почти всегда это очень легко лечится.
Материал содержит контент, не предназначенный для лиц младше 18 лет.
Мы рекомендуем при проявлении дискомфорта или необычных симптомов обращаться к врачу. Но, тем не менее, не повредит ознакомиться с нашей статьей и вспомнить, какие неприятности могут свалиться на ваши “нежные места”.
Молочница
Что это? Это грибковая инфекция, причиной которой является чрезмерное размножение дрожжей, которые живут во влагалище. Тип дрожжей, которые чаще всего ассоциируются с этим заболеванием, называется кандида.
Симптомы: молочница сопровождается густыми, беловатыми выделениями с комочками. Обычно без запаха. Вы также можете заметить кремообразное беловатое покрытие внутри и снаружи влагалища. Среди других симптомов: довольно сильный зуд, жжение и покраснение внутри и снаружи. С развитием заболевания симптомы усугубляются. В отдельных случаях болезнь может дойти до трещин и язв на коже. Любое проникновение во влагалище явно не будет приносить приятных ощущений, а из-за раздражения наружных половых органов возможно жжение при мочеиспускании. На пенисе и мошонке тоже может развиваться молочница, но это редкость.
Превосходно. Как же это появляется? У большинства женщин во влагалище в обычном состоянии присутствует небольшое количество дрожжей. Но когда в естественной микрофлоре влагалища происходит сбой, размножение дрожжей выходит из-под контроля и приводит к инфекции. Спровоцировать такой сбой может множество факторов: естественные колебания гормонального фона, антибиотики, кортизон и другие лекарства, беременность, диабет, ослабление иммунной системы, реакция на микрофлору гениталий другого человека.
Передается ли это половым путем? Кандидоз считается не заразной болезнью, но определенные аспекты полового акта – как оральные ласки партнера – могут спровоцировать рост грибка и инфекцию.
Как от этого избавиться? Кандидоз обычно легко лечится в течение пары дней при помощи простых противогрибковых препаратов. Существует множество лекарств от молочницы, которые продаются без рецепта – например, Монистат (в форме крема или свеч, которые вводятся во влагалище). Есть также пероральные препараты однократного приема (Дифлюкан или Флуконазол), но они отпускаются по рецепту врача.
Избегайте сексуальных контактов, пока инфекция не пройдет. Трение не очень способствует выздоровлению, а препараты против кандидоза содержат масла, которые могут повредить латекс. Постарайтесь ничего не чесать – так вы только усугубляете зуд, травмируя кожу, что в свою очередь ведет к распространению бактерий и новым инфекциям. Есть безрецептурные крема, которые помогут справиться с раздражением половых органов.
Бактериальный вагиноз
Что это? Это бактериальная инфекция, которая развивается, если здоровый баланс бактерий во влагалище нарушается. Gardnerella vaginalis – это самая распространенная бактерия, живущая во влагалище, и именно она чаще всего оказывается причиной бактериального вагиноза.
Симптомы: бактериальный вагиноз не всегда имеет выраженные симптомы. Даже если они всё же есть, их проявление может быть настолько мягким, что вы даже не заметите. Возможно незначительное проявление зуда или жжения при мочеиспускании, но зачастую эта инфекция вообще не вызывает никакого дискомфорта. Может вырасти количество выделений, они могут быть сероватыми, грязно-белыми, жидкими и/или пенистыми. Один из наиболее распространенных симптомов бактериального вагиноза – неприятный рыбный запах, особенно после полового акта. Оу…
Отлично. Как же это появляется? Как и в случае с молочницей, у женщины во влагалище есть здоровая бактериальная среда и здоровый уровень кислотности. При нарушении уровня pH нарушается и бактериальная среда. Зачастую в этом виноваты клизмы, вагинальные дезодоранты и другие раздражающие продукты. Половой акт тоже может стать причиной дисбаланса.
Передается ли это половым путем? Скорее всего, нет, но окончательный ответ дать сложно. Тем не менее, контакты с новым партнером (или партнерами) повышают риск развития инфекции. Кроме того, иногда химия нашего собственного тела может отрицательно отреагировать на генитальную микрофлору партнера или его семя.
Как от этого избавиться: бактериальный вагиноз легко лечится с помощью антибиотиков (перорально или внутривагинально). Обязательно доведите до конца лечение, назначенное врачом – даже если симптомы исчезли. И пусть ваш партнер даст вам немного покоя, пока вы восстанавливаетесь. Считается, что пробиотики помогают предотвратить повторное развитие инфекции, но если вас беспокоит хронический бактериальный вагиноз, лучше проконсультироваться с врачом.
Трихомоноз
Что это? Очень распространенная, но малоизвестная инфекция, передающаяся половым путем. Причиной инфекции является одноклеточный паразит трихомонада. Трихомоноз – одна из многих ИППП (инфекций, передающихся половым путем), но мы выделяем её в отдельный раздел еще и потому, что трихомонада – самая распространенная причина раздражения влагалища.
Симптомы: как и большинство ИППП, трихомоноз часто не сопровождается никакими симптомами, и многие люди даже не подозревают, что больны (именно поэтому бывает сложно понять, как же вы его подхватили). Проявиться симптомы могут через 3-28 дней. Среди них: пенистые, желтовато-зеленые выделения, возможно, с неприятным запахом (как при бактериальном вагинозе), пачкающие или кровянистые выделения, зуд, отечность, жжение при мочеиспускании, частые позывы к мочеиспусканию. Трихомонада опасна также и для мужчин – среди симптомов: выделения из уретры и частые позывы к мочеиспусканию. Но зачастую у мужчин вообще нет симптомов.
Замечательно. Как же это появляется? Трихомоноз очень заразен и легко передается при любом половом контакте с участием влагалищного секрета и семени (это может быть вагинальный половой акт, использование общих интимных игрушек и даже касание своих половых органов после касания органов партнера). Презервативы и другие барьерные средства могут уменьшить риск заражения, предотвращая обмен жидкостями.
Передается ли это половым путем? Еще как! Поэтому лучший способ предотвратить заражение трихомонозом – использовать латексные или полиуретановые презервативы каждый раз при вагинальном или анальном половом акте, даже если ни у кого из партнеров нет симптомов инфекции.
Как от этого избавиться: трихомоноз лечится при помощи лекарственных средств. Учитывая половой путь передачи, очень важно, чтобы каждый носитель, его партнеры и их партнеры прошли полный курс лечения (даже если нет симптомов). Нужно избегать половых актов до окончания лечения и отрицательного теста на трихомоноз. Но не всё так плохо: это заболевание очень распространенное и легко лечится, так что не унывайте.
Инфекции, передающиеся половым путем
Что это? Это группа очень распространенных заболеваний, которые передаются в процессе сексуального контакта. ИППП включают: сифилис, хламидиоз, гонорею, трихомоноз, герпес, мягкий шанкр, остроконечные кондиломы, чесотку, лобковых вшей (площица) и заразительный моллюск. ВИЧ (вирус, который вызывает СПИД) тоже входит в эту группу – это серьезное заболевание, которое влияет на всю иммунную систему и может сделать организм уязвимее к другим вагинальным инфекциям.
Симптомы: поскольку существует множество ИППП, то и симптомов много. Некоторые из симптомов похожи на другие вагинальные инфекции – частое и болезненное мочеиспускание, необычные выделения (другого цвета или с другим запахом), раздражение, отечность, высокая температура, вагинальное кровотечение, язвы и болезненные ощущения при сексуальном контакте. У мужчин могут быть выделения из уретры, частое и болезненное мочеиспускание, отечность. Но нередко ЗППП не сопровождается никакими симптомами, так что ваше хорошее самочувствие еще не означает, что вы не являетесь переносчиком болезни.
Здорово. Как же это появляется? ЗППП передаются через контакт с семенем зараженного человека, вагинальным секретом, кровью или при контакте кожа-к-коже (рот, пенис, влагалище, анальное отверстие).
Передается ли это половым путем? Еще бы. ИППП очень распространены, и все, кто имеет сексуальные контакты (включая оральные контакты кожа-к-коже и обмен жидкостями) подвержены риску. Из-за того, что у очень многих людей симптомы не проявляются, единственный способ узнать наверняка – это пройти тестирование. Всегда используйте барьерную защиту (презервативы, защитные прокладки (коффердамы), резиновые или нитриловые перчатки) во время полового акта и регулярно проходите проверку – это лучший способ предотвратить ЗППП.
Как от этого избавиться: к счастью, ЗППП, которые вызывают бактерии или паразиты, полностью поддаются лечению. Обязательно точно выполняйте рекомендации врача и исключите сексуальные контакты до полного излечения и отрицательного теста. Вашему партнеру (и его партнерам) тоже следует пройти лечение, даже при отсутствии симптомов, чтобы заболевание не было передано обратно и далее.
Большинство ЗППП, причиной которых являются вирусы, остаются в организме навсегда, но есть медикаменты, способные устранить или ослабить симптомы. Иногда человеческий организм самостоятельно подавляет или даже полностью избавляется от вирусных ЗППП. Хронические симптомы также можно устранить. Доктор – ваш лучший помощник в случае любого из таких заболеваний.
Люди нередко очень переживают по поводу ЗППП, хотя они довольно часто встречаются и успешно лечатся. Итог: больше половины людей хотя бы раз в жизни сталкиваются с как минимум одним из ЗППП, так что этого не стоит стыдиться. Всё будет хорошо!
Инфекция мочевыводящих путей
Что это? Это бактериальная инфекция, которая поражает мочевую систему (сюда входит мочевой пузырь и уретра – трубка, которая выводит мочу наружу). Технически это не вагинальная инфекция, но мы включаем её в наш список, поскольку она очень распространена и приносит массу неприятностей женщинам.
Симптомы: жжение во время мочеиспускания, частые позывы (даже если мочевой пузырь пуст), кровь и/или гной в моче, слабый контроль над мочеиспусканием, жар, боли в спине и животе. Из-за схожести симптомов с другими болезнями – вагинит или ЗППП, – только врач может правильно определить проблему.
Восхитительно. Как же это появляется? Да очень просто – когда любая инфекция попадает в половые органы. Фекальные бактерии, которые попадают в уретру (разносятся при помощи туалетной бумаги, во время секса или даже при сливе в унитазе) – наиболее частые возбудители инфекции. Болезни, передающиеся при половом акте, тоже могут стать причиной инфекции мочевыводящих путей. Редко удается точно определить причину возникновения инфекции из-за множества путей её развития в организме.
Передается ли это половым путем? Нет, но многие жалуются, что половые акты могут провоцировать или усугублять инфекцию. Половой акт может привести к инфекции мочевыводящих путей, если какие-либо бактерии попадут в уретру (то есть, всё, что касается или проникает в анальное отверстие – пальцы, пенис, интимные игрушки и т.д. – нужно тщательно очищать, прежде чем касаться остальных половых органов или чего-либо еще). Хороший способ избежать попадания вредоносных бактерий – использовать барьерную защиту (презервативы, перчатки, защитные прокладки), меняя её каждый раз после любых анальных ласк. Если вы обнаружите, что инфекция возникает после каких-либо позиций – возможно, следует от них отказаться. Еще один проверенный способ предотвращения инфекций мочевыводящих путей – ходить в туалет непосредственно до и после сексуального контакта.
Как от этого избавиться: инфекции мочевыводящих путей очень легко лечатся при помощи старых добрых антибиотиков. При приеме антибиотиков нужно обязательно пропить полный курс согласно рецепту врача, даже если симптомы исчезли. Средства, которые отпускаются без рецепта, помогут снять болевые ощущения, но они не вылечат инфекцию. Люди с хроническими инфекциями заметили, что клюква (добавки в виде таблеток или натуральные клюквенные соки) помогает предотвратить рецидив инфекции.
Если вы подозреваете инфекцию, обязательно обратитесь к доктору, так как из мочевыводящий путей инфекция при отсутствии должного лечения может перейти в почки, а это уже намного серьезнее. Добавим, что те, кто прошел через сильную инфекцию мочевыводящих путей, описывает ощущения так: по шкале от 1 до 10 это 1000000 с режущими лазерами и лезвиями. Так что позаботьтесь об этом как можно быстрее.
Общие советы: как сохранить влагалище здоровым
К инфекциям может привести практически всё, что нарушает естественный химический баланс влагалища. Кроме того, неприятные ощущения может вызывать даже не инфекция, а отрицательная реакция (в таком случае дискомфорт пропадет как только вы уберете раздражающий фактор). Множество вещей способны вызвать аллергию или раздражение, но чаще всего влагалище страдает от нескольких вещей.
Возглавляют список таких вещей тампоны, прокладки, вагинальные дезодоранты и продукты женской гигиены с отдушкой. И мы еще не добрались до клизм (мы надеемся, вы знаете, насколько это вредно – ведь вы вымываете всё хорошее из влагалища, нарушая его естественную микрофлору). Не исключены также остальные ароматизированные продукты для ванн и стирки, и даже цветная туалетная бумага.
Парадокс, но то, что женщины используют, чтобы влагалище пахло приятно, может в итоге привести к совершенно, мягко говоря, обратному эффекту. Если вас беспокоит запах – обратитесь к врачу, и он вам скажет, все ли в порядке. Помните: влагалище очищается самостоятельно – вам нужно только нежное мыло и вода для поддержания чистоты внешних половых органов.
Диафрагмы, шеечные колпачки, менструальные чаши, интимные игрушки и латексные презервативы могут вызывать проблемы у людей с аллергией на латекс или силикон. Нередко отрицательные реакции вызывают определённые лубриканты. Особенно активным раздражителем может быть спермицид – он нередко становится причиной микроскопических порезов на нежной коже гениталий, что ведет к раздражению и повышению риска развития ИППП (порезы дают легкий доступ к кровотоку). Если вы используете спермицид для предохранения от нежелательной беременности, то определенно нужно пользоваться презервативами для защиты от ВИЧ и других половых инфекций.
Иногда обилие влаги нарушает природный баланс влагалища. Особенно нежные женщины нередко получают проблемы из-за очень обтягивающих спортивных штанов, мокрых купальников или белья без хлопковой вставки (натуральные ткани – как хлопок – обеспечивают сухость лучше, так как дают коже “дышать”). Раздражение может появиться даже из-за верховой езды. Но, повторяемся, каждый организм индивидуален, и то, что одному человеку – сущий ад, другой даже не заметит.
Избегать раздражителей так же важно, как держать бактерии на расстоянии. Тщательно следите за чистотой того, что бывает в анальном отверстии – до контакта с другими частями тела всё нужно очистить. Регулярно меняйте тампоны (каждые 4-8 часов), обязательно мойте менструальные чаши и интимные игрушки так, как написано в инструкции. Пользуйтесь презервативами, защитными прокладками и перчатками, чтобы предотвратить передачу инфекций
И последний совет: изучите свои половые органы. Обращайте внимание на то, какой у вас запах, какие выделения (как они меняются в течение менструального цикла), что остается на белье в процессе носки, даже как внешне выглядят ваши “прелести”. Да, всё это кажется глупостью в наше время, но, тем не менее, это лучший способ быть уверенной в своем состоянии и понимать, когда что-то не так.
[youtube.player]Бактериальный вагиноз – это невоспалительное заболевание влагалища, связанное с изменением его микрофлоры. Подобное состояние чрезвычайно широко распространено среди женщин фертильного возраста (20-45 лет), встречаемость его в этой группе достигает 80%. То есть, из десяти женщин 8 переносят бактериальный вагиноз хотя бы раз в жизни. Заболевание не представляет опасности для самой пациентки, но может негативно сказаться на ее репродуктивной функции. Баквагиноз нередко становится причиной выкидышей, внутриутробной инфекции плода, осложнений после родов, абортов и инвазивных вмешательств на половых органах. Как передается заболевание и как избавиться от него, читайте далее.
Как развивается бактериальный вагиноз?

Человеческое существование неразделимо с деятельностью различных микроорганизмов. Те из них, что в процессе эволюции приспособились к продуктивному сотрудничеству с людьми, называются нормальной микрофлорой/биоценозом. Состав ее носит постоянный характер: некоторые микроорганизмы встречаются только на коже, другие – в ротовой полости, в кишечнике. В своей среде обитания они выполняют важнейшие функции: защищают организм хозяина от патогенных бактерий, вырабатывают витамины, стимулируют иммунный ответ.
В норме влагалище заселяют лактобактерии – короткие толстые палочки. Они расщепляют гликоген, которым богаты клетки влагалищного эпителия с образованием молочной кислоты. Таким образом, в нижних половых путях женщины постоянно поддерживается кислая среда, препятствующая закреплению и росту патогенной микрофлоры. Для поддержания нормальных условий и защитной функции влагалища необходимо большое количество лактобактерий, поэтому их доля в его биоценозе составляет 95-98%.
В силу различных причин, перечисленных ниже, происходит вытеснение молочнокислых палочек и их замещение другими микроорганизмами. Подобная ситуация облегчает заселение влагалища патогенными микроорганизмами – возбудителями инфекций, передающихся половым путем, но в большинстве случаев происходит смена на неспецифическую микрофлору. К ней относятся бактерии, обитающие на коже промежности, перианальных складок, в нижнем отделе мочеиспускательного канала. Они беспрепятственно занимают новую среду обитания, интенсивно размножаются, но выполнять функции нормальной микрофлоры не могут. Их ферментная система отличается от таковой лактобактерий и не расщепляет гликоген с образованием молочной кислоты.
Неспецифическая микрофлора вызывает ряд нарушений в обменных и иммунных процессах влагалища в целом. Снижается уровень выработки защитного иммуноглобулина А, который препятствует закреплению на влагалищном эпителии патогенных агентов. Эпителиальные клетки частично адсорбируют на своей поверхности условно-патогенные бактерии и усиленно слущиваются, с чем связывают появление выделений при бактериальном вагинозе. Замещают лактобактерий в основном анаэробы – бактерии, функционирующие без доступа кислорода. Некоторые из продуктов их метаболизма – летучие жирные кислоты и аминокислоты – расщепляются во влагалище до летучих аминов, которые имеют характерный рыбный запах.
Описанные изменения приводят к смещению рН влагалища из кислых значений к щелочным. Это влечет за собой прогрессирующие изменения в белковом, углеводном, минеральном и липидном обмене клеток эпителия. Усиливается их продукция и выработка слизи, что клинически проявляется, как обильные выделения – основной признак бактериального вагиноза. Следует отметить, что воспалительной реакции в стенках влагалища нет и все изменения носят лишь функциональный характер.
Что становится причиной болезни?
Бактериальный вагиноз не относится к половым инфекциям и не имеет единого возбудителя, поэтому его иначе называют неспецифический вагиноз. Первопричиной становится изменение влагалищной среды, которое влечет за собой нарушения в микробиоценозе. Микрофлора, приходящая на смену лактобактериям может быть самой различной и чаще всего представлена ассоциациями условно-патогенных бактерий. Среди них встречаются:
Рост их, как правило, избыточен и количество бактерий во влагалищном секрете достигает 10 10 на 1 мл. Однако комфортные условия для их размножения возникают лишь после влияния определенных факторов внешней или внутренней среды организма.
Основные причины возникновения бактериального вагиноза делят на 2 большие группы:
Внутренние (эндогенные):
- нарушение гормонального баланса с преобладанием прогестерона;
- атрофия слизистой оболочки влагалища;
- кишечный дисбиоз;
- иммунные нарушения в организме.
Внешние (экзогенные):
- длительное лечение антибиотиками;
- лекарственная иммуносупрессия – прием цитостатиков, глюкокортикоидов;
- лучевая терапия опухолей;
- инородные предметы во влагалище (гигиенические тампоны, пессарий, противозачаточные диафрагма, кольцо);
- применение спермицидов, частое спринцевание;
- несоблюдение правил личной гигиены.
Все перечисленные факторы тем или иным способом нарушают нормальное функционирование слизистой влагалища или вызывают гибель большого количества лактобактерий. Таким образом, освобождается ниша для условно-патогенной микрофлоры и она немедленно ее занимает.
Бактериальный вагиноз при беременности среди основных причин имеет изменение гормонального статуса женщины: для нормального вынашивания ребенка требуются высокие дозы прогестерона, который снижает содержание гликогена в клетках эпителия. Недостаток питательного субстрата для лактобактерий приводит к защелачиванию среды влагалища и размножению неспецифической микрофлоры. Кроме того, прогестерон снижает активность иммунной защиты, чем облегчает рост бактериальных колоний.
Как проявляется баквагиноз?
Несмотря на то, что заболевание не относится к половым инфекциям, зачастую его возникновение связано с половым актом, особенно при смене партнера. Признаки бактериального вагиноза у женщин развиваются в среднем через сутки после сношения, если оно происходило без презерватива. Если причиной болезни послужил прием антибиотиков и других лекарственных препаратов, изменение гормонального фона (климакс), то симптомы бактериального вагиноза развиваются независимо от половой жизни.
Острый вагиноз проявляется:
Хронический бактериальный вагиноз – это непрерывное течение заболевания более 2-х месяцев, несмотря на проводимое лечение. Как правило, он сочетается с нарушением гормонального фона и атрофией слизистой оболочки влагалища.
Диагностика
Диагноз устанавливает врач-гинеколог после сбора анамнеза пациентки, изучения ее жалоб, осмотра на гинекологическом кресле и получения данных лабораторных исследований. В пользу бактериального вагиноза говорят:
- возраст – чаще всего болеют сексуально активные женщины репродуктивного возраста;
- взаимосвязь со сменой партнера, лечением других заболеваний, оперативным вмешательством;
- средняя или легкая степень выраженности клинических признаков болезни.
При осмотре доктор оценивает состояние влагалища, шейки матки, наружных половых органов. При неспецифических изменениях слизистая оболочка розового цвета, не воспалена, неравномерно покрыта выделениями. При остром баквагинозе они бело-серые, с неприятным запахом. Если заболевание перешло в хроническую стадию и длится несколько лет, то выделения меняют свой цвет на желтовато-зеленый, становятся более густыми, тягучими, напоминают творог или имеют пенистый вид. Во время осмотра гинеколог измеряет рН влагалища индикаторной полоской: при бактериальном вагинозе значение его выше 6-ти.
Существует простой, но информативный тест экспресс-диагностики баквагиноза. Небольшое количество выделений доктор помещает на предметное стекло и смешивает с 10% раствором едкого калия. При положительной реакции неприятный запах усиливается и напоминает сгнившую рыбу.
Лабораторная диагностика бактериального вагиноза заключается в микроскопии окрашенных мазков из влагалища. В них обнаруживаются ключевые клетки – эпителиоциты слизистой оболочки с адгезированными на их поверхности микробными телами. Клетка приобретает зернистый вид, ее границы становятся нечеткими, пунктирными. Также при микроскопии устанавливается резкое снижение количества лактобактерий, вплоть до полного исчезновения из популяции. Вместо них обнаруживается неспецифическая микрофлора: единичные кокки, стрептококки, мелкие палочки.
Бактериологический посев выделений проводится в редких случаях, когда необходимо точно установить состав измененной микрофлоры. Методом ПЦР производят поиск наиболее распространенных возбудителей половых инфекций (микоплазма, герпес-вирус, трихомонада), так как они часто присоединяются к условно-патогенной микрофлоре.

Как болезнь влияет на зачатие и беременность?
Так как бактериальный вагиноз – патология женщин фертильного возраста, многих из них беспокоит вопрос: можно ли забеременеть с подобным диагнозом? Изменение микрофлоры влагалища не влечет за собой воспалительных изменений в половых путях, поэтому не представляет собой проблемы для зачатия ребенка. Сперма в норме имеет щелочную среду и при попадании во влагалище, с измененным рН в сторону повышения, сперматозоиды оказываются в комфортных для них условиях.
Чем опасен бактериальный вагиноз в таком случае? Неспецифическая микрофлора нередко проникает в беременную матку и поражает развивающегося ребенка. Такое состояние называется внутриутробное инфицирование плода и влечет за собой последствия в виде недостатка массы тела, его отставания в развитии. В ряде случаев инфекция приводит к самопроизвольному выкидышу, преждевременному излитию околоплодных вод, рождению недоношенного ребенка. При баквагинозе повышается риск сепсиса и гнойных осложнений у рожениц, особенно после кесарева сечения.
Лечение
Лечение бактериального вагиноза проводит врач-гинеколог, при необходимости пациентку дополнительно наблюдают эндокринолог и гастроэнтеролог. Госпитализация при данном заболевании не требуется, так как оно не нарушает самочувствия женщины, не угрожает ее жизни и не заразно для окружающих. Терапия направлена на санацию влагалища от условно-патогенной микрофлоры, заселение его лактобактериями и коррекцию провоцирующих факторов болезни. Острый бактериальный вагиноз рецидивирует у 35-50% женщин в первые полгода после одноэтапного лечения, поэтому его необходимо проводить ступенчато, соблюдая сроки каждого этапа.
Первоначально женщине назначаются антибиотики: они губительно влияют на неспецифические бактерии и очищают от них слизистую влагалища. Препаратами выбора становятся Метронидазол, Тинидазол, Клиндамицин, так как они активны в отношении анаэробов. Предпочтительнее местное применение антибиотиков, чтобы избежать системных побочных эффектов, но в ряде случаев гинеколог вынужден прибегать к таблетированным формам. Схема лечения подбирается индивидуально:
- Метронидазол в виде 0,75% геля 1 раз в сутки вводят во влагалище 5 дней;
- крем с 2%-м содержанием Клиндамицина вводят во влагалище 1 раз в сутки 7 дней;
- Тинидазол 2,0 в виде таблеток принимают внутрь 1 раз сутки 3 дня;
- свечи с Клиндамицином 100 мг вводят во влагалище 1 раз в сутки 3 дня;
- Метронидазол 2,0 таблетки принимают внутрь однократно.
У беременных, страдающих бактериальным вагинозом, применение антибиотиков возможно начиная со второго триместра. Назначают их в виде таблеток, курс лечения длится не более 7-ми дней.
На время антибактериальной терапии и сутки после ее окончания необходимо исключить прием алкоголя даже в минимальных дозах. Препараты нарушают метаболизм этилового спирта в организме, из-за чего происходит накопление токсичных метаболитов и развивается тяжелая интоксикация. По своему течению она напоминает тяжелое похмелье: женщина испытывает выраженную слабость, трясутся конечности, повышается артериальное давление, возникает сильная пульсирующая головная боль, развивается мучительная тошнота и рвота.
Крем Клиндамицин содержит в своем составе жир, поэтому может повредить презерватив или латексную противозачаточную мембрану. Все местные формы препаратов вводятся непосредственно перед сном для предотвращения стекания их по стенкам влагалища.
При непереносимости антибиотиков или наличия противопоказаний к их использованию, первый этап лечения проводится местными антисептиками:
- Гексикон по 1 свече вводят 2 раза в сутки 7-10 дней;
- Мирамистином в виде раствора орошают влагалище 1 раз в сутки 7 дней.
Препараты, применяемые на втором этапе лечения, содержат лактобактерии и создают благоприятные условия для восстановления микрофлоры влагалища. Их применяют через 2-3 дня после завершения антибактериальной терапии:
- Ацилакт по 1 свече 2 раза в день вводят во влагалище 5-10 дней;
- Бифилиз по 5 доз принимают внутрь 2 раза в день 5-10 дней.
Лактобактерии, которые составляют до 98% биоценоза интимной зоны, могут нормально существовать только при определенных условиях, например при рН от 3,8 до 4,5. Для того, чтобы поддерживать этот уровень рН, необходимо использовать средства с молочной кислотой.
Среди средств этой группы выделяется Биофам. Он содержит в своем составе молочную кислоту, которая поддерживает необходимые условия для существования лактобактерий, и гликоген – для их успешного питания и размножения. Важнейшим компонентом Биофам является также тимьяновое масло, которое за счет содержания в своем составе тимола и карвакрола, обладает выраженным антисептическим действием к 120 штаммам микроорганизмов, в том числе и Candida. Тимьяновое масло не дает патогенной микрофлоре адгезироваться на поверхности эпителия влагалища и создавать биопленки, что снижает вероятность рецидива бактериального вагиноза.

Противогрибковые свечи, как правило, не назначаются. Необходимость в них возникает, если к условно-патогенной микрофлоре присоединяется кандидоз – грибковая инфекция. В этом случае назначают суппозитории Клотримазол 1 раз в день интравагинально в течение 6 суток.
Самостоятельное лечение в домашних условиях проводить не рекомендуется, так как неправильно подобранная доза препарата или продолжительность курса приводят к выработке у бактерий устойчивости. В дальнейшем вылечить такую инфекцию будет крайне сложно и возникнет высокий риск ее хронического течения. Чем лечить бактериальный вагиноз в каждом конкретном случае лучше всего определит только специалист – врач-гинеколог.
Как предотвратить?
[youtube.player]Читайте также:


