Что такое периостит глазницы
Медицинский справочник болезней
Заболевания глазницы. Периостит, флегмона глазницы.
Патология глазницы включает в себя различные процессы в ее костных стенках, периосте, теноновой капсуле и ретробульбарной клетчатке. Чаще всего это воспаления или опухоли, возможны травматические повреждения или проявления общих заболеваний организма.
Основными симптомами заболеваний глазницы являются экзофтальм и энофтальм.
Экзофтальм — выпячивание глазного яблока. Возникает из-за увеличения объема содержимого глазницы вследствие воспалительного процесса, отека, опухоли, перелома костей, а также при повышении тонуса симпатической нервной системы (тиреотоксикоз и др.).
Энофтальм — более глубокое расположение глазного яблока в глазнице, например при переломе стенок ее, параличе симпатического нерва. Возможны также смещение глазного яблока в сторону и ограничение его подвижности.
Наиболее частыми воспалительными заболеваниями глазницы являются периостит и флегмона.
Периостит, или остеопериостит.
Это воспаление периоста костей глазницы.
Причины.
Заболевание вызывается стафилококками, стрептококками. Наиболее частой причиной остеопериоститов является переход воспалительного процесса с околоносовых пазух, реже возникает при острых инфекционных заболеваниях (грипп, ангина, корь, скарлатина, фурункулы лица). Кроме того, причиной могут быть дакриоциститы, кариес зубов, тупые травмы, встречаются периоститы туберкулезного и сифилитического происхождения.
Клиника.
Заболевание может развиваться остро — в течение 2—3 дней, и медленно — в продолжение нескольких недель.
В области мягких тканей глаза появляются припухлость, покраснение, отек кожи и конъюнктивы. При локализации процесса в глубине глазницы появляются экзофтальм, ограничение подвижности глаза, боли при их движении. Возможно размягчение очага с прорывом гноя. Имеется общая картина воспаления (головная боль, подъем температуры, изменения в крови: лейкоцитоз, увеличение СОЭ и др).
Лечение.
- При первом же обращении больного необходимо обследование носа, околоносовых пазух, горла, зубов и в случае наличия в них воспалительных процессов — проведение санации.
- При остеопериоститах с гнойным экссудатом любого происхождения показаны антибиотики (пенициллин и др.) в виде внутримышечных инъекций до 2000000 ЕД в сутки или внутрь тетрациклин, сульфаниламидные препараты (по 1 г через каждые 4 ч).
- При сифилитических и туберкулезных периоститах показаны курсы специфического лечения.
- При переднем расположении остеопериостита предположительно с серозным характером экссудата можно ограничиться местным лечением: ультравысокочастотная (УВЧ) терапия, диатермия на область глазницы, ежедневные введения антибиотиков в область воспалительного фокуса.
Флегмона глазницы.
Это диффузное гнойное воспаление клетчатки.
Причины.
Заболевание вызывается стафилококками, стрептококками, реже — другими возбудителями и возникает как осложнение при воспалении околоносовых пазух, тромбофлебите глазных вен, выдавливании на лице фурункулов и ячменей, переходе воспалительного процесса с соседних участков при панофтальмите, гнойном дакриоадените и др. Наконец, флегмона глазницы может возникнуть и при общих инфекционных заболеваниях, вызванных стафилококками, стрептококками, пневмококками и другими возбудителями гнойной инфекции.
Клиника.
Первыми признаками заболевания являются отек и покраснение кожи и слизистой оболочки век, экзофтальм, ограничение подвижности глаза, двоение в глазах. Эти симптомы появляются на фоне общих явлений: повышения температуры тела, ухудшения общего самочувствия, потери аппетита, головной боли, иногда тошноты. Как местные, так и общие признаки болезни развиваются в течение 1—2 дней и быстро нарастают.
Появляются местные осложнения: гнойное расплавление роговицы, гнойное воспаление всех оболочек глаза (панофтальмит), воспаление зрительного нерва .
Флегмона глазницы может сопровождаться также очень тяжелыми осложнениями общего характера: тромбозом вен мозга, воспалением оболочек и вещества мозга, сепсисом и др. Эти осложнения могут быть причиной смерти больного.
Неотложная доврачебная помощь в связи с большой опасностью заболевания исключительно важна.
Больным вводят внутримышечно 500000 ЕД пенициллина и 0,5 г стрептомицина, внутрь дают 1 г сульфапиридазина, сульфадиметоксина или сульфадимезина и на носилках срочно направляют в глазное отделение больницы. При невозможности направить больного в глазное отделение (из-за отдаленности или по другим причинам) его необходимо срочно поместить в хирургическое отделение больницы.
Лечение.
При флегмоне глазницы лечение бывает общее и местное.
- Внутрь, внутримышечно, а в тяжелых случаях внутривенно, внутриартериально и интралюмбально вводят антибиотики широкого спектра действия в больших дозах, показаны сульфаниламиды.
- Из антибиотиков, кроме пенициллина, можно применять ампициллин, стрептомицин, олететрин, неомицина сульфат, олеандомицина фосфат, гентамицин, канамицин, линкомицина гидрохлорид, цепорин и другие в сочетании с витаминами С и В1.
- Показаны осмотерапия, в ряде случаев переливание крови и введение изотонического раствора хлорида натрия.
- У детей флегмона глазницы чаще является следствием воспалительного процесса в околоносовых пазухах, поэтому их немедленно помещают в стационар, где в первые же часы или дни производят вскрытие клеток решетчатого лабиринта, пункцию верхнечелюстной пазухи с последующим ее промыванием и скусыванием передней половины средней носовой раковины. Все эти эндоназальные манипуляции нередко приходится делать повторно.
- В стационарных условиях врачи производят вскрытие глазницы. В разрез вводят турунду с гипертоническим раствором хлорида натрия, которую ежедневно меняют при перевязках. Полость промывают растворами антибиотиков.
Профилактика флегмоны глазницы включает санацию полости рта, активное лечение воспалительных заболеваний около носовых пазух, правильное лечение фурункулов лица.
Уход за больными с воспалениями глазницы осуществляет палатная медицинская сестра.
Она следит за выполнением всех назначений врача (инъекции антибиотиков, прием лекарственных препаратов внутрь).
При тяжелом общем состоянии больные находятся на постельном режиме. Их пища должна быть легкой, щадящей, им дают теплое обильное питье. Нужно следить, чтобы такие больные не переохлаждались, чтобы у них не было задержки стула. При запоре ставят очистительную клизму или дают слабительное. Медицинская сестра следит за состоянием повязки и соблюдением постельного режима больным.

Периоститом называют процесс, который имеет воспалительный характер, протекающий в надкостнице (соединительной ткани, расположенной по всех поверхности снаружи кости). Воспаление чаще всего начинается в наружном или внутреннем слоях этой ткани, далее процесс проникает в остальные ее слои. В связи с тем, что надкостница и кость представляют собой практически одно целое, воспалительный процесс начинается и в костной ткани, его называют остеопериоститом.
Заболевание может развиваться достаточно быстро в течение двух-трех дней или постепенно в течение пары недель. Постепенно воспаление рассасывается и заменяется соединительной тканью. Катаральный процесс может переходить в гнойный, при этом развивается субпериостальный абсцесс, грозящий переходом во флегмону глазницы.
Форму болезни, именуемую задний периостит диагностировать довольно затруднительно. Пациента при ней беспокоят боли в глазнице, снижение остроты зрения, снижение чувствительности кожи на веках, ограничение движения глазных яблок и хемоз конъюнктивы.
Если периостит развился вследствие туберкулеза или сифилиса, то для него характерно переднее расположение. Туберкулезный тип заболевания проявляется в нижненаружном отделе глазницы, протекает безболезненно. Сифилитическая форма недуга сопровождается сильными болями по ночам.
Классификация
По локализации различается передний и задний периостит глазной орбиты, по характеру процесса бывает простой и гнойный тип заболевания.
Простой чаще развивается на фоне протекания инфекционных болезней (например, корь, сифилис, краснуха, туберкулез и др.). Нарастание симптоматики при нем медленное, характеризуется отеком, болями в области век и краев орбиты, гиперемией. При правильно подобранной терапии возможно полное излечение с небольшим утолщением в области воспаления.
Гнойная форма болезни начинается стремительно, сопровождается недомоганием, головными болями, высокой температурой, местные симптомы проявляются значительно сильнее, чем при простом периостите. Больной нуждается в госпитализации.
При переднем периостите воспаление локализуется по краю глазной орбиты, образуется инфильтрат, возможно возникновение на коже фистулы. Лечится данная форма болезни хирургическим способом.
При заднем периостите инфильтрат скапливается в области решетчатой кости, основной пазухи. Может осложниться невритом зрительного нерва со снижением функции.
Также периостит может иметь острую и хроническую форму. Первая сопровождается гнойными воспалительными процессами, возникает из-за проникновения патогенных микроорганизмов в надкостницу. Заподозрить развитие заболевания можно по появлению припухлости на надкостнице и отеку мягких тканей. Далее припухлость преобразовывается в гнойное воспаление, у пациента поднимается температура тела до 38-39 градусов.
Хроническая форма болезни сопровождается появлением утолщения на кости, болевых ощущений оно не доставляет. Выявляется данная форма заболевания при рентгенологическом обследовании, очаг поражения имеет четкие очертания. При ней наблюдаются патологические изменения костной ткани средней тяжести, сильная гиперплазия в надкостнице. Хроническая форма развивается, если была не излечена острая. В некоторых случаях периостит глазной орбиты не проходит острую стадию, а сразу начинается с вялотекущей, хронической.
Причины развития заболевания
Вызвать периостит могут следующие причины:
1. Внедрение в организм патогенных микробов (палочка Коха, спирохета, стрептококк, стафилококк).
6. Травмы глаз и лица, при которых образуются раны.
8. Гнойные воспаления конъюнктивы или роговицы.
10. Кариес или пародонтоз.
Патогенез заболевания
Механизм появления и протекания недуга подразделяется на виды:
1. Травматический. Заболевание возникает как последствие перенесенных травм, затрагивающих надкостницу. Возникает воспалительный процесс асептического характера. Недуг может проявиться в острой форме, но при отсутствии лечения переходит в хроническую. Лечится с применением физиотерапии, аппликаций, магнитов, чтобы уменьшить количество экссудата. Далее применяется лазеротерапия, чтобы уменьшить утолщение на надкостнице.
2. Токсический. Возникает из-за воздействия на надкостницу в области глазной орбиты различных токсинов, которые попадают туда с кровью или лимфой из других пораженных зон. Данный тип часто развивается на фоне общих болезней организма.
3. Воспалительный. Болезнь развивается из-за воспаления близрасположенных тканей.
4. Аллергический. Возникает из-за аллергической реакции организма на какие-либо раздражающие факторы.
5. Спецефический. Развивается на фоне некоторых заболеваний.
Диагностика
Периостит глазной орбиты требует тщательной диагностики. Больному следует обратиться к офтальмологу и оториноларингологу. Чаще всего врачами назначаются следующие методы диагностирования:
1. Общий и биохимический анализ крови.
2. Рентгенография глазной орбиты.
3. Обследование пазух носа.
4. Иммуноферментный анализ на выявление антител пиогенных бактерий.
5. Компьютерная или магнитно-резонансная томография.
Дифференциальная диагностика
Данные методы диагностирования применяют, если у человека имеется симптомы нескольких схожих по течению болезней. Они помогают поставить точный диагноз. Например, чтобы отличить острый и гнойный периостит от абсцесса, флегмоны, лимфаденита и прочих недугов. Хронические, асептические и специфические периоститы обнаруживают с помощью рентгенологического исследования, они позволяют выявить утолщения, наросты на костях, некротические изменения тканей и т.п.
Если рентген не позволяет поставить точный диагноз, то врачи прибегают к биопсии.
Периостит у детей
По характеру протекания периостит у детей может иметь острую и хроническую формы. Хотя чаще встречается первый тип недуга. Болезнь может возникнуть на фоне перенесенной травмы и вследствие проникновения инфекции в надкостницу.
Методы лечения
Периостит глазной орбиты лечится комплексно. Врач может выписать следующие антибактериальные медикаменты для лечения простого негнойного типа болезни:

Периостит – это воспаление тканей надкостницы в области альвеолярного отростка. Развивается под влиянием общих и локальных инфекционных процессов внутри организма. Часто является осложнением других стоматологических заболеваний. Проявление симптомов и особенности лечения напрямую связаны с причиной воспалительного процесса.
Симптомы периостита
Основной комплекс признаков:
Внимание! Периостит верхней челюсти, при отсутствии своевременных мер, может спровоцировать развитие гайморита. Причины — тонкая костная стенка гайморовой пазухи или рост корня проблемного зуба вглубь синуса.
Если гной находит выход благодаря прободению щеки, симптомы ослабевают. У пациентов может возникнуть иллюзия выздоровления. Остановка лечения на этой стадии приводит к хронизации процесса и дальнейшему распространению инфекции, что чревато развитием остеомиелита, в особо тяжелых случаях – сепсиса.
Внимание! Периостит редко возникает в качестве самостоятельного заболевания – обычно ему предшествует та или иная стоматологическая патология. Поэтому очень важно проходить профилактические осмотры и своевременно устранять обнаруженные проблемы.
Диагностика
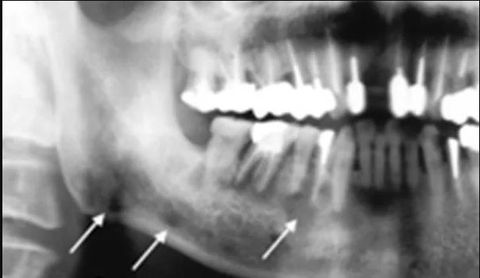
Диагноз ставят на основании подробного визуального осмотра с опросом пациента. Для его уточнения и проведения дифференциальной диагностики назначают дополнительное обследование с применением рентгенографии и лабораторных анализов:
- Рентген показывает структуру внутренних тканей и помогает узнать причину воспаления. Снимок выявляет изменения в тканях периодонта (околозубные ткани), наличие кист, ретинированных зубов, опухолей, абсцессов и других скрытых структур.
- Лабораторный анализ крови подтверждает факт воспаления (общего или местного) повышенным уровнем лейкоцитов и СОЭ.
При дифференциальной диагностике следует отличать периостит от следующих заболеваний:
- Острый гнойный периодонтит – основные отличия в локализации очага воспаления: периодонтит развивается внутри альвеолярной лунки, периостит – на поверхности альвеолярного отростка.
- Острый остеомиелит – имеет более выраженную картину с интоксикацией всего организма. Костные новообразования наблюдаются как со стороны преддверия, так и в ротовой полости.
- Десневой абсцесс, лимфаденит – пальпируется не мягкая, а плотная инфильтрация с отсутствием так называемой переходной складки.
- Флегмона – отечные ткани при пальпации плотные, кожа снаружи сильно гиперемирована и лоснится.
- Сиалоаденит – воспаленный инфильтрат прощупывается в области расположения слюнных желез без вовлечения твердых тканей.
- Синусит – сам по себе не затрагивает жевательный аппарат человека, но может возникать в качестве осложнения при близком расположении корней к границе гайморовой пазухи.
Классификация периостита: причины, формы, локализация
Как любой воспалительный процесс, периостит имеет сложную этиологию, а также определенные варианты локализации, развития и выраженности симптомов. В соответствии с этим при диагностировании используют несколько параллельных систем классификации.
Главный провоцирующий фактор – инфекция. Она может проникать в организм разными путями. В зависимости от этого различают следующие формы периостита:
- одонтогенную – источником воспаления является инфицированный зуб или околозубные ткани;
- травматическую – возникает в результате повреждения надкостницы при различного рода переломах челюсти;
- гематогенную – инфекция попадает в область воспаления с током крови при системных или хронических инфекционных заболеваниях;
- лимфогенную – ее можно расценивать как осложнение при заболеваниях лимфатической системы.
По охвату пораженной площади различают 2 базовые формы периостита:
- Ограниченный – затрагивает небольшой участок в 1–2 зуба. Характерно для одонтогенного или травматического способа инфицирования надкостницы.
- Диффузный – с вовлечением большой группы зубов или всей челюсти. Является следствием системных заболеваний или хронических форм пародонтита/пародонтоза.
Кроме того, по локализации воспалительного процесса различают нижнечелюстной и верхнечелюстной периостит. Согласно статистике, воспалительные процессы нижней челюсти регистрируются чаще, чем верхней. Это имеет отношение и к периоститу: в 61% случаев поражена надкостница нижней челюсти, в 39% случаев – верхней.

Все формы периоститов имеют классическое разделение на острые и хронические. Острые характеризуются быстрым развитием и ярко выраженными симптомами, хронические – длительными и вялотекущими патологическими процессами.
Острый периостит объединяет до 95% случаев заболевания в виде 2-х форм, нередко последовательно сменяющих друг друга:
- Серозная форма (41%) – в тканях накапливается прозрачный экссудат, который легко рассасывается в процессе лечения.
- Гнойная форма (59%) – гнойный экссудат проникает под надкостницу, отслаивает ее от кости и, скапливаясь там, образует поднадкостничный абсцесс. Надкостница со временем может расплавляться, а на ее месте образуется костное новообразование, которое ограничивает очаг воспаления. Гной может найти выход образованием внутреннего или внешнего свища.
На заметку! При одонтогенном периостите верхней челюсти абсцесс может смещаться в сторону неба. В этом случае внешние характерные признаки флюса отсутствуют – вся отечность уходит внутрь ротовой полости. Такая форма отличается повышенной болезненностью и серьезными затруднениями во время приема пищи.
Хронический периостит в стоматологии – редкое явление. Он формируется как следствие хронического периодонтита при недолеченном остром периостите, а также при хроническом остеомиелите челюстей. Обычно наблюдается у пациентов с иммунодефицитными патологиями.
В обоих случаях воспаление раздражает костную ткань и становится причиной медленного напластования слоев новообразованной костной ткани. В зависимости от ее структуры различают:
- простой периостит – в ходе лечения возможна резорбция новообразованной кости;
- оссифицирующий периостит – проявляется избыточным костеобразованием с последующей деформацией участка челюсти.
Лечение периостита
В лечебных целях используют целый комплекс мер общей и местной направленности. Используют приемы медикаментозной терапии, физиотерапии, хирургии.
- обезболивающие средства для устранения болевого синдрома;
- противовоспалительные средства (НПВС);
- антибиотики – назначают при наличии генерализованных гнойных процессов;
- местные антисептики и анестетики;
- средства для укрепления иммунной системы – иммуностимуляторы и иммуномодуляторы, витамины, минералы.
Хирургическое лечение подразумевает вскрытие гнойных абсцессов через внутриротовой надрез с последующей установкой дренажа для полноценного оттока гноя. Это уменьшает интенсивность неприятных симптомов и позволяет обработать гнойный очаг изнутри. Если зуб, который стал источником инфекции, разрушен и не способен выполнять функционально-эстетические задачи, его полностью удаляют одновременно со вскрытием абсцесса, что ускоряет заживление тканей.
В остальном методы терапии зависят от причин воспаления:
Справка! Оперативное вмешательство выполняют под местной анестезией – проводниковой или инфильтрационной. В редких случаях используют общее обезболивание.
На 2-й день после вскрытия гнойника назначают физиотерапевтические процедуры:
- Флюктуоризация – воздействие слабым переменным током: снимает боль, отек, активизирует кровообращение и питание тканей, стимулирует регенерацию.
- УВЧ-терапия – лечение электромагнитным полем: оказывает обезболивающее, противовоспалительное действие, улучшает кровообращение, тканевое дыхание, регенерацию.
- Электрофорез – используют для ускорения доставки лекарств в область воспаления.
- Лазерная терапия – снимает интенсивность отека, ускоряет восстановительные процессы.
- Ультразвук – оказывает бактерицидный эффект, снимает боль, отек, способствует рассасыванию инфильтрата и рубцеванию тканей.
- Светолечение УФ-лучами – обезболивает, действует как бактерицидное, противовоспалительное средство.
Лечение периостита у детей
В детском возрасте заболевание проявляется редко – в основном на фоне общих осложнений после перенесенных инфекций: гриппа, кори, скарлатины, ангины и т.п. Важная часть терапии в данном случае направлена на укрепление организма. Дополнительно проводят классические лечебные мероприятия по устранению абсцесса и лечению зубов (при одонтогенной форме).
Важно! Если острый периостит диагностируют у ребенка до 5 лет, во избежание осложнений его госпитализируют, и основное лечение проводят в условиях стационара. Это связано с тем, что у дошколят острый гнойный периостит развивается с выраженной симптоматикой и очень быстро – всего за несколько часов. Температура может превышать отметку в 38 С.
У детей 3–5 лет кости челюстей усиленно растут, периост находится в состоянии физиологической активности и легко реагирует на любое раздражение. Итогом невылеченного острого периостита может стать хронический оссифицирующий периостит с избыточным костеобразованием на месте расплавления надкостницы, что может вызывать деформацию челюсти. Операцию по удалению такой новообразованной кости безопасно проводить только после полного формирования постоянного прикуса – по достижении ребенком возраста 16 лет.

Когда речь заходит о периостите, то люди часто говорят о челюстной или зубной болезни . На самом деле данный воспалительный процесс затрагивает не конкретный отдел организма, а костную ткань, которая может наблюдаться и в других отделах. Периостит является достаточно емким заболеванием, все о котором будет говориться на vospalenia.ru.
Что это такое – периостит?
Что это такое – периостит? Это воспаление надкостницы кости. Надкостницей является соединительная ткань, покрывающая в виде пленки всю поверхность кости. Воспалительный процесс затрагивает наружный и внутренний слои, что постепенно перетекает на другие. Поскольку надкостница находится в непосредственной близости от кости, то нередко воспаление начинается и в костной ткани, что имеет название остеопериостит.
Периостит имеет широкую классификацию по видам, поскольку надкостница выстилает все кости организма. Таким образом, выделяют такие виды периостита:
- Челюсти – воспаление альвеолярной части челюсти. Развивается на фоне некачественного лечения зуба, распространения инфекции по лимфе или через кровь, при пульпите или периодонтите. При отсутствии лечения возможно распространение воспаления из надкостницы на ближайшие ткани.
- Зуба (флюс) – поражение тканей зуба, что происходит при нелечимом кариесе. Возникает непереносимая боль, общая температура, слабость, озноб.
- Кости (остеопериостит) – инфекционная природа заболевания, при котором воспаление с надкостницы распространяется на кость.
- Ноги – повреждение кости нижних конечностей. Возникает зачастую по причине ушибов, переломов, нагрузок, растяжения сухожилий. Часто наблюдается у спортсменов и у солдат в первые годы службы. В большинстве страдает большеберцовая кость.
- Голени – развивается на фоне больших нагрузок, неправильно подобранного комплекса тренировок, ушибов и травм. Начинается, как всегда, с проявления припухлости, местного повышения температуры и болевого ощущения.
- Коленного сустава – развивается в результате ушибов, переломов, растяжений и разрывов связок сустава. Быстро переходит в хроническую форму и имеет остеопериоститный характер. Часто приводит к неподвижности коленного сустава. Определяется припухлостью, отеком, болевыми ощущениями, наростами и уплотнениями.
- Стопы – развивается в результате различных травм, сильных нагрузок и растяжения. Появляется резкая боль, отечность, утолщение стопы.
- Плюсневой (пястной) кости – развивается на фоне травм и нагрузок. Часто наблюдается у женщин, которые ходят на высоких каблуках, и у людей с плоскостопием.
- Носа – поражение надкостницы носовых пазух. Возможно после травм или операций на носе. Проявляется в виде изменения формы носа и болезненности при ощупывании.
- Глазниц (орбиты) – воспаление надкостницы (периоста) глазницы. Причины могут быть самыми разнообразными, главными из которых является проникновение инфекции в данную область. Стрептококки, стафилококки, реже туберкулезная микобактерия, спирохета проникают через глаз, кровь от носовых пазух, зубов (при кариесе, дакриоцистите) и других органов (при гриппе, ангине, кори, скарлатине и пр.). Характеризуется припухлостью, отечностью, местным повышением температуры, отеком слизистой и конъюктивитом.
По механизмам возникновения делят на виды:
- Травматический (посттравматический) – развивается на фоне травм на кость или надкостницу. Начинается с острой формы, потом переходит в хроническую, если отсутствует лечение.
- Нагрузочный – нагрузка, как правило, идет на близлежащие связки, которые разрываются или растягиваются.
- Токсический – перенос через лимфу или кровь токсинов от других органов, которые поражены болезнями.
- Воспалительный – возникает на фоне воспалительных процессов близлежащих тканей (например, при остеомиелите).
- Ревматический (аллергический) – аллергическая реакция на различные аллергены.
- Специфический – возникает на фоне специфических заболеваний, например, при туберкулезе.
По характеру воспаления делят на виды:
- Простой – приток крови к пораженной надкостнице и утолщение со скоплением жидкости;
- Гнойный;
- Фиброзный – мозолистое фиброзное утолщение на надкостнице, которое формируется длительное время;
- Туберкулезный – зачастую развивается на костях лица и ребрах. Характеризуется гранулированием ткани, потом видоизменяется в некротические творожные проявления и поддается гнойному расплавлению;
- Серозный (слизистый, альбумниозный);
- Оссифицирующий – отложение солей кальция и новообразование костной ткани из внутреннего слоя надкостницы;
- Сифилитический – бывает оссифицирующим и гумозным. Появляются узлы или плоские эластичные утолщения.
По наслоениям различают формы:
По длительности выделяют формы:
- Острый – следствие проникновения инфекции и быстро перетекает в гнойную форму;
- Хронический – вызывают различные инфекционные болезни в других органах, от которых переносится инфекция, на фоне острой формы, а также в результате травм, которые часто обретают хронический вид, не проходя через острую форму.
По причине участия микроорганизмов разделяют виды:
- Асептический – появляется вследствие закрытых травм.
- Гнойный – результат проникновения инфекции.
Причины
Причины развития периостита самые разнообразные, поскольку речь идет не о конкретной области, а обо всем организме. Однако выделяют общие факторы, которые вызывают болезнь, независимо от его расположения:
- Травмы: ушибы, переломы, вывихи, растяжения и разрывы сухожилий, ранения.
- Воспалительные процессы, которые происходят близко к надкостнице. В данном случае воспаление переходит на близлежащие области, то есть надкостницу.
- Токсины, которые переносятся через кровь или лимфу к надкостнице, провоцируя болезненную реакцию. Токсины могут формироваться как от злоупотребления лекарствами, так и по причине жизнедеятельности инфекции в других органах, при вдыхании ядов или химических веществ.
- Инфекционные болезни, то есть специфическая природа периостита: туберкулез, актиномикоз, сифилис и пр.
- Ревматическая реакция или аллергия, то есть реакция надкостницы на проникающие в нее аллергены.
Симптомы и признаки периостита надкостницы
Признаки периостита надкостницы отличаются по видам болезни. Так, при остром асептическом периостите наблюдаются такие симптомы:
- Слабо ограниченная припухлость.
- Болезненность припухлости при надавливании.
- Местная температура пораженного участка.
- Возникновение нарушений опорных функций.
При фиброзном периостите припухлость является четко очерченной, абсолютно неболезненной, имеет плотную консистенцию. Кожные покровы имеют высокую температуру и подвижность.
Оссифицирующий периостит характеризуется четко очерченной припухлостью, без каких-либо болей и местных температур. Консистенция припухлости твердая и неровная.
Гнойный периостит характеризуется яркими изменениями в состоянии и очаге возгорания воспаления:
- Пульс и дыхание учащаются.
- Повышается общая температура.
- Проявляется утомляемость, слабость, угнетенное состояние.
- Снижается аппетит.
- Формируется припухлость, которая дает сильные боли и местную высокую температуру.
- Появляется напряжение и отечность мягких тканей.
Воспаление надкостницы у детей
У детей причин для воспаления надкостницы очень много. Частыми из них становятся зубные заболевания, инфекционные болезни (например, корь или грипп), а также различные ушибы, вывихи и травмы, которые являются частыми явлениями в детском возрасте. Симптоматика и лечение такие же, как и у взрослых.
Периостит у взрослых
У взрослых встречаются самые разные виды периостита, которые развиваются как при травмах, так и при инфекционных заболеваниях других органов. Здесь нет деления на сильный и слабый пол. Периостит развивается как у мужчин, так и у женщин, особенно если они занимаются спортом, носят тяжелые вещи, нагружают свои связки и сухожилия.
Диагностика
Диагностика воспаления надкостницы начинается с общего осмотра, который проводится по причинам жалоб больного. Дальнейшие процедуры позволяют уточнить диагноз:
- Анализ крови.
- Рентгенография пораженного участка.
- Риноскопия при периостите носа.
- КТ и МРТ.
- Биоптат содержимого надкостницы проходит биологический анализ.
Лечение
Лечение периостита начинается с покоя. Возможно первоначальное проведение физиотерапевтических процедур:
- УВЧ;
- Наложение холодных компрессов;
- Аппликации озокерита, постоянных магнитов;
- УЗИ;
- Электрофорез и ионофорез;
- Лазеротерапия;
- Парафинотерапия;
- СТП с целью рассасывания утолщений.
Чем лечить периостит? Лекарствами:
- Противовоспалительными лекарствами;
- Антибиотиками или противовирусными медикаментами при проникновении инфекции в надкостницу;
- Дезинтоксикационными препаратами;
- Общеукрепляющими медикаментами.
Хирургическое вмешательство проводится при отсутствии эффекта от лекарств и физиотерапевтических процедур, а также при гнойной форме периостита. Происходит иссечение надкостницы и устранение гнойного экссудата.
В домашних условиях заболевание не лечится. Можно лишь упустить время, которое не позволило бы болезни развиться до хронической формы. Также становятся неэффективными какие-либо диеты. Лишь при периостите челюсти или зуба необходимо употреблять мягкую пищу, чтобы не вызывать болевых ощущений.
Прогноз жизни
Периостит считается коварным заболеванием, которое приводит к значительным изменениям в строении и положении костей. Прогноз жизни является непредсказуемым и полностью зависит от вида и формы болезни. Сколько живут при острой форме периостита? Острая форма болезни и травматический периостит имеют благоприятный прогноз, поскольку быстро лечатся. Однако хроническая форма и гнойный периостит лечатся очень сложно.
Осложнением периостита является переход в хроническую и гнойную форму болезни, которые дают такие последствия своего нелечения:
- Остеомиелит.
- Флегмона мягких тканей.
- Медиастинит.
- Абсцесс мягких тканей.
- Сепсис.
Данные осложнения могут привести к инвалидности или смерти больного.
Читайте также:


