Что такое подвывих ногтевых фаланг
Из всех травм руки – вывих фаланг пальцев одна из самых распространенных. И чаще всего травмируется большой палец руки.
Падение в общественном транспорте при резком торможении, столкновение на игровом поле, можно поскользнуться и упасть на улице – это далеко не полный список ситуаций, при которых можно получить травму руки.
Предусмотреть и предотвратить такое происшествие невозможно, но обязательно нужно иметь представление о видах повреждений, и о тех мерах, которые необходимо принять, чтобы травма впоследствии не стала причиной инвалидности.
Причины образования вывиха
Пальцы рук имеют общепринятые обозначения римскими цифрами:
- большой палец – I (первый);
- указательный – II (второй);
- средний – III (третий);
- безымянный – IV (четвертый);
- мизинец – V (пятый).

Следующие суставы на II, III, IV и V – между средними фалангами и проксимальными, а те, что ближе к кончикам пальцев – образованы средними и дистальными (конечными, на которых расположены ногти) фалангами.
В большом пальце во второй сустав входит проксимальная и дистальная фаланга.
Очень часто травмируется I палец, потому, что при падении, человек инстинктивно пытается предотвратить сильный ушиб головы или грудной клетки о твердую поверхность и при этом пытается принять вес своего тела на руки.

Вывих может быть и в сочетании с переломом основной фаланги, отрывом сухожилия с фрагментом пястной кости и разрывом суставной сумки.
При полном вывихе, кости, образующие сустав, совсем выходят из сочленения, в этом случае наблюдается разрыв суставной капсулы и связок. При подвывихе (неполном вывихе) кости выходят их соприкосновения частично, эта травма не такая тяжелая.
Также причиной травмы может быть очень резкое разгибание большого пальца. Палец принимает нехарактерное для него положение: может быть вывернут к тыльной стороне кисти руки, к ладони или в сторону ее внешнего края.
Травмы остальных пальцев встречаются значительно реже.

Сам мизинец также часто травмируется, при неловких движениях и падениях, так как он слабее остальных пальцев и его суставы не выдерживают больших нагрузок.
Вывихи и подвывихи классифицируются по времени:
- срок давности 1–2 дня – свежая травма;
- более 3–4 недель, это уже несвежая травма;
- более одного месяца, такая травма считается застарелой.
Вывихи и подвывихи могут сопровождаться повреждением кожи и мягких тканей, в этом случае травму называют открытой и она требует хирургического вмешательства, если кожные покровы целы – это закрытая травма.
Еще вывихи могут быть невправимыми – это происходит из-за того, что мягкие ткани попадают и зажимаются между суставными поверхностями пястной кости и основной фаланги. В таком случае не обойтись без операции.

Такая травма периодически повторяется в одном и том же суставе. В этом случае при дополнительной нагрузке нужно фиксировать больной сустав, чтобы до минимума свести возможность рецидива.
Судить о том, к какому виду относится полученная травма, может только врач-травматолог, на основании объективных данных осмотра и рентгеновского снимка.
Симптомы
К симптомам вывиха пальцев рук можно отнести:
- неестественное положение вывихнутого пальца;
- деформация сустава, видимая невооруженным глазом;
- сильная и резкая боль, особенно при попытке согнуть или разогнуть травмированный палец;
- явный отек травмированной конечности и покраснение в месте ушиба;
- вывихнутый палец становится бледным, из-за нарушения кровообращения в травмированной руке.
При осмотре и пальпации можно почувствовать головку первой пястной кости, сместившейся и вышедшей из суставной капсулы.
Четко ощущается упругое сопротивление при попытке согнуть или разогнуть палец. Основная (проксимальная) фаланга занимает перпендикулярное положение, и конечная (дистальная) согнута под тем же углом.
Диагностика
Обычно постановка диагноза не вызывает трудностей, так как у этой травмы есть явные симптомы.
Травма бывает простой (вывих или подвывих), или в сочетании с переломом или разрывом связок. Перед тем как начать лечение, нужно обязательно исключить перелом. Для этого необходимо провести рентгенологическое обследование.
Лечение

Ни в коем случае нельзя пытаться самостоятельно вправлять вывих. Можно нанести конечности непоправимый вред.
Но можно оказать человеку первую помощь:
- нужно постараться зафиксировать травмированную конечность с помощью косынки или ремня;
- если боли невыносимые, нужно дать обезболивающее средство;
- надо приложить к месту ушиба лед или что-то холодное, что есть под рукой, например, пакет с замороженными продуктами;
- освободить травмированную руку от часов, браслетов и колец;
- как можно быстрее доставить больного в больницу или травматологический пункт.

Если травма закрытая, возможно, удастся обойтись без оперативного вмешательства.
Под местным наркозом врач вправит сустав и наложит гипсовую повязку или лонгету.
В случае защемления мягких тканей или сухожилий между костей, входящих в сустав, или повреждения кожных покровов, наличия порванных сухожилий и перелома, а также если травма застарелая и успел образоваться ложный сустав – придется делать операцию.
После восстановления сустава, сшивания связок и мягких тканей, так же как и в случае с не осложненной закрытой травмой, накладывается гипс на 2–4 недели.
Реабилитация травмированной руки
После того как гипсовая повязка будет снята, необходимо приступить к восстановлению функций сустава. Для этого врач назначает лечебную гимнастику. Этим ни в коем случае не следует пренебрегать. С целью облегчения процесса реабилитации могут назначаться физиотерапевтические процедуры и массаж.
Очень важно как можно скорее обратиться к врачу и приступить к лечению. Только в этом случае может наступить полное излечение без таких неприятных осложнений, как контрактура или образование ложного сустава, а это вызывает ограничение подвижности поврежденной конечности.
Вывих пальца на руке – стойкое смещение поверхности сустава одного из пальцев руки относительно примыкающей кости. Движение пальцем становится невозможным, поскольку поверхности костей не совпадают. Подобная травма может произойти с любым человеком во время занятия спортом или в бытовой ситуации. Степень такого повреждения не относится к категории угрожающих жизни, но так как практически все повседневные действия выполняются благодаря пальцам, данная травма будет доставлять существенный дискомфорт.
Кроме того, кисть имеет много нервных окончаний, повреждение которых вызывает болевые ощущения. Можно ли самостоятельно вылечить такое повреждение и как долго работоспособность пальца будет восстанавливаться?
Классификация
Учитывая часть поврежденной фаланги пальца, принято разделять подобные травмы на вывихи основной, средней и ногтевой фаланги. Вывихи пальцев классифицируются также с учетом направления смещенной фаланги:
![]()
Тыльное – наиболее частое;- Боковое;
- Ладонное.
Учитывая степень повреждения, вывих большого пальца на руке бывает:
- Неполный – частичное смещение суставных поверхностей (подвывих);
- Полный – поверхность сустава смещается полностью.
При осмотре ладонного вывиха доступна пальпация головки пястной кости, поскольку смещение фаланги происходит в сторону ладони.
При пальпации тыльной части кисти можно обнаружить сустав основной фаланги, а на лицевой части – головку пястной кости. Изредка вывих большого пальца руки вызывает смещения сухожилия длинного сгибателя и его зажатие в межсуставном пространстве. В таких ситуациях вправление сопряжено с осложнениями.
Именно на фоне данной травмы происходит большая часть вывихов тыльной части ладони. Симптоматика представлена деформацией пальца, появлением внезапной боли и отеком покрова кожи. Движение травмированным пальцем не представляется возможным, а попытки к изгибу приводят к пружинному сопротивлению. Проведение пальпации врачом приводит к выявлению головки пястной кости на ладони, а с тыльной стороны можно без труда прощупать головку основной фаланги пальца.
При травме этих фаланг пальца зачастую диагностируются тыльные вывихи, иногда боковые. При подобном поражении палец полностью обездвижен. В редких ситуациях вывих провоцирует отрыв сухожилия разгибателя, изредка вместе с частью кости.

Причины
К вывиху сустава пальца руки приводят повреждения и травмы, возникающие на фоне следующих предпосылок:
- Падение.
- Мощный удар или внезапное мышечное сокращение, особенно при действии разгибательного механизма. Резкий мышечный спазм может спровоцировать приступ эпилепсии. Данное заболевание нередко приводит к переломам, вывихам, разрывам мышц и сухожилий. Схожий спазм мышц может наблюдаться у женщин при токсикозе (гестозе). Эклампсия гестоза приводит практически к таким же судорогам, как и эпилепсия. Такие приступы не повторяются после родов.
- Причиной вывиха сустава пальца может стать спорт или особенности профессиональной работы. Главные посетители травматологов – боксеры, работники шахт.



Симптоматика
Профессиональные спортсмены особенно склонны к подобным травмам. За счет особого строения ладони, вывих большого пальца зачастую встречается именно при таком роде деятельности. Тем не менее, вывих мизинца на руке также встречается и сопровождается подобными симптомами. Результатом повреждения является смещение пальца в зоне пястной кости к лицевой или тыльной части кисти. Фиксирующие фалангу мышцы и связки не способны противодействовать силе воздействия удара.
Симптомы вывиха пальца на руке проявляются следующим образом:
- Внезапная невыносимая боль в части сочленения фаланг, усиливающаяся при пальпации;
- Очевидное изменение очертаний формы пальца;
- Покалывание в районе кончиков пальцев и потеря сенсорных функций руки;
- Появление покраснения кожных покровов, побледнение пораженной фаланги;
- Нарастающий отек сустава и связок;
- Трудности при разгибании и сгибании, потеря способности двигать пальцем;
- Разрыв кожи, связок, мышц.

Первая помощь
Если при травме проявились признаки вывиха пальца на руке, следует незамедлительно обратиться к врачу для осмотра, постановки диагноза и назначения лечения. Для оказания первой помощи стоит придерживаться следующих пунктов:
- Освободить руку от сковывающей одежды и снять все украшения.
- Кисть держать в приподнятом состоянии.
- Выпить болеутоляющие препараты: Анальгин, Парацетамол, Нимесил, Ибупрофен.
- Не туго прибинтовать травмированный палец вместе со здоровым, чтобы избежать усугубления повреждения. При сильном искривлении пальца такая повязка не нужна.
- Приложить холодный компресс . Для предотвращения обморожения следует делать перерывы в 2 минуты после каждых 15-20 минут процедуры. Прикладывать тепло к пораженной области категорически запрещено!
- Не рекомендуется вправлять вывих пальца руки самостоятельно, постольку данные действия приведут к негативным последствиям.
- Не стоит откладывать поездку к врачу, а при особо сложных обстоятельствах можно вызвать скорую помощь.

Диагностика
В подавляющем большинстве случаев диагностика вывиха пальца проводится травматологом посредством тщательного внешнего осмотра. При подозрении на подвывих врач может направить на дополнительные методы диагностики. Проведение рентгенографии является основным методом окончательной диагностики, поскольку с помощью полученного снимка пострадавшему можно установить максимально достоверный диагноз.
Лечение
Тактика лечения вывиха пальца на руке планируется на основании сделанных рентгеновских снимков. Зачастую вправления закрытого вывиха методом сопоставления суставных поверхностей фаланги достаточно для решения полученной травмы. К хирургическому вмешательству прибегают при невозможности мануального вправления, при изменении целостности связок или костей.
При закрытом вывихе фаланги пальца руки вправление сустава происходит без применения местной анестезии или общего наркоза, необходимой для расслабления мышц. В случае необходимости методы обезболивания для каждого пациента подбираются индивидуально.
Сопоставление суставных частей заключается в следующем: палец берется за ногтевую фалангу, отводится в сторону и тянется по направлению оси пальца до появления особого щелчка. При вывихе большого пальца с защемлением сухожилия вправление происходит за счет одновременного поворачивания пальца в сторону локтя и сгибания ногтевой фаланги. Проведя данные манипуляции, приводящие к ускорению кровообращения и уменьшению отека, руку оставляют в приподнятом положении.
Следующий этап лечения – накладка фиксирующего лангета на 3 недели, проведение функциональной терапии и сеансы УВЧ. При болевой симптоматике пациенту выписываются болеутоляющие препараты, например: Диклофенак, Анальгин, Парацетамол. В комплексе могут назначаться нестероидные противовоспалительные мази (Фастум-гель, Диклак-гель, Диклофенак, Кетонал), снимающие боль, отечность и воспаление.
Период восстановления пациента после закрытого вывиха в основном составляет 4-5 недель. Лечение проводиться амбулаторно.
Если, к примеру, вправление закрытого тыльного вывиха указательного пальца невозможно по причине ущемления сухожилия, больной госпитализируется для проведения отрытого вправления хирургическим путем. Операция проводиться под проводниковой или местной анестезией.

Во время операции хирург делает тыльно-лучевой разрез, рассекая защемленную капсулу. Применяя элеватор, специалист проводит правление, сдвигая в необходимую сторону сухожилие. Далее каждый слой тканей сшивается отдельно, а на рану ставиться дренаж. В течение 3 недель пациент должен носит лонгет. Швы снимаются спустя 10 дней после операции.
При вывихах II-V с повреждением сухожилия разгибателя процедура вправления может потребовать проведение хирургического вмешательства. В ходе операции хирург фиксирует сухожилие на кости трансоссальными швами, параллельно выполняя вправление или ликвидируя последствия перелома. Полученный разрез зашивается, а палец неподвижно фиксируется на 3 недели лонгетом.
В случае, если после получения травмы прошло более недели, а пациент не обратился за помощью к специалисту, без хирургической операции не обойтись. В подобной ситуации, может начаться формирование ложного сустава, удалить который можно только восстановлением связочного и суставного аппарата. Послеоперационная терапия требует наложения гипса на 2-4 недели.
Что делать при вывихе пальца, если после травмы нет возможности обратиться к врачу в ближайшее время? С помощью различных настоек, отваров, компрессов и примочек можно вылечить разрывы, небольшие вывихи и растяжение связок пальца. Курс лечения народными средствами, в составе которых обычные продукты, показывает хорошие результаты терапии таких травм.

Целесообразно ориентироваться на следующие рецепты:
- К пораженной области можно прикладывать тесто из муки и уксуса. Для более эффективного снятия отечности и боли приложенный компресс заматывается тканью.
- Отварите в течение 15 минут порошок из корня брионии и используйте приготовленный настой в качестве примочек.
- Готовится смесь из порошка корня переступня и растительного масла. Состав кашицы снимает болевые ощущения и наносится на пораженный участок несколько раз в день.
- В кипяченую воду засыпаются измельченные цветы василька и настаиваются полчаса. Охлажденный настой процеживается. Отвар нужно пить 3 раза в день.
- Рецепты на основе лука оказывают отличный эффект в период восстановления. Лук запекается и перетирается с сахаром. Полученная примочка прикладывается на пораженную часть пальца 2 раза в день.
- Пораженную область пальца закутывают в бумагу для компрессов, а сверху кладут марлю, смоченную нагретым молоком. Далее примочка накрывается шерстяной тканью и отставляется на ночь. Данный рецепт способствует снятию отечности и боли.
Вывих пальца у ребенка

Частота возникновения подобных травм среди детей обусловлена повышенной физической активностью, тонкими пальцами и слабыми связками. Сильная боль вызывает панику как у ребенка, так и у родителей. Первостепенная цель – успокоиться самому, успокоить ребенка и зафиксировать руку с помощью подручных средств.
Далее приложите холодный компресс для предотвращения развития отечности и позаботьтесь о максимально скорой доставке пострадавшего в травмпункт.
Что касается паники, ребенку будет намного легче успокоиться и перенести боль, если он не будет наблюдать, как беспокоятся и паникуют взрослые. Сделайте вид, что не произошло ничего страшного, и убедите ребенка в том, что врач сможет все исправить.

Подвывихи и вывихи малых пальцев стопы являются довольно распространенной проблемой.
В тяжелых случаях пальцы могут даже перекреститься. В последнее время было предложено несколько объяснений этому состоянию. Об этом и многом другом мы и поговорим в этой статье.
Фаланги пальцев стопы и плюсневые кости образуют суставы, которые называются плюсне-фаланговыми.
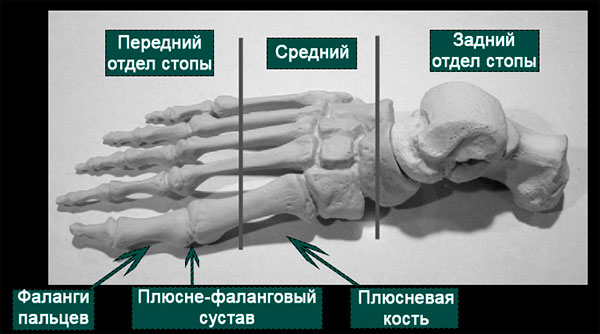
О вывихе или подвывихе пальца можно говорить, если по каким-либо причинам суставные поверхности фаланги пальца и головки плюсневой кости разобщаются или смещаются друг относительно друга. Вывих это полное разобщение суставных поверхностей, подвывих — неполное.
Кости в суставе удерживают друг около друга прочные связки и капсула. Эти анатомические структуры препятствуют формированию вывихов и подвывихов. Однако основным стабилизатором плюсне-фалангового сустава считается подошвенная пластинка, которая представляет собой прямоугольную пластину из соединительной ткани, образующую своего рода колыбель под головкой плюсневой кости.
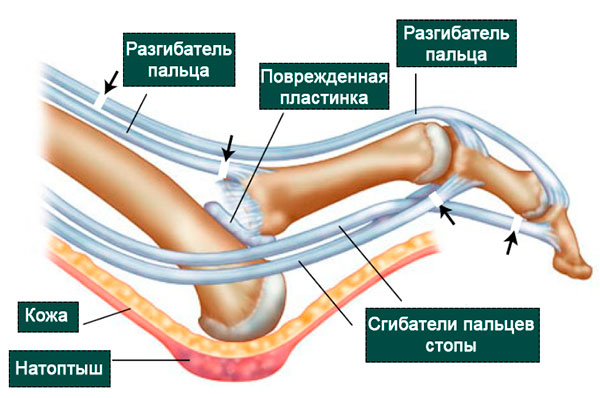
Пластинка начинается на уровне головки плюсневой кости тотчас у ее суставной поверхности и прикрепляется прочным основанием к подошвенной поверхности проксимальной фаланги пальца. Ее толщина варьируется от 2 мм до 5 мм, длина и ширина составляет около 1,5 — 2 см.
При постоянных и длительно действующих перегрузках, связанных с переразгибанием в плюсне-фаланговом суставе (например, ношение обуви на высоком каблуке), подошвенная пластинка и капсула сустава могут рваться, перерастягиваться или истончаться, утрачивая тем самым свою стабилизирующую функцию.
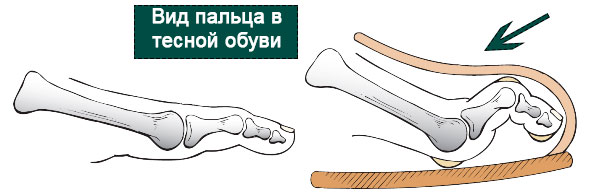
Вывих пальца может быть острым состоянием и развиваться вследствие травмы, сопровождающейся повреждением капсулы и связок, а также подошвенной пластинки плюсне-фалангового сустава.
Также вывих и подвывих пальца стопы может быть следствием хронической недостаточности капсульно-связочного аппарата, которая может развиваться на фоне ревматоидного артрита и других системных заболеваний соединительной ткани. Эти болезни постепенно приводят к разрушению связок ПФС с развитием в последующем его нестабильности.
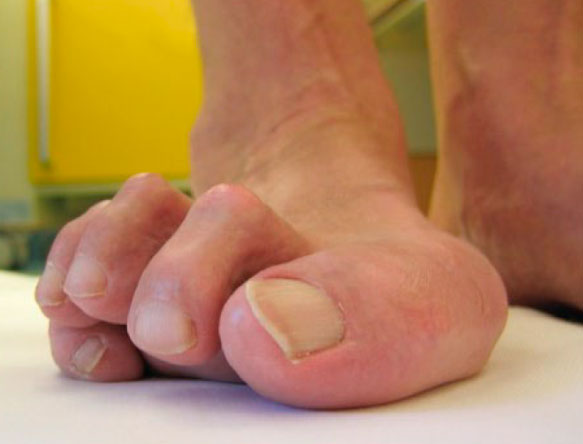
Причиной вывиха пальца может быть травма плюсне-фалангового сустава, ее типичным механизмом является насильственное переразгибание пальца.
Чаще всего вывихи связаны с занятиями спортом и с автомобильными авариями. Во всех случаях имеет место отрыв подошвенной пластинки и капсулы с последующим их заклиниванием внутри сустава, что препятствует вправлению вывиха.
Вывихи малых пальцев стопы нередко встречаются при воспалительных артропатиях, часто это множественные вывихи.
Что касается вывиха второго пальца стопы, то его основной причиной является относительное удлинение второй плюсневой кости и фаланги пальца. В подобной ситуации палец постоянно упирается в стенку обуви, выгибается и стремится сместиться вверх. Постепенно развивается подвывих, который при отсутствии лечения превращается в вывих второго пальца.
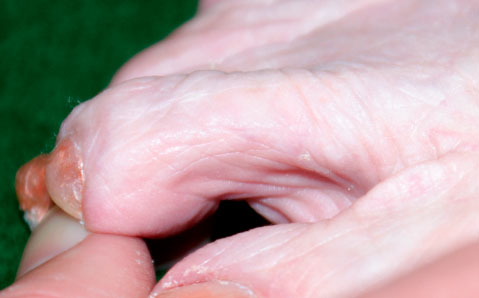
Чем дольше существует вывих, тем более значительные изменения развиваются в мягких тканях и костях, окружающих сустав. Контрактуры мягких тканей могут включать укорочение сухожилий, сморщивание капсулы сустава. Эти изменения могут сочетаться с полным разрывом или истончением подошвенной пластинки.
Вывих любого из малых пальцев стопы может возникать вследствие дегенерации или разрыва подошвенной пластинки, на фоне которых проксимальная фаланга пальца получает возможность смещаться к тылу.
Во время обычной ходьбы в области плюсне-фаланговых суставов действуют силы, стремящиеся постоянно переразогнуть пальцы, поэтому любой дисбаланс в области ПФС (со стороны капсулы или окружающих сухожилий) приводит к вывиху или подвывиху.
Наиболее распространенными жалобами пациентов с вывихом или подвывихом пальцев является их деформация, а также боль и отек. В некоторых случаях эти симптомы возникают внезапно, однако чаще всего они развиваются постепенно на протяжении достаточно длительного промежутка времени.
Деформация чаще всего встречается у пациентов женского пола, доля которых среди пациентов составляет 70-85 %. Средний возраст всех обратившихся на момент хирургического лечения варьирует в пределах 50-60-ти лет.

По мере прогрессирования деформации пациенты утрачивают способность сгибать пораженный палец, а также соседние. Подвывих и вывих в плюсне-фаланговом суставе в последующем может приводить к развитию молоткообразной деформации пальца, также на подошвенной поверхности под головкой соответствующей плюсневой кости может формироваться натоптыш. Вследствие постоянного контакта пальца с обувью болезненный натоптыш или мозоль могут образоваться и на тыльной поверхности этого пальца.
Рентгенологическое обследование может быть не менее важным, чем клиническое. Рентгенография информативна не только для оценки выраженности деформации пальцев, но и для выявления артроза суставов стопы.
На рентгенограмме можно увидеть признаки вывиха или переразгибания пальца стопы.
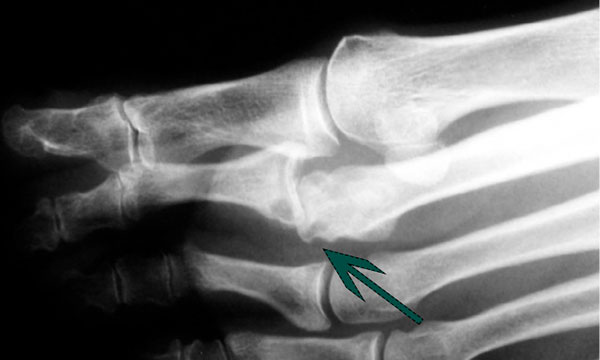
Нестабильность второго плюснефалангового сустава (ПФС), которая привела в конечном итоге к полному вывиху пальца и дегенеративным изменениям сустава.
При длительно существующих деформациях могут формироваться выраженные контрактуры мягких тканей, и ранее эластичная деформация становится фиксированной.
Магнитно-резонансная томография является достаточно информативным методом, позволяющим оценить целостность подошвенной пластинки и выявить ее изменения задолго до того как сформируется деформация, хотя в большинстве случаев диагноз ставится клинически. МРТ это надежный, хотя и недешевый метод диагностики патологии и разрывов подошвенной пластинки.
Лечение молоткообразной деформации пальцев может включать подбор комфортной обуви, обеспечивающей достаточной объем свободного пространства для деформированных пальцев. Уменьшение высоты каблука позволит в дополнение к этому купировать дискомфортные ощущения в области подошвы стопы.
Назначение нестероидных противовоспалительных препаратов (НПВП) позволяет уменьшить выраженность дискомфортных ощущений, связанных с воспалением плюсне-фаланговых суставов.
Консервативное лечение нестабильной деформации второго пальца стопы зачастую обречено на неудачу. Даже при достаточно длительном консервативном лечении симптомы зачастую не исчезают полностью. Остаточные болевые ощущения обычно локализуются по подошвенной поверхности в области основания проксимальной фаланги второго пальца.
Если консервативное лечение не позволяет избавить пациента от хронического болевого синдрома либо если прогрессирует подвывих второго пальца, может быть показано хирургическое лечение.
В качестве альтернативы консервативным мероприятиям и при их неэффективности предложено множество вариантов хирургических вмешательств, однако результаты некоторых из них очень далеки от оптимальных.
При выборе тактики лечения подвывиха или вывиха пальцев стопы врач-ортопед принимает в расчет несколько факторов, в том числе обязательно учитывается, является ли деформация фиксированной или нет.
Фиксированной молоткообразная деформация или вывих пальца обычно становятся при длительном течении заболевания. В этих случаях показана более сложная операция, чаще всего на костях, с выполнением остеотомии. В нашей практике пациенты обычно обращаются как раз с уже фиксированным подвывихом или вывихом пальца стопы.
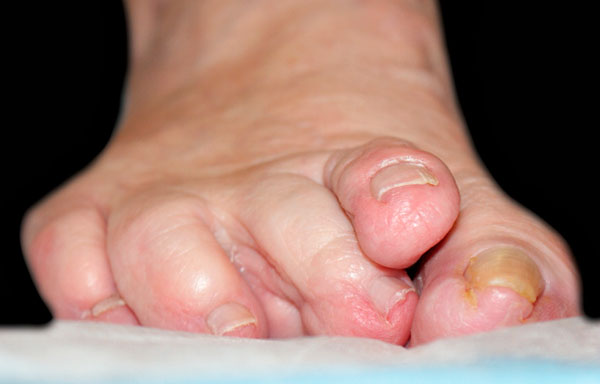
Если деформация эластична и доступна пассивной коррекции, может быть выполнена операция только на мягких тканях.
Наиболее распространенными вариантами операций при вывихе или подвывихе пальца являются синовэктомия, релиз мягких тканей, перемещения сухожилий, костные декомпрессии и корригирующие остеотомии.
Результаты хирургического лечения стали намного лучше после дополнения вмешательств на мягких тканях операциями на костях, такими как декомпрессия или корригирующая остеотомия (например Weil)
Деформация обычно прогрессирует постепенно, вначале с развитием подвывиха, а затем и вывиха пальца. В подобных случаях подошвенная пластинка чаще всего оказывается значительно изменена.
Вывих может происходить к тылу, в тыльно-внутреннем или тыльно-наружном направлении. При этом соседние пальцы могут перекрещиваться друг с другом.
Если вывих пальца сформировался недавно, релиз мягких тканей обычно позволяют восстановить анатомию плюсне-фалангового сустава и устранить деформацию пальца. Это вмешательство показано при минимальной выраженности деформации. Под релизом понимается рассечение особым образом мягких тканей, окружающих плюсне-фаланговый сустав. Релиз позволяет полностью устранить контрактуру и подвывих пальца.
Если описанные выше манипуляции позволили добиться восстановления анатомии и хорошей стабильности в плюсне-фаланговом суставе, то палец фиксируется тонкой спицей, которая удаляется через три недели после операции вместе со швами.
Нередко в дополнение к релизу оказывается необходимым перемещение сухожилия сгибателя и также стабилизация пальца спицей.
В условиях угловой деформации пальца (подвывих или вывих в суставе) в наиболее тяжелых случаях для коррекции искривления необходима операция на костях (остеотомия).
Наиболее часто используемой остеотомией при деформациях, вывихе или подвывихе малых пальцев стопы является операция Weil, впервые описанная и примененная на практике врачом Weil. Она заключается в косой остеотомии головки плюсневой кости. Преимуществами остеотомии Weil наряду с возможностью устранения угловой деформации пальца являются возможность доступа к подошвенной пластинке и укорочение плюсневой кости.
Остеотомия Weil обеспечивает декомпрессию плюсне-фалангового сустава, способствует уменьшению давления на подошвенную пластинку и в некоторой степени создает условия для формирования вокруг сустава рубцов, стабилизирующих его. Во всех случаях после остеотомии необходима ее фиксация винтом.
Эффективность остеотомии Weil и ее модификаций при умеренных и выраженных деформациях доказана множеством исследований и десятилетиями применения на практике.
- Операция выполняется в положении на спине в условиях эпидуральной анестезии. Стопа обрабатывается и укрывается стерильным бельем.
- Выполняется разрез длиной 2,5 — 3 см в области головки плюсневой кости.
- Выделяется головка плюсневой кости, производится небольшой релиз (надсечение) связок вокруг плюсне-фалангового сустава. Если необходимо, то выполняется реконструкция подошвенной пластинки.
- Подвывих или вывих пальца устраняется.
- Выполняется косая остеотомия в области головки плюсневой кости.
- Фрагмент головки смещается проксимально на необходимое расстояние (2 — 6 мм) в соответствии с ранее разработанным планом операции. Для коррекции выраженных угловых деформаций фрагмент головки может быть смещен медиально (вовнутрь) или латерально (кнаружи).
- Область остеотомии стабилизируется мини-винтом Барука или Герберта или винтом-спицей. Иногда бывает необходимо использование двух винтов, особенно в случаях, когда мы имеем дело с большой деформацией.
- Если после остеотомии Weil отмечается выраженная нестабильность плюсне-фалангового сустава, то выполняется дополнительное перемещение сухожилий.
- Операционная рана ушивается стандартным образом.
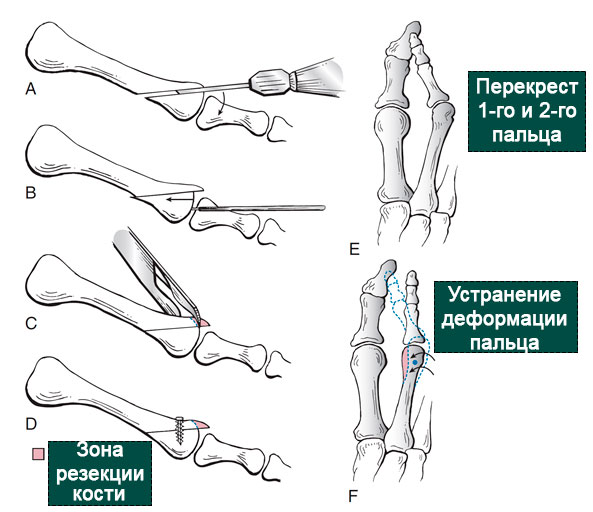
Остеотомия Weil. А. Опил выполняется в проекции шейки головки плюсневой кости. В. Фрагмент головки смещается проксимально насколько это необходимо. С. Выступающая вперед часть проксимального фрагмента резецируется. D. Внутренняя фиксация винтом. Е. Схема деформации со значительным угловым отклонением второго пальца. F и G. Смещение головки во внутреннюю сторону позволяет реориентировать палец кнаружи.
После операции рана закрывается давящей повязкой. Ходить разрешается сразу после вмешательства, однако допускается нагрузка только на пяточную кость и наружный край стопы. Перевязки и тейпирование выполняются один раз в неделю.
Остеотомия обычно срастается через шесть недель после операции. По истечении этого периода пациентам первое время рекомендуют носить просторную обувь или босоножки. Восстановление активных и пассивных движений пальца рекомендуют начинать через 2 — 3 недели после операции.
Мы предупреждаем наших пациентов, что после операции боль может полностью не исчезнуть, особенно это касается случаев дегенеративных и артрозных изменений суставов.
По нашим наблюдениям, примерно в 93 % случаев отмечены хорошие и отличные результаты операции.
Мы считаем, что агрессивная послеоперационная реабилитация является важнейшим компонентом лечения, способствующим снижению частоты осложнений. Ранние пассивные и активные упражнения, направленные на восстановление движений оперированного пальца, помогают максимально быстро и полно восстановить его функцию.
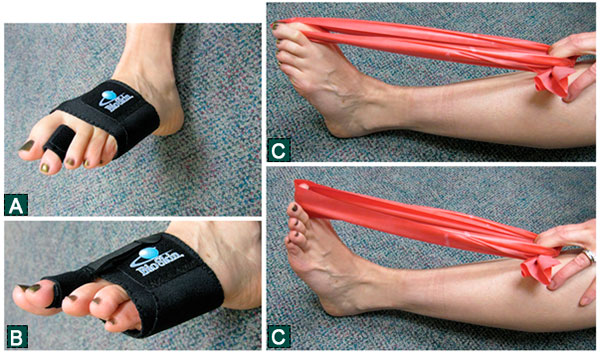
Упражнения для малых пальцев. А. Бандаж для переднего отдела стопы с динамической лентой-эспандером для пальца. Лента позволяет фиксировать палец в положении различного угла сгибания и служит альтернативой тейпированию. B. Перемещение ленты на тыл стопы дает возможность выполнять упражнения, направленные на восстановление силы длинного сгибателя пальцев C. Эластичный жгут, используемый для упражнений, направленных на восстановление мышц стопы.
Упражнения должны выполняться несколько раз в день. Конечно, рубцовых изменений капсулы после операции избежать невозможно, однако интенсивные реабилитационные мероприятия все же позволяют в достаточной мере мобилизовать сустав.
Отек после операций на малых пальцах стопы является достаточно распространенным явлением, и сохраняться он может на протяжении нескольких месяцев. Точно так же может изменяться форма второго пальца за счет отека и постоянного давления на него извне. Избежать этого невозможно, и пациента об этом мы предупреждаем до вмешательства.
Иногда пациенты после операции предъявляют жалобы на боль в области оперированного плюсне-фалангового сустава или пальца. Со временем эта боль должна пройти, однако бывает, что в той или иной мере выраженные дискомфортные ощущения остаются.
При обширных и травматичных вмешательствах возможно повреждение пальцевых нервов, приводящее к нарушению чувствительности соответствующего участка пальца стопы, которая чаще всего со временем восстанавливается.
Читайте также:



