Что такое седалищных мышц
Седалищно-пещеристая мышца – парная узкая мышечная лента. Берет свое начало у нижней ветви седалищной кости. Сокращаясь в паре с поверхностной поперечной мышцей промежности, принимает участие в эрекции у мужчин; у женщин особого значения не имеет.
Анатомическое строение
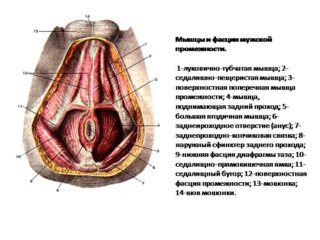
Седалищно-пещеристая (седалищно-кавернозная) мышца относится к мускульной группе половой диафрагмы и представляет собой узкую полоску мышечной ткани, прикрепленную коротким сухожилием к внутренней поверхности бугра седалищной кости. Огибает изнутри кнаружи ножку пещеристого тела полового члена или клитора, на тыльной стороне вплетаясь в его волокнистую оболочку. Иногда в этом месте мышца образует с одноименной парной петлю. В своей задней части располагается у начала поверхностной поперечной мышцы промежности.
Также к мускульной группе половой диафрагмы относятся:
- луковично-губчатый мускул, охватывающий латеральную и нижнюю часть луковицы полового члена у мужчин и окружающий влагалищное отверстие у женщин;
- поверхностный поперечный мускул промежности, представляющий собой узкую мускульную ленту, проходящую вдоль промежности, и выполняющая функции укрепления половой диафрагмы;
- глубокий поперечный мускул промежности – узкая парная мышечная лента, берущая свое начало у седалищных бугров, и соединяющаяся по средней линии с одноименной мышцей с другой стороны, участвующая в сжатии перепончатого отдела мочеиспускательного канала;
- сфинктер мочеиспускательного канала – парные поперечно-полосатые мышечные пучки, запирающие мочеиспускательный канал.
Иннервация седалищно-кавернозной мышцы осуществляется ветвями полового нерва крестцового сплетения.
Седалищно-пещеристая мышца у мужчин имеет большие размеры по сравнению с аналогичной у женщин, прикрепляется к бугру седалищного нерва и заканчивается у основания полового члена. У женщин отходит от костного отростка переднего края лонных костей до бугра седалищной кости.
Функции седалищно-пещеристой мышцы

Сокращение седалищно-кавернозной мышцы создает венозную окклюзию пещеристого тела полового члена или клитора за счет сдавления сосудов у их основания. При этом интракорпоральное давление повышается относительно общих значений тела. Застой крови в пещеристом теле вызывает увеличение полового члена у мужчин и изменение его угла по отношению к телу — эрекцию. Таким образом, функциями седалищно-кавернозной мышцы у мужчин являются:
- создание острого или прямого угла между стенкой брюшины и половым членом;
- увеличение интракорпорального давления в пещеристом теле, вызывающее эрекцию.
Функции седалищно-пещеристой мышцы у женщин незначительны.
Патологии седалищно-кавернозной мышцы
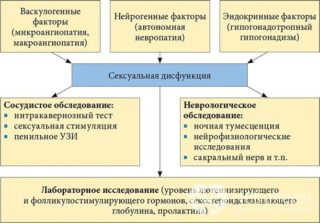
Нарушение артериального притока крови в пещеристые тела в сочетании с дисфункцией седалищно-кавернозной мышцы и нарушения механизма окклюзии вен являются одной из наиболее частых причин васкулогенной эректильной дисфункции.
Предрасполагающими факторами к развитию патологии являются:
- курение и злоупотребление алкоголем;
- нарушение кровообращения — тромбоз глубоких вен;
- сердечно-сосудистые заболевания: артериальная гипертензия, атеросклероз;
- эндокринные заболевания: сахарный диабет;
- нарушения липидного обмена;
- травмы мышц тазового дна;
- повреждения мускулов и сосудов половой диафрагмы, полученные в результате оперативных вмешательств;
- возрастные изменения.
Комплекс профилактических мер, позволяющих снизить риск возникновения васкулогенной эректильной дисфункции, включает в себя:
- отказ от вредных привычек;
- рациональное и здоровое питание;
- умеренные регулярные физические нагрузки;
- контроль за массой тела, недопущение развития ожирения;
- поддерживающая терапия при хронических заболеваниях эндокринной и сердечно-сосудистой систем.
При миофасциальном болевом синдроме тазового дна седалищно-кавернозная мышца часто оказывается вовлеченной в патологический процесс. Причинами развития синдрома являются:
- нарушения осанки, врожденные и приобретенные деформации позвоночного столба;
- неравная длина нижних конечностей;
- заболевания суставов воспалительного и иного характера;
- чрезмерная нагрузка на мышцы малого таза, чаще всего при поднятии тяжестей;
- растяжения мускулов тазового дна, полученные во время занятий спортом, например, при выполнении растяжки в гимнастике;
- патологии и воспалительные процессы органов малого таза;
- переохлаждение;
- ушибы;
- сдавление тесной одеждой;
- длительное пребывание в неудобной позе.
Во время осмотра врач при помощи пальпации определяет триггерную точку, являющуюся основным источником болевых ощущений. Как правило, она располагается в месте соприкосновения мышечной ткани с нервными окончаниями, и при прощупывании дает выраженные болевые ощущения. При локализации триггерной точки в седалищно-кавернозной мышце возникает резкая боль, отдающая в промежность и паховую область.

Лечение миофасциального тазового синдрома представляет собой комплекс мер:
- прием нестероидных противовоспалительных препаратов для уменьшения выраженности болевых ощущений и купирования воспалительных процессов;
- прием миорелаксантов для устранения мышечного спазма;
- курсовой прием витаминов группы В для улучшения кровоснабжения и ускорения репаративных процессов в тканях;
- обеспечение покоя напряженным мышцам.
При выраженном болевом синдроме может использоваться инъекционное обезболивание с введением препарата непосредственно в триггерную точку. В качестве вспомогательного лечения используется мануальная терапия, электрофорез, иглорефлексотерапия, гирудотерапия и др.
Мерами профилактики возникновения миофасциального тазового синдрома считаются:
- коррекция осанки, при необходимости ношение специальных ортопедических корсетов и обуви;
- рациональное и полноценное питание, включающее в себя продукты с высоким содержанием белка, витаминов и микроэлементов, необходимых для поддержания общего иммунитета и для полноценного функционирования опорно-двигательного аппарата;
- обязательное выполнение специальной разогревающей гимнастики пред выполнением любых физических упражнений;
- при работе, связанной с необходимостью длительного пребывания в статической позе, выполнение каждый час разгрузочной разминки;
- соблюдение питьевого режима, употребление не менее полутора литров чистой воды ежедневно;
- своевременное лечение воспалительных и инфекционных заболеваний органов малого таза.
Несмотря на свои малые размеры, седалищно-пещеристая мышца имеет важное значение в организме человека. Травмы и дисфункциональные расстройства этой и других мышц половой диафрагмы являются наиболее частыми причинами эректильной дисфункции у мужчин и снижения качества половой жизни у женщин, поэтому боли в области промежности, даже незначительные, являются поводом для обращения за медицинской помощью.
Помочь может простейшая растяжка.
Что такое защемление седалищного нерва
Седалищный нерв — самый длинный What is Sciatica нерв в человеческом теле. Он начинается в нижней части спины, в районе поясницы, и, расщепляясь на две части, тянется через ягодицы, бёдра, икры к ступням. Именно этот нерв обеспечивает подвижность ног, связывая расположенные в них мускулы с ЦНС.
Но всё хорошо лишь до тех пор, пока однажды седалищный нерв не оказывается раздражён или защемлён. Чаще всего причиной этого становится межпозвоночная грыжа.
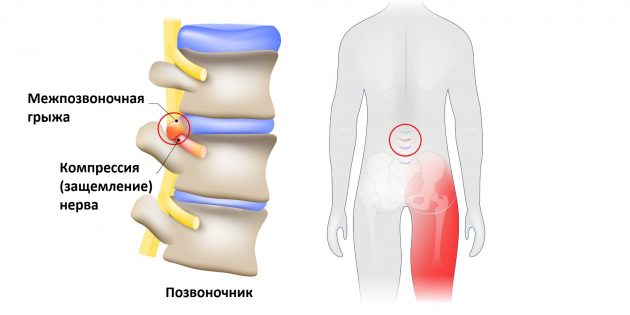
Фото: Designua / Shutterstock
Выпятившаяся часть межпозвоночного диска давит на седалищный нерв. Это приводит к болезненным ощущениям в пояснице или по всей длине ноги. Такую ситуацию называют защемлением седалищного нерва, или ишиасом What You Need To Know About Sciatica .
Впрочем, ишиас можно заработать и другими способами. Травма, костная шпора (чрезмерный рост кости) на позвонках, диабет (это заболевание повреждает нервы) или, положим, опухоль — всё это тоже может спровоцировать защемление.
Как понять, что у вас защемление седалищного нерва
Предположить ишиас можно по следующим симптомам Sciatica Symptoms :
- Болезненные ощущения затрагивают только одну ногу (сторону тела).
- Кажется, что боль распространяется от поясницы в ягодицу и далее вниз по ноге. Если говорить о ногах, то неприятные ощущения чаще всего проявляются в задней части бедра и голени.
- Боль носит разный характер — от слабой ноющей до жжения или внезапного простреливания. Иногда она бывает похожа Sciatica: Symptoms and Causes на удар током.
- Кроме боли, а в некоторых случаях вместо неё могут присутствовать онемение, покалывание или мышечная слабость в пострадавшей ноге.
- Ваше состояние зависит от позы или движений. Так, боль обостряется, когда вы кашляете или чихаете. А после некоторого времени, проведённого сидя, дела у поясницы или ноги явно становятся хуже.
Когда надо обратиться к врачу
Как правило, приступы ишиаса длятся недолго, а их болезненность постепенно уменьшается и в течение нескольких недель исчезает вовсе. Этот процесс ускоряется, если выполнять упражнения на растяжку нижней части спины и бёдер (о них чуть дальше). Но так бывает не всегда.
Обязательно обратитесь к терапевту, если:
- болезненные ощущения длятся дольше недели, не уменьшаясь и не реагируя на домашний уход;
- боль так сильна, что ощутимо снижает качество жизни и вы вынуждены ежедневно принимать обезболивающие;
- с каждым днём приступы ишиаса становятся чаще, а боль — сильнее.
Защемление лечит не терапевт, но он, выслушав жалобы и проведя осмотр, направит вас к нужному узкому специалисту: неврологу, хирургу, ортопеду или, положим, эндокринологу. А уже эти медики поставят основной диагноз и помогут справиться с заболеванием и физическим дискомфортом.
Вызывайте скорую или обращайтесь в отделение неотложной помощи, если:
- у вас появилась внезапная и очень сильная боль в пояснице или ноге, при этом вы ощущаете отчётливое онемение и мышечную слабость;
- боль возникла сразу после серьёзной травмы, например ДТП или падения с высоты;
- помимо боли, появились проблемы с контролем над мочевым пузырём или кишечником.
Как лечить защемление седалищного нерва
Лечение требуется лишь в том случае, если у вас присутствуют опасные симптомы, которые перечислены выше. В зависимости от поставленного диагноза врач назначит Sciatica: Diagnosis and Treatment вам лекарственные препараты (это могут быть противовоспалительные или противосудорожные средства, мышечные релаксанты, инъекции кортикостероидов), отправит на физиотерапию или порекомендует подумать о хирургической операции.
Но чаще всего от неприятных ощущений при ишиасе вполне можно избавиться домашними методами. Вот что рекомендуют эксперты американской исследовательской организации Mayo Clinic.

- Подписаться на AdMe
- Поделиться в Facebook
- Рассказать ВКонтакте
Ребята, мы вкладываем душу в AdMe.ru. Cпасибо за то,
что открываете эту красоту. Спасибо за вдохновение и мурашки.
Присоединяйтесь к нам в Facebook и ВКонтакте
Седалищный нерв — самый длинный и широкий одиночный нерв в организме, проходящий от поясницы до ступни. При его раздражении или защемлении возникает воспаление (ишиас): человек начинает испытывать сильную боль, обычно спускающуюся вниз по ноге. Среди прочих симптомов могут появиться слабость, онемение, жжение или покалывание в больной ноге. Если не заниматься лечением, состояние может серьезно отразиться на качестве жизни человека и привести к нарушению координации движения.

Исходное положение: встаньте на четвереньки, расставив ладони ровно под плечами, а колени — под бедрами.
Как выполнять:
- На вдохе поднимите голову и посмотрите на потолок, при этом опуская живот к полу.
- На выдохе опустите голову и посмотрите на бедра, выгибая спину к потолку.
Повторить: 15–20 раз.
Это упражнение поможет улучшить гибкость позвоночника и выровнять бедра, укрепив мышцы кора.

Исходное положение: сядьте на пол, вытянув ноги перед собой. Согните левую ногу в колене, положив ступню на внутреннюю часть правого бедра.
Как выполнять:
- Не сгибая правого колена, потянитесь руками к правой стопе, нагнувшись так низко, как можете.
- Задержитесь на 15–30 секунд и возвращайтесь в исходное положение.
Повторить: 3 раза для каждой ноги.
Эта растяжка непосредственно задействует задние мышцы бедер и помогает снять боль и напряжение, вызванное ишиасом.

Исходное положение: встаньте на четвереньки, расставив ладони ровно под плечами, а колени — под бедрами.
Как выполнять:
- Не двигая спиной и тазом, вытяните правую руку вперед, а левую ногу — назад.
- Задержитесь на секунду и вернитесь в исходное положение.
- Повторите в другую сторону.
Повторить: 10–15 раз.
Это упражнение улучшает осанку, снимает давление на поясницу и укрепляет ягодицы.

Исходное положение: сядьте прямо, согнув колени так, чтобы ступни касались друг друга.
Как выполнять:
- Положите руки на согнутые колени и аккуратно прижмите их к земле.
- При этом наклонитесь вперед, стараясь коснуться ног грудью.
- Задержитесь на 10–20 секунд.
Эта поза поможет медленно раскрыть бедра и растянуть ягодичные и грушевидные мышцы.

Примерно за час до сна налейте в тазик теплой воды, добавьте 500 мл яблочного уксуса и стакан соли и хорошо перемешайте. Подержите ноги в этой ванночке 10–15 минут, вытрите полотенцем и держите в тепле всю ночь. Утром не вставайте с кровати босыми ногами и не ходите босиком.
Повторяя процедуру 3–4 раза в неделю, вы заметите существенное снижение боли благодаря противовоспалительным свойствам яблочного уксуса.
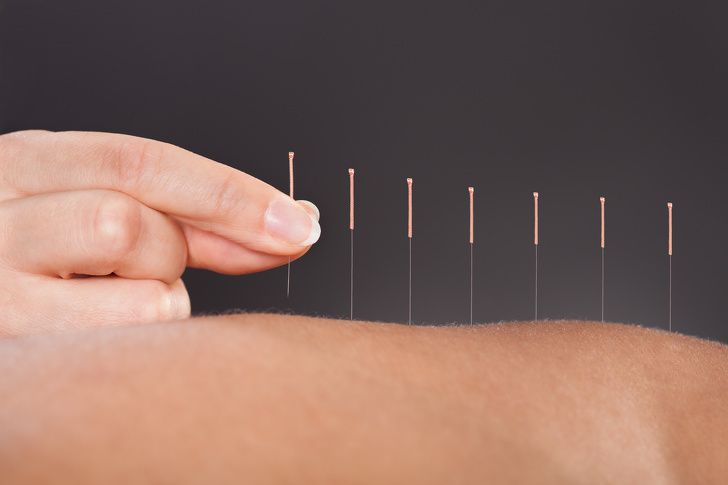
Согласно исследованиям, в отличие от многих противовоспалительных лекарственных средств, иглоукалывание зарекомендовало себя как эффективный способ снятия боли в пояснице и лечения ишиаса. Эта древнекитайская практика относительно безопасна и редко вызывает побочные эффекты, так что к ней можно смело обращаться.

В целом ледяные компрессы используются для снижения воспаления, вызванного защемлением нерва, а также с целью притупить боль. В то же время нагревание помогает ослабить мышцы вокруг больного нерва и снизить давление на него. И горячее, и холодное воздействие обычно проводится 15–20 минут и при необходимости повторяется каждые 2 часа.
Вот некоторые советы по использованию горячих и холодных компрессов:
- Ледяные компрессы прикладываются в первые 2–3 дня сразу после проявления острых симптомов. После этого лучше использовать грелки.
- Прикладывайте горячие компрессы до любой физической активности, чтобы разогреть мышцы и улучшить циркуляцию крови в этой области.
- Ледяные и холодные компрессы прикладывайте после физической активности, чтобы успокоить место воспаления.
- Используйте грелки, пока сидите, вплоть до момента, когда нужно будет вставать, — так вы подготовите мышцы к движению.
- Принимайте теплые ванны: эта процедура снимет напряжение в мышцах.

Седалищный нерв расположен под грушевидной мышцей, которая находится под ягодичными мышцами. Когда грушевидные мышцы напрягаются, они защемляют седалищный нерв и вызывают ощущения покалывания и онемения в ноге. Чтобы избавиться от этих ощущений, помассируйте болевые зоны или точки грушевидных мышц, а также мышцы поясницы.
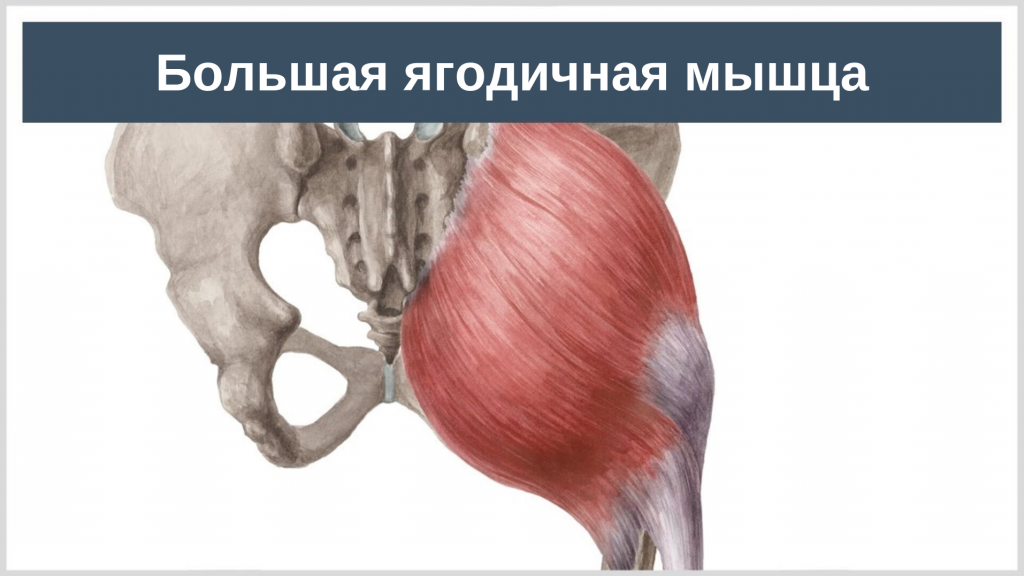
Большая ягодичная мышца – самая большая и самая массивная мышца в теле человека. Среди всех мышц ягодичной области, она расположена наиболее поверхностно. Именно она формирует рельеф ягодичной области и составляет 16% от ее физиологического поперечника.
Размер большой ягодичной мышцы (БЯМ) позволяет ей развивать значительную силу. Мышца развилась из приводящей мышцы бедра, которая до сих пор сохранилась у низших приматов. Развитие функции БЯМ связано с прямохождением и изменениями таза человека. Это одна из основных мышц, разгибающих бедро, с чем и связана ее основная задача — поддержка вертикального положения тела человека.
Послушать подкаст про ягодичные мышцы можно здесь.
Волокна большой ягодичной мышцы в основном располагаются перпендикулярно друг другу и идут по направлению мышечной тяги, придавая ей четырехугольную форму и формируя ее внешний вид.
Большая ягодичная мышца покрывает все мышцы ягодичной области, за исключением передней верхней трети средней ягодичной мышцы. Указанная область является безопасной зоной для выполнения внутримышечных инъекций.
Седалищные бугры можно прощупать в глубине нижней части БЯМ. При сгибании бедра нижний край мышцы перемещается выше, обнажая эту область. Именно поэтому нельзя сказать, что вы сидите на вашей большой ягодичной мышце. Вы сидите на бугристости вашей седалищной кости, седалищной сумке, подкожно-жировой клетчатке и коже.
Анатомия
- Задняя ягодичная линия подвздошной кости (наружная поверхность)
- Дорсальная поверхность крестца и копчика.
- Апоневроз мышцы, выпрямляющей позвоночник.
- Крестцово-бугорная связка.
- Ягодичный апоневроз.
- Мышца крепится к пояснично-грудной фасции, через которую она связывается с многораздельной мышцей и широчайшей мышцей спины, образуя задние косые и глубокие продольные миофасциальные тяжи.
- Более крупная, проксимальная порция мышцы, составляющая ¾ ее волокон, вплетается в подвздошно-большеберцовый тракт широкой фасции бедра. Остальные волокна косвенно прикрепляются через латеральную межмышечную перегородку к шероховатой линии бедренной кости.
- Более глубокие волокна дистальной порции БЯМ формируют апоневроз, который прикрепляется к ягодичной бугристости бедренной кости.
- Большая ягодичная мышца иннервируется нижним ягодичным нервом (L5, S1 и S2).
- Иннервация кожи ягодичной области в основном происходит с помощью L2 и L3.
Функции
Основные функции БЯМ – разгибание бедра и его вращение наружу. Кроме того, верхние порции мышцы могут отводить бедро, в то время как нижние порции – приводить его.
Как сильный разгибатель тазобедренного сустава, ягодичная мышца подходит для мощных движений нижних конечностей, таких как зашагивание на ступеньку, восхождение или бег. При этом во время обычной ходьбы мышца задействуется мало.
БЯМ и хамстринги работают вместе, чтобы разогнуть туловище, наклоняя таз назад, как это происходит, к примеру, когда мы выпрямляемся из наклона вперед. Большая ягодичная мышца также обеспечивает эксцентрический контроль при наклонах туловища. Волокна верхней порции мышцы могут разгибать колено благодаря связи с подвздошно-большеберцовым трактом.
БЯМ также играет роль стабилизатора. Мышца уравновешивает таз на головках бедренных костей, таким образом сохраняя вертикальное положение тела. Прикрепление через подвздошно-большеберцовый тракт позволяет мышце поддержать боковую часть колена и обеспечивает наружное вращение тазобедренного сустава в положении стоя, а также помогает поднимать медиальный продольный свод стопы.
Если у вас есть вопрос, то вы можете обсудить его с нашим экспертом в рамках онлайн-консультации. Узнать подробнее…
Связь БЯМ с крестцово-подвздошным сочленением и его связками объясняет вклад мышцы в самостабилизацию данного сустава.
БЯМ снимает нагрузку с седалищных бугров, когда поддерживает тело в сидячем положении с помощью динамического сокращения.
Если БЯМ парализована, то подъем по лестнице и бег могут оказаться затруднительными. Впрочем, здесь на помощь могут прийти другие мышцы, способные разгибать тазобедренный сустав. Также мышцу можно тренировать для функционального разгибания колена, если четырехглавая мышца бедра слабая или парализована.
Исследования обнаружили, что сокращение глубоких мышц пресса помогает сократить большую ягодичную мышцу, что обеспечивает контроль переднего наклона таза. Предполагают, что слабость БЯМ лежит в основе многих повреждений нижней части спины.
Как было замечено физиотерапевтом Владимиром Яндой, большая ягодичная мышца относится к фазическим мышцам, и ее работа может подавляться по различным причинам:
- Артрогенная ингибиция со стороны тазобедренного сустава.
- Жесткость подвздошно-поясничной мышцы, которая передает реципрокное торможение БЯМ (как при нижнем перекрестном синдроме).
- Рефлекторное болевое подавление из-за боли в области тазобедренного сустава или нижний части спины.
- Слабость вследствие растянутости мышцы.
- Сидячий образ жизни и отсутствие физических нагрузок приводит к тому, что всю работу за БЯМ начинают выполнять хамстринги. Это объясняется механизмом сохранения энергии, когда тело пытается приберечь БЯМ для таких сложных действий как бег, подъем по лестнице и т.д. Таким образом, не занимаясь спортом, вы не сможете задействовать большие ягодичные мышцы, а только усилите их ингибицию и заставите хамстринги взять на себя всю нагрузку, превратив их в доминирующих синергистов.
Все эти факторы не только влияют на время, необходимое для активации большой ягодичной мышцы, но также и на уровень активации.
Существует много различных упражнений, чтобы заставить работать большую ягодичную мышцу. Ниже приведены основные из них (в порядке увеличения активации БЯМ).


MVIC = maximum voluntary isometric contraction (максимальное произвольное мышечное сокращение).
Оценка
Найдите гребень подвздошной кости и двигайтесь назад вдоль гребня к небольшому костному выступу, который носит название задняя верхняя подвздошная ость (PSIS). Поместите ладонь таким образом, чтобы пальцы смотрели вниз и были направлены к срединной линии тела. Теперь верхняя часть кисти покрывает начало мышцы, а под ладонью расположена основная масса мышцы. Подтвердить это может сокращение мышцы. БЯМ также можно пропальпировать во время ее работы, например, при разгибании бедра в положении стоя, подъеме на платформу, или при подъеме медиального края стопы.
Было замечено, что в ответ на хроническую травматизацию происходят изменения не только в суставах. Достаточно часто локализация болевого синдрома связана с другими тканями, окружающими сустав, в том числе и синовиальной тканью. В качестве частых локализаций болевого синдрома называются энтезопатии в местах прикрепления сухожилий мышц тазового кольца. Клинические проявления в этом случае трактуются, как хамстринг-синдром и АРС-синдром [1].
Хамстринг-синдром - травматическое повреждение мышц в области седалищного бугра (задняя группа мышц бедра).
Этиология.

Hamstring syndrome достаточно "молодое" заболевание. Впервые данный синдром обсуждался в конце 1980 года [2]. Причиной возникновения данного синдрома является хро
ническая травматизация задней группы мышц бедра в области прикрепления к седалищному бугру. Причиной повреждения становится слишком сильное сокращение мышцы, что может произойти при резком ускорении, ударе по напряженной мышце, слишком длительной спортивной тренировке, занятиях спортом без должной разминки и других ситуациях. Наиболее часто хамстринг-синдром наблюдается у спортсменов, занимающихся легкой атлетикой и, прежде всего, спринтерским и барьерным бегом. Однако хамстринг-синдром может возникать и у не спортсменов [4].
Хроническая травматизация мышц задней группы бедра приводит к воспалению и к сдавлению седалищного нерва. Воспаленные сухожилия давят на седалищный нерв, что, в свою очередь, приводит к появлению порочного круга. Давление на седалищный нерв приводит к появлению, боли по задней поверхности бедра. В конечном итоге в этом месте может сформироваться рубец.
В клинической картине на первом месте стоит боль в ягодичной области с иррадиацией по задней поверхности бедра. Боль усиливается при напряжении мышц, при длительном сидении. Кроме того, боль возникает при надавливании (пальпации) седалищного бугра, пассивном сгибании бедра и разгибании голени, а также при активном сгибании ноги в коленном суставе против сопротивления врача. При длительном течении хамстринг-синдрома возможен и полный отрыв мышц от седалищного бугра.
Хамстринг-синдром необходимо дифференцировать от ряда других возможных причин боли в ягодичной области и нижних конечностях (например, ишиас, синдром грушевидной мышцы).
Выделяют следующие виды повреждений:
- растяжения мышц, с образованием микроразрывов;
- частичные разрывы;
- отрывы или полные разрывы, когда мышца, более неприкрепленная к кости сокращается, собирается в комок, убегая от места своего прикрепления к кости;
- отрывные переломы, когда мышца отрывает кусочек кости.
Для постановки хамстринг-синдрома очень важным является тщательный медицинский осмотр с дополнительным использованием МРТ, УЗИ. МРТ является решающим в определении степени повреждения мягких тканей /полный, частичный разрыв/[3]. На томограммах видны место и степень разрыва сухожилия или мышцы, а также сопутствующие отек и кровоизлияние. Магнитно-резонансная томография позволяют увидеть утолщение хамстринг-мышц.
Для исключения переломов выполняют рентгенографию.
МРТ Полный разрыв сухожилия 
К сожалению, хамстринг-синдром практически неизвестен отечественным врачам, и часто выставляется ошибочный диагноз "вертельный бурсит", который встречается значительно реже. Именно поэтому для более точной постановки диагноза необходим комплексный подход.
На первом этапе проводится консервативное лечение, заключающееся в назначении нестероидных противовоспалительных средств, инъекции стероидов, физиотерапия, и / или акупунктура. В литературе имеются данные об использовании препаратов гиалуроновой кислоты для введения в суставы и в синовиальные оболочки сухожилий для купирования болевого синдрома внесуставной локализации [1].
Если боль и слабость не проходят, то показано оперативное лечение.
Оперативное лечение состоит из теномиолиза двуглавой мышцы бедра и невролиза седалищного нерва. Оперативное лечение в большинстве случаев приводит к полному восстановлению функции пораженной области. Прекращение болевого синдрома происходит у большинства пациентов.
Следует помнить, что хирургическое лечение может привести к осложнениям, таким как инфекции раны или повреждения нерва. Седалищный нерв должен быть освобожден очень тщательно. Задний кожный нерв бедра не должен быть нарушен или травмирован в любом случае [2].
При полном отрыве хамстринг-мышц – показана хирургическая фиксация сухожилия к седалищной кости. После операции при отрыве хамстринг-мышц от седалищного бугра на три недели надевают специальный поясной ремень, который удерживает ногу в согнутом положении, что снижает натяжение хамстринг-мышц и облегчает их прирастание к кости[4].
Прогноз для выздоровления хороший. Отрывы задней группы мышц бедра и отрывные переломы седалищного бугра заживают медленно и сопровождаются высоким риском рецидива.
К осложнениям относятся появление кальцификатов в области седалищного бугра или при отрыве от него мышц; при этом кальцификаты начинают раздражать седалищный нерв или причиняют боль при сидении и служат показанием к хирургическому вмешательству.
Возможно, разминка, подготавливающая мышцу к высоким нагрузкам, в какой-то степени защищает спортсмена от отрывов мышц и отрывных переломов, однако убедительных доказательств этого пока нет.
ARS-синдром (Adduktor-Rectus-Symphysis)- это патологическое состояние сухожилий мышечного комплекса mm. adductor longus et (or) brevis, m. gracilis, дистальной части m.rectus abdominis, а также передней части m. adductor magnus в местах их прикрепления к лонной либо седалищной костям. Данный симптомокомплекс, впервые описанный болгарским врачом М.Банковым в 1958 году, следует рассматривать как проявление хронической микронестабильности переднего отдела тазового полукольца.
перегрузки опорно-двигательного аппарата в результате несоответствия между физической нагрузкой и возможностью компенсаторных реакций организма.
длительные однотипные нагрузки, связанные с ассиметричным сокращением приводящих мышц бедер, прямых и косых мышц живота приводят к микротравматизации связочного аппарата ( синдрому перегрузки сухожилия TOS (Tendon Overuse Syndrome)) лонного сочленения с возникновением воспалительных , а затем дегенеративных изменений. Данные причины приводят к энтезопатии, тендиниту и тендомиозиту вышеуказанной локализации.

Боль различной интенсивности в нижней части живота и в паховых областях с иррадиацией по ходу мышц; отмечается локальная болезненность при пальпации и максимальном отведении бедер и сгибании туловища с сопротивлением в местах прикрепления приводящих мышц бедер и прямой мышцы живота к лонной кости; боли, как правило, сопровождают физические нагрузки (бег, удары по мячу) и существенно ограничивают функциональные возможности человека.
При ультразвуковом исследовании иногда визуализируются участки гиперэхогенной структуры мышечной ткани в местах прикрепления к лонной кости.
Рентгенологическая картина АРС-синдрома в случаях его затяжного течения характеризуется наличием признаков остеоходроза и остеохондрита лонного сочленения.

Стрелкой указан участок дегенеративного разрыва сухожилия m.adductor longus в месте прикрепления к лонной кости.

На приведенных выше изображениях определяется повышение МР сигнала в толще длинной приводящей мышцы, в месте её прикрепления к правой лобковой кости, что может соответствовать тендиниту .
Проводят с растяжением приводящих мышц бедра, переломами костей таза, паховой грыжей, простатитом, остеомиелитом, ревматоидным артритом, остеоартрозом, первичными и метастазирующими опухолями, мочекаменной болезнью, заболеванием поясничного отдела позвоночника.
Консервативное лечение включает локальные инъекции кортикостероидов, нестероидную противовоспалительную медикаментозную терапию, различные виды ФЗТ-лечения (электрофорез с анестетиками, токи Бернара, лазеротерапию и сопряжено со значительным число рецидивов данного заболевания(до 80% случаев). Более положительные результаты при использовании метода экстракорпоральной ударно-волновой терапии. Оперативное лечение АРС-синдрома, заключающееся в выполнении частичной миотомии и миофасциопластике прямой мышцы живота и частичной миотомии приводящих мышц бедер.
Используемые ресурсы:
sport-travma.ru/stati/ars-sindrom/
smk-ffu.at.ua/index/0-26
koleno.kiev.ua/index.php?option=com_content&view=category&layout=blog&id=41&itemid=7
Читайте также:


