Что такое склеродермия цумбуша
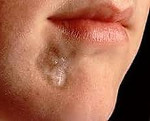
Очаговая склеродермия – это хроническое заболевание соединительной ткани, характеризующееся преимущественным поражением кожных покровов. Клинически проявляется уплотнением (индурацией) различных участков кожи с последующей атрофией и изменением пигментации, образованием контрактур. Диагноз ставится на основании симптоматики, обнаружения в крови антинуклеарного фактора и антицентромерных антител. В сомнительных случаях проводится гистологическое исследование кожи. Лечение заключается в применении глюкокортикостероидов, иммунодепрессантов, антифиброзных средств, блокаторов кальциевых каналов и проведении ПУВА-терапии. В ряде случаев выполняются хирургические операции.
МКБ-10
- Причины
- Патогенез
- Классификация
- Симптомы
- Осложнения
- Диагностика
- Лечение
- Профилактика и прогноз
- Цены на лечение
Общие сведения
Очаговая (локализованная, ограниченная) склеродермия – хроническое аутоиммунное заболевание из группы диффузных болезней соединительной ткани. Патология встречается повсеместно, распространенность составляет от 0,3 до 3 случаев на 100 000 человек. Чаще страдают женщины европеоидной расы. Возраст манифестации очаговой склеродермии зависит от формы. Бляшечная склеродермия чаще встречается у взрослых (30-40 лет), линейная - у детей от 2 до 14 лет, склероатрофический лихен – у женщин старше 50 лет. При локализованной форме, в отличие от системной, поражение внутренних органов в большинстве случаев либо минимально, либо отсутствует. Имеется ассоциация склеродермии с патологиями щитовидной железы (тиреоидитом Хашимото, болезнью де Кервена).

Причины
Точная причина заболевания неизвестна. Предполагается этиологическая роль бактерии Borrelia burgdorferi, вызывающей лайм-боррелиоз, однако убедительных данных за эту теорию на сегодняшний день нет. В развитии склеродермии важную роль играет наследственная предрасположенность. Были выявлены более частые случаи очаговой склеродермии среди близких родственников. При проведении генетических исследований обнаружена взаимосвязь между определенными генами гистосовместимости (HLA – DR1, DR4) и локализованной формой заболевания. Провоцирующими факторами, способствующими возникновению склеродермии, являются переохлаждения, травмы, постоянные вибрационные воздействия на кожу, прием лекарственных препаратов (блеомицина). Триггерными эффектами также обладают различные химические соединения (хлорвинил, кремний, нефтепродукты, сицилий, эпоксидная смола, пестициды, органические растворители).
Патогенез
Выделяют три основных патогенетических механизма склеродермии – фиброз (разрастание соединительной ткани), аутоиммунное повреждение и сосудистые нарушения. Иммунная аутоагрессия заключается в выработке лимфоцитами антител к соединительной ткани и ее компонентам. Также лимфоциты синтезируют интерлейкины, которые стимулируют пролиферацию фибробластов, гладкомышечных клеток и образование коллагена. Разрастающаяся при этом соединительная ткань замещает нормально функционирующую ткань. В результате повреждения эндотелия сосудов антителами и пролиферирующими гладкомышечными клетками снижается уровень простациклина (вещества, обладающего антиагрегантными и вазодилатирующими свойствами). Это приводит к спазму микрососудов, повышению адгезии и агрегации форменных элементов крови, внутрисосудистой коагуляции и микротромбозу.
Классификация
Очаговая склеродермия подразделяется на множество форм. Наиболее распространенными являются бляшечная и линейная. У ряда пациентов могут наблюдаться одновременно несколько вариантов заболевания. Существует целый ряд классификаций, но наиболее оптимальной и широко используемой считается классификация клиники Мэйо, включающей следующие разновидности очаговой склеродермии:
- Бляшечная. Данная форма в свою очередь подразделяется на поверхностную (морфеа) и узловатую (келоидоподобную). Характерны типичные участки уплотнения кожи с атрофией и нарушением пигментации.
- Линейная. К ней относятся полосовидная, саблевидная формы, а также прогрессирующая гемиатрофия лица Парри-Ромберга. Очаги располагаются в виде линий по ходу сосудисто-нервного пучка.
- Генерализованная (многоочаговая). Проявляется сочетанием бляшечного и линейного вариантов. Очаги распространены по всему телу.
- Буллезная. При данной разновидности на коже возникают пузыри с жидкостным содержимым, оставляющие после себя эрозии.
- Пансклеротическая инвалидизирующая. Наиболее неблагоприятная форма очаговой склеродермии. Характеризуется тяжелым, прогрессирующим течением, плохо поддается лечению. Поражаются все слои кожи и ткани, лежащие под ней. Развиваются грубые контрактуры суставов и длительно незаживающие язвы на коже.
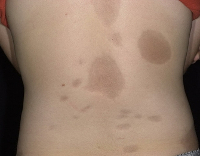
- Склероатрофический лихен Цумбуша (болезнь белых пятен). Характерно образование пятен белого цвета, сопровождающихся нестерпимым зудом. Преимущественная локализация пятен – половые органы.
Симптомы
Для клинической картины типично образование на коже очагов, которые проходят три последовательных стадий развития – отек, индурацию (уплотнение) и атрофию. В начале заболевания на коже конечностей, шеи или туловища появляются пятна сиреневого или лилового цвета, имеющие нечеткие края. Размер пятен может сильно варьировать – от просяного зерна до размеров ладони и больше. На этом этапе пациент не испытывает каких-либо неприятных ощущений или боли. Затем пятна начинают отекать, кожа в центре очага уплотняется, становится блестящей, приобретает цвет слоновой кости. Пациент начинает ощущать зуд, покалывания, стянутость кожи, болезненность. Далее наступает стадия атрофии. Кожа в очагах истончается, прекращается рост волос, нарушается потоотделение, возникает стойкая дисхромия (гипер- или депигментация) и телеангиэктазии. Иногда развивается атрофодермия (участки западения кожи).
При линейной склеродермии очаги расположены по ходу нервов и сосудов. В случае локализации на коже лица очаги по внешнему виду напоминают рубец от удара саблей (саблевидная форма). Прогрессирующая гемиатрофия представляет собой глубокий процесс с поражением всех тканей половины лица - кожи, подкожной клетчатки, мышц и костей лицевого скелета, что приводит к выраженной деформации лица, обезображивающей внешний вид пациента. Также происходит атрофия половины языка и снижение вкусовой чувствительности.
Из внекожных признаков очаговой склеродермии стоит отметить офтальмологические и неврологические проявления при гемиатрофии Парри-Ромберга. Они включают выпадение ресниц и бровей на стороне поражения, западение глазного яблока из-за атрофии глазных мышц и орбитальной клетчатки, нейропаралитический кератит, головокружения, когнитивные нарушения, мигренозные головные боли, эпилептические припадки. Также возможно развитие феномена Рейно. Симптомы синдрома Рейно следующие – стадийное изменение окраски кожи пальцев рук вследствие вазоспазма и последующей гиперемии (бледность, цианоз, покраснение), сопровождающееся онемением, болью и покалыванием в пальцах рук. Остальные экстрадермальные проявления, характерные для системной склеродермии, встречаются крайне редко.
Осложнения
Наиболее распространенная проблема рассматриваемого заболевания – косметические дефекты. Серьезные осложнения, представляющие угрозу для жизни больного, возникают редко. К ним относятся нарушение мозгового кровообращения при гемиатрофии лица, ишемия и гангрена пальцев рук при феномене Рейно, выраженные контрактуры суставов, инвалидизирующие пациента. Через несколько лет после дебюта болезни могут развиться тяжелые поражения внутренних органов – фиброз легких, легочная гипертензия, фиброз миокарда, перикардит, стриктуры пищевода, острая нефропатия, почечная недостаточность.
Диагностика
Пациентов с очаговой склеродермией курируют врачи ревматологи и дерматологи. При постановке диагноза учитывается клиническая картина, семейный анамнез. Все методы диагностики направлены в первую очередь на определение степени вовлечения внутренних органов и исключение системной склеродермии. С этой целью применяются следующие исследования:
Очаговую склеродермию дифференцируют с другими формами склеродермии (системной, склеродермой Бушке), дерматологическим заболеваниями (саркоидозом кожи, липонекробиозом, склеродермоподобной формы поздней кожной порфирии, базально-клеточным раком), поражением мягких тканей (панникулитом, липодерматосклерозом, эозинофильным фасциитом). В дифференциальной диагностике принимают участие онкологи, гематологи.
Лечение
Этиотропной терапии не существует. Метод лечения и вид лекарственного средства необходимо подбирать с учетом формы заболевания, тяжести течения и локализации очагов. При линейной и бляшечной формах используются топические глюкокортикостероиды высокой и сверхвысокой активности (бетаметазон, триамцинолон), синтетические аналоги витамина Д. При выраженной индурации кожи эффективны аппликации с диметилсульфоксидом. В случае поражений внутренних органов с целью уменьшения фиброзообразования назначаются пеницилламин и инъекции гиалуронидазы.
При неглубоких процессах хорошим терапевтическим действием обладает ПУВА-терапия, которая включает облучение кожи ультрафиолетовыми волнами длинного спектра с одновременным пероральным или наружным применением фотосенсибилизаторов. Тяжелое поражение кожи служит показанием к применению иммунодепрессантов (метотрексата, такролимуса, микофенолата), синдром Рейно - блокаторов кальциевых каналов (нифедипина) и препаратов, улучшающих микроциркуляцию (пентоксифиллина, ксантинола никотината). При склероатрофическом лихене проводится низкоинтенсивная лазеротерапия. В случае развития контрактур суставов, значительно затрудняющих движения, или грубых деформаций скелета и косметических дефектов лица требуется хирургическая операция.
Профилактика и прогноз
В подавляющем большинстве случаев очаговая склеродермия имеет доброкачественное течение. Правильно подобранная терапия позволяет добиться регресса симптомов. Иногда наступают спонтанные ремиссии заболевания. Неблагоприятные исходы возникают при тяжелых формах (прогрессирующей гемиатрофии лица, пансклеротической инвалидизирующей склеродермии), а также поражении внутренних органов. Эффективных методов профилактики не разработано. Рекомендуется избегать или максимально ограничить контакт кожи с химическими соединениями (кремнием, сицилием, хлорвинилом, нефтепродуктами, органическими растворителями, пестицидами, эпоксидной смолой).
Ощутимые объективные расстройства в области наружных половых органов — это достаточно распространенный повод для обращения за помощью к врачу. Возможное объяснение такого недомогания — развитие склероатрофического лихена.
Суть заболевания
Склероатрофический лихен относится медиками к доброкачественным кожным недугам. При такой болезни на кожных покровах или слизистых оболочках формируются белые склеротические бляшки, эти процессы сопровождаются очаговой атрофией эпидермиса. Недуг также известен под наименованием болезни белых пятен, каплевидной склеродермии и лишая Цумбуша.
Типичным местом локализации атрофического лихена становятся половые органы. Причем у женщин такая болезнь диагностируется чаще, нежели у мужчин.
Склероатрофический лихен генитальной области способен развиваться параллельно с очаговой формой склеродермии, а также красным плоским лишаем. Иногда эта болезнь возникает на фоне аутоиммунных патологий кожи и слизистых оболочек.
Причины склеротических бляшек
На сегодняшний день врачи затрудняются в точном ответе на вопрос, отчего возникают атрофические изменения при склероатрофическом лихене. Есть предположения, что они связаны с:
- Наследственной предрасположенностью. Иногда проявления лишая Цумбуша диагностируют у близнецов либо сестер, а также у других близких родственников. Была обнаружена связь развития данного недуга с геном HLA-DQ7.
- Аутоиммунными процессами. Некоторые исследования показывают, что склеротические изменения при болезни схожи с аутоиммунными нарушениями. На сегодняшний день эта версия активно изучается.
- Вирусными и инфекционными недугами, перенесенными в прошлом.
- Нарушенной целостностью кожных покровов. Так, медики пришли к выводу, что процесс развития склероатрофического лихена может быть запущен повреждением старых рубцов, потертостями, раздражениями половых органов (в том числе и мочой) и пр.
- Сбоями в гормональном балансе. Один из возможных провоцирующих факторов — недостаточно полноценное усвоение организмом мужского полового гормона. Но при этом использование в лечении кремов с тестостероном не дает ожидаемого терапевтического эффекта.
Симптомы каплевидной склеродермии
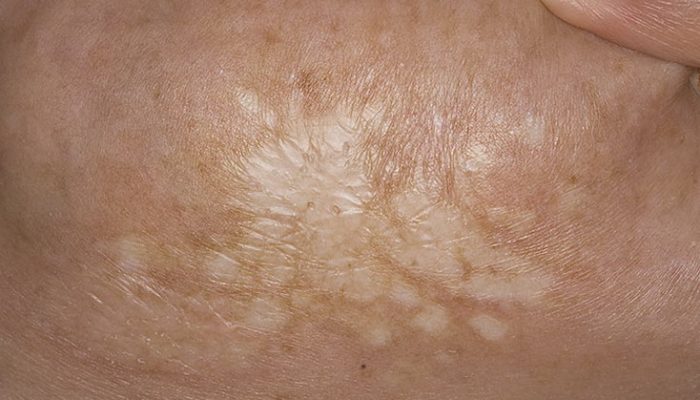
Склероатрофический лихен может протекать достаточно агрессивно, сопровождаясь выраженным зудом и формированием неприятных склеротических бляшек на коже. Но иногда недуг развивается малосимптомно на протяжении довольно продолжительного времени. Проявления болезни могут возникать:
- За пределами гениталий: на туловище, в области подмышек и живота, на шее и сгибательных поверхностях запястий.
- В области гениталий, в частности, в районе вульвы и ануса, на крайней плоти и головке полового члена.
- На слизистых ротовой полости в виде синевато-белых бляшек, эрозивных участков и мацерации.
При образовании на коже тела склероатрофический лихен может не вызывать никаких неприятных ощущений. Недуг развивается постепенно:
- На коже могут формироваться некрупные белые пятна (около 3—5 мм) или папулы (узелки), размером с чечевицу. Окраска напоминает цвет старой слоновой кости или сдвигается в сторону беловато-серой.
- Вокруг пятен и папул может наблюдаться невыраженная розовая каемка.
- Если папулы или пятна находятся рядом, они могут сливаться, немного возвышаясь над уровнем здоровой кожи. Со временем такие образования часто западают.
- На их поверхности может наблюдаться шелушение, появление сосудистых звездочек, пузырей и пр.
- При расположении склероатрофического лихена в области волосяных фолликулов, на нем наблюдается значительное количество фолликулярных роговых пробок коричневато-грязной окраски, которые схожи с комедонами.

У представительниц прекрасного пола склероатрофический лихен часто формируется в области гениталий и доставляет ощутимый дискомфорт. Недуг может начаться с ощущения сильного зуда и формирования бляшек склероза белой окраски, которые легко срываются при расчесывании, обнажая язвенную либо эрозивную поверхность. Уплотнения чаще всего формируются на вульве, а также в районе ануса. Медики отмечают, что зона поражения с высокой долей вероятности формирует контур восьмерки. Прогрессирование недуга чревато сращением преддверия влагалища, а также формирование склеротических бляшек и гранулем в области клитора и половых губ.
У женщин и девочек склероатрофический лихен вульвы может протекать в нескольких разных формах:
- Папулезной. В такой ситуации внутренняя поверхность половых губ покрывается плоскими отдельными папулами, которые по исчезновению оставляют участки поверхностной атрофии.
- Эритематозно-отечной. Данная разновидность недуга часто диагностируется при склонности пациентки к аллергии. При этом половые органы отекают и краснеют, на них появляются участки атрофии белой окраски.
Наиболее яркий симптом склероатрофического лихена — это зуд, который бывает умеренным и непостоянным либо довольно-таки интенсивным и постоянным. Именно этот признак заставляет обращаться за медицинской помощью.

Патологические процессы при склероатрофическом лихене у мужчин далеко не всегда сопровождаются возникновением ярко-выраженной клинической симптоматики. Недуг в основном поражает головку полового члена, но может фиксироваться и внутренней области листка крайней плоти. Возможные проявления заболевания:
- Ощущение сухости.
- Снижение эластичности тканей. Этот симптом указывает на разрастание соединительной ткани.
- Формирование на крайней плоти кольца белой окраски. Оно сформировано из склерозированных тканей.
- Зуд (появляется далеко не всегда).
- Разрывы склеротического образования при половых актах. Подобное развитие событий чревато образованием язвочек и ранок, которые подолгу не заживают.
Если больной не получает адекватной терапии, патологические процессы прогрессируют. В результате этого:
- Склеротические изменения могут переходить на половой член, захватывать крайнюю плоть и уретру. Визуально это заметно по появлению белесых переходов с крайней плоти на область бородки и кожных покровов головки.
- Возможно существенное сужение крайней плоти, по причине чего затрудняется обнажение головки полового члена (иногда это становится совершенно невозможным).
- Сужается отверстие уретры, что приводит к затруднениям мочеиспускания.
- Формируются трещинки в области уретры.
- На головке могут появляться гранулемы, схожие со злокачественными опухолями.
Довольно часто заболевание протекает без ярко выраженной симптоматики — дискомфорта и зуда. Но при прогрессировании склероатрофического лихена полового члена у мужчин есть риск развития серьезных проблем со здоровьем.
Диагностика склеродермических процессов

Для точного выявления склероатрофического лихена необходимо обратиться за консультацией к дерматологу, гинекологу либо урологу (в зависимости от локализации пораженных участков). Врач проведет:
- Полноценный визуальный осмотр.
- Сбор анамнеза (подробный опрос пациента о его жалобах).
- Различные исследования, в частности, микроскопию и биопсию. Это поможет исключить сопутствующие состояния (в том числе ЗППП) и онкологические процессы.
Своевременная диагностика и правильное лечение позволяет избежать рубцевания на половых органах и нарушений качества жизни. Поэтому при появлении малейших изменений в нормальном состоянии кожи, вульвы или полового члена необходимо обращаться за медицинской помощью.
Лечение атрофических изменений
Чаще всего справиться со склероатрофическим лихеном удается при помощи методик консервативной терапии:
- Применения гормональных лекарств.
- Соблюдения рекомендаций врача по изменению образа жизни и гигиенических привычек.
- Использования эмолентов.
Однако при сращении влагалища либо половых губ, а также при существенном сужении уретры либо крайней плоти может понадобиться выполнение оперативного вмешательства по коррекции данных состояний.
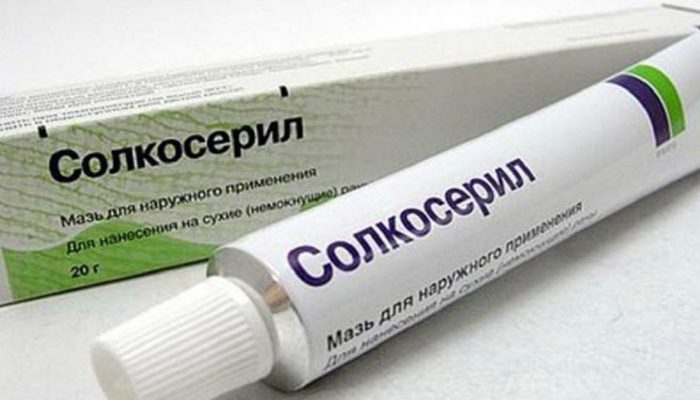
Препаратами выбора при лечении склероатрофического лихена становятся лекарства для местного нанесения (мази и кремы) с гормонами-кортикостероидами. При лечении склероатрофических изменений половых органов предпочтение обычно отдают мазям с клобетазола пропионатом, считается, что они эффективно подавляют воспалительный процесс и предупреждают прогрессирование недуга, а также помогают избежать дальнейшего рубцевания.
На слизистых лучше использовать мази, так как они содержат несколько меньше добавок, нежели кремы, соответственно, реже провоцируют реакции индивидуальной непереносимости и раздражение.
Для достижения терапевтического эффекта обычно рекомендуют:
- Использовать мазь исключительно место в течение месяца дважды в день. В дальнейшем нанесение осуществляется раз в сутки на протяжении еще трех месяцев. Далее возможно низкодозированное некаждодневное применение — поддерживающая терапия.
- Применять мазь экономно, нанося лишь на пораженные участки, тщательно высушив их.
- Увеличивать частоту нанесения в соответствии с рекомендациями врача (в частности, при нарастании симптоматики после сокращения частоты смазываний).
Долгосрочная поддерживающая терапия считается более безопасной, нежели потенциальный риск рецидивов недуга, способных стать причиной рубцевания и атрофии.
Параллельно с гормональным лечением пациентам также могут рекомендовать:
- Использовать кремы с ретиноидами, которые обладают выраженными смягчающими качествами.
- Применять мази либо кремы, ускоряющие процессы регенерации. Такой эффект дает Солкосерил, Бепантен, Актовегин и пр.
- Принимать седативные и антигистаминные лекарства для купирования выраженного зуда.
Иногда врачи могут принимать решение о проведении инъекций кортикостероидов в участки поражения.
Пациентам с диагностированным склероатрофическим лихеном настоятельно рекомендуется:
- Предупреждать воздействие на кожные покровы и слизистые всевозможных раздражителей. Нельзя использовать мыло, прокладки с химическими добавками (ароматизаторами).
- Перейти на свободную одежду из натуральных тканей. Важно исключить давление на пораженные участки грубых швов и тесных деталей гардероба.
- Использовать увлажнители-эмоленты, которые способны увеличивать содержание влаги в кожных покровах и минимизировать местное воспаление.
- Отказаться от половой жизни до стабилизации состояния.
- Избегать расчесывания пораженных участков.
Нефармакологические методики воздействия помогут уменьшить негативную симптоматику и избежать осложнений. Также они поспособствуют заметному улучшению качества жизни.

На сегодняшний день нет подтвержденных данных о том, что народные средства могут помочь при лечении склероатрофического лихена. Тем не менее в сети встречаются рекомендации по терапии данного недуга при помощи:
- Сидячих ванночек с лекарственными травами. В частности, рекомендуется применение череды, цветков календулы, а также аптечной ромашки. Выбранное сырье нужно использовать в количестве 1 ст. Заварите его 3 л кипящей воды и прикройте крышкой. После того как настой остынет до приятной температуры — процедите и используйте по назначению. Длительность одной процедуры — до получаса. Повторять такие ванночки стоит каждодневно.
- Целебного отвара из сбора трав. Для создания такого лекарства необходимо соединить равные доли листиков крапивы и земляники, а также черной смородины, цвета трехцветной фиалки, измельченных корешков лопуха, травки хвоща и череды. 2 ст. л. полученной смеси заварите 0,5 л кипятка и проварите на протяжении 3—5 мин. Готовое лекарство нужно еще настоять около 30 мин., далее процедить и пить по полстакана 3 р. в сутки. Длительность терапии таким отваром — 3 месяца.
- Настойкой чистотела. Заполните стеклянную банку высушенной травой наполовину и залейте доверху водкой. Оставьте на 2 нед. в довольно теплом и темном месте, после процедите. Полученный настой нужно развести водкой в пропорции 1:2 и использовать для протирания пораженных болезнью участков. Само собой, на слизистых такое средство применять нельзя.
Для нейтрализации невыносимого зуда можно подмываться отварами ромашкового цвета либо череды. Но стоит отметить, что такие процедуры оказывают подсушивающее действие, поэтому после их проведения нужно смазывать кожу эмолентами.
Целесообразность применения народных средств в каждом конкретном случае склероатрофического лихена необходимо согласовывать с лечащим врачом. Все лекарственные травы могут вызывать реакции индивидуальной непереносимости и провоцировать прочие побочные эффекты.
Возможные осложнения

Даже при направленном правильном лечении склероатрофический лихен может провоцировать неприятные осложнения. А при отсутствии своевременной коррекции риск их развития особенно высок. В частности, недуг может стать причиной:
- Снижения качества жизни, особенно, сексуальной. Неправильное либо неадекватное лечение может привести к развитию необратимых структурных изменений, которые становятся причиной сексуальной дисфункции и сильно затрудняют отношения.
- Нарушений эрекции у мужчин, а также проблем с полноценным мочеиспусканием.
- Присоединения вторичной инфекции. Появление эрозий, трещин и расчесов способствует активному размножению бактерий в месте поражения.
- Развития плоскоклеточного рака. Вне зависимости от места локализации склероатрофического лихена и скорости выздоровления от такой болезни, пациенты с таким недугом попадают в группу пожизненного риска данного онкологического заболевания. Перерождение в рак встречается нечасто — примерно в 3—5% случаев. Риск озлокачествления у женщин несколько выше, чем у мужчин.
К счастью, у детей склероатрофический лихен редко становится причиной осложнений. А адекватная терапия и врачебный контроль снижает риск развития таких неприятных последствий до минимума.
Можно ли вылечить лишай Цумбуша?
Действительно, избавиться от всех проявлений склероатрофического лихена часто удается лишь у пациентов детского возраста. У них недуг может самостоятельно и бесследно исчезать, никогда больше не рецидивируя. В остальных случаях врачи дают не слишком благоприятные прогнозы, так как:
- Патология имеет непонятное происхождение, невозможно предугадать особенности ее развития в будущем.
- Несмотря на проводимую терапию у больных могут оставаться на теле атрофические участки разных размеров.
- Всегда присутствует риск осложнений.
Пациентам со склероатрофическим лихеном необходимо с интервалом в два-три месяца наблюдаться у дерматолога-онколога, уролога либо гинеколога. Это поможет своевременно выявить возможные осложнения или предупредить их.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Склеродермия - системное заболевание соединительной ткани невыясненной этиологии, в основе которого лежит прогрессирующая дезорганизация коллагена. Процесс состоит из нескольких звеньев: мукоидного набухания, фибриноидного изменения, клеточных реакций и склероза.

[1], [2], [3], [4]
Код по МКБ-10
Эпидемиология
Случаи склеродермии регистрируют во всех регионах мира, однако распространенность заболевания в различных географических зонах и этнических группах неодинакова. Первичная заболеваемость составляет от 3,7 до 20,0 случаев на 1 млн населения. Распространенность в среднем 240-290 на 1 млн населения В Российской Федерации первичная заболеваемость составляет 0,39 на 1000 населения, по Москве - 0,02 случая на 1000 населения.
По клиническим признакам, течению и прогнозу различают ограниченную и системную формы.

[5], [6], [7], [8], [9], [10], [11], [12], [13], [14], [15]
Ограниченная склеродермия
Ограниченная склеродермия проявляется в виде бляшечных, линейных, глубоких узловатых и мелкопятнистых (капельных) поверхностных очагов (болезнь белых пятен, белый лишай Цумбуша и др.).
Наиболее часто встречается бляшечная форма склеродермии, клинически характеризующаяся наличием пятен различных размеров, овальных, округлых или неправильных очертаний, располагающихся преимущественно на туловище и конечностях, иногда унилатерально. В их зоне имеются поверхностные уплотнения, лишь в редких случаях процесс захватывает глубоколежащие ткани (глубокая форма). Цвет элементов вначале розовый, затем меняется на восковидно-белый в центре очага. По периферии его сохраняется узкое сиреневое кольцо, наличие которого свидетельствует об активности процесса. Иногда на поверхности отдельных бляшек могут быть пузыри. При регрессе процесса остаются атрофия, пигментация и телеангиэктазии.
Одновременно могут быть мелкие очаги поражения типа lichen aibus Zumbusch или lichen sclerosus et atrohicus, что дало основание ряду авторов рассматривать последние как поверхностный вариант склеродермии.
Линейная склеродермия чаще возникает в детском возрасте, но может развиваться и у пожилых. Очаги располагаются преимущественно на волосистой части головы с переходом на кожу лба, носа, сопровождаются выраженной атрофией не только кожи, но и подлежащих тканей, что придает им сходство с рубцом после удара саблей, иногда сочетается с гемиатрофией лица Ромберга. Очаги могут локализоваться также на конечностях, вызывая атрофию глубоких тканей, а также в виде кольца на половом члене.
В ранней стадии процесса (стадия эритемы) в дерме наблюдается выраженная воспалительная реакция различной интенсивности. Она может быть периваскулярной или диффузной, вовлекает всю толщу дермы и подкожную клетчатку. Инфильтраты могут локализоваться вокруг волосяных фолликулов, эккринных желез, нервов и состоят в основном из лимфоцитов, гистиоцитов, иногда с примесью небольшого количества эозинофилов. Встречаются структуры, напоминающие лимфатические фолликулы. При электронной микроскопии воспалительных инфильтратов выявлено, что они состоят преимущественно из незрелых плазматических клеток, содержащих в своей цитоплазме расширенные цистерны гранулярной эндоплазматической сети и ядра с диспергированным хроматином. Среди них, кроме того, находится большое число макрофагов с крупными глобулами и миелиновыми фигурами. Лимфоциты по своей структуре напоминают бластные клетки с массивной цитоплазмой и большим числом свободных рибосом. Среди описанных клеточных элементов местами выявляется клеточный детрит. С помощью иммунологических методов показано, что в инфильтрате преобладают Т-лимфоциты. Среди клеток воспалительного инфильтрата можно видеть тонкие новообразованные коллaгeновые волокна, представляющие собой коллаген III типа. При прогрессировании процесса соединительная ткань уплотняется, появляются участки гомогенизации, однако среди них много фибробластов, гликозаминогликанов и гликопротеидов. С течением времени коллагеновые волокна становятся более зрелыми, их толщина достигает 80-100 нм, методом непрямой иммунофлюоресценции с использованием антител против различных типов коллагена выявлено, что в этот период обнаруживается коллаген I и III типов. Гистохимически показано наличие коллагена и гликозаминогликанов типа дерматана сульфата, хотя имеются хондроитинсульфаты - 4 или 6. Содержание гиалуроновой кислоты уменьшено, несмотря на большое число фибробластов. Это объясняется тем, что имеются разные типы фибробластов, способные продуцировать и нормальный коллаген.
В поздней (склеротической) стадии воспалительные явления исчезают, а пучки коллагеновых волокон становятся гомогенизированными и гиалинизированными. В начале процесса они окрашиваются эозином интенсивно, а затем - бледно. Клеточных элементов и сосудов очень мало, стенки последних утолщены, просветы сужены. Эпидермис обычно изменен мало, в воспалительной стадии он несколько утолщенный, в склеротической - атрофичный.
У 70 % больных ограниченной склеродермией выявляют антинуклеарные антитела, нередко также обнаруживают ревматоидный фактор, антитела к нативной ДНК (nDNA) и антицентромерные антитела. TJ. Woo и J.E. Rasmussen (1985) обнаружили у 13 из 24 больных ограниченной склеродермией антинуклеарные антитела, у 7 из 17 - ревматоидный фактор, у 5 из них выявлены и антинуклеарные антитела. У 2 больных этой группы обнаружены системные проявления (нефрит, феномен Рейно), что указывает на потенциально системный характер этой формы склеродермии. При линейной форме чаще, чем при других, вовлекается в процесс нервная система.
Системная склеродермия
Системная склеродермия - аутоиммунное заболевание соединительной ткани, основные клинические проявления которого связаны с распространенными ишемическими нарушениями, обусловленными облитерируюшей микроапгиопатией, фиброзом кожи и внутренних органов (легких, сердца, пищеварительного тракта, почек), поражением опорно-двигательного аппарата.
Системная склеродермия - генерализованное поражение соединительной ткани и сосудов с вовлечением в процесс кожи и внутренних органов. Клинически может проявляться в виде диффузного поражения всего кожного покрова с наиболее значительными изменениями кожи лица и дистальных частей конечностей. Стадия отека сменяется атрофией кожи, мышц, лицо становится амимичным, наблюдаются гипер- и депигментация, телеангиэктазии, трофические расстройства, особенно на кончиках пальцев, акроостеолиз, изъязвление, кальциноз (синдром Тибьержа-Вейссенбаха), контрактуры. Сочетание кальциноза, феномена Рейно, склеродактилии и телеангиэктазии называется CRST-синдромом, а при наличии поражения пищевода - CREST-синдромом. Могут наблюдаться келоидоподобные очаги, возникновение которых рассматривается как своеобразная реакция на воспалительный компонент у лиц, предрасположенных к келоидам.
Изменения сходны с таковыми при ограниченной форме, в результате чего их иногда невозможно дифференцировать. Однако в ранней стадии воспалительная реакция при системной склеродермии слабая, в более поздних стадиях отмечаются выраженные изменения в сосудах, а среди гиалинизированных коллагеновых волокон находят в большем количестве фибробласты. Сосудистые изменения при системной склеродермии выражены значительно, что и определяет появление феномена Рейно. Поражаются мелкие артерии и капилляры кожи и внутренних органов. Стенки их утолщены, просветы сужены, иногда облитерированы, количество капилляров уменьшено. При электронной микроскопии обнаруживают альтерацию, вакуолизацию и деструкцию эндотелиоцитов, редупликацию базальной мембраны, удлинение перицитов и наличие мононуклеарных клеток инфильтрата периваскулярно. Вокруг них располагаются активные фибробласты с выраженной эндоплазматической сетью в цитоплазме. Капилляры субэпидермального отдела дермы, напротив, резко расширены с явлениями пролиферации эндотелиоцитов и повышенной их активности, что представляет собой, вероятно, компенсаторный акт. Методом непрямой иммунофлюоресценции в стенках пораженных капилляров и мелких артерий обнаружены субинтимальные отложения коллагена III типа и фибронектина, однако коллаген I типа отсутствует. В более поздних стадиях системной склеродермии отмечаются атрофия эпидермиса, утолщение и слияние пучков коллагеновых волокон с образованием обширных участков гиалиноза, иногда с отложением солей кальция.
В развитии заболевания придается большое значение нарушениям синтеза коллагена, о чем свидетельствуют повышенная активность фибробластов в культуре и продукция коллагена в фазе обострения заболевания; усиленная экскреция оксипролина; нарушения микроциркуляции в связи с генерализованным поражением капиллярной сети и мелких артерий; дефект иммунной системы, характеризующийся наличием аутоантител - антинуклеарных, антицентромерных, против РНК (Sm, Ro (SS-A), PM-Scl-70), коллагена и др., иммунных комплексов. Антитела против ДНК в отличие от системной красной волчанки не определяются. Установлены большая частота положительных серологических реакций при системной склеродермии, неодинаковая ассоциация различных показателей с разными формами заболевания. Так, CREST-синдром ассоциирован с антицентромерными антителами, антитела к Scl-70 рассматриваются как маркер диффузной склеродермии. Отмечено состояние иммунодефицита. Показано участие гистамина и серотонина в патогенезе заболевания.
Хотя и имеются наблюдения семейных случаев заболевания, выявлена ассоциация с некоторыми антигенами тканевой совместимости, такими как В37, BW40, DR1 и DR5, однако роль наследственной предрасположенности, по-видимому, небольшая. Не доказана и роль вирусной инфекции. Высказывалось мнение о связи склеродермии с боррелиозом, вызванным спирохетами Borrelia burgdorferi, что также пока не доказано.
Склеродермоподобные изменения наблюдаются при синдроме "эозинофилия-миалгия", вызываемом приемом продуктов, содержащих L-триптофан; в поздней стадии реакции "трансплантат против хозяина"; при длительном контакте с силиконом, органическими растворителями, эпоксидными смолами, винилхлоридом; при лечении блеомицином или L-5-гидрокситриптофаном.
Читайте также:


