Что за инфекция тошнота и рвота ночью

Рвота является ответной реакцией на процесс возбуждения специфического центра продолговатого мозга. Это раздражение участка головного мозга происходит вследствие проникновения ядов, или рефлекторно – из органов. Обычно предвестником рвоты становится тошнота.
Механизм возникновения рвоты
Рвота может сопровождать:
- патологические процессы желудочно-кишечного тракта;
- нарушения мозгового кровообращения;
- тромбоз сосудов внутренних органов;
- опухолевые новообразования;
- острые заболевания почек;
- токсикозы (гестозы) первой половины беременности;
- инфекционные (чаще всего кишечные) заболевания;
- болезни зрительных органов;
- вестибулярные расстройства;
- острые формы инфаркта миокарда;
- передозировку лекарств, несовместимость медикаментов.
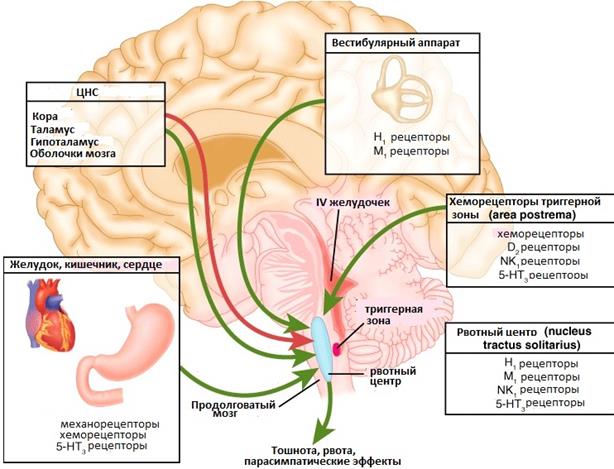
Больной бледнеет, у него выступает холодный, липкий пот, часто наступает головокружение и сильная слабость, может упасть артериальное давление. Тошнота – это ощущение, возникающее из-за раздражения блуждающего и чревного нервов. Возбуждение от них передается в рвотный центр и из него импульс идет в органы, которые участвуют в рвоте.
По сути, рвота – определенный симптом, но вот в зависимости от причин возникновения и ряда других факторов, она имеет множество разновидностей и особенностей протекания.
Особенности рвоты:
- рвота, не сопровождающаяся тошнотой характерна для проблем с головным мозгом;
- рвота с наличием сильной головной боли – признак мигрени;
- рвота по утрам характерна для отравлений.
Признаки рвоты при патологических изменениях органов пищеварительного тракта
Начинается с приступов тошноты, иногда с сопутствующей болью.
Пищеводная рвота
Начинается без тошноты, в положении лёжа или при наклоне вперед. Возникает из-за задержки и скопления пищи в пищеводе.
Пищевая рвота характерна для следующих заболеваний:
- сужение пищевода (опухолевое, послеожоговое, язвенное);
- ахалазия кардии (спазматическое напряжение нижнего отдела пищевода);
- дивертикулы пищевода (мешкообразные выпячивания стенок);
- недостаточность сфинктера (мышцы, сжимающей проход из пищевода в желудок).
По срокам возникновения выделяют:
- раннюю рвоту, которая появляется во время еды, с болью за грудиной. Провоцируется употреблением твердой пищи при проблемах в пищеводе;
- позднюю рвоту, проявляющуюся спустя 3-4 часа после приема пищи (признак сильного расширения нижних отделов пищевода);
- смешанную. Возникает при язвенном эзофагите (воспалении пищевода с язвами).
Иногда бывает ночная рвота. Осложняется попаданием в дыхательные пути.
Признаки рвоты при заболеваниях желудка и двенадцатиперстной кишки
Желудочная рвота дает о себе знать практически сразу после обильного приема еды, при патологии 12-типерстной кишки – спустя 2-3 часа.
Обратите внимание: отличительный признак – облегчение сразу после рвоты и уменьшение болей.
Суженное отверстие выходного (пилорического) отдела желудка (при раке, рубцовых изменениях) вызывает частую, объемную рвоту с непереваренной пищей, находящейся в желудке уже не первый день, с гнилостным запахом.
Если рвота повторяется часто, в ней находятся остатки недавно съеденной пищи, то следует заподозрить спазм нижней части желудка. Встречается при отравлениях токсинами, остром язвенном процессе в желудке, заболеваниях и дискинезии желчевыводящих протоков, неврозах.
В случаях острого гастрита больные часто предъявляют жалобу на рвоту – многократную, с болью в подложечной области, приносящую облегчение. Хронический гастрит очень редко сопровождается рвотой.
Признаки рвоты при кишечной непроходимости
Рвота начинается с возникновения сильной, спазмирующей и приступообразной боли в области живота разлитого характера. Кишечная непроходимость в верхних отделах – причина рвоты желчью. Непроходимость, локализованная в отделах толстого кишечника, проявляется каловой рвотой. Аналогичная жалоба у больного имеется при наличии хода (свища) между рядом расположенными желудком и петлей толстого кишечника.
Другие заболевания органов брюшной полости, дающие рвоту

Острый аппендицит тоже может давать рвоту, особенно при наличии сильных болей и повышенной температуры.
Тромбоз артерий брюшины сопровождается рвотой с кровью.
При перитоните (воспалении брюшины) наблюдается повторная рвота и температура, приносящая каждый раз облегчение.
Рвота, причиной которой могут стать заболевания печени, поджелудочной железы, желчного пузыря и протоков
При этих болезнях рвота часто повторная, ей сопутствует боль в зоне правого подреберья. У больных наблюдается желтушность кожи, склер глаз, особенно после нарушения диеты и приема жирной пищи. Заболевания с очаговыми изменениями желчного пузыря, протоков, являются причиной рвоты желчью.
Острый панкреатит проявляется одновременной рвотой и приступообразной болью в верхней части живота. Во время приступа может начаться рвота с кровью, часто неукротимого характера.
Инфекционный гепатит нередко протекает с рвотой и температурой, сопровождаясь болью в правом подреберье, увеличением печени, развитием желтушности кожи у больных.
Рвота при эндокринных болезнях
При тяжелых формах сахарного диабета могут возникать диабетические комы. Это грозные осложнения данной болезни, требующие немедленной помощи. Рвота – частый спутник этой патологии.
Хроническая надпочечниковая недостаточность и гиперпаратиреоз также характеризуются наличием рвоты.
Отравления
Интоксикации, возникающие по разным причинам у человека (инфекционные болезни, отравления промышленными, бытовыми ядами) могут давать рвоту и понос без температуры или с разного рода лихорадками.
Важно: рвотные массы в любом случае интоксикаций подвергаются обязательному лабораторному исследованию.
Явления, свидетельствующие о мозговой рвоте
Возникает в результате травм и заболеваний головного мозга, сосудов и окружающих тканей. Повышение давления в диплоических венах черепа (внутричерепное давление) дает характерную рвоту с интенсивной головной болью, возникающих по утрам, при попытках встать или просто поворотах головы лежа. Эти признаки могут сопровождаться нарушением работы сердца и дыхания. Возможна потеря сознания (синдром Брунса).
Рвота и температура характерны для воспалительных заболеваний мозга и оболочек – менингитов и энцефалитов. В этих случаях также возникает интенсивная боль в голове, специфические неврологические симптомы, которые определяет невропатолог. Возможно развитие парезов и параличей.
Болезнь Меньера сопровождается поражением отделов вестибулярного аппарата с приступами головокружений, ухудшением слуха и периодически возникающей рвотой.
У многих людей, страдающих гипертонической болезнью, периодически резко повышается давление и наступает ухудшение состояния, сопровождающееся тошнотой и рвотой.
Как искусственно вызвать рвоту
При некоторых заболеваниях и состояниях необходимо уметь вызывать рвоту самостоятельно. В случае переедания, отравления, употребления в пищу некачественной пищи или воды может потребоваться опорожнить содержимое желудка, вызвав принудительную рвоту.
Наиболее часто применяется традиционный способ – давление на корень языка двумя пальцами, или ложкой. Для облегчения процедуры лучше выпить раствор марганца. Готовится он из небольшого количества кристаллов марганцовокислого калия и литра теплой, кипяченой воды. Раствор необходимо перемешивать до получения розового, равномерного окрашивания. Затем выпить его, стимулировать рвоту. Раствор помогает хорошо промыть желудок, очистить его. Также облегчаются неприятные ощущения во время рвоты.

Для этой же цели можно использовать раствор соли и соды в воде (по 1 чайной ложке на литр). Выпить залпом и опорожнить желудок. В большинстве случаев наступает облегчение.
Рвота у детей

Рвота у ребенка – частый симптом, сопровождающий многие детские заболевания.
Как и у взрослых, она бывает:
- психогенная;
- органическая (вызванная заболеваниями).
У новорожденных первых месяцев жизни рвота может возникать из-за избыточного получения пищи. Часто она сопровождается заглатыванием воздуха.
Рвотой у детей сопровождаются:
- заболевания желудочно-кишечного тракта;
- инфекционные болезни;
- отравления;
- болезни сердца и сосудов;
- патология нервной системы.
У ребенка бывают случаи рвоты и поноса без температуры невыясненной этиологии или как первые (единичные) симптомы начинающегося заболевания.
Понос, рвота и температура часто сопровождают инфекционную патологию. Рвота с кровью (алой и темной), наличие в массах слизи, остатков пищи, кишечных паразитов – является ценным диагностическим признаком, позволяющим педиатру правильно построить тактику диагностики и последующего лечения.
Важно: требует обязательного определения причины – рвота желчью. У детей она является признаком тяжелых заболеваний.
Что делать при рвоте у детей? Ответ — в видео-обзоре:
Мероприятия неотложной помощи и методы лечение рвоты
Объем и характер помощи обязательно учитывается в зависимости от причин, вызвавших рвоту.
Большинство случаев требует немедленного промывания желудка, вызыванием искусственной рвоты. Категорически противопоказано вводить больному противорвотные лекарства.
Если в рвотных массах имеется кровь, то промывать желудок запрещено. Пациенту можно давать для приема внутрь маленькие кусочки льда, на подложечную область лучше положить ледяной пузырь. Необходима срочная госпитализация в лежачем положении.
Для остановки рвоты может быть использован подкожно атропин или метаклопрамид. При неукротимой рвоте назначаются нейролептики (этаперазин, метеразин, галоперидол).
Лечение повторной рвоты с сильным обезвоживанием дополняется внутривенным капельным введением изотонического раствора, глюкозы, других препаратов.
Такие больные подлежат госпитализации.
Лотин Александр, врач-рентгенолог
30,501 просмотров всего, 7 просмотров сегодня
Тошнота, рвота могут быть последствиями при пищевой аллергии, вирусной инфекции. Наиболее распространенной причиной рвоты является энтеровирусная болезнь. С инфекцией, поражающей большинство людей, стоит разобраться.
Общая характеристика ротавирусной инфекции
Энтеровирусная болезнь, ротавирусная инфекция, кишечный грипп – названия одного диагноза. Ротавирус – заболевание, вызванное рядом вирусов (аденовирусы, калицивирусы, вирус отряда Rotavirus), которые, попадая в кишечник человека, начинают размножение, нарушают функционирование.
Длится недуг не менее двух недель. За 5-7 дней больной выздоравливает, следующую неделю является носителем возбудителя инфекционного заболевания. Изоляцией больного от здоровых людей не стоит пренебрегать.
Пути заражения вирусом
Существует три главных пути заражения желудочным гриппом. Определить, каким человек заразился, сложно – инкубационный период вируса длится от 16 часов до 5 суток. Длительность периода зависит от иммунной системы индивида, концентрации вируса.
Наиболее распространенным вариантом инфицирования является пищевой путь. Посредством немытых фруктов с овощами, термически необработанных продуктов, вирус попадает в организм человека и начинает активно размножаться. Заражение может произойти при употреблении сырой воды из-под крана.
Воздушно-капельный способ является вторым по частоте заражения. Разговаривая с носителем инфекции, легко заразиться энтеровирусной болезнью. Микробы ротавируса распространяются в воздухе посредством кашля, чихания.
Кроме описанных способов, существует контактно-бытовой вариант заражения. Касается общественных мест: школ, офисов, детских садов, супермаркетов.
Признаки ротавирусной болезни
После инкубационного периода симптоматика желудочного гриппа быстро набирает обороты. За пару часов до непосредственно симптомов ротавируса возникает кашель, боль в горле, насморк, но без температуры, без поноса, без рвоты. После катаральных явлений следует:
- Ощущение тошноты, рвотный рефлекс, рвота.
- Вместе с тошнотой возникают боль в животе.
- Повышение температуры тела до 39 градусов.
- Жидкий стул серо-желтого цвета (каловая масса может быть желтовато зеленая, с резким запахом).
- Симптом снижения активности – нарастающая слабость.
- Обезвоживание организма (тяжёлая форма ротавируса).
Симптомы означают тяжёлое течение заболевания, требующее вмешательства специалистов:
- Чёрный стул, кал с кровью. Признак говорит о кишечном кровотечении.
- Боль в животе, имеющая острый характер. Болевые ощущения при обычном протекании болезни неярко выражены. Сильная боль может характеризовать повреждения в кишечнике.
- Сыпь на теле. Чаще сыть является признаком паратифа, брюшного тифа, иногда возникает при энтеровирусной болезни.
- Частая диарея, рвота (до 10 раз).
- Повышенная температура.
Лечение
Универсального метода терапии при ротавирусе нет. Лечение заключается в комплексном воздействии на симптоматику: снизить уровень интоксикации, устранить обезвоживание, остановить тошноту, избавиться от рвоты с поносом. Лечить ротавирус можно в домашних условиях. Госпитализируют больного, если диагностируют тяжёлую форму вирусной инфекции.
Устранение инфекции начинается с восстановления водного баланса ребёнка, взрослого, если рвота, понос длились дольше суток. Процедура приносит облегчение больному. Необходимо поить раствором из сахара, соли, соды. На литр воды добавить по ложке соли, соды, четыре ложки сахара. Жидкость является альтернативой аптечным медикаментам, помогающая устранить обезвоживание. Принимать можно лишь непродолжительное время, предпочтительно приобрести препараты, помогающие справиться с задачей эффективнее.
Для полного избавления от вируса, провоцирующего болезнь, необходимо уничтожить вирусные микроорганизмы, находящиеся в кишечнике. Необходимо сделать отвар из зверобоя: ложку сухой травы залить 0,2 литрами кипятка. После получаса отвар употребляют. Пить трижды в день по третьей части стакана. Противопоказано пить зверобой ребенку, не достигшему трех лет.
Детям можно дать компот из сушеной черники. Свежую не употреблять – является слабительным. Справиться с поносом можно с помощью питья чёрного сладкого чая.
Избавиться от тошноты с рвотой при ротавирусной болезни помогут способы:
- Разжёвывать несколько семян кардамона, тмина.
- Употреблять напиток с добавлением свежего, сушёного имбиря.
- При рвоте рекомендуют пить мятный чай.
- При вирусе остановить тошноту можно с помощью воды с мёдом, лимоном.
- Если тошнота не проходит, можно добавить в чай, кипячёную воду яблочный уксус. Рекомендуют пить напиток при рвоте с температурой.
- Употреблять настой шиповника.
- Пить соки, разбавленные кипяченой водой, негазированную минеральную воду, морс без сахара.
Способы подходят для детей. У взрослого варианты также вызывают улучшения.
Ротавирусный недуг поддаётся лечению с помощью медикаментов. Прекратить рвоту можно с помощью активированного угля и смекты. Для выведения микроорганизмов, вызывающих инфекцию, употребляют противовирусные препараты: Полисорб, энтеросгель, который помогает, чтобы остановить рвоту. После этого выписывают таблетки, восстанавливающие микрофлору кишечника: линекс, бифиформ, хилак-форте, бактисубтил.
Все лекарства должны назначаться врачом. Не стоит заниматься самолечением – это может привести к усложнению при инфекционных болезнях у ребенка, и даже у взрослого.
Диета после рвоты
После поноса, рвоты организм больного истощен – инфекционная болезнь забирает силы. Поэтому необходимо придерживаться щадящей, восстанавливающей диеты.
Сколько бы ни прошло, если человека тошнит, он ощущает слабость, необходимо дальше продолжать пополнять водный баланс. Рекомендуют пить травяные чаи, кисели, отвары шиповника.
Бульоны, жирную пищу, жареную и копченую, острую стоит исключить до полного выздоровления. Забыть о молочных продуктах и свежих овощах и фруктах. Стоит употреблять супы, каши без добавления мяса (исключение – куриное нежирное мясо), отвары овощные, вареную картошку, макаронные изделия. Можно употреблять яйца, сваренные вкрутую, серый, чёрный хлеб, сухари.
Профилактика
Независимо от возраста, стоит соблюдать некие правила, и ротавирусный гастроэнтерит с большой вероятностью не одолеет человека. Чтобы понимать, что делать, чтобы не заразиться, потребуется вспомнить, при каких условиях можно подхватить этот вирус. Посредством немытых продуктов, грязных рук и общения с инфицированным, каждый может подхватить ротавирус. Только интенсивность заражения зависит от индивидуальных особенностей организма и иммунной системы.
Во избежание заболевания стоит мыть руки с мылом после туалета, посещения общественных мест (автобусов, супермаркетов, больниц, школ, офисов), перед употреблением еды, после контакта с животными. Тщательно вымывать фрукты, для маленьких детей необходимо обдать кипятком. Вовремя стирать свои вещи, убираться в доме, проветривать помещение. Укреплять свой иммунитет, детей, употребляя необходимые витамины, правильно питаясь. Немаловажно иметь активный образ жизни, прогуливаться на улице или заниматься спортом.
Если речь идет о маленьких детях, стоит следить за их чистотой, мыть игрушки, обдавать кипятком. Особое внимание необходимо уделить употребляемой еде – пища должна быть свежая. Фрукты тщательно вымывать, яблоки чистить от шкурки. Исключить употребление сырой воды. Говоря о молоке, его стоит поддавать термической обработке, даже парное.

Для COVID-19 характерны: высокая температура, сухой кашель, головокружение, слабость, боль в мышцах. Тошнота при коронавирусе является его нетипичным проявлением.

Симптоматика
На сегодняшний день Covid-19 остается самым загадочным патогенным возбудителем последнего десятилетия. Он постоянно меняется и по-разному воздействует на отдельные возрастные группы. Китайские специалисты назвали основные признаки инфицирования, так как они первыми столкнулись с новым типом коронавируса.
Также врачи отмечают, что у многих больных вначале наблюдались только нетипичные симптомы, которые фиксируются при поражении и нарушении работы пищеварительной системы. У таких людей диагноз подтвердился после проведения дополнительных анализов и тестов.
Вирусологи всего мира рекомендуют обратить внимание на следующие нехарактерные проявления Covid-19:
- Тошнота и рвота . В основном наблюдаются у маленьких пациентов и подростков. Приступы усиливаются после каждого приема пищи. Кроме этого, часто такое состояние сочетается с катаральной формой заболевания. Как правило, к тошноте прибавляются болевой синдром, постоянная отрыжка и изжога.
- Повышение температуры тела . Жар и лихорадка фиксируются у многих заболевших. Показатели достигают отметки 38-40 ˚C.
- Миалгия . Боль и ломота в мышцах наблюдаются практически у всех инфицированных. Такие симптомы проявляются после повреждения мышечных волокон токсическими веществами. Нередко это состояние напоминает заражение кишечным гриппом (гастроэнтеритом). Характерной особенностью коронавируса является усиление болевого синдрома в конечностях. Ребенок или взрослый с астеническим телосложением, меньше подвержен такому симптому.
- Общее недомогание и усталость . Слабость и упадок сил зафиксированы у 70% инфицированных. Пациент плохо питается, так как его мучает постоянная тошнота, он недополучает необходимые вещества для нормальной жизнедеятельности организма. Температура, позывы к рвоте, нарушение стула изматывают больного. В течение дня ощущение усталости нарастает, человеку тяжело выполнять обычные ежедневные действия.
Кроме этих проявлений, вирусологи также отмечают:
- горечь во рту;
- сухость в горле;
- покраснение слизистой зева;
- диарею;
- метеоризм;
- заложенность носа и отсутствие насморка;
- тахикардию;
- стеснение в груди.
Реакция организма на инфицирование
После заражения (примерно на 3-4 сутки) у некоторых людей (по последним данным у 5% инфицированных) появляются першение в горле, незначительная тошнота, вздутие живота и жидкий стул. Далее может развиться сухой кашель (на 6-7 день).
В некоторых случаях повышение температуры наблюдается только после проявления кашля. Тяжесть дыхания из-за аномальной заложенности носа вызывает чувство сильного давления на пазухи. Организм инфицированного начинает активно реагировать на вирус через неделю после заражения.
Повышение температуры тела, лихорадка, озноб у больных коронавирусом нередко приводит к головокружению, тошноте и слабости. Это состояние вызвано кислородным голоданием, которое может сопровождаться онемением конечностей. Самочувствие человека резко ухудшается. Голова болит и кружится из-за высокой температуры.
У детей этот симптом проявляется гораздо чаще, чем у взрослых. Данная реакция является защитным механизмом организма от вирусного поражения. Ускоряются обменные процессы и кровоток для обеспечения всех систем и органов необходимыми дополнительными ресурсами в борьбе с болезнью. Таким образом увеличивается температура тела, которая приводит к головокружению и общей слабости.
В результате проводимых исследований специалисты заверяют, что, кроме респираторных проявлений, у инфицированных коронавирусом наблюдаются и пищеварительные расстройства. Вирус Covid-19, проникая в клетки желудочно-кишечного тракта, может вызвать серьезный воспалительный процесс слизистых оболочек. Из-за этого нарушается функционирование всех органов ЖКТ.
У человека с хроническими заболеваниями происходит обострение патологий (язвы, гастрита, панкреатита, холецистита). Инфицированного начинают беспокоить тошнота и рвота, изжога, спазмы и боли в животе, также наблюдается потеря аппетита. Кроме того, многие жалуются на расстройства кишечника, повышенную кислотность желудка, горечь во рту.

Особенности проявлений
Медики свидетельствуют, что у зараженных коронавирусом заболевание протекает по-разному. Исходя из последних исследований, в 5-7% случаев инфицирования пациенты перенесли патологию без каких-либо характерных признаков. Но они являлись разносчиками патогенного вируса и заражали людей, вступивших с ними в тесный контакт.
Дальнейшее развитие Covid-19 в организме зависит от возраста, общего состояния здоровья и иммунной системы. Некоторые ученые предполагают, что характер протекания болезни обусловлен еще группой крови человека. На сегодняшний день пока достаточных доводов такой теории нет.
Как правило, коронавирус может протекать по четырем сценариям:
- В легкой форме . Врачи отмечают ее как бессимптомную, так как из перечисленных выше признаков у инфицированного проявляется только слабый кашель и незначительная тошнота. Такие пациенты могут заразить окружающих Covid-19, поэтому они должны быть обязательно изолированы от остальных.
- В общей форме . Наиболее частое течение болезни. Коронавирус протекает как обычное ОРВИ или ротавирусная инфекция. Характер симптомов зависит от физического состояния пациента. На рентгеновских снимках отмечаются очаги патологических изменений альвеол, расположенные в средней и нижней части легких.
- В тяжелой форме . В группу риска входят лица старше 50 лет. Около 60% случаев сложного протекания Covid-19 относятся к данной возрастной категории. В течение 3-4 дней у них развивается острая легочная недостаточность, а содержание кислорода в крови снижается до 25-30%. Практически у половины заболевших развивается некардиогенный отек легких.
- Критическая форма . Самое серьезное течение заболевания, которое может привести к летальному исходу пациента. Легочная недостаточность усиливается и тяжело поддается лечению. Такие изменения приводят к развитию кислородного голодания. Как правило, применяется интенсивная терапия и проводится искусственная вентиляция легких во избежание полного фиброза тканей.
Вирусологи обобщили ключевую информацию, которая касается людей с хроническими патологиями пищеварительной системы. Если у такой категории больных обнаружен коронавирус, им прописывают препараты, нормализующие работу желудочно-кишечного тракта. Согласно рекомендациям гастроэнтерологической ассоциации, инфицированные должны принимать все необходимые медикаменты для подавления основных проявлений хронических патологий ЖКТ (тошноты, рвоты, диареи, изжоги, спазмов в брюшной полости).
Когда Covid-19 попадает в кишечник здорового человека, то у него быстро развиваются симптомы, похожие на признаки энтеровирусной инфекции (кишечный грипп). Больного беспокоят: вздутие живота, понос, лихорадка.
Намного чаще тошнота, нарушение стула и рвота при коронавирусе наблюдается у детей. Они больше подвержены вирусному поражению пищеварительной системы.
Диагностика причины
Самостоятельно определить инфицирование Covid-19 невозможно. Единственным и самый верным способом обнаружения вирусного поражения организма является лабораторное исследование биологических проб.
К традиционному методу диагностики относится ПЦР (полимеразная цепная реакция). Это экспериментальный вариант обнаружения Covid-19 в организме человека. Он позволяет увеличить малую концентрацию фрагментов нуклеиновой кислоты во взятом биологическом материале.
Такие исследования проводят только специальные лаборатории. В течение одного-двух дней можно получить результаты анализов. Тест-системы, которые бы диагностировали коронавирус в течение нескольких минут, во многих странах находятся в разработке. В современных условиях это сделать несложно.
Российские ученые из Новосибирска объявили о создании тест-системы, состоящей из четырех пробирок. Две содержат реагенты, а остальные нужны для положительного или отрицательного контрольного образца. Усилия специалистов направлены на то, чтобы массово масштабировать способы диагностики коронавирусной инфекции.

С какими болезнями можно спутать
В некоторых случаях крайне сложно не спутать коронавирус с кишечным гриппом или обострением хронических заболеваний пищеварительной системы. Специалисты акцентируют внимание на то, что при энтеровирусном поражении болезнь протекает с ярко выраженными симптомами. Патогенные возбудители быстро атакуют желудок и приводят к тяжелой диарее, частой рвоте, постоянной тошноте, повышению температуры, вызывают острую боль в брюшной полости. Такая картина через несколько дней дополняется респираторными признаками.
Лечение
На сегодняшний день в мире ученые еще не разработали вакцину от вирусного патогена и не создали специализированный препарат, который направлен непосредственно на устранение возбудителя болезни. В то же время, исходя из опыта многих вирусологов и экспертов, единственным способом борьбы с Covid-19 является симптоматическая терапия. Больной обязательно должен быть изолирован, а протокол лечения зависит от тяжести протекания патологии и общего состояния инфицированного.
При поражении ЖКТ и обострении хронических заболеваний, врачи назначают препараты, облегчающие состояние пациента. Лекарства избавляют от боли, убирают тошноту, останавливают рвоту и диарею, сбивают температуру, регулируют выработку соляной кислоты. Лечение преследует следующие цели:
- устроение обезвоживания (Адиарин);
- нормализация водно-электролитного баланса (Регидрон);
- повышение иммунитета (витаминные комплексы, иммуноглобулины);
- восполнение недостатка ферментов (Мезим, Фестал, Креон);
- обогащение микрофлоры кишечника (Линекс, Бифиформ);
- снятие интоксикации (Смекта, Энтеросгель).
Большую роль в терапевтическом процессе играет диета. Она состоит из легкоусвояемых белков, нежирного мяса птицы и рыбы, фруктов и овощей, кисломолочных продуктов (йогурта, творога). Самыми полезными в таких случаях являются блюда, приготовленные на пару и путем варки.
Нельзя принимать антибиотики без каких-либо клинических проявлений инфицирования и бактериологического подтверждения. При возникновении осложнений (бронхита, пневмонии) назначаются лекарства широкого спектра действия и кортикостероиды.
Кроме этого, по протоколу ВОЗ пациентам прописываются противовирусные препараты:

Последствия и осложнения
Благоприятный прогноз наблюдается у людей молодого возраста без наличия хронических заболеваний. Кроме того, если человек вовремя обратился за помощью, то шансы на выздоровление и протекания заболевания в легкой форме повышаются в несколько раз. Симптоматическая терапия и прием противовирусных медикаментов сокращает период восстановления. Согласно исследованиям медиков, справиться с высокой температурой и кашлем удается в течение 10-14 дней.
Если инфицирование не сопровождается ярко выраженными признаками, то молодой организм практически в одиночку справляется с коронавирусом. Когда иммунная система зараженного человека ослаблена и у него имеются некоторые тяжелые сопутствующие болезни, то высока вероятность развития осложнений. Среди основных патологий ВОЗ называет:
- бронхит;
- пневмонию;
- дыхательную недостаточность;
- тонзиллит;
- легочный отек;
- сепсис;
- инфекционно-токсический шок.
Особенности восстановления
Врачи отмечают, что у людей, которых перенесли болезнь в легкой форме, в дальнейшем не было проблем со здоровьем после полного излечения от Covid-19. Они быстро восстановились. После заражения вирусной инфекцией практически у всех в крови были обнаружены антитела, которые продолжают выполнять функцию защиты.
Однако часть из них сохраняется в организме не так долго. Они погибают, и возникает риск повторного заражения коронавирусом. Ученые еще не могут объяснить причину быстрого исчезновения антител у некоторых выздоровевших пациентов.
Если же заболевание проходило в тяжелой форме, то могут возникнуть проблемы с легкими и пищеварительной системой. Особенно часто такое наблюдается у людей с сахарным диабетом, хронической язвой, панкреатитом и холециститом. Для восстановления им прописывают физиопроцедуры и специальные препараты, нормализующие работу органов ЖКТ.

Лучшим способом защиты от Covid-19 являются профилактические меры. К ним относятся: частое мытье рук, использование антисептиков, ношение защитной маски, отказ от вредных привычек, исключение близкого контакта с людьми, укрепление иммунитета, правильное питание и занятия спортом.
Читайте также:


