Цирроз печени и артрозы
Может ли цирроз печени либо другие патологические изменения этого органа влиять на суставы, вопрос, который нередко звучит из уст пациентов в кабинете ревматолога. Спровоцировать болезни суставов способны различные нарушения в человеческом организме, в частности, на состояние костно-мышечной системы влияют неполадки в работе печени. Крупнейшая пищеварительная железа, отвечающая за выработку желчи, призвана обезвреживать токсические вещества, переизбыток которых негативно отражается на многих внутренних органах и системах организма, не оставляя без внимания и подвижные соединения костей скелета.
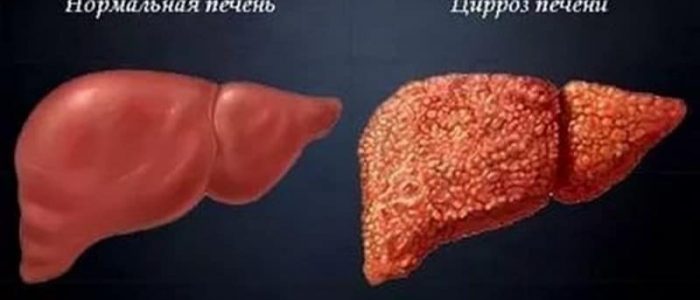
Взаимосвязь заболеваний печени и суставов
Печень является многофункциональным органом, который принимает участие более чем в 500 различных реакциях. Пищеварительная железа выполняет следующие функции, важные для человеческого организма:
- фильтрует кровь и создает запасы витаминов, гемоглобина, сахара;
- выступает защитой от проникновения ядовитых и вредоносных веществ;
- вырабатывает желчь, которая необходима для расщепления и переваривания жиров, содержащихся в пище;
- ликвидирует большинство гормонов.
Нарушенная деятельность печени опасна загрязнением организма.
Таким образом, сторонники Аюрведы аргументируют связь больных суставов и печени тем, что патологии костно-мышечной системы нередко являются результатом зашлакованности организма. В связи с этим, проблемы с фильтрационным органом и как следствие недостаточный контроль обменных процессов в хрящевой ткани — одна из основных причин возникновения болей в мышцах и суставах, которым предшествует разрушение соединительнотканных структур костных сочленений.
Болезни печени приводят к нарушению кровотока.
Увеличение печени — опасное патологическое состояние, которое негативно отражается на функциональности многих органов и систем человеческого организма. Нередко на фоне печеночных болезней у больного развивается ревматоидный артрит, при котором сильно болят суставы, отмечается утренняя скованность и затекание тела. Значительно ухудшается общее самочувствие, повышается температура тела, ухудшается аппетит, и пациенты жалуются на постоянную слабость. Кроме ревматоидного артрита, нередко у больных с патологиями печени развивается спондилоартроз. При этом недуге людей беспокоит выраженная боль в позвоночнике, после чего становится трудно передвигаться и совершать движения.
Лечебные мероприятия
Для торможения развития суставных заболеваний, в первую очередь, необходимо предпринять меры, чтобы перестала болеть печень — главная виновница проблем с опорно-двигательным аппаратом. Для этого рекомендуется придерживаться следующих рекомендаций:
- Наладить режим питания, увеличив количество трапез до 5-ти раз в сутки. При этом порции должны быть небольшими, чтобы не перегружать желудок.
- Сократить потребление жирной пищи, заменив животные жиры растительными.
- Заменить сдобу хлебом крупного помола, каши и картофель — овощами, шоколад и прочие сладости — сухофруктами, фруктами.
- Отказаться от ночного приема пищи. Последняя трапеза должна быть за 4 часа до сна.
Кроме этого, важно регулярно принимать медикаментозные препараты, которые улучшают функционирование печени и защищают ее клетки от негативного воздействия окружающих факторов.
Чтобы не допустить развития осложнений суставных патологий, не следует затягивать с лечением. Поэтому вместе с мероприятиями, направленными на улучшение состояния печени нужно приступить и к борьбе с болезнями суставов. Унять боль и снять воспалительный процесс под силу нестероидным противовоспалительным средствам. Вместе с местным лечением отличные результаты показывает физиотерапия.
Профилактика
Предупредить болезни печени и не дать пострадать суставам можно с помощью несложных мероприятий. Всем людям без исключения рекомендуется следить за своим питанием и образом жизни. Еда должна быть не только вкусной, но и полезной, спорт — в меру, без лишних интенсивных нагрузок на костно-мышечный аппарат. Помимо этого, важно следить за здоровьем и своевременно обращаться к врачу.
Если верить американским врачам, ежегодно только в США от цирроза печени погибает 49 500 человек. В России цирроз печени находится на 7 месте среди причин смерти, всего — 47 200 случаев в год [1] . Отчего возникает эта грозная болезнь, как ее избежать и можно ли повернуть процесс вспять — читайте в нашей статье.
Цирроз печени: характеристика заболевания и стадии его развития
Цирроз печени — хроническое прогрессирующее заболевание, в основе которого постепенная гибель клеток печени (гепатоцитов), избыточное разрастание нефункциональной соединительной ткани и активное деление сохранившихся гепатоцитов. Это ведет к нарушению нормального строения органа, невозможности выполнять функции (развитию печеночной недостаточности) и изменению внутрипеченочного кровотока.
В экономически развитых странах цирроз печени входит в шесть основных причин смерти для возраста 35–60 лет. Ежегодно заболеваемость увеличивается на 3,7% [2] .
Цирроз может стать исходом любого хронического воспаления печеночной ткани. Само же воспаление может быть вызвано множеством причин, начиная от вирусов и заканчивая неправильным питанием. Избыток жиров и легко усваиваемых углеводов в пище ведет к избыточному накоплению жира в гепатоцитах (стеатоз), что может стать причиной развития воспаления (стеатогепатит). Независимо от внешней причины, вызвавшей воспаление (вирусов, лекарств, неправильного питания — подробно об этом далее), в тканях печени активируются так называемые звездчатые клетки, которые начинают синтезировать коллаген, то есть соединительную (фиброзную) ткань, которая, собственно, и нарушает нормальную работу печени.
Получившаяся фиброзная ткань:
- препятствует обмену веществ между кровью и гепатоцитами;
- нарушает питание клеток печени;
- скапливаясь вокруг мелких сосудов, усиливает сопротивление току крови, что повышает давление в системе воротной вены (переносящей кровь от органов брюшной полости в печень);
- нарушает отток желчи.
Эти изменения приводят к печеночной недостаточности и портальной гипертензии — повышению давления в системе воротной вены.
В развитии болезни выделяются 3 стадии:
- Начальная: на фоне выраженных патоморфологических изменений симптомы минимальны.
- Стадия выраженных клинических проявлений, когда разворачивается типичная картина заболевания.
- Терминальная: появляются необратимые изменения во всех органах и системах, что приводит к летальному исходу.
Основные осложнения цирроза печени:
Основные причины развития цирроза:
- злоупотребление алкоголем (по данным разных источников от 30 до 80% случаев) [3] ;
- хронические вирусные гепатиты (В, С) — до 40% случаев;
- болезни желчных путей, приводящие к застойным явлениям;
- химические и лекарственные интоксикации;
- хронический дефицит белков и витаминов в пище;
- крайне редко — врожденные нарушения обмена веществ.
Исходя из причин возникновения циррозы делятся на:
- алкогольный;
- вирусный;
- лекарственно индуцированный;
- метаболический — вызванный генетически обусловленными аномалиями обмена веществ;
- первичный билиарный цирроз;
- вторичный билиарный цирроз;
- застойный;
- аутоиммунный;
- криптогенный (причина не установлена).
Крайне трудно провести грань между начавшимся фиброзом и развитием цирроза печени. Несмотря на то, что гистологически (при исследовании биоптата печеночной ткани) выделяют 4 степени фиброза, появление развернутой клинической картины, как правило, говорит о финальной стадии процесса фиброзирования: циррозе — состоянии окончательно необратимом.
Далее проявляется комплекс симптомов, которые врачи называют диспептическим:
К этим признакам может присоединяться ноющая боль и тяжесть в правом подреберье.
Поскольку печень — главный орган, синтезирующий белки организма, в том числе и белки, регулирующие свертываемость крови, по мере прогрессирования болезни развивается геморрагический синдром:
- кровоточивость десен;
- носовые, маточные кровотечения;
- беспричинные гематомы (синяки);
- точечные подкожные кровоизлияния в виде сыпи (экхимозы);
- желудочные, кишечные кровотечения;
- кровотечения из варикозно расширенных вен пищевода.
Постепенно снижается вес, вплоть до кахексии (т. е. истощения). Из-за асцита начинает расти живот, появляются отеки на ногах, лице — из-за дефицита белка. Накопление токсинов вызывает энцефалопатию.
В зависимости от состояния больного выделяют четыре стадии печеночной энцефалопатии:
Врач при обследовании больного циррозом может увидеть:
- увеличение печени и селезенки;
- желтуху;
- сосудистые звездочки и расширенные вены на передней брюшной стенке;
- геморрагические высыпания;
- ярко-красные ладони (пальмарную эритему);
- признаки гормональных расстройств (гинекомастия, атрофия яичек).
При первых же симптомах нужно обратиться к врачу-терапевту, который порекомендует основные лабораторные исследования и с их результатами переадресует пациента к гастроэнтерологу, по возможности — специализирующемуся на болезнях печени (врачу-гепатологу). При появлении признаков печеночной энцефалопатии необходима консультация невролога.
Единственный радикальный метод лечения цирроза печени — трансплантация органа. Вовремя начатая медикаментозная терапия позволяет замедлить процесс и поддержать нарушенные функции.
По возможности необходимо устранить причину цирроза: отказаться от алкоголя, провести противовирусную терапию. Очень важен щадящий образ жизни без чрезмерных физических и психоэмоциональных нагрузок, полноценный сон.
Необходимо строго соблюдать диету: ограничить животные белки, восполняя их недостаток молочными продуктами, белки которых легче усваиваются. Суточное количество белка должно быть не менее 60 г, а при отсутствии печеночной энцефалопатии — 80–100 г. Суточная калорийность — 1800–2500 ккал. Если говорить о калорийности в целом, она тем выше, чем моложе пациент и чем выше его физическая активность. Обязательно наличие в рационе пищевых волокон, клетчатки: овощей, фруктов, цельных злаков, отрубей. Пищевые волокна не только способствуют развитию нормальной микрофлоры, которая активно участвует в пищеварении, но и способны всасывать токсические вещества. Питание 5–6-разовое. При появлении отеков ограничивается соль.
Используемые группы медикаментов:
Цирроз печени — опасное заболевание. Но если выявить проблему на ранних стадиях, можно надолго замедлить его развитие. Внимательное отношение к своему здоровью и регулярные обследования помогут улучшить качество и продолжительность жизни при обнаруженном фиброзе.

Воспалительные процессы в печени могут привести к циррозу.
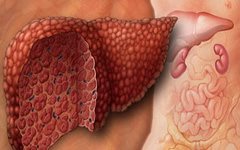
Избыточное образование фиброзной ткани нарушает структуру печени и в конечном счете приводит к циррозу.
Фиброзная ткань образуется вследствие воспалительных процессов в печени.
Развитие цирроза может долгое время протекать бессимптомно.
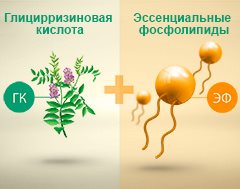
Сочетание глицирризиновой кислоты и эссенциальных фосфолипидов способствует устранению воспаления печени и уменьшению степени фиброза.

- оптимальный состав активных компонентов;
- достоверное уменьшение воспаления в печени и степени фиброза;
- благоприятный профиль безопасности.
Использование гепатопротекторов, обладающих фиксированной доступной ценой, — возможность не переплачивать в процессе лечения.
Цирроз печени — это серьезное заболевание, требующее тяжелого и длительного лечения. Однако, причинами данной патологии могут быть совершенно разные факторы, многие из которых поддаются если не лечению, то контролю. В данной статье мы подробно разберем причины возникновения цирроза печени и методы его профилактики.
Характеристика заболевания и стадии развития цирроза печени
Это поражение является конечной стадией различных хронических заболеваний печени. Данный диагноз ставится, когда патологические изменения в клетках органа (гепатоцитах) становятся необратимыми. При циррозе гепатоциты погибают вследствие воспалительного процесса, а на их месте образуется фиброзная (соединительная) ткань. В целом данный процесс можно назвать иммуновоспалительным. В результате структура печени серьезно нарушается.
Разрушение гепатоцитов — крайне опасный процесс, так как данные клетки выполняют множество важных функций: они участвуют в обменных процессах и секреторной деятельности (выделение желчи и переработанных веществ в кишечник), обезвреживают токсины и другие вредные вещества. В результате печень перестает выполнять свои функции в полной мере: вредные вещества попадают в кровеносную систему, вызывая интоксикацию организма.
Гепатоциты — клетки паренхимы печени (печеночной ткани), на основе которых формируются печеночные дольки — структурно-функциональные единицы печени.
В развитых странах цирроз печени входит в шестерку основных причин смерти пациентов от 35 до 60 лет. Во всем мире от него ежегодно умирают 40 миллионов человек, в Европе — порядка 170 тысяч. За последнее десятилетие количество смертельных исходов возросло на 12%. В России частота возникновения цирроза печени составляет 20–35 случаев на 100 000 населения. Стоит сказать, что это в первую очередь мужская болезнь. Сильный пол страдает ей в три раза чаще, чем женщины. Данное заболевание обычно развивается после 40 лет.
Цирроз печени имеет стадийное течение. Каждая стадия отличается степенью патологических изменений, симптомами и необходимым лечением. Для определения стадии используется специально разработанная для этого шкала по Чайлд-Пью. Для верной оценки требуется сдать некоторые анализы, а также учесть клинические проявления заболевания на текущий момент времени.
Первая степень практически не имеет симптомов, так как болезнь компенсирована. Анализы крови характеризуются снижением уровня билирубина, а также уменьшением протромбинового индекса до 60–80 единиц. При этом воспалительные процессы уже начались и погибшие гепатоциты замещаются соединительной тканью.
На второй стадии заболевания начинают появляться первые неспецифичные симптомы: слабость, апатия, головные боли, тошнота и поносы, слабый аппетит, дискомфорт в правом подреберье, кровотечения из носа и кровоточивость десен. У мужчин возможно облысение и увеличение молочных желез. Начинают проявляться печеночная энцефалопатия и асцит. Данная стадия называется субкомпенсированным циррозом, так как болезнь еще можно вернуть в стадию компенсации.
Печеночная недостаточность — комплекс симптомов, который характеризуется нарушением одной или нескольких функций печени.
Асцит — одно из осложнений цирроза, проявляется скоплением свободной жидкости в брюшной полости.
Далее следует терминальная стадия, на которой энцефалопатия и асцит прогрессируют, кожные покровы обретают желтоватый цвет, наблюдается мышечная атрофия и анемия. Данная стадия опасна развитием серьезных осложнений, которые могут привести к летальному исходу. Среди таких осложнений: печеночная кома, тромбоз воротной вены, рак печени, внутренние кровотечения, а также инфекционные осложнения.
Как можно узнать о состоянии печени? Раньше для этого требовалось проведение биопсии, однако сейчас оценка возможна с помощью специального комплекса расчетных тестов, в которых используются результаты исследований крови и минимальные анамнестические данные, однако золотым стандартом остается биопсия. Специально разработанные алгоритмы определяют стадию фиброза (F0, F1, F2, F3, F4) и степень некровоспалительного процесса (А0, А1, А2, А3) по международной общепринятой системе METAVIR. Данная шкала включает в себя анализ 6 показателей: возраст, индекс массы тела, гипергликемия, количество тромбоцитов, уровень альбумина, отношение ферментов аспартатаминотрансферазы и аланинаминотрансферазы.
В зависимости от степени цирроза печени можно спрогнозировать продолжительность жизни пациента. В среднем более 7 лет живут около половины всех заболевших. При компенсированной стадии цирроза не менее 50% пациентов живут 7–10 лет. Субкомпенсированная стадия дает показатель пятилетней выживаемости около 40%. На стадии декомпенсации около 3 лет живут 10–40% пациентов.
Цирроз может быть вызван разными причинами, а самая распространенная из них — вирусы гепатита. Наиболее опасным для печени является гепатит С, так как он приводит к развитию цирроза в 97% случаев. Алкогольная форма развивается в результате неконтролируемого употребления спиртных напитков. Лекарственный тип возникает из-за длительного употребления гепатотоксических препаратов. Врожденная форма цирроза — результат некоторых генетических патологий (гемохроматоз, тирозиноз, галактоземия и др.). При недостаточном кровообращении и длительном венозном застое в печени диагностируется застойная форма заболевания. Обменно-алиментарный цирроз развивается в результате метаболических нарушений. Вторичный билиарный цирроз — следствие нарушения оттока желчи (болезнь развивается через 3–18 месяцев после нарушения проходимости желчных протоков). Если причина болезни не выяснена, такой цирроз называется криптогенным. Первичный билиарный цирроз также относится к категории заболевания неясной этиологии.
Как уже упоминалось, симптомы цирроза печени зависят от стадии заболевания. Основными из них, независимо от этиологии, являются: пониженная трудоспособность, неприятные ощущения в животе, повышенная температура тела, боли в суставах. При осмотре выявляется умеренное увеличение селезенки, увеличение и уплотнение печени, деформация ее поверхности. На более серьезных стадиях наблюдается вздутие живота, тошнота и рвота, возможна диарея при употреблении жирной пищи, тяжесть и боль в правом подреберье. На терминальной стадии могут возникать желтуха, асцит, отеки ног, варикозное расширение вен пищевода. В некоторых случаях развивается геморрой. При обнаружении тех или иных заболеваний печени необходимо обращаться к врачу гастроэнтерологу-гепатологу.
Лечение цирроза — процесс длительный, и он представляет собой не столько лечение, сколько вторичную профилактику. При этом назначается специальная диета, гепатопротекторные препараты и комплекс витаминов, исключается прием гепатотоксических лекарственных средств, алкоголя. В целом сформировавшийся цирроз печени является необратимым состоянием и считается неизлечимым. Этиотропная терапия для большинства форм цирроза печени на данный момент отсутствует, исключением является вирусный гепатит, при котором могут назначаться противовирусные препараты.
При заболеваниях печени пациентам, как правило, назначают так называемую диету № 5, направленную на нормализацию функций органа и улучшение желчеотделения. Пищу необходимо принимать небольшими порциями 5–6 раз в день, при этом следует полностью исключить жареное и жирное. Предпочтение следует отдать вареной и приготовленной на пару пище. Обязательно употреблять достаточное количество воды — не менее 1,5 литров в день. Следует полностью отказаться от алкоголя. Количество белков ограничивается сотней граммов в день, соли —10-ю граммами в день. При асците назначают бессолевую диету.
Продукты, запрещенные к употреблению:
- любые химические пищевые добавки, в том числе консервы;
- жареное, соленое, маринованное, копченое;
- кондитерские изделия, шоколад, мороженое;
- животные жиры, маргарин, жирные мясо и мясные бульоны;
- соленые сыры, молочные продукты с высокой жирностью;
- бобовые, редька, шпинат, редис, щавель, чеснок, лук;
- кислые фрукты и ягоды;
- сладкие газированные напитки, крепкий чай и кофе.
Наиболее популярны при лечении заболеваний печени такие гомеопатические средства, как:
- Phosphor 6, 12;
- Magnesia Muriatica 6;
- Lycopodium 6;
- Nux Vomica 6;
- Mercur dulcis 6 и др.
Кроме того, в гомеопатических препаратах можно встретить вытяжки из майского чистотела Chelidonium majus. Действительно, взятые за основу растения известны как народные средства для восстановления печени. Однако не стоит забывать, что гомеопатия как таковая официальной доказательной медициной не признана, и ее методы не проходят серьезных клинических испытаний. До сих пор не существует веских доказательств того, что она действует за счет заявленных полезных компонентов, а не за счет эффекта плацебо. Далеко не все пациенты гомеопатов отмечают улучшение своего самочувствия. В любом случае, гомеопатическое лечение печени — процесс длительный, занимающий не один месяц. Распад гепатоцитов и рост фиброзной ткани могут развиваться быстрее. Если говорить о циррозе печени, то у больного просто нет времени на рискованное лечение.
При компенсированном и субкомпенсированном циррозе назначается поддерживающая терапия – строгая диета и гепатопротекторы (лекарства на основе глицирризиновой кислоты, фосфолипидов, аминокислот, расторопши (Silybum marianum Carduus marianus) и других компонентов, способствующих восстановлению функций печени). При вирусном циррозе используется противовирусная терапия (ПВТ). Однако, справедливо заметить, что специфического лечения цирроза нет.
Глицирризиновая кислота — это биологически активное вещество, которое в природе встречается в корне солодки (Glycyrrhiza glabra), по имени этого растения оно и получило свое название. Однако гепатопротекторные функции глицирризиновой кислоты были изучены не так давно, поэтому до сих пор ее можно встретить далеко не в каждом лекарственном препарате против заболеваний печени. Особенно эффективен комплекс глицирризиновой кислоты и фосфатидилхолина — многочисленные клинические исследования показали его противовоспалительное, гепатопротекторное и антифибротическое действие.
На декомпенсированной стадии цирроза медикаментозная терапия мало эффективна и необходимо ставить вопрос о трансплантации (пересадке) печени. , Таким образом, лечение цирроза – крайне непростая задача, поэтому лучше его предотвратить. С этой целью при заболевании печени невирусной природы или вирусном гепатите и недоступной ПВТ, врачи могут назначить российский препарат на основе глицирризиновой кислоты, который приемлем по цене и почти не имеет противопоказаний (за исключением стандартных: аллергических реакций на компонент, беременности и периода лактации). Компоненты препарата защищают печеночные клетки от повреждения, уменьшают воспаление, разрастание соединительной ткани и способствуют восстановлению органа.
Если вышеуказанные методы лечения не помогают, проводят трансплантацию (пересадку) печени. Хирургическое вмешательство необходимо на последней, декомпенсированной, стадии заболевания, когда печень уже не выполняет своих функций. Кроме того, часть печени может быть взята у родственника больного или другого человека, который выразил свое согласие на эту операцию.
К числу профилактических мероприятий можно отнести любые процедуры по предупреждению заражения гепатитом, который является частой причиной цирроза печени. Рекомендуется вести здоровый образ жизни, отказаться от алкоголя и соблюдать сбалансированную диету, не увлекаться жареными и жирными продуктами. Следует с осторожностью относиться к чрезмерному приему лекарственных средств, многие из которых являются токсичными для печени. Стоит также позаботиться о нивелировании неблагоприятных экологических условий окружающей среды, которые могут оказывать негативное влияние на клетки печени — больше отдыхайте на свежем воздухе.
Один из эффективных методов предупреждения цирроза — прием гепатопротекторных препаратов при заболеваниях печени. Они защищают клетки печени, восстанавливают их структуру, уменьшают степень воспаления, нормализуют белковый и липидный обмены, приостанавливают развитие фиброза. Так, глицирризиновая кислота обладает антиоксидантной и мембраностабилизирующей активностью, потенцирует действие эндогенных глюкокортикостероидов, оказывая противовоспалительное действие при неинфекционных поражениях печени. Положительный эффект данного соединения был доказан в ходе 54 клинических исследований, из них 31 — рандомизированное. Испытания проводились на разных категориях пациентов, в том числе больных гепатитом и алкогольной болезнью печени. Во всех этих исследованиях профиль безопасности глицирризиновой кислоты был оценен как благоприятный, что позволило включить ее в рекомендации Азиатско-Тихоокеанской ассоциации по изучению печени (APASL) и разрешить для медицинского применения человеком Европейским медицинским агентством (EMA).
Итак, прием современных гепатопротекторов — надежный и безопасный способ улучшить клиническую картину болезни печени, однако любое самолечение недопустимо, и, несмотря на то, что многие лекарственные препараты допущены к продаже без рецепта, обязательно проконсультируйтесь с врачом.

Цирроз печени — тяжелое заболевание, негативно влияющее на работу всего организма, требующее длительного и сложного лечения. Поэтому, если у вас выявлено то или иное заболевание печени, необходимо сделать все возможное, чтобы затормозить патологические процессы и максимально восстановить функции печени. Многое зависит от вас. Начните с самодисциплины, взяв под тотальный контроль ваше питание, распорядок дня и прием лекарств, назначенных врачом — уже только это способно значительно улучшить прогноз.
Цирроз печени – патология, которая часто сопутствует хроническому алкоголизму. Это заболевание неизлечимо, снижает качество жизни и приводит к осложнениям с летальным исходом. Подробнее о том, что такое цирроз печени, какие у него симптомы и лечение, читайте далее.
О чем я узнаю? Содержание статьи.
Что такое цирроз печени?
В структуре печени есть дольки, напоминающие соты. Они окружают кровеносный сосуд и разделяются соединительной тканью. При циррозе печени дольки замещаются фиброзной тканью, разделители остаются на своих местах. Это происходит вследствие нарушения кровообращения и дисфункции желчных протоков. Первопричиной обычно становится гепатит.
Цирроз печени бывает мелкоузловым (с множественными узелками диаметром до 3 мм) и крупноузловым (с узелками более 3 мм). Такие изменения, в отличие от вызываемых гепатитом, необратимы. Поэтому цирроз является неизлечимой болезнью. Он приводит к нарушению жизненно важных функций печени по нейтрализации токсинов, расщеплению пищи, поддержанию метаболизма.
По статистике, у 20% больных патология протекает бессимптомно. Выявляется случайно, при обследовании в связи с другими жалобами на здоровье. Еще у 20% диагноз и вовсе устанавливается только после смерти.
Причины заболевания
У цирроза причины бывают следующими:
- Хронический алкоголизм. Опасность представляют все спиртные напитки, даже пиво. Провоцирующим фактором является регулярное поступление в организм этанола.
- Интоксикация химическими веществами – промышленными ядами, афлатоксинами, солями тяжелых металлов, грибными ядами.
- Вирусные гепатиты B, C, D и недавно выявленный G – провоцируют патологию печени в 10-24% случаев.
- Аутоиммунные нарушения.
- Портальная гипертония.
- Патологии желчных путей – холангит, внепеченочная обструкция, желчнокаменная болезнь.
- Наследственные патологии, связанные с нарушением метаболизма – болезнь Вильсона-Коновалова, аномальное накопление гликогена.
- Длительный прием ряда препаратов – Ипразида, Изониазида, андрогенов, анаболических стероидов, Метилдофы, Метотрексата.
- Венозный застой в печени (синдром Бадда-Киари).
- Редкое заболевание Рандю-Ослера.
Точные причины цирроза криптогенного, которым страдают от 12 до 40% всех больных, до сих пор не установлены. Спровоцировать рубцевание печеночной ткани может инфекция, регулярное недоедание, сифилис, на фоне которого цирроз возникает у младенцев. Риск развития печеночной патологии становится очень высоким при сочетании описанных факторов – например, при алкоголизме и сопутствующем гепатите.
Классификация (виды)
Исходя из причины цирроза, выделяют следующие виды:
- портальный (из-за неправильного питания, алкоголизма) – встречается чаще всего;
- билиарный (вследствие холестаза, холангита) – более распространен среди женщин 40-60 лет;
- токсический или токсико-аллергический (на фоне алкоголизма, аллергии, приема медикаментов, отравления ядовитыми веществами);
- инфекционный (вследствие инфекций желчных путей, паразитарных болезней);
- обменно-алиментарный (на фоне авитаминоза, нехватки белков, наследственных нарушений метаболизма);
- циркуляторный (из-за хронического венозного застоя);
- криптогенный.
По характеру течения заболевание бывает прогрессирующим, регрессирующим, стабильным. Еще оно может быть активным, умеренно активным, неактивным.
Стадии
В течение цирроза выделяют 3 основные стадии:
- Компенсации. Симптомов нет, поскольку сохраняющиеся клетки печени работают в усиленном режиме.
- Субкомпенсации. Появляются первые признаки – слабость, плохой аппетит, похудение, дискомфорт справа под ребрами, увеличение размеров печени устанавливается при пальпации. Орган не полностью выполняет свои функции, так как сохраняющиеся клетки утрачивают ресурсы.
- Декомпенсации. Развивается недостаточность печени. Это проявляется желтухой при циррозе, портальной гипертонией, комой.
Первые признаки цирроза
Болезнь развивается незаметно. Признаки цирроза у хронических алкоголиков могут проявиться только через 5 лет или позже. Однако все это время нормальная паренхима замещается фиброзной тканью.
Первые признаки цирроза такие:
- боли в животе, особенно справа под ребрами, которые усиливаются от жирной, жареной еды, маринадов, алкоголя, высоких физических нагрузок;
- расстройства ЖКТ – часто поступают жалобы на отсутствие аппетита, вздутие, тошноту, рвоту, понос при циррозе;
- горечь, сухость во рту, наиболее сильные – по утрам;
- утомляемость, раздражительность;
- иногда – пожелтение кожи, слизистых, белков глаз, хотя эти симптомы часто проявляются на более поздних стадиях.
Симптомы цирроза печени
По мере прогрессирования болезни выраженность первых симптомов при циррозе печени становится сильнее.
- боль в животе становится невыносимой, ноющей либо колющей, с тяжестью;
- все чаще тошнит, в рвотных массах обнаруживается кровь – свидетельство венозных кровотечений органов ЖКТ;
- человек постоянно ощущает себя обессиленным, мышцы ослабевают и атрофируются.
Также появляются новые внешние признаки:
- стремительное похудение, особенно ног, хотя живот часто выпирает из-за асцита;
- у мужчин набухают молочные железы, выпадают волосы на лобке, под мышками, атрофируются половые органы;
- кожа, слизистые, белки глаз окрашиваются в желтый цвет – печень больше не способна перерабатывать билирубин;
- появляются отеки ног, носа, век, языка при циррозе;
- идет кровь из носа;
- суставы опухают и болят, кончики пальцев утолщаются, кожа вокруг ногтей краснеет;
- красноватыми становятся ладони, ступни, капилляры на лице;
- возникают расчесы на коже из-за зуда;
- верхнюю половину туловища покрывают сосудистые звездочки, они становятся все отчетливее.
Как может проявляться цирроз печени, зависит и от индивидуальных особенностей. Возможна портальная гипертония, водянка живота, увеличение селезенки. Обычно температура тела повышена, а снижается она только при нормализации печеночных функций. Типичные проявления – это также бессонница, апатия, нарушения сознания, ухудшение памяти.
Диагностика
При проблемах с печенью нужно пройти обследование у гастроэнтеролога или гепатолога. Лабораторная диагностика цирроза включает:
- Общий анализ крови. Низкий гемоглобин, уменьшение количеств тромбоцитов и лейкоцитов указывают на анемию.
- Биохимические исследования. Позволяют установить нарушения функций печени.
- Коагулограмму. Выявляет нарушения свертываемости крови.
- Анализ кала на скрытую кровь. Показывает кровотечения в ЖКТ.
- Исследование уровней креатинина и электролитов. Выявляют недостаточность почек.
- Анализ на альфа-фетопротеин крови. Проводится при подозрении на осложнение – печеночный рак.
- Серологический анализ. Выявляются маркеры гепатитов, что позволяет установить причину цирроза.
Также используются инструментальные методики:
- УЗИ брюшной полости. Выявляются размеры, структура органов, наличие лишней жидкости в животе, повышенное давление.
- МРТ/КТ. Уточняются результаты УЗИ, так можно выявить водянку при малом количестве жидкости.
- Биопсия. Наиболее достоверный метод диагностики цирроза, установления его причин, подбора лечения и вынесения прогнозов. Процедура проводится до 20 мин. под местным обезболиванием, хотя возможна тупая боль.
- Ангиография. Исследуются печеночные сосуды для установления повышенного давления.
- Радионуклидное сканирование. По накоплению и расположению изотопов выявляются разные патологии, включая новообразования.
- Эндоскопия. Рекомендуется рядом врачей при ранних проявлениях цирроза. Позволяет диагностировать варикоз вен пищевода и предотвратить кровотечения.
Лечение цирроза печени
Лечение цирроза направлено на устранение причины болезни, составление диеты, подбор витаминов и предотвращение осложнений:
- при алкогольном циррозе нужно прервать поступление этанола в организм;
- при билиарном – устранить сужение желчевыводящих путей;
- при циррозе вследствие жирового гепатита показана низколипидная диета;
- при вирусном гепатите – принимать противовирусные препараты (рибонуклеазу, интерфероны);
- при аутоиммунном гепатите показаны средства для подавления иммунитета.
Принципы лечения печеночного цирроза неосложненного типа:
- Соблюдение сбалансированной высококалорийной диеты с большим количеством белков, исключением раздражающей органы ЖКТ пищи (острой, кислой, слишком соленой, пряной).
- Полный запрет на алкоголь.
- Лечение болезни, спровоцировавшей цирроз (противовирусными препаратами, гормонами, иммуносупрессорами).
- Прием средств для замедления фиброза (колхицина, интерферонов).
- При гиповитаминозе – витаминотерапия (А, В1, В6, В12, D, К).
- Прием гепатопротекторов (липоевой, урсодезоксихолевой кислоты, адеметионина).
При удалении зуба, парацентезе или другом вмешательстве в профилактических целях назначаются антибиотики. Это позволяет не допустить инфицирование.
Эффективно физиолечение. Оно улучшает метаболизм и поддерживает печеночные функции. Назначаются следующие процедуры:
- плазмаферез;
- диатермия;
- индуктотермия;
- воздействие ультразвуком на область печени;
- ионофорез с раствором йода, новокаина либо магния сульфата.
Трансплантация печени – радикальный метод лечения. К этой операции прибегают, если орган перестает работать либо все другие способы лечения не дают результатов.
Показания для пересадки:
- внутреннее кровотечение, не останавливаемое медикаментами;
- скопление слишком большого количества жидкости в животе, невозможность стабилизировать состояние пациента консервативными методами;
- снижение уровня альбумина до 30 гр. и ниже.
Такие состояния создают реальную угрозу для жизни. Помочь могут только кардинальные меры, то есть трансплантация.
Лекарства подбираются осторожно – важно исключить повышенную нагрузку на печень. Однако обычно назначаются:
- препараты лактулозы – Дюфалак, Прелаксан, Нормазе, связывающие токсичные для мозга аминокислоты, вызывающие энцефалопатию;
- гепатопротекторы – Гептрал, Урсохол, Орнитокс, улучшающие функции печеночных клеток;
- бета-блокаторы – Атенолол, Пропранолол
- диуретики наподобие Верошпирона в малых дозах, удаляющие лишнюю жидкость из тканей;
- антибиотики – Ампициллин, Канамицин, очищающие кишечник (назначаются иногда для профилактики спонтанного бактериального перитонита);
- гипотензивные препараты – Молсидомин, Пропранолол, Атенолол, снижающие давление в воротной вене.
При циррозе печени лечение возможно и народными средствами, как дополнение к основной терапии. Несколько рецептов:
- 5 измельченных листьев и корней хрена заварить в 1 л кипятка, дать неделю настояться. Пить по 1 ст. л 3 раза в день до еды.
- Перемешать 10 г крапивных листьев, по 20 г пырея и шиповника. 1 ст. л сбора залить стаканом кипятка, поварить 10 мин. Охладить, пить по 1 ст. л 2 раза в день.
- 2 листа колючего татарника и 1 ст. л. эвкалиптовых листьев залить 1 л кипятка. Настоять 1 ч., пить мелкими глоточками весь день.
Полезны овощные соки по рецептам Нормана Уокера:
- морковь, огурец, свекла в пропорции 10:3:3;
- морковь-шпинат (10:6);
- морковь-черная редька (5:1).
Соки нужно пить каждый день по 1 л.
Больным требуется поддерживающее лечение на протяжении всей жизни. Важно не только ходить на прием к врачу, принимать назначенные препараты, но и скорректировать образ жизни.
Рекомендации, как нужно лечить цирроз дома:
- Соблюдать строгую диету.
- Отказаться от спиртного.
- Употреблять не больше 1-1,5 л жидкости в день, включая супы.
- Следить, чтобы объем выделяемой мочи был чуть меньше количества потребленной жидкости.
- Каждый день измерять вес и объем живота. Если показатели увеличиваются, жидкость задерживается, требуется консультация врача.
- Больше отдыхать.
- Не поднимать тяжести – возможны кровотечения в ЖКТ.
Соблюдение диеты – важнейшее условие лечения. Назначается стол №5 по Певзнеру, призванный разгрузить печень, нормализовать метаболизм, стимулировать восстановление клеток органа, предотвратить водянку живота и другие осложнения.
- Отказ от вредной и тяжелой пищи, раздражающей ЖКТ.
- Большое количество белков и углеводов в рационе, уменьшение потребления жиров.
- Соли можно максимум 1-2 ч. л в день.
- Калорийность – 2500-3000 Ккал/сутки.
- Суточная норма жидкости – до 1,5 л.
- Дробное питание.
- Грубую пищу необходимо перетирать, есть только теплой.
- супы – овощные, крупяные, молочные;
- нежирное мясо, рыбу;
- паровой омлет;
- несдобную выпечку, подсушенный пшеничный хлеб;
- нежирные молокопродукты;
- мед, варенье, желе, зефир, сахар;
- компот, сок, кисель, слабый чай;
- натуральное сливочное масло.
- свежая сдоба, выпечка, кондитерские изделия;
- жирные мясо, рыба, бульоны;
- острые закуски, соусы;
- маринады;
- консервы;
- жирные молокопродукты;
- из овощей – бобы, грибы, шпинат, щавель, капуста, репа, редис, чеснок, зеленый лук;
- кислые фрукты, ягоды;
- алкоголь;
- кофе, крепкий чай, какао, газировка.
Последствия
Сам по себе цирроз не становится причиной смерти. Однако в стадии декомпенсации он вызывает серьезные осложнения, которые провоцируют летальный исход.
Итак, чем опасен человеку цирроз:
- Асцитом. Это водянка, накопление жидкости в брюшной полости. Показана диета с ограничением белков до 0,5 г/кг веса. Брюшной полости асцит может потребовать проведение парацентеза – удаления избыточной жидкости через прокол живота.
- Бактериальным перитонитом – воспалением брюшной полости из-за скопления там лишней жидкости (асцита).
- Печеночной энцефалопатией. Она связана с тем, что в крови скапливается аммиак, продукт белкового обмена.
- Гепаторенальным синдромом – острой недостаточностью печени при циррозе.
- Острым варикозным кровотечением. Развивается на почве варикоза вен желудка с пищеводом.
- Гепатоцеллюлярной карциномой – печеночным раком. Единственный вариант лечения – трансплантация органа.
Прогноз
Сколько живут с циррозом печени, зависит от лечения. При стадии декомпенсации с осложнениями 3 летняя выживаемость составляет 11-40%. Однако при строгом соблюдении диеты и регулярном приеме медикаментов можно продлить жизнь.
На стадии компенсации 50% больных имеют шансы прожить не менее 7 лет. Дальнейший прогноз зависит от возраста и других факторов.
Профилактика
Чтобы предотвратить цирроз печени, необходимо придерживаться рекомендаций:
- Не пить спиртное.
- Вовремя лечить болезни органов ЖКТ, особенно инфекционные, в том числе гепатиты.
- Есть меньше жирного, жареного, копченого, острого, полуфабрикатов и другой вредной еды.
- Больше употреблять фруктов и овощей, насыщенных витаминами.
- Не пить таблетки без консультации врача – есть риск развития побочных явлений.
- Соблюдать личную гигиену.
- Ставить прививки от гепатита (входящим в группу риска – медикам, родственникам больных, туристам, людям с ослабленным иммунитетом).
Цирроз – неизлечимое заболевание. Здоровая ткань печени замещается фиброзной, орган постепенно утрачивает свои функции. Вылечить болезнь нельзя, но можно продлить жизнь с помощью диеты, медикаментов, а в тяжелых случаях проводится трансплантация.

Криптогенный цирроз печени: причины, симптомы, лечение и прогноз

Цирроз печени у женщин: причины, первые признаки, симптомы и лечение

Чем отличается фиброз от цирроза печени?

Жидкость в животе при циррозе печени: причины, лечение и прогноз

Асцит у детей: фото, симптомы, причины и лечение водянки брюшной полости
Читайте также:


