Деформации большого пальца при поперечном плоскостопии-лечение
Поперечное плоскостопие – изменение конфигурации скелета стопы. Деформация возникает при ослаблении мышечного и связочного аппаратов.
Формы и виды заболевания
Продольное плоскостопие обуславливается опущением арок, опирающихся на пяточный бугор. Патологические изменения затрагивают стопу. Она уплощается и увеличивается по длине. Эта форма часто сочетается с поперечным плоскостопием разной степени. При поперечном плоскостопии архитектоника стопы нарушается ближе к фалангам пальцев. Отклонения выражаются в уменьшении длины стопы, расширении ее переднего отдела.

Провокаторами заболевания служат внешние факторы, либо наличие перенесенных патологий.
Плоскостопие подразделяют на несколько видов:
-
травматическое – формируется вследствие полного или частичного нарушения целостности пяточной кости, предплюсневых костей и лодыжек; паралитическое – паралич большеберцового нерва, затрагивает голень и подошвенные мышцы; полиомиелит в анамнезе; рахитическое – слабость костно-мышечной системы, несопоставимая с нагрузкой тела; статическое – самый распространённый вид; предпосылки – увеличение массы тела, малоподвижный образ жизни, возрастные изменения, чрезмерная нагрузка на опорно-двигательный аппарат, ношение неудобной обуви.
Причины и признаки появления поперечного плоскостопия
У правильно сформированной стопы фаланги пальцев ног прикреплены к головкам плюсневых костей параллельно друг другу. Оставаться в таком положении им помогают связки и мышцы, при ослаблении которых происходит деформация поперечного свода стопы. Кости занимают веерообразное направление, вслед за ними отклоняются сухожилия. Изменение конфигурации сопровождается искривлением большого пальца наружу и смещением головки плюсневой кости.
Яркие проявления поперечной формы плоскостопия:
-
видоизменение очертаний стопы; быстрая утомляемость нижних конечностей; боли в переднем отделе стопы; огрубение кожи под плюсневыми головками; образование мозолей и бурситов на межфаланговых суставах; костно-хрящевые разрастания; жжение, непроизвольное сокращение мышц голени; стянутость сухожилий на разгибе пальцев.

Женщинам в период вынашивания плода нужно внимательно относиться к болям в ногах. Они могут быть предвестниками развития плоскостопия в силу прибавления в весе и смещения центра тяжести.
Методы диагностики
Основной метод диагностирования патологии – рентгенография стоп. Процедуру проводят в вертикальном положении. Для детализации клинической картины снимки делают под разными ракурсами. Исследование назначает ортопед после визуального осмотра стопы с учетом особенностей в походке, износе обуви, мышечных реакциях.
Он же проводит компьютерную диагностику, позволяющую определить тип свода стопы и нагрузку на нее. Компьютер точно показывает те точки, которые перегружены за счет давления массы тела.
Самый старый, но до сих пор актуальный метод – исследование стопы с помощью стопомера, либо обычной линейки, циркуля, транспортира. После измерение стопы инструментами и изучения следа босой ноги на бумаге, выводится подометрический индекс. Цифры от 29 до 31 говорят о норме. При увеличении ширины стопы по отношению к длине от 42 и выше врач диагностирует поперечное плоскостопие.
Патологические изменения могут затронуть ближайшие кровеносные сосуды и нервные волокна. Поэтому дополнительно назначаются консультации хирурга-флеболога и невропатолога.
Комплекс лечебных мероприятий
Предпочтение в лечении патологии отдается консервативному методу.
Первоочередная задача:
-
устранение болевой симптоматики; укрепление мышечно-связочного аппарата – гимнастические упражнения; обеспечение клеточного питания тканей – массаж с кремами, обогащенными полезными веществами; ножные ванны с травяными настоями; ношение ортопедической обуви; использование специальных стелек и межпальцевых валиков; физиотерапия – УВЧ; парафин; электрофорез с тримекаином, новокаином; фонофорез с гидрокортизоном.
В наиболее тяжелых случаях с резко выраженным течением показано хирургическое вмешательство. Во время операции удаляют хрящевой нарост, выравнивают кости, перемещают и подтягивают сухожилия. Чтобы предотвратить искривление, кости фиксируются с внутренней стороны стопы специальным приспособлением. Новые разработки в этой области минимизируют дискомфорт операбельного больного и уменьшают срок реабилитации.

Как предотвратить развитие плоскостопия
Не стоит дожидаться критических результатов. Лучше предотвратить заболевание, чем потом бороться с последствиями. Хождение – отличная профилактика плоскостопия. Приоритет отдается ходьбе босиком по неровной бугристой поверхности: песку, гальке, массажному коврику, тренажерам. Передвижение на мысках, пятках, перекатывание с одной стороны на другую – лечебная гимнастика для стоп. Можно совместить приятное с полезным – потанцевать. Движения принесут не только радость, но и большую пользу.
Здоровое питание, обогащенное фруктами и овощами – возможность предотвратить патологию. Увеличение массы тела вызывает избыточное давление на свод стопы.
Немаловажный аспект в предупреждении развития плоскостопия – использование ортопедических стелек -супинаторов. Они расслабляют мышцы, находящиеся в постоянном тонусе, перенося нагрузку на незадействованные раннее. Формируют правильную постановку ног при ходьбе. Предотвращают нарушение работы опорно-двигательного аппарата. Стельки можно купить готовые, либо сделать по индивидуальному заказу в ортопедическом салоне.

И главное – профилактическая обувь. Она разрабатывается с учетом изменения конфигурации стопы на начальном этапе плоскостопия и для профилактики этого заболевания. Помогает вылечить мозоли и наросты, улучшает циркуляцию крови, уменьшает утомляемость ног.
Выбирая сей предмет гардероба, следует руководствоваться следующими критериями:
-
наличие высокого задника, уплотненного кожаной вставкой для фиксации стопы; устойчивая широкая платформа и каблук; соответствующая полнота – носок широкий, но при этом облегает ногу; отсутствие внутренних швов, способных создавать дискомфорт во время ходьбы.
Ортопедические изделия для облегчения ходьбы
Ортопедическая обувь в обязательном порядке проходит клинические испытания. Перед поступлением в продажу продукция сертифицируется на соответствие заявленному качеству и уровню. Обувь предназначена для коррекции патологических изменений нижних конечностей, поэтому оснащена:
-
супинатором, который амортизирует вибрацию при ходьбе, обеспечивает плавность переката через стопу; стелькой в области продольного свода стопы; каблуком Томаса с удлиненной внутренней частью, что обеспечивает опороспособность и балансировку стопы при ходьбе, помогает не заваливать ее вовнутрь; хорошо гнущейся подошвой.
| Бренд | Ортопедическое изделие | Цены в рублях |
| ОРТЕК (Россия) | туфли | 5000 – 7000 |
| сапоги | 12000 – 16000 | |
| полусапожки женские | 4900 – 5100 | |
| JANITA (Финляндия) | сапоги | 13000 – 17000 |
| Woopy (Турция) | детские ботинки | 1000 – 1200 |
| Lucro (Италия) | ботинки мужские | 16800 |
| Adidas (Германия) | кроссовки | 7000 – 25000 |
| Nike (США) | кроссовки | 5000 – 16000 |
| Belwest (Беларусь) | домашнее тапочки | 650 – 750 |
Обувной ассортимент для облегчения ходьбы разнообразен (от сапог до домашних тапочек) и эстетичен (не отличается от обычных моделей). При необходимости в ортопедической обуви можно ходить весь день.
Противопоказание при поперечном плоскостопии
Во избежание осложнений при диагностированном поперечном плоскостопии не рекомендуется:
Основная задача лечения плоскостопия – это нормализация свода стопы. При I степени заболевания это можно сделать без хирургического вмешательства. Зачастую исправить ситуацию удается с помощью коррекции образа жизни и ношения ортопедической обуви. Однако плоскостопие II-III степени можно вылечить лишь с помощью операции.
В ортопедии выделяют продольный и поперечный своды стопы. Первые располагаются вдоль ступни и поддерживаются мышечно-связочным аппаратом. Основную роль в укреплении этих сводов играет длинная подошвенная связка. Именно ее пластику чаще всего выполняют в случае развития продольного плоскостопия.
Поперечный свод стопы образован головками I-V плюсневых костей. В норме они образуют своеобразную арку. Поперечный свод поддерживается связками, сухожилиями и головкой мышцы, приводящей большой палец стопы. При нарушении мышечно-связочного баланса у человека возникает поперечное плоскостопие. Как правило, оно осложняется вальгусной деформацией I пальца стопы.
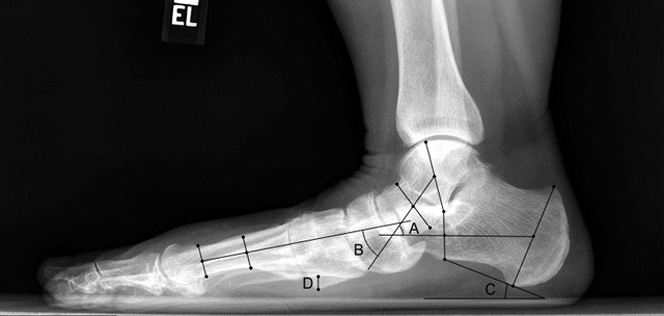
Рентген плоской стопы.
По статистике, Hallux Valgus разной степени выявляют у 100% пациентов с поперечным плоскостопием. Во время хирургического вмешательства врачам приходится одновременно устранять обе патологии.
Показания и цели хирургического лечения
Плоскостопие – это серьезное ортопедическое заболевание, ведущее к прогрессивному нарушению функций стопы. Оно вызывает сильные боли и трудности при ходьбе, доставляющие человеку немало страданий. Операция помогает устранить болезненные симптомы и вернуть ступням приятный внешний вид.
Основные принципы оперативного лечения плоскостопия:
- Дифференцированный подход, учет степени деформации и вариабельности анатомо-функционального строения стопы.
- Устранение всех компонентов плоскостопия и исключение их повторного появления в будущем.
- Прочное соединение костных структур с целью ранней активизации пациентов и восстановления подвижности пальцев.
- Обязательно сохранение всех точек опоры (пяточная кость, головки I и V плюсневой кости) при лечении разных видов плоскостопия.
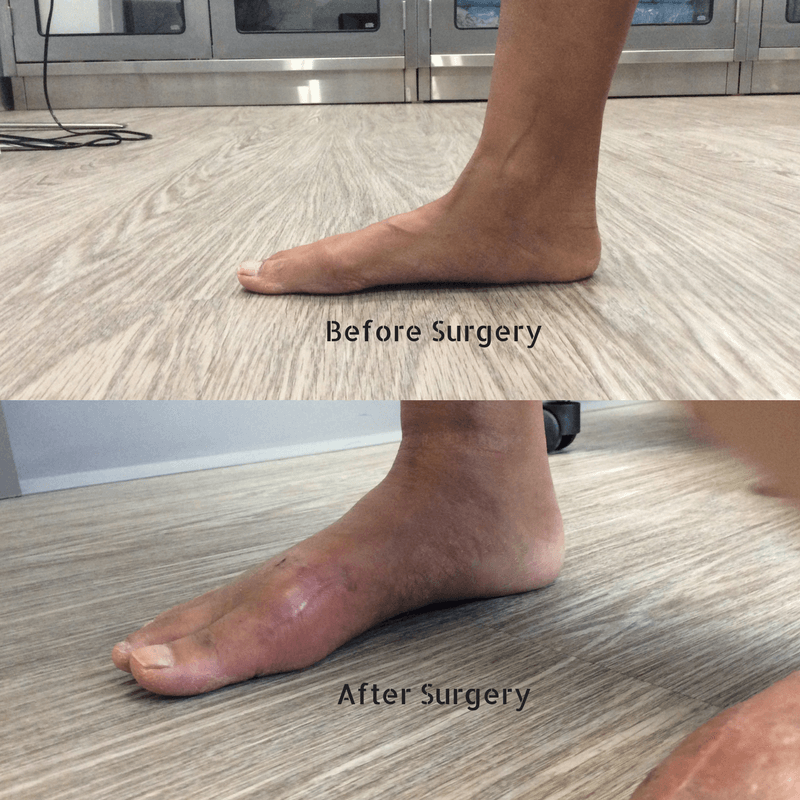
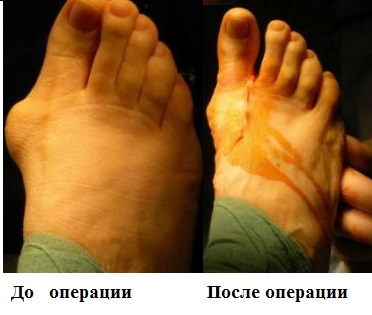
Фото до и после операции.
Отметим, что после операций на ступнях пациент не нуждается в ношении гипса и ходьбе с костылями. Уже на следующий день он может свободно вставать с постели, предварительно надев специальную обувь. В туфлях Барука больному необходимо ходить на протяжении нескольких недель после хирургического вмешательства.
Операция при плоскостопии позволяет быстро восстановить функции стопы. В большинстве случаев пациенты возвращаются к привычному образу жизни уже спустя 3 месяца.
Операция при продольном плоскостопии
Когда возникает необходимость коррекции продольного плоскостопия, врачи делают операции на внутренней и/или задней части стопы. При слабовыраженной деформации они выполняют пластику связок и сухожилий. В более тяжелых случаях им приходится делать операции на костях предплюсны.
Таблица 1. Особенности разных видов хирургических вмешательств.
Подтаранный артродез наиболее эффективен в возрасте 10-20 лет, когда стопы продолжают расти. Операция позволяет исправить плоскостопие I-II степени. При более тяжелых деформациях ее дополняют пластикой сухожилий и связок.
Факт! Лицам старше 30 лет артродез делать не рекомендуется из-за риска развития стойкого болевого синдрома.
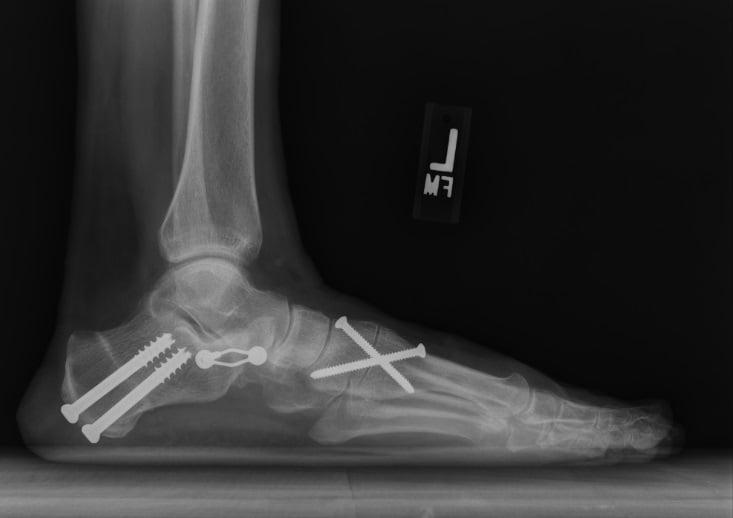
Медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом.
Не так давно ученые провели исследование и выяснили, какие методики наиболее эффективны в лечении продольного плоскостопия. Лучшим методом коррекции оказалась медиализирующая остеотомия пяточной кости в сочетании с таранно-ладъевидным артродезом. Она дает хороший клинический результат и редко приводит к осложнениям. В отличие от подтаранного артродеза, после такого лечения больному не требуется повторное хирургическое вмешательство.
Операции при поперечном плоскостопии
При данной патологии врачи выполняют хирургические вмешательства на переднем отделе стопы. Чаще всего они выполняют остеотомию (Chevron или Scarf) I плюсневой кости. При необходимости они дополняют ее пластикой мышц, связок, сухожилий. Подобная операция позволяет исправить не только поперечную, но и вальгусную деформацию стопы.
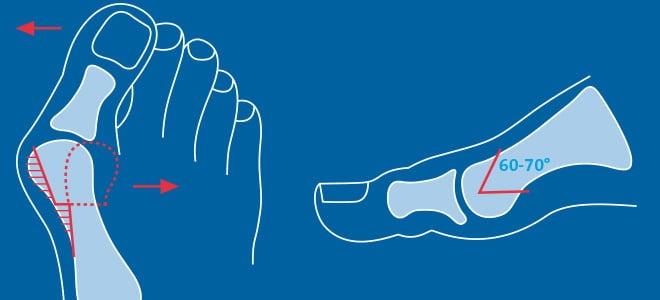
Довольно часто врачи обнаруживают у пациентов экзостозы (костные наросты) и молоткообразную деформацию II-V пальцев. Первые они удаляют методом Шеде, вторые исправляют с помощью резекции или остеотомии. Таким образом больным с поперечным плоскостопием одновременно могут выполнять сразу несколько хирургических вмешательств. Подобный подход позволяет качественно исправить имеющиеся дефекты.
Лечение комбинированного типа
Поперечно-продольное плоскостопие – это наиболее тяжелая форма заболевания. У человека деформируются сразу оба свода, а стопа становится абсолютно плоской. Лечить патологию довольно тяжело.
Цели операций при комбинированном плоскостопии:
- восстановление сводов стопы;
- надежная неподвижная фиксация костей;
- исправление деформаций I пальца;
- удаление экзостозов;
- коррекция молоткообразной деформации.
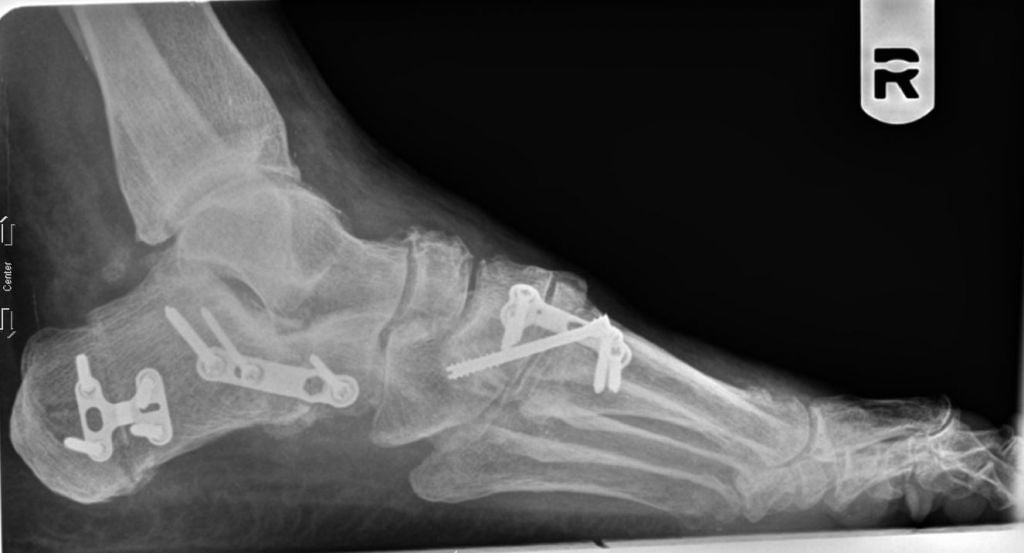
Операция продольно-поперечной деформации.
При поперечно-продольном плоскостопии человеку делают сразу несколько вмешательств. Например, больному одновременно выполняют операцию Шеде, остеотомию Scarf и артродезирование некоторых суставов плюсны. Как правило, врачи стараются сделать все за одно хирургическое вмешательство.
Восстановительный период после таких операций длится дольше, чем в остальных случаях. К счастью, пациентам не требуется гипс или костыли. В худшем случае им придется походить с фиксирующими спицами, которые снимут вместе со швами уже через 2 недели.
При тяжелом продольном плоскостопии человеку требуется пластика сухожилий задних большеберцовых мышц и краевая подкожная тенотомия ахиллова сухожилия. После такого хирургического вмешательства больному накладывают гипс, а ходить разрешают только с костылями.
Сколько стоит операция
В России цены на хирургическое лечение плоскостопия начинаются с 30 000 рублей. Отметим, что в сумму не включена стоимость предоперационного обследования, анестезии, расходных материалов и имплантов. Если же в ходе операции врачи делают сразу несколько манипуляций – лечение обойдется еще дороже. К примеру, минимальная стоимость SCARF-остеотомии в комбинации с подтаранным артродезом – 35 000 рублей.
Если посчитать, в сумме лечение за границей стоит ненамного дороже, чем в России. В Чехии за операцию и реабилитацию вы заплатите евро. В Германии – от 7 тысяч евро, в Израиле от 7 тысяч долларов (без реабилитации). Так что если вы хотите оперироваться в Европе – поезжайте в Чехию.

Поперечное плоскостопие – это вид уплощенной стопы, при котором она имеет полное соприкосновение с полом из-за ее опущенного поперечного свода. Длина стопы уменьшается по причине разошедшихся в форме веера плюсневых костей, а также смещенного наружу большого пальца ноги. Нормальное анатомическое строение стопы - с изгибами (сводами), что позволяет амортизировать любые нагрузки и не испытывать ортопедических проблем.
Заболевание свойственно людям, передвигающимся или стоящим на ногах в течение длительного времени. Первые испытывают большую нагрузку на нижние конечности, что не под силу выдержать связкам. Вторые, наоборот, не имеют нагрузки, оттого связки ослабевают. Такие примеры встречаются в более чем 80% случаев. Редко плоскостопие возникает вследствие перенесенной травмы – перелома костей стоп. Иногда на развитие патологии влияет рахит, характеризующийся ослабленным состоянием костной ткани.
Женщины чаще мужчин имеют поперечное плоскостопие, встречающееся в половине всех случаев обратившихся за медицинской помощью. Бывает, что поперечное плоскостопие регистрируется у подростков и маленьких детей. Плоскостопие поперечного вида имеет обыкновение проявляться к 37-40 годам. Симптоматическая картина, способы лечения доподлинно известны, поэтому ранняя диагностика заболевания способствует полному выздоровлению.
Разновидности плоскостопия
Согласно расположению продольного и поперечного сводов, различают три типа патологии:
- Плоскостопие поперечное. Для него характерен пониженный поперечный свод: укороченная эта часть стопы и ее увеличенный передний отдел.
- Плоскостопие продольное. В данном случае понижен продольный изгиб, длина стопы, наоборот, увеличена. Такой вид заболевания часто проявляется у молодых людей 15-26 лет.
- Плоскостопие комбинированное (продольно-поперечное). Этот вид патологии имеет серьезные последствия по причине ускоренного износа опорно-двигательного аппарата, провоцирует процесс деформации осанки, развитие патологий позвоночного столба:
- остеохондроза;
- радикулита;
- межпозвоночной грыжи.

Суставы также испытывают дегенеративные изменения, воспаления: артроз, остеоартрит, коксартроз.
Возможные осложнения
Негативные последствия плоскостопия имеют связь с:
- нарушенной координацией движения;
- хромотой, возникшей в результате неспособности венозных сосудов в мышцах икр нижних конечностей полноценно функционировать;
- развитием варикозного заболевания;
- формированием так называемой пяточной шпоры;
- дисфункцией сердца и его системы.
Причины развития заболевания
Среди причин, провоцирующих развитие плоскостопия, называются следующие:
Внешние признаки развивающегося плоскостопия
- боли и усталости ног (к вечеру ощущения усиливаются);
- отеках нижних конечностей;
- ощущении тесной обуви;
- более сильном износе внутренней стороны подошв любой обуви;
- боли в поясничной области;
- меняющихся осанке, походке;
- развитии косолапости;
- появлении пяточных шпор;
- сильной боли в суставах колен (в случае запущенной формы недуга);
- искривленном позвоночнике;
- невозможности держать равновесие, приседать;
- увеличении длины и ширины стопы на последней стадии патологии;
- багрово-синем цвете стопы (из-за затрудненного кровообращения).
| Косолапость при поперечном плоскостопии |
 |
Основные симптомы патологии касаются:
- процесса сглаживания поперечного изгиба стопы, ведущего к деформированию пальцев ног;
- кожных огрубелостей, появляющихся на ступнях;
- молоткообразных пальцев стопы;
- болей, возникающих в верхней части стопы.
| Характерные натоптыши при развивающемся плоскостопии |
 |
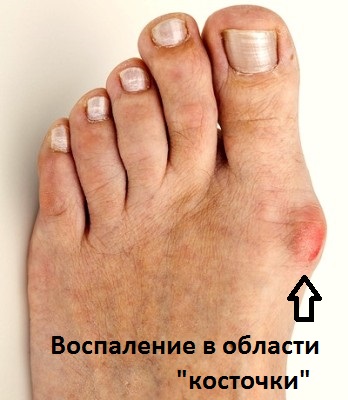
Плоскостопие поперечное имеет также один из главных симптомов – деформацию большого пальца стопы, называемую вальгусной. Медицина определяет этот вид патологии бурситом. Его вызывает постоянное механическое раздражение.
| Вальгусная деформация |
 |
Степени заболевания
Патология различается по врожденному и приобретенному типам, а также по следующим степеням:
- Слабовыраженной. При ней большой палец отклоняется максимально на 19 градусов. У пациента наблюдается незначительный отек, сам он ощущает слабость в ногах.
- Умеренно-выраженной. Угол отклонения пальца может равняться 40 градусам. Больной с трудом передвигается, а боли в ногах становятся интенсивнее.
- Сильно выраженной. Палец отклоняется более чем на 35 градусов. Стопы деформированы, пациентом ощущаются боли в поясничной области, нижних конечностях. Передвижение осуществляется с большим трудом.

Дети и взрослые не имеют различий в симптоматике заболевания, но постановка диагноза – точного и окончательного – дело специалиста. Коррекционная терапия, ее методы зависят от причин, процесса развития плоскостопия. Их определит только врач, поэтому ставить самому себе диагнозы, осуществлять лечебные мероприятия чревато отягощением течения болезни.
Диагностика
Первым этапом диагностики является осмотр больного. Врач-ортопед обращает внимание на сглаженную выемку в области подошвы, измененное расположение пальцев, отечность. Собирая анамнез, расспрашивает пациента об ощущениях боли в ногах, наследственных факторах, заболеваний сердца, ревматических патологиях. Далее специалист назначает ряд диагностических мероприятий, заключающихся в:
- геометрическом и топографическом изучении подошвы (подометрии, плантографии);
- рентгенографическом снимке, помогающем определить степень тяжести заболевания, деформирования (вальгусного);
- проведении КТ, МРТ с целью оценки пораженной мягкой ткани.
Пациент направляется на дополнительное обследование к хирургу-флебологу, невропатологу, так как поперечное плоскостопие в своем развитии оказывает патологическое влияние на волокна нервной системы и сосуды, находящиеся в непосредственной близости.
Методики лечения поперечного плоскостопия
Она проводится на начальной стадии патологического процесса, использует специальные приспособления медицинского назначения. Например, коррекция с помощью валиков проводится для воспаленного плюснефалангового сустава. Приспособления кладутся между большим и вторым пальцами, закрепляются сбоку. Таким образом первому пальцу помогают вернуться в его анатомическое положение.
Применение специальных стелек для восстановления физиологического изгиба стопы снижает нагрузку на голеностопный сустав, позвоночный столб, остановить прогрессирование заболевания.
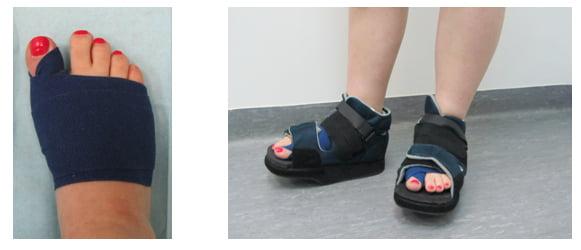
В постоперационный период, в совокупности с тяжелой формой протекания заболевания, с целью поддержания стопы назначается ношение ортопедической обуви.
| Приспособления для терапевтической коррекции |
 |
Эти методы выступают в качестве вспомогательных к основному лечению. Используются при первых двух степенях поперечного плоскостопия, реабилитационных мероприятий в период после проведенной операции.
Физиотерапию назначают при воспалительном процессе, используя процедуры:
- грязевых ванн;
- электрофореза;
- УВЧ.
Лечебная физкультура помогает укреплять мышцы, связочный аппарат для поддержки стоп в естественном состоянии, предотвратить прогрессирование патологии.
Анатомия стопы эффективно восстанавливается при помощи оперативного вмешательства. Операция осуществляется с целью перераспределения сухожилий и мышечных тяг, отвечающих за положения I и II пальцев стопы. В некоторых случаях, перед смещением их в нужное место, костный фрагмент частично удаляется.
| Хирургия при бурсите |
 |
Народная медицина
Средства нетрадиционной медицины не могут полностью избавить от плоскостопия, но способны успокаивать боль, облегчать состояние больного, приостановить прогрессирование патологии.
Используются компрессы с утеплением из толстой ткани, прикладываемые к ногам. Например, один из них использует листочки полыни.
С целью устранения болевых ощущений используют раствор, содержащий аспирин (в количестве двух таблеток), сок лимона, йод (3%-ный). Применяется в виде компрессионной повязки.
Хорошо помогают солевые ванночки (лучше - с морской солью). Готовится теплая вода, ноги следует держать в ней 30 минут, затем тщательно их вытереть и смазать кремом.
Контрастные ванночки, применяемые с настоями трав – шалфеем, мятой, дубовой корой – показали свою результативность и эффективность.
Действенную помощь оказывают упражнения, специально разработанные для страдающих плоскостопием. Они способны укрепить мышцы стопы и предупредить прогресс плоскостопия:
Профилактика
Поперечное плоскостопие – неприятное и опасное заболевание – возможно предупредить. Профилактикой надо заниматься с детства, правильно подбирая обувь для детей. Во взрослой жизни этому правилу надо также уделять пристальное внимание. Высокие каблуки, так любимые женщинами, не рекомендованы для постоянного ношения. Впрочем, как и обувь совсем без каблуков. Самая приемлемая их высота 3-3,5 см.
К профилактическим мерам также относятся:
- Коррекция лишнего веса.
- Избегание чрезмерной нагрузки на нижние конечности.
- Ходьба босыми ногами по специальному коврику для массажа стоп, траве, земле, речному песку, круглым камням и пр.
Приведенные примеры упражнений не должны стать основополагающими в лечении плоскостопия. Комплексный подход к терапевтическим мерам, консультация специалиста, следование правилам реабилитации помогут избавиться от плоскостопия и решить все проблемы, связанные с этим заболеванием.
Поперечное плоскостопие не является приговором. Оперативный способ избавляет от патологии навсегда, консервативный – приостанавливает развитие заболевания. Соблюдение рекомендаций врача позволяет вести обычный образ жизни, не испытывая дискомфорта.
Поперечное плоскостопие, метатарзалгия
Поперечное плоскостопие и вальгусная деформация первого пальца стопы (hallux valgus), как правило, связанные друг с другом заболевания. Понятие поперечное плоскостопие применяется тогда, когда свод образованный головками плюсневых костей уплощается, в результате чего стопа перестает выполнять свою рессорную функцию. При поперечном плоскостопии наблюдается расширение и распластанность переднего отдела стопы, различные деформации пальцев, образование болезненных натоптышей, а также специфический болевой синдром, называемый метатарзалгией.
Вальгусная деформация первого пальца является наиболее распространенной деформацией стоп.
Более 65 процентов женщин знакомы с этой деформацией стоп не понаслышке.
В этой статье мы расскажем Вам, что такое поперечное плоскостопие и вальгусная деформация первого пальца, при каких условиях они развиваются, а также какие еще заболевания могут стать причиной болевого синдрома в переднем отделе стопы (метатарзалгии) и какие варианты лечения доступны на данный момент.
Передний отдел стопы образуют плюсневые кости и фаланги пальцев. Большой палец или первый палец стопы состоит из двух фаланг. Сустав между 1-ой плюсневой костью и первым пальцем называется плюсне-фаланговым.
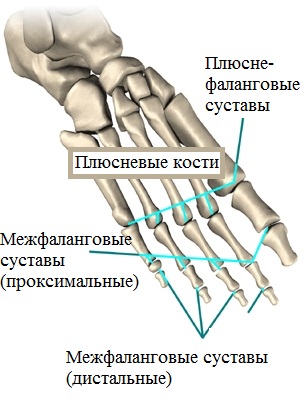
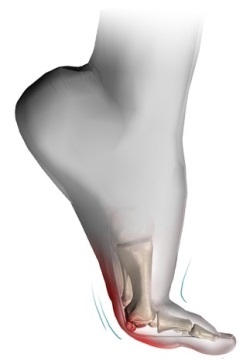
Это очень важный сустав, без которого нормальная ходьба невозможна. Большой палец и первый плюсне-фаланговый сустав играет большую роль во время отталкивания стопы от земли при ходьбе. Сила, с которой большой палец отталкивает стопу от поверхности в три раза больше, чем сила остальных четырех пальцев вместе взятых.
Поперечный свод стопы образуют головки плюсневых костей. Вершиной свода является головка третье плюсневой кости, а опора при ходьбе осуществляется на головки первой и пятой плюсневых костей.
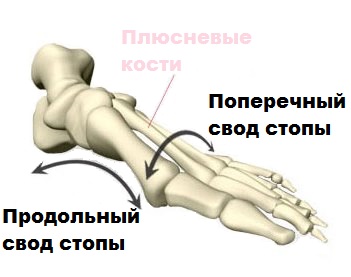
При поперечном плоскостопии головки 2,3,4 плюсневых костей опускаются книзу и соприкасаются с поверхностью при каждом шаге.
Головки 2,3,4 плюсневых костей при плоскостопии несут не свойственную им повышенную нагрузку. В области опустившихся головок плюсневых костей можно отметить образование болезненных мозолей и натоптышей. Хроническая компрессия нервов, при плоскостопии, в особенности между третьей и четвертой плюсневой костью приводит к образованию невромы пальцевого нерва или, как ее часто называют в медицине, невромы Мортона.
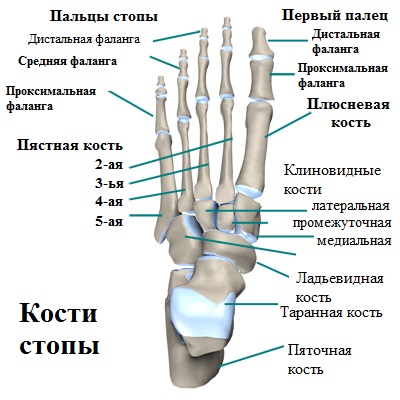
В отличие от большого пальца, другие пальцы стоп состоят из трех фаланг. Фаланги между собой образуют межфаланговые суставы. Межфаланговые суставы окружены капсулой, а кости соединены и удерживаются вместе прочными связками.
В области первого плюсне-фалангового сустава, под головкой плюсневой кости расположены две маленькие сесамовидные косточки. Несмотря на то, что эти косточки небольшие по размеру, они играют большую роль в осуществлении сгибательных движений большим пальцем.
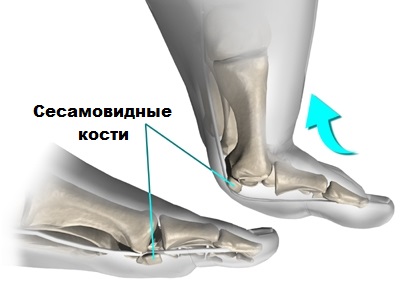
Также сесамовидные косточки частично поглощают нагрузку на первую плюсневую кость при ходьбе. Если по каким-либо причинам сесамовидные кости травмируются или разрушаются, они могут быть источником сильной боли при передвижениях и даже потери трудоспособности.
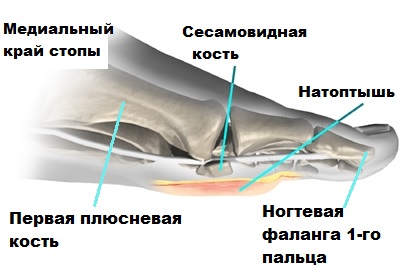
При некоторых деформациях стоп, нагрузка на сесамовидные косточки возрастает, что также в конечном итоге приводит к болям и дискомфорту в области первого пальца.
Основой вальгусной деформации является наружное отклонение первого пальца, и выстояние внутрь головки первой плюсневой кости. Отклоненный наружу палец может оказывать давление на остальные пальцы, приводя к развитию и их молоткообразной деформации.
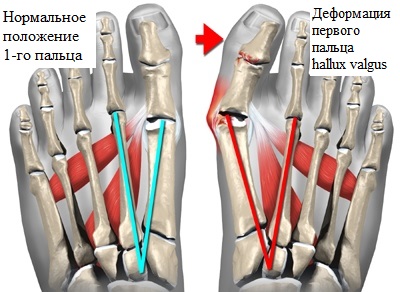
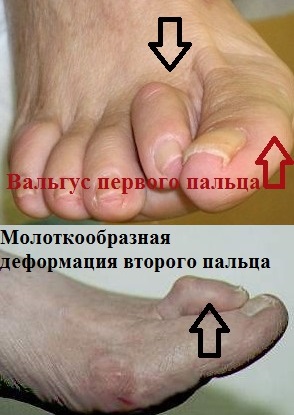
Вальгусной деформации первого пальца часто сопутствует поперечное плоскостопие. Распластанность переднего отдела стопы и уплощение свода при поперечном плоскостопии проявляется опусканием головок 2-4 пальцев. Давление на мягкие ткани подошвы стопы опустившимися головками плюсневых костей является причиной развития боли и натоптышей на коже. Просторная обувь уменьшает вероятность появление вальгусной деформации первого пальца стопы и поперечного плоскостопия.
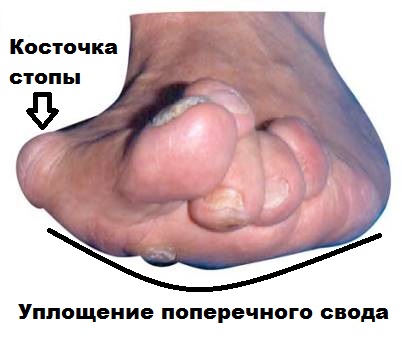
Наиболее частыми жалобами пациентов является боль в области переднего отдела стопы. Боль в переднем отделе стопы называется метатарзалгия. Причиной метатрзалгии может быть не только вальгусная деформация большого пальца, но также и поперечное плоскостопие, молоткообразная деформация пальцев и.т.д.
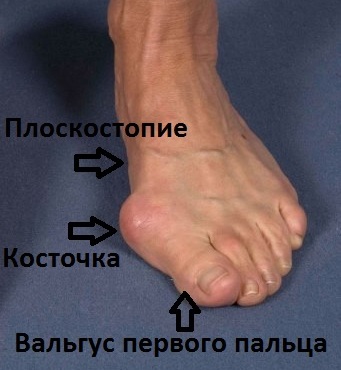
Проблемы косметического характера и затруднения с подбором и ношением обуви также имеют большое значение для пациентов. Нередко пациентов беспокоит искривление не только первого, но и других пальцев стопы. У пациенток молодого возраста болевой синдром чаще всего не выражен, однако их беспокоит форма деформированной стопы. Также молодые пациентки опасаются возможного дальнейшего искривления пальцев, особенно если вальгусная деформация первого пальца (hallux valgus) передается в их семье по наследству по женской линии.
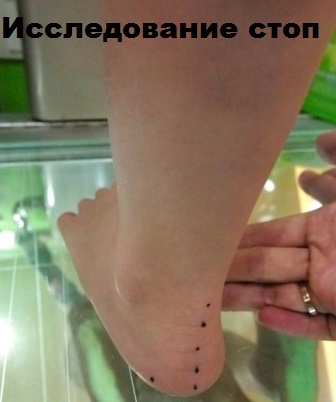
Плантограмма дает представление врачу о состоянии сводов стопы пациента. Плантограмма это отпечаток стопы, полученный в специальном аппарате. Процедура безболезненна и не доставляет дискомфорта пациенту.
При нормальной высоте поперечного свода, наиболее нагружаемыми участками переднего отдела стопы на плантограмме будут головки первой и пятой плюсневой кости. Распластанность стопы при поперечном плоскостопии будет иметь отражение на плантограмме, в виде смещения нагрузки на головки второй, третьей и четвертой плюсневой кости.
Кроме клинического осмотра врач выясняет анамнез заболевания, а также наличие и отсутствие сопутствующих болезней. Например, при ревматоидном артрите, ожирении и еще некоторых заболеваниях вальгусная деформация первого пальца наиболее распространена. Повышенные нагрузки на нижние конечности, например, при тяжелом физическом труде, избыточном весе, беременности могут также стать причиной болевого синдрома в стопе и стать факторами, предрасполагающими к развитию поперечного плоскостопия и вальгусной деформации первого пальца.
Рентгенография крайне важна для диагностики заболеваний стопы.
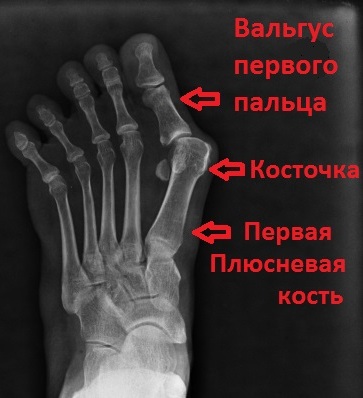
Рентгенограммы под нагрузкой позволяют оценить расположение костей стопы друг относительно друга, а также измерить углы между плюсневыми костями и пальцами. В зависимости от рентгенологической картины, результатов измерений углов между костями стопы, а также на основании данных клинического осмотра пациента, хирург определяется с методом лечения.
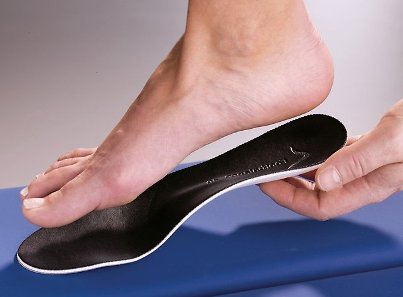
Доказано, что использование индивидуальных ортопедических стелек способствует коррекции некоторых не фиксированных эластичных деформаций стопы. Ортопедические стельки могут быть также эффективны в профилактике заболеваний и деформаций стоп. При вальгусной и молоткообразной деформации пальцев, а также при поперечном плоскостопии, от постоянного давления и трения выступающих участков стопы о поверхность обуви, образуются болезненные натоптыши и мозоли. Использование специальных силиконовых пластинок и прокладок между кожей и обувью, а также адекватный уход за кожными покровами поможет избежать образования омозолелостей кожи стопы.
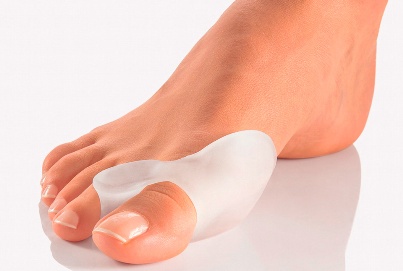
В том случае, если поперечное плоскостопие еще на начальных стадиях, а деформация первого пальца не очень выражена, описанные выше несложные мероприятия помогут замедлить прогрессирование болезни и улучшить качество жизни, не прибегая к операции.
Показанием к оперативному лечению при вальгусной деформации первого пальца (hallux valgus) и поперечном плоскостопии может быть безуспешность консервативного лечения, затруднения с подбором и ношением обуви и плохо купирующийся болевой синдром.
Выбор вида оперативного вмешательства зависит от выраженности деформации, возраста пациента и уровня его повседневной активности. Основная задача хирурга-ортопеда — это восстановление нормальной опороспособности стопы после операции, а также избавление пациента от боли и постоянного дискомфорта при ходьбе.
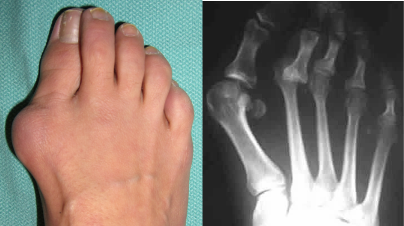
В тех случаях, когда пациент активен по жизни, еще не окончил трудовую деятельность, возможно, занимается спортом, предпочтительным является выполнение реконструктивных операций на стопах с целью исправления деформаций и восстановления нормальной безболезненной опоры на ногу.
Известно огромное количество различных операций на костях и мягких тканях. Большинство из них на данный момент имеют лишь историческое значение.
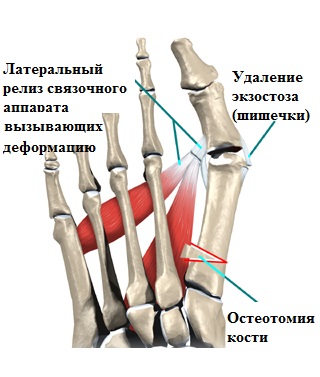
Сутью любой операции по исправлению деформированных костей является создание с помощью специальных инструментов искусственного перелома в области деформации, исправление формы кости с последующей фиксацией кости в правильном положении специальными металлоконструкциями (спицы, винты, пластины скобы).
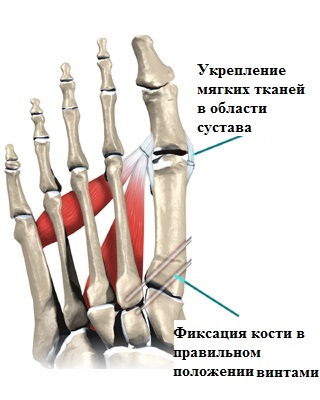
Вышеописанные операции на костях в медицине называются остеотомиями, что в переводе дословно означает пересечение кости.
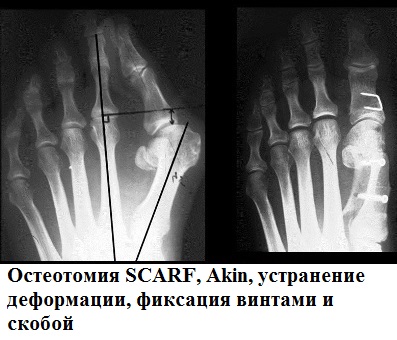
К наиболее часто применяемым операциям при вальгусной деформации первого пальца (hallux valgus) можно отнести остеотомии SCARF, Chevron, Akin.
При остеотомии SCARF производится Z-образный пропил первой плюсневой кости.
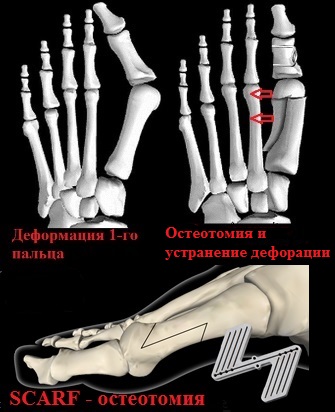
Половинки первой плюсневой кости сдвигаются друг относительно друга по линии опила до устранения деформации и скрепляются в новом положении специальными винтами Герберта.
Особенностью винта Герберта является его относительно небольшие размеры при высокой прочности, а также особая форма и шаг резьбы.

Благодаря подобной конструкции достигается высокая степень фиксации и компрессии в зоне остеотомии при вкручивании винта. Винт закручивается внутрь кости, не выступает за ее пределы, поэтому его можно не удалять в будущем, так как он абсолютно не мешает пациенту. Применение винтов Герберта в хирургии стопы избавило пациентов от необходимости длительной гипсовой иммобилизации стоп после операции, а также позволило уже на следующий день после хирургического вмешательства начать самостоятельно ходить.
Остеотомии плюсневой кости типа SCARF и Chevron часто сочетают с операциями на основные фаланги первого пальца, что позволяет улучшить результаты операции, как косметические, так и функциональные. К наиболее часто используемым в практике остеотомиям основной фаланги можно отнести операцию Akin.
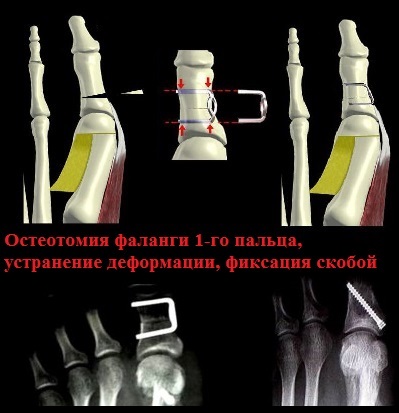
Остеотомия Akin позволяет хирургу, изменяя плоскость и направление пропила, добиться необходимой наиболее полной коррекции деформации стопы. К преимуществам этой операции можно отнести и то, что ее можно выполнять через проколы кожи, то есть малоинвазивно. Это позволяет сократить сроки лечения и реабилитации. Фиксация костей осуществляется винтами Герберта или скобами.
Еще одной операцией при вальгусной деформации стоп, дающие наилучшие отдаленные результаты, является шевронная остеотомия.
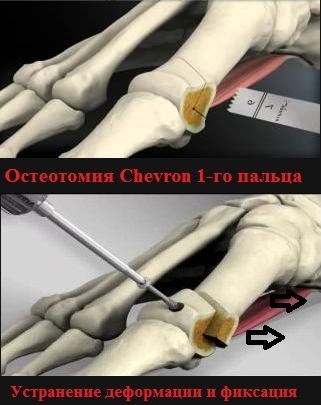
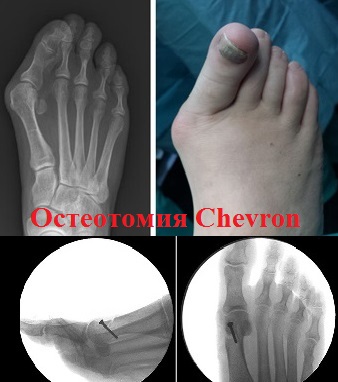
Уровень осложнений после реконструктивных операций (SCARF, Chevron, Akin, Weil) не превышает 5-7 процентов. Невысокий уровень осложнений свидетельствует о достаточной безопасности и эффективности этих оперативных вмешательств.
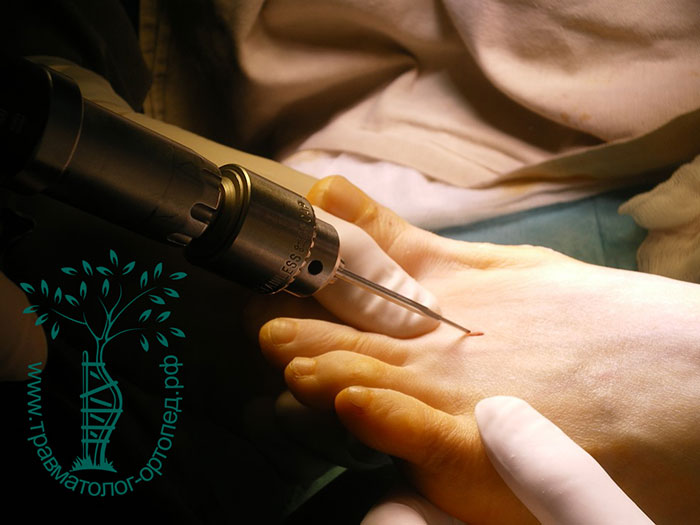
В нашей клинике также применяются малоинвазивные технологии для лечения поперечного плоскостопия. Операция проводится буквально через прокол кожи. Во время вмешательства с помощью специального бора перепиливаются плюсневые кости. Далее хирург закрыто смещает костные фрагменты и восстанавливает нормальный свод стопы.
После операции стопа фиксируется повязкой, которая удерживает кости в необходимом положении в течение нескольких недель до их полного сращения.
Корректное выполнение вышеперечисленных операций позволяет в значительной мере снизить выраженность болевого синдрома, восстановить трудоспособность пациентов, а также улучшить качество их жизни.
Несомненными преимуществами современных операций на стопе является возможность выполнить вмешательства сразу на обеих ногах, отсутствие необходимости последующей иммобилизации гипсом, допустимость передвижений с опорой на стопы в специальной обуви уже на следующий день после операции.

Некоторые операции при вальгусной деформации стоп производятся практически в амбулаторных условиях. Швы удаляются через 12-14 дней после операции. В послеоперационном периоде необходимо ношение обуви, позволяющей разгрузить передние отделы стоп.
Сроки, в течение которых необходимо использовать данную обувь, определяются индивидуально.
Лечение заболеваний и деформаций стопы, в том числе и малоинвазивными способами, является одним из приоритетных направлений в работе нашей клиники. Реконструктивные оперативные вмешательства на стопах проводятся на современном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов, фиксаторов и имплантов, произведенных крупными мировыми производителями.
Однако стоит отметить, что исход операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Хирурги нашей клиники имеют большой опыт лечения заболеваний и деформаций стопы в течение многих лет.
Читайте также:



