Деформация кости после травмы
Наблюдаются травматические повреждения костей и суставов из-за воздействия определенных факторов окружающей среды. В медицине такие травмирования делят на несколько видов. Терапия нарушения целостности суставов и костей конечностей зависит от вида повреждения, диагностированного у пациента. Может быть использован гипс, тугая повязка или шина.

Виды и симптомы травм
В медицинской практике принято классифицировать травмы суставов конечностей следующим образом:
- Повреждение мягких тканей. Пациенты отмечают появление болевых ощущений, гематомы. В месте, где разорвалась мышечная ткань, появляется западение.
- Травмирование сухожилий. Когда мышца сокращается, человек отмечает резкую и сильную боль. Кроме этого, появляется хруст в травмированных конечностях, мышечная ткань ослабляется.
- Повреждения суставов. Больные жалуются на болевые ощущения в зоне сустава. Иногда отмечается кровоизлияние.
- Растяжение связок. Наблюдаются сильные боли в области поражения, сустав опухает, но функция его не нарушается.
- Травмирование мениска. У пациентов появляются болевые ощущения в суставе. Возможно кровоизлияние в него. При этом контуры сглажены, во время прощупывания и движений болевой синдром усиливается.
Если говорить о повреждении костей конечностей, то их классифицируют в зависимости от происхождения:

Травмирование опорно-двигательного аппарата могут быть следствием родов.
- Врожденные. Развиваются, когда плод находится в утробе матери. Связаны они с несовершенным костеобразованием.
- Приобретенные. Могут наблюдаться как в процессе родов, так и при жизни.
Помимо этого, повреждения костей делятся на следующие виды исходя из причин появления:
- Травматические. Развиваются из-за сильного механического воздействия.
- Патологические. Причиной служат различные новообразования, сбои в метаболизме, гнойно-некротический процесс в кости и костном мозге, появление в спинном мозге полостей.
По состоянию покровных тканей в области перелома классифицируют повреждение костей следующим образом:
- открытые;
- закрытые.
При переломе отмечается сильная боль в травмированной конечности. Появляются отеки, иногда кости могут смещаться. Нарушение работы ног или рук происходит во время каждого перелома. В исключительных ситуациях медики диагностируют укорочение конечности, которое связано со смещением костных отломков из-за сокращения мышц. Если перелом открытый, травмируется кожный покров, через который выступают фрагменты костей и кровь, появляется отечность.
Причины повреждений костей и суставов конечностей
Если говорить о гематомах и ушибах мягких тканей, то появляются они при падении, ударах. Травмирование сухожилий и связок отмечается при резком сокращении мышцы, чаще всего обусловлено оно подъемом тяжелых предметов. Преимущественно этим страдают спортсмены, грузчики. Спровоцировать же переломы костей конечностей могут следующие факторы:
- бытовые травмы;
- падения с высоты;
- автокатастрофы;
- падение тяжести на конечности.
Диагностические мероприятия и лечение
При повреждениях конечностей важно не тянуть с визитом в медицинское учреждение. В первую очередь травматолог проведет опрос пациента, после чего отправит его на рентгенологическое исследование, которое позволит отличить травмирование суставов от перелома костей. Иногда требуется прохождение пациентом компьютерной томографии.
Если же возможности посетить больницу в ближайшее время нет, и наблюдаются повреждения мягких тканей, в такой ситуации требуется первая помощь:
- Оставить поврежденную конечность в покое.
- Приложить к ней лед.
- Туго забинтовать.

Спустя четверо суток можно прикладывать теплую грелку к поврежденному месту.
После этих манипуляций потребуется как можно скорее посетить доктора или вызвать скорую помощь. Специалист назначит лечение, которое включает в себя использование согревающих компрессов и грелки, когда пройдет 4 дня после повреждения. Часто больного отправляют на физиотерапию. Если же происходит нагноение гематомы, то гнойник потребуется вскрыть.
Когда мышца полностью разорвалась, прибегают к помощи хирургического вмешательства и сшивают ее.
При повреждениях суставов накладывают лонгету из гипса на 2 недели, после чего назначают физиотерапию и лечение теплом. Если же наблюдается перелом конечности, в первую очередь ей потребуется создать покой и купировать болевой синдром, для чего рекомендуют использовать обезболивающие фармсредства. Во время открытого вида повреждения потребуется остановить кровотечение. Делают это при помощи тугой повязки или жгута. После этого конечность следует иммобилизовать, дабы не допустить смещения отломков костей и снизить болевые ощущения. Для этих целей подойдут даже подручные средства, к примеру, доски. Руку фиксируют к туловищу, а ногу — к здоровой ноге. Затем пациента доставляют в медицинское учреждение, где ему накладывают гипс на поврежденную конечность. Длительность нахождения в нем зависит от локализации перелома и его тяжести.
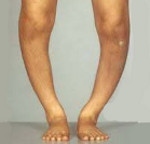
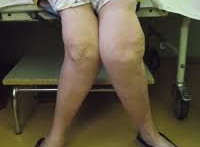
Деформации конечностей – это группа врожденных и приобретенных патологических состояний, сопровождающихся изменением длины, формы и оси конечности. Наряду с внешними признаками деформации в большинстве случаев наблюдается более или менее выраженное нарушение функции. Диагноз выставляется на основании симптомов, данных рентгенографии, КТ, МРТ и других исследований. Лечение может быть как консервативным, так и оперативным. Лечебная тактика зависит от причины и выраженности деформации конечностей, а также от степени функциональных нарушений.
МКБ-10
- Причины
- Диагностика
- Виды деформаций
- Укорочение
- Искривление
- Цены на лечение
Общие сведения
Деформации конечностей – нарушения длины, оси и конфигурации конечностей. Могут возникать по различным причинам, быть врожденными или приобретенными. Относятся к числу широко распространенных в травматологии и ортопедии патологических состояний. Нижние конечности страдают чаще верхних. Кроме того, деформации нижних конечностей имеют большее клиническое значение, поскольку даже нерезко выраженные патологические изменения влекут за собой нарушение опоры и осанки и чаще становятся причиной потери трудоспособности. Лечением деформаций конечностей занимаются травматологи-ортопеды. В зависимости от причины развития данной патологии участие в лечении также могут принимать ревматологи, инфекционисты, венерологи, эндокринологи и другие специалисты.

Причины
Выделяют следующие причины деформации конечностей:
- Последствия травм костей и суставов. У взрослых причиной деформации конечностей чаще всего становятся диафизарные переломы (голени, бедра, предплечья, плеча), у детей – повреждения эпифизарной зоны, распространяющиеся на хрящевую пластинку роста кости. Кроме того, вероятность развития посттравматической деформации у детей и взрослых достаточно высока при около- и внутрисуставных переломовывихах и переломах со смещением.
- Последствия травм мягких тканей. Деформации конечностей могут возникать после ожогов, а также обширных ран с дефектом мягких тканей и с повреждением нервов.
- Врожденные аномалии: гипоплазии и аплазии костей конечностей, врожденные вывихи и подвывихи суставов, врожденные нарушения функции ростковых зон и т. д. Самой распространенной причиной развития деформаций, обусловленных врожденными пороками развития, является дисплазия тазобедренного сустава.
- Гнойные процессы. У взрослых деформации конечностей чаще формируются вследствие посттравматического остеомиелита, у детей – вследствие гематогенного остеомиелита. Кроме того, причиной развития данной патологии может стать гнойный артрит травматического или нетравматического генеза.
- Доброкачественные и злокачественные опухоли. Деформация конечности может развиться вследствие патологического процесса в хрящевой или костной ткани или стать исходом лечения (например, после резекции участка кости). Кроме того, форма конечности может нарушаться за счет мягкотканного компонента – вследствие слоновости, обусловленной удалением или облучением регионарных лимфатических узлов при всех видах злокачественных опухолей.
- Болезни костно-мышечной системы. Причиной деформации конечностей может стать множественная экзостозная хондродисплазия, болезнь Оллье (энхондроматозная дисплазия), ахондроплазия, болезнь Блаунта, болезнь Педжета (деформирующий остоз), болезнь Турена-Соланта-Голе (генерализованный семейный гиперостоз) и т. д.
- Системные заболевания соединительной ткани:ревматоидный артрит, СКВ, склеродермия, синдром Шегрена, рецидивирующий полихондрит и т. д.
- Специфические инфекции:третичный сифилис (вследствие прогрессивного паралича или гуммозного поражения костей и суставов), врожденный сифилис, костно-суставной туберкулез.
- Дегенеративно-дистрофические заболевания суставов (первичные и вторичные артрозы). Чаще всего клинически значимые деформации конечностей наблюдаются при гонартрозе и коксартрозе.
Кроме того, деформации конечностей могут развиваться при парезах, параличах, рахите и некоторых эндокринных заболеваниях.
Диагностика
При выявлении деформаций конечностей огромную роль играют данные внешнего осмотра, поэтому данной части обследования уделяют особое внимание. Осмотр производится по определенному алгоритму. При визуальном исследовании конечностей обращают внимание на наличие костных выбуханий, отек мягких тканей, степень развития и симметричность мышц, кровоизлияния и другие изменения на коже, наличие или отсутствие болезненности при пальпации.
Осмотр суставов включает в себя оценку их конфигурации, определение подвижности, выявление контрактур, отека, наличия выпота и т. д. При исследовании дистальных отделов конечностей (стоп и кистей) определяют их отклонение от нормального физиологического положения. При изучении тазобедренного сустава, недоступного прямому визуальному осмотру, опираются на косвенные признаки деформации конечности: контрактуру, ограничение движений, патологическую установку конечности, укорочение и т. д.
Для более точной оценки деформации конечностей используют радиологические методы: рентгенографию, КТ и МРТ. В некоторых случаях необходимы сравнительные исследования аналогичных сегментов, например, сравнительная рентгенография тазобедренных суставов при подозрении на дисплазию. При необходимости, в зависимости от причины развития деформации конечностей, назначают консультации соответствующих специалистов: невролога, нейрохирурга, ревматолога, эндокринолога и т. д.
Виды деформаций
Укорочение конечностей может быть выраженным, видимым даже при поверхностном визуальном осмотре, или незначительным, определяемым только с использованием специальных методов. Степень функциональных нарушений при укорочении зависит от локализации деформации. Верхняя конечность практически полностью сохраняет свои функции при укорочении до 8 см. Иногда наблюдается некоторая гипертрофия мышц здоровой конечности за счет ее преимущественного использования.
Для того чтобы выявить укорочение, используют следующие методики: визуальное сравнение, измерение с использованием сантиметровой ленты, сравнительный анализ данных рентгенологического исследования, КТ и МРТ. Визуальную оценку осуществляют, укладывая пациента на спину на жесткую кушетку и сравнивая расположение верхних остей подвздошных костей, лодыжек и верхних полюсов надколенника. При несовпадении выявляют сегмент, за счет которого произошло укорочение. Измерение сантиметровой лентой и оценку данных инструментальных исследований также осуществляют, сравнивая расположение аналогичных анатомических образований обеих конечностей.
Укорочение конечности может быть истинным, кажущимся и относительным. Причиной истинного укорочения являются органические изменения одного или нескольких сегментов. Данная патология выявляется при измерении как всей конечности, так и ее отдельных сегментов. Кажущееся укорочение возникает вследствие вынужденного сгибания, как правило, обусловленного патологическим процессом в суставе. При этом измерение конечности в целом свидетельствует об изменении длины по сравнению с другой ногой, а измерение по сегментам показывает нормальные результаты. Относительное укорочение обусловлено нарушением взаимного расположения соседних сегментов конечности. Возникает при вывихах, переломовывихах и внутрисуставных переломах. Для определения суммарного изменения длины конечности используют все три показателя: истинное, относительное и кажущееся укорочение.
Следует учитывать, что данный метод устранения деформации конечностей предполагает длительное ношение аппарата – обычно в течение нескольких месяцев. Операции по медицинским показаниям чаще осуществляют у пациентов с односторонним врожденным или приобретенным укорочением одной конечности. Хирургические вмешательства с косметической целью производят у пациентов с симметричным укорочением (например, при ахондроплазии). В косметических целях обычно удлиняют голени, поскольку наложение аппарата на этот сегмент влечет за собой меньший риск послеоперационных осложнений и легче переносится больными.
Операция проводится в условиях травматологического или ортопедического отделения. Конструкция аппарата определяется врачом индивидуально, с учетом особенностей патологии. Аппарат накладывают под общим наркозом или спинномозговой анестезией. Вначале проводят спицы в верхней и нижней части сегмента, монтируют нижнее и верхнее кольца. Затем осуществляют остеотомию (рассечение кости), проводят оставшиеся спицы и фиксируют их в средних кольцах. Рану ушивают, дренируют полутрубкой или резиновым выпускником и накладывают повязку. Область выхода каждой спицы закрывают стерильной салфеткой, смоченной полуспиртовым раствором.
Искривление может развиваться как одновременно с укорочением, так и отдельно, быть одно- или двухсторонним. Причиной односторонней деформации конечности чаще всего становится отсутствие репозиции, недостаточная репозиция или вторичное смещение отломков при переломах с угловым смещением. Кроме того, одностороннее искривление наблюдается при аномалиях развития одной конечности. Двустороннее искривление возникает при врожденных пороках развития и ряде заболеваний, в том числе рахите (вальгусное искривление голеней) и позднем врожденном сифилисе (саблевидные голени).
Оценка выраженности одностороннего искривления производится путем сравнения со здоровой конечностью. При двухсторонней деформации конечностей ориентируются на нормальные физиологические показатели. Следует учитывать, что норма в этом случае – весьма вариабельное понятие, зависящее от пола и возраста и подверженное индивидуальным колебаниям. Поэтому в каждом случае необходим комплексный подход, включающий в себя оценку функции конечности, наличия и степени негативного влияния искривления на суставы и осанку, значимость косметического дефекта и другие показатели.
Тактика лечения зависит от причины и степени деформации конечностей. При посттравматическом искривлении показано оперативное лечение – корригирующая остеотомия. При врожденных дефектах (особенно нерезко выраженных) на начальном этапе может применяться консервативная терапия: ношение специальной обуви и ортезов, ЛФК, фиксирующие и корригирующие аппараты, гипсовые повязки и т. д. При неэффективности консервативных мероприятий проводятся хирургические операции.

Репаративная регенерация кости после травмы представляет собой сложный биологический процесс, который начинается непосредственно после перелома и развивается на основе физиологической регенерации.
Кровь, излившаяся из поврежденных внутрикостных и мышечных кровеносных сосудов, и отечная жидкость образуют вокруг костных отломков экстравазат, который свертывается; уже со 2-го дня в него врастают размножающиеся мезенхимальные клетки вместе с сосудистыми образованиями. Возникновение мезенхимальной ткани стимулируется продуктами тканевого распада, образующимися в области перелома.
Организация и одновременное рассасывание экстравазата вокруг отломков завершаются к 5-7-му дню. В щели между отломками еще остаются жидкая кровь и тканевый детрит. Наличие обширной гематомы замедляет процессы организации и ведет к задержке консолидации.
К 5-12-му дню после травмы в результате организации экстравазата образуется рыхлая соединительная ткань, соединяющая отломки так называемой первичной мягкой мозолью, которая впоследствии заменяется примитивной губчатой и, наконец, зрелой костью. Первые балочки костной мозоли появляются уже через 4-5 дней после травмы.
Характерной особенностью мезенхимальной ткани в зоне перелома является тенденция при нормальных условиях превращаться в остеогенную ткань, продуцирующую кость.
Восстановление целости поврежденной кости происходит благодаря пролиферации клеток периоста, эндоста и параоссальных тканей, обладающих способностью превращаться в остеогенную или остеобластическую ткань. Преобразование недифференцированной мезенхимальной ткани в остеогенную активизируется наличием отломков поврежденной кости.
Клинические наблюдения и экспериментальные исследования показывают, что надкостница обладает высокой регенеративной способностью. На рентгенограммах сросшихся переломов с большим расхождением отломков часто видно, что оба конца отломков окружены обширно разросшейся периостальной мозолью.

При плотном соприкосновении отломков щель между ними заполняется интермедиарной мозолью, образовавшейся за счет эндоста и ретикулярных клеток костного мозга. Эндост и ретикулярные клетки костного мозга, участвующие в образовании интермедиарной мозоли, не всегда обладают достаточным регенеративным потенциалом. Не случайно переломы шейки бедра, ладьевидной (скафоидной) кости кисти и других костей, не покрытых надкостницей, медленно срастаются и то лишь при условии полного плотного сближения и длительной неподвижности отломков. Вместе с тем это доказывает, что в тех областях, где отсутствует надкостница, восстановление кости возможно только за счет эндоста и ретикулярных клеток костного мозга. Заживление переломов губчатой кости, а также восстановление кости при плотном сближении отломков компактной кости происходят главным образом за счет эндоста и ретикулярных клеток костного мозга. В этих случаях периостальная мозоль на рентгенограммах бывает едва заметной.
Одновременно с развитием мозоли образуется эндостальная новая кость, которая в конце концов закупоривает костный канал обоих фрагментов губчатой костной тканью. Таким образом, в этой фазе два костных конца заключены в массе мозоли, которая состоит из соединительной ткани, хряща и губчатой кости. Кость и хрящ формируются в островки внутри мозоли; эти островки могут сливаться, образуя участки остеоидной и хондроидной ткани. Когда мозоль достаточно окрепнет, она в соответствии с функциональными требованиями постепенно замещается зрелой костью.

Если было достигнуто хорошее сопоставление отломков, то восстанавливается костномозговой канал, который постепенно приобретает нормальные контуры. Если же сращение отломков наступило при значительном смещении, особенно при сращении отломков боковыми поверхностями, костномозговой канал может не восстановиться.
Образование пластинчатой зрелой кости на месте перелома происходит медленно. Каждая трабекула первичной мозоли благодаря остеокластам резорбируется и замещается костными пластинками. Избыточная ткань рассасывается, а восстановленная кость на месте перелома под влиянием функции конечности структурно перестраивается. У детей структура и форма костей легче перестраиваются под влиянием функции, а оставшаяся деформация в процессе роста часто исправляется.
Первичная мозоль состоит из нескольких слоев:
- наружной (или периостальной),
- внутренней (или эндостальной),
- промежуточной (или интермедиарной) мозоли.
Пять фаз сращения перелома
Рассматривая восстановление кости как единый процесс, можно все же условно выделить в морфологической картине пять фаз.
Изменения морфологического порядка характеризуются соответствующими биохимическими сдвигами среды в области переломов. Вначале в зоне перелома происходит распад поврежденных клеток и тканей, в результате чего возникает травматическое воспаление, характеризующееся сдвигом ионной среды в кислую сторону и продолжающееся 2-3 нед после перелома. Оно характерно для фазы образования и дифференциации мезенхимальных тканей.
Накопление ионов калия, а также таких продуктов распада, как гистамин, метиламин и ацетилхолин, вызывает расширение сосудов, вследствие чего усиливается обмен веществ.
В период травматического воспаления гиперемия в области перелома в свою очередь обусловливает рассасывание кости на концах отломков с переносом кальция в окружающие ткани. Это рассасывание прекращается после уменьшения гиперемии. Через несколько дней содержание фосфатов в зоне перелома увеличивается, превышая в 6-8 раз нормальный уровень. Фосфатаза освобождает фосфаты путем гидролиза органических соединений фосфорной кислоты плазмы, что вызывает перенасыщение фосфатами кальция жидкости, омывающей кость. Избыток фосфатов определяется примерно 10 нед, т. е. в течение II, III и IV стадий восстановления кости.
Стихание травматического воспаления и ощелачивание среды благоприятствуют выпадению третичного фосфата кальция – основного компонента солей кости, которая содержит также карбонат кальция и гидроокись кальция. На первых порах соли кальция при участии органических веществ осаждаются в первичной костной мозоли в крупнозернистой форме, затем в окончательной костной мозоли превращаются в тонкие кристаллы.
С возвращением реакции среды к норме и окончательным оформлением структуры костной мозоли прекращается автоматизм мозолеобразования.
Таким образом, при восстановительном остеогенезе наблюдаются два основных процесса. Первый состоит в том, что вначале формируется соединительнотканная органическая матрица, которая соединяет отломки между собой. В основе этого процесса лежат дифференцировка остеобластических клеток и биосинтез сложного коллагенового белка. Второй процесс состоит в осаждении, пропитывании и обызвествлении образовавшегося белкового вещества за счет солей, растворенных в окружающей среде и доставляемых в растворенном виде током крови из всей костной системы.
Следует подчеркнуть, что в организме человека обычно имеются в достаточном количестве материалы, необходимые для кальцификации вновь сформированной костной матрицы. Лишь при заболевании, серьезно нарушающем всасывание и выделение из желудочно-кишечного тракта, либо при слишком стремительном выделении кальция или фосфатов через почки кальцификация мозоли может нарушиться.
В скелете взрослого человека непрерывно происходит уравновешенный процесс восстановления и рассасывания костной ткани. Восстановление кости на месте перелома целиком зависит от нормальных соотношений этих двух параллельных процессов. При образовании мозоли процессы созидания костной ткани на месте перелома должны в значительной степени превышать рассасывание, пока заживление не будет завершено. Вслед за этим процесс рассасывания временно может превысить восстановительный процесс, пока избыток мозоли не рассосется и не произойдут перестройка и приспособление мозоли к статодинамическим условиям. Колеблющиеся соотношения этих двух процессов придают кости биологическую пластичность.
При восстановлении целости атрофичных или порозных костей, вначале также образуется первичная мягкая мозоль, соединяющая концы отломков. Чтобы создать эту первичную мозоль, организм мобилизует все свои местные и общие резервы независимо от того, насколько они истощены. Качество окончательно сформировавшейся мозоли обычно соответствует кости, из которой она происходит. В заключительной стадии развития окончательной костной мозоли при наличии общего остеопороза формируется такая же порозная костная структура.
Известно, что при небольшом смещении отломков или в тех случаях, когда оно совсем отсутствует, костная мозоль будет минимальной. На рентгенограммах такая мозоль при наличии остеопороза может быть почти не видна. Это иногда дает повод к ошибочному заключению, что сращение не наступило, особенно когда имеется предвзятое мнение о плохом срастании переломов, например у старых людей. Между тем основное отличие окончательно сформировавшейся мозоли у старого и молодого человека состоит лишь в том, что в старческом возрасте мозоль, так же как и сама кость, менее плотна, более хрупка, порозна, ее выносливость к нагрузке и сопротивление к внешнему насилию понижены.
Иначе говоря, восстановленная кость после перелома вновь приобретает лишь прежние сниженные качества старческой кости.
Клинические стадии сращения перелома
Клинически мы различаем четыре стадии сращения кости после травмы.
- Первая стадия – первичное спаяние, или склеивание, отломков – наступает в течение первых 3-10 дней. Отломки подвижны и легко смещаются. Первая клиническая стадия первичного склеивания соответствует первой и началу второй фазы морфологического восстановления. Нежную зародышевую ткань необходимо оберегать от травматизации.
- Вторая стадия – сращение отломков мягкой мозолью – продолжается 10-50 дней и более после травмы и соответствует концу второй и третьей фаз морфологического восстановления.
- Третья стадия – костное сращение отломков – наступает через 30- 90 дней после травмы и соответствует четвертой морфологической фазе восстановления. Окончание этой стадии определяется на основании клинических признаков: отсутствие симптома упругой деформации, т. е. податливость мозоли на изгиб и безболезненность при этом в области перелома. Рентгенологически вначале процесс оссификации мозоли может быть еще не полностью завершен. К концу этого периода рентгенологически устанавливается сращение отломков, что служит показанием к прекращению иммобилизации.
- Четвертая стадия – функциональная перестройка кости соответствует пятой фазе морфологического восстановления кости и может продолжаться до года и более. Клинически и рентгенологически имеются признаки крепкого сращения отломков зрелой костью.
Наблюдая заживление переломов, мы встречаем разнообразнейшие формы мозоли, начиная от почти незаметного сращения до обширных и причудливых образований, охватывающих концы отломков кости.
Идеальным типом восстановления кости после перелома будет такой, когда наряду с незаметной или едва заметной мозолью произойдет полное восстановление формы и опорной функции кости.
Некоторые переломы, как уже указывалось, срастаются при помощи едва заметной мозоли. Отломки как бы непосредственно соединяются, склеиваются между собой. Обычно такой вид сращения наблюдается при отсутствии смещения, плотном сближении отломков и неподвижности на месте перелома, когда фрагменты плотно прилегают друг к другу, а также при поднадкостничных и хорошо вправленных переломах. Гематома в этих случаях небольшая. Окружающие ткани повреждаются мало. Травматическое воспаление на месте перелома сравнительно кратковременное, процессы рассасывания проявляются нерезко, сама костная ткань незначительно страдает и омертвевших тканей мало. Срок заживления такого перелома относительно небольшой.
Процесс восстановления кости после перелома с образованием едва заметной и полноценной мозоли протекает наиболее совершенно. По аналогии с заживлением ран мягких тканей первичным натяжением наиболее совершенное костное сращение отломков при отсутствии смещения и наличии плотного соприкосновения их по плоскости перелома преимущественно интермедиарной костной мозолью мы назвали первичным, или прямым, заживлением (А. В. Каштан, 1948).
В противоположность описанному выше виду восстановления кости при переломах очень часто наблюдается менее совершенное их заживление, сопровождающееся интенсивным разрастанием мозоли. Такая мозоль наблюдается преимущественно при закрытых переломах с большим смещением, при открытых и огнестрельных повреждениях костей, сопровождающихся развитием инфекции, при плохой иммобилизации и нарушающейся неподвижности отломков.
Несмотря на объемное разрастание такой мозоли и большие ее размеры, вначале она длительно остается малоустойчивой и легко деформируется. Внутри мозоли нередко имеются полости, содержащие грануляционную, волокнистую соединительную и хрящевую ткани, которые в дальнейшем также замещаются костью. Постепенно такая мозоль уплотняется, больше кальцинируется и становится достаточно прочной и устойчивой. Процесс образования такой мозоли ничем не отличается от обычной регенерации кости, но пролиферационные процессы выражены резче, причем мозоль преимущественно образуется из периоста и параоссальной ткани и носит вначале не вполне зрелый характер. Срок костного сращения в таких случаях при одинаковых локализациях перелома более продолжителен, чем при первичном его заживлении. По аналогии с заживлением ран (при разошедшихся краях) вторичным натяжением такое восстановление кости с избыточным образованием мозоли мы называем вторичным, или непрямым, заживлением.
В эксперименте на собаках (Г. И. Лаврищева, Э. Я. Дубров, 1963) было установлено, что при плотном соприкосновении отломков для образования соединяющего клеточного регенерата требуется узкое микроскопическое пространство (до 100 мкм) между отломками. Эта щель необходима для прорастания соединительной ткани – источника интермедиарной мозоли. Только в таком случае может возникнуть между отломками соединяющая костная структура. Подобное заживление наблюдалось Г. А. Илизаровым и В. И. Стецулой (1965) при сращении костей в эпифизарной зоне повреждения. По данным J. Charnley и S. Bacer (1952), первичному заживлению переломов предшествует формирование фиброзного сращения. В. И. Стецула (1963) указывает, что при плотном контакте опилов образование на раневой поверхности костных концов скелетогенной ткани, продуцирующей костные балочки, сразу же приводит к первичному костному сращению при малом объеме регенерата. При этом в регенерате на стыке костных концов не отмечается образования хрящевой и фиброзной тканей.
Полное анатомическое восстановление кости путем прямого сращения в ряде случаев имеет значение для восстановления функции. При вторичном, или непрямом, заживлении внутрисуставного перелома, несмотря на сращение отломков, функция сустава нарушается и развивается травматический артроз.
Переломы, сросшиеся первичным заживлением, не дают укорочений. Сроки сращения переломов костей одной и той же локализации при первичном заживлении короче, чем при вторичном.

Как лечат переломы - методы, виды фиксации, показания
Консервативнее лечение требует закрытой репозиции для восстановления осевых соотношений. Последующая стабилизация поддерживает отломки во вправленном положении и уменьшает подвижность фрагментов на время непрямого заживления за счет формирования мозоли
Материал применяется только с целью обучения и ознакомления, и используется в рамках цитирования и/или как объект обсуждения.
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


