Деформация межфаланговых суставов при вывихе

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Вывих (luxatio) - стойкое смещение суставных концов сочленяющихся костей за пределы их физиологической подвижности с нарушением функции сустава.
Наименование вывих получает по повреждённому суставу или же вывихнутым считают нижележащий сегмент (кроме ключицы и позвонков). Пример: вывих в локтевом суставе или же вывих предплечья, но не вывих локтевого сустава.

[1], [2], [3], [4], [5], [6]
Эпидемиология
Травматические вывихи - наиболее частая их разновидность, составляющая 2-4% всех повреждений скелета и 80-90% всех остальных вывихов. Встречаются во всех возрастных группах, но преимущественно у мужчин в возрасте 20-50 лет: на их долю приходится 60-75% травм.

[7], [8], [9], [10], [11], [12], [13], [14], [15], [16], [17], [18], [19], [20], [21]
Что вызывает вывих?
Причиной возникновения вывихов чаще всего бывают травмы непрямого механизма - насильственные движения, превышающие функциональные возможности суставов. При этом, как правило, разрывается капсула сустава, частично связочный аппарат, травмируются окружающие мягкие ткани.
Симптомы вывиха
Среди суставов конечностей наиболее подвержен вывихам плечевой сустав. Повреждения артерий и нервов при вывихах нехарактерны, но риск их возникновения существует (например, при вывихах в коленном, локтевом суставах или вывихе тазобедренного сустава), особенно при отсроченном вправлении вывиха.
Травматический вывих сопровождается обширным разрывом капсулы сустава, надрывом или разрывом сухожилий, реже разрывом или сдавлением сосудов и нервов. Клинические проявления травмы типичны: боль; отек, кровоподтек, нарушение функции конечности. Характерными особенностями этого вида повреждений являются: изменение формы сустава, его контуры сглажены; в месте одного из суставных концов пальпаторно определяется западение; попытка пассивных движений в суставе вызывает резкое усиление болей, чувствуется пружинящее сопротивление.
В клинической практике наиболее часто встречаются вывихи бедра, причем врожденные, вывихи плеча, большей частью привычные, подвывих головки лучевой кости у детей при внезапном потягивании руки ребенка ведущим его взрослым человеком (вывих Шассенъяка).
Симптомы вывиха включают боль, отек, деформацию сустава и неспособность к движению. Диагноз подтверждается рентгенологически. Лечение обычно состоит из как можно более скорого закрытого вправления; это требует седации и анальгезии, а иногда и общей анестезии. Состояние сосудов и нервов оценивают до и после вправления. Если закрытое вправление не удалось, показано открытое хирургическое лечение.
Классификация
Вывих классифицируют следующим образом:
- По происхождению вывих делится на: острый травматический (первые 3 вывиха в одном и том же суставе, документированные рентгенограммами); привычный травматический вывих после трех острых травматических; врожденные, как следствие родовой травмы; патологический вывих при заболеваниях и онкопроцессах в области суставов.
- По объему вывих делится на: полный, когда формируется тотальное несоответствие стояния суставных поверхностей; частичный (подвывих), когда соприкосновение ограниченно, но сохраняется.
- По локализации: указывается нижерасположенный сегмент конечности (например, при вывихе в плечевом суставе - вывих плеча, в локтевом суставе - предплечья, в тазобедренном суставе - вывих бедра и т.д. Только вывих позвонков обозначается по вышележащему позвонку (например, при вьвихе в зоне первого шейного позвонка диагноз Определяется как вывих головы; при вывихе между XII грудным и I поясничным позвонком - вывих XII грудного позвонка).
- По длительности от момента травмы вывих делится на: свежий (до 3 дней); несвежий (до 3-4 недель); застарелый (более мёсяца).
- По повреждению кожных покровов вывих делят на закрытый и открытый.
Особо выделяются так называемые переломовывихи, когда имеет место перелом кости в зоне внутрисуставной капсулы и вывих (или подвывих головки кости). Чаще этот вывих отмечается в плечевом, голеностопном, локтевом, лучезапястном суставах. Переломовывих в тазобедренном суставе может формироваться двух видов: простой, когда имеется перелом шейки бедра и ее вывих; и центральный переломовывих, когда имеет место перелом вертлужной впадины, через который головка бедренной кости (перелома бедра может и не быть) вклинивается в полость таза.

[22], [23], [24], [25], [26], [27], [28], [29]
Отдельные виды вывихов
Вывих плеча у 95 % пациентов оказывается передним. Типичный механизм - отведение и наружная ротация плеча. Нередко случается повреждение подмышечного нерва или отрыв большого бугорка, особенно у пациентов старше 45 лет. Акромиальный отросток при вывихе плечевого сустава выступает, головка плечевой кости смещается кпереди и вниз и не пальпируется на своем обычном месте. Проверяют чувствительность подмышечного нерва, проходящего у латерального края дельтовидной мышцей. Лечение обычно заключается в закрытом вправлении с седацией, но с сохранением сознания. Метод закрытого вправления Мухина-Мотта применяется наиболее часто. После вправления сустав сразу же иммобилизируют бинтом или косынкой.
Изредка наблюдают задний вывих - обычно недиагностируемая травма, или нижний (luxatio erecta). Последний часто сопровождается повреждением плечевого сплетения и плечевой артерии.
При вывихе плеча может встречаться синдром Пагенстехера - подвывих головки плечевой кости вверх и внутрь с одновременным отрывом сухожилия двуглавой мышцы плеча.

[30], [31], [32], [33], [34], [35], [36], [37]
Частый механизм - падение на разогнутую и отведенную руку. Вывихи локтевого сустава встречаются часто, более характерен задний тип. Сопутствующие повреждения могут включать переломы, невриты локтевого и срединного нервов, возможно повреждение плечевой артерии. Конечность обычно согнута в суставе под углом около 45*, локтевой отросток сильно выступает и пальпируется позади мыщелка плечевой кости и выше линии, соединяющей надмыщелки плечевой кости; однако определить взаимоотношения этих анатомических образований иногда затруднительно из-за выраженного отека. Вывих вправляют обычно при помощи длительной аккуратной тяги после седации и аналгезии.

[38], [39], [40], [41], [42], [43], [44], [45], [46]
У взрослых головка лучевой кости шире ее шейки, что не позволяет головке луча проникнуть через плотно охватывающие шейку волокна кольцевидной связки. Однако, у детей ясельного возраста (около 2-3 лет), головка лучевой кости не шире ее шейки и может легко проникнуть через волокна связки с формированием подвывиха. Это может случиться при резком потягивании за выпрямленную руку в момент падения ребенка вперед, но большинство родителей этого не учитывают. Симптомы могут включать боль и болезненность при пальпации; однако в большинстве случаев дети не способны четко передать свои жалобы и просто оберегают руку от движений в локтевом суставе (псевдопаралич). Прямые рентгенограммы без патологических изменений, некоторые эксперты полагают, что их выполнять не нужно, за исключением подозрения на альтернативный диагноз. Вправление может быть как диагностическим, так и лечебным. Локтевой сустав полностью разгибают и супинируют, затем сгибают, обычно без седации и аналгезии. У детей подвижность сустава восстанавливается приблизительно через 20 мин. Иммобилизация не нужна.
Типичный вывих. Дорсальное смещение средней фаланги возникает чаще вентрального, обычно при переразгибании, иногда со смещением внутрисуставных структур. Ладонные вывихи могут сопровождаться разрывом центральной порции сухожилия разгибателя с формированием деформации по типу бутоньерки. Такая деформация при вывихе проксимального межфалангового сустава встречается часто. В случае видимого отхождения поврежденного пальца от остальных следует выполнить боковую рентгенограмму.
В большинстве случаев выполняют закрытое вправление под проводниковой анестезией. При тыльном вывихе применяют тракцию по оси и ладонное усилие, при ладонном используют тыльное усилие. При тыльном вывихе выполняют шинирование со сгибанием на 15° на 3 нед. После ладонных вывихов шинируют в положении разгибания на 1-2 нед. В некоторых случаях при тыльных вывихах может потребоваться открытое вправление.

[47], [48], [49], [50], [51], [52], [53], [54], [55], [56]
В большинстве случаев наблюдают задние вывихи, возникают при выраженном силовом воздействии, направленном кзади на колено, при этом тазобедренный и коленный суставы в положении сгибания (например, удар о приборную панель автомобиля). Осложнения могут включать повреждение артерий (особенно при передних вывихах) с последующим аваскулярным некрозом головки бедренной кости и повреждение седалищного нерва. Лечение заключается в как можно более скором вправлении с последующим постельным режимом и иммобилизацией сустава.

[57], [58], [59], [60]
Большинство передних вывихов происходит из-за переразгибания; большинство задних вывихов возникает после прямого силового воздействия, направленного кзади на проксимальную часть метаэпифиза слегка согнутой большеберцовой кости. Многие вывихи вправляются спонтанно до обращения за медицинской помощью, что может стать причиной выраженной нестабильности сустава в последующем. Повреждение подколенной артерии встречается часто, об этом следует помнить даже при отсутствии ишемии конечности. Ангиография показана всем пациентам при вывихе коленного сустава с выраженной нестабильностью. Лечение заключается в немедленном вправлении и хирургическом восстановлении.

[61], [62], [63], [64], [65],
Частый механизм - сокращение четырехглавой мышцы вместе со сгибанием и наружной ротацией голени. У большинства пациентов в анамнезе пателлофеморальная патология. Многие вывихи вправляются спонтанно до обращения за медицинской помощью. Лечат вправлением; бедро умеренно сгибают, осторожно смещают надколенник в сторону с разгибанием коленного сустава. После вправления накладывают цилиндрическую гипсовую повязку на голень, при показаниях переходят к хирургическому лечению.
Диагностика
Диагноз вывих уточняется и документируется в обязательном порядке рентгенографией, желательно в двух проекциях, но при отсутствии условий бывает достаточно и одной. Рентгенограммы выдают на руки пострадавшему или хранят в архиве больницы, без права уничтожения, они должны выдаваться по первому требованию. Это необходимо для документального подтверждения диагноза привычного вывиха (больше трех раз в одном суставе), при котором имеются показания к оперативному лечению и основания для освобождения от службы в армии, а иногда и для определения инвалидности. Патологические вывихи формируются при дегенеративных заболеваниях суставов: туберкулез, артропатии различного генеза, артрозы, артриты, в основном когда изменена капсула сустава.

[66], [67], [68], [69], [70], [71]
Сустав деформирован. При пальпации выявляют изменение внешних ориентиров сочленения, болезненность. Активные движения в суставе отсутствуют. Попытка выполнения пассивных движений вызывает резкую боль. Определяют симптом пружинящего сопротивления. Последний заключается в том, что врач, производящий пассивные движения, ощущает упругое сопротивление движению, а при прекращении усилия сегмент конечности возвращается в прежнее положение.
При подозрении на вывих необходимо проверить пульсацию артерий, кожную чувствительность и двигательную функцию дистального отдела конечности, так как возможно повреждение нервно-сосудистого пучка.

[72], [73], [74], [75], [76], [77], [78], [79]
При диагностировании вывихов обязательно проведение рентгенографического исследования, без него невозможно установить наличие сопутствующих переломов без смещения и трещин костей. В противном случае при попытке вправления сегмента могут произойти перелом и смещение отломков.
Лечение вывиха
Лечение свежих вывихов - экстренное мероприятие; приступать к нему нужно немедленно после установления диагноза. Помощь начинают с введения обезболивающих наркотических средств.

[80], [81], [82]
После обезболивания вывихнутый сегмент конечности вправляют.
Наиболее часто наблюдается вывих плеча. При осмотре, кроме отмеченных признаков, определяется западение мягких тканей в верхней трети плеча, под акромионом. Больной старается удержать здоровой рукой поврежденную, наклоняет туловище в сторону повреждения.
Первая доврачебная медицинская помощь заключается в наложении косыночной повязки или повязки Дезо, даче анальгетиков. Пострадавшие подлежат срочной доставке в больницу, где врач в зависимости от характера повреждений, состояния больного избирает определенный метод вправления.
Обычно при вправлении вывиха врачу требуются 1-2 помощника. Чаще всего вывих плеча устраняют по методам Кохера, Мота-Мухиной, Гиппократа. При вправлении вывиха плеча по методу Кохе- р а выделяют четыре последовательных этапа. Этап 1: хирург кистью одной руки обхватывает сзади область локтевого сустава, второй рукой - предплечье в области лучезапястного сустава. Согнув руку под углом 90° в локтевом суставе, осуществляет тягу по оси плеча поврежденной конечности и приведение плеча к туловищу. Помощник врача должен фиксировать туловище пострадавшего и производить противотягу. Этап II: не прекращая вытяжения по оси, врач поворачивает плечо кнаружи таким образом, чтобы внутренняя поверхность предплечья совпадала с фронтальной поверхностью тела. Этап III: не ослабляя вытяжения, хирург медленно приводит локоть к средней линии туловища с одновременной ротацией руки кнаружи, при этом часто происходит устранение вывиха.
Если вправления не произошло, приступают к IV этапу: не ослабляя вытяжения, предплечье и плечо быстро поворачивают кнутри и резко запрокидывают на здоровую сторону с таким расчетом, чтобы кисть оказалась на здоровом плечевом суставе.
Вправление вывиха сопровождается щелчком, при этом оказываются возможными движения в плечевом суставе. В положении больного лежа, до выведения из наркоза, врач с помощниками накладывают мягкую повязку Дезо с небольшим валиком в подмышечной области.
При вправлении вывиха плеча по методу Мота - Мухиной поврежденное надплечье охватывают полотенцем или сложенной простыней таким образом, чтобы концы были направлены в здоровую сторону. Один помощник проводит тягу за концы полотенца в сторону здорового плеча, а второй - сгибает руку в локтевом суставе под прямым углом и удерживает предплечье двумя руками.
Вытяжение в противоположных направлениях проводят постепенно, избегая толчков. Врач прощупывает смещенную головку плеча в подмышечной впадине и фиксирует ее пальцами. По команде врача помощник производит вращательные движения плечом, не прекращая вытяжения. Затем врач надавливает пальцами или кулаком на головку плеча в верхневнутреннем направлении - как правило, при этом происходит вправление вывиха.
Метод Гиппократа используют при вправлении вывихов у пожилых больных и при сочетании вывиха с переломом шейки плечевой кости.
Врач удерживает предплечье двумя руками и производит плавное вытяжение конечности. Пяткой своей ноги нажимает на смещенную головку плечевой кости. Одновременно плавно усиливает вытяжение руки и нагрузку на головку. Вправление вывиха требует полного расслабления (релаксация) мышц, что достигается при общем обезболивании.
При устранении травматического вывиха необходимо соблюдать следующие правила.
- Манипуляцию выполняют с применением местного или общего обезболивания, так как только в этом случае можно добиться полного расслабления мышц.
- Вывихнутый сегмент вправляют максимально щадящим способом, без рывков и грубых насилий.
- После устранения вывиха конечность иммобилизуют гипсовой повязкой.
- После снятия фиксирующей повязки проводят курс реабилитационного лечения (лечебная гимнастика, физиопроцедуры, водолечение, механотерапия, направленные на снятие болевого синдрома, нормализацию кровообращения, увеличение эластичности мягких тканей).
Вопросы лечения несвежих и (особенно) застарелых вывихов решают в индивидуальном порядке, поскольку прогноз далеко не всегда бывает благополучным.

[83], [84], [85], [86], [87], [88], [89], [90], [91], [92], [93], [94]
Больных с привычными вывихами необходимо направлять в стационар для хирургического лечения вывиха.
Вывих в проксимальном межфаланговом суставе (ПМФС) может произойти в любом из трех направлений — тыльном, ладонном или боковом. Тип вывиха определяется положением средней фаланги относительно проксимальной. Чаще всего, обычно во время спортивных игр с мячом, происходит тыльный вывих. Механизм травмы связан с переразгибанием в ПМФС.
Смещение к тылу может явиться следствием повреждения только капсульно-связочного комплекса или может быть составным элементом переломовывиха. Значительное осевое воздействие увеличивает вероятность отрыва суставного края средней фаланги с ладонной стороны. Вправление вывиха достигают тракцией по оси за среднюю фалангу. Манипуляцию осуществляют под проводниковой анестезией. По окончании вправления следует выполнить рентгенологическое исследование, чтобы убедиться в точности репозиции, и провести пробу на боковое отклонение дистальных отделов для исключения повреждений коллатеральных связок.
Пробы проводят как при полном разгибании в суставе, так и при 30° сгибании. Если сустав стабилен, то ранние движения должны страховаться шинированием. При выявлении нестабильности уточняют степень боковой девиации, после чего палец сгибают еще на 10° в ПМФС и накладывают фиксирующую шину по тыльной поверхности, которая препятствует разгибательным движениям. Еженедельно увеличивают угол разгибания на 10° до достижения полного разгибания средней фаланги.
Ладонные вывихи в проксимальном межфаланговом суставе встречаются гораздо реже, чем тыльные, и могут быть двух разновидностей. При первом типе повреждающие силы воздействуют на выпрямленный палец и вызывают смещение основания средней фаланги в ладонную сторону с отрывом центральной ножки сухожильного растяжения. В таких случаях возможно закрытое вправление путем вытягивания по оси средней фаланги. Фиксирующую шину накладывают на шесть недель в положении разгибания в ПМФС, при этом дистальный межфаланговый ДМФС оставляют свободным для сгибания и разгибания.
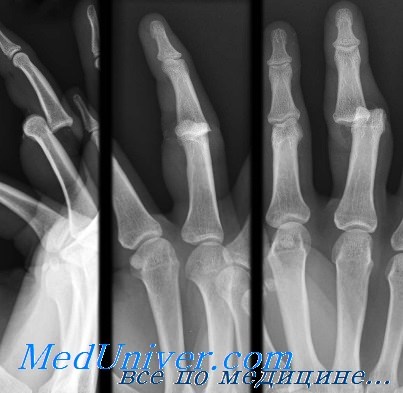
Ко второму типу повреждений относится ротационный подвывих, который происходит под воздействием силы, приложенной к полусогнутому пальцу. Результатом становится расслоение центральной и боковой ножки сухожильного растяжения, а в образовавшуюся щель попадает выступ основания средней фаланги. Закрытое вправление может оказаться затруднительным, но можно попытаться согнуть пальцы в ПФС и ПМФС и осторожно сместить среднюю фалангу в правильное положение. При неудаче лучше перейти к вправлению открытым способом, чем повторять попытки закрытого вправления.
Дальнейшая тактика, если не повреждена центральная ножка сухожильного растяжения, состоит в раннем восстановлении движений в фиксированном к соседнему пальцу положении. При разрыве центральной ножки лечение проводят как при любых повреждениях центрального сухожильного растяжения, а именно, накладывают на шесть недель фиксирующую шину при разогнутом ПМФС.
Вывихи в боковую сторону являются результатом разрыва ладонной пластинки и одной из коллатеральных связок. В клинической картине преобладают отечность и болезненность на стороне поврежденной связки. Как правило, вывих относительно легко устраняется путем тракции и вправления средней фаланги. Фиксацию разогнутого пальца осуществляют гипсовой лонгетой в течение двух недель с последующими содружественными движениями с соседним пальцем.
Вывихи в дистальном межфаланговом суставе чаще всего бывают тыльные и боковые, и во многих случаях являются открытыми повреждениями из-за тонкого слоя окружающих мягких тканей. Лечение закрытых повреждений выполняют тракцией по оси дистальной фаланги. Открытые вывихи вправляют на фоне начатой антибактериальной терапии и после надлежащей санации сустава. В отдельных случаях причиной невправимых вывихов становится интерпозиция проксимальной ладонной пластинки или сухожилия сгибателя. Иммобилизацию в течение одной недели осуществляют в положении легкого сгибания, после чего проводят содружественную фиксацию в прерывистом режиме еще на 1-2 недели.
Механизм развития артроза

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Остеоартроз начинается с разрушения суставного хряща. Спровоцировать дегенеративно-дистрофические процессы в хрящевой ткани могут различные причины:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- биохимические конфигурации в организме на фоне эндокринных, гормональных, обменных расстройств, воспалительных действий;
- нарушения кровообращения и трофики тканей, вследствие чего хрящ недополучает питательные вещества;
- механическое травмирование хряща при ударе, вывихе, вследствие лишней перегрузки на сустав.
Хрящ, пораженный артрозом, становится наименее эластичным, теряет межклеточную жидкость, истончается. В нем образуются трещины, куски хряща откалываются, попадают в суставную капсулу. Здоровый суставный хрящ (один из видов соединительной ткани, отличается плотным, упругим межклеточным веществом, образующим вокруг клеток-хондроцитов и групп их особые оболочки, капсулы) предотвращает трение сочленяющихся участков костей друг о друга. При его разрушении и истончении субхондральные суставные поверхности обнажаются, движения затрудняются, стают больными. Осколки хряща могут попадать в суставную щель, вызывая острую боль, также они раздражают синовиальную оболочку и вызывают ее воспаление. Начинается деформация костной ткани, чтобы защититься от трения и приросшей перегрузки, она уплотняется и сформировывает наросты-шипы (остеофиты).
При артрозе 1 степени формирование остеофитов лишь начинается, они маленькие, единичные, размещены по краю суставной площадки. В предстоящем возникают множественные большие остеофиты по всей площади субхондральных поверхностей. Суставная щель сужается, остеофиты цепляются друг за друга, ограничивая движение в суставе. Разрастание остеофитов приводит к выраженной деформации сустава, его утолщению. В особенности видна деформация сустава 1 (огромного) пальца стопы. Он становится тугоподвижным, вследствие чего слабнут окружающие мускулы и связки. Их атрофия ухудшает отклонение пальца от обычной оси наружу, вальгусную деформацию.
Симптомы
Главные симптомы этой патологии боли, проявляющиеся во время движения. Первичный остеоартроз сопровождается слабовыраженной медицинской картиной, проявления исчезают опосля непродолжительного отдыха. При прогрессировании патологии боли усиливаются, возникают при небольшой физической перегрузке.
Локальный статус. Отмечается покраснение пораженной области, припухлость. Кожа вокруг жгучая на ощупь.
Виды вывихов
Пальцы на руках имеют три суставных сочленения, одно пястно-фаланговое и два межфаланговых. Вывих пальца руки (верхняя конечность человека, опорно двигательного аппарата, одна из главнейших частей тела) – это смещение суставных поверхностей костей в одном или пары сочленений. Вывих пальцев нередко смешивается с разрывом связок и суставной капсулы, повреждением кожных покровов, что без своевременной помощи может вызвать суровые отягощения в виде инфекционного инфецирования.
В зависимости от степени смещения вывихи делят на два типа: полный (при которых суставные поверхности меж собой не контактируют) и неполный (подвывих).
Так же вывихи классифицируют и по направлению смещения костей: тыльный, ладонный, и боковой.
1-ая помощь (содействие кому-либо или чему-либо; действия или средства, облегчающие, упрощающие что-либо: Военная помощь — межгосударственная помощь для военных нужд, которая может состоять из финансовых) при вывихах и растяжениях
При растяжении связок суставов, а тем наиболее, при вывихах, пострадавший нуждается в срочной мед помощи. Его нужно доставить в целебное учреждение, а ежели нарушено общее состояние, и он не в силах передвигаться, к примеру, при вывихе ноги, голени, необходимо вызвать скорую помощь. До того, как нездоровой попадет на прием к доктору, ему необходимо непременно оказать первую помощь.
Оказание первой помощи при вывихах и растяжениях включает 3 мероприятия:
- Иммобилизация (обездвиживание) пострадавшей конечности;
- Гипотермия (остывание) травмированной области;
- Уменьшение болевых чувств.
Ежели нет признаков вывиха – деформации сустава и патологического положения (нормативно-правовой или локальный правовой акт, определяющий основные правила организации и деятельности государственных органов, структурных подразделений органа, а также учреждений, организаций и) конечности, довольно наложить 8-образную фиксирующую повязку широким бинтом, или прибинтовать шину, уложенную вдоль задней поверхности сустава. Руку можно подвесить на косынку к шее или фиксировать к грудной клеточке эластичным бинтом. К примеру, усмотрительно, не смещая, фиксировать ногу к иной ноге, или руку к туловищу, не пытаясь поменять положение конечности. Ни в коем варианте нельзя тянуть руку, ногу (часть тела (конечность), которая представляет собой несущую и локомотивную анатомическую структуру, обычно имеющую столбчатую форму), палец, пытаясь вправить вывих, это может причинить доп травму.
Можно приложить пузырь или пластмассовый пакет со льдом, грелку с прохладной водой, компресс из мокрого прохладного полотенца. Гипотермию необходимо проводить на протяжении первых дней опосля травмы по 20 минуток каждый час, чтоб не вызвать переохлаждение и нарушение кровообращения.
Для уменьшения болевого синдрома подходят хоть какие имеющиеся анальгетики или продукты из группы нестероидных антивосполительных средств. Можно также отдать успокаивающие средства и спазмолитики. Основное, чтоб на продукт у нездорового не было аллергии.
Вывих всей ноги происходит при разрыве связок (1) несколько предметов, связанные, скреплённые между собой; 2) нечто промежуточное, соединяющее две вещи) тазобедренного сустава. При этом конечность может сместиться ввысь и стать меньше, или напротив, вниз, а также повернуться наружу или вовнутрь. При оказании первой помощи при вывихе ноги нужно:
- При вывихе до этого всего нужно вызвать скорую помощь;
- Непременно уложить на спину;
- Нездоровую ногу фиксировать к здоровой с помощью бинта, косынки, полосы ткани;
- На область тазобедренного сустава и верхней третья части ноги положить холод;
- Отдать пострадавшему обезболивающее средство.
При мощном действии происходит разрыв внутренних и внешних связок коленного сустава и смещение костей голени назад, вперед, вовнутрь или наружу. По сущности это и есть вывих голени, он бывает пары видов, а также раздельно может произойти вывих коленной чашечки (надколенника).
Снаружи сустав резко деформируется, нарушаются его очертания. Чрезвычайно стремительно нарастают отек и гематома, соответствующа сильнейшая боль за счет сдавления больших сосудов и нервишек, проходящих в области подколенной ямки.
При вывихе коленного сустава 1-ая помощь заключается в последующем:
- Вызвать скорую помощь;
- Уложить пострадавшего с приподнятой ввысь покоробленной ногой;
- Зафиксировать ногу с помощью бинта, шины;
- Непременно необходимо приложить лед;
- Отдать испить обезболивающее.
Под обиходным заглавием вывих лодыжки соображают вывих в голеностопном суставе за счет смещения (смещение Гравитационное красное смещение Электрическое смещение Закон смещения Вина Смещение оценки Смещение (геометрия) Смещение (психология) — защитный механизм психики) стопы относительно костей голени. Он также бывает пары видов – боковой, передний, задний, в зависимости от направления деяния силы при травме и места разрыва связок.
1-ая помощь при вывихе лодыжки (стопы) не различается от такой при вывихе голени. Для оказания первой помощи нужно выполнить последующие мероприятия:
- Нездорового необходимо уложить или комфортно усадить с приподнятой ввысь ногой,
- Усмотрительно зафиксировать сустав эластичным бинтом, косынкой, не пытаясь вправить.
- Сверху положить холод, отдать обезболивающие средства,
- как можно скорее доставить пострадавшего в больницу или, ежели нет таковой способности, вызвать скорую помощь.
Вывих руки может быть в плечевом, локтевом, лучезапястном и межфаланговых суставах, соответствующе, он именуется вывихом плеча, предплечья, кисти, пальцев. Поблизости суставов верхней конечности проходят сосуды, нервишки, при их сдавлении сместившейся костью появляются мощные боли и выраженный отек, гематома.
1-ая помощь при патологии в плечевом, локтевом, лучезапястном и межфаланговых суставах:
- Фиксирование покоробленного сустава;
- Гипотермии;
- Обезболивание;
- Доставке пострадавшего в целебное учреждение.
Фиксация обязана быть щадящей, без пробы поменять патологическое положение руки. При травме кисти и пальцев руку необходимо фиксировать в приподнятом ввысь положении для уменьшения прилива крови и отека. Наиболее тщательно о вывихах руки, вы выясните тут.
Вывих и подвывих огромного пальца стопы
Вывихом огромного пальца ноги именуют смещение суставных поверхностей относительно друг друга, сопровождающееся растяжением (разрывом) капсулы сустава и расположенных рядом с ним связок. Подвывихи от вывихов огромного пальца (1. — части тела четвероногих позвоночных (необязательно), расположенные на концах конечностей и служащие, в основном, для осязания и манипуляции (особенно у приматов)) ноги различаются тем, что при их развитии разрыва связочного аппарата может не быть.
Неосторожное падение, резкий прыжок или удар ноги об острый, тяжкий предмет – предпосылки вывиха (нарушение конгруэнтности суставных поверхностей костей, как с нарушением целостности суставной капсулы, так и без нарушения, под действием механических сил (травма) либо деструктивных процессов в) и подвывиха сочленений костей на стопе. Почаще всего в таковых вариантах мучается большой палец. Это соединено с тем, что он занимает последнее положение и имеет недостающе крепкий связочный аппарат.
Спровоцировать смещение суставов могут и воспалительные процессы, потому при артритах вывихи нередко стают обычными.
Вывихи и подвывихи первой фаланги огромного пальца ноги в первую очередь сопровождаются деформацией огромного пальца. Опосля травмы он может отклониться в сторону, ввысь или вниз.
Вывихи огромного пальца на ноге разделяются на :
- полные – суставные поверхности сдвигаются полностью;
- неполные – часть поверхностей (в геометрии и топологии — двумерное топологическое многообразие) соприкасается друг с ином.
При наличии раны вывихи числятся открытыми, при ее отсутствии – закрытыми.
Вывихи и подвывихи могут быть :
- свежайшими – большой палец травмирован не позже 3‐х дней назад;
- несвежими – повреждение получено до 2‐х неделек назад;
- застарелыми – от момента травмы прошло наиболее 2‐х неделек.
Направление вывиха бывалые травматологи определяют по размещению смещенных пальцев. Но для доказательства диагноза нужна рентгенография.
Вывихи и подвывихи сопровождаются несколькими соответствующими признаками :
- Конкретно в момент травмы возникает мощная боль. Она усиливается при попытках подвигать пальцами, при опоре на ногу.
- Отчасти или полностью пропадает способность двигать покоробленным пальцем.
- Возникает отек, который стремительно наращивается.
- Зрительно созидаема деформация – палец становится укороченным, может отклониться в сторону.
- Диагностируется кровоизлияние (гематома) вследствие разрыва маленьких сосудов.
Выраженность главных симптомов вывиха со временем становится посильнее. Гематома наиболее видна на 2–3 день опосля травмы, а мощный отек начинает спадать на 5‐ 7 день.
Неотложная помощь пострадавшему обязана быть оказана уже в 1-ые минутки. Это уменьшит нарастание отека и гематомы, облегчит вправление вывиха в следующем. Опосля обращения к доктору проводится консервативная терапия. В непростых вариантах травмированная нога может нуждаться в проведении хирургической операции.
1-ая помощь при вывихе огромного пальца заключается в соблюдении пары мер :
- Фиксирование пальца. Для этого его необходимо прибинтовать к здоровым пальцам. Ногу лучше держать в возвышенном положении. Это понизит возможность образования мощной отечности.
- Накладывание прохладного компресса. В качестве холода можно использовать замороженные продукты, кубики льда, помещенные в полиэтиленовый пакет, смоченное в прохладной воде полотенце. Холод прикладывают на 10 минуток, потом делают 15 минутный перерыв, опосля чего можно функцию повторить.
- Обезболивание при необходимости. При мощных болях пострадавшему (жертва — 1) человек, пострадавший или погибший от чего-либо; 2) человек, пострадавший или погибший ради чего-либо; 3) животное, объект охоты хищника; 4) живое существо или предмет, приносимое в дар) в возрастной дозе можно отдать пилюлю Анальгина, Кеторола, Мелоксикама.
Ежели на месте травмы имеется рана, то перед фиксированием пальца на нее необходимо наложить стерильную повязку. Опосля травмы (повреждение, под которым понимают нарушение анатомической целостности или физиологических функций органов и тканей тела человека, возникающее в результате внешнего воздействия) рекомендуется в течение часа обратиться в травмпункт – свежайшие вывихи и подвывихи вправляются просто.
Перед вправлением вывиха проводится рентгенография. Потом в основание пальца вводится обезболивающий продукт. Доктор при помощи надавливания возвращает сустав в анатомическое положение. Опосля этого накладывается шина, а при травмировании сходу пары пальцев – гипсовая лангета. Срок внедрения фиксирующей повязки – от одной недельки до месяца.
При необходимости доктор назначает медикаментозную терапию. Лечущее средства НПВС – Кетанов, Ибупрофен. Местно можно наносить мази и гели с рассасывающим эффектом – Троксевазин, Гепариновую мазь.
При застарелых травмах вправить вывих почаще всего может быть лишь методом хирургического вмешательства. Сущность операции – рассечение мягеньких тканей, вправление вывиха, фиксирование сустава при помощи спиц. Опосля операции накладывается гипс или шина приблизительно на 1 месяц.
Различные рецепты народной медицины используются при вывихах с целью уменьшения болезненности, отечности и воспаления. Употребляют их лишь опосля того, как сустав будет вправлен.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Медовый компресс. Чайную ложку густого пчелиного меда смешать с горсткой муки. Сформировать плотную лепешку и приложить ее к месту травмы, зафиксировав целофаном и бинтом. Компресс на ноге должен находиться всю ночь.
- Фитоотвар. Цветки пижмы, календулы, травку чистотела взять в равном соотношении и измельчить. 2 столовые ложки сухой консистенции залить стаканом кипяточка, через 2–3 часа настой процедить. В нем смочить ватные диски и приложить к суставу. Компресс держать в течение часа.
- Картофельный компресс. Картофель очистить, натереть на маленькой терке. Полученную кашицу прикладывать на покоробленный большой палец. Картофель отлично растягивает излишнюю жидкость, что содействует снятию отека.
- Капустный лист. Лист свежайшей капусты размять и зафиксировать на большом пальце.
Связочный аппарат опосля вправления вывиха укрепляется через 3–4 недельки. Потом, опосля снятия фиксирующей повязки, можно приступить к выполнению реабилитационных мероприятий. В их список заходит гимнастика для стоп, физиопроцедуры, массаж. Их выполнение укрепляет связки, восстанавливает обменные процессы, дозволяет избежать атрофии мускул, а также служит профилактикой получения травм в предстоящем.
Исцеление вывиха без помощи других неприемлимо. Вправлять сустав должен доктор с подходящим образованием и практикой. Непременно выполнение всех целительных мероприятий, назначенных медиком.
Читайте также:


