Деформирующий артроз это полиартрит

Суставы являются подвижной частью тела, которые помогают костям, сухожилиям и связкам выполнять свои функции, при этом не тереться друг о друга и соединяться между собой. Суставы находятся на руках, ногах, в районе крепления конечностей к туловищу. Многие слышали о полиартрите лишь из уст пожилых людей. Это действительно является болезнью многих пожилых мужчин и женщин. Однако и молодые могут развить данное заболевание. Все о полиартрите пойдет речь в статье на vospalenia.ru.
Что это такое – полиартрит?
Артритом называется воспаление одного сустава. Что же такое полиартрит? Это воспаление сразу нескольких суставов. Процесс начинается с травмирования или инфекционного проникновения в сустав, где начинает собираться экссудативная жидкость или гной. Поскольку речь идет о множественном поражении нескольких суставов, то чаще всего он возникает на фоне проникновения инфекции.
По форме течения делят полиартрит:
- острый – появился впервые;
- подострый;
- хронический – характеризуется периодическими обострениями, которые уже возникали не раз.
По возбудителю и механизму течения делят на виды:
- Инфекционный специфический:
- Бруцеллезный;
- Гонорейный;
- Дизентерийный;
- Сифилитический.
- Ревматоидный (аутоиммунный, аллергический) – хроническое течение болезни, при котором поражаются несколько суставов без проникновения каких-либо инфекций.
- Кристаллический (обменный) – скопление солей в суставах. Сюда относят подагрический полиартрит.
- Псориатический. Сценарии развития данного вида заболевания:
- Олигоартикулярный асимметричный артрит.
- Псориатический симметричный полиартрит.
- Сакроилеит и спондилит.
- Псориатический полиартрит межфаланговых суставов.
- Псориатический мутилирующий полиартрит.
- Посттравматический.
- Реактивный – развивается под воздействием инфекции:
- Бактериальный;
- Хламидиозный;
- Грибковый;
- Вирусный.
- Болезнь Бехтерева – поражение суставов позвоночника, которое приводит к обездвиживанию спины.
Причины воспаления суставов
Причиной развития воспаления суставов инфекционного специфического вида является проникновение инфекции в участки при гонорее, туберкулезе, дизентерии, бруцеллезе и т. д.
- Бруцеллезный полиартрит развивается по причине контакта с больными животными или людьми, а также при съедении пищи, зараженной бруцеллой.
- Гонорейный полиартрит развивается на фоне гонореи, простатита, хронического уретрита гонорейного характера.
- Дизентерийный полиартрит возникает после излечения больного от дизентерии.
- Сифилитический полиартрит развивается на поздней стадии сифилиса.
Ревматоидный полиартрит развивается на фоне:
- аутоиммунной реакции,
- генетической предрасположенности,
- воспалительных процессов, которые уже протекают в организме (ангина, грипп, синусит, отит и пр.),
- аллергической реакции.
Кристаллический полиартрит развивается на фоне нарушения обменных процессов, например, при подагре или сахарном диабете. Кристаллическая форма откладываемых в суставах солей повреждает ткани, что приводит к деформации.
По неизвестным причинам на фоне псориаза развивается псориатический полиартрит. Может развиться у тех, чьи родственники болели псориазом или псориатическим полиартритом.
Посттравматический полиартрит развивается на фоне различных ушибов, вывихов, трещин, незначительных травм. Здесь выделяют отдельную причину – однообразные постоянные движения суставами.
Реактивный полиартрит развивается после перенесения различных инфекционных и воспалительных заболеваний:
Симптомы и признаки
Симптомы и признаки полиартрита суставов рассмотрим в зависимости от вида болезни:
- Бруцеллезный:
- Боли в крупных суставах;
- Припухлость;
- Снижение подвижности суставов;
- Волнообразная лихорадка;
- Увеличение селезенки, печени, лимфоузлов;
- Появление невритов и невралгии.
- Гонорейный:
- Резкие боли в крупных суставах;
- Полная неподвижность суставов;
- Слабость;
- Лихорадка;
- Анорексия.
- Дизентерийный:
- Боли в одном или нескольких суставах;
- Высокая температура.
- Сифилитический:
- Боли, усиливающиеся по ночам;
- Деформация сустава при отсутствии ограничения подвижности.
- Ревматоидный:
- Боли в пораженных суставах;
- Повышение температуры;
- Образование деформации пораженных суставов;
- Покраснение и припухлость кожи;
- Местная температура;
- Скованность суставов после пробуждения;
- Слабость и утомляемость;
- Анорексия;
- Ухудшение сна и аппетита;
- Ограниченность подвижности пораженных суставов.
- Кристаллический и псориатический полиартриты характеризуются припухлостью и болями в суставах. Отдельно у псориатического вида наблюдаются такие симптомы:
- Боли, усиливающиеся по утрам;
- Покраснение кожи;
- Деформация и полная неработоспособность сустава;
- Воспаление сухожилия пораженного пальца, который опухает;
- Воспаление связок;
- Отслоение ногтевой пластины;
- Анемия;
- Воспаление других частей тела (например, развитие конъюктивита);
- Усталость.
- Посттравматический:
- Скованность сустава;
- Боль в суставе;
- Хруст в пораженном суставе при движении.
- Реактивный:
- Резкая боль в суставе;
- Озноб;
- Лихорадка;
- Недомогание;
- Ломкость ногтей на пораженной конечности.
Полиартрит у детей
У детей полиартрит тоже встречается, несмотря на юный возраст людей. Чаще он возникает на фоне инфекционного поражения или генетической предрасположенности. После травм полиартрит редко проявляется, однако могут стать фактором развития его в будущем. Плохо сросшиеся кости или связки могут потом давать значительные боли и нагрузки на суставы. Псориатический полиартрит обычно проявляется в юном возрасте
Полиартрит у взрослых
У взрослых полиартрит развивается достаточно часто, особенно у пожилых людей. Чаще в молодом возрасте заболевают женщины. Полиартрит у женщин возникает при беременности, после тяжелых родов, при сильных нагрузках и даже при хождении на каблуках. Реактивный полиартрит часто развивается у мужчин после больших нагрузок, переохлаждения, травм конечностей и постоянного воздействия негативных факторов.
Чем старше становится человек, тем выше риск заболеть полиартритом из-за хрупкости костей и уменьшения эластичности связок и мышц. В пожилом возрасте полиартрит в равных пропорциях возникает как у женщин, так и у мужчин.
Диагностика
Диагностика полиартрита любого вида проводится на основе сбора жалоб и осмотра воспаленного сустава. По некоторым внешним признакам виден диагноз. Но для более детального определения его природы проводят дополнительные исследования:
- Реакция Райта и Хеддльсона.
- Проба Бюрне.
- Томография.
- Реакция Берде-Жангу.
- Реакция Вассермана.
- Рентгенография.
- Термография.
- Артрография.
- Анализ крови и суставной жидкости.
Лечение полиартрита на сегодняшний день является не достаточно эффективным. Оно заболевание не устраняет, но позволяет замедлять и ненадолго купировать развитие и прогрессирование. На время основного лечения больного помещают в стационар. Только после стихания симптомов больного могут отпустить на лечение домой. Следует понимать, что данное заболевание является пожизненным, то есть человеку придется постоянно проходить лечение.
Чем лечить полиартрит?
- Нестероидные лекарства;
- Противовоспалительные медикаменты;
- Кортикостероиды и глюкокортикоиды;
- Гели, крема, мази специального назначения;
- Антибиотики, противовирусные, противогрибковые лекарства – зависит от возбудителя болезни;
- Антигистаминные препараты;
- Иммунодепрессанты;
- Обезболивающие препараты;
- Фитопрепараты;
- Противоревматические препараты.
Как еще лечить полиартрит? Физиотерапией:
- УВЧ;
- Лечебный массаж: иглоукалывание, моксотерапия, точечный массаж, мануальная терапия, фармакопунктура;
- Озокеритолечение;
- Парафиновые аппликации;
- УФО;
- Магнитная терапия;
- Ионофорез;
- Лечебная гимнастика;
- Криотерапия;
- Холодные и горячие компрессы.
На время лечения следует оградить больного от больших нагрузок на пораженный сустав.
Если консервативное лечение не помогает в купировании болезни, а симптоматика нарастает, тогда назначается хирургическое вмешательство, когда будет удален пораженный сустав.
В домашних условиях лечение может проводиться как медикаментозное, так и травяное. Здесь разрешается применять народные средства, например, такие:
- Сосновые ванны.
- Столовую ложку брусники заливают стаканом кипятка, 2 часа настаивают и употребляют до еды.
- Наложение коровьих лепешек.
- Втирание мазей из толченого желудя, свиного жира и черного молотого перца.
- 2 стакана сока редьки смешать с 0,5 л водки, 1 ч.л. соли, стаканом меда. Смесь втирать в больной сустав.
При обменном полиартрите очень важна диета в виде исключения из рациона жирного, жареного, соленого и алкоголя. При любых видах полиартрита рекомендуется снизить вес, если он дает нагрузку на суставы при помощи такого меню: вареные овощи, отварная рыба и мясо, фрукты, каши.
Прогноз жизни
Прогноз жизни благоприятный при лечении любого вида полиартрита. Хоть болезнь и не излечивается, однако хорошо купируется, предотвращая обострения. Сколько живут при полиартрите? Всю жизнь. Заболевание не смертельное, однако дает свои осложнения, если больной не лечится:
- Очаговый нефрит.
- Сердечные заболевания.
- Дыхательные заболевания.
- Кожные заболевания.
- Амилоидоз.
- Нарушение работы печени и почек.
- Бурсит с образованием абсцессов и фурункулеза.
- Тендовагинит.
Здесь важно не только лечить свою болезнь постоянно, но и проводить профилактику:
- Избегать травмирующих ситуаций;
- Полноценно питаться;
- Лечить все специфические инфекционные болезни;
- Совершать умеренные нагрузки;
- Укреплять иммунитет;
- Избегать переохлаждения;
- Обращаться к врачам при первых симптомах.

Деформирующий артроз - дистрофическое заболевание суставов конечностей, позвоночника, связанное с преждевременным старением суставного хряща, его дегенерацией вплоть до полного исчезновения, сопровождающейся краевыми разрастаниями поверхностей суставных костей и вторичным синовиитом (воспалением сустава).
В преждевременном старении суставного хряща виноваты, прежде всего,неправильное питание, зашлакованность организма. Если с выведением токсинов и шлаков не справляется кишечник и печень, эти функции на себя берут другие слизистые, эпителиальные и синовиальные поверхности, в том числе синовиальные поверхности суставов. Большое значение имеет солеотложение на суставных поверхностях. Организм пытается вывести отложения из сустава - возникает воспалительная реакция.
Зашлакованные сосуды приведут к нарушению питания сустава и еще большей дегенерации хряща. Неадекватные физические нагрузки, как и отсутствие таковых усугубляют процесс. Неадекватные физические нагрузки бывают в профессиональном спорте, а также у людей с ожирением. Они способствуют травматизации суставных поверхностей. Имея 20кг лишнего веса, мы, по сути, носим 2 ведра воды постоянно на себе, соответственно суставы ног, в первую очередь коленные будут травмироваться и страдать. С другой стороны малоподвижный образ жизни, отсутствие движений в суставе значительно уменьшает количество синовиальной жидкости, за счет которой питается суставной хрящ, которая предотвращает травматизацию сустава при движении.
Подагрический артрит - относится к группе обменно - дистрофических полиатритов. В результате нарушения обмена веществ, соли мочевой кислоты откладываются на суставных поверхностях и вызывают их острое воспаление, которое сопровождается резкой сверлящей болью, покраснением сустава. Со временем соли мочевой кислоты откладываются в окружающих тканях, их окружает соединительная ткань, образуются специфические узелки - тофусы. Нарушение обмена мочевой кислоты часто передается по наследству. Провоцировать заболевание может употребление в пищу мяса, острой, соленой пищи, алкоголя. На Руси подагра считалась заболеванием помещиков и аристократической знати, когда на частых пирах ели поросенка и закусывали рябчиками.
Инфекционно - аллергический полиартрит. На суставной поверхности может селиться разнообразная флора, в том числе ТОРЧ инфекция-инфекция, которая может жить в организме не проявляя себя, а в случае снижения иммунитета вызывать болезнь, например, хламидии. Организм, чтобы победить ее включает воспалительную реакцию/ Те, или иные шлаки, находящиеся на суставных поверхностях, могут служить аллергенами. Воспаление сустава может быть аллергического характера.
Процесс подобный ревматоидному в суставах позвоночника вызывает называется болезнью Бехтерева. Характерным признаком ревматоидного артрита есть скованность суставов и движений по утрам.
Ревматический артрит, как правило, не оставляет никаких последствий в суставе. Но, к сожалению, ревматизм в 40% поражает суставы и в100% поражает сердце, вызывая пороки сердца, нарушения сердечного ритма. При ревматоидном артрите суставы со временем обезображиваются деформацией, особенно суставы кистей рук, кисти напоминают ласты моржа. Как и при деформирующем артрозе, если не заниматься лечебной физкультурой, в суставах со временем развивается соединительная ткань, возникают контрактуры, ограничение их подвижности.
В классической медицине артриты в основном лечат нестероидными противовоспалительными средствами, которые снимают боль и воспаление. В лечении тяжелых аутоиммунных заболеваний дополнительно применяются кортикостероидные гормоны. При подагрическом - артрите средства регулирующие обмен мочевой кислоты.
Не лечить аутоиммунные заболевания - преступление, заболевание будет развиваться в геометрической прогрессии, повреждая жизненно важные органы - сердце, почки. Средства, которыми лечат заболевания, к сожалению, вызывают массу побочных явлений: гастрит с повышенной секрецией желудочного сока, язвенную болезнь, снижение иммунитета. Применение кортикостероидных гормонов ведет к гипотрофии надпочечников, что делает необходимость приема пожизненной.
Поэтому лечение артритов:
Нестероидные лекарственные препараты на ранних стадиях заменят, а на поздних дополнят лекарственные травы. Аналогичное действие будет оказывать лабазник вязолистный, фиалка трехцветная, листья малины (в старину ревматизм малиной только и лечили), плоды рябины, ясеня белого, ольхи.
Функцию надпочечников можно стимулировать физиотерапевтическими методами: индуктотермией, низкочастотным ультразвуком.
При острых воспалениях суставов великолепно боль, отек, и воспаление снимают пиявки.
Актуальна иглорефлексотерапия. Великолепно воздействует микроволновая резонансная терапия. Преимущество рефлексотерапии состоит в том, что она лечит не только больные суставы, но и воздействуя на меридианы - весь организм в целом. В рефлексотерапии есть рецептуры стимуляции надпочечников.
Больших результатов можно достичь, применяя гомеопатические препараты. Прием их внутрь и под язык хорошо дополняется аппликацией гомеопатических гранул на точки акупунктуры.

В профилактике обострений важно:
- Избегать переохлаждений и избыточного пребывания на солнце.
- Избегать простудных и инфекционных заболеваний
- Соблюдать строгую диету при наличии подагры.
- Бороться с лишним весом
- Воплощать в жизнь санологические программы очищения кишечника, печени, суставов, сосудов.
Что такое полиартроз? Заболевание представляет собой патологию костно-суставной системы с одновременным поражением нескольких суставов. Артроз распространен повсеместно, наиболее подвержены лица зрелого и преклонного возраста, чаще женского пола. 
Симптомы полиартроза
Процесс развивается исподволь. Человек может не предъявлять никаких жалоб, но при этом на микроуровне уже можно наблюдать изменения. Течение медленное, чаще хронического характера, сначала изменения развиваются в околосуставных оболочках и связках, потом вовлекается капсула и хрящевые структуры.
Необходимо различать понятия артроз (дегенеративные изменения костной ткани сустава) и артрит (главную роль играет воспалительный фактор).
Отличия полиартроза от полиартрита
| Симптомы | Полиартроз | Полиартрит |
| Болезненность | Только при движении в суставе | Всегда |
| Отечность и припухлость | Нет | Есть |
| Температура кожных покровов над пораженной областью | Нормальная | Нормальная |
| Нарушение подвижности | Всегда | Только скованность утром |
| Хруст | Есть | Нет |
| Анализ крови | Норма | Признаки воспаления (лейкоцитоз и ускорение СОЭ) |
| Рентгенография | Изменение костного скелета | Норма |
При осмотре такого пациента врач часто определяет следующие симптомы:
- боль в суставе при движениях в конечности;
- затруднение при сжимании кисти в кулак;
- боль при прощупывании суставных связок;
- изменения формы и внешнего вида пораженной конечности;
- признаки скопления жидкости и воспалительного процесса в суставной сумке;
- нарушение устойчивости при стоянии и ходьбе;
- гипотрофия мышц;
- уплотнение околосуставных связок.
В настоящее время данная патология все чаще встречается среди лиц молодого возраста.
Причины
По механизму возникновения выделяют первичный и вторичный полиартроз.
Первичный развивается как самостоятельное заболевание. Его частые причины: нарушение обмена веществ, наследственность (передается от родителей детям), снижение функции иммунной системы.
Вторичный полиартроз формируется как следствие основного заболевания, например, в результате перенесенной бактериальной или вирусной инфекции, травмы, сахарного диабета, заболевания сосудистой системы.
Степени артроза
I степень. Жалобы на боль появляются только в результате большой физической нагрузки. Мышечный тонус в норме, движения в полном объеме. На рентгеновском снимке можно заметить незначительное сужение суставной щели.
II степень. Болезненность возникает при средней и легкой нагрузке. Пациент щадит конечность, в результате постепенно снижается тонус мускулатуры. На рентгене выявляются остеофиты и обызвествления связок.
III степень. Выраженная боль при любом движении. Значительная атрофия мышечной ткани. Больной находится в вынужденной позе. На снимке суставная щель практически не прослеживается или происходит сращение поверхностей – анкилоз, в эпифизах костей определяются кистовидные просветления.
Диагностика
Пациенту с вышеперечисленными жалобами необходимо обратиться к врачу (терапевту, хирургу, ортопеду). Доктор назначит весь комплекс обследований:
- Общий и биохимический анализы крови, анализ мочи.
- Обязательное выполнение рентгенограмм пораженной области в двух проекциях.
- Компьютерная томография исследуемой области.
- Ультразвуковое исследование (позволяет оценить состояние мягких тканей и определить наличие выпота).
- Артроскопия. Метод инвазивный, но позволяет наиболее точно оценить стадию процесса.
Терапия
Выделяют два принципа лечения: консервативный и хирургический.
Первый подразумевает применение медикаментозных средств и физиотерапевтических процедур (магнит, лазер, амплипульс, электрофорез). Противовоспалительные нестероидные препараты блокируют воспалительную реакцию хряща и останавливают его разрушение.
На третьей стадии возможно применение слабых наркотических средств (только по назначению и под контролем врача – специалиста). Хондропротекторы способствуют восстановлению хрящевых клеток на первых двух стадиях заболевания.
Хирургический метод лечения нужен, когда движения в суставе становятся невозможны или появляются невыносимые боли. В любом случае необходим индивидуальный подход к проблеме. Врач – травматолог после обширного обследования больного решает вопрос об объеме операции.
Если нужно только удалить остеофиты, связки или выровнять суставные поверхности, то можно это сделать с помощью артроскопа через небольшие разрезы в периартикулярных тканях. При наличии больших суставных повреждений производят протезирование (тотальное замещение собственных тканей искусственными). Изготавливают протезы из гипоаллергенных сплавов.
Своевременное лечение консервативными методами помогает отсрочить хирургическое вмешательство, сохранить собственные ткани и подвижность конечностей в полном объеме.
Все приведенные ниже рецепты рекомендовано использовать только как дополнение к основному курсу лечения.
- Мел истолочь, добавить нежирный кефир. Из смеси делать компрессы на ночь.
- Замочить желатин на ночь, утром к нему добавить ложку меда. Принимать смесь натощак.
- Чесночный сок смешать с оливковым маслом (1:3), употреблять утром.
- Приготовить состав из йода, глицерина, спирта этилового, меда (1:1:1:1), настоять, втирать в кожу над пораженными местами.
- Компрессы из мумие.
- Заварить в термосе цветы календулы и листья березы (1:1). Пить по половине стакана каждый день.
- Лист лопуха покрыть медом, приложить к больному месту, замотать полотенцем и оставить на ночь.
Лечебная физкультура показана только в стадии ремиссии.
Занятия проводятся для достижения следующих целей:
- уменьшение внешних деформаций конечностей;
- устранение излишней нагрузки на пораженные участки;
- увеличение объема движений в конечностях.
Упражнения делают из положений лежа, сидя, на боку, можно заниматься в бассейне. Обязательна дыхательная гимнастика, она обеспечивает должное расслабление мышечной ткани. Занятия должен проводить только инструктор по лечебной физкультуре. Для каждого пациента подбирают отдельный комплекс упражнений. Важно избегать излишних нагрузок на сустав.
Особенности питания
При полиатрозе в организм должны поступать все необходимые питательные вещества и витамины. Также очень важно контролировать массу тела, потому что при ее избытке растет нагрузка на нижние конечности.
Откажитесь от жирного, жареного, мучного, сладкого, алкоголя и курения. Отдайте предпочтение крупам, рыбе, овощам и фруктам.
Специфические признаки деформирующего артроза коленного, тазобедренного и мелких суставов кистей
Существуют особенности течения болезни в разных суставах:
- Коленный сустав. Боль ноющего характера, чаще после длительного пребывания в вертикальном положении и ходьбы. Основной провоцирующий фактор – травмы в анамнезе, в результате которых нарушается конгруэнтность суставных поверхностей и мыщелков, что, в свою очередь, ускоряет износ тканей.
- Тазобедренный сустав. Боль часто отдает в ногу и спину. Пациент принимает вынужденное положение, хромает. Хирургическое лечение основано на тотальном замещении кости протезом. Собственные ткани вертлужной впадины, головни и шейки бедренной кости резецируют, а вместо них устанавливают искусственные. Послеоперационный период и реабилитация протекают длительно.
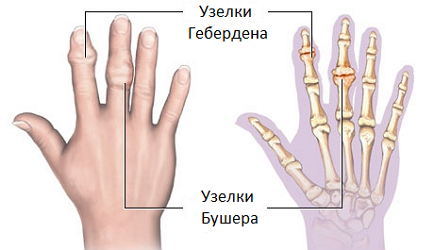
- Кисти. Изменения часто возникают в мелких суставах (проксимальных и дистальных межфаланговых). На рентгенограмме определяются сужение межсуставных щелей, костные разрастания, узурация, кистовидные просветления и подвывихи. Внешне можно заметить утолщение вокруг этих суставов (узелки Гебердена и Бушара). Боль ноющая, характерна утренняя скованность.
![]()
Профилактика
Для предупреждения развития полиартрита нужно придерживаться здорового образа жизни, правильно питаться, дозировать физическую нагрузку, следить за массой тела.
Рекомендованы пешие прогулки, умеренные занятия спортом, предупреждение травм и своевременное обращение за помощью к докторам.

Ревматический полиартрит – рецидивирующая патология воспалительного характера, затрагивающая соединительную и хрящевую ткань суставов. Заболевание чаще всего начинается после ангины, ОРВИ на фоне неполноценного лечения инфекций. Длительный воспалительный процесс приводит к выраженному ограничению движений в суставах и к сильнейшим болям. Лечение пациентов с ревматическим полиартритом нужно начинать как можно раньше, это позволит значительно снизить риск развития последствий, которые могут стать причиной инвалидности.

Причины появления болезни
Единой причины болезни не установлено. Однако большинство ученых считают, что ревматический полиартрит возникает в результате действия бета-гемолитического стрептококка. Патогенный микроорганизм чаще всего вызывает инфекции верхних дыхательных путей – фарингит, ангину, скарлатину. При своевременном и адекватном лечении, то есть использовании антибиотиков, симптоматической терапии и соблюдении постельного режима бактерии погибают и не распространяются по всему организмы.
В противном случае формируются особые иммунные комплексы, которые постепенно поражают соединительные ткани, в том числе и суставные. Естественно, что процесс поражения характерен не всех больных с ангиной или фарингитом. К нему предрасполагает ряд провоцирующих патологию факторов, это:
- Предрасположенность на генетическом уровне, выражающаяся в незначительной сопротивляемости костно-мышечных структур к воздействию аутоиммунных процессов;
- Травмирование сочленений;
- Наличие в организме очага хронической инфекции, например кариозных зубов;
- Эндокринные сбои;
- Значительное ухудшение работы иммунной системы. Патология чаще возникает у тех, кто болеет ОРВИ больше 3-5 раз за год;
- Переохлаждение организма.
Патология впервые обычно возникает у достаточно молодых людей в возрасте от 17 до 45 лет.

Симптомы болезни
Основные симптомы ревматического полиартрита впервые обычно начинают беспокоить спустя 2-3 недели после перенесенной инфекции ЛОР-органов. Заболевание начинается резко и сопровождается:
- Повышением температуры до 38,5-40 градусов;
- Отечность пораженных суставов и покраснением кожи над ними;
- Слабостью;
- Сильнейшими болями.
Интенсивность болей при такова, что больной может кричать в момент приступа и терять сознания. Характерный признак – летучесть болей, то есть вначале они могут локализоваться в одних сочленениях, а через 2-3 дня переходить на другие. При нем обычно поражаются крупные суставы – локтевые, коленные, шейные, реже мелкие. Их функция серьезно нарушается, что значительно ограничивает движения.
Протекает острая фаза 2-3 недели, после чего симптомы практически полностью проходят, и пациент считает себя совершенно здоровым. Но это и есть главная ошибка – иммунные комплексы в организме остаются и под воздействием провоцирующих факторов активизируется, что приводит к рецидиву заболевания.
Со временем разрушение соединительной и хрящевой ткани ухудшает работу сустава и больного начинают периодически во время обострений или постоянно беспокоить такие симптомы, как:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Припухлость и скованность по утрам. После разминки или ближе к обеду скованность уходит. Этот симптом считается одним из самых достоверных признаков болезни;
- Формирование над пораженным сочленением болезненного выпячивания;
- Боли, которые в запущенных случаях могут беспокоить практически постоянно;
- Ограничение движений.
В некоторых случаях симптомы развивающегося ревматического полиартрита несколько отличаются от типичного протекания патологии. Это относится и к узелковому виду воспаления. Такая форма заболевания сопровождается появлением над сочленениями в толще коже хорошо пальпируемых узелков, которые могут периодически самостоятельно рассасываться и вновь появляться.

Отличие заболевания от сходных патологий
Ревматический полиартрит в первую очередь нельзя путать с ревматоидным полиартритом. Несмотря на всю схожесть клинических признаков этих двух болезней они имеют и существенные отличия, позволяющие выставить верный диагноз и соответственно подобрать грамотную схему лечения.
Таблица отличий
| Признаки | Ревматический | Ревматоидный |
| Тип болезни | Вторичное заболевание, развивающееся как осложнение перенесенной инфекции | Аутоиммунная патология |
| Скорость возникновения симптоматики | Развивается стремительно, сопровождается лихорадкой и острой болью | Болезнь прогрессирует медленно, боли умеренные |
| Этиология | В большинстве случаев возникает после перенесенных воспалительных процессов в ЛОР-органах | В основе развития – аутоиммунные нарушения |
| Возможные осложнения | Поражение сердца, почек, органов дыхательной системы | Наблюдается ограничение движений в суставах, постепенная их деформация |
| Локализация поражения | Крупные суставы – коленные, локтевые, тазобедренные, плечевые | Мелкие сочленения – фаланги пальцев, запястья |
| Прогноз | Благоприятный. При своевременном лечении возможно полное выздоровление | Полное выздоровление пациента практически невозможно. Лечение на ранней стадии предотвращает деформацию. |
Ревматоидный полиартрит нередко развивается на фоне психоэмоциональных стрессов. Провоцирующей причиной может стать и длительная нехватка в организме основных микроэлементов и витаминов, тяжелый физический труд. У женщин спровоцировать заболевание может тяжелая беременность, неоднократные аборты.
Процесс прогрессирования ревматоидного полиартрита может занять от нескольких месяцев до нескольких лет. В самых благоприятных случаях выраженной атрофии не происходит, поэтому пациент не испытывает практически никаких серьезных проблем. Чтобы добиться такого течения болезни нужно начинать ее лечение как можно раньше.

Методы диагностики
Лечение пациента с болями в суставах начинается с тщательной диагностики. Врач должен визуально оценить характер изменений, провести опрос, в ходе которого выясняются жалобы, предшествующие заболевания или травмы, анамнез жизни. Предполагаемый диагноз подтверждается или опровергается при помощи диагностических процедур.
При подозрении на данную болезнь больному назначают:
- Анализы крови. В общем анализе в период обострения будет резко повышено СОЭ и количество лейкоцитов. В биохимии возрастает количество антистрептолизины, обнаруживаются противострептококковые антитела;
- Анализ мочи. Возможно появление белка, что указывает на поражение почек;
- Рентгенография. В отличие от ревматоидного полиартрита при ревматическом характере патологии на снимках существенных изменений нет. Возможно только расширение суставной щели за счет скопления экссудата при воспалительном процессе;
- УЗИ. Назначается с целью выявления изменений во внутренних органах, в то числе и на сердце;
- МРТ и КТ. Эти исследования при реактивном артрите малоинформативны, они показывают только очаг воспаления.
Все данные исследований оцениваются в совокупности с клиническими признаками болезни. На ревматический полиартрит достоверно указывают такие симптомы как:
- Острое начало болезни после перенесенной ангины или ОРВИ;
- Поражение преимущественно крупных суставов;
- Симметричность воспалительного процесса;
- Мигрирующие боли;
- Отсутствие деформаций сочленений.
Ревматический полиартрит проходит в течение месяца и даже в случае отсутствия лечения. Однако терапия пациенту крайне необходима. Правильно подобранные лекарства снижают интенсивность болей, облегчают самочувствие и предотвращают развитие нежелательных изменений.

Принципы лечения
Лечение эффективно будет только в том случае, если пациенту лекарственная терапия будет подобрана правильно. Основные цели лечебных мероприятий это:
- Обезболивание, позволяющее адекватно купировать болевой синдром;
- Снижение воспалительных процессов;
- Уменьшение отечности;
- Дезинтоксикация;
- Симптоматическая терапия.
Правильно подобранные препараты и соблюдение рекомендаций врача позволяют значительно снизить риск обострений в дальнейшем.
Сильные обезболивающие препараты необходимы только в острую фазу ревматического полиартрита или если рецидив затянут. Нередко боли у пациента проходят только после использования наркотиков – Морфина, Промедола, Трамадола.
Из других медикаментозных средств назначают:
- Нестероидные противовоспалительные средства – Нимесулид, Декскетопрофен, Кетопрофен. Лекарства из этой группы снимают воспаление, уменьшают отечность и таким образом не только уменьшают боли, но и улучшают подвижность пораженных суставов. Назначают их обычно в таблетках или капсулах, но при непереносимости перорального приема НПВС можно использовать в форме ректальных свечей или в инъекциях. Мази из данной группы используют местно. С их помощью можно несколько уменьшить боль и улучшить движения;
- Глюкокортикостероиды — Преднизолон, Дексаметазон в инъекциях. Гормоны хорошо останавливают воспалительный процесс, но используют их только коротким курсом в острую фазу заболевания. В период обострения гормональные средства применяют в тех ситуациях, когда другие лекарства помогают мало;
- Антибиотики. Применяются с целью полного уничтожения оставшихся в организме бактерий. Чаще всего для лечения пациентам требуются Пенициллины и Цефалоспорины, наделенные широким спектром действия.
При выявлении признаков сердечной недостаточности назначают сердечные гликозиды, мочегонные средства, лекарства с сосудорасширяющими свойствами. При остром протекании ревматического полиартрита также необходима эффективная дезинтоксикация, заключающаяся во введении внутривенно плазмозамещающих препаратов и в обильном питье. Витаминные комплексы назначают с целью повышения иммунитета и восполнения жизненно важных элементов.
Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>

В острую фазу больному назначается постельный режим. Ограничение физической нагрузки позволяет уменьшить болезненность суставов и предотвращает распространение патогенных микроорганизмов на сердечную мышцу. Необходим и соответствующий уход за больным, так как многие обычные действия первые две-три недели воспалительного процесса даются с трудом. Питание должно быть витаминизированным, легко усваиваемым.
Использование хондропротекторов целесообразно, если пациенту больше 45 лет. В этом случае препараты из этой группы предотвратят возникновение дегенеративно-дистрофических изменений в хрящевой ткани. Во время обострений нельзя делать лечебную гимнастику, но в стадию ремиссии она позволит избежать атрофии мышц. Физиопроцедуры больному назначаются с целью уменьшения воспалительного процесса и болей.
Хирургическое вмешательство предполагает только удаление скопившегося экссудата через пункцию.
Профилактика
Ревматизм и связанный с ним полиартрит вполне можно избежать. Чтобы не допустить развитие патологии необходимо:
- Полноценно лечить инфекции. При остром протекании ангин и фарингитов нужно соблюдать постельный режим, достаточно пить жидкости для того чтобы вывести токсины из организма. Антибиотики нужно подбирать с лечащим врачом, так как неправильный выбор препарата приводит к распространению воспалительного процесса, что и может стать причиной поражения суставов и хрящей;
- Регулярно санировать ротовую полость, проводить лечение кариеса и болезней десен;
- При рецидивирующих или затяжных инфекциях ЛОР-органов провести исследование мазка из области ротоглотки на стрептококк.
При уже возникшей болезни нужно постараться избегать обострений. Поможет в этом укрепление иммунитета, профилактическое лечение, предотвращение переохлаждения. Раз в полгода необходимо проходить обследование, которое позволит вовремя обнаружить нежелательные изменения.
Возможные осложнения и прогноз
При ревматическом поражении суставов их деформация происходит только вследствие возрастных изменений в тканях. Но эта патология может привести может привести к поражению сердечной мышцы, что нередко заканчивается:
- Миокардитом или эндокардитом;
- Образованием клапанных пороков сердца;
- Инфарктом.
Также возможен плеврит, почечная недостаточность, кольцевидная эритема. Терапия осложнений не всегда приводит к полному выздоровлению, что может закончиться сердечной недостаточностью и инвалидностью.

Избежать указанных выше осложнений можно только своевременным лечением. Назначения врача должны быть больным полностью выполнены. Терапию медикаментами нужно доводить до конца. В период лечения нужно избегать развития инфекционно-воспалительных заболеваний, переохлаждений, повышенной нагрузки на суставы.
Читайте также: