Дегенеративно-дистрофический гонартроз что это такое
На какие признаки нужно обратить внимание? Когда необходима помощь врача? Какие методы лечения предлагает современная медицина? Существуют ли эффективные профилактические мероприятия? Ответы на эти вопросы интересуют многих пациентов, столкнувшихся с подобной проблемой.
Гонартроз — что это такое?
Многие пациенты обращаются к врачу с жалобами на постоянные боли в коленях. Существует множество причин появления дискомфорта, включая и гонартроз. Что это такое? Это заболевание дегенеративно-дистрофического характера, которое поражает коленные суставы. Кстати, его возникновение не связано с воспалительным процессом. Другое название патологии — остеоартроз коленей.
Согласно статистике, гонартроз по распространению занимает первое место среди всех заболеваний коленных суставов (в 53% случаев диагностируют именно эту патологию).
Дистрофический процесс, как правило, развивается на фоне нарушений кровообращения. Ухудшается трофика хрящевых тканей сустава, что и провоцирует деструктивные изменения. Хрящевое покрытие суставных поверхностей истончается, стирается, растрескивается, а затем и вовсе исчезает. Кости внутри сустава обнажаются (частично или полностью). Разумеется, это не может не сказаться на самочувствии человека. Костные поверхности трутся во время ходьбы, что сопровождается болью — сустав постепенно теряет свои основные функции.
Наряду с этим, наблюдается усиленный синтез костного вещества и образование остеофитов на суставных поверхностях. Нередко костные осколки попадают внутрь суставной полости, полностью обездвиживая колено. Синовиальная оболочка постоянно подвергается раздражению, а это может спровоцировать воспалительный процесс.
Первичный гонартроз и его причины
Подобное дегенеративно-дистрофическое заболевание коленного сустава может быть первичным. В таких случаях определить причины не всегда возможно. Согласно статистике, патология чаще всего диагностируется у пожилых людей. Подобное явление медики связывают с возрастными изменениями соединительных тканей.
К факторам риска относят и метаболические расстройства. Замечено, что гонартроз чаще развивается у пациентов, страдающих от ожирения. Некоторые ученые утверждают, что заболевание связано с наследственностью. К факторам риска относят длительный прием гормональных лекарств, заболевания эндокринной системы, врожденные анатомические особенности. На сегодняшний день ни одна из этих гипотез не имеет официального подтверждения.
Заболевание, как правило, начинается с поражения одного колена, но процесс всегда переходит на другое. Таким образом, врожденный гонартроз практически всегда является двухсторонним. Спровоцировать начало дегенеративного процесса могут повышенные физические нагрузки (это профессиональная болезнь футболистов, теннисистов, гимнастов, легкоатлетов).
Вторичные формы заболевания
У многих пациентов диагностируется вторичный гонартроз. Что это такое и в чем его особенность? Подобная форма заболевания не является самостоятельной, а развивается на фоне других патологий. Врач практически всегда может определить причину появления дегенеративного процесса. К факторам риска относят:
- Воспалительные заболевания суставов (включая артриты), образование опухолей в суставной полости.
- Неправильно проведенная или поздно начатая терапия при воспалительных поражениях коленных суставов.
- Травмы, включая разрывы связок, переломы, повреждение мениска, вывихи, кровоизлияние в суставную полость.
- Гонартроз может быть результатом ранее проведенной операции на колене.
В большинстве случаев патология поражает сустав лишь одной конечности (правосторонний или левосторонний гонартроз).
Основные симптомы
Можно ли самостоятельно диагностировать гонартроз? Симптомы заболевания зависят в первую очередь от стадии его развития. К сожалению, на начальных этапах заподозрить наличие проблемы практически невозможно.
Патология прогрессирует медленно. Сначала появляется лишь легкий дискомфорт, который многими больными воспринимается как обычная усталость. В дальнейшем появляются боли. Сначала они легкие, практически незаметные. По мере развития недуга болезненность становится более выраженной — она возникает во время длительных прогулок, на фоне физической активности.
Есть и другие признаки гонартроза, на которые стоит обратить внимание. Многие пациенты отмечают спазмы в икроножных мышцах, возникающие в ночное время. Это, конечно, сказывается на качестве сна.
Иногда в полости сустава начинает скапливаться жидкость, в результате чего колено отекает, значительно увеличивается в объеме. К осложнениям недуга можно отнести и воспаление синовиальной оболочки, которое сопровождается повышением локальной температуры, покраснением кожи.
Из-за боли изменяется походка человека. Сначала появляется хромота, но по мере развития болезни пациент и вовсе теряет способность передвигаться самостоятельно. На последней стадии развития недуга боль присутствует постоянно, даже в состоянии полного покоя.
Степени гонартроза
Недуг развивается постепенно. В современной медицине принято выделять три стадии:
Диагностические мероприятия
Только после тщательного осмотра и обследований врач может поставить подобный диагноз. Гонартроз — недуг, который требует комплексной диагностики. Для начала специалист осматривает пораженный сустав и собирает анамнез. Проводиться углометрия — процедура, которая дает возможность определить подвижность конечности под различными углами.
Пациент обязательно сдает кровь на анализ. Во время лабораторного исследования определяется скорость оседания эритроцитов и формула крови больного (это дает информацию о наличии воспалительного процесса и других изменений в организме). Проводится и биохимический анализ крови.
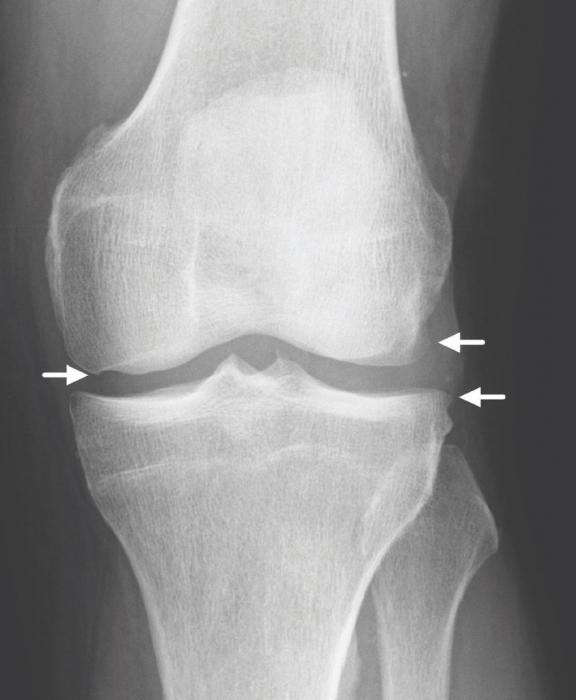
На сегодняшний день основным диагностическим методом является рентгенологическое исследование. На снимках можно увидеть сужение суставной щели и определить наличие костных наростов. К сожалению, на начальных этапах развития недуга увидеть изменения удается не всегда. Поэтому пациентам дополнительно назначают УЗИ коленного сустава.
Наиболее информативным методом является магнитно-резонансная томография. Такая процедура дает возможность тщательно изучить строение сустава и заметить любые, даже малейшие изменения в структуре хрящевых тканей. К сожалению, это дорогостоящее обследование, да и оборудование для его проведения есть не везде.
Гонартроз коленного сустава: лечение
После диагностики врач составит схему терапии. Лечение зависит от степени развития гонартроза и наличия осложнений. Чаще всего используются следующие виды медикаментов:
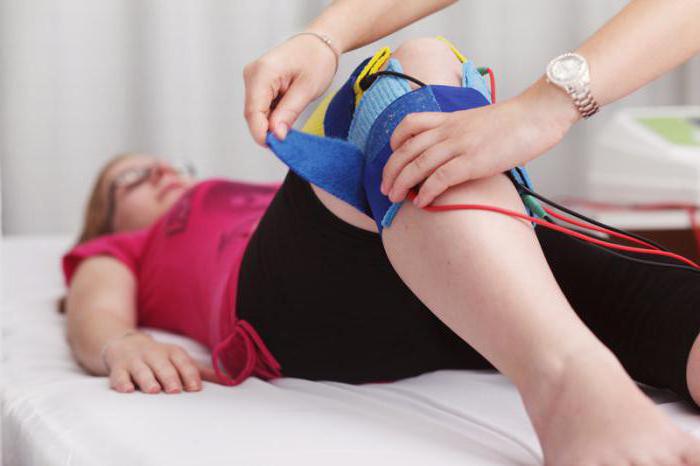
Эффективные физиотерапевтические процедуры
Медикаментозное лечение обязательно дополняется физиотерапией. Перечень эффективных процедур во многом зависит от степени и формы заболевания. Но стоит понимать, что подобная терапия уместна только во время ремиссии. При обширном воспалении процедуры противопоказаны.
К эффективным методам относят ультразвуковое лечение, магнитотерапию, воздействие микроволн на пораженный сустав, парафиновые аппликации. Пациентам с гонартрозом показано санаторно-курортное лечение, которое обязательно должно включать в себя грязевые процедуры, прием радоновых и сероводородных ванн. Неплохие результаты дает массаж и мануальная терапия.
Лечебная гимнастика при поражении коленного сустава
Упражнения при гонартрозе крайне важны, ведь помогают сохранить подвижность суставов. Кроме того, лечебная физкультура укрепляет мышцы и связки, улучшает кровообращение и питание сустава.

Сразу же стоит сказать, что подбирать упражнения может только специалист. Вот некоторые из самых эффективных:
- Стоя, слегка наклонитесь и положите руки на колени. Слегка согните ноги и начинайте выполнять небольшие круговые движения коленными суставами (сначала в одну, затем в другую сторону). Нужно сделать не менее 20 повторений.
- Лягте на пол и постарайтесь полностью выпрямить ноги. Теперь поднимите ногу вверх (старайтесь не сгибать) и сразу же опустите вниз. Повторите по 10 раз для каждой конечности.
- Сядьте на пол, согните ноги и подтяните колени к груди. Теперь постарайтесь полностью выпрямить ноги, не открывая пятки от пола. Теперь снова медленно подтяните их к груди.
Помните, что во время занятий нужно избегать упражнений, которые предусматриваю слишком сильную нагрузку на пораженный сустав. Откажитесь от прыжков, бега, резких махов ногами. Движения не должны делаться через силу. Если какое-то упражнение сопровождается болью, от него стоит отказаться.
Когда необходимо оперативное вмешательство?
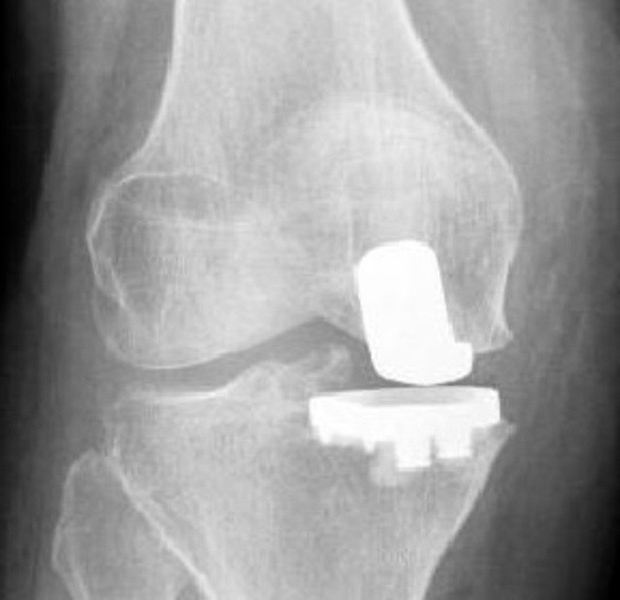
Ни в коем случае не стоит игнорировать гонартроз коленного сустава. Инвалидность — результат, к которому неизбежно приведет отказ от лечения. Дело в том, что на более поздних стадиях развития заболевание уже не поддается консервативной терапии. Единственным выходом в данной ситуации является хирургическое вмешательство.
Только врач может принимать решение о том, каким именно способом лечить гонартроз. Операция по эндопротезированию на сегодняшний день дает наиболее стойкие результаты. Это сложная процедура, которая под силу далеко не каждому хирургу. Более того, после операции пациента ждет длительный период реабилитации. Тем не менее протез обеспечивает подвижность конечности в суставе. В большинстве случаев следующая процедура проводится через 15-20 лет.
Эндопротезирование сопряжено с некоторыми рисками. Всегда существует вероятность отторжения имплантата. К перечню осложнений можно отнести парез малоберцового нерва, некроз кожных тканей, тромбоз бедренной артерии.
Несмотря на возможные риски, внедрение протеза является единственным действительно эффективным методом хирургического лечения. Существуют и другие техники, которые, к сожалению, не дают желаемого результата. Например, артродез — процедура, которая предусматривает полное удаление хрящевой ткани с суставных поверхностей. Такая операция не позволяет сохранить функции коленного сустава.
Околосуставная остеотомия предусматривает искусственное закрепление костей под другим углом. Процедура очень сложная и проводится редко.
Альтернативные методы лечения
Есть и другие способы терапии, которые применяются при таком заболевании, как гонартроз коленного сустава. Лечение может включать в себя некоторые альтернативные процедуры. В частности, популярностью пользуется оксигенотерапия. С помощью специального оборудования в полость сустава вводят кислород. Это позволяет унять боль и снять отек. Конечно, это лишь способ борьбы с симптомами, ведь процедура не может остановить дегенеративный процесс.
Внутрисуставная лазеротерапия — еще одна сравнительно новая методика. Через иглу в полость сустава вводят волновод. Лазерная коррекция помогает восстановить подвижность сустава, но только если речь идет о начальных стадиях развития заболевания. К сожалению, оборудование, равно и как сама процедура, стоит очень дорого.
Для снятия воспаления может быть использован ортокин, который представляет собой сыворотку, созданную из крови пациента. Многообещающим считается метод лечения стволовыми клетками, которые имплантируются на суставные поверхности. Таким образом можно восстановить хрящевые ткани. Но, опять же, терапия дорогостоящая и проводится лишь в некоторых клиниках Германии.
Профилактика гонартроза
Это серьезное заболевание, поэтому стоит тщательно следить за состоянием здоровья. Физическая активность необходима для нормальной работы суставов. А еще это прекрасная профилактика ожирения. С другой стороны, профессиональным спортсменам рекомендуется избегать травматических упражнений. При наличии ушибов, разрывов связок, повреждений наколенника нужно обязательно обратиться за помощью, полностью пройти курс лечения и реабилитации.
Важную роль играет и питание — рацион должен быть сбалансированным, содержать достаточное количество минералов, витаминов и прочих веществ, необходимых для нормальной трофики хрящевых тканей. Людям старше 35 лет рекомендуется периодический прием хондропротекторов (для профилактики). При появлении любого дискомфорта или болей в коленях нужно обращаться к врачу.
По данным эпидемиологических исследований, гонартрозом страдают от 8 до 20% взрослого населения. Чаще всего заболевание, приводящее к утрате трудоспособности, локализуется в коленном суставе. Оно прогрессирует в течение нескольких лет и приводит к инвалидности. Около одной трети всех больных со стойкой утратой трудоспособности страдают деформирующим артрозом.
В статье мы рассмотрим, что такое гонартроз коленного сустава и как его лечить.
Что такое гонартроз и чем он отличается от артроза коленного сустава
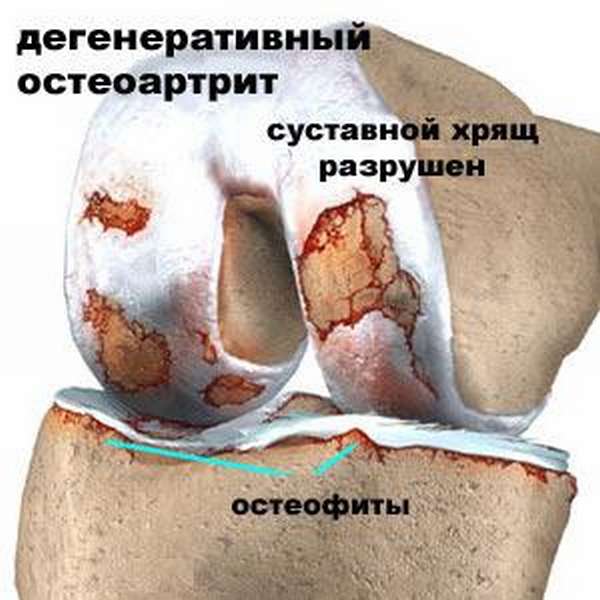
Что за болезнь гонартроз? Гонартроз — это дегенеративно-дистрофическое заболевание коленных суставов. Оно поражает суставные хрящи, субхондральные и метафизарные слои кости, синовиальную оболочку, связки, капсулы сустава и мышцы.
Постепенно происходит истончение и разрушение тканей сустава. Под влиянием заболевания формируются костно-хрящевые разрастания — остеофиты. Болезнь сопровождается болью и ограничением подвижности в суставе.
Гонартроз еще называют деформирующим артрозом, остеоартрозом, остеоартритом, дегенеративным или гипертрофическим артритом.
Причины
Наиболее вероятные причины развития гонартроза колена:
- возрастные изменения и естественные процессы старения организма, сопровождающиеся нарушением обменных процессов, изменением гормонального фона, ухудшением питания суставных тканей,
- избыточная масса тела, которая увеличивает осевую нагрузку на коленные суставы,
- нарушения метаболизма (сахарный диабет, гиперпаратиреоз),
- травмы,
- инфекционные заболевания.
Далее разберем симптомы и лечение гонартроза 1, 2, 3 степени коленного сустава.
Симптомы
Первый признак гонартроза —, боль, которая усиливается при движении, физической нагрузке, низких температурах, охлаждении, смене погоды и проходит в состоянии покоя и в тепле.
Больной жалуется на хромоту, необходимость в дополнительной опоре в виде трости, трудности при подъеме или спуске по лестнице, при вставании со стула. В процессе развития заболевания уменьшается подвижность сустава, происходит его деформация и увеличение в размерах. По утрам наблюдается скованность в суставах, которая проходит в течение 30 минут.
Клинические проявления гонартроза выражаются в сужении межсуставной щели, разрастании остеофитов и кист, изменении формы концевой части кости.
Виды гонартроза
Выделяют несколько видов гонартроза.
Первичный или идиопатический гонартроз возникает без каких бы то ни было причин (ставится диагноз первичный гонартроз).
Вторичный гонартроз провоцируется рядом факторов. Чаще всего это травмы. Это могут быть внутрисуставные переломы, вывихи, повреждения хрящевой ткани, менисков или связок коленного сустава. Реже встречаются воспалительные факторы. Например, гонартроз может развиться на фоне острых или хронических артритов различного происхождения.
По тому, насколько выражены патологические изменения, выделяют III стадии:
- I стадия: межсуставная щель сужена незначительно, боль появляется только при ходьбе или после, особенно при спуске или подъеме по лестнице. В состоянии покоя боль проходит, но часто возникает после долгого стояния на ногах. Движения в суставе не ограничены.
- II стадия: межсуставная щель сужена в 2-3 раза больше нормы. По краям суставной щели появляются остеофиты, развивается умеренный болевой синдром, ограничение подвижности сустава, гипотрофия мышц, начинает формироваться деформация сустава, и появляется хромота.
- III стадия: боль становится резкой, наблюдается стойкое ограничение подвижности сустава, хромота, выраженная деформация сустава. Сустав становится нестабильным, происходит атрофия мышц бедра и голени.
Если поражаются одновременно или последовательно друг за другом оба сустава, диагностируют двухсторонний гонартроз.
Левосторонний гонартроз развивается на левой конечности, а правый — на правой.
Методы диагностики
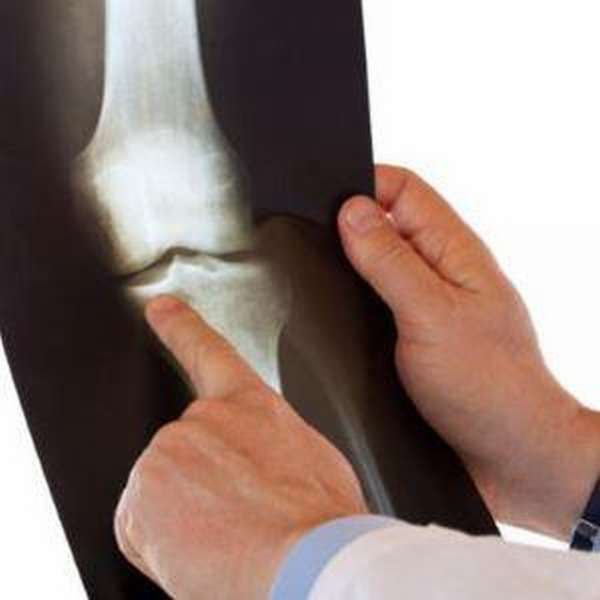
Самый распространенный способ диагностики гонартроза — рентген. Его делают в нескольких проекциях. Он позволяет оценить размер межсуставной щели, наличие остеофитов и деформации сустава. Но он бесполезен на ранних стадиях (1 и 2 стадии гонартроза), до момента деформации сустава.
Определить начальные изменения позволяет магнитно-резонансная томография. Она покажет любые степени изменения хряща сустава (от отека до истончения), состояние костной ткани, воспаление синовиальной оболочки, костные разрастания. Также используют артроскопию — прямой осмотр хряща и внутрисуставных образований при помощи специального оборудования.
Чтобы исключить другие схожие заболевания, проводят дифференциальную диагностику.
В большинстве случаев она проводится на ранних стадиях заболевания, если есть подозрения на ревматоидный артрит, кристаллические артриты (подагра, псевдоподагра, апатитная болезнь) или спондилоартропатии (болезнь Бехтерева, реактивные артриты, синдром Рейтера, псориатический и инфекционный артрит).
Ревматоидный артрит схож с гонартрозом по признаку моно-поражения крупного сустава.
Но он отличается:
- ранним возрастом пациента (от 30 лет),
- утренней скованностью более 30 минут,
- усилением боли в покое и уменьшением при движении,
- опуханием сустава,
- поражением следующего сустава в течение 3 месяцев,
- симметричностью поражения суставов,
- ревматоидными узелками на коже,
- поражением внутренних органов (легкие, почки, сердце),
- снижением массы тела, повышенной потливостью,
- повышенными показателями СОЭ, наличием С-реактивного белка в крови,
- наличием ревматоидного фактора в крови.
Кристаллические артриты отличаются следующими признаками:
- резкий болевой синдром по утрам,
- покраснение кожи и повышение местной температуры в пораженном суставе,
- высокий уровень мочевой кислоты (при подагре).
Спондилоартропатии отличаются от гонартроза:
- наличием сакроилеита со спондилолитом,
- артриты коленных, тазобедренных, грудинно-реберных суставов,
- тендиниты,
- поражения кожных покровов и слизистых оболочек (глаза, полость рта),
- кожные изменения при псориазе.
Методы лечения
Лечение гонартроза зависит от стадии заболевания и включает консервативные и хирургические методы. На I-II стадиях применяют консервативное неоперабельное лечение. На II-III — хирургическое лечение. Иногда хирургическое вмешательство проводится на I стадии в случае, если консервативное лечение оказалось не эффективным.

Цель терапии на I-II стадии —, стабилизация дегенеративного процесса, уменьшение болевых ощущений, развитие и поддержание двигательной активности в суставе. План лечения подбирается индивидуально для каждого пациента исходя из его сопутствующих соматических заболеваний.
Больным рекомендуется ограничить осевую нагрузку на коленный сустав, запрещается бегать, прыгать, поднимать тяжести, долго находиться в однообразной позе. Становится необходимо носить ортопедическую обувь с хорошими амортизационными свойствами, использовать для опоры трость или костыль.
Ортезы позволяют улучшить функциональность пострадавшего сустава.
Важно. Массаж, гидромассаж и физиотерапия (озокеритовые и парафиновые аппликации, ультразвук, лазер, криотерапия, УВЧ, электрофорез с анальгином, новокаином, фонофорез с гидрокортизоном, сероводородные, серные или радоновые ванны) также способствуют поддержанию стойкой ремиссии.
В случае если болевой синдром носит интенсивный характер, назначаются препараты пролонгированного действия, которые могут оставаться в организме длительное время. Поскольку НПВС обладают рядом побочных эффектов, которые вызывают желудочно-кишечные расстройства, назначаются гастропротекторы.
Для местного применения используют различные гели и мази с пчелиным или змеиным ядом, экстрактом перца.
Внутрь сустава вводятся препараты с гиалуроновой кислотой.
Как уже было указано, диета необходима в случае, если больной имеет лишний вес либо находится в состоянии истощения. В обоих случаях необходимо сбалансированное питание и употребление продуктов, богатых витаминами и микроэлементами. Сформировать правильный рацион поможет врач-диетолог или непосредственно ваш лечащий врач в зависимости от состояния пациента.
В качестве хирургического лечения применяются такие методы, как:
- артроскопия,
- остеотомия,
- эндопротезирование,
- резекционная артропластика,
- артродезирование.
Артроскопию используют для подтверждения и уточнения диагноза, чтобы назначить дальнейший план лечения.
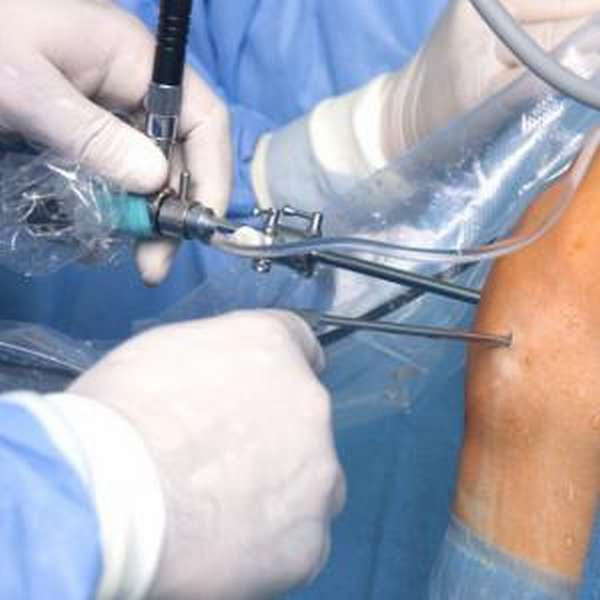
Остеотомия проводится для снижения нагрузки на сустав, уменьшения болевого синдрома и восстановления нормального размера межсуставной щели.Все это приводит к восстановлению подвижности сустава.
Операция противопоказана, если у пациента есть ожирение, он ведет малоподвижный образ жизни, имеются системные заболевания соединительной ткани, хроническая венозная или артериальная недостаточность, возраст старше 65 лет.
Эндопротезирование —, частичная или полная замена сустава. Эта операция относится к категории высокой сложности, поэтому ее назначают пациентам старше 50 лет. Для молодого возраста замену сустава проводят только в строго индивидуальном порядке.
Резекционная артропластика проводится для удаления поврежденной части сустава и замены ее на искусственную. Это восстанавливает биомеханику сустава.
Артродезирование проводится для восстановления опорной функции конечности. При этом сустав полностью обездвиживается, кости сращиваются, обеспечивая опору, конечность укорачивается.
Также необходима лечебная физкультура (ЛФК) для укрепления мышц голени и бедра. Это способствует уменьшению болевых ощущений и улучшению состояния сустава на долгое время.
Упражнения при гонартрозе коленного сустава подбираются индивидуально лечащим врачом или врачом по лечебной физкультуре. При занятии гимнастикой важно следить за правильной техникой выполнения упражнения, чтобы не повредить больной сустав. Если упражнение доставляет боль или дискомфорт, следует перейти к следующему или прекратить тренировку.
Главными факторами эффективности ЛФК выступают регулярность тренировок, правильная техника и посильность нагрузки.
Лечение гонартроза народными средствами необходимо согласовывать с врачом и применять их в качестве вспомогательного метода.
Самыми распространенными рецептами считаются следующие средства:

настойка из лимона и чеснока: 100 г чеснока и 3 лимона пропустить через мясорубку, залить 3 л горячей воды, оставить в тепле на 12 часов, настойка употребляется по 70 мл сначала 1 раз в день, постепенно увеличивая дозу до 3 раз, курс приема составляет 9 л настойки,
Перед применением все средства необходимо проверить на аллергическую реакцию.
Инвалидность при гонартрозе
Для получения инвалидности проводится медико-социальная экспертиза (МСЭ).
Ее назначают:
- больным с прогрессирующим артрозом более 3 лет и страдающим обострениями в течение года более 3 раз,
- после хирургического лечения с нарушениями подвижности, которые мешают нормальной жизнедеятельности,
- при наличии выраженных нарушений статико-динамической функции.
В ходе МСЭ определяют группу инвалидности. Ее определяют исходя из:
- клинико-функциональной диагностики (жалобы больного, выраженность симптомов),
- социальной диагностики (способности больного к самообслуживанию, адаптации в социальной среде и трудоспособности).
I группа назначается при полной утрате подвижности. Человек не может ходить, гулять, самостоятельно готовить еду.
II группа присваивается, если подвижность утрачена частично, человек может передвигаться только с посторонней помощью.
III группа присваивается, если ограничение подвижности в суставе умеренное. Человек может самостоятельно передвигаться, но медленно и с большим количеством остановок для отдыха.
Методы профилактики

Для профилактики гонартроза необходимо заботиться о сохранении здоровья суставов. Для этого важно выбирать посильную физическую активность и спорт, которые не вызывают интенсивное изнашивание суставов и чрезмерные нагрузки. В повседневности носить удобную обувь с хорошими ортопедическими свойствами.
Если рабочий процесс связан с пребыванием длительное время в однообразной позе, делать короткие перерывы на разминки, носить компрессионное белье. В зрелом возрасте важно следить за питанием, не допускать развития ожирения и употреблять в пищу продукты, полезные для костно-мышечной ткани (сыр, творог, зелень, овощи).
Заключение
Хотя прогноз заболевания и неблагоприятный, есть методы диагностики, которые выявляют болезнь на ранних стадиях. При раннем обнаружении врачи назначают более эффективные методы лечения, которые способствуют поддержанию стойкой ремиссии.
Диета и профилактика заболевания гонартроз позволят избежать неприятностей со здоровьем в будущем.

- Что такое гонартроз?
- Классификации заболевания
- Причины
- Симптомы в зависимости от степени гонартроза
- Диагностирование
- Лечение гонартроза
- Лекарственные препараты
- Диета
- Дополнительные методы
Если во время движения в коленном суставе слышен хруст – это является первым признаком гонартроза. Предотвратить разрушение хрящевой ткани и сохранить нормальную двигательную функцию помогут консервативные методы традиционной и альтернативной медицины. Лечение следует начинать немедленно – только в этом случае ревматологи дают благоприятный прогноз.

Что такое гонартроз?
Развитию гонартроза коленного сустава способствуют негативные процессы в гиалиновом хряще, прежде всего плохая циркуляция крови в мелких костных сосудах. Недостаток питательных веществ и кислорода, переносимых лимфатическим потоком, приводит к разрушениям внешнего хрящевого слоя колена.
На начальных этапах болезнь крайне сложно распознать. Деформация сустава происходит медленно, до тех пор, пока в процесс не втягивается стекловидный гиалиновый хрящ. Анатомическая структура связки видоизменяется. Происходит замутнение, ткань уплотняется, становится тонкой, растрескивается по всем направлениям. Результатом патологии может стать полное исчезновение хряща, что приводит к новообразованиям на костной ткани и необратимому искривлению колена.

Классификации заболевания
Международная классификация болезней разделяет гонартроз на семь уточняющих подрубрик:
По данным медицинской статистики, более 10 млн людей, разной возрастной категории, страдают гонартрозом того или иного вида. Ежегодно, порядка 3 тысяч человек, с установленным диагнозом, умирают.
Причины
Гонартроз развивается в силу нарушенного обмена веществ в коленном суставе, что приводит к потере мягкости и упругости хрящей.
Разрушительные процессы вызываются разными причинами:
- Заболевания щитовидной железы, который нарушают гормональный фон;
- Снижение проходимости кровеносных сосудов в коленном суставе;
- Генетическая обусловленность;
- Естественное старение;
- Прошлые или настоящие травмы колена, различного происхождения;
- Ожирение (более 20% от нормы), оказывающее сильное давление на коленный сустав;
- Воспалительные суставные заболевания (полиартрит, гнойный артроз);
- Аутоиммунные болезни (ревматоидный артрит);
- Специфические инфекционные патологии (сифилис, туберкулёз, энцефалит);
- Проживание в экологически неблагоприятных районах, плохое качество пищи и воды.
Также ревматологи выделяют несколько дополнительных причин, приводящих к развитию гонартроза. Дисплазия у новорожденных. При таком диагнозе сустав изнашивается быстрее. Изменения в структуре коллагена приводят к нарушениям белка, находящегося в соединительной ткани.
Симптомы в зависимости от степени гонартроза
Диагностировать начальную стадию гонартроза сложно. Только описание симптоматики самими пациентами и внешние осмотры ревматологов позволяют составить клиническую картину, которая отличается для каждой степени прогрессирования гонартроза:
I степень гонартроза. Тянущая боль в колене, ощущения некоторой скованности, частичная потеря чувствительности, трудности со сгибанием ноги, особенно после длительной неподвижности, невозможность продолжительной ходьбы или бега, появление незначительной отечности. Как правило, симптомы исчезают после отдыха или приёма простых анастетиков.
II степень гонартроза. На этом этапе уже можно определить патологию на рентгеновском исследовании. Боль становится сильнее и возникает после каждой физической нагрузки. Дискомфорт все ещё можно снять отдыхом. Утром разогнуть ноги становится труднее, требуется некоторое время для восстановления двигательной функции. Дискомфорт дополняют частые судороги в икре, особенно в ночное время. Во время движения слышен хруст. Отечность коленного сустава ярко выражена. Появляются видимые признаки деформации конечности.
III степень гонартроза. Происходят необратимые изменения коленного сустава. На рентгеновском снимке безошибочно можно определить аномалии хрящевой ткани. Боль в колене становится постоянной, острой. Нога перестает сгибаться в колене. Больной не может передвигаться без трости или костылей. Отечность значительна. Анатомические формы колена сглаживаются и приобретают цельный вид. Происходит первичное искривление позвоночного столба.

Диагностирование
Для постановки правильного диагноза используются совокупность клинических проявлений гонартроза и жалоб пациента. Для уточнения или исключения причин заболевания проводятся исследования разными способами.
Стандартная диагностика проходит по следующей схеме:
- Составление анамнеза заболевания. История сопутствующих заболеваний, генетическая предрасположенность, перенесенные травмы и оперативные вмешательства, профессиональная деятельность и т.д.
- Внешняя оценка деформации опорно-двигательного аппарата. Походка, осанка, состояние коленного сустава, искривление ног.
- Общий осмотр. Пальпация голени, бедра, поврежденного сустава, установление локализации болезни.
- Лабораторные анализы. Общий анализ крови даёт данные об отсутствии воспалительного процесса. Если процесс присутствует на фоне других заболеваний, то в крови обнаружится повышенная скорость оседания эритроцитов. Уровень белка, глобулина и фибриногена будет отличаться от нормативных показателей. Биохимический состав останется в стандартных пределах. Если прогресс патологии находится на конечных стадиях, то проводится биопсия синовиальной жидкости коленного сустава.
- Инструментальные исследования. Рентгенограмма является основным и самым распространенным методом постановки диагноза при подозрении на гонартроз. Как правило, ревматолог без труда может определить изменения структуры костной ткани по снимку уже в начале 2 стадии заболевания. Наличие побочных болезней и причин их возникновения диагностируется при помощи более современного и точного оборудования – МРТ, КТ, УЗИ, остеостинциграфия, термография.

Лечение гонартроза
Как и все заболевания суставов, гонартроз требует системного лечения, которое желательно начинать при появлении первых симптомов. В этом случае, прогноз терапии становится благоприятным и гарантирует возвращение к нормальному образу жизни в достаточно короткие сроки.
Комплексное лечение направлено на снятие основных признаков болезни:
- Дискомфорта, болевого синдрома и мышечного тонуса;
- Улучшение двигательной функции коленного сустава;
- Остановку процесса разрушения хрящевой ткани;
- Укрепление соединительных мышц;
- Восстановление нормальной циркуляции крови в коленном суставе.
Лекарственные препараты
Противовоспалительные средства
Хондропротекторы
Сосудорасширяющие
Гормональные препараты
Инъекции гиалуроновой кислоты
Используются для восстановления внутрисуставной синовиальной жидкости. Благодаря этому снижается трение между суставными частями, нормализуется двигательная функция, восстанавливается упругость хрящевой ткани.
Антиферментные средства
Физиотерапия
Методы лечения, с помощью физиологического воздействия, на протяжении десятилетий успешно применяются для лечения гонартроза. Это может быть как отдельный вид терапии, для профилактики или в период реабилитации. Так и комплексный подход к заболеванию.
Чаще всего, ревматологом назначаются следующие виды процедур:
- Электрофорез с обезболивающими средствами;
- Ультразвуковое лечение;
- Магнитотерапия;
- Лазерное воздействие;
- Парафиновые аппликации;
- Грязелечение;
- Лечебная физкультура (ЛФК);
- Мануальная терапия, массаж с лекарственными мазями.
Оперативное вмешательство и протезирование
Если гонартроз находится в запущенной стадии, коленный сустав и хрящевые ткани разрушены, без хирургической операции обойтись нельзя. В противном случае, человек на всю жизнь останется инвалидом.
Современная медицина предлагает несколько способов решения проблемы:
- Артродез. Полное удаление пораженных тканей и коленного сустава. Организм освобождается от очага заболевания, но полностью теряется двигательная функция конечности. Применяется крайне редко, при наличии у пациента дополнительных суставных заболеваний.
- Артроскопия. Проводится удаление разрушенного гиалинового хряща. Операция малотравматичная, имеет короткий срок реабилитации. Показана пациентам, у которых прогресс не затронул сам коленный сустав.
- Околосуставная остеомия. Сложная операция, суть которой заключается в подпиливании деформированных костей и наростов, с последующим соединением в необходимую анатомическую конструкцию.
- Эндопротезирование. Полностью разрушенный коленный сустав удаляется, и на его место устанавливается титановый протез. Эффективный метод, позволяющий навсегда забыть о гонартрозе. Требует тщательной подготовки и долгой реабилитации.
Средства народной медицины
Использование народных рецептов в комплексе с консервативным лечением способно облегчить внешние симптомы (боль, отечность). Хорошо зарекомендовали себя рецепты на основе лаврового листа, корня лопуха, зверобоя, солода и сена. Из них делают мази, кремы, настойки и отвары.
Перечисленные растения обладают противовоспалительными и болеутоляющими свойствами. Требует регулярного и долгого применения, для достижения видимых результатов.
Мази и компрессы, изготавливающиеся на основе меда, с добавлением спирта или яблочного уксуса, хорошо снимают припухлость, оказывают успокоительное действие на пораженные ткани.
Из лимона и чеснока изготавливают питательную смесь, которую принимают внутрь, по одной чайной ложке, после завтрака и ужина. Такой рецепт оказывает общеукрепляющее действие на организм, повышает проходимость кровеносных сосудов и питает суставы полезными микроэлементами.
Следует помнить, что домашние способы лечения не снимают главную проблему – патологическое разрушение коленного сустава.

Диета
Соблюдение диеты неотъемлемая часть комплексного лечения. Корректировка питания не только поможет контролировать вес, но и обеспечит кости и суставы необходимыми витаминами.
Для больного с диагнозом гонартроз противопоказано:
- Жареная, острая, соленая, маринованная пища;
- Жирные бульоны;
- Сдобная выпечка;
- Фрукты, с большим содержанием кислых ферментов;
- Алкогольные напитки.
Меню должно быть пополнено сырыми овощами, фруктами и зеленью, нежирными кисломолочными продуктами, костными бульонами и блюдами, в составе которых есть желатин (желе, студень).
Дополнительные методы
Для лечения гонартроза необходимо проходить регулярное санаторно-курортное лечение, не реже 1 раз в год, по возможности чаще. Процедуры гидротерапии, грязелечения и мануальной терапии способны на длительное время законсервировать болезнь, и предотвратить разрушение сустава.
Поддерживать больное колено в стабильном состояние потребуется всю оставшуюся жизнь. Но это может стать достаточно полезным для организма в целом. Пересмотр питания, исключение вредных привычек, занятия спортом, посещение курортов – качество жизни может существенно улучшиться.
Следует помнить, что самолечение, игнорирование первичных симптомов и непосильные нагрузки на больной коленный сустав способны очень быстро превратить здорового человека в беспомощного инвалида.
Читайте также:


