Делают ли артроскопию при гонартрозе
Современная медицина видит выход из этой ситуации в оперативном вмешательстве, суть которого — замена больного коленного сустава на искусственный. Чтобы не доводить коленный артроз до таких радикальных мер, советуем ознакомиться, что представляет собой эндопротезирование суставов, кому рекомендовано, какие подводные камни имеются. Быть может, это заставит серьезнее отнестись к болезни, и вы справитесь с ней на ранних стадиях.

Когда назначается операция
Как известно, коленный артроз различается на три степени, исходя из тяжести заболевания. Если в начальных фазах недуг успешно лечится консервативными методами, средствами народной медицины, физиотерапией, то на третьей стадии в большинстве случаев единственным решением является операция на коленном суставе. Запущенный гонартроз представляет собой страшное зрелище: боли практически постоянны, не дающие покоя ни днем, ни ночью; обездвиженность либо сильная ограниченность в движении колена. Анестизирующие, противовоспалительные препараты уже не приносят эффекта, что дает повод для оперативного вмешательства.
Бывают случаи, когда даже на второй стадии гонартроза, врачи настаивают на замене коленного сустава, цена операции варьируется от нескольких тысяч долларов и выше. К сожалению, она не позволяет полностью избавиться от недуга, но снизит мучительные симптомы на длительное время — на несколько лет можно отвлечься от артроза. Одной из таких клиник, предоставляющих качественные услуги эндопротезирования, является чешский медицинский центр Artusmed.
Виды оперативного вмешательства
Существует несколько способов по решению проблемы оперативным образом:
- артродез коленного сустава;
- артроскопический дебридмент;
- околосуставная остеотомия;
- эндопротезирование.
Каждый из этих видов операций на колене имеет различия между собой.
Артродез коленного сустава

Не особо распространенный метод решения проблемы гонартроза. Артродезирование подразумевает полное удаление признака болей — то есть происходит устранение деформированной хрящевой ткани. Для этого ногу закрепляют в неподвижном положении, коленный сустав фиксируют под углом примерно в 5-10 градусов и изменении положения бедренной кости. Это дает срастание большой берцовой кости с бедренной и надколенником, образуя анкилоз.
Идея артродеза в том, чтобы изъять сустав вместе с хрящом, тогда источник боли будет устранен. Такой радикальный подход имеет серьезный изъян: после операции пациент теряет коленный сустав. Поэтому прибегают к артродезу в редких случаях, который уступил место более прогрессивным хирургическим методам, например, эндопротезированию.
Артроскопический дебридмент
Околосуставная остеотомия
Тоже весьма редкий способ борьбы с гонартрозом из-за сложности в техническом проведении операции и долгой реабилитации пациента, которая может доходить до полугода. А вот желаемый эффект не столь длительный.
Околосуставная остеотомия заключается в подпиливании костей коленного сустава, которые затем фиксируются под другим углом. Таким образом, происходит перераспределение нагрузок на больной сустав, что дает облегчение человеку. Отсутствие или минимум болей в колене может длиться от двух до пяти лет. Применяется обычно на ранних фазах артроза.
Эндопротезирование

Одним из самых распространенных и широко применяемых методов лечения коленного артроза является эндопротезирование. Это операция по замене пораженного коленного сустава на искусственный протез. Назначаться оперативное решение может на средних и последних стадиях гонартроза. Протез сустава изготавливается из керамики, металла, высокопрочного пластика. Длительность положительного эффекта составляет порядка 10-15 лет, в некоторых случаях до 20 лет. Операция весьма дорогостоящая, но с каждым годом её стоимость снижается.

Подводя итоги, стоит сказать, что любая операция при коленном артрозе — непростое мероприятие, требующее мужества и немалых средств от пациента и профессионализма хирурга. Лечащий врач сам назначит или отсрочит проведение операции, исходя из особенностей протекания остеоартроза и индивидуальностей организма пациента. Чтобы не доводить до крайних хирургических мер, необходимо самым серьезным образом подойти к лечению недуга.
Деформирующий остеоартроз (ДОА) крупных сустав широко распространен во всем мире, а заболеваемость им составляет 8-12%. Известно, что артроз коленного сустава (гонартроз) чаще всего встречается у людей старше 55 лет. Однако в последние годы наблюдается рост заболеваемости среди лиц средней возрастной группы (40-55 лет). У молодых пациентов с артрозом часто возникает необходимость в артроскопии коленного сустава. Операцию делают для того, чтобы замедлить прогрессирование болезни и перенести эндопротезирование на более поздние сроки.
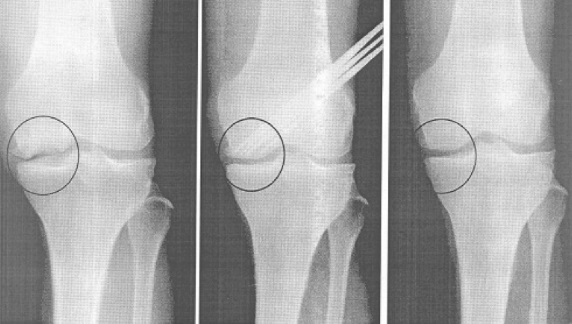
Деградация внутреннего мыщелка.
Для чего проводится артроскопия
Большинство случаев деформирующего артроза не обходится без хирургического лечения. На 2-3 стадиях болезни медикаментозная терапия становится малоэффективной. Нестероидные противовоспалительные средства (НПВС) и стероидные гормоны перестают справляться с болью и воспалением. А хрящевая ткань продолжает разрушаться несмотря на прием хондропротекторов и внутрисуставные инъекции гиалуроновой кислоты.
В молодом возрасте многие пациенты отказываются от эндопротезирования и ищут всевозможные способы отложить замену коленного сустава.
Сегодня в хирургическом лечении гонартроза используют три операции: артроскопию, корригирующую остеотомию и тотальное эндопротезирование. У ортопедов нет единого мнения насчет выбора того или иного метода.
Доминирующую позицию среди оперативных методик пока что занимает эндопротезирование — полная замена коленного сустава искусственным эндопротезом. Однако специалисты все больше склоняются к органосохраняющим операциям, которые дают возможность сохранить анатомо-функциональную целостность коленного сустава. К таким операциям и относится артроскопия. Она обеспечивает хороший функциональный результат и позволяет отложить эндопротезирование как минимум на несколько лет.
Плюсы и минусы операции
Главный плюс артроскопии в том, что она является органосохраняющей операцией. В отличие от эндопротезирования, она не требует удаления коленного сустава и установки искусственного имплантата.
Артроскопия — это малоинвазивное хирургическое вмешательство, которое проводится без вскрытия суставной полости. Все манипуляции хирург выполняет через маленькие разрезы, под визуальным контролем (для этого в полость сустава вводится специальная камера). Благодаря этому реабилитация после артроскопии длится недолго и протекает относительно легко.
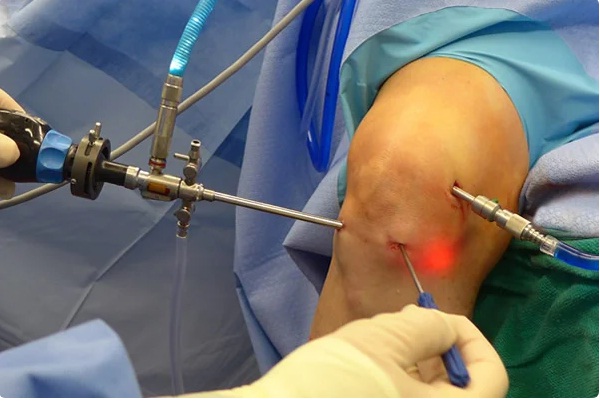
Во время процедуры.
Минусом артроскопии является ее низкая эффективность в пожилом возрасте и у пациентов с гонартрозом 3-4 стадии. В запущенных случаях в ее выполнении нет смысла, поскольку вскоре после этого все равно придется делать эндопротезирование. Однако у молодых пациентов с остеоартрозом 2-3 стадии, у которых сохранена ось нижней конечности, артроскопия позволяет добиться значительного эффекта и дольше сохранять трудоспособность.
Необходимость хирургического вмешательства
Артроскопию делают не ранее, чем на 2-й стадии гонартроза, когда у пациента разрушено 20-25% хрящевой ткани. Показанием для хирургического вмешательства может быть нарушение подвижности сустава, рецидивирующий синовит или хронический болевой синдром, который не поддается консервативному лечению. К хирургическому вмешательству также могут прибегать в тех случаях, когда человек не хочет в больших количествах принимать противовоспалительные препараты. Как известно, регулярный прием НПВС может навредить желудочно-кишечному тракту.
Людям трудоспособного возраста, у которых ограничена подвижность колена, артроскопия помогает вернуться к нормальному образу жизни. А пациентам с постоянной болью — на несколько лет почувствовать облегчение и отказаться от приема обезболивающих средств (полностью или частично).
Как проводится вмешательство
Операция выполняется под спинальной или периферической регионарной анестезией. Во время артроскопии пациент находится в сознании и может наблюдать за всем происходящим на экране.
Перед хирургическим вмешательством кожу в области коленного сустава обрабатывают с соблюдением всех правил антисептики. Затем хирург делает несколько небольших разрезов. Через них он вводит в полость сустава хирургический инструментарий и артроскоп с камерой. Во время операции изображение выводится на экран, чтобы хирург мог выполнять нужные манипуляции под визуальным контролем. За ходом хирургического вмешательства может наблюдать и сам пациент.
Операция при артрозе коленного сустава 3 и 4 стадии
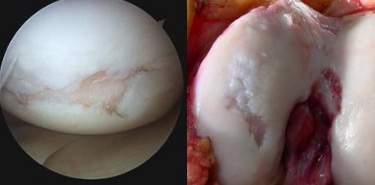
Разрушение хрящей при выраженном артрозе, вид через артроскоп.
В запущенных случаях, по особым медицинским и социальным показаниям, пациентам рекомендуют артродез. Это операция отчаяния, которая предусматривает полное обездвиживание сустава. В таком случае сохраняется опороспособность конечности, но ее функции сильно страдают.
Типы операций при гонартрозе
Сегодня существует несколько видов артроскопических вмешательств. Наиболее распространенные из них:
- Артроскопический лаваж и дебридмент — санационная операция, в ходе которой хирург промывает суставную полость и удаляет из нее фрагменты разрушенных хрящей.
- Хондропластика (мозаичная, коблационная, абразивная) — операция, направленная на восстановление разрушенных хрящей. Вместе с выполнением хондропластики хирург может удалять искривленные мениски, менять форму поврежденных связок и капсулы и т.д.
- Плазменная абляция — воздействие холодом на суставной хрящ. Вызывает уплотнение коллагена в хряще и тем самым улучшает его структурное и функциональное состояние.
- Лазерная артроскопия — предусматривает воздействие на хрящи, субхондральную кость, мениски и синовиальную оболочку специальным лазером. Это высокоэффективная методика, которая пока что используется редко, но продолжает активно внедряться в клиническую практику.
Пациентам, у которых нарушены осевые параметры конечности, вместо артроскопии чаще всего делают корригирующую остеотомию. Операция более инвазивна, но дает гораздо лучший эффект. Она позволяет восстановить ось нижней конечности и добиться хороших функциональных результатов.
Осложнения и последствия
Артроскопия — наиболее безопасная из всех операций на коленном суставе. В редких случаях она может сопровождаться интра- и послеоперационными осложнениями: повреждением нервов, растяжением внутренней боковой связки, затеком внутрисуставной жидкости или кровоизлиянием в суставную полость. Очень редко возникает инфицирование и нагноение. Частота развития осложнений при артроскопических вмешательствах составляет не более 1-2%. Для сравнения: после эндопротезирования неблагоприятные исходы операции и осложнения возникают у 4% пациентов.

Послеоперационная реабилитация
Восстановительный период обычно длится не дольше двух месяцев. А послеоперационные раны заживают в течение 10-14 дней.
В первые дни после артроскопии больному требуется щадить конечность и придавать ей возвышенное положение. Для профилактики тромбоэмболических осложнений ему также необходимо носить компрессионное белье. Лечебную гимнастику пациенту назначают уже на следующий день после операции. Сначала больной занимается в постели, лежа на спине, а затем — в положении стоя.
Подведем итоги
Артроскопические операции эффективны при гонартрозе 2-3 стадии, когда сохранена ось нижней конечности. Они позволяют улучшить функциональное состояние колена и временно избавиться от симптомов артроза. Но скорее всего через несколько лет коленный сустав все равно придется заменить. Поэтому артроскопию следует рассматривать только как временную меру, позволяющую отложить эндопротезирование.
Пациентам с запущенным остеоартрозом следует рассматривать другие варианты хирургического лечения. Наиболее эффективной операцией в этом случае является тотальное эндопротезирование коленного сустава.
Что такое артроз коленного сустава?
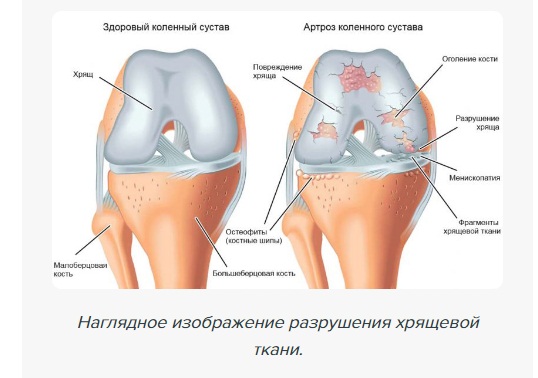
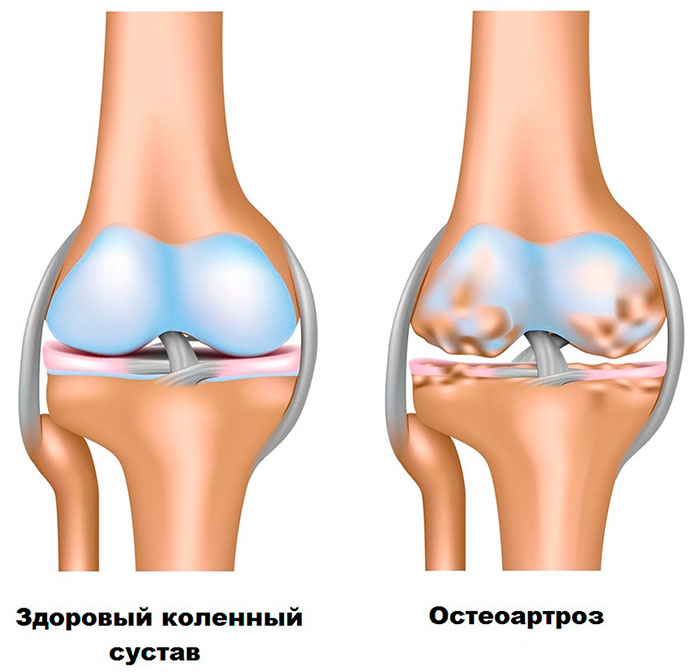
Артроз коленного сустава (второе название - гонартроз) – наиболее часто встречающаяся патология в группе поражений суставов. Это хроническое дегенеративное заболевание, для которого характерны деформация, а также разрушение хрящевых тканей в области колена. Отсутствие лечения артроза может привести к полной потере функций и обездвиживанию всей ноги.

Артроз суставных хрящей в первую очередь ограничивает подвижность колена вплоть до полного его обездвиживания.
Кроме того, сопутствующим синдромом болезни являются достаточно сильные боли.
Сначала изменения видны исключительно на молекулярном уровне, и только потом они начинают затрагивать химико-физические характеристики хряща, который, в свою очередь, со временем изнашивается, становится тонким и расслаивающимся.

При гонартрозе происходит разрушение хряща сустава и оголение костной ткани. Вследствие чего утрачивается амортизирующая функция хрящевой прокладки.
Чтобы обнаружить подобные отклонения, необходимо вовремя проводить диагностику. При отсутствии в жизни больного должного лечения может произойти полное разрушение хряща и обнажение кости.
Группы риска.
Чаще всего артроз встречается у женщин, несколько реже – у мужчин. Среди факторов, влияющих на возникновение патологии, особо выделяют варикоз и ожирение. Именно поэтому в группе риска находятся дамы старше 45 лет.
В молодом возрасте с проблемой сталкиваются спортсмены и люди, ведущие активный образ жизни – причиной тому становятся многочисленные травмы, которые они получают в ходе постоянных тренировок.
Стоит отметить, что по последним исследованиям гонартрозом страдает порядка 15% всего населения планеты. Некоторые находятся на первых стадиях болезни, а потому просто могут не обращать внимания на симптомы.
Причины возникновения гонартроза.
К основным факторам появления патологии можно отнести следующие:
В частности, вывихи, переломы, нарушения работы менисков – причина возникновения гонартроза в юном возрасте. При повреждении колена блокируется возможность совершать движения ногой, и в этой ситуации лечение часто включает фиксацию конечности. Это нередко становится основанием ухудшения кровообращения и, в том числе, посттравматического артроза.
Также порой вызывает возникновение заболевания.
Спортивные занятия должны учитывать особенности конкретного организма и, конечно, возраст пациента. Случается, что в пожилом возрасте спортсмены продолжают свои тренировки, не меняя уровня активности, что способствует постепенному возникновению растяжений, микротравм и даже переломов.
Все эти травмы наносят суставам большой вред. Чтобы избежать возрастных изменений такого типа, нужно внимательно относиться к возможностям своего тела – следует либо снижать нагрузки, либо проводить профилактические физиотерапевтические процедуры, своевременно посещать доктора.
Одна из весьма распространённых причин множества болезней, в том числе, и гонартроза. Мало того, что ожирение способствует появлению тех же микротравм, но и сами повреждения переносятся людьми с избыточной массой тела гораздо тяжелее – колено восстанавливается медленнее, ведь нагрузка на него очень велика. Тяжелее всего приходится тем, у кого большой вес сочетается с варикозом – у них патология может очень быстро прогрессировать до последней стадии.
К сожалению, гибкое тело не является панацеей от развития гонартроза, а, напротив, иногда даже способствует ему – дело в том, что люди, привыкшие выполнять упражнения на растяжку, нередко обладают слабой чувствительностью ног, а потому не замечают повреждений и травмируют конечности раз за разом, не обращаясь при этом к доктору.
А также псориатические заболевания колена способствуют скоплению синовиальной жидкости в суставной полости и, соответственно, разрушению хрящевых тканей.
Не дают элементам организма получать достаточно количество минералов и полезных веществ, что сказывается на состоянии костей, связок, хрящей.
Однозначно влияют на здоровье человека, поэтому стоит избегать эмоциональной усталости и, по возможности, стараться чередовать умственную и физическую активность, устраивать себе отдых и не забывать о прогулках на свежем воздухе.
Симптоматика.
К основным симптомам можно отнести:
На первых этапах ощущаются не сильно и порой могут не беспокоить больного годами, а именно – до тех пор, пока не случится первого обострения или перехода на вторую стадию патологии. При этом боль не возникает резко – она появляется постепенно, преимущественно давая о себе знать при совершении человеком физических нагрузок.
Заметны на последних этапах, изначально может казаться, будто колено немного припухло, и только со временем деформируется сильнее.
Накопление синовиальной жидкости превышает допустимые значения и тогда развивается киста Бейкера, проявляющаяся в виде плотного образования на задней поверхности сустава. При таком диагнозе лечение оказывается вполне успешным, оперативное вмешательство требуется не всегда.
Как правило, параллельно с тугоподвижностью развивается и деформация. На третьем этапе сгибание уже невозможно, а боли мешают нормальному сну.
Характерен для второй и третьей стадий. Его необходимо отличать от хруста, который может появляться у здорового человека. При артрозе он очень резкий, болезненный, вызывающий дискомфорт.
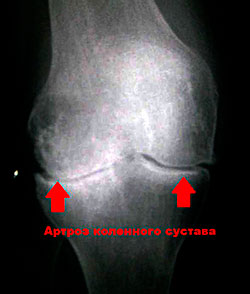
Стадии развития артроза колена.

Стадии артроза коленного сустава на рентгенографии.
| 1 стадия | Может протекать бессимптомно, для неё бывают характерны: быстрая утомляемость ног, лёгкое снижение подвижности сразу после пробуждения. Боли либо отсутствуют в жизни пациента, либо совсем незначительны. На снимке рентгена видны лёгкие неровности. Иногда между костями наблюдается лёгкое сужение просвета, диагностировать проблему можно только при помощи дополнительных обследований. |
| 2 стадия | Эта фаза характеризуется более яркими симптомами. От самой небольшой нагрузки возникает дискомфорт – для этого достаточно совершить даже простой разворот ноги. После отдыха болевой синдром отступает, но при повторных попытках совершить упражнения боль вновь возвращается. Кроме того, добавляются хруст, деформация, прогрессирует синовит. Хруст усиливается вместе с развитием болезни. Также внутри сустава скапливается лишняя жидкость. |
| 3 стадия | Болезненные ощущения становятся нестерпимыми, они уже не зависят от внешних факторов, а появляются сами по себе. Сгиб ноги невозможен, возникает дискомфорт от перемены погодных условий, кроме того, наблюдается искривление. Если нет соответствующего лечения, то человек приходит к инвалидности. |
Лечение артроза коленного сустава.
Консервативные методы включают:

Уколы гиалуроновой кислоты - это эффективный способ восстановления хряща и лечения артроза на начальных стадиях развития.
- Приём медикаментов;
- Инъекции гиалуроновой кислоты (ферматрон);
- Мануальную терапию и массаж;
- Использование хондропротекторов;
- Лечебную физкультуру;
- Магнитотерапию;
- Другие физиотерапевтические методы.

Артроскопия при артрозе позволяет восстановить утраченные функции при минимальных повреждениях коленного сустава.
Если консервативный подход не помогает, то врач назначает операцию. На сегодняшний день наиболее безопасным и эффективным видом операции по праву считается артроскопия. Данный метод малоинвазивен и в некоторых случаях применяется и на ранних стадиях развития, а иногда – просто с целью постановки диагноза.
Он позволяет продлить срок службы сустава, при этом не требуя долгого восстановления.
В процессе артроскопии доктор делает два небольших надреза, через которые доктор вводит артроскоп и другие инструменты. Операция даёт возможность удалить участки тканей и осколки, которые вызывают боль.
Реабилитация после артроскопии.
Восстановление после артроскопии, проведённой для лечения гонартроза, не требует постоянного пребывания в стационаре. Достаточно лишь периодически посещать медицинский центр для прохождения курса мероприятий, которые могут включать следующие процедуры:
- ЛФК;
- Лимфодренажный массаж;
- Магнитотерапию;
- Инъекции гиалуроновой кислотой;
- УВТ;
- Ультразвуковую терапию;
- Массаж;
- Электромиостимуляцию и другое.

Ударно-волновая терапия - современный метод реабилитации после артроскопии и консервативного лечения гонартроза.
Какие именно будут назначены процедуры, зависит от общего состояния пациента и индивидуальных особенностей.
Профилактические меры.
На сто процентов застраховаться от артроза невозможно – иногда к нему есть генетическая предрасположенность. Однако довольно простые жизненные правила помогут задержать патологию в развитии и жить полноценно долгие годы:
- Тщательно подходите к подбору тренировочного плана, изучайте упражнения на предмет нагрузки на суставы;
- Периодически проходите курс массажа;
- Ведите здоровый образ жизни и питайтесь правильно и сбалансированно – заботьтесь о том, чтобы в организм поступали все необходимые минералы, витамины;
- Не сидите долго в неподвижной и неудобной позе;
- Не забывайте про кардио-тренировки средней интенсивности;
- Контролируйте свой вес.
Области проведения артроскопии. Хирургические инструменты, используемые при артроскопическом вмешательстве. История. Преимущества.
- Назад
- Вперёд
- Вы здесь:
- Артроскопия. Лечение и реабилитация суставов. СпортКлиника.
![]()
- Болезни суставов
![]()
- Артроз коленного сустава
- Артроскопия
- Артроскопия коленного сустава
- Артроскопия плечевого сустава
- Артроскопия тазобедренного сустава
- Операция на коленном суставе
- Операция при разрыве мениска
- Кинезиотерапия по системе Neurac
- Артроз суставов
- Повреждение мениска коленного сустава
- Вывих плечевого сустава
- Повреждение ПКС
- Хондромаляция надколенника
- Разрыв задней крестообразной связки
- Артроз коленного сустава
- Еще.
- Отделения клиники
- Спортивная травматология
- Ортопедия
- Неврология
- Реабилитация суставов
- Ваши вопросы
- Медицинская лицензия

Кузнецов
Игорь Александрович.
Главный врач клиники. Хирург, травматолог-ортопед. Профессор, доктор медицинских наук.

Величко
Константин Евгеньевич
Хирург. Травматолог-ортопед. Кандидат медицинских наук.

Полькин
Андрей Георгиевич
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук, врач высшей категории.

Валетова
Светлана Васильевна
Консультант заболеваний и повреждений кисти. Кандидат медицинских наук

Иванов
Артем Васильевич
Травматолог-ортопед. Специалист по биомеханике. SIDAS - эксперт.

Дубовик
Виктор Викторович Травматолог-ортопед.

Бояринцев
Александр СергеевичТравматолог-ортопед.

Шулепова
Елена КонстантиновнаФлеболог, хирург.Хирург высшей категории. Заслуженный врач России.

Ворыпин
Юрий Дмитриевич

Кальмус
Ольга Игоревна Врач анестезиолог-реаниматолог.

Янь Нгуен Руководитель направления реабилитации. Физиотерапевт, кинезиолог. Представитель чешской школы реабилитации.

Озолинь
Марк Айварович Врач ЛФК. Спортивный врач. Реабилитолог.

Харвонен
Ирина Сергеевна Врач спортивной медицины и ЛФК.

Кремлева
Марина Владимировна
Специалист по реабилитации.

Старикова
Юлия Евгеньевна
Специалист по реабилитации.

Кудряшов
Андрей Викторович
Специалист по реабилитации.

Старовойтов
Евгений Александрович
Артроз коленного сустава
Остеоартроз — это целая группа заболеваний, которые вызывают разрушение суставов. Артроз может быть последствием ранее перенесенных травм.
Поверхность костей, образующих суставы выстилает специальный очень гладкий хрящ, в связи с чем движения в суставе плавные и безболезненные.
Артроз проявляется истончением хряща, образованием сколов и трещин и в конечном итоге приводит к полной потере хряща. Стоит отметить, что при артрозе поражается не только суставные хрящи, но и окружающие мышцы, связки и кости.
Несмотря на годы исследований, никто не знает точный ответ на этот вопрос.
Вероятнее всего, целая комбинация факторов запускает процесс прогрессирующего разрушения сустава.
К основным известным факторам риска развития остеоартроза можно отнести: наследственность, избыточный вес, чрезмерные нагрузки при занятиях профессиональным спортом, тяжелая физическая работа, а также травмы суставов.
Текущие исследования показывают, что гены, унаследованные от родителей, могут сделать человека более склонным к развитию остеоартроза.
Например, артроз суставов пальцев часто передается по наследству по женской линии.
Исследования показывают, что лишний вес может увеличить шансы на повреждение суставов и усилить симптомы артроза. При избыточной массе тела чаще повреждаются коленные и тазобедренные суставы.
Существует прямая доказанная связь между развитием и прогрессированием артроза и ранее перенесенными внутрисуставными переломами костей, и повреждением связок суставов.
Люди, чьи суставы подвержены постоянному напряжению и деформации подвергаются повышенному риску развития артроза. Например, у операторов отбойных молотков артрозу подвержены суставы верхних конечностей, а артисты балета страдают от артрозов тазобедренных и коленных суставов. Несмотря на это, отсутствие физических нагрузок также губительно для суставов. Физические упражнения укрепляют мышцы и связки, тем самым усиливая стабильность суставов.
Дефекты и аномалии развития такие, как дисплазии и подвывихи суставов также приводят к артрозу. Обычно артроз тазобедренного сустава (коксартроз) связан с подобными патологиями.
Артрозу подвержены представители обеих полов, однако женщины к артрозу предрасположены больше. Артроз как правило развивается после 45 лет.
В зависимости от того какой сустав пострадал, могут возникать различные специфические симптомы, однако общими для всех являются:
- боль
- ограничение движений
- скованность
- припухлость
Повседневная деятельность, такая, как подъем по лестнице или открывание банки, становится выполнять сложнее.
Остеоартроз поражает прежде всего наиболее нагруженные суставы такие как коленный и тазобедренный.
Боль при артрозе часто проявляется глубоко внутри или вблизи пораженного сустава и часто сочетается с ограничением движений. Большинство людей испытывают боль в течение всего дня, в то время как другие отмечают ее появление наоборот по утрам или через непродолжительное время после нагрузки.
В тяжелых случаях боль беспокоит больного уже и по ночам и даже в покое. Иногда боль при артрозе локализуется не в поврежденных суставах, а в смежных. Например: остеоартроз тазобедренного сустава вызывает болевые ощущения в ягодице, колене или бедре.
Еще одним симптомов является скованность. Скованность характеризуется тем, что после длительного бездействия (например, сна или длительного сидения) человек испытывает значительные затруднения в движении пораженного сустава. Обычно подобные симптомы проходят в течение 30 минут после начала аккуратных движений.
Артроз может приводить к образованию остеофитов (костных образований по краям суставов). Такие образования болезненны и увеличивают припухлость. Из-за постоянного раздражения сустава внутри образовывается повышенное количество жидкости, которая собирается внутри полости сустава и также усиливает припухлость.
Остеоартроз диагностируют и лечат врачи ревматологи и травматологи-ортопеды. Врач знакомится с анамнезом жизни пациента, осматривает суставы и окружающие их мышцы и связки, проводит специальные клинические тесты. Большое значение имеет опрос пациента, уточнение жалоб, сведения о перенесенных заболеваниях и травмах, а также операциях.
Рентгеновское исследование помогает выявить структурные изменения в суставах, что может указывать на причину остеоартроза и степень повреждения сустава. К еще одному сравнительно безвредному и неинвазивному методу диагностики можно отнести МРТ исследование. Также к одному из молодых, но наиболее ценных в диагностическом плане методов можно отнести артроскопию суставов. Артроскопия достигает не только диагностические цели, но также позволяет выполнять лечебные процедуры внутри сустава.
План лечения остеоартроза разрабатывается для каждого пациента индивидуально.
Следуя этому плану лечения Вы можете: сократить болевые ощущения; увеличить объем движений в суставе; снизить повреждающее воздействие на сустав, замедлить прогрессирование артроза.

Артроз сустава может быть не всегда болезненным, но когда боль присутствует, она может варьироваться по интенсивности. У некоторых людей тяжелый артроз может быть безболезненным, в то же время как в других даже незначительные изменения сустава вызывают крайне болезненные ощущения. Болевой ответ организма при артрозе крайне разнообразен и варьируется в широких пределах.
В связи с этим, важно разработать индивидуальный план лечения для каждого пациента. То, что работает для одного больного, не обязательно подходит для другого, даже если оба имеют артроз одинаковых суставов.
Лечение артроза включает: контроль веса; реабилитация; медикаментозная терапия; внутрисуставные инъекции; хирургическое лечение; нетрадиционные методы лечения.
Важно понимать, что только комплексное лечение может быть эффективным.
Стероиды — это препараты, которые способствуют смягчению воспаления, отека и боли в суставе.
Эти препараты не лечат остеоартроз, однако очень часто используются в поликлиниках для снятия его симптомов. К сожалению, стероиды вызывают многие нежелательные побочные эффекты в дальнейшем. Использовать стероиды, особенно у молодых пациентов следует только в редких случаях и по строгим показаниям. Эффективность подобного лечения у разных людей неодинакова.
Также в полость сустава вводят препараты гиалуроновой кислоты, которые продаются под торговыми марками Синвиск, Ферматрон и.т.д. Гиалуроновая кислота является смазочным веществом, которое находится в нормальной суставной жидкости. При артрозе коленного сустава воспаление вызывает разрушение гиалуроновой кислоты, смазка теряется. Гиалуроновая кислота вводится один раз в 7 дней в течение 3-5 недель. Инъекции могут обеспечить облегчение до 12 месяцев. Уколы в сустав в целом переносятся хорошо пациентами, побочные реакции крайне редки.
Хотя последние достижения в области хирургии суставов улучшили жизнь миллионов людей по всему миру, операция не основной метод лечения артроза. Хирургическое лечение показано пациентам, у которых боль невозможно купировать не одним из других методов, а также значительно нарушается подвижность в суставах, что мешает повседневной деятельности.
Перед операцией должны быть испробованы все методы консервативного лечения. Хирургическое лечение может варьироваться от малоинвазивных методик, таких как артроскопия, до наиболее радикального — тотальная замена сустава (эндопротезирование).
Также в лечении артроза используются такие виды операций как остеотомия и артродез.
Остеотомия — эта операция, в которой хирург пересекает кость ниже пораженного сустава и фиксирует ее в ином более выгодном положении, так что нагрузка на поврежденный хрящ сустава уменьшается.
После операции разрушенные участки сустава меньше соприкасаются друг с другом, тем самым облегчается боль. Эта операция может выполняться более молодым пациентам, предотвращает дальнейшее повреждение сустава и откладывает необходимость полной тотальной замены сустава (эндопротезирования). Примером может служить остеотомия большеберцовой кости, когда после операции нагрузка равномерно перераспределяется с внутреннего мыщелка на наружный.
При артродезе — суставные поверхности костей удаляются, а кости сращиваются между собой в наиболее функционально выгодном положении.
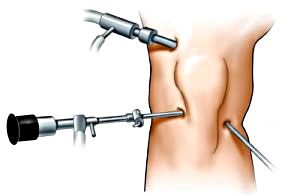
К малоинвазивным методам относится артроскопия суставов. При помощи этого метода можно осмотреть внутренние части сустава с применением крошечной видеокамеры. Операция производится через проколы кожи. Также с помощью микрохирургических инструментов можно обработать поврежденные хрящи, удалить свободные фрагменты и промыть сустава. Данная процедура может уменьшить болевые ощущения в суставе от 6 до 12 месяцев.
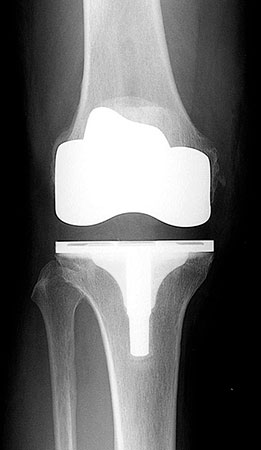
Тотальное эндопротезирование включает в себя полное удаление поврежденного сустава, который заменяется на искусственный. Искусственный сустав может быть изготовлен из комбинации материалов, в том числе и стали, титана, полиэтилена высокой плотности. Наибольшие успехи достигнуты при эндопротезировании коленного, плечевого и тазобедренного сустава.
Голеностопный и локтевой сустав замещается гораздо реже. Более 90 процентов людей освобождаются от боли и восстанавливают подвижность в суставах после операции. Эндопротезирование показано тем пациентам, у которых боли не снимаются ни одним из доступных способов, а также резко ухудшается способность выполнять повседневную деятельность.
Важно знать, что даже после постановки диагноза остеоартроз, люди могут продолжать полноценную и активную жизнь.
Читайте также:



