Делают ли эко при гиперкератозе

При проведении ЭКО крайне важен учёт всех имеющихся у женщины патологий. Врачебные рекомендации и воздействия должны строиться с обязательным анализом их серьёзности, специфики протекания и потенциального воздействия на развитие плода. В частности, при вступлении в протокол ЭКО в обязательном порядке необходимо учитывать наличие или вероятность возникновения гиперплазии эндометрия.
Что такое гиперплазия эндометрия
Под гиперплазией эндометрия, как правило, понимается патология, характеризующаяся чрезмерным увеличением тканевого слоя, который выстилает матку изнутри. Иными словами, при данной патологии обильно разрастается функциональный слой слизистой эндометрия. Является одним из наиболее распространённых гинекологических заболеваний неинфекционной этиологии. Так, по статистике, её доля составляет ориентировочно 15%. Не является возрастным заболеванием, однако основную группу риска составляют женщины старше 35 лет как до, так и после менопаузы. Последние десятилетия характеризуются существенным ростом числа диагностики данной патологии. Так, у женщин после 35 лет по не которым данным гиперплазия эндометрия в той или иной стадии развития диагностируется у примерно 40% женщин.
Причины возникновения патологии и её типы
Основными причинами возникновения гиперплазии эндометрия являются гормональные нарушения различных видов. Характеризуется нарушениями менструального цикла и обильными выделениями. Может появляться в организме по ряду иных причин:
- генетические нарушения;
- воспаления;
- травмы;
- эндокринные и возрастные изменения.
Опасность возникновения патологии существенно увеличивается при наличии у женщин сопутствующих гинекологических и эндокринных заболеваний, а также психосоматических расстройств.
Выделяются следующие основные типы гиперплазии эндометрия:
- железистая;
- кистозная;
- очаговая;
- железисто-кистозная;
- атипическая.
Гиперплазия эндотермия и проведение ЭКО
Проведение экстракорпорального оплодотворения при наличии гиперплазии в принципе невозможно. Предварительно требуется комплексное излечение патологии. Причина состоит в том, что проведение родов при разросшейся эндометрия невозможно. Кроме того, хотя процесс зачатия осуществляется в пробирке, эмбрион переносится в матку. Однако разросшаяся эндометрия существенно снижает его возможности там прикрепиться. Тем не менее, даже если это и произойдёт, крайне велика опасность прерывания беременности вследствие прекращения биохимического обмена между маткой и плодным яйцом. Максимальная толщина внутреннего внутреннего слизистого слоя при перенесении зародыша составляет 14 мм. При превышении этого показателя имплантация не произойдёт, как следствие, процедура ЭКО становится невозможной. Перед всеми этапами ЭКО в обязательном порядке необходимо пройти следующие процедуры, чтобы исключить опасность наличия гиперплазии эндотермия:
- УЗИ: позволяет увидеть разросшийся внутренний слой матки;
- гистероскопия: даёт возможность рассмотреть полость матки и забрать биоматериал, необходимый для дальнейшего исследования;
- проведение гистологического анализа;
- осуществление иммуногистохимии: проводится, чтобы отличить доброкачественное новообразование от злокачественного.
Помимо этого, проводится комплекс анализов на наличие инфекционных, хронических и гормональных заболеваний.
Лечение гиперплазия эндометрия
Если по результатам проведённых исследований и анализов у пациентки выявлена данная патология, то назначается комплексное лечение, как правило, состоящее из следующих основных этапов:
- гистерорезектоскопия, позволяющая удалить разросшиеся ткани путём её выскабливания;
- антибактериальная терапия, благодаря которой предотвращается опасность инфицирования организма после операции;
- гормональная терапия, позволяющая восстановить нормальное функционирование половых желёз и предотвратить повторное разрастание слизистых тканей матки. Её длительность может доходить до 12 месяцев.
После проведения перечисленных выше процедур и при отсутствии рецидивов пациентка уже может вступить в протокол ЭКО сразу после восстановления менструальной функции.
Своевременная диагностика гиперплазия эндотермия позволит избежать опасности возникновения осложнений в процессе беременности.
Женский организм хрупок, он легко поддается разнообразным внешним воздействиям, оставляющим после себя неприятные последствия.
Незначительные неполадки в системе органов могут привести к такому заболеванию, как гиперкератоз шейки матки — некая патология женской половой системы, ороговение эпителия шейки матки, дисфункция ее слизистой оболочки.
По данным исследований, болезнь появляется у женщин в возрасте от 35 до 45 лет, но с каждым годом она молодеет, поэтому следует на первых этапах развития патологии обратиться к доктору.
Существует два типа ороговения тканей матки:
- уплотняется небольшой участок, это не вызывает проблем во время лечения;
- предраковое состояние, приводящее к образованию злокачественных опухолей.
Лейкоплакия – это предраковый этап, требующий назначения качественных препаратов и грамотной терапии.
Она бывает нескольких видов:
- Паракератоз – возникает из-за травмирования участка матки, он утрачивает чувствительность и способность к восстановлению.
- Истинный гиперкератоз – недостаточная выработка гормонов в женском организме, роговой слой не утолщается, заметно изменение цвета тканей.
- Дискератоз – наиболее опасная форма заболевания, способная вызвать развитие опухоли, роговой слой утолщается, становится менее чувствительным и неэластичным.
Болезнь часто протекает без болей и других признаков, нужно проходить плановый осмотр вовремя, чтобы не упустить из виду данное образование и начать лечение своевременно.
Причины развития лейкоплакии
Первый вопрос женщины, которой поставили диагноз гиперкератоз шейки матки – что это такое? Что стало началом в развитии опухоли?

Сахарный диабет, как одна из причин появления гиперкератоза
Болезнь может начаться по многим причинам:
- Заболевания эндокринной системы, диабет;
- Воспаление яичников;
- Плохой иммунитет;
- Частые нервные возбуждения;
- Аборт;
- Принятие противозачаточных средств;
- Беспорядочные половые связи;
- Рождение ребенка;
- Несоблюдение правил личной гигиены;
- Рак;
- Инфекции: гонорея, кандидоз и т.д.;
- Авитаминоз;
- Лишний вес;
- Постоянное раздражение слизистой;
- Вредные привычки.
Важно знать!: специалисты предупреждают: нужно читать инструкцию по использованию средств интимной гигиены, их неправильная эксплуатация приводит к развитию лейкоплакии.
Наличие хотя бы одного фактора должно стать причиной особенного внимания к здоровью и состоянию половых органов, к регулярным походам на обследование.
Лейкоплакия опасна тем, что выявить ее самостоятельно крайне трудно, гинекологи диагностируют ее случайно, во время проведения планового осмотра.
Самый верный знак – болевые и неприятные ощущения во время секса, жжение и зуд во влагалище, кровянистые выделения.
Последнюю стадию развития гиперкератоза можно распознать по следующим признакам:
- разрастание очага поражения;
- уплотнение происходит неравномерно;
- появление наростов, язв, бляшек в зоне поражения.
Все образования на стенках матки – это ненормально, они должны насторожить гинеколога. Бывают случаи, когда лейкоплакия развивается без симптомов и не доставляет неудобств пациентке.
Чаще всего гиперкератоз шейки матки не идет дальше первой стадии, если не продолжать негативно воздействовать на матку: нервничать, курить, принимать противозачаточные и т.д. Но в 2% случаев злокачественное образование подлежит удалению, вместе с ним вырезают и матку.
После операции женщина уже не сможет стать матерью. Незначительная лейкоплакия не мешает женщине забеременеть, без проблем выносить ребенка и родить.
Если заболевание обнаружилось во время беременности, лечение проводится после рождения малыша.
Патология считается неопасной в том случае, если поражен небольшой участок – это признак изменений в организме, его переходе на другую стадию (менопауза).
Преобладание в организме мужских гормонов и нехватка женских – это очаговый гиперкератоз шейки матки.
Лечение производится под наблюдением специалиста при помощи гормональных средств и различных процедур. Характерная особенность – явные границы белых пятнышек на влагалище или матке.
Случаи очагового поражения случаются нечасто, они происходят из-за травм матки во время родов. Серьезный риск возникает, когда эти повреждения не были замечены специалистами. В организме перестает вырабатываться кератогиалин – вещество, необходимое для заживления слизистой.
Исследователи заметили, что эти образования покрыты сразу несколькими слоями эпидермиса, из-за чего и происходит чрезмерное уплотнение.
Старые клетки теряют способность отпадать, выходить из организма и копятся. Порой эти очаги имеют внушительные размеры, вылечить их почти невозможно.
Не стоит рисковать здоровьем, нужно обращаться к специалисту как можно чаще, проходить обследования и осмотры.
Будущие мамы после хорошей новости о скором рождении малыша начинают менять свой образ жизни, следят за здоровьем.
Случаи диагностирования гиперкератоза шейки матки перед рождением ребенка – нередкое явление в современной гинекологии. Болезнь наводит на мамочек ужас, заставляет паниковать.

Беременность при гиперкератозе
Дать точную информацию о патологии сможет только высококвалифицированный специалист.
Роженице нужно будет пройти обследование, после чего можно говорить о влиянии гиперкератоза на плод. После рождения малыша нужно будет пропить курс препаратов, назначенных врачом и забыть о проблеме.
Если болезнь поразила большой участок эпителия, решение о дальнейших действиях может принять только доктор.
В редких случаях, на ранних этапах развития плода приходится удалять опухоль вместе с зародышем. В дальнейшем женщина сможет родить и выносить малыша без опасных последствий.
Первый этап диагностики любого заболевание – сдача анализов.
В случае гиперкератоза список будет таким:
- Полимеразная цепная реакция (генетическая диагностика, позволяющая выявить генетические нарушения, понять причину болезни).
- Мазок (цитологический анализ, при котором распознаются нетипичные для внутренней среды бактерии).
- Посев белей на флору влагалища.
- ВПЧ – вирус папилломы человека.
- Биопсия (берется небольшой кусочек ткани шейки матки на дальнейшие анализы, ставится конкретный точный диагноз, выявляется стадия).
- Общий анализ крови.
- Кровь на гормоны.
- Общий анализ мочи.
- Кровь на резус-фактор и группу.
- Моча на половые гормоны.
- Кровь на половые гормоны.
Анализ крови и мочи сдаются в общем порядке при подозрении на все заболевания.

Анализ крови при диагностировании гиперкератоза шейки матки
Все анализы должны выполняться в лабораторных условиях и квалифицированными специалистами.
Подозрение на лейкоплакию, может не оправдаться, для этого должен провести зеркальный осмотр женщины.
Если белесый нарост на шейке матки будет замечен, доктор назначает вышеперечисленные анализы и следующие процедуры:
- Кольпоскопия – взятие материала, соскоба.
- УЗИ органов малого таза.
- Рентгенография.
- Лабораторные исследования, например, гистероскопия – исследование частицы пораженного органа.
Анализ всех произведенных исследований – дифференциальная диагностика.
На этом этапе врач назначает препараты, курс процедур, уколов, капельниц. На основе анализов отвергаются другие варианты заболеваний, ставится точный диагноз.
УЗИ малого таза для диагностики лейкоплакии шейки матки
Почти 30% женщин в возрасте от 35 лет ставится диагноз гиперкератоз шейки матки. Что это за недуг и как его лечить?
Есть несколько способов избавления от опухоли:
- лечение препаратами;
- использование народных методов;
- диеты.
Медикаментозное лечение – это долгий трудоемкий комплексный процесс, занимающий несколько месяцев. От пациентки требуется выполнение всех врачебных рекомендаций, регулярный прием лекарств. Сценарий лечения всегда разный, зависит от состояния здоровья женщины, стадии заболевания.
К препаратам, борющимся с лейкоплакией относятся:
- пребиотики;
- гормоны;
- обезболивающие;
- иммуномоделирующие;
- антибактериальные;
- противовирусные вещества.
Лечебные средства используются тогда, когда гиперкератоз несильно выражен и находится на начальной стадии развития.
Иногда медикаменты не помогают и опухоль начинает разрастаться, а также в случаях, когда форма патологии перешла в предраковую стадию, используются следующие оперативные вмешательства:
- лазерная вапоризация – вызывание гибели раковых клеток;
- диатермокоагуляция, радиоволновая деструкция– прижигание пораженных тканей;
- ампутация;
- криодеструкция – воздействие на шейку матки жидким азотом;
- ножевая конизация – удаление скоплений видоизмененных клеток;
- электроконизация – удаление конусовидного участка матки при помощи тока;
- лазеротерапия – лечение с помощью лазера;
- химическая коагуляция – прижигание эрозии с помощью смеси препаратов Солковагин и Ваготил;
- ультразвуковое облучение.
Процесс восстановления после вмешательства занимает несколько недель, иногда до двух месяцев.

Лазеротерапия для лечения лейкоплакии шейки матки
Время зависит от стадии заболевания, сложности операции, наличия сопутствующих заболеваний.
Важно!: специалисты советуют в течение трех месяцев после операции воздерживаться от интима.
Существует несколько нетрадиционных способов лечения проблем с шейкой матки:
- Спринцевание. Эффективными являются отвары календулы, ромашки, зверобоя, хвоща, календулы, коры дуба. Они оказывают противовоспалительное действие. Следует проводить процедуру ежедневно на ночь. 2 столовых ложки отвара разводятся 0,5 литрами воды и вводятся во влагалище аккуратно, чтобы не повредить слизистую. Перед спринцеванием грушу кипятят.
- Масла. Тампон смочить маслом оливы, облепихи или подсолнечника, поставить его на ночь.
- Свеча на основе масла какао. 100г вещества растопить, добавить 3 капли можжевельного масла и масла чайного дерева, пол-ложки настойки календулы и прополиса, 10 капель витамина А. Смесь залить в формочки и положить в холодильник. Ставить свечи каждый день на ночь в течение 10 дней, потом сделать перерыв в неделю и повторить заново.
Обратите внимание!: доктора против народных способов лечения такого серьезного заболевания, так как диагностируются случаи биотрансформации клеток, усугубления положения. Перед использованием народных средств проконсультируйтесь со специалистом.

Отвар календулы для избавления от гиперкератоза шейки матки
Также при диагнозе лейкоплакии следует соблюдать диету, самое главное в ней – употребление достаточного количества витамина А (сыр, желток, рыбий жир). Заменять его можно бета-каротином (морковь, тыква).
Следует употреблять в пищу большое количество зеленых овощей и фруктов, укропа, листов салата и исключить из рациона острую, жареную и слишком соленую пищу.
Гиперкератоз шейки матки – это не приговор.
После такого диагноза не стоит делать поспешные выводы и отчаиваться, главное – наблюдаться у специалиста и не провоцировать разрастание ороговевших тканей.


В настоящее время наблюдается рост выявления бесплодных пар. Эта проблема из медицинского, гинекологического русла переходит в довольно серьезную социальную проблему. Ведь статистика говори о том, что количество разводов резко увеличилось по причине невозможности зачать ребенка. Но сейчас эту проблему под силу разрешить врачам-репродуктологам с помощью применения вспомогательных репродуктивных технологий.
Однако, не всегда женщина сразу может начать протокол экстракорпорального оплодотворения. Для его выполнения женщине необходимо пройти комплекс диагностических исследований, в ходе которых могут быть выявлены разнообразные патологические состояния, препятствующие проведению процедуры. Именно таким диагнозом и является гиперплазия эндометрия перед ЭКО. Также хронический эндометрит лечение перед ЭКОобязательно.
Что такое гиперплазия эндометрия?
Гиперплазия эндометрия – это разрастание внутреннего слоя матки – эндометрия, под воздействием различных гормональных нарушений, связанный как с патологиями репродуктивной системы, так и некоторыми соматическими патологиями.
Основополагающим механизмом, который, в конечном итоге, влияет на пролиферацию клеток эндометрия, является дисбаланс между эстрогенами и прогестероном в сторону эстрогенного компонента.
В нормальном овариально-менструальном цикле, при его физиологическом течении, именно в фолликулярную фазу происходит рост фолликула и выделение яичником эстрогенов, которые поддерживают фазу пролиферации клеток в эндометрии. Во вторую, лютеиновую фазу. Происходит активное выделение прогестерона, который обладает антипролиферативным действием, то есть препятствует росту данных клеток и способствует их секреторным преобразованиям. Если влияние эстрогенов оказывается более длительным, чем необходимо при физиологическом цикле, то возникает чрезмерный рост клеток эндометрия и его гиперплазия. Эндометрий при ЭКО норма его толщины.подскажет врач.
Причины гормонального дисбаланса:
- синдром Штейна-Левенталя (СПКЯ);
- наличие эстрогенпродуцирующих кист яичников;
- прием эстрогенсодержащих препаратов;
- ожирение, так как жировая ткань – это дополнительный источник эстрогенов;
- сахарный диабет так же может быть причиной данного патологического состояния;
- выполнение искусственного прерывания беременности либо самопроизвольный аборт. Все это ведет к гормональному стрессу организма;
- генетическая предрасположенность;
- эндокринопатии;
Можно сделать вывод о том. Что любые нозологические формы, влекущие за собой изменения гормонального фона в сторону гиперэстрогении, могут стать причиной гиперпластических процессов эндометрия.
Симптомы гиперплазии

Клиническая симптоматика гиперплазии:
- Нарушения овариально-менструального цикла в виде обильных менструаций после их задержки, длительные, приводящие к анемизации, нарушению общего состояния женщины, скудные кровянистые выделения, проявляющиеся в средине цикла.
- Один из главный признаков, хотя не наиболее характерным, является наличие бесплодия.
- Болевой синдром во время менструального кровотечения.
Классифицируется данное патологическое состояние следующим образом:
По характеру клеток выделяют:
- Простую гиперплазию эндометрия;
- Атипичную форму гиперплазии эндометрия;
По объему измененной ткани:
- Диффузная гиперплазия;
- Локальная в виде полипов эндометрия;
В зависимости от изменений в структуре тканей выделяют:
- железистая гиперплазия – разрастание железистого элемента с его деформацией;
- железисто-кистозная – с образованием кистозных полостей в разросшейся тканей;
- аденоматоз относиться к атипичным формам.
Диагностика гиперплазии
Диагностические методы идентификации гиперплазии:
- Ультразвуковое исследование позволяет выявить увеличенное М-ЭХО, наличие полипов в полости матки;
- Эхосальпингоскопия;
- Фракционно–диагностическое выскабливание матки;
- Биопсия эндометрия;
- Гистероскопия.
Гиперплазия эндометрия и ЭКО
Такие понятия как железисто-кистозная, железистая гиперплазия эндометрия и ЭКО несовместимы. Для применения вспомогательных репродуктивных технологий обязательным является медикаментозная либо хирургическая коррекция данного патологического состояния. Если метод лечения выбран хирургический, то обязательно проведение гистологического исследования удаленного материала.
Применяется в основном при лечении типичных форм гиперплазии. Осложненная атипичная форма лечится, как правило, хирургическим способом (матка удаляется), так как вероятность перерождения в злокачественную опухоль велика.
Медикаментозная терапия подразумевает назначение таких групп препаратов:
Так же используются агонисты гонадотропинрелизинг-гормона в медикаментозном лечении гиперпластических процессов.
Среди хирургических методов лечения наиболее приемлемым является метод гистерорезектоскопии. Предполагает минимальную травматизацию при достаточно хорошем как диагностическом, так и лечебном эффекте. Все удаленные ткани в обязательном порядке должны быть отправлены на гистологическое исследование для исключения злокачественного процесса.
К хирургическим методам так же относятся фракционно-диагностическое выскабливание матки. Но с появлением гистерорезектоскопии данный метод отошёл на второй план.
Так же может использоваться комбинированный метод. Суть которого состоит в применении гистерорезектоскопии с последующим назначением комбинированных оральных контрацептивов так же на срок от трех до шести месяцев. Также ЭКО с эндометриозомвозможно после схожошо лечения.
Елена Мягких, дерматолог, косметолог, научный консультант Anna Lotan Ltd. в России.

Гиперкератоз - один из наиболее часто используемых терминов в косметологи, определяющий утолщение рогового слоя эпидермиса. С утолщением рогового слоя эпидермиса связаны различные жалобы клиентов: от потери сияния и свежести, до выраженного потускнения; от легкой неоднородности и неровности до серости, огрубения или шершавости.
Меняются ощущения: коже словно не хватает воздуха, легкости, появляется чувство стянутости, кажется, что нанесенных косметических средств постоянно не хватает, кожа выглядит не очень чистой и неровной.
Данная особенность может сопровождать любой тип кожи. В молодости она чаще представлена аномалиями кератинизации в области протоков сальных желез устьев сально-волосяных фолликулов, что соответствует проявлениям фолликулярного гиперкератоза. А в течение жизни - утолщением рогового слоя на фоне прогрессирующих возрастных изменений, когда падает количество и активность клеток эпидермиса, уменьшается качество кератиноцитов, что сказывается на полноценности иммунозащиты, повышении чувствительности кожи.
В любом возрасте регулярное или острое воздействие травмирующих факторов часто сопровождается обезвоживанием и гиперкератозом, и представляет эстетическую проблему, в основе которой лежит физиологический процесс, направленный на защиту всего кожного покрова и организма в целом.

При работе с такой кожей для устранения недостатков наибольшее предпочтение отдается отшелушивающим средствам без жестких нерастворимых абразивных частиц в рамках ухода в салоне, и домашним пилиг-системам в основном на базе растительных ферментов (экстракта нони, ананаса, папайи), фруктовых кислот, в ряде случаев цитрусовых экстрактов. Наиболее оптимально показана работа на мягких кислотах (рН 3.1-3.8, концентрация АНА-кислот не должна превышать 20%) с минимальным раздражающим потенциалом, не вызывающих последующего шелушения, потому как применение более агрессивных кератолитиков и химических агентов часто приводит к усилению рассматриваемой проблемы.
Обязательно восполнение недостатка необходимых жирных кислот и качественная гидратация поверхности эпидермиса.
Для результативной работы следует учитывать отягощающие моменты: дефект дермальной микроциркуляции и, как следствие, ухудшение трофических функций кожи, когда оправдано сочетанное применение мягких эксфолиантов и массажа. В этом случае оптимально подходят мягкие массажные техники с акцентом на улучшение оттока лимфы. Для таких целей подходят гели, лосьоны и эмульсии на базе гликолевой и молочной кислоты с рН не ниже 3,5, концентрацией кислот от 4 до 15%, воздействие которых может быть дополнено различными полисахаридами и антиоксидантами. Они не вызывают раздражения, стойкой гиперемии, будут способствовать тренингу сосудистой стенки и обладают выраженным увлажняющим действием. Низкие и высокие концентрации АНА-кислот действуют на кожу по - разному. Высокие -вызывают слущивание эпидермиса. А после нанесения на кожу гликолевой кислоты низкой концентрации происходит ускорение обновления клеток кожи, уменьшается толщина рогового слоя.

Действие гликолевой кислоты на кожу складывается из двух компонентов – специфического действия (прямая стимуляция клеток кожи) и неспецифического действия (пилинг – эффект). При гистологическом исследовании участков обработанных гликолевой кислотой, было обнаружено снижение толщины рогового слоя и его уплотнение (компактизация). Применение гликолевых кислот дает утолщение эпидермиса в среднем на 19%, причем толщина слоя живых клеток увеличивается на 50%. Также наблюдается увеличение содержания коллагена в дерме.
Используя достижения современной косметологии, особенно технологии применения гликолевых кислот, фирма Anna Lotan Ltd. (Израиль) предлагает концепцию салонного и ежедневного домашнего ухода за кожей с проблемой гиперкератоза (в т.ч. отягощенной общеизвестным косметическим недостатком, обусловленным нарушениями микроциркуляции – капилляропатией, т.е. - куперозом).
Оказать деликатное последовательное кератолитическое действие, стимулирующее обновление клеток, в т.ч. провести эффективную подготовку кожи перед глубоким химическим пилингом, активно насытить кожу влагой, устранить мелкие морщинки, сделать кожу гладкой и сияющей с успехом помогут биокосмецевтические препараты линии New Age Control фирмы Anna Lotan Ltd. (Израиль).
Все препараты серии обогащены увлажняющими веществами, что позволяет провести процедуру комфортно, без неприятных ощущений, обычно сопутствующих применению AHA кислот. . Помимо АНА-кислот препараты системы New Age Control содержат растительные экстракты алое, зеленого чая, эхинацеи, ромашки, гиалуроновую кислоту, ретинол, витамины Е и С, что позволяет эффективно работать с чувствительной кожей.
При ежедневном применении препаратов New Age Control достигаются отличные результаты в обновлении кожи в течение 2-3 недель. Такую процедуру в нашей клинике рекомендуется проводить 1-2 раза в неделю. Закрепить полученный результат, который виден уже после первого посещения, необходимо обязательным домашним уходом, который подберут для вас наши специалисты.
Необходимо помнить и о качественной фотопротекции кожи. В каждом конкретном случае решается вопрос о применении таких средств, особенно в период активной инсоляции. .
Подобная тактика восстановления и поддержания физиологического обновления и кератопластических функций кожи оправдана, как при составлении краткосрочного, так и отдаленного прогноза, и позволяет формировать длительный благоприятный фон коррекции гиперкератоза, и 100% результат и удовлетворение клиента.

Синдром гиперстимуляции (СГЯ) является своеобразной ответной реакцией яичников на употребление человеком завышенных доз гормональных препаратов, предназначенных для увеличения качества и количества яйцеклеток за один период созревания. Таким образом, внутри организма начинает вырабатываться слишком большая доза гормона эстрадиола, что ведет к сгущению крови, а сосуды с капиллярами становятся более проницаемыми. Это приводит к тому, что жидкости начинают заполнять ткани, образуя отёки. Гиперстимуляция при процедуре ЭКО— это одно из худших последствий приёма огромного количество гормональных препаратов, от которого не застрахована ни одна женщина как после определения беременности, так и до того, как эмбрион перенесут в матку. Если симптомы этого синдрома начнут проявляться очень рано и интенсивно, то курс лечения будет более осложнённым. Существует тяжелая и легкая форма проявления этого синдрома, причем пациенты могут видеть разные признаки этой болезни.
Диагностика болезни
Непосредственно перед ЭКО невозможно точно выявить предрасположенность пациентки к синдрому, но все же СГЯ чаще всего встречается у женщин:
- с небольшой массой тела до 35 лет и светлыми волосами;
- с кистозом и поликистозом;
- аллергиков;
- с высоким уровнем гормона эстрадиола;
- находящиеся на поддержке препаратами ХГЧ.
Основными симптомами всех форм заболевания является: 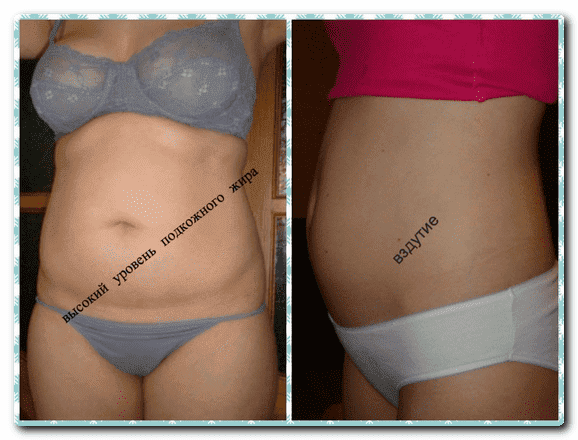
Данные перемены в организме имеют прямую связь с увеличением яичников в протоколе ЭКО и с появлением в них лютеиновых и фолликулярных кист, сбоем кровообращения, а также чрезмерным накоплением жидкостей в брюшной полости и реже грудной клетке. Не стоит пугаться, ведь лёгкая стадия синдрома зачастую лечится быстро, кроме того менструация способствует регрессии синдрома.
Если недуг переходит в среднюю форму, а чаще всего это происходит в момент беременности после ЭКО или тогда, когда она не наступила, появляются новые симптомы и признаки СГЯ:
- диарея и рвота;
- отсутствие аппетита;
- заметное вздутие живота;
- сбой ритма сердца;
- одышка и тошнота, вследствие накопления жидкостей в отделе лёгких;
- увеличение яичников до 15 сантиметров, что приводит к критической почечной недостаточности.
Пациентке с такой формой гиперстимуляции после процедуры ЭКО требуется специальное вмешательство и немедленная госпитализация.
Лечение и профилактика

Лечение лёгких форм гиперстимуляции можно проводить и в домашних условиях без каких-либо медицинских препаратов, а для улучшения состояния и самочувствия следует пересмотреть свой дневной рацион питания. Стоит перестать употреблять в пищу жареные блюда, увеличить количество обильного питья в сутки до трёх литров (компот, минеральную воду без газа, отвар из трав шиповника, зелёный чай). Категорически запрещается пить алкоголь в любой его форме и пропорции. Стоит кушать максимальное количество свежих фруктов, пить молоко и употреблять молочные продукты. В свою очередь стоит исключить сильные физические нагрузки, перенапряжение как физическое так и моральное, а жить половой жизнью в этот период не рекомендуется.
Лечение средней и тяжелой формы гиперстимуляции во время ЭКО требует постоянного присмотра за пациенткой и её состоянием, что требует нахождения в больничном стационаре и строгого постельного режима.
Каким будет способ лечения медикаментозным или с хирургическим вмешательством зависит только от того, с какой серьёзностью вы к этому отнесетесь.
Процедуры необходимые для определения курса лечения СГЯ во время ЭКО:
- Измерения веса (периодическое), объема живота;
- Постоянное обследование функций дыхательных путей;
- Проверка работы сердца, печени, сосудов и почек;
- Прием медикаментов способствующих уменьшению проницаемости сосудов:
кортикостероиды, анти гистамины, анти простагландины; - Уничтожение шлаков в крови для улучшения ее функциональности.

Если гиперстимуляция во время ЭКО доходит до критического состояния, то оперативное хирургическое вмешательство неизбежно. При разрыве кист и внутренних кровотечениях также применяют консервативную терапию:
- Восстановление в организме водного баланса;
- Устранение тошноты и рвоты симптоматическим образом;
- Использование обезболивающих препаратов;
- Внутреннее введение плазмы для восстановления функций крови.
Осложнения болезни
При своевременном выявлении синдрома и правильном лечении полное выздоровление наступает менее чем через два месяца с начала курса лечения. Синдром может губительно повлиять на плод во время беременности и после.
Иногда на фоне СГЯ происходит:
- некроз яичника, что сопровождается сильными болями;
- внутренние кровотечения;
- тромбоз, ухудшающий состояние почек и печени.
В случае не наступления беременности после ЭКО бесплодная пациентка, к сожалению, получит сильное ухудшение состояния здоровья. Ошибкой являются слухи о том, что гиперстимуляция приводит к заболеванию рак. Во избежание развития этого синдрома настоятельно рекомендуется отказаться от слишком большого количества гормональных препаратов, которые усугубляют состояние яичников. Шансы родить ребенка значительно уменьшаются, зато процент того, что вы будете после процедуры здоровой выше.
Читайте также:


