Дерматомикоз и эпидермофития стоп
Описаны клиническая картина заболевания и методы диагностики паховой эпидермофитии, эпидермофитии стоп, рубромикоза. Рассмотрены принципы наружной терапии поверхностных микозов, классификация современных антимикотиков.
Clinical representation of the disease and the diagnostics methods of epidermophytia plicarum, feet epidermophytia, rubromycosis were described. Principles of external therapy of superficial mycoses was considered, as well as modern anti-mycotics classification.
Доля этого гриба в спектре грибковой патологии в настоящее время невелика — не более 1,2–1,8%. Несколько чаще болеют мужчины. Большинство первичных диагнозов эпидермофитии при дальнейшем культуральном исследовании оказывалось рубромикозом и сочеталось с онихомикозом [1, 4].
Заражение этим грибом чаще происходит опосредованно, через предметы, бывшие в употреблении у больного (в банях, душевых и т. п.).
Клиника. Типичная локализация очагов поражения — кожа крупных складок (паховых, под грудными железами, межъягодичной). Сформированный очаг может содержать пятнистые, папулезные, везикулезные, пустулезные элементы, т. е. имеет место истинный полиморфизм элементов в пределах очага, окаймленного сплошным слегка отечным периферическим валиком. Степень выраженности аллергической реакции на присутствие гриба характеризуется вышеперечисленной последовательностью первичных элементов: от наименьшей при преобладании пятен до максимальной — при обильной везикуляции, мокнутии и эрозиях.
В центре может начинаться разрешение патологического процесса, а по периферии еще сохраняются острые явления. Субъективно отмечается довольно интенсивный зуд [1, 7].
Диагностика. В соскобах, как правило, легко обнаруживается мицелий патогенного гриба, за исключением случаев, когда материал бывает взят из очага с выраженным экссудативным компонентом и мокнутием: в этом случае с обнаружением гриба возникают трудности, что отмечает большинство лаборантов. Это правило касается и микозов стоп, вызываемых другими грибами [3, 7].
Эпидермофития стоп — хронически протекающее грибковое заболевание. Очаги локализуются на коже свода и межпальцевых складок стоп, часто поражаются ногтевые пластинки.
Возбудитель — Trichophyton mentagrophytes var. interdigitale. На долю Trichophyton interdigitale приходится 5–10% от числа всех возбудителей микозов стоп в городах и 40–50% — в сельской местности [10].
Клиническая картина. Инкубационный период точно не установлен. Выделяют несколько форм микоза: сквамозную, интертригинозную, дисгидротическую, острую (описана О. Н. Подвысоцкой в 1937 г.) и онихомикоз. Возможны вторичные высыпания на коже — эпидермофитиды (микиды), связанные с аллергическими свойствами гриба [2, 7].
Сквамозная форма проявляется шелушением кожи свода стоп, иногда на гиперемированном фоне. Процесс может распространиться на боковые и сгибательные поверхности пальцев стоп. При сквамозно-гиперкератотической разновидности эпидермофитии стоп могут образовываться участки диффузного утолщения кожи по типу омозолелости, с пластинчатым шелушением. При стертых формах субъективные ощущения отсутствуют.
Интертригинозная форма начинается с малозаметного шелушения кожи в третьих или четвертых межпальцевых складках стоп. Затем процесс приобретает вид опрелости с трещиной в глубине складки, окруженной отслаивающимся, белесоватого цвета роговым слоем эпидермиса, сопровождается зудом, иногда жжением. При продолжительной ходьбе трещины могут трансформироваться в эрозии с мокнущей поверхностью. За счет присоединения пиококковой и дрожжевой флоры развиваются гиперемия, отечность кожи, усиливается зуд, появляется болезненность. Течение хроническое, обострения наблюдаются в летнее время года [7].
Острая эпидермофития возникает вследствие резкого обострения дисгидротической и интертригинозной форм. Для нее характерно высыпание большого количества везикулезно-буллезных элементов на фоне отека кожи, иногда значительного; высыпания могут сопровождаться лимфаденитом, лимфангитом, повышением температуры, присоединением пиодермических осложнений, нарушением трудоспособности [2, 7, 8].
Поражение ногтей, чаще 1-го и 5-го пальцев обеих стоп, встречается в 20–25% случаев: ногти утолщенные, желто-серые, но, в отличие от рубромикоза ногтей, их разрыхление и ломкость развиваются медленнее. В начальных стадиях онихомикоза, обусловленного интердигитальным трихофитоном, характерны поражения ногтевой пластинки в виде полос охряно-желтого цвета.
Более чем у 2/3 больных эпидермофитией стоп заболевание протекает с микидами — токсико-аллергическими высыпаниями на участках, как граничащих с очагом поражения, так и отдаленных, что также отличает этот микоз от рубромикоза, для которого в целом аллергические реакции и экссудативный компонент гораздо менее характерны. Объясняется это, очевидно, антигенным составом клеточной стенки интердигитального трихофитона, на присутствие которого развивается бурная реакция.
Для детей особенно характерно состояние, именуемое в литературе экземой О. Н. Подвысоцкой: после проведения полноценного противогрибкового лечения и ликвидации экссудативных проявлений микоза процесс вдруг обостряется с новой силой. При этом элементы гриба в очагах не обнаруживаются. Быстро присоединяются пиодермические осложнения.
Диагностика. Ведущая роль в установлении диагноза в остром периоде принадлежит клинической симптоматике, поскольку из экссудативных очагов грибы можно обнаружить не всегда. После ликвидации воспаления диагноз в некоторых случаях подтверждается обнаружением гриба из сухих гиперкератотических участков.
.jpg) |
| Рис. 1. Микоз кожи груди |
Дифференциальный диагноз. Дисгидротическую форму микоза следует дифференцировать от рубромикоза (рис. 1), истинной эпидермофитии, поверхностной пиодермии, контактного дерматита; интертригинозную форму — от кандидоза, опрелости [3, 5].
Рубромикоз (синоним: руброфития) — микоз кожи и ногтей, обусловленный красным трихофитоном (Trichophyton rubrum). Красным гриб назван из-за своей способности откладывать красный пигмент в основании колонии при выращивании на питательной среде Сабуро. Это склонное к обострениям и хроническому течению грибковое заболевание с преимущественной локализацией очагов на коже стоп, частым поражением ногтевых пластинок пальцев стоп и кистей, крупных складок, кожи туловища и конечностей, реже — лица, шеи и волосистой части головы [2, 7, 8].
Болеют только люди, гриб является истинным антропофилом [5]. Заражение происходит при длительном общении с больным руброфитией и пользовании различными вещами больного (мочалка, пемза, ножницы, обувь и др.; при посещении бань, душевых, бассейна, где на полу, ковриках, лавочках, настилах, в сточных водах могут длительно сохраняться инфицированные грибком чешуйки кожи и частицы разрушенных ногтей). Руброфитию часто называют семейной инфекцией.
В России более 5 млн больных этим микозом (Ю. В. Сергеев, 2008). Онихомикоз составляет более 24% всей посещаемости врача-миколога. Интенсивный показатель роста онихомикоза — около 5% в год.
Основным источником заражения является семья!
Инкубационный период не установлен. Развитию микоза способствуют различные экзогенные (повышенная потливость или чрезмерная сухость кожи стоп, травмирование их обувью, несоблюдение правил гигиены) и эндогенные (эндокринопатии, иммунодефицитное состояние, обменные нарушения, снижение естественной сопротивляемости организма за счет применения кортикостероидов, цитостатиков, антибиотиков и др.) факторы [9].
Клиника. Мужчины и женщины болеют с одинаковой частотой [2, 7, 10].
По локализации различают рубромикоз гладкой кожи, ладоней и подошв, ногтей.
.jpg) |
| Рис. 2. Микоз кожи голени |
На гладкой коже заболевание существует в двух формах — эритемато-сквамозной, фолликулярно-узловатой. Эритемато-сквамозная форма характеризуется формированием на коже крупных очагов, состоящих из пятнистых, папулезных и везикулезных (редко пиодермических) элементов, а также чешуек, корочек, иногда экскориаций. В центре длительно существующих очагов иногда наблюдается спонтанное разрешение процесса появления участков атрофии, телеангиэктазий, что придает очагу пойкилодермический вид (рис. 2). По периферии имеется прерывистый валик из папул, везикул и корочек. Появление разлитой эритемы в пределах очагов поражения — клинический признак длительного лечения кортикостероидными мазями; эритема развивается даже в том случае, если эти мази содержали противогрибковую добавку.
Фолликулярно-узловатая форма по сути представляет собой трихофитийную гранулему (гумма Майокки). Это форма обычно характеризует длительное существование предыдущей формы без лечения. Процесс развивается в дерме, в глубине волосяных фолликулов и напоминает зоонозную трихофитию в стадии инфильтрации (формально рубромикоз — та же трихофития, так как вызывается грибами рода Trichophyton) [5, 9].
.jpg) |
| Рис. 3. Микоз кожи туловища |
Дифференциальный диагноз. Другие эпидермодермальные микозы (эпидермофития паховая), трихофития (рис. 3), кандидоз крупных складок, псориаз; онихомикоз следует дифференцировать с поражением, вызванным другими грибами (кандидозная онихия, плесневой микоз), синегнойной палочкой, а также с ониходистрофиями неинфекционной этиологии (псориаз, особенно пустулезный, красный плоский лишай, акродерматит энтеропатический и др.).
В этой статье мы рассмотрим только принципы наружной терапии поверхностных микозов.
При острых воспалительных явлениях назначают примочки из 1–2% раствора резорцина, 0,1% раствора этакридина лактата, 0,05–0,1% раствора хлоргексидина биглюконата, раствора перманганата калия 1:6000–1:8000. Покрышку пузырьков (пузырей) прокалывают иглой (но не срезают ножницами!) с соблюдением правил асептики. Для ликвидации острейших воспалительных явлений можно применять аэрозоли, содержащие кортикостероиды и антибиотики. В дальнейшем применяют растворы анилиновых красителей, пасты и мази с антимикотиками (дегтя 2–3%, серы 3–10%, салициловой кислоты 2–3%, настойки йода 2%), патентованные антимикотические препараты нафтифина, тербинафина, оксиконазола, кетоконазола, бифоназола и др. Необходимо назначать также (особенно при наличии микидов) десенсибилизирующие средства и антигистаминные препараты, иногда седативные средства. В случае присоединения вторичной пиококковой инфекции показаны кратковременные курсы антибиотиков широкого спектра действия [4–6].
Фолликулярно-узловатая форма хорошо поддается лечению с применением на очаги поражения 2% йода в комбинации с серно-салицилово-дегтярной мазью; последнюю целесообразно для начала лечения приготовить на основе цинковой мази, а позже перейти на вазелиновую основу.
Принципы лечения дисгидротической и интертригинозной форм поражения кожи подошв в целом совпадают с таковыми для гладкой кожи; салициловую кислоту в мазях при этом можно использовать в 5% концентрации. Сохраняется принцип поэтапного перехода от противовоспалительных средств к активным противогрибковым [4].
При сквамозно-гиперкератотической форме рубромикоза ладоней и подошв рекомендуется проведение отслоек рогового слоя по Г. К. Андриасяну под наблюдением специалиста-дерматолога. После завершения серии отслоек можно назначить один из современных кремов либо раствор Ламизил Уно.
- Препараты йода: йодид калия — для внутреннего употребления, растворы йода — для наружного.
- Противогрибковые антибиотики:
- гризеофульвин;
- полиеновые антибиотики: Амфоглюкамин, Амфотерицин В, Леворидон, Леворин, Микогептин, Нистатин, Пимафуцин.
- Азолы: изоконазол, итраконазол, кетоконазол, клотримазол, метронидазол, миконазол, оксиконазол, флуконазол, эконазол.
- Аллиламины (от лат. Allium sativum — чеснок, Allium cepa — лук репчатый): нафтифин, тербинафин.
- Морфолины: аморолфин (Лоцерил).
- Флуцитозин (Анкотил).
- Циклопироксоламин (Батрафен).
- Медикаменты различных химических групп (прочие): препараты ундециленовой кислоты (Ундецин, Цинкундан), хинозола, мочевины; салициловая, молочная, уксусная, бензойная кислоты; Октицил, Анмарин, Декамин, анилиновые красители, Нитрофунгин.
- Комбинированные противогрибковые мази и кремы: Микозолон, Микоспор — крем в наборе, Пимафукорт, Травокорт, Тридерм.
По типу действия антимикотики делятся на фунгицидные и фунгистатические (хотя многие, например аллиламины, оказывают сочетанное действие). По способу получения этих соединений различают природные и синтетические.
Существуют антимикотики узкого (гризеофульвин) и широкого (итраконазол — Орунгал) спектра действия.
Литература
- Кашкин П. Н., Шеклаков Н. Д. Руководство по медицинской микологии. М., 1978. 328 с.
- Лещенко В. М. Грибковые заболевания кожи. В кн.: Кожные и венерические болезни (руководство для врачей). Под ред. Ю. К. Скрипкина, В. Н. Мордовцева. М., 1999. Т. 1. С. 257–311.
- Лещенко В. М. Лабораторная диагностика грибковых заболеваний. М., 1982. 142 с.
- Рациональная фармакотерапия заболеваний кожи и инфекций, передаваемых половым путем: Руководство для практикующих врачей. Под общ. ред. А. А. Кубановой, В. И. Кисиной. М.: Литера, 2005. С. 312–346.
- Рукавишникова В. М. Микозы стоп. М., 2003. 330 с.
- Руководство по лабораторной диагностике онихомикозов. Под ред. А. Ю. Сергеева. М.: ГЭОТАР Медицина, 2000. 154 с.
- Сергеев А. Ю., Сергеев Ю. В. Грибковые инфекции (руководство для врачей). М., 2003. 185–193.
- Суворова К. Н., Куклин В. Т., Рукавишникова В. М. Детская дерматовенерология: Руководство для врачей-курсантов последипломного образования. Казань, 1996. С. 192–312.
- Фицпатрик Т., Джонсон Р., Вулф К. и др. Дерматология: атлас-справочник. М.: Практика, 1999. С. 696–740.
- Richardson M. D., Warnock D. W. Fungal infection: Diagnosis and Management. 2 nd edit. Blackwell Science Ltd., 1997. 249 p.
А. Б. Яковлев, кандидат медицинских наук, доцент
ГБОУ ДПО РМАПО Минздравсоцразвития России, Москва
Эпидермофития кистей и стоп в дерматологии занимает особое место. Это грибковое заболевание распространено во всех странах мира. Наибольший процент заболевших составляют определенные группы населения: работники бань, спортсмены, рабочие горячих цехов, шахтеры и т. п. В городах патология встречается чаще, чем в сельской местности. Дети этим недугом болеют редко.
В статье поговорим об эпидермофитии стоп, рассмотрим формы данного заболевания, расскажем о методах лечения.

Причины возникновения
Развитие заболевания связано с заражением грибком Trichophyton mentagrophytes. Он еще является возбудителем в случае ногтевой или паховой эпидермофитии. От больных людей к здоровым передача грибка осуществляется контактным путем, как правило, в общественных бассейнах, банях, саунах, душевых, спортивных залах, а также через предметы общего пользования.
У больного человека споры грибка находятся в роговом слое эпидермиса, чешуйки которого при эпидермофитии стоп обильно отслаиваются. Таким образом грибок попадает на коврики душевых кабинок, на стельки обуви, на половики и мочалки, где сохраняется длительное время, особенно во влажном и теплом климате.
Не у всех людей заражение Trichophyton mentagrophytes приводит к эпидермофитии стоп. Возникновению недуга благоприятствуют трофические нарушения в нижних конечностях, имеющие место при варикозе, сопровождающемся хронической венозной недостаточностью, при сахарном диабете, глубоком тромбозе периферических сосудов, атеросклерозе, вегетососудистой дистонии, полиневропатии. Способствовать развитию эпидермофитии стоп также могут суженные межпальцевые промежутки, высокая потливость ступней, щелочная реакция пота, плоскостопие.

Виды заболевания
В современной клинической дерматологии выделяют разные формы эпидермофитии стоп. Всего их пять:
- сквамозная;
- интертригинозная;
- стертая;
- дисгидротическая;
- ногтевая.
Данные формы могут переходить одна в другую или сочетаться между собой. Поговорим о каждой разновидности подробнее.
Сквамозная форма
При таком варианте заболевания очаги поражения могут быть как обширными, так и небольшими. Сквамозная эпидермофития стоп (фото см. ниже) характеризуется возникновением шелушения и легкого покраснения на сводах. Иногда больные жалуются на несильный и непостоянный зуд. В эпидемиологическом отношении эта форма болезни наиболее опасна, поскольку может протекать незаметно для человека, однако для окружающих выступает источником инфекции.
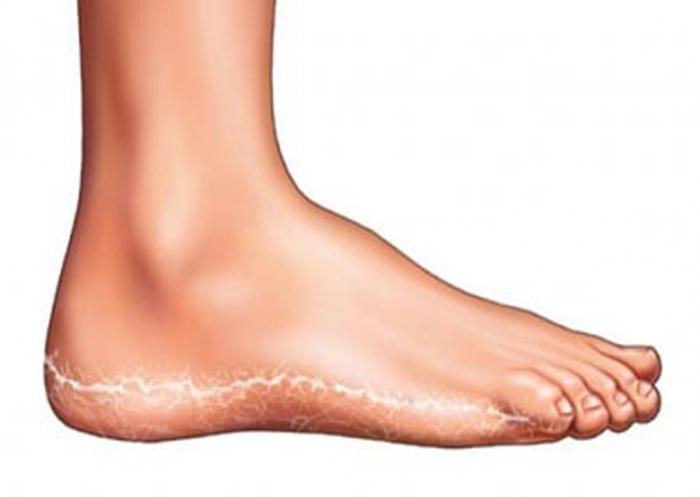
При обострении сквамозная эпидермофития может переходить в дисгидротическую, и, напротив, дисгидротическая форма может завершиться сквамозной. Патология всегда сначала поражает одну сторону, но со временем переходит и на вторую.
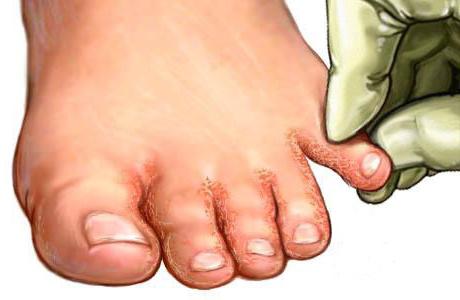
Интертригинозная форма
Она зачастую развивается, когда уже имеется неярко выраженная сквамозная эпидермофития стоп. Фото ниже демонстрирует, что грибок поражает межпальцевые складки, обычно между четвертым и пятым пальцами, реже - между остальными. Патологический процесс в отдельных случаях может распространиться на тыл стопы и сгибательные поверхности пальцев. В межпальцевых складках образуются трещины, по периферии окруженные отслаивающимся белесоватым роговым слоем эпидермиса.
Интертригинозная эпидермофития стоп симптомы вызывает следующие: мокнутие, зуд, болезненность при появлении эрозий. Патологический процесс длительный, зимой может затихать, а в летний период - опять обостряться. Разрыхление рогового слоя, наличие трещин создают оптимальные условия для проникновения стрептококковой инфекции, приводящей к развитию тромбофлебита, хронической рожи голеней.
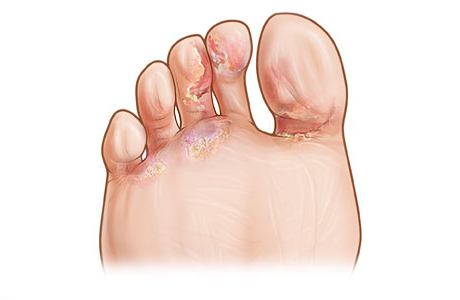
Дисгидротическая форма
Заболевание проявляется появлением пузырьков в области стопы, которые, как правило, имеют небольшие размеры и расположены группами. Со временем эти пузырьки сливаются друг с другом и формируют многокамерные образования. После вскрытия на их месте остается эрозированная поверхность с бортиком мацерированного эпидермиса на периферии. Затем патологический процесс распространяется на наружную боковую поверхность стопы, возникает единый очаг инфекции.
Дисгидротическая эпидермофития стоп проявляется зудом и болезненностью в пораженных участках. Возможно присоединение вторичной инфекции, в таком случае содержимое пузырьков мутнеет, выделяется гной при вскрытии и развиваются лимфаденит и лимфангит. Когда воспалительные явления стихают, эрозии заживают и новые пузырьки больше не появляются, можно говорить о том, что патология приняла сквамозный характер.
Течение заболевания торпидное, длительное, обострения случаются летом и весной. Локализация очага поражения, как правило, односторонняя. Помимо вышеперечисленных симптомов дисгидротическая эпидермофития дает температурную реакцию, общее недомогание, головную боль. Возникают эпидермофитиды - распространенные аллергические высыпания. Острая фаза длится в среднем один-два месяца, в этот период недуг хорошо поддается лечению, но случаются и рецидивы.
Стертая форма
Такой вариант болезни имеет малозаметную симптоматику. Проявляется небольшими очагами шелушения или трещинами в межпальцевых промежутках.
Эпидермофития ногтей
Патология начинается изменениями свободного края ногтя в виде желтых полос и пятен. Затем утолщается и становится желтой вся ногтевая пластина. Она легко ломается и крошится, возникает подногтевой гиперкератоз (скапливаются роговые массы). Иногда бывает обратная ситуация: ноготь истончается и происходит его отторжение от ногтевого ложа – такой процесс называют онихолизисом. Зачастую поражаются ногтевые пластины на первом и пятом пальцах ног. Пальцы рук патологический процесс не затрагивает.
Диагностика
Диагноз ставится на основании регистрации врачом характерных клинических проявлений и обнаружения нитей мицелия грибка при микроскопическом исследовании. Материал для анализа при интертригинозной и дисгидротической формах болезни надо брать по периферии очагов с отслаивающегося мацерированного эпидермиса. В случае сквамозной формы с очагов соскабливают чешуйки. Что касается ногтевых пластин, то с них скальпелем соскабливают роговые массы или же ножницами отрезают свободный край ногтя. Полученный материал замачивают в растворе едкой щелочи и с большим увеличением рассматривают под микроскопом.

Эпидермофития стоп: лечение
Заниматься лечением можно в домашних условиях посредством приема препаратов, отпускаемых без рецепта врача, и ухода за стопами. Однако если патология развилась на фоне сахарного диабета, имеется большой участок поражения или присоединилась вторичная инфекция, необходимо обратиться к специалисту.
В случае появления везикулярной инфекции (волдырей) следует промакивать стопы несколько раз в день раствором как минимум в течение трех суток, пока из пузырьков не исчезнет жидкость. После этого нужно применять противогрибковый крем.
Чтобы не возникла повторно эпидермофития стоп, лечение следует проводить качественно, использовать все назначенные медикаменты до устранения симптомов. Нужно избегать применения гидрокортизонового крема в случае грибковой инфекции, если только врач не рекомендовал обратное.
Уход за стопами
Стопы следует поддерживать в сухом и чистом состоянии, для этого нужно:
- высушивать кожу между пальцами после приема ванны или плаванья;
- носить носки дома;
- ходить в обуви, которая позволяет дышать стопе;
- носить хлопчатобумажные носки, впитывающие влагу, и менять их дважды в день;
- наносить на стопы противогрибковую присыпку или тальк;
- ходить в шлепанцах в общественных бассейнах, банях и тому подобных местах.
При наличии эпидермофитии стоп после приема ванны или душа сначала следует высушивать область паха, а только потом ноги. Также в первую очередь необходимо надевать носки, а затем уже нижнее белье. Такие действия позволят предотвратить дальнейшее распространение грибковой инфекции со стоп в паховую зону, что может повлечь паховую эпидермофитию.
Некоторые люди не занимаются лечением рассматриваемой патологии, поскольку у них нет сильно выраженных симптомов. Однако следует помнить, что невылеченная эпидермофития способна привести к появлению трещин и волдырей, а это уже чревато присоединением тяжелой бактериальной инфекции. Помимо этого, если вы не лечите болезнь, то можете заражать ей других людей.

Общая информация
Эпидермофития стоп – это достаточно широко распространенное поражение ногтей и кожи стоп, вызываемое грибками. Существуют данные, что около 10% населения нашей планеты имеют эпидермофитию стоп. Из них 80% заражено из-за своей профессии – это спортсмены, работники горячих цехов и бань, шахтеры и т.д. В основном эпидермофития стоп наблюдается у взрослых людей, причем доля страдающих ей в городах значительно больше, чем в селах и деревнях.
Причины возникновения эпидермофитии стоп
Возбудителем эпидермофитии стоп является грибок Trichophyton mentagrophytes. Он также вызывает паховую эпидермофитию и эпидермофитию ногтей. Грибок передается от больных людей к здоровым через различные предметы. Чаще всего заражение происходит в общественных душевых, спортивных залах, саунах, бассейнах и банях. Споры и мицелий гриба располагаются в чешуйках кожи, которые усиленно отслаиваются от стоп больного. Таким образом они попадают на коврики, стельки обуви, половики и мочалки. Гриб может сохраняться там достаточно долго, особенно если климат теплый и влажный.
Не все люди, заразившиеся грибом Trichophyton mentagrophytes , наблюдают у себя симптомы эпидермофитии стоп – для развития заболевания нужны еще некоторые факторы. Например, разнообразные трофические нарушения ног, наблюдаемые при сахарном диабете, атеросклерозе или варикозной болезни, являются отличным толчком к развитию заболевания. Также эпидермофитию стоп может вызвать усиленная потливость ступней, щелочная реакция пота, плоскостопие и суженные промежутки между пальцами.
Симптомы эпидермофитии стоп
Выделяется пять вариантов эпидермофитии стоп: сквамозная, интертригинозная, дисгибротическая, стертая и эпидермофития ногтей. Последняя, правда, считается отдельным и самостоятельным заболеванием. Все эти формы нередко сочетаются и переходят друг в друга.
Для этого вида заболевание характерно появление на боковых поверхностях стоп или на своде стопы красноватых шелушащихся бляшек или плоских папул. Очаги поражения, как правило, четко ограничены, иногда внешне похожи на псориазные бляшки. Край этих образований окружают бордюры из отслаивающейся кожи с небольшими единичными пузырьками. Иногда шелушащиеся элементы сочетаются с желтыми омозолелостями и трещинами, похожими на травматический дерматит. Для этой формы заболевания характерен непостоянный и довольно умеренный зуд.
Этот вид заболевания обычно поражает промежутки между третьим и четвертым и четвертым и пятым пальцами, хотя иногда поражение переходит на сгибательные поверхности. Интертригинозная эпидермофития проявляется в виде покраснений, мокнутия и отечности, с трещинами и эрозиями. Наблюдается зуд. Возможно образование эрозий.
Для этого вида эпидермофитии характерно появление на стопах мелких пузырьков. Чаще всего они находятся на своде стопы, также иногда поражаются межпальцевые складки, пальцы и подошвы. Со временем пузырьки увеличиваются в размерах и превращаются в многокамерные образования. Если их вскрыть, то на коже остается красноватая эрозия. Пациенты жалуются на зуд и болезненность. Если сильно выражен воспалительный компонент, то возникает покраснение и отечность. Из-за этого эпидермофития стоп становится похожа на дисгидротическую экзему.
Эта эпидермофития весьма незаметна, она выглядит как небольшая трещина или очаг шелушения, расположенный между пальцами. Часто она может даже не доставлять больному неудобств.
В этом случае грибком поражается одна из ногтевых пластин. Она желтеет и начинает крошиться, либо истончается и отторгается. Чаще всего поражаются первый и пятый пальцы. Трещины, эрозии и мокнутие, которые являются частыми симптомами эпидермофитии стоп, являются воротами для болезнетворных микробов и бактерий, особенно для стептококков. Так что эпидермофития нередко осложняется другими, более опасными инфекциями.
Лечение эпидермофитии стоп
Эпидермофития стоп лечится в два этапа. Сначала идет подготовительный этап. Если у человека наблюдается сквамозная эпидермофития, то начинать следует с удаления гиперкератических наслоений и чешуек. При интертригинозной и дисгидротической формах начинают обычно со снятия острого воспаления. В первом случае применяются кератолитические средства (салициловая и молочная кислота, содовые ванны для стоп), а во втором – различные антигистаминные и противовоспалительные средства.
Далее следует основной этап лечения заболевания – обработка пораженной кожи или ложа ногтя противогрибковыми средствами. При длительном и упорном течении заболевания с поражением ногтей, пациентам нередко назначают систематический прием различных антимикотических средств.
Возбудителем микозов стоп наиболее часто являлся Trichophyton mentagrophytes, var. interdigitale (Epidermophyton Kaufmann-Wolf), а в настоящее время — Trichophyton rubrum. Повышается удельный вес ранее редких возбудителей микозов стоп — в качестве самостоятельных или сопутствующих инфекционных агентов, которые могут изменять и утяжелять клиническую картину, затруднять лечение (Л.Н.Ковалева, 1996) — например, плесеней (Aspergillus, Penicillum, Mucor, Scopulariopsis). Сходные поражения кожи стоп, межпальцевых складок, ладоней, ногтей могут быть вызваны дрожжеподобными и другими грибами, а иногда — и микробами.
Кстати, сама M.Kaufmann-Wolf в 1918 г случайно заразилась во время своих работ (что само по себе доказало патогенность и контагиозность грибов). В некоторых регионах микозами стоп поражено до 50-90% всего взрослого населения; при этом заражаются также дети. К сожалению, на первичные и маловыраженные признаки грибкового заболевания часто не обращается должного внимания, а больной или носитель становится источником заражения.
Важными предрасполагающими факторами являются терапия антибиотиками, иммуносупрессорами, ослабление сопротивляемости организма, потрясения нервного характера, дистрофические факторы, нарушения периферического кровообращения (микоз чаще наблюдается на той конечности, где была травма, имелось повреждение нервов, сосудов). Таким образом, здоровая кожа может освобождаться от многих микроорганизмов; при гиповитаминозе, травмах, нарушении кровообращения в ногах и других неблагоприятных факторах фунгицидные свойства кожи снижаются.
Распространение и утяжеление проявлений микозов стоп может быть связано с нерациональным лечением, например, бесконтрольным применением наружных кортикостероидных средств. Неадекватно тяжелое течение микоза стоп, тенденция к распространению процесса на поверхности и в глубь кожи при слабой активности антимикотиков являются основанием для обследования иммунного статуса больного, а также ВИЧ-инфицированности.
Лечение
Лечение проводят с учетом клинической формы. При этом клинические проявления микоза стоп бывают выражены различно даже у одного и того же больного (в периоды обострений, при свежем или длительно протекающем процессе).
При дисгидротической форме микоза на своде стоп (на фоне красноты, отечности) появляются пузырьки и пузыри (содержат прозрачную, слегка клейкую жидкость); покрышки их вскрываются, по периферии образуются белесоватые обрывки эпидермиса. На месте вскрывшихся пузырей возникают болезненные эрозии, мокнутие (сходство с экземой, хотя — не полное); формируются корочки. Больных беспокоит зуд.
Процесс может протекать с выраженными явлениями острого воспаления, сопровождаться аллергическими высыпаниями, повышением температуры тела, общим недомоганием. Нередко к этому присоединяется осложнение вторичной гнойничковой инфекцией: в части пузырей появляется гной, усиливается краснота, отечность; очаги поражения становятся болезненными, что затрудняет ходьбу; в паховой области увеличиваются и становятся болезненными лимфатические узлы.
Лимфангоит и лимфаденит сопровождается повышением температуры тела (подчас значительным), лейкоцитозом (такие больные иногда попадают в инфекционное и терапевтическое отделение). В острый период микоза больные иногда вынуждены находиться в постели (несколько дней, иногда — недель); описаны случаи потери трудоспособности на длительное время. Острые симптомы болезни могут регрессировать, но без должного лечения грибковая инфекция не прекращает своего действия (в т.ч. токсического, аллергизирующего) даже в скрытом состоянии.
Другая форма микоза стоп — сквамозно-кератотическая — характеризуется сухостью и шелушением. При этом воспалительных изменений наблюдается меньше, чем при дисгидротическом микозе. Могут возникать поверхностные трещины и небольшой зуд. При минимальном шелушении такая форма нередко бывает стертой. У одних больных преобладает сквамозная разновидность, у других — кератотическая — с утолщением рогового слоя подошвы.
При прогрессировании процесса продолжает отслаиваться роговой слой кожи, появляется болезненность, зуд (особенно чувствуется ночью, в постели); из межпальцевой области микоз может распространяться на прилегающую кожу (в т.ч. тыла стопы). При хроническом течении возникают рецидивы, появляются новые очаги поражения.
Можно отметить, что при нарастании аллергического компонента все более затруднительными становятся поиски возбудителя микоза.
Почти все возбудители эпидермофитии (в меньшей мере — красный трихофитон) отличаются выраженными аллергизирующими свойствами, которые могут изменять реактивность организма, вызывать появление аллергических форм микоза. При этом значительно изменяются клинические проявления микоза, его течение. В очагах поражения, в т.ч. между пальцами, усиливаются зуд, воспалительные явления — краснота, отечность, болезненность, появляются мокнутие и другие признаки экзематизации.
Кулага В.В., Романенко И.М., Афонин С.Л., Кулага С.М.
Читайте также:


