Диагностические и лечебные пункции суставов
Пункция коленного сустава – это малоинвазивная медицинская манипуляция, в ходе которой врач иглой проникает в суставную полость. Шприцом он удаляет скопившийся там выпот и/или вводит лекарственные препараты. В зависимости от цели выполнения пункции бывают лечебными, диагностическими и лечебно-диагностическими.
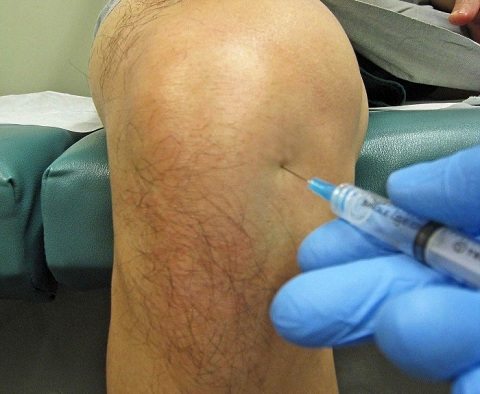
Пункция — относительно несложная процедура, но делать ее может только врач. Манипуляцию выполняют в специально оборудованном процедурном кабинете.
Диагностическая пункция
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
В диагностических целях пункцию сустава могут делать при инфекционных, асептических, микрокристаллических артритах, деформирующем остеоартрозе, ревматоидном артрите, травмах и т. д. Врач берет синовиальную жидкость (СЖ) для анализа. Исследование полученного выпота позволяет подтвердить или опровергнуть поставленный диагноз.
Таблица 1. Характеристики суставного выпота и их диагностическое значение
| Показатель | Норма | Расшифровка результатов |
| Объем | Не более 3,5 мл | Увеличение объема СЖ обычно говорит о наличии воспаления в коленном суставе |
| Прозрачность | Прозрачная | Появление помутнения указывает на воспалительный процесс или скопление кристаллов в полости коленного сустава.При некоторых заболеваниях жидкость остается прозрачной |
| Цвет | Светло-жёлтый | При большинстве артритов выпот имеет мутновато-желтый цвет.На гнойное воспаление указывает мутно-белый экссудат с зеленоватым оттенком.Молочно-белый выпот говорит о микрокристаллическом артрите, розовый или красный – о гемартрозе, сливкообразный – о травматическом артрите или внутрисуставном переломе |
| Вязкость | При пункции образуются нити длиной более 3 см | Снижение вязкости характерно для воспалительных артритов |
| pH | 7,3-7,46 | При воспалительных процессах pH падает, однако при высоком цитозе может наблюдаться совершенно противоположная картина |
| Содержание белка | 10-30 г/л | Увеличенное содержание белка и изменение соотношения белковых фракций наблюдается при воспалительных артритах, протекающих с явлениями синовита |
| Концентрация гиалуроновой кислоты | 2,45-3,97 г/л | Снижение уровня гиалуроновой кислоты указывает на деформирующий остеоартроз. Подобные изменения в СЖ наблюдаются в первые дни после травм и операций на суставе |

Синовиальную жидкость могут исследовать путем обычной или поляризационной микроскопии, высеивать на питательные среды для выявления и идентификации бактериального агента, использовать для образования муцинового сгустка и т. д. Все эти анализы помогают врачам выявить патологические изменения в выпоте, влияют на постановку диагноза.
Для диагностики серонегативного ревматоидного артрита все чаще используют определение ревматоидного фактора (РФ) в суставной жидкости. Анализ позволяет подтвердить диагноз, даже если остальные исследования оказались неинформативными.
Помимо пункции, в диагностических целях больному могут выполнять артроскопию. Суть метода — введение в синовиальную полость специальных визуализирующих устройств. Во время исследования врачи видят все структуры сустава изнутри. При необходимости под визуальным контролем больному делают биопсию. Часто диагностическая артроскопия превращается в лечебно-диагностическую.
Лечебная пункция
Лечебную пункцию коленного сустава выполняют, когда нужно удалить из синовиальной полости избыточный выпот. После аспирации сустав обычно промывают растворами антисептиков, а манипуляцию заканчивают внутрисуставным введением антибиотиков или кортикостероидов.
Полученный выпот отправляют на анализ. Исследование экссудата требуется для уточнения диагноза или определения чувствительности бактерий к антибиотикам. Так лечебная пункция превращается в лечебно-диагностическую.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Показания к выполнению лечебной пункции:
- синовит, не поддающийся консервативному лечению;
- посттравматический гемартроз (скопление крови в коленном суставе);
- скопление гнойного экссудата при воспалительном артрите.
Пункция необходима тогда, когда пациенту требуется ввести в синовиальную полость лекарства. Чаще всего больным колют кортикостероиды, хондропротекторы и препараты гиалуроновой кислоты. Эти средства применяют для лечения хронических артритов и деформирующего остеоартроза.
Посредством пункции в суставную полость также могут вводить медицинский кислород. Оксигенотерапию используют для борьбы с синовитами, периартритами, деформирующим остеоартрозом, контрактурами и повреждениями сумочно-связочного аппарата коленного сустава. Для лечения этих заболеваний также могут применять гипербарическую оксигенацию.
Техника выполнения пункции
Процедуру делают в условиях процедурного кабинета с соблюдением всех правил асептики и антисептики. Выполнять манипуляцию имеет право только врач, который в совершенстве владеет техникой пункции коленного сустава. Помогает ему в этом младший медицинский персонал.
Видео об особенностях проведения процедуры:
Все инструменты, лекарства и расходные материалы медработники готовят еще до начала процедуры. Перед пункцией врач объясняет пациенту суть процедуры, подбирает подходящие шприцы и иглы, согласовывает с больным выбор препарата и рассчитывает дозировку.
- Пациент ложится на кушетку в удобную для него позу. Врач или медсестра проверяет, чтобы нога больного была расслаблена.
- Место пункции тщательно обрабатывают раствором йода или спирта. Для обезболивания местно вводят Лидокаин или другой анестетик.
- Врач делает прокол, предварительно сдвинув кожу в сторону (эта предосторожность снижает риск проникновения инфекции в синовиальную полость). Иглу могут вводить спереди или сбоку.
- После проникновения в синовиальную полость специалист аккуратно отсасывает жидкость. Если после этого ему нужно ввести лекарства, он берет новый шприц. Для аспирации гноя медики используют иглы диаметром 2 мм, а для введения лекарственных препаратов – менее 1 мм.
- После выполнения манипуляции место прокола дезинфицируют, а на ногу накладывают стерильную повязку. При необходимости полученный аспират отправляют на анализ.
Соблюдение техники выполнения пункции очень важно для успешного лечения заболеваний коленного сустава. Доверяйте проведение манипуляции только опытному врачу. Ни в коем случае не пытайтесь ввести какие-либо лекарства самостоятельно.
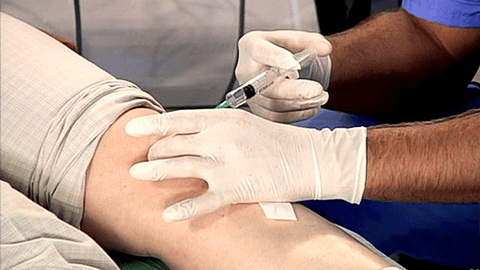
Лечебно-диагностическая пункция - современный метод исследования суставов на наличие различных ортопедических или ревматологических заболеваний. Этот метод позволяет без операции определить характер синовиальной жидкости, находящейся в полости сустава, а также определить наличие инфекционно-воспалительного процесса.
Область применения
Пункция может применяться не только для диагностики. Нередко ее используют в лечебных целях, например, чтобы при повышенном давлении жидкости в суставах немного уменьщить болевые ощущения. В случаях, когда наличие воспаления подтверждается, с помощью этой процедуры выводится скопившаяся синовиальная жидкость. Таким образом поврежденный сустав разгружается, что значительно облегчает состояние больного.
Проведение лечебно-диагностической пункции позволяет избежать такого нежелательного эффекта, как перерастяжение окружающих мягких тканей.
Показания к проведению процедуры
Случаи, в которых ни один из существующих на сегодняшний день методов обследования не помогает установить более точный диагноз, чем проведение лечебно-диагностической пункции сустава:
У этой процедуры есть и противопоказания:
- псориаз,
- сыпь на коже,
- раны и другие повреждения кожного покрова,
- эндокринные патологии (в этом случае пункция проводится только если нет возможности устранить очаг воспаления другим способом),
- нарушения свертываемости крови (возможно проведение пункции только после специальной медикаментозной подготовки пациента).
Как проходит процедура
Синовиальная оболочка обладает повышенной чувствительностью ко всем инфекционным агентам, потому процедура пункции обязательно проводится в соответствии со всеми правилами асептики и антисептики. Проводят ее в условиях специализированного кабинета.
- Пациент ложится на спину, врач подкладывает под колено валик, позволяющий полностью расслабить мышцы исследуемой конечности.
- Кожу в области проведения операции обеззараживают.
- Вводится местная анестезия (при необходимости).
- Специалист подбирает иглу необходимого размера для осуществления прокола, определяет место для прокола
(индивидуально для каждого клинического случая) и аккуратно вводит иглу. - Врач слегка натягивает кожу, чтобы искривить канал, проделанный иглой (эта манипуляция поможет предотвратить проникновение инфекции в полость сустава, поскольку после извлечения иглы кожа сместится обратно.
- Игла медленно продвигается до ощущения провала, который сигнализирует о попадании ее в полость сустава и ее движение останавливается.
- Врач выполняет взятие жидкости или введение лекарства (в зависимости от показаний).
- По завершении процедуры игла извлекается, а место прокола обрабатывается антисептиком, накладывается стерильная повязка.
Дополнительные исследования, которые могут понадобиться
Проведение пункции возможно только после анализа рентгеновского снимка сустава. После процедуры часто необходима сцинтиграфия или томографическое исследование (с целью уточнить диагноз и установить причины развития инфекционных процессов).
Важно! Если пациент проходит курс приема антибактериальных препаратов, об этом обязательно необходимо сообщить врачу.
Реабилитационный период после проведения лечебно-диагностической пункции: следует избегать существенных физических нагрузок на сустав, запрещено мочить место прокола. Необходимо принимать все назначенные лекарственные препараты, при этом обязательно нужно в точности соблюдать дозировку, которую определил врач.
Процедуру назначают больным с патологиями внутренних органов и опорно-двигательного аппарата. В последнем случае производят прокалывание суставной сумки пораженного сочленения.
Суть метода
Для чего делают пункцию суставов? Медицинская манипуляция преследует следующие цели:
- забор содержимого из полости сочленения для дальнейшего определения его характера;
- удаление патологических жидкостей (гной, кровь) или промывание суставной сумки.
Чаще всего пункцию делают при травмах либо воспалительных процессах в суставах (синовит, гемартроз). При этом терапевтическое прокалывание повторяется несколько раз. Для процедуры используют медицинский шприц емкостью 10–20 мл и стандартную пункционную иглу длиною 7–8 см диаметром 2 мм.
Пункцию тазобедренного сустава обычно проводят под контролем УЗИ из-за неудобного доступа к нему. Специальные ультразвуковые иглы обеспечивают отличную видимость прохождения тканей на мониторе и помогают уберечь сосуды и кости таза от повреждения.
Показания и противопоказания
Диагностическая пункция проводится в том случае, если стандартные методы исследования не дают результата.
Показания к проколу сустава:
- боль в области сочленения;
- опухоль и покраснение тканей;
- ухудшение подвижности;
- скопление жидкости в полостях и заворотах.
Во время диагностической процедуры проводят забор патологического содержимого. Синовиальная жидкость, кровь и гной, собранные для анализа, помогают определить характер заболевания.
При проведении рентгенографии или пневмоартрографии суставную полость посредством пункции наполняют воздухом или контрастной жидкостью. Это позволяет визуально оценить имеющиеся повреждения. С помощью ультразвукового мониторинга обнаруживают присутствие гнойных процессов и новообразований, устанавливают стадию опухоли.
Зачем делают лечебную пункцию? Процедура позволяет откачать из области сустава гной и кровь, промыть полости, ввести лекарственные средства.
Помимо показаний, манипуляция имеет ряд ограничений. Существуют определенные заболевания, при которых пункцию делают с осторожностью:
- расстройства эндокринной системы;
- псориаз;
- нарушение свертываемости крови.
После выполнения прокола сустав может несколько дней болеть.
Подготовка
Как делают пункцию? Перед операцией врач рассказывает больному о планируемой процедуре и получает согласие на проведение манипуляции. Затем обрабатывает зону вмешательства настойкой йода, после трижды дезинфицирует спиртом.
Вскрыв ампулу с 0,5% раствором новокаина, специалист определяет точку пункции и выполняет послойную анестезию — вводит препарат под кожу, в область поверхностной фасции и полость сустава. Больной в это время может сидеть или лежать.
Техника выполнения
Все медицинские манипуляции выполняют в процедурном кабинете поликлиники или стационара с соблюдением стерилизации и дезинфекции.
Техника выполнения пункционного прокола:
- больной ложится или садится на кушетку в максимально удобную и расслабленную позу;
- врач делает вкол иглы в заранее намеченные точки для пункции суставов, предварительно сместив кожу в сторону;
- проникнув в полость сочленения, доктор отсасывает жидкость для анализа. В этот момент больной может почувствовать небольшой дискомфорт. Если необходимо провести лечение, шприц заменяют другим и в суставную сумку впрыскивают лекарство;
- после оперативной манипуляции рану обеззараживают и накрывают стерильной марлей. В некоторых случаях конечность обездвиживают гипсовой повязкой или лангетой.
Пункцию коленного сочленения делают в месте наибольшего скопления патологической жидкости, которая обычно собирается в верхних или нижних заворотах. Если колено просто опухло, манипуляцию не применяют.
Пункцию тазобедренного сочленения выполняют в положении лежа, вводя иглу спереди или сбоку. Вкол делают очень осторожно, чтобы не повредить проходящую рядом бедренную артерию.
Небольшие суставы пунктировать значительно легче. В голеностоп иглу вводят в строго определенном месте, между сухожилием-сгибателем пальцев и лодыжкой. Плечевое сочленение прокалывают из трех позиций. Локоть пунктируют при согнутой руке, никогда не применяя вкол с внутренней стороны из-за близости локтевого нерва.
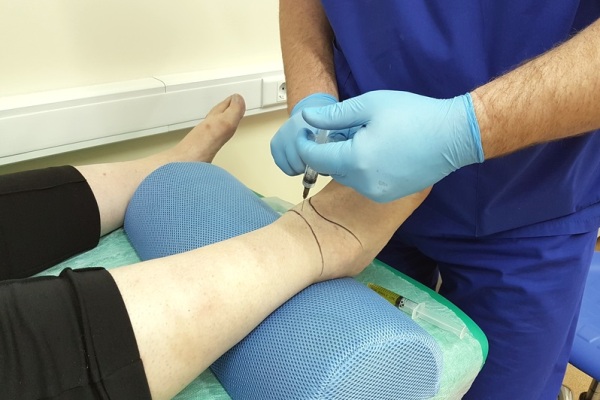
Возможные осложнения
Осложнения после пункции возникают редко. При несоблюдении техники выполнения манипуляции или правил антисептики возможен разрыв синовиальной ткани или проникновение инфекции в сустав.
Повреждение структур часто приводит к внутрисуставным гематомам, отеку. Чтобы не усугублять ситуацию, в течение суток после прокола запрещено снимать повязку, растирать больное место мазями или делать компрессы.
При частых пункциях в одно и то же сочленение происходит повреждение хряща. Попадание воздуха во внутреннюю полость чревато возникновением эмболии сосудов или воспалением синовиальной оболочки.
Реабилитация
Пункция — процедура довольно травматичная. С прекращением действия анестетика в сочленении возникает боль, ухудшается подвижность, появляется хромота. Такая симптоматика держится несколько дней, постепенна стихая.
В этот период необходимо обеспечить суставу максимальную неподвижность. Неплохо справляются с дискомфортом физиотерапевтические процедуры:
- магнитотерапия;
- электрофорез с новокаином;
- ионофорез.
При сильных болях рекомендуется принять обезболивающий препарат — Найз, Ортофен, Диклофенак.
Профессионально выполненная пункция совершенно безопасна и нередко становится единственным методом постановки достоверного диагноза. Кроме того, процедура оказывает лечебное воздействие непосредственно на сустав и приносит быстрое облегчение.
Пункция сустава – это метод диагностики ортопедических и ревматологических заболеваний. Таким неоперативным способом можно уточнить характер синовиальной жидкости в полости сустава или обнаружить очаг инфекции. В большинстве случаев припухлость в области сустава, которую можно определить визуально и мануально, указывает на вероятное наличие воспалительного процесса. Чтобы провести более точную диагностику, в достаточно крупные суставы – коленный, тазобедренный, плечевой - вводят иглу-канюлю и делают забор скопившейся жидкости - пунктата, после чего осуществляют его исследование. Именно это и является основной задачей пункции.
Не следует забывать, что для постановки однозначного диагноза важно комплексное сочетание разных методов диагностики и сравнение их результатов. Так, при подозрении на инфекционное заболевание необходима пункция сустава, вслед за которой проводится лабораторное исследование взятого содержимого на количество лейкоцитов (белых кровяных телец, свидетельствующих о воспалении) и дифференциальный анализ крови. Важный показатель – С-реактивный белок: его повышенная концентрация также указывает на остро протекающий воспалительный процесс. В дополнение ко всем этим анализам делают рентгеновский снимок затронутого сустава. После этого нередко бывает необходима еще и магнитно-резонансная, компьютерная томография или сцинтиграфия – в том числе и чтобы исключить определенные причины возникновения инфекционного процесса. Для диагностики ревматологических заболеваний особенное значение имеет иммунологический анализ скопившейся жидкости.
Почему столь эффективно исследование синовиальной жидкости?
Дело в том, что в ее функции, кроме питания хрящевой ткани и содействия скольжению частей сустава, входит также фильтрация. Поэтому такие субстанции незначительного размера, как, например, белок, мочевая кислота, лактатдегидрогеназа легко обнаруживаются в суставной жидкости, а на основе этих данных можно уже сделать базовые выводы о патогенезе, то есть возникновении заболевания. Обычно даже невооруженным взглядом врач замечает помутнение этой жидкости, которое указывает на чрезмерную концентрацию патологических клеток, а значит, на воспаление. Наличие же частиц крови говорит о травматическом поражении, например, повреждении мениска или хряща – что является в принципе наиболее частой причиной опухания сустава и скопления в нем жидкости. Визуально чистая и вязкая суставная жидкость свидетельствует о здоровом состоянии сустава.
Пункция сустава применяется не только в диагностических, но и в терапевтических целях, в частности, для снижения остроты болевых ощущений, обычных при повышенном давлении на сустав. Если наличие воспаления подтверждено, с помощью канюли выводят всю скопившуюся синовиальную жидкость, что разгружает сустав и облегчает состояние больного. Кроме того, таким образом можно избежать перерастяжения окружающих тканей.
Как правило, терапевтическая пункция проводится при значительном опухании сустава, позволяющем предположить наличие большого количества суставной жидкости. Особенно важное терапевтическое значение имеет вывод жидкости с содержанием крови - при сильных кроповодтеках, гематомах и других травмах в области сустава. Застой крови в данном случае может послужить причиной повреждения хрящевой ткани и развитии дальнейшей воспалительной реакции, а своевременно проведенная пункция позволяет избежать данных осложнений.
Однако при воспалительном заболевании сустава проводить пункции, даже регулярные, в качестве единственного метода терапии недостаточно – эффект после них слишком кратковременный. Но этим же способом можно ввести в суставные ткани фармакологический препарат, обычно кортизон, который обладает более длительным действием. Инъекций следует избегать при наличии инфекции, например, при бактериальном артрите.
Противопоказаний для пункции сустава немного: это, например, значительные изменения в стандартном процессе свертывания крови, раны и повреждения кожной поверхности, наличие кожного заболевания в месте предполагаемой инъекции, что грозит занесением инфекции в суставную ткань.
В числе осложнений бывают механическое разрушение иглой отдельных сосудов и нервов, возможно, с внутренним кровоизлиянием, а также занесение дополнительной инфекции - например, с кожной поверхности. Однако происходит это довольно редко, а при соблюдении необходимой стерильности и профессионально точных действиях – практически никогда. Наиболее современные методы предполагают, кроме того, проведение пункции при ее одновременной визуализации с помощью ультразвукового контроля, что еще больше повышает отточенность манипуляции. При медикаментозных инъекциях не исключены аллергические реакции.
Пункция сустава представляет собой нехирургическую манипуляцию, не требующую поэтому особой подготовки и малоболезненную. Чтобы максимально притушить воспаление, рекомендуется интенсивное охлаждение болезненного ареала перед процедурой – ни в коем случае не допускается применение тепла! Если пациент уже принимает антибиотики, он обязательно должен проинформировать об этом своего лечащего врача. Общий наркоз при пункции сустава не применяется, лишь в редких случаях требуется местная анестезия.
После пункции в течение суток нужно избегать контакта затронутого участка тела с водной средой; в течение некоторого времени избегать занятий спортом и сколько-нибудь существенных физических нагрузок. Крайне важно принимать назначенные врачом медицинские препараты в точно предписанной дозировке.

Пункция суставов направлена на облегчение функционирования сустава и заключается в выкачивании жидкости из внутрисуставной полости. Обычно к пункции прибегают при внутренних повреждениях (разрывах связок, вывихах), когда суставная полость заполняется кровью или другой воспалительной жидкостью, вызывая боль при движениях и ограничивая подвижность сустава в области травмы. Скопление крови в травмированном суставе может привести к синовиту, внутрисуставным спайкам, облитерации суставной полости, нарушить процесс кровообращения и даже привести к гангрене.
По своей сути пункция – прокол сустава для забора жидкости или введения лекарственных средств. Цель – облегчить болевые ощущения и увеличить диапазон движений.
Пункции подразделяются на лечебные и диагностические.
Задачи лечебной пункции – удалить воспалительную жидкость, промыть полость сустава и наполнить ее противовоспалительными и обезболивающими препаратами. Лечебная пункция особенно эффективна при заболеваниях соединительной ткани (артрозах, полиартрозе, болезни Рейтера и др.).
Показания к проведению лечебной пункции суставов:
- Кровь, экссудат, гной в суставной полости;
- Спайки в суставе при фиброзных сращениях;
- Необходимость ввести новокаин для того, чтобы вправить вывих;
- Деформирующий артроз, для лечения которого требуется ввести кортикостероиды.
Внутрисуставная пункция с лабораторным исследованием проводится для диагностики воспалений суставов и выявления повреждений соединительной ткани. Пункция суставов позволяет обнаружить заболевание на ранней стадии, когда оно еще никак не проявляется, а воспаление не причиняет беспокойство человеку. Исследование содержащейся в суставе жидкости дает представление о характере заболевания. Диагностическая пункция может установить патологические процессы в суставах, такие как травмы и хронические воспаления суставов, инфекции.
Пункция является малоинвазивной процедурой, проводится с помощью шприца со специальной иглой. Врач иглой прокалывает кожу, забирает жидкость из суставной полости и отправляет материал в лабораторию на исследование. Процедура практически безболезненна, в некоторых случаях проводится даже без анестезии, неприятные ощущения возможны только при введении иглы. Иногда при проведении пункции врач не только отсасывает жидкость из полости, но и вводит в сустав контрастные вещества или воздух. Эта манипуляция позволяет установить разрывы связок или мениска и степень их повреждения.
Зачем нужна пункция суставов с лабораторным исследованием?
В здоровом состоянии и при отсутствии патологий суставов жидкость в суставной полости прозрачная или бледно-желтая. В результате лабораторного исследования в суставной полости могут быть обнаружены гной, кровь, воспалительный транссудат, экссудат. Во-первых, это затрудняет нормальное движение суставов. Во-вторых, указывает на наличие патологий суставов. Таким образом, анализ пунктата позволяет выявить следующие заболевания и патологические состояния:
- Артроз, артрит;
- Ревматоидный артрит (хроническое воспаление суставов);
- Подагра;
- Травмы суставов;
- Гидрартроз (избыточное количество жидкости в суставе);
- Инородные тела в суставе;
- Внутрисуставный перелом;
- Опухоли и другие новообразования;
- Инфекционные процессы в суставах.
Пункция сустава, выполненная с диагностической целью, является также и лечебной: после удаления из суставной полости избыточного объема жидкости боль проходит, движения становятся свободными.
Какие суставы подвергаются пункции?
Пункция проводится практически на всех суставах: фаланговых, тазобедренных, коленных, плечевых, локтевых и др.
Техника пункции практически одинакова для всех суставов, отличие состоит лишь в месте инъекции. Эта манипуляция требует профессионализма врача, так как важно не повредить окружающие ткани и не задеть кость. Место прокола обрабатывают антисептиком, делают анестезию, после чего проводят пункцию.
Диагностическую пункцию плечевого сустава проводят при подозрении на воспаление суставов.
Назначение пункции локтевого сустава – диагностика ревматических поражений и травм сустава. Пункция лучезапястного сустава выполняется для того, чтобы определить воспаления суставов, вызванные заболеваниями соединительной ткани. Область пункции – тыльная сторона кисти, между сухожилиями указательного и большого и указательного пальцев.
Цель пункции коленного сустава – подтвердить или опровергнуть наличие ревматоидного артрита.
Диагностическая пункция тазобедренных суставов позволяет выявить подагру.
Диагностировать болезни соединительной ткани (ревматоидный артрит, подагру, системную красную волчанку) поможет пункция мелких суставов кисти.
Пункции голеностопного сустава и мелких суставов стопы выполняют при подозрении на заболевания соединительной ткани, вызывающие воспаления суставов.
Пункция сустава – это метод диагностики ортопедических и ревматологических заболеваний. Таким неоперативным способом можно уточнить характер синовиальной жидкости в полости сустава или обнаружить очаг инфекции.
В большинстве случаев припухлость в области сустава, которую можно определить визуально и мануально, указывает на вероятное наличие воспалительного процесса. Чтобы провести более точную диагностику, в достаточно крупные суставы – коленный, тазобедренный, плечевой - вводят иглу-канюлю и делают забор скопившейся жидкости - пунктата, после чего осуществляют его исследование. Именно это и является основной задачей пункции.
Не следует забывать, что для постановки однозначного диагноза важно комплексное сочетание разных методов диагностики и сравнение их результатов. Так, при подозрении на инфекционное заболевание необходима пункция сустава, вслед за которой проводится лабораторное исследование взятого содержимого на количество лейкоцитов (белых кровяных телец, свидетельствующих о воспалении) и дифференциальный анализ крови. Важный показатель – С-реактивный белок: его повышенная концентрация также указывает на остро протекающий воспалительный процесс. В дополнение ко всем этим анализам делают рентгеновский снимок затронутого сустава. После этого нередко бывает необходима еще и магнитно-резонансная, компьютерная томография или сцинтиграфия – в том числе и чтобы исключить определенные причины возникновения инфекционного процесса.
Для диагностики ревматологических заболеваний особенное значение имеет иммунологический анализ скопившейся жидкости.
Почему столь эффективно исследование синовиальной жидкости? Дело в том, что в ее функции, кроме питания хрящевой ткани и содействия скольжению частей сустава, входит также фильтрация. Поэтому такие субстанции незначительного размера, как, например, белок, мочевая кислота, лактатдегидрогеназа легко обнаруживаются в суставной жидкости, а на основе этих данных можно уже сделать базовые выводы о патогенезе, то есть возникновении заболевания. Обычно даже невооруженным взглядом врач замечает помутнение этой жидкости, которое указывает на чрезмерную концентрацию патологических клеток, а значит, на воспаление. Наличие же частиц крови говорит о травматическом поражении, например, повреждении мениска или хряща – что является в принципе наиболее частой причиной опухания сустава и скопления в нем жидкости. Визуально чистая и вязкая суставная жидкость свидетельствует о здоровом состоянии сустава.
Пункция сустава применяется не только в диагностических, но и в терапевтических целях, в частности, для снижения остроты болевых ощущений, обычных при повышенном давлении на сустав. Если наличие воспаления подтверждено, с помощью канюли выводят всю скопившуюся синовиальную жидкость, что разгружает сустав и облегчает состояние больного. Кроме того, таким образом можно избежать перерастяжения окружающих тканей.
Как правило, терапевтическая пункция проводится при значительном опухании сустава, позволяющем предположить наличие большого количества суставной жидкости. Особенно важное терапевтическое значение имеет вывод жидкости с содержанием крови - при сильных кроповодтеках, гематомах и других травмах в области сустава. Застой крови в данном случае может послужить причиной повреждения хрящевой ткани и развитии дальнейшей воспалительной реакции, а своевременно проведенная пункция позволяет избежать данных осложнений.
Однако при воспалительном заболевании сустава проводить пункции, даже регулярные, в качестве единственного метода терапии недостаточно – эффект после них слишком кратковременный. Но этим же способом можно ввести в суставные ткани фармакологический препарат, обычно кортизон, который обладает более длительным действием. Инъекций следует избегать при наличии инфекции, например, при бактериальном артрите.
Противопоказаний для пункции сустава немного: это, например, значительные изменения в стандартном процессе свертывания крови, раны и повреждения кожной поверхности, наличие кожного заболевания в месте предполагаемой инъекции, что грозит занесением инфекции в суставную ткань.
В числе осложнений бывают механическое разрушение иглой отдельных сосудов и нервов, возможно, с внутренним кровоизлиянием, а также занесение дополнительной инфекции - например, с кожной поверхности. Однако происходит это довольно редко, а при соблюдении необходимой стерильности и профессионально точных действиях – практически никогда. Наиболее современные методы предполагают, кроме того, проведение пункции при ее одновременной визуализации с помощью ультразвукового контроля, что еще больше повышает отточенность манипуляции. При медикаментозных инъекциях не исключены аллергические реакции.
Пункция сустава представляет собой нехирургическую манипуляцию, не требующую поэтому особой подготовки и малоболезненную. Чтобы максимально притушить воспаление, рекомендуется интенсивное охлаждение болезненного ареала перед процедурой – ни в коем случае не допускается применение тепла! Если пациент уже принимает антибиотики, он обязательно должен проинформировать об этом своего лечащего врача. Общий наркоз при пункции сустава не применяется, лишь в редких случаях требуется местная анестезия.
После пункции в течение суток нужно избегать контакта затронутого участка тела с водной средой; в течение некоторого времени избегать занятий спортом и сколько-нибудь существенных физических нагрузок. Крайне важно принимать назначенные врачом медицинские препараты в точно предписанной дозировке.
Читайте также:


