Диагностика костного и суставного туберкулеза
Основой для постановки диагноза являются клинические, рентгенологические и лабораторные исследования. По совокупности всех данных уточняется этиологическая диагностика.
Клинические методы исследования. Уточняют анамнез заболевания, выясняют ипфицированность больного, контакт с больным туберкулезом, состояние интраторакальных органов, условия жизни, в которых находится больной (в быту, на работе, в школе). Определяют давность заболевания и первое его проявление, периодичность симптомов, их постепенность или остроту; выясняют характер проводившегося лечения и его результаты (антибиотики). Уточняют жалобы больного, которые привели его к врачу; у взрослых больных выясняют признаки заболевания в детстве.
Осмотр больного начинают с момента, когда он входит в кабинет врача. Делают общий осмотр больного. Ребенка необходимо раздеть догола. Осматривают состояние кожных покровов, лимфатических узлов, мускулатуры спины и конечностей, наличие рубцов, туберкулидов. Обращают внимание на осанку, положение больного (естественное или вынужденное), искривления, порочные положения, отечность тканей, функцию пораженного органа по сравнению со здоровой стороной, подвижность позвоночника, изменение походки, хромоту.
Ощупыванием одновременно на симметричных участках здоровой и больной конечности уточняют область местного поражения. Над поверхностно расположенными суставами определяют местную температуру кожи, утолщение кожи в области сустава, отечность тканей, утолщение подкожно-жирового слоя (симптом Александрова), тонус мышц, их напряжение, объем сустава, взаимоотношение костей, плотность суставной сумки, ее содержимое, состояние кожных покровов над опухолью, болезненность тканей.
Измерением сантиметровой лентой определяют длину конечности и разницу в толщине ее отдельных частей; угломером определяют степень подвижности в суставе и его положение. Для правильности производимых измерений следует сравнивать больную и здоровую стороны в строго симметричном положении, пользуясь симметричными точками. Истинную длину конечности измеряют от вершины большого вертела до конца лодыжек (анатомическая длина); относительное укорочение (т. е. истинное укорочение плюс величина смещения бедра кверху) — от передне-верхней подвздошной ости до нижнего конца внутренней лодыжки. Кажущееся функциональное изменение нижней конечности, ее длины, обусловленное той или иной контрактурой, измеряют при параллельно расположенных ногах (положение ног, необходимое для ходьбы) от пупка до внутренней лодыжки каждой ноги.
Объем движений устанавливают как при активных, так и при пассивных движениях. Проверяют все виды подвижности в данном суставе. Начинать движения обязательно со здорового сустава, производя их без малейшего насилия. При этом может обнаружиться ранний симптом ограничения подвижности — симптом мышечной бдительности Ланнелонга: вместо нормального плавного перехода конечности из одного положения в другое происходят прерывистые ступенькообразные движения.
Подвижность позвоночника определяют путем медленного сгибания больного вперед с вытянутыми руками до соприкосновения пальцев с поверхностью пола, затем — такого же медленного разгибания и отклонения туловища кзади. Рука врача проверяет равномерность подвижности каждого остистого отростка. В выраженных случаях спондилита больной отказывается сгибаться и лишь приседает, упираясь руками в колени при неподвижно выпрямленном позвоночнике. Менее выраженное ограничение подвижности легче обнаружить, уложив ребенка вниз животом с вытянутыми по бокам руками. Врач, одной рукой поднимая и опуская ноги больного, согнутые в коленном суставе, одновременно другой рукой проверяет равномерность движения каждого остистого отростка. У больного спондилитом исследуют коленные рефлексы, клонусы надколенника и стоп, патологические рефлексы, а при поражении шейного и верхнегрудного отдела позвоночника — также подвижность и мышечную силу рук.
Рентгенодиагностика при костно-суставпом туберкулезе — основной метод после клинического. Отставание рентгенологической картины от клиники характерно для костного туберкулеза, особенно у взрослых. Рентгенограммы пораженного отдела снимают в двух взаимно перпендикулярных проекциях: прямой и боковой. Парные суставы снимают на одной пленке при одних и тех же технических условиях. На рентгенограмме должны быть ясно различимы костные трабекулы и контуры теней мягких тканей. Центральный луч рентгеновской трубки должен проходить через центр предполагаемого поражения. Для наблюдения за динамикой процесса рентгенографию следует повторять при начальных и малых формах через 2—3 мес!, при выраженных формах — каждые 4 мес.
При чтении рентгенограммы следует соблюдать строгую последовательность: сначала определяют остеопороз кости на пораженной стороне по сравнению со здоровой, исследуют контуры кости, толщину кортикального слоя, изменения надкостницы, затем определяют суставную или межпозвонковую щель, ее расширение или сужение, соотношение суставных поверхностей (или тел позвонков), их форму и очертания, очаговые изменения в кости, их локализацию, форму, края, их содержимое (казеоз, секвестры), изучают тень сумки, очертания мышц, межмышечных прослоек, добавочные тени (абсцессы, гемогенность их теней или зернистость и др.). Каждой форме костнотуберкулезного процесса соответствуют характерные рентгенологические черты.
В начальной форме отмечается слабо выраженный остеопороз. Самая ранняя стадия первичного остита проявляется спутанным рисунком костных трабекул или очагом местного остеопороза без четкого отграничения, позднее — отграниченным костным очажком, расширенной тенью сумки и расширением межмышечных прослоек (рис. 21).

При малой форме остеопороз более четко различим. У детей отмечается увеличение ядра окостенения эпифиза вследствие его более быстрого роста под влиянием перифокального раздражения, расширение тени сумки и межмышечных прослоек.
При целости кортикального слоя начальные изменения в кости обычным рентгенографированием обнаружить не удается. Их можно лишь предположить по более резкому местному остеопорозу; позднее выявляется спутанный рисунок сети костных трабекул, еще позднее — костная каверна.
При выраженной форме в активной стадии имеется ясный остеопороз, который при прогрессировании процесса может дойти до крайних степеней, когда костные трабекулы становятся неразличимыми, а кортикальный слой представляется в виде тонкой каемки.
При таком состояний кости незначтельмоё мышечное напряжение может привести к патологическому перелому. Для костного туберкулеза характерен распространенный остеопороз на всем протяжении кости. В позвоночнике трудно выявить небольшую степень остеопо-роза вследствие его непарности; кроме того, он прикрыт рядом органов различного кровенаполнения и различной воздухоносности.
Поэтому самым ранним признаком становится сужение межпозвонковой щели, свидетельствующее о нарушении целости межпозвонкового хряща и поражении тела позвонка. Сужение межпозвонковой щели на прямой рентгенограмме может оказаться ложным; истинное сужение видно как на прямом, так и на боковом снимке (рис. 22).

Прогрессирование процесса проявляется смазанностью контуров суставных поверхностей, а в дальнейшем — нарушением их целости В стадии потери активности дальнейшего костного разрушения не наблюдается; выявляется более плотная сеть костных трабекул и контуров костного очага. В стадии затихшего процесса резко уменьшается остеопороз; контуры костей четко обозначены. Мягкие ткани спокойны. Плотность костной структуры полностью возвращается к норме лишь при начальных и малых формах, после нескольких лет нормального функционирования конечности. При выраженной форме с разрушением суставных концов костей кость по сравнению со здоровой стороной остается остеопорированной.
Рентгенологическая картина туберкулезного абсцесса в зависимости от его свежести и локализации различна, особенно при поражении позвоночника. Свежий абсцесс гомогенен и различается лишь по косвенному признаку — по контурам прилежащих к нему мягких тканей или по отклонению от нормального расположения мышц, трахеи, связочного аппарата. Подобные абсцессы могут полностью рассосаться. Тень более старого абсцесса уплотняется, приобретает пестрый, крапчатый рисунок, указывающий на наличие в нем еще активных элементов туберкулезных грануляций (рис. 23). Постепенно тень абсцесса переходит в равномерно крапчатую тень благодаря его полному обызвествлению. Подобные абсцессы редко рассасываются.
Послойная рентгенография служит дополнительным методом исследования. Она дает возможность обнаружить начальные изменения, расположенные в глубине костной ткани, не видимые на обычных рентгенограммах. Ввиду незначительных размеров очага в ранней стадии его развития томограммы должны отстоять на расстоянии не более чем на 0,5 см; исследование должно быть произведено по всей глубине кости.
Обзорные рентгенограммы всего скелета у детей с активным костным процессом в редких случаях выявляют наличие множественных так называемых немых очагов в костях. Со стадии потерн активности новые очаги не выявляются.
Лабораторные методы исследования. Проводят те же клинические и биохимические исследования, что и у больных с другими локализациями туберкулеза. Особое значение для больных костным туберкулезом имеют туберкулиновые пробы. Положительные пробы говорят об инфицированное™ больного, но еще не доказывают туберкулезную этиологию заболевания.
В диагностике неясных случаев большое значение имеют отрицательные туберкулиновые пробы, если они не совпадают у детей с рядом интеркуррентных заболеваний (корь, коклюш, пневмония), или у резко ослабленных детей. При отрицательной реакции Пирке ставят внутрикожную реакцию Манту IV. Если эти пробы не внесли ясности, применяют подкожную реакцию Коха с туберкулином 2-го разведения с предварительным измерением температуры тела каждые 3 ч до и после проведения пробы и проведением общего анализа крови, повторяемым через 24 и 48 ч после пробы.
При бактериоскопическом исследовании суставного выпота и гноя из туберкулезного абсцесса очень редко обнаруживают туберкулезные микобактерии, чаще их выявляют при посеве на специальные питательные среды. Наиболее достоверной диагностической методикой является прививка гноя или выпота из суставной полости морским свинкам. Метод биопсии ценен лишь при наличии у больного типичного туберкулезного бугорка, который не всегда удается обнаружить при ограниченном поражении мягких тканей.
Данные цитодиагностики регионарных лимфатических узлов считаются положительными, если в них обнаруживаются лимфоидные и эпителиоидные бугорки, скопления казеозных масс и выраженная гиперплазия лимфоидной ткани.
Цитограмма суставного выпота при туберкулезе имеет лимфоци-тарный тип, а при неспецифической инфекции — нейтрофильный. При цитологическом исследовании гноя при туберкулезе выявляется малое количество клеточных элементов с некоторым преобладанием нейтрофильиых лейкоцитов над лимфоцитами. При вторично инфицированном гное определяется большое количество клеток с преимущественным содержанием нейтрофилов.
В костном мозге у больных костно-суставным туберкулезом специфические для туберкулеза изменения встречаются сравнительно редко.
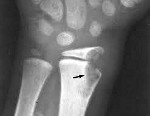
Туберкулез костей – это специфическая инфекция, вызываемая палочками Коха, протекающая с поражением позвоночника или костей конечностей. Патология может диагностироваться в любом возрасте. Проявляется постепенно прогрессирующими болями, слабостью, утомляемостью. На заключительных стадиях боли становятся нестерпимыми, отмечается тяжелая лихорадка, развиваются деформации костей скелета. Диагноз выставляется на основании рентгенографии, томографии и других исследований. На начальных стадиях показана консервативная терапия: лекарственные препараты, ЛФК, массаж. При значительном разрушении костей проводятся операции.
МКБ-10

- Причины
- Патогенез
- Классификация
- Симптомы туберкулеза костей
- Диагностика
- Лечение туберкулеза костей
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Туберкулез костей – инфекционное заболевание, вызываемое туберкулезными микобактериями (палочками Коха). Поражает участки губчатого вещества с обильным кровоснабжением, сопровождается формированием очагов разрушения, абсцессов и свищей. Нередко становится причиной деформации пораженного сегмента, может вызывать контрактуры и укорочение конечности. При туберкулезе позвоночника возможно выраженное искривление позвоночника, образование горба, а в тяжелых случаях – и паралич конечностей.
Более чем в половине случаев страдает позвоночник. Второе место по распространенности занимает туберкулез крупных суставов нижних конечностей (коленного и тазобедренного). Сочетание с активным легочным туберкулезом наблюдается достаточно редко (примерно в 3% случаев), однако при проведении рентгенографии легких у больных выявляются характерные участки кальцинации в области лимфатических узлов или верхних долях легких (чаще правого). Лечение данной патологии осуществляют врачи-фтизиатры.

Причины
Туберкулез костей, как и другие формы туберкулеза, развивается при попадании в организм палочек Коха. При этом инфицирование микобактериями далеко не всегда приводит к развитию заболевания. Болезнь возникает в тех случаях, когда организм пациента ослаблен переохлаждениями, слишком тяжелым физическим трудом, другими инфекционными заболеваниями и неблагоприятными жизненными условиями, а микобактерии туберкулеза находятся в состоянии готовности к активному делению или состоянии размножения (как при активном туберкулезе).
Патогенез
Первичный очаг возникает в легких, затем микобактерии распространяются по лимфатическим и кровеносным сосудам и попадают в кость. Наибольшему риску подвергаются участки кости с хорошим кровоснабжением (позвонки, эпифизарные отделы бедренных костей, костей голени, плечевых костей и костей предплечья). В результате размножения палочек Коха в кости появляются небольшие бугорки-гранулемы. При увеличении гранулем костное вещество разрушается, формируются абсцессы, которые в последующем могут вскрываться наружу, образуя свищи.
Классификация
- Позвоночник. Может страдать как один позвонок, так и несколько. В 60% случаев наблюдается поражение грудного отдела, в 30% – поясничного отдела.
- Коленный сустав. Гонит - самое распространенное туберкулезное поражение суставов, чаще выявляется в подростковом возрасте.
- Тазобедренный сустав. Коксит чаще развивается у детей, может стать причиной значительного укорочения конечности и формирования патологического вывиха тазобедренного сустава.
- Голеностопный сустав и кости стопы. Сопровождается образованием длительно существующих свищей и каверн. Нередко приводит к анкилозу сустава вследствие сращения суставных поверхностей.
- Плечевой сустав. Омартрит выявляется редко. Течение длительное, гнойный выпот в суставе обычно отсутствует.
- Лучезапястный сустав. Еще одна редкая форма заболевания. Наблюдается поражение сустава и костей запястья, обычно двухстороннее. Часто сочетается с туберкулезом локтевого или коленного сустава.
- Локтевой сустав. Оленит обычно развивается в юношеском возрасте. При запоздалом начале лечения образуются натечные свищи и абсцессы.
- Трубчатая кость без поражения сустава. Встречается очень редко, обычно выявляется у детей, характерно поражение пястных костей и основных фаланг кисти.
Симптомы туберкулеза костей
Заболевание начинается исподволь, постепенно. Специфические симптомы на ранних стадиях отсутствуют. Пациентов беспокоит слабость, раздражительность, вялость, снижение работоспособности, ноющие или тянущие боли в мышцах и незначительное повышение температуры. У некоторых больных после физической нагрузки появляются неинтенсивные боли в пораженной части скелета, быстро исчезающие в состоянии покоя. Дети с туберкулезом костей становятся рассеянными, отказываются от подвижных игр. Поводом насторожиться для родителей должны стать приподнятые плечи, косолапость, внезапная сутулость или прихрамывание без предшествующей травмы. Иногда заметно, что ребенок бережет ногу, старается меньше на нее наступать, не прыгает на ней или подволакивает после длительной ходьбы.
Во второй фазе туберкулеза костей процесс распространяется за пределы кости или позвонка, симптомы становятся более яркими. Температура тела еще больше повышается, разбитость, вялость и слабость усиливаются. Появляются интенсивные боли в области поражения. При локализации очага в позвонке формируется нарушение осанки, околопозвоночные мышцы воспаляются, выбухают и становятся болезненными при пальпации. При поражении конечности сустав краснеет и отекает, возникает прогрессирующая деформация, отмечаются нарушения походки и хромота.
При дальнейшем прогрессировании туберкулеза костей состояние пациента еще больше усугубляется. Наблюдается выраженная общая слабость, повышение температуры тела до 39-40 градусов и потеря веса. Интенсивность болей нарастает, болевой синдром становится нестерпимым. Деформации усиливаются, движения еще больше ограничиваются. Исходом, в зависимости от тяжести и распространенности процесса, может стать ограничение подвижности, атрофия мышц спины, деформация позвоночника, деформация и укорочение конечности, контрактура или анкилоз сустава.
Диагностика
Для подтверждения диагноза назначают рентгенографию грудной клетки, рентгенографию пораженного сегмента и МРТ пораженного сегмента. На снимках грудной клетки больных, страдающих туберкулезом костей, выявляются кальцинированные первичные туберкулезные очаги в верхних отделах легких и внутригрудных лимфатических узлах. На рентгенограммах позвоночника или пораженных костей конечностей видны очаги разрушения и секвестры. В некоторых случаях удается заметить тени натечных абсцессов.
Выполняют туберкулиновые пробы, иногда проводят микробиологическое исследование содержимого свища или абсцесса для выявления палочек Коха. Иммунодиагностика туберкулеза позволяет выявить как активную, так и латентную инфекцию. В настоящее время с этой целью используется 2 вида IGRA-тестов: T-SPOT.TB и QuantiFERON.
При свищах или абсцессах осуществляют абсцессографию или фистулографию. В ходе исследования полость заполняют контрастным веществом, после чего делают серию снимков, позволяющих оценить размеры и конфигурацию абсцессов и свищевых ходов. Данная методика имеет большое практическое значение при подготовке плана оперативного вмешательства.
Лечение туберкулеза костей
Лечение комплексное, включает в себя диету, общеукрепляющие мероприятия и медикаментозную терапию. Больных направляют в специализированные центры, диспансеры и санатории. В активной фазе назначают постельный режим, в последующем рекомендуют больше бывать на свежем воздухе и принимать солнечные ванны, применяют массаж и лечебную физкультуру.
В активной фазе в организме пациента происходит усиленный распад белков, поэтому ему увеличивают количество пищи на 1/3 по сравнению с нормой и назначают легкоусвояемую диету с высоким содержанием белка, включающую в себя яйца, отварную рыбу, блюда из мясного фарша, супы на рыбном и мясном бульоне. В период выздоровления увеличивают количество молочных продуктов, в период проведения антибиотикотерапии рекомендуют употреблять большое количество свежих овощей и фруктов.
Пациентам с туберкулезом костей назначают антибактериальную терапию: этамбутол, пиразинамид, изониазид, рифампицин и другие препараты. При необходимости проводят хирургические вмешательства. Объем операции зависит от отсутствия или наличия свищей и абсцессов, а также от степени разрушения кости. Секвестры иссекают, свищевые ходы и полости абсцессов промывают растворами антибиотиков и антисептиков. При благоприятном течении полости со временем закрываются, при неблагоприятном – иссекаются хирургом.
При возникновении грубых дефектов и серьезных анатомических нарушений в позднем периоде проводят корригирующие и реконструктивные операции. На заключительном этапе осуществляют реабилитационные мероприятия, направленные на восстановление функции пораженного сегмента и возврат больного к нормальной жизни. В процессе реабилитации больных с туберкулезом костей применяют физиотерапевтические процедуры, массаж и лечебную физкультуру, проводят социальную и профессиональную реабилитацию.
Прогноз и профилактика
Прогноз для жизни при туберкулезе костей благоприятный. Использование комбинированных методов лечения и современных антибактериальных препаратов позволило свести летальность практически к нулю. Однако в отдаленном периоде у многих больных наблюдаются деформации пострадавшего сегмента той или иной степени выраженности. Половина пациентов с туберкулезом позвоночника выходит на инвалидность. У больных с очагами в костях конечностей часто сохраняется хромота, укорочение и деформация конечности, а также контрактуры различной степени выраженности.
Профилактика заболевания заключается в минимизации контактов с больными активным туберкулезом, предупреждении интоксикаций, травм и переохлаждений. Существенную роль играет улучшение общего уровня жизни и обеспечение социального благополучия. Родителям рекомендуют не отказываться от проведения плановых туберкулиновых проб детям. Следует серьезно относиться к неспецифическим симптомам (слабости, разбитости, незначительному повышению температуры), если они сохраняются в течение нескольких недель. Нужно обращаться к врачу при появлении постоянных болей в костях и мышцах, даже если эти боли слабо выражены.
Костно-суставной туберкулез является одной из наиболее распространенных локализаций внелегочного туберкулеза: частота его составляет более 20% по отношению к другим проявлениям экстрапульмонального туберкулеза [Васильев А. В., Петров И. Н., 1987]
В последние годы в противотуберкулезных учреждениях наиболее широко применяют эволюционную, патогенетическую классификацию костно-суставного туберкулеза, предложенную П. Г. Корневым, в основу которой положены закономерности развития патологического процесса.
Первая фаза — преспондилитическая, преартритическая — характеризуется наличием первичного туберкулезного остита (его образование и развитие).
Вторая фаза — спондилитическая, артритическая — патогенетически соответствует возникновению и развитию прогрессирующего специфического спондилита и артрита. В этой фазе различают две стадии: начала и разгара.
Третья фаза — постспондилитическая, постартритическая — характеризуется временной или устойчивой ликвидацией туберкулезного процесса с сохранением или усилением анатомо-функциональных нарушений, возникших в течении болезни.
В каждой из названных фаз заболевания степень активности специфического воспаления может быть различная. С этой точки зрения туберкулезный процесс характеризуют как активный, торпидно-текущий, потерявший активность и излеченный.
Кроме того, классификация костно-суставного туберкулеза включает туберкулезно-аллергические синовиты и артриты, являющиеся следствием аллергических поражений синовиальной оболочки суставов.
Патологическая анатомия и патологическая физиология
Специфический процесс возникает в красном миелоидном костном мозге, где формируются эпителиоидные бугорки, которые, сливаясь между собой, образуют продуктивные конгломератные бугорки, подвергающиеся творожистому некрозу. Диффузное разрастание туберкулезной гранулемы вызывает рассасывание костного вещества, сопровождающееся образованием секвестров, натечных абсцессов и свищей [Грацианский В. П., Хохлов Д. К., 1966, и др.].
При туберкулезе позвоночника первичные оститы возникают в толще губчатой ткани тел позвонков, значительно реже наблюдается поражение дужек и отростков позвонков. Развитие туберкулезного спондилита начинается с момента выхода первичного туберкулезного очага за пределы тела позвонка на соседние мягкие ткани.
Распространение специфического процесса на здоровые позвонки происходят двумя путями: внутридисковым и внедисковым. При внутридисковом пути прогрессирование воспалительного процесса приводит к дистрофическим изменениям в межпозвонковом диске, затем происходит его частичное или полное разрушение и в специфический процесс вовлекается позвонок. Между пораженными позвонками образуется контактная деструкция.
При внедисковом пути развития первичный остит разрушает кортикальный слой вертикальных поверхностей тел позвонков с образованием превертебральных, паравертебральных или эпидуральных натечных абсцессов. Переход туберкулезного процесса на соседние позвонки в указанных случаях происходит вследствие их контактного инфицирования туберкулезной грануляционной тканью.
Разрушение тел позвонков и межпозвонковых дисков вызывает деформацию позвоночника, преимущественно кифотическую. Степень ее выраженности зависит от размеров деструкции. Развитие туберкулезного процесса сопровождается образованием натечных абсцессов, которые имеют типичную локализацию.
Распространение туберкулезного процесса на задние отделы тел позвонков приводит к развитию спинномозговых расстройств, которые наблюдаются преимущественно при туберкулезе грудного отдела позвоночника. Вследствие разрушения кожных покровов грануляционной тканью образуются наружные свищевые отверстия.
При туберкулезных артритах распространение специфического воспаления из первичного очага на сустав чаще всего происходит путем постепенного прорастания грануляционной ткани в синовиальную оболочку сустава.
Значительно реже, главным образом при субхондральных оститах, туберкулезный артрит может возникнуть вследствие разрушения специфическим процессом покровного суставного хряща и прорыва в полость сустава туберкулезной грануляционной ткани.
Последующие изменения состоят в том, что туберкулезный процесс с синовиальной оболочки переходит на суставные концы костей, вызывая их разрушение, которое носит очаговый характер. Описанные выше изменения приводят к нарушению анатомических соотношений в суставе и утрате его функции.
Динамика рентгенологических изменений при туберкулезе позвоночника
в преартритической фазе в теле позвонка определяется очаг деструкции с нечеткими контурами, содержащий секвестр. Однако указанные изменения в этот период болезни выявляют не у всех больных.
В начальном периоде спондилитической фазы очаг деструкции выражен отчетливо, наблюдаются снижение высоты межпозвонкового диска и контактная деструкция в соседних позвонках. У отдельных больных на уровне пораженных позвонков определяются тени натечных абсцессов.
У детей нарастание деструкции сопровождается усилением остеопороза, тогда как у взрослых плотность и структура костной ткани могут быть малоизмененными.
В наиболее активный период болезни видна деструкция тел 2—3 позвонков с разрушением межпозвонкового диска. Контуры позвонков нечеткие, смазанные, выявляется нерезко выраженная деформация позвоночника, преимущественно кифотическая.
У большинства больных обнаруживают тени натечных абсцессов, которые в грудном отделе позвоночника определяются по наличию уплотнения пре- и пара вертебральных мягких тканей, имеющих веретенообразную, треугольную или шаровидную форму. Чаще эти изменения симметричные.
В поясничном отделе позвоночника о наличии натечного абсцесса свидетельствует изменение контуров подвздошно-поясничной мышцы, их расширение или исчезновение с одной стороны.
В постспондилитической фазе контуры пораженных позвонков четкие, склерозированные; определяются частичное заполнение дефектов в позвонках новообразованными костными трабекулами, деформация позвоночника, костно-хрящевые разрастания, дистрофические и склеротические изменения в костной ткани.
Динамика рентгенологических изменений при туберкулезе суставов
в преартритической фазе вблизи сустава, чаще в метафизарном отделе кости, выявляют участок измененной разреженной костной структуры, а в последующем — очаг деструкции, содержащий включения разной плотности (секвестр). Эти изменения наблюдаются на фоне неизмененной костной ткани или остеопороза.
В стадии начала артритической фазы костный очаг увеличивается в размерах, характерными симптомами являются остеопороз и изменение величины суставной щели: вначале ее расширение, а затем сужение. Выявляется расширение теней капсулы сустава. У детей может наблюдаться увеличение эпифизов.
В стадии разгара нарастает остеопороз, увеличивается сужение суставной щели, определяется разрушение суставных концов костей. Деструкция носит очаговый характер, степень ее выраженности в разных отделах сустава неодинаковая. Контуры деструктивных полостей нечеткие.
Уплотнение и расширение тени капсулы сустава увеличиваются, выявляются ограниченные плотные тени в толще мягких тканей конечности (абсцессы). Нарушаются анатомические соотношения в суставе: подвывихи и вывихи суставных концов костей.
В постартритической фазе выявляют уменьшение остеопороза, появление грубой балочной сети, расположенной по ходу силовых линий, уменьшение размеров костных полостей в результате заполнения их новообразованной костной тканью.
Суставные концы костей представляются умеренно склерозированными и деформированными, отмечается их атрофия, в краевых отделах сустава обнаруживают костно-хрящевые разрастания. Суставная щель сужена.
Наиболее характерными рентгенологическими признаками являются:
- наличие в толще кости, ее губчатом веществе, очага деструкции, содержащего секвестр и выявляемого на фоне нормальной костной ткани или остеопороза;
- уменьшение высоты межпозвонкового диска, непродолжительное расширение суставной щели в начале болезни, а затем ее стойкое сужение;
- утолщение пре- и параартикулярных мягких тканей;
- расширение тени капсулы сустава;
- наличие ограниченных плотных теней в толще мягких тканей конечности;
- контактная деструкция в телах 2—3 позвонков с разрушением межпозвонкового диска;
- очаговая деструкция в суставных концах костей с разрушением покровного суставного хряща;
- деформация позвоночника и суставов; атрофия костной ткани.
Отклонения от типичного течения костно-суставного туберкулеза наиболее часто наблюдаются у детей, а также больных пожилого и старческого возраста.
У детей младшего возраста заболевание протекает особенно тяжело. Оно проявляется клиническими и рентгенологическими симптомами, схожими с таковыми при гематогенном остеомиелите или идентичными им: острое начало, высокая температура тела, септическое состояние, значительные изменения в периферической крови.
При рентгенологическом исследовании обнаруживают обширную костную полость, окруженную зоной склероза костной ткани.
Разрушительный процесс у таких больных быстро прогрессирует, у некоторых из них образуется несколько костных очагов. У них рано выявляются натечные абсцессы и выраженные деформации в пораженных отделах скелета [Ролье З. Ю. и др., 1975; Коваленко К. Н., 1987, и др.]. Такое течение костно-суставного туберкулеза наблюдается у 20—25% больных младшего возраста [Коваленко К. Н. 1987].
У большинства больных пожилого и старческого возраста клиническая картина заболевания в общем не отличается от типичной, однако у них отмечено относительно быстрое распространение туберкулезного процесса в первые 3—6 мес болезни. При этом СОЭ может достигать 60—65 мм/ч [Пикулева Ю. В., 1983].
Трудности рентгенологической диагностики связаны с наличием у этих больных возрастных инволютивных изменений опорно-двигательного аппарата, на фоне которых костно-суставной туберкулез проявляется отдельными признаками, нехарактерными для него.
Атипичная рентгенологическая картина чаще всего наблюдается при туберкулезном спондилите. У этих больных особенности рентгенологических проявлений болезни зависят от характера возрастных изменений в позвоночнике: гиперпластические или остеопоротические.
При гиперпластических процессах туберкулезные очаги выявляются на фоне деформирующего спондилоза, остеохондроза и спондилоартроза, на всех этапах развития туберкулеза выраженный локальный остеопороз тел позвонков отсутствует.
У другой группы больных туберкулезный процесс развивается на фоне синильного остеопороза с выраженными признаками позвоночно-дисковой диссоциации: тела многих позвонков деформированы, их форма напоминает рыбьи позвонки, характерные для гормональных спондилопатий, высота межпозвонковых дисков увеличена.
На указанном исходном фоне тела пораженных туберкулезом позвонков представляются уплотненными. Высота межпозвонкового диска длительное время не уменьшается. В туберкулезный процесс вовлекаются, как обычно, 2—3 позвонка, однако наблюдается их обширная деструкция с образованием множественных крупных секвестров. У этих больных часто встречаются осложнения туберкулезного спондилита [Советова Н.А., Мальченко О. В., 1985].
Атипично протекает костно-суставной туберкулез любой локализации при эндогенном и экзогенном инфицировании костных очагов кокковой флорой.
В этих случаях в клинической и рентгенологической картинах преобладают признаки острого воспаления: внезапное начало, повышение температуры тела до 39 °С, острое нарастание симптомов неспецифического спондилита или артрита.
В крови обнаруживают увеличение СОЭ и лейкоцитоз. К концу первого месяца заболевания образуются абсцессы, что сопровождается ухудшением общего состояния больного и усилением болей.
Рентгенологически на фоне склероза костной ткани выявляют очаг деструкции, а также эндостальную и периостальную реакции.
Указанные формы туберкулеза костей и суставов встречаются у 10—14% больных [Станиславлева Е. Н. и др., 1973; Шатилова Ю. С., 1973; Ролье З. Ю. и др., 1975; Будилина Ю. Д., 1979].
Клинические и рентгенологические проявления костно-суставного туберкулеза зависят также от вида возбудителя заболевания. При заражении микобактериями бычьего вида, а также L-формой микобактерий в костях и суставах нередко образуется несколько туберкулезных очагов.
Клиническая картина характеризуется признаками торпидного течения процесса с выраженными симптомами туберкулезной интоксикации и большим количеством осложнений: натечных абсцессов, деформаций, свищей и др. У этих больных по сравнению с зараженными человеческим видом микобактерий чаще наблюдаются специфические изменения в других органах.
Рентгенологическая картина при указанных формах туберкулеза отличается от типичной преобладанием признаков неспецифического воспаления: отсутствием остеопороза и наличием выраженного остеосклероза в зоне поражения, а также костных разрастаний в виде шипов [Ченских Е. П., Маженова С. А., 1987].
При атипичных формах костно-суставного туберкулеза диагностику проводят специалисты противотуберкулезных учреждений. Прежде всего используют общефтизиатрические методы исследования, позволяющие подтвердить или исключить туберкулез, исследуют внутренние органы больного с целью обнаружения в них туберкулезных очагов, применяют туберкулиновую пробу Манту с разными дозами туберкулина, а также другие методы определения чувствительности к туберкулину.
Прямые доказательства этиологической принадлежности заболевания получают при бактериологическом, цитологическом и гистологическом исследованиях пунктатов костных очагов и мягкотканных образований, а также патологически измененных тканей, удаленных во время операций. Используют и другие описанные выше методы диагностических исследований.
Костно-суставной туберкулез необходимо дифференцировать от следующих заболеваний опорно-двигательного аппарата:
- воспалительных — остеомиелита, инфекционных артритов, анкилозирующего спондилоартрита (болезнь Бехтерева), сифилиса, актиномикоза и др.,
- невоспалительных — врожденных пороков развития, доброкачественных опухолей (остеоидостеома, эозинофильная гранулема, гемангиома, остеобластокластома, хондрома и др.);
- фиброзных дистрофий (киста и др.);
- остеохондропатий (болезни Кальве, Кенига, Шлаттера, Легга—Кальве—Пертеса, частичный асептический некроз головки бедренной кости и др.);
- дистрофических (деформирующий артроз, гемофилический артроз, хондроматоз и др.);
- посттравматических;
- злокачественных опухолей (остеогенная саркома, симпатогониома и др.).
Читайте также:


