Диагноз артрита ставят на основании
Диагноз артрита ставят на основании клинической картины: припухлость или ограничение движений в суставе в сочетании со следующими симптомами:
Диагноз артрита ставят на основании клинической картины: припухлость или ограничение движений в суставе в сочетании со следующими симптомами:
Утренняя скованность типична для артрита, тогда как боль после физической нагрузки более характерна для невоспалительных заболеваний суставов. Если анамнез указывает на артрит, но клинические признаки отсутствуют, ребенка необходимо обследовать вновь при повторном появлении симптоматики.
План обследования
Всем больным с поражением суставов следует провести следующие обследования:
Боли в суставах:
Помимо болей в суставах больной может предъявлять жалобы, которые могут предшествовать клинически выраженному поражению суставов: ухудшение общего состояния, слабость, утренняя скованность, похудание, субфебрильная лихорадка.
Сбор анамнеза
Больного следует расспросить о наличии за 14–30 дней до появления суставного синдрома факторов, которые спровоцировали развитие заболевания. Они включают: травму, бактериальную, вирусную (в том числе ОРВИ) инфекции, профилактическую прививку, инсоляцию, психологическую травму.
Ценную информацию можно получить при анализе сопутствующих заболеваний и их лечении. Поражение глаз: острый конъюнктивит — при реактивных артритах, увеит — при ЮРА, спондилоартрите. Неспецифический язвенный колит, болезнь Крона, гипотиреоз могут явиться причиной поражения суставов.
Следует принимать во внимание эпидемиологический анамнез. Недавнее пребывание пациента в регионах, неблагополучных по артритогенным инфекциям.
Определенное значение имеют демографические факторы — возраст начала болезни, пол пациента. Известна повышенная предрасположенность девочек пубертатного периода к развитию системной красной волчанки (СКВ) и серопозитивного варианта ЮРА, девочек раннего возраста — к развитию системного варианта ЮРА, мальчиков-подростков — к развитию ювенильного анкилозирующего спондилоартрита. При периодической болезни (амилоидозе) имеется этническая предрасположенность.
Диагностическое значение может иметь семейный анамнез. Наличие у родственников ревматических заболеваний (особенно ревматоидного артрита (РА), спондилоартрита), онкопатологии, периодической болезни (амилоидоза).
Физикальное обследование
Обследование суставов можно провести менее чем за 10 мин.
Врачу необходимо провести осмотр, пальпацию всех групп суставов. Оценить цвет кожи над суставом, местную температуру, функцию, наличие отека и боли. Следует проверить объем пассивных и активных движений в суставах.
Оценить походку. Варианты походки:
Наблюдение за походкой при ходьбе и беге. Хромота у маленького ребенка — важный диагностический ключ для выявления боли или скованности. Указания родителей на наличие хромоты обычно бывают верными, даже если у ребенка на момент осмотра хромоты нет.
Необходимо обследовать суставы на наличие припухлости. Врачу следует оценить температуру кожи над коленными и голеностопными суставами, прикасаясь к ним тыльной стороной пальцев, а затем — разницу температур симметричных участков кожи. При одностороннем воспалении суставов всегда определяют разницу температуры кожи.
Оценка подвижности суставов. В случае отсутствия болезненности в суставах при обычной амплитуде движений необходимо оценить появление боли (защитного напряжения мышц, сопротивления) при максимальной амплитуде движений. Наблюдают за асимметрией.
Шейный отдел позвоночника. Попросить больного:
Челюстно-височные суставы. Попросить:
Плечевые суставы. Попросить:
Локтевые суставы. Попросить:
Лучезапястные суставы. Проверить:
Мелкие суставы кистей рук. Попросить:
В норме пальцы легко касаются ладони.
Почти при всех заболеваниях тазобедренных суставов в первую очередь изменяется внутренняя ротация.
Коленные суставы. Попросить:
Проверить симптом баллотации надколенника. Нижние конечности сгибают в коленных суставах. Обычно касание пятками ягодиц происходит без труда. Максимально разгибают нижние конечности в коленных суставах в положении ребенка на спине.
Суставы стоп, голеностопные суставы:
Наблюдают за асимметрией при перемещении лодыжек в разных направлениях. Заметное ограничение сгибания выявляют обычно без затруднений, даже при отсутствии видимой припухлости суставов.
Проверить объем движений в поясничном и грудном отделах позвоночника. Попросить нагнуться вперед и достать пол руками (в норме расстояние от кончиков пальцев до пола не более 0–5 см). Гиперлордоз в поясничном отделе может свидетельствовать о поражении тазобедренных суставов.
Проверить наличие энтезопатий. Пропальпировать по ходу:
Лабораторные исследования
1. Общий анализ крови (гемоглобин, содержание эритроцитов, цветовой показатель, содержание тромбоцитов, лейкоцитов, лейкоцитарная формула, скорость оседания эритроцитов (СОЭ)). Нормальное количество лейкоцитов в крови не исключает септическую инфекцию, а повышенное — подтверждает диагноз. СОЭ увеличивается медленнее, чем концентрация С-реактивного белка (СРБ), но более показательна, когда необходимо отличить воспалительное происхождение суставного синдрома от невоспалительного. При первоначальном обследовании необходимо определение лейкоцитарной формулы, так как лейкоз может манифестировать суставным синдромом (обычно ночными болями).
2. Общий анализ мочи. Возможно изменение анализа мочи при пурпуре Шенляйна–Геноха, СКВ (гематурия) и энтероартритах (пиурия).
3. Цитологический анализ синовиальной жидкости.
4. Биохимический анализ крови (общий белок, белковые фракции, мочевина, креатинин, билирубин, трансаминазы, щелочная фосфатаза, кальций, фосфор, калий, железо, креатинфосфокиназа (КФК), лактатдегидрогеназа (ЛДГ)).
5. При возможности — иммунологический анализ крови (концентрация СРБ, IgA, IgM, IgG, комплимент, ревматоидный фактор (РФ), антинуклеарный фактор (АНФ), антитела к ДНК, анти-О-стрептолизин, антистрептогиалуронидазы, антицитоплазматические антитела, антитела к кардиолипинам). Во всех случаях артрита, продолжающегося более двух недель, необходимо определять антинуклеарные АТ.
6. Микробиологические исследования:
7. Иммуногенетическое обследование (локусы DR, A, B). Для ювенильного ревматоидного артрита характерно выявление HLA-А2, DRB1?04,07; для СКВ — A1, DRB1?08, для периодической болезни — DRВ1 B5.
Инструментальное обследование
Необходимо одновременное исследование симметричных суставов.
При подозрении на спондилоартрит показано исследование крестцово-подвздошных сочленений, даже при отсутствии клинических проявлений их поражения.
Нозологическая диагностика
Ювенильный ревматоидный артрит
Системный вариант ЮРА
Суставной синдром. При системном варианте с олигоартритом или отсроченным суставным синдромом — олиго-, реже ограниченный полиартрит, как правило, симметричное поражение. Поражаются преимущественно крупные (коленные, тазобедренные, голеностопные) суставы. Преобладают экссудативные изменения, в более поздние сроки развиваются деформации и контрактуры. Практически у всех больных в среднем на 4-м году болезни (а иногда и раньше) развивается коксит с последующим асептическим некрозом головок бедренных костей. В ряде случаев суставной синдром отсроченный и развивается через несколько месяцев, а иногда и лет после дебюта системных проявлений. Ребенка беспокоят артралгии и миалгии, усиливающиеся на высоте лихорадки.
Системный вариант с полиартритом — с начала болезни формируется полиартикулярный или генерализованный суставной синдром с поражением шейного отдела позвоночника, преобладанием пролиферативно-экссудативных изменений в суставах, быстрым развитием стойких деформаций и контрактур, амиотрофии, гипотрофии.
Особенности. Диагноз системного варианта ЮРА устанавливается при наличии артрита, сопровождающегося или с предшествующей документированной лихорадкой в течение минимум двух недель в сочетании с двумя и более признаками: сыпь, серозит, генерализованная лимфаденопатия, гепатомегалия и/или спленомегалия. Сопровождается изменениями в анализах крови: лейкоцитоз от умеренного до высокого, нейтрофилез, гипохромная анемия, тромбоцитоз, ускорение СОЭ, повышение уровней IgA, IgM, IgG, СРБ, ЦИК.
Суставной вариант ЮРА
Суставной синдром. Симметричный олиго- или полиартрит с поражением крупных и мелких суставов (коленных, лучезапястных, голеностопных, а также мелких суставов кистей и стоп), включая височно-челюстные сочленения и шейный отдел позвоночника или асимметричный олигоартрит. Структурные изменения в суставах развиваются в течение первых 6 месяцев болезни с формированием анкилозов в мелких костях запястья уже к концу первого года болезни. У части пациентов развивается деструктивный артрит, в основном в тазобедренных и челюстно-височных суставах.
Особенности. Развивается в возрасте от 1 года до 15 лет. Чаще болеют девочки. Начало — подострое, хроническое. Сопровождается изменениями в анализах крови: умеренный лейкоцитоз, ускорение СОЭ, повышение уровней IgA, IgM, IgG, СРБ, ЦИК, у части детей выявляется РФ, АНФ. Имеется риск развития увеита.
Реактивные артриты
Суставной синдром. Развивается через 1,5–2 недели после перенесенных инфекционных заболеваний мочеполовых органов, вызванных хламидиями, или диареи, вызванной иерсиниями, сальмонеллами, шигеллами и др. Характерно асимметричное поражение суставов, чаще нижних конечностей: коленных, голеностопных, мелких суставов стоп; развитие одностороннего сакроилеита, тендовагинита пяточного сухожилия и подошвенного фасциита, периоститов пяточных бугров.
Особенности. Симптомокомплекс, включающий уретрит, конъюнктивит, артрит, поражение кожи и слизистых оболочек (дистрофия ногтей с кератозом, кератодермия на подошвах и ладонях), наличие HLA-B27, получил название болезнь Рейтера.
Энтероартриты
Септический артрит
Суставной синдром. Начинается остро. Чаще протекает как моноартрит, с выраженной интоксикацией, повышением температуры, острофазовых показателей воспаления, что не типично для олигоартрита с ранним началом.
Особенности. Точный (практически в 100% случаев) диагностический критерий септического артрита — сочетание повышения температуры тела более 38,5 °C и концентрации С-реактивного белка в сыворотке крови выше 20 мг/л. Наличие точного диагностического критерия необходимо, так как при септическом артрите всегда показано лечение. Даже при отсутствии перечисленных симптомов пункция сустава обычно не показана.
Острая ревматическая лихорадка
Суставной синдром. Полиартралгии без видимых изменений в суставах, ревматический артрит — симметричное поражение крупных суставов нижних конечностей без деформаций, носит мигрирующий характер, быстро купируется на фоне противовоспалительной терапии нестероидными противовоспалительными препаратами (НПВП) и глюкокортикостероидами (ГК). Развивается через 1,5–2 недели после острой стрептококковой инфекции.
Особенности. При подозрении на ревматическую лихорадку на основании клинических проявлений следует определить антистрептолизин в сыворотке крови и провести ЭКГ и рентгенографию органов грудной клетки. Нормальный титр антистрептолизина исключает ревматическую лихорадку.
Псориатический артрит
Суставной синдром. Асимметричный олиго- или полиартрит с поражением дистальных межфаланговых суставов кистей и стоп или крупных суставов — коленного, голеностопного. Развивается тяжелый деструктивный (мутилирующий) артрит с резорбцией костной ткани, анкилозами; сакроилеит и спондилоартрит в сочетании с поражением периферических суставов. Для характеристики артрита используют следующие критерии: возраст начала, характер артрита (симметричный или асимметричный); течение артрита (олиго- или полиартрит); наличие АНФ, увеит.
Особенности. Как правило, выявляются псориатические изменения кожных покровов и ногтей. Диагноз следует заподозрить у детей с псориазом и артритом; а также у детей с артритом и семейным анамнезом, отягощенным по псориазу у родственников первой линии родства, с дактилитом и другими поражениями ногтевой пластинки.
Энтезитный артрит
Суставной синдром. Для характеристики артрита используют следующие критерии: возраст начала, характер суставного поражения (поражены мелкие или крупные суставы); артрит аксиальный, симметричный или прогрессирует в полиартрит.
Особенности. Артрит сочетается с энтезитом или артрит с двумя и более из следующих критериев: боли в илеосакральных сочленениях; боли в позвоночнике воспалительного характера; наличие HLA-B27; наличие в семейном анамнезе переднего увеита с болевым синдромом, спондилоартропатий или воспалительного заболевания кишечника; передний увеит, ассоциированный с болевым синдромом, покраснением глазного яблока или светобоязнью.
Ювенильный анкилозирующий спондилоартрит
Суставной синдром. Поражение суставов нижних конечностей, преимущественно тазобедренных и коленных.
Особенности. Наличие HLA-B27, энтезопатий. Симптомы поражения позвоночника и крестцово-подвздошных сочленений появляются обычно спустя несколько лет. Прогрессирующая деструкция хряща с анкилозированием илеосакрального сочленения.
Системная красная волчанка
Суставной синдром. В начальный период болезни — полиартралгии летучего характера и несимметричное поражение суставов. В разгар болезни — симметричное поражение суставов, не сопровождающееся эрозиями и стойкими деформациями, утренней скованностью.
Особенности. Подтверждается наличием типичной эритемы лица, полисерозита (чаще плеврита), нефрита, поражения ЦНС, лейкопении и тромбоцитопении, волчаночного антикоагулянта, антинуклеарного фактора, антител к ДНК, антифосфолипидных антител.
Системная склеродермия
Суставной синдром. Артралгии, переходящие в подострый или хронический артрит, суставы поражаются симметрично. В процесс вовлекаются мелкие суставы кистей и лучезапястные суставы с минимальными экссудативными проявлениями, но выраженным уплотнением мягких тканей, развитием сгибательных контрактур, подвывихами.
Особенности. Сочетается с характерными кожными и рентгенологическими изменениями.
Продолжение читайте в следующем номере.
Е. И. Алексеева, доктор медицинских наук, профессор
Т. М. Бзарова
НЦЗД РАМН, Москва
Артрит – это воспалительное заболевание всего организма, в частности суставов. Недуг вызывает сильную боль, которая значительно усиливается ночью. Болезнь начинает развиваться еще в молодости от 30 лет и старше. Чаще всего от патологии страдают женщины, так как им передается проблема по генетической линии, поэтому ранняя диагностика артрита очень важна.
Определение
Сустав состоит из капсулы, суставных поверхностей и полости с жидкостью, все это покрыто хрящом. При артрите возникает воспаление в синовиальной его оболочке. Далее этот процесс переходит на другие элементы сустава: капсулу, хрящ, сухожилия и связки. В момент обследования наблюдается изменение всех частей. В тяжелых случаях присутствует полная деформация. Фото симптомов, лечение и диагностика артрита описаны ниже, так что можно полностью понять клинику данного заболевания.
Места локализации
Скелет – это целостная система гибких соединений, позволяющая человеку легко выполнять различные движения. После первых признаков появления недуга та или иная часть начинает давать сбои.
По месту локализации заболевание можно разделить на следующие категории:
- Артрит рук – такое воспаление возникает в области локтевого сустава, плеча, кисти либо отдельных пальцев. Повлиять на формирование недуга может обычная простуда и грипп, а также диабет, туберкулез и половые инфекции.
- Артрит ног – охватывает поражение коленных суставов, тазобедренной области и стопы с захватом пальцев. Причины развития такие же, как и в предыдущем варианте. Среди основных симптомов можно выделить сильную боль, которая становится больше в момент передвижения, отечность и покраснение в этой области, а также прослеживается скованность движений. Диагностика артрита пальцев достаточно важна, так как проблема появляется из-за наследственного фактора, поэтому если есть возможность предупредить заболевание, то лучше это сделать.
- А также недуг поражает шейный отдел, такая патология встречается даже у людей молодого возраста. Причиной этому является генетическая предрасположенность, неправильная осанка, вредные привычки, переохлаждения, тяжелые нагрузки и наличие травм и ран этого отдела.
Симптомы
Методы диагностики артрита различны, но чтобы определиться, какие выбирать, необходимо знать основные факторы, которые указывают на присутствие заболевания.
Клиника патологии развивается с общего недомогания, которое изначально расценивается как переутомление или усталость. Однако все чувства мало-помалу нарастают и вскоре отражаются на повседневном функционировании и активности.

Основным признаком заболевания считается артралгия, в которой присутствует устойчивый волнообразный характер, существенно усиливавшийся во второй половине ночи. Ее интенсивность варьируется от незначительных болей, до сильных и резко ограничивающих подвижность.
Типичная клиника диагностики ревматоидного артрита и других его видов дополняется локальной гиперемией и гипертермией, ощущениями скованности, припухлостью и ограниченностью подвижности. Пальпаторно можно определить болезненность всей плоскости сустава и суставной щели. Далее к перечисленным симптомам присоединяется деформация, а также нарушение сустава, видоизменение кожных покровов и формирование экзостозы.
Если присутствует инфекционная форма, то будет появляться озноб и лихорадка.
Причины
Различают следующие факторы возникновения заболевания:
- ушибы, повторяющиеся травмы, закрытые и открытые повреждения суставов;
- проблемы с обменом веществ и недостаток витаминов;
- грибковая, инфекционная и вирусы: простуда, ОРВИ, туберкулез;
- болезни нервной системы;
- физическая перегрузка;
- наследственная предрасположенность;
- иммунные нарушения.
Очень часто недуг может возникнуть вследствие переохлаждения, лишнего веса, аллергии, курения и сидячего образа жизни. Диагностика артрита пальцев чаще всего выполняется лицам таких профессий: швеи, парикмахеры и массажисты. Проблемы с позвоночником зачастую встречаются у грузчиков и строителей.
Артрит – это очень обширное заболевание, поэтому имеет множество форм. Затрагивает много частей тела - как мягкие ткани, так и суставы.
1. Если проводить дифференциальную диагностику реактивного артрита, то можно определить, что это заболевание развивается под действием инфекций:
- кишечных, из-за употребления некачественных продуктов;
- воспаление дыхательных путей (трахеиты, пневмонии и бронхиты);
- палочка сальмонеллы и другие опасные микробы, проникающие с током крови в суставы, провоцируя воспаления;
- хламидии, провоцирующие развитие инфекции мочеполовой системы.
4. Лечение и диагностика симптомов подагрического артрита затруднена, так как этот недуг появляется из-за попадания мочевой кислоты в кровь. Кристаллы оседают в различных тканях, тем самым доставляя множество неудобства. Основным фактором, который провоцирует заболевание, является проблема с почками, но нередко развитие наблюдается при нарушениях метаболических процессов. Для лечения рекомендуется использовать вышеупомянутые препараты.
Пальпация и общий осмотр
Диагностика артрита начинается с общего осмотра, который помогает увидеть наружные отклонения от нормы. Чаще всего проявляется отечностями в зоне суставов. В момент обследования врач часто просит пациента сделать те или иные движения, чтобы распознать характер боли и площадь ее распространения.
Еще одним и самым важным методом считается ощупывание либо пальпация. При помощи прикосновения доктор может оценить внешние признаки заболевания суставов. Таким образом, легко находятся ревматоидные или ревматические узелки, а также определяется, где наблюдается дискомфорт во время перемещений, выясняется состояние суставной капсулы и температура.
Диагностика артрита этими способами является самой доступной, но она проводится без использования технических средств, поэтому трудно представить полную клиническую картину заболевания.
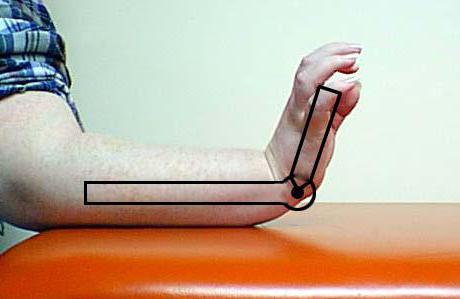
Гониометрия
Это вариант обследования проводится при помощи гониометра – устройства, позволяющего выявить амплитуду подвижности суставов. Он напоминает транспортир и помогает высчитать угол подвижности. Пациент выполняет ряд нужных манипуляций (разгибания, сгибания, опускание, подъем), а доктор фиксирует замеры и сверяет их с нормой.
Лабораторные методы
Такие стандарты диагностики ревматоидного артрита и других видов заболевания являются более точными, так как можно получить детальные сведения о состоянии пациента.
-
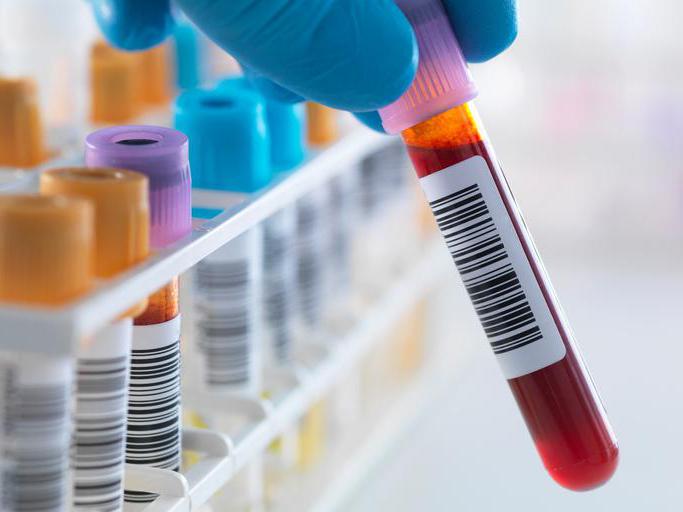
Анализ крови – при биохимическом обследовании доктор обратит внимание на количество с-реактивного белка в сыворотке крови, на дифениламиновую реакцию, а также иные показатели. Серьезным знаком требуется рассматривать повышение РОЭ (реакция оседания эритроцитов), так как он указывает на воспалительный процесс. При наличии патологии иммунологический анализ показывает антинуклеарные антитела (АНА). А также нужно отметить, что значительно повышается уровень мочевины.
Лучевая диагностика
Лечение клиники ревматоидного артрита невозможно без подобного обследования. Позволяет в деталях изучить состояние и структуру суставов. Не требуется предварительной подготовки.
- Рентгенологическое исследование – показанием к использованию этой методики считается боль в области суставов, затрудненность подвижности и отечность. В процессе обследования изображение сустава провоцируется на специальную пленку при помощи лучей. В момент диагностики для защиты всех остальных органов они накрываются свинцовым фартуком. Рентген поможет рассмотреть патологию и деформацию суставов. Результаты будут представлены через 15 минут в виде снимка. Этот метод диагностики артрита не подходит беременным женщинам, так как минимальное излучение все-таки имеет место.
Радионуклеидные методы
Исследование помогает распознать патологию при помощи радиофармпрепаратов. Самым популярным способом диагностики ревматоидного артрита на ранних стадиях является сцинтиграфия. В ходе процедуры в организм вводят радиоактивные изотопы, а хорошие изображения получается за счет излучения, испускаемого ими. Процедура проходит с использованием томографа.
Визуализация формируется на клеточном уровне, это способствует визуализации функциональных изменений, которые в организме начинают происходить раньше анатомических. Процедура полностью безопасна, так как используются гамма-излучающие радионуклиды с небольшим периодом полураспада. Основным противопоказанием является беременность и кормление грудью.
МРТ суставов
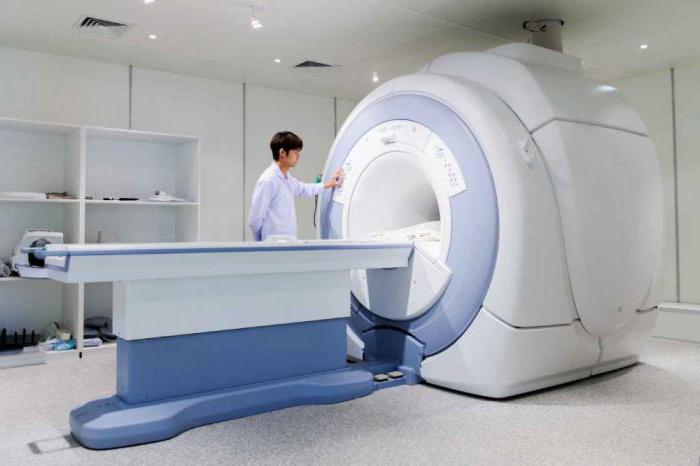
Методика позволяет во всех деталях рассмотреть клиническую картину при травмах и дегенеративных недугах. Процедура занимает 10–20 минут, а заключение пациент получает через 20–30 минут. МРТ считается неопасным, так как применяемое магнитное поле не доставляет угроз для организма человека, поэтому серьезные ограничения отсутствуют.
Ультразвуковая диагностика
Очень часто при лечении и диагностике клиники ревматоидного артрита используются ультразвуковые волны. Специальный аппарат выдает необходимую частоту, которая взаимодействует с мягкими тканями и попадает в зону обследования. Очень часто УЗИ (ультразвуковое исследование) назначается при травмах и ревматических патологиях, которые сопровождаются воспалительными процессами.

Звуковые колебания фиксируются специальным сканером, а изображение сразу же показывается на мониторе, если есть надобность, то его можно распечатать. Для того чтобы между сканером и местом обследования не возникало воздуха, плоскость смазывается специальным гелем. Доктор проводит по телу датчиком, и это не приносит пациенту даже минимального дискомфорта. УЗИ – это самая безопасная процедура, которую можно выполнять при беременности.
Международные стандарты по МКБ-10
Для того чтобы про заболевание пациента в случае обращения в заграничную больницу или центр, находящийся в другом городе, без специального осмотра мог узнать любой врач, существует международная классификация, которая представлена далее:
- М00 – пиогенный артрит.
- М01 – прямое инфицирование сустава при паразитарных и инфекционных болезнях.
- М02 – реактивные артропатии.
- М03 – реактивные и постинфекционные артропатии, которые классифицируются в других группах.
- М05-М14 – полиартропатии воспалительные.
- М05 – серопозитивный артрит ревматоидный.
- М06 – иные ревматоидные артриты.
- М07 – энтеропатические и псориатические артропатии.
- М08 – юношеский артрит.
- М10 – подагра.
- М11 – прочие кристаллические артропатии.
- М12 – иные специфические артропатии.
- М13 – другие артриты.
- М14 – Артропатии при других болезнях, классифицированных в других рубриках.
Международных стандартов диагностики ревматоидного артрита достаточно много, но благодаря подобной классификации доктор всегда может знать при любой ситуации, чем болен его пациент.
Лечение
Этиологическая терапия артрита выполняется только при определенных его формах – подагрической, инфекционной и аллергической.
Диагностические критерии ревматоидного артрита, используемые в настоящее время, были предложены Американской коллегией ревматологов (АКР) в 1997 г. Данные критерии получили широкое распространение ввиду их высокой чувствительности (91-94 %) и специфичности (89 %). Диагноз ревматоидного артрита ставится при наличии 4 из 7 представленных критериев, при этом критерии с 1-го по 4-й должны присутствовать у больного не менее 6 нед.
Диагностические критерии ревматоидного артрита (АКР, 1997)
| Критерии | Определение | |
| 1 | Утренняя скованность | Утренняя скованность суставов не менее одного часа, существующая в течение 6 нед. |
| 2 | Артрит трех или большего количества суставов | Припухлость периартикулярных мягких тканей или наличие жидкости в полости сустава, определяемые врачом по крайней мере в трех суставах |
| 3 | Артрит суставов кисти | Припухлость хотя бы одной группы следующих суставов: проксимальных межфаланговых, плюснефаланговых или лучезапястных |
| 4 | Симметричный артрит | Билатеральное поражение проксимальных межфаланговых, пястно-фаланговых или плюснефаланговых суставов |
| 5 | Ревматоидные узелки | Подкожные узлы, определяемые врачом, на разгибательной поверхности предплечья вблизи локтевого сустава или в области других суставов |
| 6 | Положительный ревматоидный фактор в сыворотке крови | Наличие в сыворотке крови ревматоидного фактора, определяемого любым методом, позволяющим выявить его менее чем у 5 % здоровых лиц в популяции |
| 7 | Рентгенологические изменения | Изменения в лучезапястных суставах и суставах кисти, типичные для ревматоидного артрита и включающие эрозии или декальцификацию кости (кисты), расположенные вблизи пораженных суставов |
Приведенные критерии ревматоидного артрита могут быть применимы к уже сформировавшейся клинической картине заболевания, однако проблема состоит в том, чтобы поставить диагноз как можно раньше, так как более чем у 60 % пациентов суставные эрозии обнаруживаются уже в течение первых двух лет с момента появления первых, зачастую неспецифических симптомов болезни. При этом данные многочисленных исследований свидетельствуют о том, что промежуток времени, в течение которого активная противовоспалительная и иммуносупрессивная терапия может эффективно затормозить структурные повреждения суставов, весьма короткий и иногда составляет всего несколько месяцев от начала болезни. Таким образом, РА является одним из тех заболеваний, при которых отдаленный прогноз во многом зависит от того, насколько рано удается поставить диагноз и начать активную фармакотерапию.
Лабораторная и инструментальная диагностика ревматоидного артрита.
Как показывает клинический опыт, большинство лабораторных показателей (за исключением ревматоидного фактора и антицитруллиновых антител) не являются патогномоничными для ревматоидного артрита, но они имеют важное значение для оценки степени активности заболевания и эффективности проводимой комплексной терапии.
Гемограмма.
Иммуновоспалительный процесс, лежащий в основе патогенеза ревматоидного артрита, является основной причиной гематологических нарушений у этой категории больных. Вместе с тем изменения количественного и качественного состава периферической крови и костного мозга могут развиваться под влиянием проводимой иммуносупрессивной терапии, что требует их правильной интерпретации с последующей коррекцией лечебных мероприятий.
Количество эритроцитов в периферической крови у больных ревматоидным артритом обычно находится в пределах нормы или несколько снижено, однако содержание гемоглобина чаще оказывается сниженным. Этиология анемии при ревматоидном артрите обычно имеет мультифакторный характер, в связи с чем необходимо проводить дифференциальную диагностику между железодефицитной, гемолитической анемией, анемией хронического воспаления, а также миелосупрессией на фоне активной цитостатической терапии. При выявлении у больных ревматоидным артритом дефицита железа обязательным является клинико-инструментальное исследование органов желудочно-кишечного тракта для уточнения причины анемии.
Количество ретикулоцитов в периферической крови у больных ревматоидным артритом, даже при наличии анемического синдрома, как правило, не превышает нормальных показателей (1,0-1,5 %). Вместе с тем повышение этого показателя отмечается при развитии гемолиза и возникновении скрытого внутреннего кровотечения.
Количество лейкоцитов у больных ревматоидным артритом чаще находится в пределах нормальных значений, реже наблюдается умеренный лейкоцитоз (как правило, на фоне терапии высокими дозами глюкокортикоидов). Лейкоцитарная формула не изменена, исключение составляет болезнь Стилла у взрослых, для которой характерен нейтрофильный лейкоцитоз (выявляется у 92 % больных).
При длительном течении ревматоидного артрита нередко развивается лейкопения, особенно при наличии у больных спленомегалии. Снижение количества лейкоцитов в периферической крови может быть связано с проводимой терапией цитостатиками, НПВП и другими лекарственными препаратами. Стойкая лейкопения с низким содержанием нейтрофилов и сопутствующей спленомегалией характерна для синдрома Фелти.
Для определения активности ревматоидного воспаления важным критерием является СОЭ. Благодаря простоте выполнения, а также наличию прочной положительной корреляционной связи между уровнем СОЭ и степенью воспалительной активности ревматоидного артрита этот показатель остается важным лабораторным тестом в практической работе терапевта.
С-реактивный белок (СРБ) - это глобулин, который выявляется в крови при различных воспалительных заболеваниях. СРБ принимает участие во многих иммунных реакциях, ингибируя антигенспецифическую активность Т-лимфоцитов, активирует Q-компонент комплемента и т. д. У здоровых людей СРБ определяется в следовых количествах, тогда как при ревматоидном артрите его концентрация в сыворотке может увеличиваться в десятки раз. В период обострения заболевания содержание СРБ постоянно увеличено, в ряде случаев даже при нормальных показателях СОЭ. Значения СРБ, наряду с другими лабораторными и клиническими данными, являются важным показателем для определения степени активности ревматоидного артрита.
Протеинограмма у больных ревматоидным артритом характеризуется повышением содержания α2- и γ-глобулинов, концентрация которых коррелирует с активностью ревматоидного воспаления. В крови больных увеличиваются также концентрации церулоплазмина, трансферрина, ферритина и лактоферрина. При значительном повышении концентрации одной из белковых фракций необходимо провести иммуноэлектрофоретическое исследование для исключения парапротеинемии.
Ревматоидные факторы (РФ) являются своеобразными маркерами аутоиммунных нарушений у больных ревматоидным артритом. Ревматоидные факторы представляют собой аутоантитела класса IgM, а также IgG, IgA, IgE и IgD изотипов, реагирующих с Fc-фрагментом IgG. Большое количество клеток, продуцирующих РФ, находится в синовиальной оболочке, синовиальной жидкости и костном мозге. Проведенными клиническими исследованиями установлено, что наличие РФ в сыворотке крови больных РА не только подтверждает диагноз этого заболевания, но часто характеризует его течение и прогноз. Так, наличие РФ в высоких титрах с самого начала суставного процесса ассоциируется с неблагоприятной эволюцией заболевания, тогда как у больных ревматоидным артритом с низким содержанием ревматоидных факторов в сыворотке крови прогрессирование болезни идет значительно медленнее.
Для определения ревматоидных факторов используются реакции латексагглютинации (проба положительная при титре 1 : 20 и выше), Валера - Розе (титр 1 : 32 и выше), а также нефелометрическая техника, которая лучше стандартизирована и позволяет выявлять все изотипы РФ. С помощью гистохимических методов можно выявить РФ в синовиальной ткани, лимфатических и ревматоидных узлах.
Наличие ревматоидных факторов является одним из диагностических критериев ревматоидного артрита, вместе с тем примерно у 25-30 % больных с типичными проявлениями заболевания они не выявляются. Серонегативные варианты ревматоидного артрита чаще встречаются у женщин и у больных с дебютом РА в пожилом возрасте. В то же время ревматоидные факторы редко обнаруживаются и при заболеваниях суставов, с которыми приходится проводить дифференциальную диагностику ревматоидного артрита (серонегативные спондилоартропатии, остеоартроз, подагра, микрокристаллические артриты и др.). Ревматоидные факторы встречаются примерно у 5 % здоровых людей, а также у двух третей носителей вируса гепатита С, частота которого во многих регионах мира выше (до 2 %), чем собственно РА (0,6-1,3 %). Таким образом, наличие у пациента положительных титров РФ не всегда свидетельствует о наличии у него ревматоидного артрита, что существенно осложняет диагностику ранних форм заболевания.
Кроме ревматоидных факторов, в крови больных ревматоидным артритом выявляются и другие антитела, в том числе антинуклеарный фактор, антитела к гладкомышечным клеткам, антифиллагриновые антитела (АФА) и др. Было установлено, что АФА связываются с антигенными мишенями, содержащими аминокислоту цитруллин, что послужило предпосылкой к разработке лабораторных методов для выявления анти-ЦЦП. Для диагностики антител к ЦЦП в настоящее время используется метод иммуноферментного анализа, результат расценивается как положительный при концентрации антител в сыворотке крови больных 5 Ua/мл и выше.
В ряде исследований зарубежных и отечественных авторов было показано, что чувствительность данного метода при ревматоидном артрите практически не уступает по чувствительности методу обнаружения ревматоидных факторов (50-80 %), но значительно превосходит его по специфичности, которая оценивается как 96-99 %. Кроме того, антитела к ЦЦП выявляются почти у 30 % больных ревматоидным артритом, серонегативных по ревматоидному фактору.
Исследование Т-системы иммунитета у больных ревматоидным артритом включает в себя оценку как количественных, так и функциональных показателей. К ним относятся определение количества Т-лимфоцитов и их субпопуляций, исследование пролиферативного ответа лимфоцитов на аллергены или неспецифические митогены - фитогемагглютинин (ФГА) и конканавалин-А (Кон-А), определение чувствительности лимфоцитов к иммуномодуляторам и др.
Определение количества Т-лимфоцитов и их субпопуляций проводится с помощью иммунофлюоресцентного метода с моноклональными антителами (МКАТ), полученными к дифференцировочным антигенам клеток. У больных ревматоидным артритом внутри пула Т-клеток наблюдается увеличение количества Т-лимфоцитов с преимущественно хелперной активностью (Thl-типа), а также соотношения CD4+/CD8+ (в норме этот показатель равен 1,8-2,2).
Для определения функционального состояния Т-системы иммунитета используются реакция бласттрансформации лимфоцитов (РБТЛ) и реакция торможения миграции лейкоцитов (РТМЛ) в присутствии митогенов, однако их применение в ревматологии ограничивается, как правило, научными исследованиями.
Для оценки функционального состояния системы гуморального иммунитета используется количественное определение иммуноглобулинов в плазме крови. Основное биологическое свойство Ig состоит во взаимодействии с антигенами, мембранами клеток различных типов, системой комплемента. В сыворотке крови больных с серопозитивным РА определяется повышение содержания всех классов иммуноглобулинов - IgG, IgM и IgA. У 30-50 % больных РА могут определяться криоглобулины, особенно при системных проявлениях ревматоидного артрита, таких как васкулит, пульмонит, синдром Рейно и др.
Большое значение для диагностики степени активности иммуновоспалительного процесса при ревматоидном артрите имеет определение концентрации С3-компонента комплемента в сыворотке крови. Комплемент - это ферментативная система, состоящая из более чем 20 белков-проэнзимов плазмы крови. Они могут быть активированы в определенной последовательности по принципу биологического усиления при специфической реакции антиген-антитело (классический путь активации комплемента), а также неспецифическими факторами (альтернативный путь активации). С3-компонент комплемента, рецепторы для которого экспрес-сированы на многих клетках, усиливает хемотаксис лейкоцитов, активирует фагоцитоз, а взаимодействие С3 и его субкомпонентов (C3b, С3с, C3d) с В-лимфоци-тами играет важную роль в индукции специфического иммунного ответа.
Уровень С3-компонента комплемента у больных ревматоидным артритом, как правило, в норме или незначительно повышен. Уменьшение его содержания наблюдается при тяжелых суставно-висцеральных формах заболевания, что свидетельствует об активации системы комплемента вследствие формирования иммунных комплексов. В синовиальной жидкости больных ревматоидным артритом содержание комплемента обычно снижено. Эффект некоторых базисных противоревматических средств при РА (препаратов золота, D-пеницилламина) связывают именно с торможением активности системы комплемента.
Как уже отмечалось, формирование иммунопатологических реакций при ревматоидном артрите связано с образованием растворимых комплексов антиген-антитело - циркулирующих иммунных комплексов (ЦИК). Клиническое значение ЦИК состоит в том, что их высокая концентрация в крови больных ревматоидным артритом является показателем активности заболевания, а изучение в динамике позволяет оценить эффективность проводимой терапии. Количество ЦИК резко повышено у больных с серопозитивными вариантами РА (часто выше 100 ЕД при норме 22-66 ЕД).
Исследование синовиальной жидкости также имеет диагностическое значение при ревматоидном артрите. Накапливающийся в суставах экссудат характеризуется увеличением общего числа клеток, синовиальная жидкость становится мутной, ее вязкость снижается, выпадают хлопья фибрина. Содержание белка в синовиальной жидкости, как и в других биологических жидкостях организма, служит показателем изменения проницаемости клеток и, следовательно, отражает активность синовита. При ревматоидном артрите концентрация белка обычно достигает 40-70 г/л, тогда как при остеоартрозе она составляет 20-30 г/л.
Цитологическое исследование синовиальной жидкости позволяет судить об активности воспалительного процесса: при высокой активности ревматоидного артрита наблюдается нарастание цитоза (до 20 х 109/л клеток и более) с преобладанием сегменто-ядерных лейкоцитов (более 80 %), а также рагоцитов (выше 50 %). Рагоциты - это гранулоциты, содержащие единичные или множественные включения в виде серых телец в голубой цитоплазме клеток размером 0,5-2,0 мкм. Особенно хорошо они видны при фазово-контрастной микроскопии. Включения представляют собой иммунные комплексы, содержащие РФ, в состав их входят также альбумин, липиды, гликопротеиды, фибрин, ядра клеток и др. Рагоциты обнаруживают в СЖ у 30-97 % больных ревматоидным артритом, а при других заболеваниях суставов - у 5-10 % пациентов. Методом преципитации в синовиальной жидкости больных РА удается также определить IgM, который в норме отсутствует.
Миелограмма.
У больных ревматоидным артритом наблюдаются изменения и костномозгового кроветворения, чаще всего реактивного характера. В частности, при цитологическом исследовании костного мозга нередко отмечается увеличение процентного содержания моноцитов, лимфоцитов и плазматических клеток, коррелирующее с активностью иммуновоспалительного процесса. Общее количество миелокариоцитов, а также содержание лимфоцитов и эозинофилов, как правило, не отличается от нормальных показателей. У части пациентов наблюдается раздражение миелоидного ростка гемопоэза, а также умеренное торможение процессов созревания клеток эритроидного ряда.
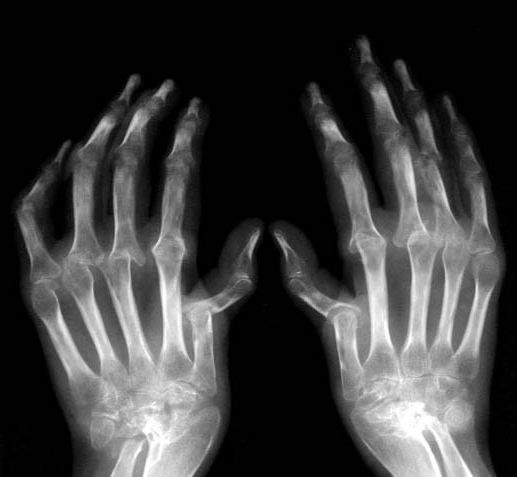
Сужение суставных щелей является ценным диагностическим признаком, свидетельствующим о деструкции суставного хряща. Суставные поверхности становятся нечеткими и неровными, иногда наблюдается прямое соприкасание костей, составляющих сустав. При образовании значительного дефекта кортикального слоя на рентгенограммах выявляются вначале единичные (II стадия) костные эрозии (узуры), а затем множественные (III стадия), которые со временем существенно увеличиваются в размерах. Количество и скорость появления новых узур позволяют судить о характере течения РА.

Ревматоидный артрит. Сужение суставных щелей проксимальных межфаланговых суставов кистей

Ревматоидный артрит. Околосуставной остеопороз, кистевидная перестройка костной ткани, сужение суставных щелей большинства суставов кистей, множественные эрозии костей
На поздних стадиях ревматоидного артрита рентгенологически определяются выраженные деструктивные изменения эпифизов костей с подвывихами. Финальной стадией ревматоидного процесса в суставах является развитие множественных анкилозов (IV стадия).

Ревматоидный артрит. Околосуставной остеопороз, множественные эрозии суставов, подвывихи и анкилозы суставов кистей

Ревматоидный артрит. Околосуставной остеопороз, кистевидная перестройка костной ткани, эрозии костей, множественные анкилозы суставов стоп
Из новых диагностических методов следует отметить компьютерную томографию (КТ) и ядерно-магнитно-резонансную томографию (ЯМРТ). С их помощью можно выявлять изменения костей и околосуставных тканей, визуализация которых при выполнении обычной рентгенографии в ранние сроки заболевания не представляется возможной.
Широко внедряется в клиническую практику ультразвуковое сканирование суставов. Оно дает возможность определять в динамике состояние синовиальной оболочки, хряща и суставной капсулы, прилегающих мышц, а также диагностировать минимальный суставной выпот и асептический некроз головок бедренных костей.
Читайте также:


