Диета при гиперкератоз пищевода
- Показания к диете №1
Язвенная болезнь желудка и двенадцатиперстной кишки в стадии затухающего обострения, в период выздоровления и ремиссии (продолжительность диетического лечения 3-5 мес), острый гастрит в период выздоровления и в фазе реконвалесценции, хронический гастрит с секреторной недостаточностью в фазе обострения, хронический гастрит с нормальной и повышенной секрецией (продолжительность диетического лечения 3-5 мес. до полного купирования обострения).
Заболевания пищевода: эзофагиты, гастро-эзофагиально-рефлюксная болезнь (ГЭРБ).
Ускорение процессов репарации язв и эрозий, дальнейшее уменьшение или предупреждение воспаления слизистой желудка и двенадцатиперстной кишки.
Эта диета способствует нормализации секреторной и моторно-эвакуаторной функции желудка.
Диета № 1 рассчитана на удовлетворение физиологических потребностей организма в питательных веществах в стационарных условиях или в амбулаторных условиях при работе, которая не связана с физической нагрузкой.
Применение диеты №1 направлено на обеспечение умеренного щажения желудка от механической, химической и температурной агрессии с ограничением в рационе блюд, обладающих выраженным раздражающим действием на стенки и рецепторный аппарат верхнего отдела желудочно-кишечного тракта, а также трудноперевариваемых продуктов. Исключают блюда, являющиеся сильными возбудителями секреции и химически раздражающие слизистую оболочку желудка. Из рациона исключаются как очень горячие, так и очень холодные блюда.
Режим питания при диете № 1 дробный, до 6 раз в сутки, малыми порциями. Необходимо, чтобы перерыв между приемами пищи не составлял более 4 ч, за час до сна допускается легкий ужин. На ночь можно выпить стакан молока или сливок. Пищу рекомендуется тщательно пережевывать.
Пища жидкая, кашицеобразная и более плотной консистенции в вареном и преимущественно протертом виде. Так как при диетическом питании очень важна консистенция пищи, то сокращают количество продуктов, богатых клетчаткой (таких как репа, редька, редис, спаржа, фасоль, горох), фруктов с кожицей и незрелых ягод с грубой кожицей (таких как крыжовник, смородина, виноград, финики), хлеба, приготовленного из муки грубого помола, продуктов, содержащих грубую соединительную ткань (таких как хрящи, кожа птицы и рыбы, жилистое мясо).
Блюда готовятся отварными или на пару. После этого измельчаются до кашицеобразного состояния. Рыбу и негрубые сорта мяса можно употреблять целым куском. Некоторые блюда можно запекать, но без корочки.
Белков 100 г (из них 60% животного происхождения), жиров 90-100 г (30% растительных), углеводов 400 г, поваренной соли 6 г, калорийность 2800-2900 ккал, аскорбиновой кислоты 100 мг, ретинола 2 мг, тиамина 4 мг, рибофлавина 4 мг, никотиновой кислоты 30 мг; кальция 0,8 г, фосфора не менее 1,6 г, магния 0,5 г, железа 15 мг. Общее количество свободной жидкости 1,5 л, температура пищи обычная. Поваренную соль рекомендуется ограничивать.
- Хлеб пшеничный из муки высшего сорта вчерашней выпечки или подсушенный; исключаются ржаной хлеб и любой свежий хлеб, изделия из сдобного и слоеного теста.
- Супы на овощном отваре из протертых и хорошо разваренных круп, молочные, супы-пюре из овощей, заправленные сливочным маслом, яично-молочной смесью, сливками; исключаются мясные и рыбные бульоны, грибные и крепкие овощные отвары, щи, борщ, окрошка.
- Мясные блюда – паровые и отварные из говядины, молодой нежирной баранины, обрезной свинины, кур, индейки; исключаются жирные и жилистые сорта мяса, птицы, утка, гусь, мясные консервы, копчености.
- Блюда из рыбы обычно нежирных сортов, без кожи, куском или в виде котлеты; готовят на воде или пару.
- Молочные продукты – молоко, сливки, некислый кефир, простокваша, творог в виде суфле, ленивых вареников, пудинга; исключаются молочные продукты с высокой кислотностью.
- Каши из манной, гречневой круп, риса, сваренные на воде, молоке, полувязкие, протертые; исключаются пшено, перловая и ячневая крупы, бобовые, макароны.
- Овощи – картофель, морковь, свекла, цветная капуста, сваренные на воде или пару, в виде суфле, пюре, паровых пудингов.
- Закуски – салат из отварных овощей, язык от варной, колбаса докторская, молочная, диетическая, заливная рыба на овощном отваре.
- Сладкие блюда – пюре фруктовое, кисели, желе, компоты протертые, сахар, мед.
- Напитки – некрепкий чай с молоком, сливками, сладкие соки из фруктов и ягод.
- Жиры – сливочное и рафинированное подсолнечное масло, добавляемые в блюда.
Следует исключить из своего рациона две группы продуктов.
- Продукты, вызывающие или усиливающие болевые ощущения. К ним относятся: напитки — крепкий чай, кофе, газированные напитки; томаты и др.
- Продукты, сильно возбуждающие секрецию желудка и кишечника. К ним относятся: концентрированные мясные и рыбные бульоны, отвары грибов; жареные блюда; тушенные в собственном соку мясо и рыба; мясные, рыбные, томатные и грибные соусы; соленые или копченые рыбо- и мясопродукты; мясные и рыбные консервы; соленые, маринованные овощи и фрукты; пряности и приправы (горчица, хрен).
Кроме того, исключаются: ржаной и любой свежий хлеб, изделия из сдобного теста; молочные продукты с высокой кислотностью; пшено, перловая, ячневая и кукурузные крупы, бобовые; белокочанная капуста, редька, щавель, лук, огурцы; соленые, квашеные и маринованные овощи, грибы; кислые и богатые клетчаткой фрукты и ягоды.
Необходимо ориентироваться на ощущения больного. Если при употреблении в пищу определенного продукта больной ощущает дискомфорт в эпигастральной области, а тем более тошноту, рвоту, то следует отказаться от данного продукта.
- Понедельник
- Первый завтрак: яйцо всмятку, каша рисовая молочная, чай с молоком.
- Второй завтрак: творог свежий некислый, отвар шиповника.
- Обед: суп овсяный молочный, фрикадельки мясные паровые с морковным пюре, мусс фруктовый.
- Полдник: отвар шиповника, сухарики.
- Ужин: рыба отварная, запеченная под молочным соусом, картофельное пюре, чай с молоком.
- На ночь: молоко.
- Первый завтрак: паровой омлет, каша гречневая рассыпчатая, чай с молоком.
- Второй завтрак: яблоко печеное с сахаром.
- Обед: суп рисовый молочный, суфле мясное паровое с картофельным пюре, желе яблочное.
- Полдник: отвар пшеничных отрубей с сахаром и сухарики.
- Ужин: суфле творожное паровое, кисель фруктовый.
- На ночь: сливки.
- Первый завтрак: яйцо всмятку, каша манная молочная, кисель.
- Второй завтрак: творожный пудинг.
- Обед: суп картофельный вегетарианский, мясо отварное, запеченное под соусом бешамель, морковь отварная, компот из разваренных сухофруктов.
- Полдник: отвар шиповника, несдобная булочка.
- Ужин: рыба отварная, запеченная под молочным соусом, рулет морковно-яблочный, чай с молоком.
- На ночь: молоко.
- Первый завтрак: ленивые вареники с некислой сметаной, овсяная молочная каша, компот.
- Второй завтрак: творог свежий некислый, отвар шиповника.
- Обед: молочный суп с вермишелью, кнели из мяса индейки с гарниром из отварной цветной капусты, некрепкий чай с молоком.
- Полдник: отвар из пшеничных отрубей с сухим бисквитом.
- Ужин: салат из отварных овощей и вареной колбасы, ягодный мусс, кисель.
- На ночь: сливки.
- Первый завтрак: яйцо всмятку, каша рисовая молочная.
- Второй завтрак: груша печеная с сахаром, компот из сухофруктов.
- Обед: суп-пюре из овощей, судак отварной, вермишель, некрепкий чай.
- Полдник: мусс ягодный.
- Ужин: мясное суфле, творожная запеканка, кисель.
- На ночь: молоко.
- Первый завтрак: паровой омлет, каша манная молочная, компот из сухофруктов.
- Второй завтрак: творог свежий некислый, отвар из шиповника.
- Обед: овсяной молочный суп, отварной кролик, картофельное пюре, некрепкий чай с молоком.
- Полдник: отвар из пшеничных отрубей с сухим бисквитом.
- Ужин: рыба отварная, запеченная под молочным соусом, рулет морковно-яблочный, кисель.
- На ночь: сливки.
- Первый завтрак: омлет паровой, вермишель с тертым сыром, некрепкий чай, меренга.
- Второй завтрак: желе ягодное, компот.
- Обед: суп овощной протертый, карп отварной под соусом бешамель, рис отварной, кисель.
- Полдник: творожная запеканка, некрепкий чай.
- Ужин: салат овощной, фрикадельки из мяса индейки с гарниром из цветной капусты.
- На ночь: молоко.
Для лечения больных язвенной болезнью в юношеском возрасте рекомендуют вариант диеты № 1, в которой увеличивают содержание белка на 20 г и жира на 30 г. Соответственно повышается калорийность до 3160 ккал.
При гастрите диета определяется стадией болезни, степенью выраженности клинических проявлений. Так, при остром гастрите в 1-й день следует воздержаться от приема пищи; на 2-й день назначают слизистый суп, кисель, желе, мясное суфле, отвар шиповника; на 3-й день – белые сухари, паровые котлеты, фрикадельки, некрепкий бульон, пюре из овощей. При затухании острых явлений болезни больного переводят на диету № 1.
При хроническом гастрите с повышенной или сохраненной секрецией диета такая же, как при язвенной болезни.
При хроническом гастрите с секреторной недостаточностью необходимо частое, дробное питание с соблюдением механического щажения слизистой оболочки желудка и химической стимуляцией пищевыми раздражителями ее железистого аппарата (диета № 2).
Разработаны особые варианты диеты №1.
- Показания к диете №1а
Эта диета рекомендуется для максимального ограничения механической, химической и температурной агрессии на желудок. Эту диету назначают при обострении язвенной болезни, состоявшегося кровотечения, острого гастрита и других заболеваний, которые требуют максимального щажения желудка. Диета №1а назначается также при обострении язвенной болезни больным перенесшим холецистэктомию. Диета №1а назначается в первые дни лечения (но не дольше 7-14 дней). После этого переходят к диете № 1б (более нагрузочной).
Снижение рефлекторной возбудимости желудка, уменьшение интероцептивных раздражений, исходящих из пораженного органа, восстановление слизистой оболочки путем максимального щажения функции желудка.
Исключение веществ, являющихся сильными возбудителями секреции, а также механических, химических и термических раздражителей. Пищу готовят только в жидком и кашицеобразном виде. Паровые, отварные, протертые, пюреобразные блюда в жидкой или кашицеобразной консистенции. В Диете № 1а для больных, перенесших холецистэктомию, используют только слизистые супы, яйца в виде паровых белковых омлетов. Калорийность снижают преимущественно за счет углеводов. Количество принимаемой за один раз пищи ограничивают, частота приема – не менее 6 раз.
Диета № 1а характеризуется снижением содержания белков и жиров до нижней границы физиологической нормы, строгим ограничением воздействия различных химических и механических раздражителей на верхние отделы желудочно-кишечного тракта. При этой диете также ограничиваются углеводы, поваренная соль.
Белков 80 г, жиров 80-90 г, углеводов 200 г, поваренной соли 16 г, калорийность 1800-1900 ккал; ретинола 2 мг, тиамина 4 мг, рибофлавина 4 мг, никотиновой кислоты 30 мг, аскорбиновой кислоты 100 мг; кальция 0,8 г, фосфора 1,6 г, магния 0,5 г, железа 0,015 г. Температура горячих блюд не выше 50-55°С, холодных – не ниже 15-20°С.
- Супы слизистые из манной, овсяной, рисовой, перловой круп с добавлением яично-молочной смеси, сливок, сливочного масла.
- Блюда из мяса и птицы в виде пюре или парового суфле (очищенное от сухожилий, фасций и кожи мясо 2-3 раза пропускают через мясорубку).
- Блюда из рыбы в виде парового суфле из нежирных сортов.
- Молочные продукты – молоко, сливки, паровое суфле из свежеприготовленного протертого творога; исключаются кисломолочные напитки, сыр, сметана, обычный творог. Цельное молоко при хорошей переносимости пьют до 2—4 раз в сутки.
- Яйца всмятку или в виде парового омлета, не более 2-х в день.
- Блюда из круп в виде жидкой каши на молоке, каши из крупяной (гречневой, овсяной) муки с добавлением молока или сливок. Можно использовать практически все крупы, исключение составляют перловая и пшенная. В готовую кашу добавляют сливочное масло.
- Сладкие блюда – кисели и желе из сладких ягод и фруктов, сахар, мед. Также можно делать из ягод и фруктов соки, разведя их перед приемом кипяченой водой в соотношении 1:1.
- Жиры – свежее сливочное и растительное масло, добавляемое в блюда.
- Напитки: некрепкий чай с молоком или сливками, соки из свежих ягод, фруктов, разведенные водой. Из напитков особенно полезны отвары шиповника и пшеничных отрубей.
Хлеб и хлебобулочные изделия; бульоны; жареные блюда; грибы; копчености; жирные и острые блюда; овощные блюда; различные закуски; кофе, какао, крепкий чай; овощные соки, концентрированные фруктовые соки; кисломолочные и газированные напитки; соусы (кетчуп, уксус, майонез) и пряности.
- 1-й завтрак: жидкая протертая овсяная каша на воде – 200 г с молоком и 5 г сливочного масла, паровой белковый омлет из 2 яиц, чай с лимоном.
- 2-й завтрак: творог обезжиренный, отвар шиповника – 100 г.
- Обед: суп слизистый с манной крупой – 200 г, паровое суфле из отварного мяса – 50 г, отвар компота – 100 г.
- Полдник: мясное пюре – 50 г, крем молочный – 150 г, отвар шиповника – 100 г.
- Ужин: суфле из отварной рыбы паровое, жидкая протертая гречневая катана воде – 200 г с молоком и 5 г сливочного масла, чай с лимоном.
- На ночь: желе фруктовое – 150 г, отвар шиповника – 100 г.
- На весь день: сливочное масло – 20 г, сахар – 40 г.
- Показания к диете №1б
Показания и целевое назначение как для диеты № 1а. Режим питания дробный (6 раз в сутки). Этот стол для менее резкого, по сравнению со столом № 1а, ограничения механической, химической и температурной агрессии на желудок. Эта диета показана при нерезком обострении язвенной болезни желудка или двенадцатиперстной кишки, в стадии затихания этого процесса, при хронических гастритах.
Назначают диету №1б на последующих этапах лечения при сохраняющемся постельном режиме больного. Сроки соблюдения диеты №1б весьма индивидуальны, но в среднем составляют от 10 до 30 дней. Диета № 1б также применяется при соблюдении постельного режима. Отличие от диеты № 1а заключается в постепенном увеличении содержания основных пищевых веществ и калорийности рациона.
Разрешается хлеб в виде подсушенных (но неподжаренных) сухариков (75-100 г). Вводятся протертые супы, сменяющие слизистые; кашу молочную можно употреблять чаще. Разрешены гомогенизированные консервы для детского питания из овощей и фруктов и блюда из взбитых яиц. Все рекомендуемые продукты и блюда из мяса и рыбы дают в виде парового суфле, кнелей, пюре, котлет. После того как продукты развариваются до мягкости, их протирают до кашицеобразного состояния. Пища должна быть теплой. Остальные рекомендации те же, что и для диеты № 1а.
Белков до 100 г, жиров до 100 г (30 г растительных), углеводов 300 г, калорийность 2300-2500 ккал, поваренной соли 6 г; ретинола 2 мг, тиамина 4 мг, рибофлавина 4 мг, никотиновой кислоты 30 мг, аскорбиновой кислоты 100 мг; кальция 0,8 г, фосфора 1,2 г, магния 0,5 г, железа 15 мг. Общее количество свободной жидкости 2 л. Температура горячих блюд до 55-60°С, холодных – не ниже 15-20°С.
- Показания к диете №1Р
Основное показание к ее назначению – язвенная болезнь с неблагоприятным, тяжелым течением, расстройствами обменных процессов.
Щажение желудка путем ограничения механических, химических, термических раздражителей, стимуляция процессов заживления в слизистой оболочке, повышение ее защитных возможностей, усиление противовоспалительного эффекта лечения.
Физиологически полноценная диета с повышенным содержанием белков, увеличенным (в сравнении с диетой № 1) содержанием жиров и клетчатки, витаминов. Обеспечивает стимуляцию белкового обмена, нормализацию моторно-эвакуаторной функции ЖКТ, процессов его нервной регуляции. Блюда в вареном и паровом виде. Включаются салаты из сырых овощей. Температура блюд обычная. Режим питания - дробный, 6-7 раз в день.
Белков до 130-150 г (1/3 растительных), жиров до 130 г (1/2 растительных), углеводов 400 г-450, калорийность 3600-3700 ккал, поваренной соли 6 г; увеличено количество ретинола, тиамина, рибофлавина, никотиновой кислоты, аскорбиновой кислоты; кальция, фосфора, магния, железа. Общее количество свободной жидкости 1,5 л.
- Хлеб и мучные изделия – хлеб белковый, сухой бисквит, сухое печенье, 2–3 раза в неделю, несдобные булочки и пироги.
- Супы – молочные крупяные протертые, молочные с добавлением протертых овощей (искл. капуста), с вермишелью и лапшой; протертые овощные.
- Мясные и рыбные блюда – мясо нежирных сортов, зачищенное от сухожилий и жира в отварном и паровом виде, в основном рубленное и куском. Нежирные сорта рыбы в отварном и запеченном виде. Заливное из мяса и рыбы.
- Яйца – белок (от 2 яиц в день) в виде добавок, омлет белковый паровой.
- Молочные продукты – молоко цельное, сливки; творог свежеприготовленный пресный в блюдах (суфле) и протертый; кисломолочные продукты (кефир, простокваша однодневная и т.п.).
- Овощи и зелень – различные виды в вареном, тушеном, свежем виде; пудинги, салаты, рагу, пюре, запеканки.
- Фрукты и сладкие блюда – спелые фрукты и ягоды (кроме кислых сортов), в натуральном, запеченном, вареном, печеном, протертом виде. Сладкие ягодные соки пополам с водой. Джем варенье, мед, пастила, зефир, мармелад.
- Крупяные и макаронные изделия – молочные протертые каши (особенно овсяная, гречневая, толокно), протертые паровые пудинги; домашняя лапша, вермишель, макароны мелкорубленые.
- Жиры – сливочное несоленое, растительное масло (не жарить, добавлять в блюда).
- Закуски – винегреты с растительным маслом, салаты из свежих овощей и фруктов, заливное, докторская колбаса, сыр неострый, ветчина нежирная, икра в небольшом количестве.
- Соусы и пряности – соусы молочные, фруктовые, соусы на овощном отваре с листьями петрушки, укропа, сметаной.
- Напитки – некрепкий чай с молоком, сливками; отвар шиповника и пшеничных отрубей, фруктово-ягодные соки, овощные соки пополам с водой.
Острые, соленые, жирные, жареные блюда; копченые продукты; закусочные консервы; овощи богатые эфирными маслами и с грубой клетчаткой (белокочанная и красная капуста, репа, брюква, редька, редис, лук, чеснок, щавель, шпинат); грибы и отвары из них; алкоголь; бобовые (горох, фасоль, бобы, чечевица); пшено; тугоплавкие жиры; яйца сырые; черный хлеб.
Каковы причины появления пищевода Барретта? В каких случаях существует риск развития рака? Исследуем симптомы и лечение метаплазии пищевода, а также диету борьбы с рефлюксом желудочного сока.
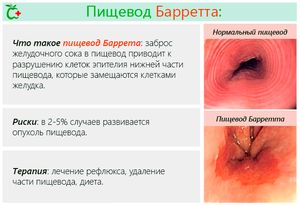
Что такое пищевод Баррета
Пищевода Баррет – это заболевание, при котором клетки, которые покрывают внутренние стенки нижней части пищевода в непосредственной близости от кардиального отдела, во время непрерывного процесса репликации заменяются клетками типа тех, которые покрывают внутреннюю стенку желудка и двенадцатиперстной кишки (первая часть тонкого кишечника).
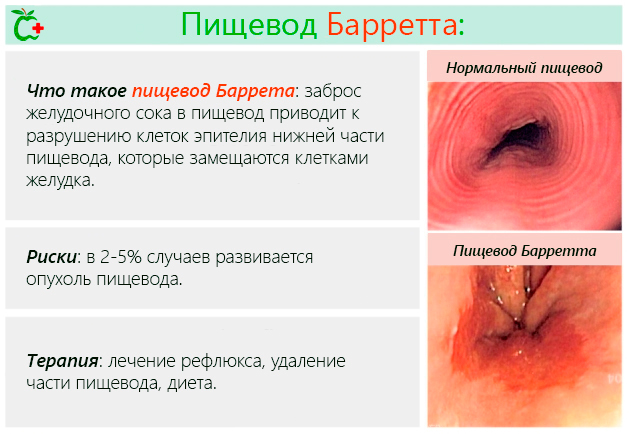
Процесс замены клеток, описанный выше, имеет название метаплазия.
Пищевод Барретта и метаплазия являются прямым следствием эрозии эпителия (поверхностных клеток) пищевода при воспалительном процессе, который развивается при продолжительном или случайном забросе в трубку пищевода соков желудка и кишечника.
Эти соки сильно кислые, поэтому разрушают нормальные клетки эпителия пищевода, которые не рассчитаны на такие условия.
Таким образом, образование пищевода Барретта может быть истолковано, как попытка защиты организма от постоянного травмирования пищевода. Патологическим состоянием, которое вызывает повторяющиеся контакты пищевода с желудочным соком, является рефлюкс эзофагит.
Сама болезнь практически бессимптомна и, следовательно, не добавляет каких-либо симптомов в плане клинической картины ГЭРБ. Пациент, по сути, не испытывает каких-либо признаков процесса замены клеток в его пищеводе. Поэтому было бы разумно предполагать, что пищевод Баррет не добавляет каких-либо проблем, связанным с желудочно-пищеводным рефлюксом.
К сожалению, это не правда.
На самом деле доказано, что пищевод Барретта увеличивает примерно в 30-40 раз вероятность развития редкой формы рака – аденокарцинома пищевода (встречается у 2-5% пациентов, имеющих пищевод Барретта). Аденокарцинома – это форма опухоли, для которой, к сожалению, ещё не существует эффективного лечения и, таким образом, она быстро приводит к смерти (выживаемость в течение 5 лет после постановки диагноза значительно ниже 10%).
Конечно, образование пищевода Баррета не означает обязательного развития рака. Риск невелик, и снижается ещё, если заболевание своевременно диагностировано и проводится соответствующее лечение.
Классификация пищевода Барретта
Классификации можно проводить в зависимости от размера повреждения:
- Длинный сегмент пищевода Барретта, если метаплазия охватывает больше 3 см.
- Короткий сегмент пищевода Барретта, если поражение меньше 3 см.
Классификация может также осуществляться в зависимости от типа метаплазии, т.е. в зависимости от того как и какие клетки были заменены:
- Первый тип. Обычные клетки плоского эпителия пищевода были заменены из полноценной семьёй клеток кишечника.
- Второй тип. Плоскоклеточные клетки были заменены на клетки желудка и бокаловидные клетки.
- Третий тип. Плоскоклеточные клетки были заменены на бокаловидные клетки.
Симптомы пищевода Барретта
Как было сказано, пищевод Баррета – это практически бессимптомное заболевание. Однако, это сопровождается характерной клинической картиной желудочно-пищеводного рефлюкса, обращают на себя внимания следующие симптомы и признаки:
- Боль в области груди, чуть выше устья желудка, этот симптом, в некоторых случаях, путают с признаком инфаркта миокарда.
- Кашель без мокроты из-за раздражения верхних дыхательных путей при срыгивании кислот.
- Охриплость, вызванная раздражением голосовых связок от срыгивания кислот.
- Трудности и боли при глотании (одинофагия).
- Изжога.
- Рвота со следами крови.
- Черный стул, указывающий на кровотечение из пищеварительного тракта.
Причины метаплазии пищевода и факторы риска
Как уже говорилось, было бы логично рассмотреть пищевод Барретта как осложнение от рефлюкс эзофагита. По сути, организм пытается защитить эпителий пищевода от эрозии по действием желудочного сока, заменив нормальные клетки на клетки типичные для двенадцатиперстной кишки, которые способны противостоять высокой кислотности. Но оказывается, что существует довольно много пациентов с пищеводом Барретта, которые никогда не страдали от изжоги и рефлюкса. Таким образом, в настоящее время истинная причина пищевода Барретта неизвестна.
Однако, прекрасно известны ряд факторов, увеличивающие риск его развития:
- Наличие желудочно-пищеводно рефлюкса.
- Переход 60-летнего возраста. Пищевод Барретта – это редкость среди молодых людей.
- Мужской пол. Мужчины имеют большую вероятность развития болезни (в два раза чаще, чем у женщин).
- Принадлежность к кавказской расе.
- Потребления чрезмерного количества алкоголя.
- Курение табака.
- Ожирение. Оно увеличивает риск рефлюксной болезни и, следовательно, образование пищевода Барретта.
Диагностика пищевода Баррета – эндоскопическое исследование
Диагностика проводится с помощью специального эндоскопического исследования верхних путей желудка. Исследование заключается во введении через рот в пищевод эндоскопа, который имеет на вершине лампочку и миниатюрную видеокамеру.
Через видеокамеру на внешний экран выводиться изображение эпителия, который покрывает внутренние стенки пищевода. В нормальных условиях эпителий имеет бледно-розовую и блестящую окраску. В случае болезни эпителий становится красным или алым и бархатистым.
Эндоскоп позволяет также получить образцы ткани. Её забор осуществляется в нескольких точках подозрительных областей. Образцы в дальнейшем исследуются под электронным микроскопом, который позволяет оценить мутации клеток, а также степень дисплазии, что является признаком возможной раковой пролиферации.
Может быть обнаружена:
- Кишечная метаплазия без дисплазии. В некоторых областях эпителий пищевод претерпел генетическую модификацию, в частности, замещение клетками двенадцатиперстной кишки. Все это придает пострадавшему участку красный цвет и бархатистую поверхность.
- Низкая дисплазия. Менее 50% клеток приняли новую организацию и форму. Скорость роста клеток увеличивается. Клетки изменены, однако, содержатся в только эпителии.
- Дисплазия высокой степени. Аномальные клетки превышает 50% от общего числа. Их организация сильно отличается от физиологической, а скорость роста значительно увеличивается. Аномальные клетки по-прежнему, содержатся эпителиальном слое.
Конечно, дисплазия высокой степени, как наиболее близкая к опухолевой дегенерации, требует быстрого принятия лечения.
Лечение и профилактика болезни Барретта
Выбор терапии зависит, как уже сказано , от степень дисплазии клеток пищевода, что оценивают при диагностике. Если дисплазия отсутствует, то устранение проблемы рефлюкса, естественно, предотвращает развитие зон эрозии.
Частота мониторинга зависит от состояния дисплазии.
Если дисплазия отсутствует, то эндоскопию повторяют через год, если она по-прежнему отсутствует, то тест необходимо повторить через 3 года.
Если дисплазия низкого уровня, то исследование повторяют через шесть месяцев после первого теста.
Если обнаруживается дисплазия высокой степени – это требует хирургического лечения:
- Обычное хирургическое лечение. Проводится с помощью традиционной хирургии, под общим наркозом и удаляется часть поврежденного пищевода. Эта процедура сопряжена с риском, так как не все пациенты, учитывая возраст и здоровье, могут её выдержать.
- Удаление модифицированных клеток эндоскопическим методом. Менее инвазивный метод и поэтому лучше переносится.
- Радиочастотная абляция тканей. Использует тепло, которое получают с помощью радиочастот, для уничтожения аномальных клеток.
- Фотодинамическая терапия. Пациенту вводят препарат, который делает раковые клетки чувствительными к световому потоку от лазера, смонтированному на эндоскопе.
Соблюдение ряда элементарных правил гигиены, позволяет существенно снизить риск развития пищевода Баррета.
- Поддержание вес тела в пределах физиологической нормы.
- Сдержанность в употреблении алкоголя и отказ от курения.
- Более частое употребление пищи меньшими порциями. Способствуют пищеварению и уменьшает рефлюкс.
- Избегание употребления пищи перед сном. Лежачее положение способствует регургитации полного желудка.
- Повышение уровня изголовья кровати. Уменьшает вероятность срыгивания кислот во время сна.
Также необходимо придерживаться здорового рациона питания. Чтобы предотвратить рефлюкс и заброс желудочного сока в пищевод необходимо придерживаться диеты, которая не вызывает медленного пищеварения и способствует быстрому опорожнению желудка.
Кроме того, рекомендуется принимать щелочные продукты, которые позволяют противостоять повышенной кислотности желудочного сока.
Таким образом, следует избегать:
- продукты с высоким содержанием жиров, такие как сыры, колбасы, жареная пища, шоколад;
- раздражающих продуктов, таких какие специи, вино и алкоголь, лук, чеснок и мята, цитрусовые, газированные напитки;
- белковых продуктов.
Вместо этого рекомендуются:
- фрукты и овощи;
- обезжиренное молоко, которое эффективно нейтрализует кислотность;
- макаронные изделия, хлеб и рис;
- постное мясо.

Это состояние наблюдается при усиленном делении плоскоклеточного эпителия пищевода (гиперплазии) и обычно рассматривается как доброкачественное.
При Национальной токсикологической программе в США (NTP) создан атлас неопухолевых поражений. Там дается определение этому поражению.
Гиперкератоз – это обычное для пищевода изменение и проявляется утолщением плоскоклеточного эпителия, ороговением его, и в дальнейшем приводящим к его отмиранию и слущиванию. Врач-гистолог может определить его в двух видах в зависимости от наличия ядра в клетке и назвать этот процесс, либо – ортокератоз (нет ядра), либо – паракератоз (есть ядро, но оно сморщенное, измененное). Сразу оговорюсь, что гиперкератоз не принято делить на ортокератоз и паракератоз в диагностике, но это должно быть отчетливо описано в гистологическом отчете.
Гиперкератоз – это частое сопровождение гиперплазии
Гиперкератоз часто наблюдается при плоскоклеточной гиперплазии, как правило, не диагностируется как отдельный процесс, хотя он, может быть упомянут в описании в гистологическом отчете.
Многие годы, были уверены, что единственным достоверным критерием эзофагита было наличие воспаления в слизистой пищевода. Тем не менее, в начале 20 века исследователями впервые была обнаружена плоскоклеточная гиперплазия пищевода у некоторых пациентов с клиническими симптомами рефлюкса, но нормальной или минимально измененной слизистой пищевода при эндоскопии. Это открытие стало ранним гистологическим признаком начального повреждения слизистой пищевода при рефлюксе. Обнаруженная закономерность также применима и у младенцев, и у детей старшего возраста.
При изучении гиперкератоза у животных в аноректальной зоне, избыток утолщенной слизистой, предположительно, уменьшается в результате механического удаления его путем прохождения пищи, т.е. слущивания. При анорексии (голодании) гиперкератоз наряду с наличием в пищеводе обычно также присутствует и в кардиальном отделе желудка. В таких ситуациях, в тканях мы не найдем никаких доказательств гиперплазии.
Если выставляется гиперкератоз без гиперплазии или когда он выраженный (распространенный), то процесс должен быть описан и оценен по степени тяжести на основании утолщения слизистой и обширности зоны поражения пищевода.
На возникновение гиперкератоза влияет рацион питания с низким содержанием клетчатки, низким содержанием белка, или жидкие диеты, влекущие увеличение толщины эпителиального слоя. Кроме того, в опытах in vivo показано, что у животных, которые не едят, часто возникает гиперкератоз пищевода без сопутствующего усиления деления клеток (гиперплазии). Кроме того, витаминный дисбаланс и дефицит цинка может привести к паракератозу и связанного с ним плоскоклеточной гиперплазии.
Linda H. Kooistra, DVM, PhD, DACVP Pathologist Charles River Laboratories, Inc. Research Triangle Park, NC
Abraham Nyska, DVM, Diplomate ECVP, Fellow IATP Expert in Toxicologic Pathology Visiting Full Professor of Pathology Sackler School of Medicine, Tel Aviv University Timrat Israel
![]()
Про эффект ноцебо и глупых пациентов
Выявили эффект ноцебо все в тех же экспериментах с лекарствами. Добровольцы принимали таблетки-пустышки под видом препаратов, а потом рассказывали не только о предполагаемом эффекте, но и о побочных действиях. И это не какая-то редкость: по данным обзора 2013 года в Nature Reviews, 72% участников клинических исследований, которые изъявили прекратить участие в эксперименте из-за побочек от приема лекарств, были в группе плацебо.
И что бы вы думали. Разумеется, дорогой крем раздражал кожу гораздо сильнее дешевого. И жалобы на этот эффект у испытуемых со временем только нарастали (очевидно, в их представлении побочное действие имело накопительный эффект). В это же самое время дешевый крем почти не вызывал неприятных ощущений.
Кстати, у плацебо есть подобное свойство: чем сложнее и дороже псевдолечение, тем лучший эффект оно дает. Скажем, плацебо-операции, когда пациенту дают наркоз, делают надрез, а потом зашивают его, не проводя никаких манипуляций с больным органом, гораздо эффективнее, нежели плацебо-таблетки.
Читайте также:


