Дисбактериоз кишечника передается половым путем
Дисбактериоз — это состояние организма, когда микрофлора кишечника изменяется качественно и количественно. В результате этого процесса количество вредных микроорганизмов существенно превышает количество полезных лактобактерий, бифидобактерий и других полезных составляющих микрофлоры кишечника. Дисбаланс вызывает нарушение в нормальной работе организма человека, оказывая негативные изменения и болевые ощущения.

Особенности дисбактериоза и его появления
Нормальное состояние для взрослого человека — 2-3 килограмма полезных бактерий в желудочно-кишечном тракте, принимающие участие в процессе пищеварения. При дисбактериозе равновесие нарушается и приводит к потере способности кишечника к нормальному пищеварению.
В зависимости от продолжительности заболевания, его можно разделить на три вида:
- Легкий (1-2 дня).
- Средний (1-2 месяца).
- Тяжелый (более года).
В зависимости от срока и сложности протекания дисбактериоза необходимо выбрать соответствующее лечение. Основные проявления дисбактериоза:
- запор;
- понос;
- отсутствие аппетита;
- нарушение сна;
- болезненные ощущения в области живота;
- высыпания на коже.
При тяжелой форме возможно попадание вредных бактерий из желудочно-кишечного тракта в кровеносную систему, что провоцирует развитие сепсиса.

Передается ли дисбактериоз
Развитие дисбактериоза на первых этапах длится продолжительное время, желудочная микрофлора изменяется не существенно. Своевременно устранив причину, вызвавшую нарушение в работе кишечника, микрофлора незамедлительно придет в норму.
При переходе заболевания во вторую стадию симптомы начинают проявляться следующими дисфункциями:
Отсутствие должного лечения приводит к третьей фазе, которая характеризуются воспалением толстой кишки, сопровождающееся болевыми ощущениями, поносом или запором.
В последней, четвертой фазе заболевания микрофлора становится патогенной, что вызывает тяжелую форму инфекционного заболевания и происходит заражение кишечного тракта.
Передаются только носители инфекции и болезнетворные бактерии, которые при попадании в кишечник убивают полезные микроорганизмы. Дисбактериоз заразен, если причиной его возникновения и развития являются сальмонеллеза или дизентерия. В этом случае возможна передача болезнетворных бактерий. Заразиться дисбактериозом от партнера даже при близком контакте невозможно.

В каких случаях может передаться ребенку от матери
Уже при рождении в организме ребенка присутствуют бактерии, что по-разному влияют на организм. Сбой в балансе полезных и вредных бактерий приводит к тяжелым последствиям. Определенные особенности развития и возникновения дисбактериоза проявляются у детей. Возникновение этой патологии зависит от состояния и здоровья мамы, нарушений в процессе вскармливания и несвоевременном приложении ребенка к груди. Дисбактериоз передается с инфицированным молоком матери, что является одним из факторов, который провоцирует развитие заболевания у ребенка. Состояние корригируется врачом, нет необходимости отказываться от кормления грудью и переводить ребенка на искусственное кормление.
Последствия развития этого нарушения для малыша будет негативными. В процессе дисбаланса у ребенка не происходит нормального усвоения поступающих с питанием полезных микроэлементов и витаминов. Организм не получает необходимого развития, ухудшая наследственность. При несвоевременном лечении дисбактериоз вызывает вздутие и воспалительные процессы в кишечнике, что провоцирует заболевание — колит.
Меры профилактики
Для взрослого человека без хронических заболеваний основные профилактические меры — соблюдение правильного рациона с большим количеством кисломолочных продуктов. Питание должно быть сбалансированным и содержать продукты с необходимым содержанием витаминов, полезных микроэлементов.
Одна из основных причин дисбактериоза — прием лекарственных средств. Для исключения возникновения дисбаланса необходимо рациональное использование медицинских препаратов и правильный подход к процессу лечения. При длительном приеме антибиотиков в рацион включают продукты с полезными бактериями.
Для детей лучшим способом профилактики проявления заболевания считается правильное грудное вскармливание, формирующее нормобиоценоз и сильный иммунитет. В грудном молоке есть необходимые элементы, помогающие развитию здоровой микрофлоры желудочно-кишечного тракта.
Нарушение личной гигиены, неправильное питание, постоянный стресс негативно сказывается на иммунитете, что позволяет беспрепятственно попадать в организм болезнетворным бактериям, нарушающие функцию кишечника и вызывающих дисбактериоз.
Вопрос: Какие кишечные инфекции передаются половым путем?
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Могут ли кишечные инфекции передаваться половым путем?
Для кишечных инфекций не характерен половой путь передачи. Однако, при определенных условиях, некоторые возбудители кишечных расстройств могут перейти от человека к человеку во время полового акта, но, по сути, механизм передачи по-прежнему будет пищевым (фекально-оральным).
Инфекциями, способными поразить кишечник являются:
1. кишечные инфекции;
2. половые инфекции.
Кишечные инфекции.
Кишечные инфекции передаются исключительно пищевым путем, или как его еще называют – фекально-оральным. Данный механизм предполагает непосредственное проникновение возбудителя инфекции в ЖКТ (желудочно-кишечный тракт) инфицируемого. При этом бактерии попадают в среду, к которой они наиболее приспособлены. При половом контакте подобное может произойти при оральном сексе или анилингусе с больным человеком.
Кишечные инфекции являются причинами следующих патологий:
- сальмонеллез;
- дизентерия;
- холера;
- эшерихиоз;
- паразитарные инфекции (лямблии, амебы);
- стафилококковая инфекция.
Кишечные инфекции могут вызывать расстройства следующих органов:
- Желудок. Для поражения желудка (гастрита) характерны боли в надчревной области, рвота.
- Тонкий кишечник. При поражении тонкого кишечника (энтерите) возникает диарея различной степени интенсивности и постоянные боли в животе.
- Толстый кишечник. Поражение толстого кишечника (колит) характеризуется нарушением стула, в котором могут появиться примеси слизи, гноя, крови. Также возникают схваткообразные боли в животе, частые позывы к дефекации.
Половые инфекции.
Иногда у лиц, практикующих анальных секс, или не соблюдающих правила гигиены, заболевания, передающиеся половым путем, могут поражать кишечник.
Венерическими болезнями, способными поражать кишечник являются:
- Гонорея. Зачастую гонококки инфицируют только кишечник. При этом течение заболевания обычно скрытое. Проявляется болями в области прямой кишки, позывами к дефекации, гнойными выделениями.
- Сифилис. Поражения кишечника возможны как при первичном сифилисе (непосредственное инфицирование через прямую кишку), так и при вторичном и третичном (развитие диссеминированной инфекции). Возникает диарея, в стуле появляются примеси слизи и крови.
- Хламидиоз. При инфицировании кишечника хламидиями возникает повышение температуры, поражаются суставы, возникают боли в области прямой кишки и частые позывы к дефекации. В стуле появляются примеси крови или слизи.
- ВИЧ-инфекция. Вирус иммунодефицита человека может проникать в организм различными способами, в том числе через слизистую оболочку кишечника. Вне зависимости от места проникновения, для стадии острой ВИЧ-инфекции наиболее частым симптомом является хроническая диарея, которая сочетается с продолжительной лихорадкой, увеличением лимфатических узлов, язвами в полости рта.
Из представленной информации видно, что большинство заболеваний кишечника инфекционно-воспалительного характера сопровождается болями в животе, диареей, появлениями примесей в кале (гнойные, слизистые, кровянистые). При поражении нижних отделов толстого кишечника возникают частые позывы к дефекации. При подобных признаках рекомендуется обратиться к врачу, так как самолечение может не только не помочь, но даже навредить.
Антибиотики противопоказаны при лечении большинства кишечных инфекций, так как они малоэффективны в отношении возбудителей, а при подавлении сапрофитной (полезной) микрофлоры заболевание приобретает более тяжелый характер. Однако при поражении кишечника венерическими заболеваниями вылечиться без приема антибактериальных средств невозможно.
Каждый человек заботится о своем здоровье. Если речь идет о женском организме, то от его нормального функционирования зависит не только здоровье самой женщины, но также и её будущего потомства. Иногда возникают обстоятельства, которые могут спровоцировать развитие бактерий, живущих в симбиозе с человеком. И обратиться против него. Одним из таких случаев является бактериальный вагиноз - заболевание, встречающееся у каждой третьей женщины, на протяжении многих лет протекающее бессимптомно и наносящее значительный урон здоровью. Одним словом, серьезная проблема. В данной статье мы рассмотрим, что такое бактериальный вагиноз. А также как передается, какими симптомами характеризуется и какими методами его диагностируют и лечат.

Что за болезнь?
Бактериальный вагиноз - это протекающий без воспаления процесс во влагалище, сопровождающийся изменениями в составе нормальной микрофлоры. Другими словами, это вагинальный дисбактериоз, связанный с замещением лактобактерий условно-патогенных анаэробами. Данный процесс опасен тем, что снижает силы местного иммунитета, создает предпосылки для развития воспалительных заболеваний и инфекций.
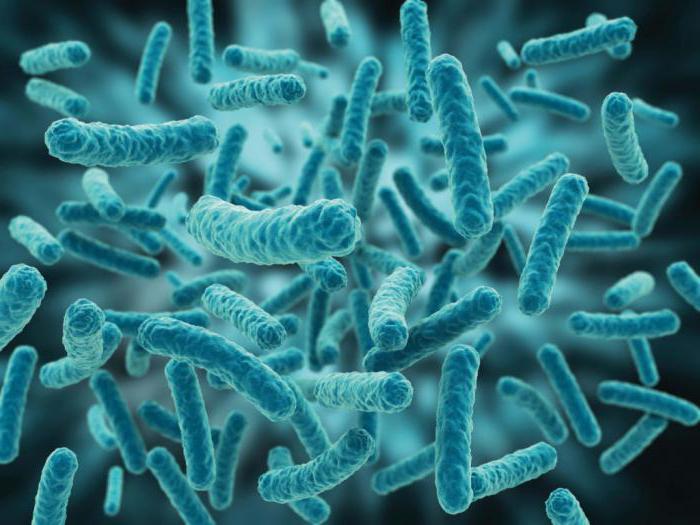
У здоровой женщины 98% микрофлоры влаглища представлено лактобактериями (палочки Додерляйна). Под влиянием ряда причин происходит нарушение баланса микроорганизмов. Это приводит к увеличению их общей концентрации на фоне снижения числа лактобацилл и активного развития анаэробов (Gardnerella vaginalis, Mycoplasma hominis, бактерии рода Mobiluncus, Bacteroides, Peptostreptococcus, Prevotella и др.). За счет смены микробиоты происходит сдвиг кислотности в щелочную сторону с 4,5 до 7,0 и выше, нарушаются барьерные функции слизистой оболочки, повышается вероятность заражения инфекциями половых органов.
Причины
Бактериальный вагиноз - это состояние, развивающееся под воздействием ряда факторов. Они могут быть как внешней, так и внутренней природы.
Эндогенные (внутренние) причины:
- Нарушения гормонального фона (в т.ч. при беременности, в менопаузе, при абортах).
- Ослабление местного иммунитета.
- Дисбактериоз кишечника.
- Недостаточность кровоснабжения слизистой оболочки влагалища.
- Системные заболевания, заболевания щитовидной железы, сахарный диабет.
- Перенесенные инфекции мочеполовой системы.
Экзогенные (внешние) причины:
- Прием антибактериальных препаратов, оральных контрацептивов.
- Лучевая терапия.
- Увлечение спринцеваниями.
- Несоблюдение правил интимной гигиены.
- Беспорядочные половые связи.
- Инородные предметы во влагалище и матке (ВМС, тампоны, диафрагмы).
- Вредные привычки (курение, алкоголизм).
Как передается бактериальный вагиноз?
Важный момент. По большей части бактериальный вагиноз передается половым путем. Само собой. Если у женщины в силу каких-то причин возник дисбиоз влагалища, то при незащищенном половом акте она непременно поделится стремительно разрастающейся анаэробной флорой с половым партнером. Клиническое значение в патологии мужчин имеет Gardnerella vaginalis. Т.к. она является представителем микрофлоры женских половых органов, то существовать длительное время в уретре мужчин не может (здесь и неблагоприятный для развития рН-среды, и регулярное механическое удаление с мочой). Гарднереллез у представителей сильного пола протекает бессимптомно или в легкой форме и, как правило, проходит за 2-3 дня. Однако если мужчина склонен к частой смене партнерш, то он может представлять угрозу для здоровых женщин. Необходимо быть осторожными. Все-таки через половой акт бактериальный вагиноз передается как мужчинам, так и женщинам. Гораздо реже - контактно-бытовым путем (через предметы личного пользования).

Клиническая картина заболевания
Ключевые симптомы бактериального вагиноза - большое количество серо-белых выделений из влагалища, имеющих кремоватую консистенцию и гнилостный запах. Объем их примерно в 10 раз больше суточной нормы. Длительность существования этого симптома у больной может исчисляться годам, причем постепенно отделяемое приобретает желто-зеленый цвет, становится гуще и прилипает к стенкам влагалища. Кроме того, пациентку беспокоят зуд и жжение в промежности, дискомфорт при опорожнении мочевого пузыря, сухость и болезненные ощущения в процессе полового акта. Токсины, выделяемые развивающимися бактериями, вызывают общую интоксикацию - появляется слабость, утомляемость, раздражительность.
Однако симптомы бактериального вагиноза могут и не проявляться. Больную ничего не беспокоит, но лабораторные исследования дают положительные результаты. При отсутствии надлежащего лечения бактерии могут проникать в матку и выделительную систему, вызывая в них воспалительные процессы: цервицит, эндометрит, оофорит, уретрит и цистит.
Диагностика нарушений микрофлоры влагалища
Диагностика бактериального вагиноза состоит из трех этапов. Рассмотрим каждый из них:
- Опрос пациентки - уточняется наличие хронических заболеваний, недавно перенесенных инфекций, количество беременностей, абортов и оперативных вмешательств, пользование контрацептивами.
- Гинекологический осмотр - оценивается состояние половых органов, наличие патологических образований, производится забор биологического материала для лабораторного исследования.
- Лабораторная диагностика.
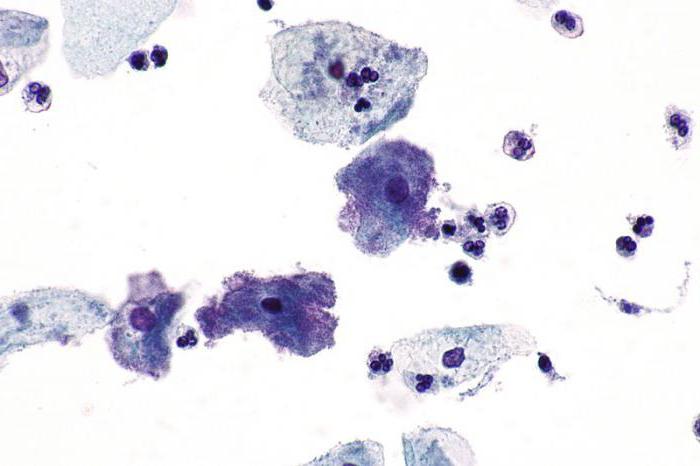
При лабораторном анализе забранный в виде мазков материал окрашивают по Граму и смотрят под микроскопом. Если у пациентки имеет место бактериальный вагиноз, цитограмма будет содержать "ключевые" клетки. Это слущеные эпителиоциты влагалища, на поверхности которых адгезированы условно-патогенные палочки и кокки. Если "ключевые" клетки отсутствуют в цитологических мазках, то женщина здорова. Кроме того, для цитологической картины данного заболевания характерны низкое содержание лейкоцитов в поле зрения, единичные или полностью отсутствующие палочки Додерляйна.
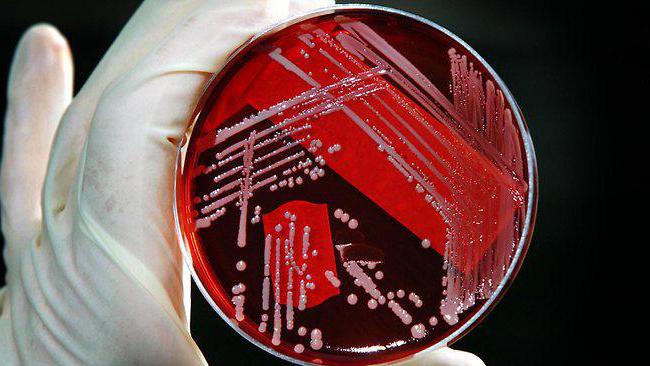
Вспомогательным методом диагностики служит бактериологический посев биоматериала для определения состава микрофлоры и ее чувствительности к антибиотикам. Кроме того, в лабораторной медицине активно развивается ПЦР-диагностика бактериального вагиноза. Этот метод дает возможность в кратчайшие сроки подтвердить или исключить половую инфекцию, определить количество и соотношение микроорганизмов во флоре влагалища.
Существуют диагностические критерии бактериального вагиноза:
- характерные выделения из влагалища;
- присутствие в мазке "ключевых" клеток;
- кислотность влагалищного содержимого более 4,5;
- положительный аминовый тест.
К этим проблемам необходимо подходить с особой серьезностью. Диагноз "бактериальный вагиноз" ставится, если подтверждается минимум три критерия. Берегите свое здоровье.
Как и чем лечить бактериальный вагиноз?
Вы подозреваете, что заболели? Прежде чем лечить бактериальный вагиноз, необходимо дождаться результатов всех лабораторных исследований. На их основании гинеколог назначит индивидуальную терапию. Терапия данного заболевания проводится в два этапа.
Назначаются антибактериальные средства для уничтожения анаэробной микрофлоры. Препаратами выбора при лечении становятся метронидазол и клиндамицин перорально или интравагинально на протяжении 5-7 дней. Возможно использование вагинальных мазей, свечей, кремов на основе далацина ("Гексикон", "Флагил"). Это вещество оказывает антисептический эффект и способствует скорейшему восстановлению нормальной флоры.
После проведения антибиотикотерапии необходимы мероприятия по восстановлению нормофлоры и кислотности влагалища. Пациенткам назначают эубиотики - "Биолакт", "Бифидумбактерин", "Лактобактерин", "Ацилакт" и др. Предписывается диета, обогащенная кисломолочными продуктами, творогом, нежирными сортами мяса и рыбы, яйцами. Рекомендуется прием витаминов и иммуностимулирующих препаратов для повышения общей сопротивляемости организма.
В общей сложности курс лечения бактериального вагиноза занимает примерно месяц. По окончании терапии проводится повторное цитологическое исследование мазка с определением степени санации. При отсутствии критериев Амселя и нормализации микрофлоры женщина признается здоровой. При рецидивировании болезни осуществляется поиск и устранение патогенных агентов. Одновременное лечение полового партнера нецелесообразно, т.к. организм здорового мужчины и сам прекрасно справляется с женскими бактериями. Лечение мужчины начинается при появлении признаков уретрита и носит симптоматический характер.
Профилактика
Основным профилактическим действием является регулярное (минимум 1 раз в год) посещение гинеколога с целью своевременного выявления изменений в микрофлоре и ее нормализации. Так как бактериальный вагиноз передается половым путем, то еще одним из профилактических мероприятий будет использование барьерных средств контрацепции при смене партнера. Кроме того, сюда можно отнести своевременное лечение хронических и инфекционных заболеваний, рациональный прием антибиотиков и гормональных препаратов (строго под контролем врача!), соблюдение правил личной гигиены и незлоупотребление спринцеваниями, отказ от вредных привычек.
Бактериальный вагиноз и беременность
У беременных женщин дисбиоз влагалища встречается реже, примерно в 10-20% случаев, и, преимущественно, имеет бессимптомное течение. Опасность данного заболевания заключается в том, что при бурном развитии условно-патогенная флора может проникать в вышерасположенные половые органы.

Женщины с вагинозом склонны к воспалению плодных оболочек, что угрожает жизни плода и может стать причиной прерывания беременности и преждевременных родов. Кроме того, проникающие в околоплодные воды бактерии могут способствовать внутриутробному заражению ребенка и послеродовым осложнениям у матери.

В настоящее время точно установлено, что многие группы кишечных инфекций могут передаваться половым путем. Данная группа возбудителей крайне многообразна, а источником такой флоры становятся больные с проктитом, энтеритом, проктоколитом и диареей различного генеза. Слизистая половых органов для кишечной инфекции также является возможной средой обитания и активного размножения, поэтому воспалительный процесс незначительно отличается от патологии слизистой желудочно-кишечного тракта. Если не хочется читать статью — вы просто можете задать вопрос гастроэнтерологу ниже: онлайн консультация врача бесплатная.
Группа кишечных инфекций достаточно широка. Возбудителями проктита являются n. gonorrhoeae, HSV, с. trachomatis, t. pallidum, в некоторых случаях причиной проктита становятся инородные тела. Проктоколит и колит вызывают entamoeba histolityca, Campylobacter, shigella, токсин-продуцирующие Clostridium difficile, Escherichia coli, включая штаммы 0-157:Н7, а также инородные тела.
Энтерит может быть вызван giardia (или Lamblia intestinalis), e. Coli, включая штаммы 0-157:Н7, mycobacterium avium, Cryptosporidium, salmonella, lsospora, microsporidia, ВИЧ-инфекцией, цитомегаловирусом. Нередко причиной заболевания становятся ассоциации различных микроорганизмов.
Самая частая причина диареи как самостоятельного заболевания — кишечные инфекции, передаваемые фекально-оральными путями (с водой, пищей, загрязненными продуктами и т. д.). Диарея зачастую бывает не единственным симптомом присутствия кишечной палочки в организме, нередко отмечается присоединение тошноты и рвоты.
Осложнения
Передаваемые половым путем кишечные инфекции могут вызывать воспалительные процессы как в половой сфере, так и слизистой кишечника. На первый план при передаче кишечной флоры выступает несоблюдение гигиены половой жизни, анальные и оральные половые контакты. Особого внимания заслуживают анальные половые контакты, так как в процессе их возможна травматизация слизистых половых органов и прямой кишки, что также способствует распространению кишечных инфекций.
Наиболее часто встречающимися заболеваниями слизистой оболочки кишечника являются проктит и колит.
Проктит — воспаление слизистой оболочки прямой кишки на расстоянии не выше 15 см от анального отверстия, проявляющееся характерной симптоматикой.
Для колита свойственно возникновение воспалительной реакции в ответ на внедрение кишечной инфекции в слизистую оболочку толстой кишки. Воспалительный процесс захватывает сразу несколько отделов толстого кишечника: ампулу прямой кишки и выше расположенные отделы. При вовлечении в воспалительный процесс отделов тонкого кишечника, двенадцатиперстной и подвздошной кишки соответственно, развивается энтерит.
Наиболее часто возбудителем острой формы колита являются шигеллы, несколько реже — сальмонеллы. Помимо инфекции вызвать воспаление слизистой кишечника могут пищевые продукты, отравление или аллергическая реакция, поэтому при постановке правильного диагноза нужно определить наличие или отсутствие возбудителя. Причиной воспалительного процесса в слизистой кишечника могут стать и возбудители других заболеваний — туберкулеза, микоза, что также нужно дифференцировать с кишечной инфекцией.
Патогенетически при всех описанных выше заболеваниях слизистой оболочки кишечника происходят сходные изменения: отек, гиперемия, изъязвление тканей с активной экссудацией воспалительного секрета. Выраженность воспалительных изменений слизистой различна и зависит от формы заболевания. При остро возникающих энтерите, колите или проктите отмечаются наиболее выраженные изменения, тогда как при хронизации процесса воспаления реактивность слизистой становится меньше. В связи с тем, что воспалительный экссудат вытекает через анус на кожу промежности, отмечается ее гиперемия, мацерация, а у некоторых пациентов с проктитом обнаруживаются аногенитальные бородавки.
Симптомы кишечных инфекций

Клиническая картина кишечной инфекции характеризуется симптомами поражения слизистой желудочно-кишечного тракта. Наиболее часто поражается слизистая тонкого и толстого кишечника, реже — желудка и вышележащих отделов.
Для воспалительного процесса в тонком кишечнике свойственно появление выраженного болевого синдрома, отсутствие аппетита, учащение актов дефекации, слабость и повышение температуры тела. Кишечное содержимое приобретает пенистый характер из-за скопления токсинов, продуцируемых микроорганизмом. Из-за токсинов быстро эрозируется слизистая оболочка кишечника, повышается ее кровоточивость.
Так как организм старается освободиться от инфекционного агента и токсинов, учащается количество актов дефекации, стул приобретает водянистый и зловонный характер. Часть токсинов при этом всасывается в кровяное русло, в результате чего возникает общая воспалительная реакция организма.
Изолированное поражение только толстого кишечника характеризуется менее выраженной клинической картиной. Отмечается учащение стула с содержанием обильного количества слизи, гноя и крови. Период обострения длится несколько дней, после чего состояние нормализуется.
Для воспалительного процесса толстого кишечника характерен метеоризм — скопление газов, однако данный симптом не постоянный. Хроническое течение колита — наиболее часто встречающаяся форма патологии желудочно-кишечного тракта.
Симптомы кишечной инфекции:
- тошнота и рвота;
- повышенное газообразование и боли в животе (метеоризм);
- диарея, возможно с примесями крови;
- общая интоксикация (повышенная температура, озноб, головная боль, потеря аппетита, слабость, пониженное артериальное давление);
- возможны высыпания на теле.
Симптоматика хронического колита напоминает менее выраженную клинику острого колита и характеризуется нарушениями со стороны стула (хронический понос или запоры). Факт заболевания длительное время является для больного неизвестным. Характерен при этом и симптом неполного опорожнения кишечника, т.е. позывы к акту дефекации возникают, а кишечное содержимое отсутствует, в результате может появиться небольшое количество слизисто-гнойных выделений с примесью крови. Особенно выраженный болевой синдром появляется при поражениях ампулы прямой кишки, здесь возможны изъязвления и трещины, что доставляет массу беспокойства и неприятных эмоций.
Подобная патология крайне тяжело поддается лечению, поэтому протекает длительно с периодами ложного затягивания участков поражения слизистой, а затем вновь возникающей клинической картиной. При этом также беспокоят слабость, общее недомогание, снижение трудоспособности, похудание, вплоть до анемии в более тяжелых случаях. Хроническому колиту свойственно рецидивирующее течение с периодами обострений.
Отдельно выделяется такое заболевание, как диарея (понос). Данное состояние может быть самостоятельным или являться важнейшим симптомом не только наличия патологии системы пищеварения, но и патологии других органов и систем организма человека. Диарея характеризуется частыми позывами к дефекации и испражнением каловых масс, а в дальнейшем (при их отсутствии) — слизи из кишечника.
Такое патологическое состояние связано с возникающей недостаточностью важных веществ (микроэлементов, биологически активных веществ), необходимых для полноценной работы организма.
При этом нужно помнить, что во врачебной практике выделяют острую и хроническую диарею.
Отдельное место в клинической практике отводится пищевым токсикоинфекциям, симптоматика которых характеризуется наличием тошноты, рвоты (выражена по-разному: от однократной до изнуряющей в течение всего дня), умеренной лихорадки и абдоминальных болей, обусловленных кишечной гипоперистальтикой и метеоризмом. Развитие синдрома диареи предусматривает специфический подход в лечении и профилактике возможных обострений. Более быстрое опорожнение желудка и кишечного тракта переваренной и непереваренной пищи, нарушение всасывания нужных для организма нутриентов (аминокислот, жирных и желчных кислот, моносахаридов, минералов, витаминов и др.), потери при диарее форменных элементов крови — все это требует серьезного отношения к заболеванию и активного лечения.
Для того чтобы установить истинную причину поноса, важно пройти полноценное обследование.
Осложнениями токсического диарейного синдрома и диареи в целом следует считать развитие хронического колита, проктоколита или энтерита. Осложнениями колита и проктоколита можно также назвать переход в язвенный колит, пиелит, перитонит или сепсис (распространение инфекции в кровь).
В очень тяжелых случаях возможны разрывы язв (при тяжелом язвенном колите), сопровождающиеся кишечными кровотечениями, сужение просвета кишки (в тех случаях, когда происходит рубцевание язв), выраженный спаечный процесс.
Как отличить кишечную инфекцию от отравления

И при отравлениях, и при кишечных инфекциях человек чувствует боли в животе, тошноту, у него поднимается температура, появляется диарея, потому бывает так сложно отличить два этих заболевания, особенно в весенне-летний период.
Основные причины кишечных инфекций – бактерии и вирусы, попадающие в организм через рот. Механизм распространения инфекции – фекально-оральный контактным или пищевым путем. Вирусы обычно проникают с посторонними предметами и немытыми руками, а бактерии – с едой и водой. Заражению способствуют антисанитария и недостаточность или отсутствие личной гигиены, неправильное хранение продуктов питания.
К кишечным инфекциям относят дизентерию, сальмонеллез, брюшной тиф, ротавирусная инфекция.
В случаях, когда нарушаются правила приготовления или хранения пищи, и кроме бактерий в ней накапливаются токсины, говорят о пищевой токсикоинфекции (ПТИ).
Кишечные инфекции и ПТИ подлежат эпидемиологическому контролю.
Причина отравления – токсины, попадающие в организм, например, с испорченными продуктами или через укусы насекомых. Чаще всего отравление провоцируют:
- мясные и молочные продукты;
- рыба;
- овощи и фрукты;
- грибы;
- консервы;
- просроченные продукты.
Симптомы отравления преимущественно те же, что и при кишечных инфекциях – тошнота, диарея, высокая температура тела, слабость, боли в животе.
Время – самый простой и почти единственный способ самому определить, что именно с вами произошло. Симптомы отравления появятся через 3-6 часов после того, как вы съели что-то сомнительное. Симптомы же инфекции появляются на 1-3 день после попадания в организм возбудителя.
Кроме того, можно обратить внимание на тех, кто употреблял ту же пищу, что и вы. Если плохо всем – скорее всего, это отравление, а если страдаете только вы – вероятнее, вы подхватили инфекцию.
Подтвердить кишечную инфекцию может врач после сдачи необходимых анализов.
Лечение кишечных инфекций

Оба заболевания проходят без специфической терапии в течение нескольких дней. Обязательно пить много жидкости: воды, морсов, лучше минеральной воды без газов, так как диарея и рвота приводит к обезвоживанию и потере минеральных веществ, от чего страдают почки.
Можно воспользоваться активированным углем и лекарствами, облегчающими симптомы (например, жаропонижающими). Однако применение препаратов для остановки диареи может быть опасно. Это помешает организму выводить яды и бактерии естественным путем, приведет к их задержке и размножению в кишечнике.
При инфекции особенно важно соблюдать личную гигиену и избегать бытовых контактов с окружающими, чтобы предотвратить распространение болезни.
Обратиться к врачу следует, если у вас держится высокая температура и вам не становится лучше спустя 2-3 дня, или если вы обнаружили в кале гной, слизь или кровь.
Также лучше показаться медикам, если у вас наблюдаются признаки сильного обезвоживания, такие как темная моча и сокращение ее количества, судороги, головокружение. В таком случае может понадобиться капельница, чтобы восстановить водно-солевой баланс.
Не стоит заниматься самолечением:
- беременным и кормящим женщинам;
- людям со сниженным иммунитетом;
- страдающим болезнями желудка.
Запоры — симптомы, профилактика и лечение

Кишечник – одна из наиболее восприимчивых частей человеческого организма: он реагирует на любые изменения в питании и образе жизни. Запор – это одна из реакций, которая свидетельствует о неполадках в пищеварительной системе.
Если вы внезапно обнаружили симптомы запора, не стоит отчаиваться. Его причиной может стать банальный стресс или неправильное питание. Для облегчения симптомов можно попробовать следующие методы:
- Физические упражнения стимулируют работу кишечника. Выпейте стакан холодной воды. Лягте на спину и медленными движениями втягивайте живот на протяжении 10 минут. В воду можно добавить немного меда, он обладает легким слабительным действием и очищает организм.
- Легкие поглаживающие движения в качестве массажа помогут уменьшить дискомфорт и улучшат работу пищеварительной системы.
- Применение народных средств: употребите продукты, которые обладают слабительными свойствами. Например, отвар чернослива, кефир или же около 30 мл касторового масла.
- Примите лекарственные средства: капли или порошки от запора.
Для профилактики запоров достаточно выполнять несколько простых правил: организовать режим дня, выполнять физические упражнения, правильно питаться и пить достаточно воды.
Если же единичный случай запора перерастает в хроническое заболевание, обратитесь к врачу, который выяснит причины возникновения симптомов и поможет качественно решить проблему.
Клизма в домашних условиях

Это процесс, требующий наличия определенного опыта. Если же его нет, то, перед тем как начинать что-то делать самостоятельно, нужно предварительно проконсультироваться у человека с медицинским образованием или почитать соответствующую литературу.
Прежде чем проводить процедуру, необходимо ознакомиться с противопоказаниями, при которых ставить клизму не рекомендуется. К ним относятся:
- геморрой;
- болевые ощущения;
- кровотечение из прямой кишки;
- желудочное кровотечение;
- опухоли прямой кишки в стадии распада;
- наличие воспалительного процесса в заднем проходе.
Если вы не имеете опыта в том, как делать клизму в домашних условиях, то поначалу лучше воспользоваться кружкой Эсмарха.
Это приспособление можно подвешивать, что значительно облегчает проведение процедуры и не требует посторонней помощи. В комплекте к кружке Эсмарха должны продаваться наконечник и зажим. Они позволят облегчить введение трубки в кишку и регулировать подачу жидкости.

Для того чтобы сделать клизму, нужно использовать охлажденную кипяченую или сырую отстоянную воду комнатной температуры. Слишком холодная вода тяжело вводится, чрезмерно теплая очень интенсивно всасывается кишечником. Допускается добавление в воду свекольного сока или лимонного сока в соотношении 1 столовая ложка на литр воды.
Самое оптимальное время для проведения процедуры – с пяти до семи часов утра или с восьми до девяти вечера. Физиологические часы организма настроены так, что клизма, проведенная именно в это время, будет иметь наиболее благотворное влияние на организм. На выбор времени также может повлиять домашняя обстановка – само собой разумеется, что данную процедуру лучше проводить в одиночестве.
Нужно подготовить себе место – лучше всего подойдет пол ванной, на который нужно постелить клеенку. Если не хотите ложиться на пол, то можно лечь на стулья – главное, чтобы вам было удобно лежать на боку, и была возможность повесить кружку Эсмарха на высоту 1,5 метра. Перед проведением процедуры нужно обязательно посетить туалет.
- Сначала перекройте зажимом шланг и лягте на левый бок, подтянув колени к животу.
- Намажьте наконечник жирным кремом или вазелином и введите его в анальное отверстие.
- Сжимая и разжимая шланг, регулируйте напор жидкости.
- После того как жидкость попадет в кишечник, зажмите шланг и вытащите наконечник.
- Следует спокойно полежать в течение пяти-десяти минут, стараясь удержать в себе жидкость, затем нужно посетить в туалет.
Для того чтобы облегчить вывод лекарства из организма, делают ромашковые клизмы. После обычной очистительной производят еще одну процедуру, добавив в воду настой ромашки. Этот настой приготавливается следующим образом: несколько ложек ромашки заливается стаканом кипятка. Настаивать двадцать минут, после чего процедить через сложенную вдвое марлю.
Следует отметить, что проведение клизмы без предварительной консультации с врачом крайне нежелательно.
Такая безобидная, на первый взгляд, процедура, как и любое самолечение, может привести к непредсказуемо тяжелым последствиям. Только врач может порекомендовать клизму, предварительно назначив все необходимые анализы и проведя обследование организма.
Автор статьи: Леонова Марина — врач-гастроэнтеролог с высшим образованием, высшая категория, стаж 22 года.
Читайте также:


