Дисбактериоз повышение сахара в крови
КИШЕЧНАЯ МИКРОФЛОРА И САХАРНЫЙ ДИАБЕТ

МИКРОФЛОРА И ДИАБЕТ 1 ТИПА
Примечание: Диабет (сахарный диабет) классифицируется в медицине, как нарушение метаболизма. Подробнее об этом заболевании, а также о роли инсулина в развитии ожирения, повышающего в свою очередь риск возникновения диабета, см. по ссылке: "Диабет - расстройство метаболизма"
При диабете 1-го типа иммунная система ошибочно атакует клетки поджелудочной железы, производящие инсулин. В результате концентрация инсулина в крови падает, а уровень глюкозы растет. Хотя точная причина диабета 1-го типа остается не известной, ученые считают, что некоторые люди с особым набором генов больше подвержены развитию заболевания. Новые исследования показывают, что кишечные бактерии тесно связаны с развитием диабета.
Диабет 1 типа (T1D или СД1) - это аутоиммунное заболевание, характеризующееся иммуноопосредованным разрушением бета (β)-клеток. Генетические и экологические взаимодействия играют важную роль в сбое иммунной системы, вызывая агрессивный адаптивный иммунный ответ против β-клеток. Микробы, обитающие в кишечнике человека, тесно взаимодействуют с иммунной системой слизистой оболочки кишечника. Колонизация кишечной микробиоты и созревание иммунной системы происходят параллельно в первые годы жизни; следовательно, нарушения в микробиоте кишечника могут нарушать функции иммунных клеток и наоборот. Нарушения микробиоты кишечника (дисбиоз) часто выявляются у пациентов с СД1, особенно у тех, у кого диагностированы множественные аутоантитела в результате агрессивного и неблагоприятного иммунореагирования. Патогенез СД1 включает активацию аутореактивных Т-клеток, что приводит к разрушению β-клеток Т-лимфоцитами CD8 + . Становится также очевидным, что кишечные микробы тесно взаимодействуют с Т-клетками. Обнаружено, что устранение дисбактериоза кишечника с использованием специфических пробиотиков и пребиотиков связано со снижением аутоиммунного ответа (с уменьшением воспаления) и целостности кишечника (за счет повышенной экспрессии белков с плотным соединением в кишечном эпителии). В этом обзоре обсуждаются потенциальные взаимодействия между микробиотой кишечника и иммунными механизмами, которые участвуют в прогрессировании T1D, и рассматриваются потенциальные эффекты и перспективы применения модуляторов кишечной микробиоты, включая пробиотические и пребиотические вмешательства, при улучшении патологии T1D как у человека, так и у животных моделей. Подробнее см. статью по кнопке-ссылке:
Кишечные бактерии защищают от диабета. Предыстория.
Ученые обнаружили, что бактерии, живущие в кишечнике, играют большую роль в защите от сахарного диабета 1 типа. Этот эффект обусловлен сложным взаимодействием иммунитета и симбиотической кишечной микрофлоры .
Еще в 90-х было замечено, что у мышей, генетически предрасположенных к диабету 1 типа, это заболевание развивается с большей вероятностью, если животные растут в стерильных условиях. Группа исследователей из Университета Чикаго под руководством Александра Червонски (Alexander Chervonsky) решила изучить механизм этого явления. Для этого ученые лишили мышей, предрасположенных к диабету, гена белка MyD88 – ключевого регулятора иммунного ответа на симбиотическую микрофлору.
Оказалось, что мыши без гена MyD88 диабетом не заболевают. Однако если их выращивали в стерильных условиях, болезнь все же развивалась. Мыши, которым после выращивания в стерильных условиях вводили смесь кишечных бактерий, заболевали менее часто – 34% по сравнению с 80%. На основании полученных данных ученые предположили, что действие MyD88 снижает возможность бактерий предотвращать развитие диабета.
О роли кишечной микрофлоры в развитии сахарного диабета 1-го и 2-го типов см. по ссылке:
О роли кишечной микрофлоры в защите от развития сахарного диабета 1-го типа см. по ссылке:
О роли кишечной микрофлоры в здоровье проджелудочной железы:

В тонком кишечнике человека обитает огромное количество бактерий и других микроорганизмов, которые играют важную роль в сохранении и поддержании нашего здоровья. Они помогают переваривать пищу и снабжают нас энергией и витаминами.
Cимбиотические бактерии, обитающие в тонком кишечнике, предотвращают внедрение болезнетворных микроорганизмов. Биологические реакции, протекающие в нашем организме и поддерживающие постоянство его внутренней среды, зависят от населяющих тонкий кишечник бактерий и особенностей взаимодействия с ними клеток организма.
Одно из проведенных исследований указало на взаимосвязь между сосоянием микрофлоры тонкого кишечника и риском развития СД 1 типа:

Новое исследование было проведено под руководством профессора Джейне Данска (Jayne Danska) из Детской клиники при Университете Торонто ( Sick Children’s Hospital of the University of Toronto , Канада) и профессора Эндрю Макферсона (Andrew Macpherson) из Клиники Висцеральной Хирургии и Медицины Инзельшпиталь ( Clinic for Visceral Surgery and Medicine at the Inselspital ) при Бернском Университете ( University Bern , Швейцария).
Результаты исследования показали, бактерии, обитающие в тонком кишечнике, влияют на степень вероятности развития у их хозяина сахарного диабета. Поддержание нормального баланса микрофлоры за счет регулирования соотношения штаммов полезных микроорганизмов, является крайне важным фактором в профилактике данного заболевания.
Сегодня сахарный диабет все чаще диагностируют у людей молодого возраста, и медики уже говорят о настоящей эпидемии сахарного диабета
Увеличение распространенности этого заболевания наблюдается в последние сорок лет, когда отмечено повышение чистоты и гигиенического состояния наших домов и окружающей среды. У детей и пациентов молодого возраста развитие сахарного диабета обусловлено нарушением функционирования клеток иммунной системы, которые повреждают специализированные клетки поджелудочной железы, вырабатывающие гормон инсулин. В настоящее время после диагностирования у ребенка сахарного диабета он нуждается в пожизненном лечении.

Тридцать лет назад японские ученые обратили внимание на то, что лабораторные мыши штамма NOD (прим.: Мыши NOD - это модель у лабораторных животных аутоиммунного диабета человека, характеризующаяся разрушением b-клеток) имеют склонность к развитию сахарного диабета, так как в их геноме присутствуют гены, обусловливающие у человека предрасположенность к развитию сахарного диабета.
Еще раз отметим, что такая разновидность диабета, по мнению ученых, связана с образованием дефектов в иммунной системе организма. При возникновении этих процессов начинают формироваться специальные структуры - антитела, которые действуют отрицательным образом в поджелудочной железе на размножение и деятельность клеток, производящих инсулин. Развитие аутоиммунного диабета получает дополнительный толчок при распространении различных инфекционных заболеваний вирусного типа, а также влияния на организм человека ряда канцерогенных веществ.
Благодаря специальному оборудованию из Университета Берна и Канады исследовательские команды на данной модели на мышах смогли продемонстрировать, что бактерии, обитающие в тонком кишечник е , могут синтезировать биохимические соединения и гормоны, предотвращающие развитие сахарного диабета.
Подробнее об исследовании см:
По словам Эндрю Макферсон из Бернского Университета, ученые надеются, что полученные результаты расширят представления ученых о механизмах, позволяющих бактериям, обитающим в тонком кишечнике, защищать организм от развития сахарного диабета. Он считает, что новые данные о причинах развития диабета и о роли здоровой кишечной микрофлоры, препятствующей его появлению путем продукции определенных веществ, помогут создать инновационные методы лечения пациентов и предотвратить развитие заболевания у детей.
Еще об одном исследовании см.:

Возможно, больным диабетом 1-го типа удастся помочь, восстановив состав микрофлоры кишечника.
Как показало новое исследование, таргетирование конкретной микробиоты в кишечнике может быть одним из способов защиты от диабета 1 типа. Исследователи из Квинслендского Университет (University of Queensland) в Австралии обнаружили явные изменения микробиоты кишечника у грызунов и людей, которые подвергаются высокому риску диабета 1 типа.
Подробнее об исследовании см:
По матералам статьи в Microbiome
Соавтор исследования Доктор Эмма Гамильтон Уильямс (Dr. Emma Hamilton-Williams) из Института Трансляционных Исследований в Университете Квинсленда и ее коллеги говорят, что их результаты показывают, что таргетирование кишечной микробиоты может иметь потенциал для предотвращения диабета типа 1.
МИКРОФЛОРА КИШЕЧНИКА И САХАРНЫЙ ДИАБЕТ 2 ТИПА

Поджелудочная железа вырабатывает недостаточно инсулина или инсулин не перерабатывается.
Сахарный диабет 2-го типа - это метаболическое заболевание, которое проявляется нарушением обмена углеводов. Организм не производит достаточного количества инсулина для надлежащей функции, или клетки в теле не реагируют на инсулин (устойчивость к инсулину или инсулинорезистентность). Приблизительно 90% всех случаев диабета во всем мире - это диабет 2 типа. В результате приобретения инсулинорезистентности, то есть невосприимчивости клеток организма к этому гормону, - развивается гипергликемия (увеличение концентрации глюкозы в крови). Простыми словами, в организме - нормальный уровень инсулина и повышенный уровень глюкозы, которая по каким-то причинам не может попасть в клетки.


На рисунке: Влияние инсулина на поглощение и метаболизм глюкозы. Инсулин связывается со своим рецептором (1), который, в свою очередь, запускает несколько каскадов активации протеина (2). К ним относятся: транслокации транспортёра GLUT4 к плазматической мембране и приток глюкозы (3), синтез гликогена (4), гликолиз (5), синтез жирных кислот (6).
Ученые подтвердили роль микробиоты на инсулинорезистентность экспериментально путем пересадки микрофлоры от здорового донора к пациенту с сахарным диабетом 2 типа. В результате эксперимента у пациентов увеличилась чувствительность к инсулину на несколько недель.
Подробнее по ссылке:
Уже ни у кого не вызывает сомнения тот факт, что биохимические реакции, протекающие в нашем теле и фактически определяющие наше здоровье, напрямую зависят от состояния желудочно-кишечного тракта и взаимодействия его микрофлоры с клетками нашего организма. Если учесть, что пробиотики обладают иммуномодулирующими свойствами, способствуют нормализации микрофлоры ЖКТ, в т.ч. снижению избыточной массы тела , повышающей риск развития СД, то систематическое потребление в пищу пробиотических продуктов функционального питания и прием пробиотиков может рассматриваться как одно из перспективных средств в профилактике и комплексной терапии сахарного диабета.
ПОЧЕМУ РАСТИТЕЛЬНАЯ КЛЕТЧАТКА ЗАЩИЩАЕТ ОРГАНИЗМ ОТ САХАРНОГО ДИАБЕТА

С помощью кишечной микрофлоры пищевые волокна превращаются в жирные кислоты, которые кишечник потом использует для синтеза собственной глюкозы. Последняя служит для мозга сигналом о том, что нужно подавить чувство голода, повысить энергетические расходы и уменьшить выброс сахара из печени.
Вы ведь слышали о пользе клетчатки, верно? О тех самых пищевых волокнах, что защищают нас от ожирения и диабета. Волокна эти в изобилии есть в овощах и фруктах, но сам кишечник расщепить их не может, а потому ему на помощь спешит микрофлора. Положительный метаболический и физиологический эффект клетчатки подтверждён многочисленными опытами: животные на такой диете накапливали меньше жира, и у них снижался риск развития диабета. Однако нельзя сказать, что мы понимаем, как именно эти волокна действуют. Известно, что кишечные бактерии расщепляют их с образованием короткоцепочечных жирных кислот , пропионовой и масляной, которые потом всасываются в кровь. Учёные из Национального центра научных исследований (CNRS) во Франции предположили, что эти кислоты как-то влияют на синтез глюкозы кишечником. Его клетки действительно могут синтезировать глюкозу, выбрасывая её в кровь между приёмами пищи и по ночам. Нужно это вот для чего: сахар связывается с рецепторами воротной вены, которая собирает кровь, идущую от кишечника, и рецепторы эти подают соответствующий сигнал в мозг. Мозг реагирует, подавляя чувство голода, повышая расход запасённой энергии и заставляя печень сбавить производство глюкозы.
То есть за счёт небольшой порции глюкозы из кишечника подавляется выброс глюкозы из печени, и предпринимаются меры против поглощения новых — ненужных и опасных — калорий.
Оказалось, что активность генов в клетках кишечника, отвечающих за синтез глюкозы, зависит от тех самых волокон, а также от пропионовой и масляной кислот. Кишечник использовал пропионовую кислоту как сырьё для синтеза глюкозы. Мыши, поглощавшие много жира и углеводов, меньше набирали вес и реже болели диабетом, если вместе с жиром и сахаром съедали достаточно клетчатки. При этом у них повышалась чувствительность к инсулину (которая, как известно, снижается при диабете второго типа).
Прим.: Стоит заметить, что пропионовая кислота является одним из основных продуктов жизнедеятельности пропионовокислых бактерий , которая наряду с пропионатами и пропиоцинами, способна подавлять рост патогенных микроорганизмов. А, к примеру, масляную кислоту продуцируют клостридии , входящие в состав нормальной микрофлоры человека.
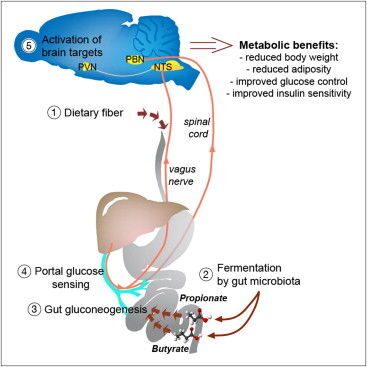
В другом эксперименте использовались мыши, у которых была выключена способность синтезировать глюкозу в кишечнике. В этом случае никакого полезного эффекта от пищевых волокон не было. То есть просматривается такая цепочка: мы едим клетчатку, микрофлора перерабатывает её до жирных кислот, которые потом клетки кишечника могут использовать для синтеза глюкозы-регулятора. Эта глюкоза нужна, чтобы ограничивать наше неуместное стремление пожевать что-нибудь ночью, а также для поддержки правильного баланса глюкозы в организме.
С одной стороны, это очередной аргумент в пользу того, что кишечная микрофлора нужна нам для того, чтобы оставаться здоровыми, причём сей аргумент обзавёлся конкретным биохимическим механизмом. С другой стороны, возможно, с помощью этой биохимической цепочки удастся в будущем искусственно пресекать нездоровые процессы, которые могут довести нас до ожирения и диабета. / Результаты исследования опубликованы в журнале Cell.

*О практическом использовании свойств пробиотических микроорганизмов в создании инновационных препаратов для лечения и профилактики дислипидемии и диабета см. в описании к пробиотику "Бификардио":
Будьте здоровы!
ССЫЛКИ К РАЗДЕЛУ О ПРЕПАРАТАХ ПРОБИОТИКАХ
Пищевод и желудок при диабете
Диабетический гастропарез — условие, при котором освобождение от пищи из желудка отсрочено, приводящее к задержанию содержимого желудка. Это может вызвать раздувание, растяжение, боль в животе, тошноту или рвоту.
Застой желудка может привести к ухудшению гастроэзофагеального рефлюкса наряду с признаками изжоги и механическим срыгиванием содержимого желудка. Кроме того, жирная пища и очень волокнистые продукты обычно медленно выходят из желудка и могут быть плохо переносимы.
Диагноз гастропарез зачастую предполагается на основе только симптомов. Верхняя эндоскопия ЖКТ полезна, чтобы исключить обструкцию желудка или двенадцатиперстной кишки, но не обеспечивает точную физиологическую оценку освобождения желудка.
Рентгенография с барием верхних отделов ЖКТ может подтвердить отсроченное освобождение желудка. Однако, верхний ряд ЖКТ обычно недиагностируем, поскольку жидкости могут высвобождаться из желудка несмотря на тяжелые отклонения в способности освободить твердые материалы из желудка в двенадцатиперстную кишку.
Обследования ядерной медицины освобождения желудка является лучшим подтверждающим тестом на оценку гастропареза. Испытательная твердая еда перемалывается с пищей содержащей изотоп технеция, глотается, и применяется сцинтиграфия, чтобы количественно измерить темп освобождения желудка.
Этот тест высокочувствительный и специфичный, несмотря на положительные стороны могут быть и отрицательные в ответ на лекарства, которые ускоряют или замедляют темп освобождения желудка. Выполняя диагностирование, лучше измерять показатели освобождения желудка, когда пациенты не принимают лекарства, которые могут затронуть темп освобождения желудка.
Некоторые виды лечения, возможно, принесут пользу в управлении диабетическим гастропарезом. Потребление часто маленькими порциями еды может дать некоторое симптоматическое облегчение.

Если признаки ухудшаются, может потребоваться парентеральная гидратация и питание. Назогастральный зонд может также использоваться во время серьезных случаев.
Многочисленные лекарства, как показывали, предоставляли некоторое преимущество в лечении гастропареза. Реглан — допаминергический антагонист, который увеличивает освобождение желудка и имеет антирвотные свойства.
К сожалению, он пересекает гематоэнцефалический барьер и вызывает частые неврологические побочные эффекты, такие как сонливость, дискинезию мышц тела, головокружение, диарею, которые проходят после того, как препарат остановлен.
Цизаприд (Prepulsid) является прокинетическим веществом, которое очень эффективно при облегчении освобождения желудка. Фармакологическая проблема, распространенная с Регланом не происходит с цисапридом, и переносимость препарата превосходна.

Домперидо́н (Мотилиум) — другое прокинетическое средство, подобное Реглану, который ускоряет освобождение желудка, но не пересекает гематоэнцефалический барьер и имеет очень немного побочных действий.
Чем опасен понос
Понос при сахарном диабете опасен прежде всего тем, что вызывает сильнейшее обезвоживание. В свою очередь, обезвоживание вызывает диабетическую кому. Срочно нужно вызывать врача, если понос не прекращается и жидкий стул повторялся уже несколько раз. Если недооценить всю опасность этого состояния, можно потерять драгоценное время. К сожалению, иногда спасти такого человека бывает невозможно.
В результате поноса организм больного теряет большие количества жидкости. Чтобы компенсировать ее в желудочно-кишечном тракте, организм берет воду из крови. Это означает, что клетки интенсивно всасывают жидкость, тем самым уменьшая объем циркулирующей крови (она становится гуще). Из-за этого уровень сахара начинает стремительно повышаться.
Но опасность не только в этом. Капилляры, как известно, имеют очень маленький диаметр. При загустении кровь гораздо труднее проталкивается по ним.
А значит, ткани гораздо хуже снабжаются кислородом, питательными веществами, в них накапливаются продукты распада. Они начинают гораздо хуже усваивать инсулин.
Такое состояние называется инсулинорезистентностью и еще больше повышает уровень сахара. Из-за того, что почки стремятся вывести из организма сахар, обезвоживание усиливается.
Крайне опасное сочетание – это инфекционное заболевание, сопровождающееся диареей и сахарный диабет. Потому что любая инфекция в организме повышает гликемию. Обезвоживание же повышает уровень гликемии иногда до запредельных значений.
Язвенная болезнь
Язвенная болезнь — проблема у людей и с диабетом и без него, затрагивает до 10% населения. Кислотное раздражение желудка или пищевода приводит к изжоге, расстройству желудка и пищеварения.
Хеликобактер пилори (Helicobacter pylori), бактерии, ответственные за большинство язв двенадцатиперстной кишки и язв желудка, он не более распространены у пациентов с диабетом, чем в населении в целом. Фактически, сам диабет не увеличивает риск развития язв. Людей с язвами и подобными язве признаками лечат тем же самым способом независимо от того, есть ли у них диабет.
Лечение заключается к подавлению секреции кислоты желудочного сока с антисекреторными лекарствами (Антагонист Н2-Рецептора или протонные ингибиторы помпы). Если Хеликобактер пилори присутствуют, то бактерии будут лечить с определенным антибиотическим режимом наряду с антисекреторными веществами.
Общие антибиотические режимы включают 2-недельный курс amoxacillin (Амоксил) / кларитромицин (Биаксин), метронидазол (Flagyl) / кларитромицин, метронидазол/тетрациклин или metronidazole/amoxacillin.
Тонкий кишечник при диабете
В некоторых случаях продолжительного диабета, брюшные нервы тонкой кишки, могут быть затронуты, приводя к неправильной моторике, секреции или перевариванию. Это приводит к признакам, таким как боль в животе, раздувание и диарея.
Отсроченное освобождение и застой жидкостей в тонкой кишке могут привести к синдрому избыточного роста микрофлоры, приводящим к диарее и боли в животе. Метоклопрамид и цизаприд могут помочь ускорить прохождение жидкостей через тонкую кишку, тогда как антибиотики широкого спектра действия уменьшат бактериальные уровни.
Диагноз поставить может быть довольно трудно и может потребоваться интубация тонкой кишки для. Водородный дыхательный тест может быть полезным в диагностировании избыточного роста микрофлоры. Все эти тесты несколько тяжелы, но являются часто действенным средством диагностирования и лечения этого заболевания.
Большинство антибиотических режимов, как показало, были эффективны, включая от 5 к 10-дневным курсам тетрациклина, ципрофлоксацин, амоксициллина, или тетрациклина. Краткий курс может обеспечить продленное облегчение, но как правило, дополнительные курсы антибиотиков требуются, когда признаки возвращаются через несколько недель или месяцев.
Со временем брюшная невропатия может привести к хроническому синдрому боли в животе, подобному боли периферийной невропатии в ногах. Это заболевание очень трудно лечить, но оно иногда отвечает на обезболивающие и трициклические антидепрессивные лекарства, такие как Амитриптилин (Элавил). К сожалению это может привести к зависимости лекарств, пациентов с хронической болезненной брюшной невропатией.
Толстый кишечник при диабете
Ограниченная информация доступна относительно влияния диабета на толстую кишку. Мы действительно знаем, что брюшная невропатия может затронуть нервы, возбуждающие толстую кишку, приводя к уменьшению моторики кишки и запору. Анатомические отклонения толстой кишки, такие как опухоль или дивертикулит, должны быть исключены с клизмой бария или колоноскопией.
Дополнение волокна с отрубями или препарат псилиум, так же как высокой белковой диетой, увеличивает содержание воды в испражнениях и может облегчить запор. Умеренные слабительные и смягчители стула будут также помогать. Кроме того, цисаприд ускоряет моторику толстой кишки и может увеличить частоту испражнений.
Что делать при диарее
Главная рекомендация для больных сахарным диабетом – прекратить есть, если появился понос. Это несложно сделать, тем более что аппетита в таких условиях, как правило, нет.
Обязательно потреблять достаточное количество воды. Обязательно нужно отменить инъекции ультракороткого или короткого инсулина.
Пролонгированный инсулин нельзя отменять: он способствует сохранению нормального уровня сахара в крови.
В случае приема таблеток те средства, которые употребляются перед едой, временно отменяются. Такие меры предосторожности исключат развитие опасного для жизни повышения уровня сахара крови.
Если понос прекратился, необходимо пить много жидкости, чтобы не допустить развития дегидратации. На литр воды надо добавить четвертую часть ложки хлористого натрия, чтобы возместить потерю электролитов.
Если понос сочетается с высокой температурой, больной начинает сильно потеть, и из-за этого у него еще быстрее развивается обезвоживание. Для этого надо пить несколько больше жидкости.
При высокой температуре длительный сон опасен: так можно пропустить симптомы обезвоживания и нарастающей гипергликемии. Через каждые пять часов надо измерять сахар крови и принимать необходимые в каждом конкретном случае лекарства.
При выраженной дегидратации необходимо пить растворы для лечения обезвоживания (типа Регидрона). Они свободно продаются в аптеках. Если не делать этого, то существует высокая вероятность развития диабетической комы. Желательно всегда держать в домашней аптечке несколько пакетиков такого средства.
Поджелудочная железа при диабете
Экзокринная дисфункция поджелудочной железы происходит вплоть до 80% людей с диабетом 1 типа, но редко достаточно выраженная, чтобы привести к любым клиническим проблемам с пищеварением. Поджелудочная железа имеет огромный резерв, и умеренное снижение в панкреатической секреции фермента редко приводит к трудности в переваривании или поглощении углевода, жира или белка.

Экзокринная поджелудочная железа может также быть затронута у некоторых пациентов с диабетом 2 типа, но до меньшей степени. У людей, которых есть вторичный диабет из-за тяжелого панкреатита или хирургического удаления поджелудочной железы обычно, есть более серьезные признаки экзокринной недостаточности поджелудочной железы.
Лечение с заменителями панкреатического фермента (таблетки Мезим форте, Фестал) поджелудочной железы обычно эффективно.
Печень при диабете
Хотя анализы функции печени обычно неправильны у пациентов с диабетом, неясно, является ли это отражением тучности, которая так распространена у пациентов с диабетом 2 типа или является ли это эффектом диабета, которым плохо управляют.
Жировой гепатоз печени (неалкогольный стеатогепатит) распространено у тучных людей (до 90%) так же как у людей с диабетом типа 2 (до 75%). Люди с диабетом 1 типа с очень плохим контролем диабета могут также развить этот синдром, хотя это намного менее распространено.
Жировая дистрофия печени может привести к гепатомегалии (увеличение печени), увеличению печеночного печени и синдрому брюшной боли. Иногда, это может прогрессировать до фиброза и цирроза печени.
Диагноз обычно ставиться на основе клинических показаний, но может быть подтвержден с ультрасонографией брюшной полости и, если нужно, биопсией печени. Метаболические отклонения, такие как гемохроматоз (пигме́нтный цирро́з) и инфекционные этиологии, такие как вирусный гепатит должны быть исключены анализами.

Терапия сводиться к улучшению гликемического контроля и назначению низкокалорийной диеты с низким содержанием жира. Калорийное ограничение приведет к потере веса, улучшит гликемический контроль, к более низким триглицеридам сыворотки и уменьшит холестерин. Урсодиол может обеспечить некоторое преимущество в лечении печеночной себореи.
У страдающих от диабета пациентов, есть увеличенная заболеваемость желчными камнями и проблемами с желчным пузырем, но они, во многом как жировая дистрофия печени, прежде всего связаны с тучностью, связанной с диабетом 2 типа, а не к самому диабету.
Тучность приводит к секреции желчи печенью, которая пересыщена холестерином, приводя к кристаллизации и каменному формированию. Типичные симптомы желчных коликов включают скачкообразную боль в правой верхней части брюшной полости, желтуху или панкреатит.
В прошлом, пациентам с диабетом делали операцию по удалению желчных камней поскольку увеличивался риск осложнений из-за камней, таких как инфекция, панкреатит или разрыв желчного пузыря. Однако, более свежий опыт с современным медицинским обслуживанием и хирургической помощью указывает, что это больше не имеет место.
Таким образом пациентам с диабетом и желчными камнями нужно лечиться, подобным нестрадающим от диабета пациентам. Хирургия вообще рекомендуется только для тех людей, желчные камни которых вызывают клинические признаки.
Проблемы ЖКТ при диабете распространены, но в большинстве случаев признанные в клинической практике. Продолжительность диабета и степень контроля за гликемическим индексом — главные определяющие в степени и серьезности проблем ЖКТ. Весь трактат может быть затронут, включая рот, пищевод, желудок, тонкую кишку, толстую кишку, печень и поджелудочную железу.
Лечение начинается с полного обследования пациента в соответствующей лаборатории, просветите, и протестируйте ЖКТ. В дополнение к фармакологической терапии, гликемический контроль и диетическая манипуляция играют важную роль в управлении расстройствами ЖКТ у людей с диабетом.
Читайте также:


