Дискоидная красная волчанка и склеродермия
Различают две основные формы болезни: кожную (интегументную) и системную . При интегументной форме поражение ограничивается преимущественно или исключительно очагами на коже, в то время как при системной форме в патологический процесс вовлекаются многие органы и ткани в разнообразных сочетаниях, а на коже и слизистых оболочках имеются весьма полиморфные изменения.
КРАСНАЯ ВОЛЧАНКА
Красная волчанка (lupus erythematodes; син. эритематоз) – основное заболевание из группы диффузных болезней соединительной ткани.
Кожная форма обычно проявляется в виде нескольких видов: дискоидной красной волчанки, центробежной эритемы Биетта, хронической диссеминированной и глубокой красной волчанки Капоши—Ирганга.
Дискоидная красная волчанка – наиболее часто встречается в странах с влажным и холодным климатом и является редкостью в тропиках. Среди больных преобладают женщины молодого и среднего возраста.
Этиология и патогенез. Этиологию дискоидной красной волчанки нельзя признать окончательно установленной. Наиболее вероятно вирусное происхождение заболевания: при электронной микроскопии в пораженной коже обнаруживают тубулоретикулярные вирусоподобные включения. В патогенезе определенную роль играют хроническая очаговая (чаще стрептококковая) инфекция, инсоляция, аутоаллергия. Провоцирующую роль в развитии процесса могут играть переохлаждения, солнечное облучение, механическая травма.
Клиническая картина. Для кожного поражения характерны три кардинальных симптома: эритема, гиперкератоз и атрофия. Меньшее значение имеют инфильтрация, телеангиэктазии и пигментация. Первая (эритематозная) стадия процесса характеризуется появлением небольшого розового, слегка отечного, четко отграниченного пятна, постепенно увеличивающегося в размерах. Во второй (гиперкератозно-инфильтративной стадии пятно инфильтрируется, на его поверхности появляются мелкие, плотные серовато-белые чешуйки, удаляемые с большим трудом и болью (симптом Бенье—Мещерского) и имеющие шипики, погружающиеся в устья фолликулов (фолликулярный кератоз); сам очаг превращается в плотноватую дисковидную бляшку. При переходе в третью (атрофическую) стадию в центре очага фюрмируется гладкая нежная алебастрово-белая рубцовая атрофия, постепенно распространяющаяся на всю площадь очага, в зоне которой могут быть телеангиэктазии и краевая пигментация. Типична локализация на открытых участках кожи: лицо (особенно на носу и щеках, где очаг может напоминать по форме бабочку), ушные раковины, шея, открытая часть груди. Нередко поражаются волосистая часть головы и красная кайма губ. Возможно поражение слизистой оболочки рта, где очаги имеют вид синюшно-красных или белесоватых, четко отграниченных плотноватых бляшек с запавшим, иногда эрозированным центром. Эрозивные очаги на слизистой оболочке рта болезненны во время еды. Для дискоидной красной волчанки характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период, что связано с выраженной фотосенсибилизацией. Четких признаков системности процесса обычно обнаружить не удается, в связи с чем ее рассматривают как антипод системной красной волчанки. В то же время при тщательном динамическом наблюдении и обследовании у части больных в отдельные периоды можно выявить висцеральную клиническую и лабораторную микросимптоматику, что свидетельствует о едином существе всех форм красной волчанки. В клинически здоровой коже у больных дискоидной красной волчанкой гистохимическими методами обнаруживают начальные изменения, подобные таковым в очагах поражения.
При воздействии неблагоприятных факторов дискоидная красная волчанка может переходить в системную. Патогистологические признаки: начальные изменения состоят в расширении сосудов поверхностной кровеносной сети с отеком сосочков и подсосочкового слоя, где в дальнейшем образуется гнездный околососудистый инфильтрат из лимфоидных клеток с примесью плазматических, тучных клеток и гистиоцитов. Инфильтрат формируется также в окружности волосяных фолликулов, сальных и потовых желез. На местах инфильтрации отмечаются фибриноидные изменения соединительной ткани дермы с последующей гибелью всех волокнистых структур и атрофией сально-волосяных фолликулов. В эпидермисе – очаговая вакуольная дистрофия базального слоя, атрофия росткового слоя и выраженный гиперкератоз с роговыми пробками в волосяных фолликулах и потовых порах.
Диагноз основывается на клинических данных и в типичных случаях не представляет затруднений. В начальной стадии дискоидную красную волчанку необходимо дифференцировать от красных угрей, себорейной экземы, псориаза, в чем может помочь гистологическое исследование кожи.
Центробежная эритема Биетта является поверхностным вариантом кожной формы красной волчанки. Из трех кардинальных симптомов, свойственных дискоидной форме, отчетливо выражена только гиперемия, в то время как плотные чешуйки и рубцовая атрофия почти или полностью отсутствуют. Очаги обычно располагаются в средней зоне лица и часто по очертаниям напоминают бабочку. Их отличает выраженный центробежный рост.
Такая форма поражения кожи нередко является начальным проявлением системного процесса.
Множественные, рассеянные по различным участкам кожи очаги дискоидного типа или типа центробежной эритемы Биетта часто обозначают как хроническую диссеминированную красную волчанку . При глубокой красной волчанке Капоши-Ирганга наряду с описанными ранее изменениями кожи в подкожной клетчатке имеется один или несколько резко отграниченных плотных, подвижных узловатых уплотнений – люпус-панникулит, оставляющих после себя грубый рубец, неприятный в косметическом отношении, однако эта форма никогда не трансформируется в системную красную волчанку.
Красная волчанка системная представляет собой прогрессирующее полисиндромное заболевание с хроническим, подострым или острым течением.
Этиология и патогенез. В основе болезни лежит генетически обусловленное несовершенство иммунорегуляторных процессов, развитие аутоиммунных нарушений и иммунокомплсксного воспаления. Болеют преимущественно женщины молодого и среднего возраста, мужчины – в 10 раз реже. Предполагают вирусный генез болезни (в том числе участие ретровирусов) в сочетании с семейно-генетической предрасположенностью. Системная красная волчанка – аутоиммунная болезнь с развитием гипериммунного ответа в отношении компонентов собственных клеток (ядерных и цитоплазматических), особенно нативной ДНК. Циркулирующие в крови антиядерные антитела могут образовывать иммунные комплексы, осаждающиеся в сосудах разных органов и тканей и вызывающие локальную или системную воспалительную реакцию. Патогистологические изменения обычно выражаются системной дезорганизацией соединительной ткани и гснерализованным поражением сосудов (люпус-васкулиты). Разрушение клеточных ядер приводит к появлению LЕ-клеток в крови и гематоксилиновых телец в очагах воспаления.
Лечение комплексное: адекватная противовоспалительная и иммуносупрессивная терапия (кортикостероиды, циклофосфан, хинолиновые препараты), симптоматические средства.
Прогноз при системной красной волчанке остается в целом неблагоприятным, хотя адекватное современное лечение значительно увеличивает продолжительность жизни больных. Больные должны пожизненно находиться под диспансерным наблюдением ревматолога.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Поражает людей в молодом возрасте, женщин в 2 раза чаще, чем мужчин. Чаще всего поражаются открытые участки тела, особенно выступающие участки лица: спинка носа и прилегающие участки щек, ушные раковины, лоб, красная кайма губ, волосистая часть головы, а также кисти, область декольте, стопы. Особенно характерно формирование “бабочки” - поражение спинки носа и симметричных участков скуловых частей щек. Чаще всего процесс начинается в весеннее и летнее время года после длительных инсоляций, травм.
Заболевание характеризуется 3-мя ведущими признаками: гиперемией, фолликулярным гиперкератозом и атрофией.
Первичным симптомом является эритема с четкими границами, сначала отечная, а затем инфильтрированная с легким ливидным оттенком. При дальнейшем развитии болезни очаги поражения превращаются в эритематозно инфильтративные бляшки, покрытые плотно сидящими чешуйками. При удалении чешуек на их нижней поверхности отчетливо видны роговые шипики (роговые пробочки расширенных устьев волосяных фолликулов и сальных желез, получившие название “симптом дамского каблучка”). Сам процесс называется фолликулярным гиперкератозом. У каждого второго больного при поскабливании очага и снятии чешуек отмечается болезненность (признак Бенье-Мещерского).
Дальнейшая эволюция болезни приводит к формированию рубцовой атрофии в центре очага, при этом кожа истончена, депигментирована, с обилием телеангиэктазий. По периферии дискоидных бляшек имеется пигментация и депигментация, а при локализации на волосистой части головы - рубцовая атрофия со стойким облысением.
Известно несколько клинических вариантов дискоидной красной волчанки в зависимости от особенностей ведущих признаков: пигментная красная волчанка (при сильной пигментации вокруг очагов поражения), гипсовый вариант (при преобладании гиперкератоза с обилием мелких чешуек наподобие насыпанного гипса), бородавчатая форма, гиперкератотическая, гипертрофическая или гумидная и др.
Иногда ДКВ имеет розацеаподобный вид, когда на лице обнаруживают на фоне светочувствительной эритемы высыпания множественных папулезных элементов, но в отличие розацеа, без пустуляции она приближается к центробежной эритеме.
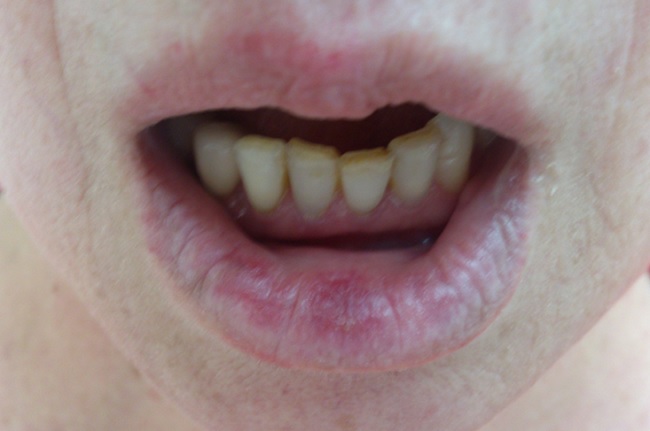
В целом клиника красной волчанки на красной кайме губ отличается отличается большим разнообразием, поражение бывает изолированным и с переходом в полость рта.
Чаще встречается эрозивно-язвенная или напоминающая эксфолиативный хейлит, описаны гиперкератотические изменения, вплоть до развития кожного рога.
Опыт московских дерматологов показывает, что из 110 больных с поражением губ и слизистой полости рта не было ни одного больного с очагами КВ только в полости рта. Обычно поражается слизистая щек. Особенно по линии смыкания зубов, неба, десен. При этом выявляются резко ограниченные очаги поражения неправильных очертаний, красновато-синюшного цвета, края которых слегка возвышаются, а центр белесоватый, нередко слегка атрофичный. Отдельные очаги проявляются яркой отечной эритемой, возможно, их эрозирование и даже изъязвление. Встречаются три формы: типичная, экссудативно-гиперемическая, эрозивно-язвенная.
При ДКВ могут поражаться и ногтевые пластинки (синюшно-красная окраска, продольная исчерченность, повышенная ломкость, подногтевой гиперкератоз).
Одним из излюбленных мест локализации ХКВ является красная кайма губ (нижняя губа - 99%, верхняя - 94,8% пациентов).
При диссеминированной красной волчанке высыпания имеются не только на лице, но и на шее, верхних конечностях, туловище. Обычно элементы сыпи имеют все три признака красной волчанки. В стадии эритемы очаги отечны, инфильтрация выражена слабее, чешуйки нежнее и шипики менее выражены, а атрофия развивается позднее и более поверхностно, чем при дискоидной красной волчанке. Больные могут жаловаться на боли в суставах, у них отмечается анемия, лейкопения, ускоренная СОЭ, субфебрильная температура.
Центробежная эритема Биетта. Встречается у 5-10% больных хронической красной волчанкой. Излюбленная локализация - средняя часть лица, чаще щека, над углом нижней челюсти с одной или обеих сторон. Болезнь проявляется отечным эритематозным пятном округлых очертаний с четкими границами, склонное к центробежному росту. Фолликулярный гиперкератоз отсутствует, атрофические явления или отсутствуют или едва заметны после разрешения очага иногда бывает небольшое шелушение, точечные геморрагии. У 40 % больных центробежная эритема Биетта переходит в системную форму заболевания. Локализация в области кончика носа встречается редко.
Для всех форм хронической красной волчанки характерно возникновение и обострение болезни в весенне-летний период. Обычно зимой и осенью болезнь течет мягче, отмечается спонтанное улучшение.
Следует помнить, что диссеминированная красная волчанка, центробежная эритема Биетта, глубокая форма и реже дискоидная красная волчанка под влиянием УФ-лучей длительной инсоляции, нерационального лечения и других травмирующих факторов может трансформироваться в системную красную волчанку.
Д и а г н о з
Диагноз ДКВ основывается на выявлении трех типичных признаков: эритемы, фолликулярного гиперкератоза, рубцовой атрофии. Дифференциальная диагностика должна проводится с розацеа, с туберкулезной волчанкой (плоская форма), а на волосистой части головы - с круговидным выпадением волос.
Диагноз СКВ подтверждается обнаружением в крови LE-клеток, но следует помнить, что они могут выявляться и при других коллагенозах (ревматоидном артрите, узелковом периартрите, дерматомиозите, системной склеродермии).
Лечение красной волчанки
Лечение красной волчанки должно быть комплексным, адекватным, форме и активности процесса, реактивности организма и его иммунному статусу.
При лечении красной волчанки потенциальными мишенями для терапии являются: 1) фоточувствительность; 2) продукция аутоантител; 3) активация лейкоцитов и лимфоцитов; 4) активация клеток эндотелия.
При наличии выраженной фотосенсибилизации (повышены уропорфирины в крови и моче) показана энторосорбция. Назначают активированный уголь, белосорб, энтнродез, холестиамин, полисорб. Местно - фотозащитные кремы, нельзя долго находиться на солнце.
Множественные иммуносупрессивные средства, такие как кортикостероиды и антиметаболиты, блокируют продукцию аутоантител и лейкоцитарную активность. Начальная доза преднизолона 15-20 мг, урбазона и метипреда - 4-8 мг, дексаметазона и дексазона - 0,5-2 мг в сутки. Параллельно рекомендуется вводить анаболические гормоны (нераболил, ретаболил), а при СКВ еще и цитостатики. Но следует помнить, что азатиоприн более эффективен при поражении кожи, хлорбутин - при поражении суставов, циклофосфамид - при наличии поражения почек и сосудов (волчаночные васкулиты).
В 1940 г А.Я.Прокопчук предложил для лечения всех форм хронической красной волчанки синтетический антималярийный препарат акрихин. Ныне применяются другие препараты этого рода - хинтамин, резохин, делагил, плаквенил (по 1 табл. 2 раза в день, курс 10 дней; через 3-5 дней повторный курс: всего на общий курс лечения 80-100 таблеток).
Антималярийные препараты блокируют активацию лимфоцитов, они также обладают фотозащитными свойствами, обладают противовоспалительным действием. Очень популярен пресоцил (0,04 г делагила, 0,75 мг преднизолона, 0,2 г ацетилсалициловой кислоты). Схема лечения 1 неделя 6 табл.; в дальнейшем уменьшить на 1 табл. 1 раз в неделю.
Препараты золота и талидомид обладают противовоспалительным действием.
При выраженном нарушении клеточного иммунитета наряду с противомалярийными препаратами рекомендуют левамизол по 150 мг через 3 дня, через 5 дней курс повторить (2-4 раза); леакадин по 100 мг в/в ежедневно 10 дней, через 10 дней, через 6 дней повторить, 0,005% раствор имунофана по 1 мл п/кожно через день №10.
Альфа-интерферон модулирует иммунный ответ, а пентоксифиллин блокирует каскадную цитокиновую реакцию путем влияния на высвобождение фактора некроза опухолей.
С целью нормализации перекисного окисления липидов больным хронической красной волчанкой рекомендуется витамин Е или альфа-токоферол (по 1-1,5 мл в/м 1-2 раза в неделю, на курс 7-10 инъекций).
Вопрос 81: Склеродермия. Клинические формы, их проявления. Лечние.
Среди дерматозов неизвестной этиологии важное место занимают диффузные болезни соединительной ткани с преимущественным поражением соединительной ткани кожи, сосудистых стенок, нередко и внутренних органов. Наиболее значимыми представителями их являются склеродермия и красная волчанка.
С к л е р о д е р м и я (“плотнокожие”). Термин “склеродермия” был предположен в 1874 г. G.Gintrac для характеристики заболевания, при котором поражение соединительной ткани проявляется очагами уплотнения кожи. Это хроническое заболевание, отличающееся длительным течением, при котором происходит прогрессирующий фиброз соединительной ткани кожи с облитерирующим поражением артериол. При этом происходит постепенная смена клинических фаз патологического процесса кожи: плотного отека, вплоть до затвердения или склероза и атрофии вследствие дегенеративно-склеротического поражения соединительной ткани и облитерации артериол.
Этиология и патогенез.
Этиология болезни не известна. Известно, что чаще болеют женщины в возрасте 20-50 лет. В последние 10-15 лет чаще регистрируются случаи склеродермии у детей. Предрасполагающими или провоцирующими факторами могут служить: переохлаждение тела, простудные заболевания, нервно-психические потрясения, острые и хронические инфекционные заболевания, сенсибилизация организма к вакцинам, сывороткам, лекарственным препаратам.
Длительное время дискутируются несколько гипотез патогенеза склеродермии: иммунологическая, эндокринная, неврогенная, наследственная.
В наши дни пришли к мнению, что склеродермия - это мультифакторное заболевание с полигенным наследованием. Многообразные генетические, обменные, эндогенные и неврологические патологические влияния на фоне воздействия экзогенных повреждающих факторов (переохлаждения, травма, радиационное воздействие) способствуют активации аутоиммунных реакций к коллагену, что приводит к дисиммуноглобулинемии, к выявлению высоких титров антинуклеарных антител, функциональных нарушений фибробластов, к нарушению ряда ключевых показателей клеточного и гуморального иммунитета.
Поэтому при склеродермическом процессе наблюдается ряд последовательных изменений соединительной ткани кожи и внутренних органов: мукоидное и фибриноидное набухание, фибриноидный некроз, гиалиноз, склероз или фиброз, поражение интимы артериол, артерий малого и среднего калибра, что приводит к сужению их просвета вплоть до облитерации и кислородному голоданию тканей.
Клиника.
Различают очаговую (или ограниченную) и системную склеродермию. В свою очередь очаговую склеродермию поздравляют на бляшечную, линейную (или полосовидную), пятнистую (каплевидную или болезнь белых пятен) и атрофодермию.
Кроме того, в зависимости от числа очагов можно выделить еще, согласно М.Н.Никитиной (1980) очаговую склеродермию (до 5 очагов), диссеминированную (6-30 очагов), распространенную (сливающиеся очаги на значительных участках кожи туловища, лица, конечностей) и генерализованную форму ограниченной склеродермии, а также атипичные (узловатые формы).
Ограниченная склеродермия протекает преимущественно хронически и в течение всей жизни может ограничиваться поражением только кожи.
Бляшечная склеродермия
В области груди, поясницы, молочных желез, верхних и нижних конечностей, на шее, реже на лице появляются красноватые с фиолетовым оттенком бляшки в виде уплотнения кожи и небольшого отека. Субъективно - умеренные парестезии, зуд, чувство инородного тела, но чаще жалоб больные не предъявляют.
Выделяют 3 стадии развития бляшечной склеродермии: воспалительный отек, уплотнение, атрофия.
Спустя несколько месяцев эволюции болезни центральная часть бляшки выглядит желтовато-бледной (цвета слоновой кости), гладкой, блестящей, далее следует зона гиперпигментации, а вокруг бляшки располагается венчик сиренево- или фиолетово-красного цвета, что указывает на активность процесса. В конце концов кожа в области бляшек в значительной степени атрофируется, становится сухой, волосы выпадают.
Здравствуйте уважаемые читатели моего блога!
Сегодня я хочу вам рассказать о красной волчанке (синоним: эритематоз), а точнее о ее кожной форме – дискоидной красной волчанке.
Прежде чем мы о ней поговорим сначала коротко про волчанку вообще.
Системная красная волчанка – тяжелое заболевание, поражающее соединительную ткань и сосуды. Проявления ее включают лихорадку (у 90% больных), поражение кожи (у 85%), поражения суставов, почек, сердца и легких. Этим заболеванием занимаются врачи ревматологи.
При системной красной волчанке встречаются высыпания, характерные для дискоидной (кожной) красной волчанке.
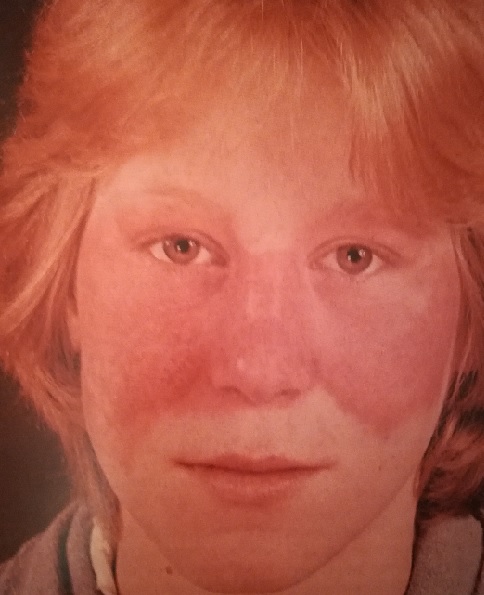
Однако сама дискоидная красная волчанка отнюдь не всегда переходит в системную.
Учитывая, что и системная, и кожная красная волчанка проявляется на коже, то очень часто первично пациенты с этими формами впервые обращаются именно к дерматологу.
Кожные проявления волчанки часто подразделяют на три вида.
Первый, это подострая кожная красная волчанка. Я не буду подробно на этой форме останавливаться, только хочу сказать, что она часто напоминает псориаз, поэтому ее легко с ним спутать.
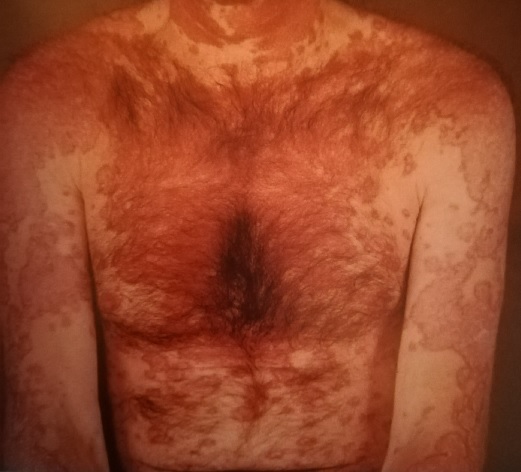
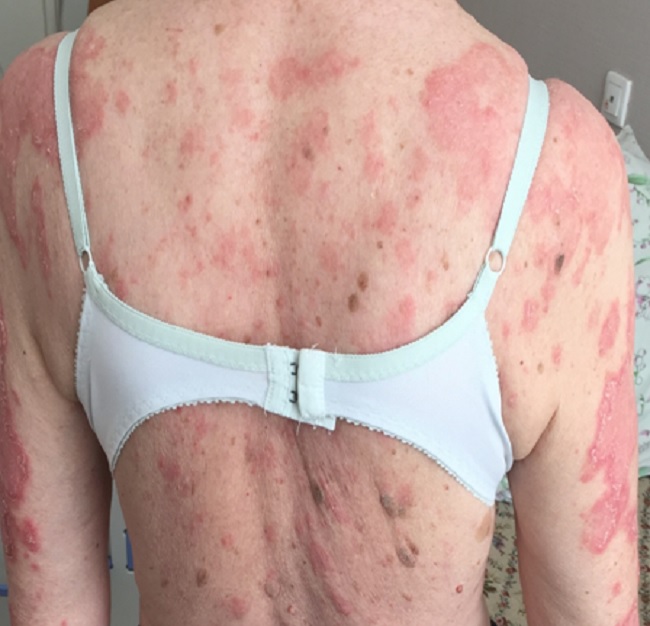
Следующие два вида относят к хронической форме заболевания.
Это глубокая красная волчанка (Капоши-Ирганта), которая встречается редко и проявляется плотными подкожными болезненными узлами на лице, волосистой части головы, молочных железах, плечах, бедрах и ягодицах.
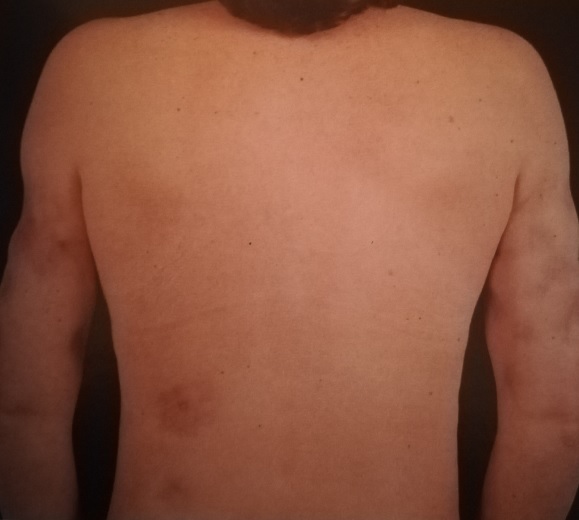
И наконец, дискоидная красная волчанка, о которой я хочу сегодня рассказать.
Чем она интересна с точки зрения кожных болезней? А тем, что ее в начальной стадии очень трудно отличить от обычного раздражения на лице, розацеа (статью о розацеа смотри здесь) и других заболеваний кожи.
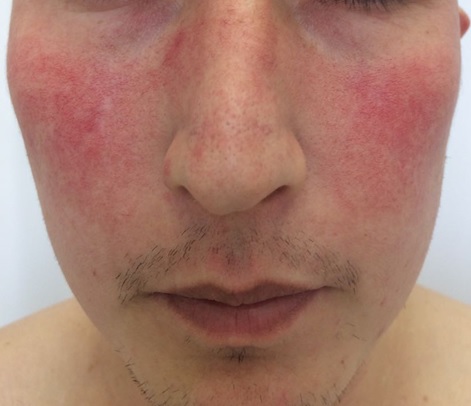
Дискоидная красная волчанка
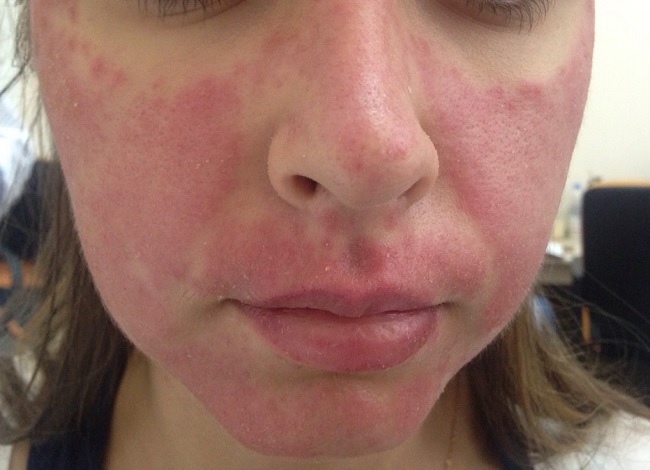
Даже в начале заболевания, если мы проведем биопсию – возьмем кусочек кожи на анализ (гистологию), это может ничего не дать, просто будет картина воспаления.
И так, дискоидная красная волчанка – наиболее распространенная форма из всей красной волчанки – 88% всех форм.
Заболевание может встречаться в любом возрасте, но довольно часто начинается в интервале между 20 и 40 годами, чаще болеют женщины (4:1). Наиболее часто встречается в странах с влажным и холодным климатом и является редкостью в тропиках.
Красная волчанка это аутоиммунное заболевание с генетической предрасположенностью, возникающее, как и без видимой на то причины, так же ее появление может быть спровоцировано вирусами, длительной инсоляцией или переохлаждением, стрессом, бактериями, некоторыми лекарствами и другими факторами.
Величина очагов красной волчанки различна (диаметр 0,5 – 5 см и более).
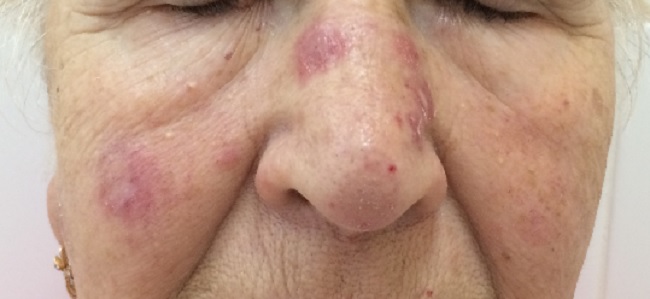
Количество очагов варьирует от одного до многих. Дискоидная красная волчанка отличается типичной локализацией: кожа скуловой области, носа и щек, ушных раковин, шеи, иногда груди.
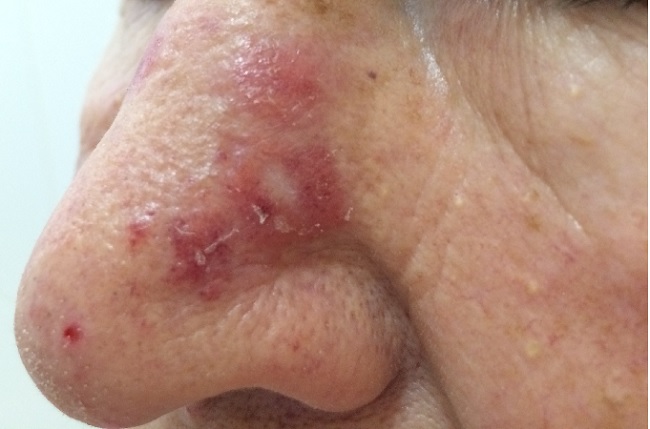
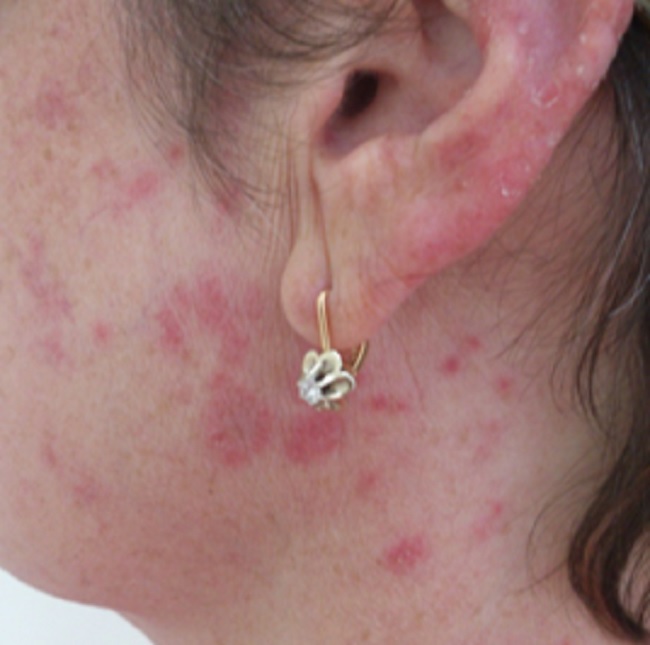
Могут поражаться волосистая часть головы,

При дискоидной красной волчанки выделяют три стадии: эритематозную, фолликулярного гиперкетатоза и стадию атрофии.
Эритематозная стадия красной волчанки начинается с появления (обычно на лице) розовато-красного отечного пятна или нескольких пятен.

Пятна постепенно увеличиваются в размерах, уплотняются и покрываются мелкими сероватыми чешуйками, крепко сидящими в устьях волосяных фолликулов. Это уже стадия фолликулярного гиперкератоза.
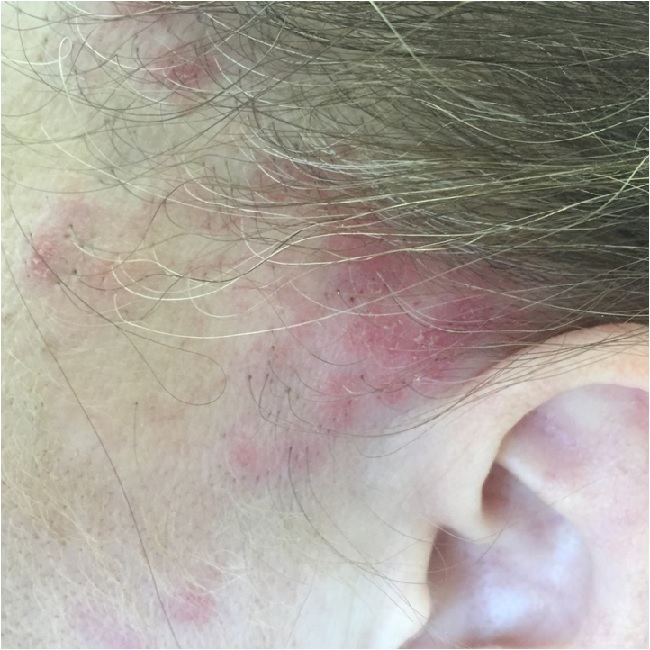
Площадь очагов увеличивается, появляются новые очаги такого же вида. По периферии очага усиливаются инфильтрация, ороговение, краснота, отечность.
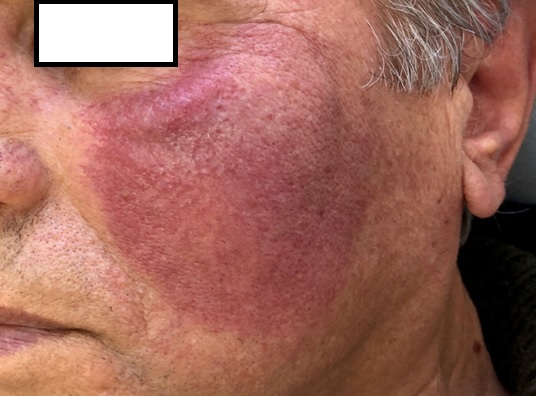
При переходе в атрофическую стадию в центре бляшки формируется рубцовая атрофия, кожа истончается, легко собирается в складки. Иногда в очагах атрофии появляются телеангиэктазии (сосудистые звездочки).
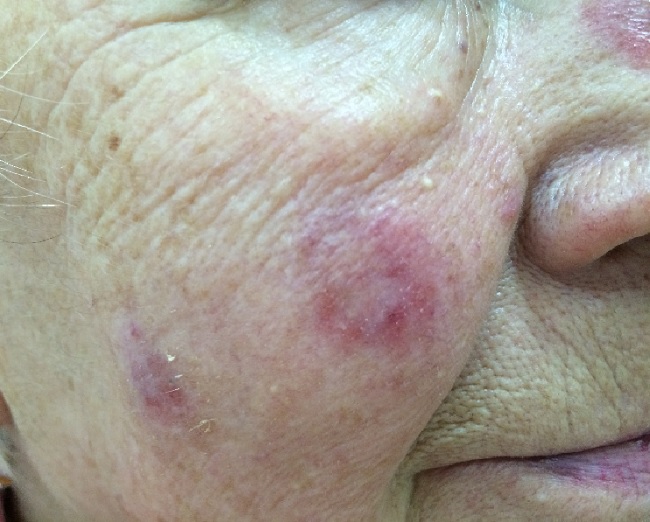
Субъективные ощущения, как правило, отсутствуют. Крайне редко больных беспокоит незначительный зуд или жжение.
При дискоидной форме красной волчанки трансформация в системную происходит редко – у 1-7% больных.
Для кожной формы красной волчанки характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период в связи с избыточной инсоляцией.
Диагноз красной волчанки
Диагноз красной волчанки основывается на клинической картине, данных гистологического и иммуногистохимического исследования.
Как я уже сказал ранее, на эритематозной стадии красную волчанку очень трудно отличить от розацеа, себорейной экземе. Даже гистологическое исследование может ничего не дать.
Пациенты нуждаются в тщательном динамическом наблюдении и мониторинге лабораторных данных, т.к. при длительном течении иногда формируется висцеральная и/или лабораторная картина, свидетельствующая о трансформации кожной формы в системную.
Анализ крови при красной волчанке
Раз в год рекомендуется исследование крови на: печеночные показатели, С-реактивного белка, антинуклеарные антитела (обнаруживаются в 20% случаев), SS - A ( anti - Ro ) и SS - B ( anti - La ) антитела (в 3% случаев), антифосфолипидные антитела, антитела к ДНК и антинуклеарный фактор, антитела к гладкомышечной ткани (менее 5%) обычно указывают на системную красную волчанку. Так же при дискоидной красной волчанке возможны: цитопения (дефицит одного или нескольких различных видов клеток крови), повышение СОЭ, положительный ревматоидный фактор, протеинурия (наличие в моче белка).
Важно! Поставить диагноз красной волчанки и отличить его от других заболеваний может только врач, а не сам пациент по интернету! И только врач должен осуществлять контроль за динамикой, причем очно!
Лечение красной волчанки
Лечение дискоидной красной волчанки подбирается индивидуально и заключается в использовании системных антималярийных и глюкокортикостероидных препаратов и их средств для наружного применения. Есть еще так называемые резервные средства: дапсон, ретиноиды, метотрексат. В комплексную терапию добавляют антиоксиданты, ангиопротекторы и корректоры микроциркуляции.
Вы так же можете задать мне личный вопрос на почту моего блога, в разделе индивидуальные консультации.
С уважением Константин Ломоносов.
Если вы еще не зарегистрировались, вы можете выполнить регистрацию через вашу почту или войти через соц.сети
Последнее обновление: 15.01.2020
КРАСНАЯ ВОЛЧАНКА(lupus erythematodes; син. эритематоз) - заболевание из группы диффузных болезней соединительной ткани (коллагенозов). Различают две основные формы красной волчанки: кожную и системную. Кожная форма обычно проявляется в виде дискоидной красной волчанки, диссеменированной и глубокой красной волчанки.
Заболевание является мультифакториальным. Имеет значение наследственная предрасположенность. В патогенезе определенную роль играют инсоляция, хроническая очаговая (чаще стрептококковая) инфекция, переохлаждение, гормональный дисбаланс, лекарственная непереносимость, аутоаллергия.
Клиника. Для кожного поражения характерны три кардинальных симптома:
- инфильтративная эритема,
- фолликулярный гиперкератоз,
- рубцовая атрофия.
Дискоидная красная волчанка наиболее часто встречается в странах с влажным и холодным климатом. Среди больных преобладают женщины молодого и среднего возраста.

Типична локализация сыпи на коже лице (особенно на носу и щеках, где очаг может напоминать по форме бабочку), ушных раковинах. Нередко поражается волосистая часть головы и красная кайма губ, причём при поражении губ процесс выходит за пределы красной каймы. Возможно поражение слизистой оболочки рта.
При переходе в атрофическую стадию в центре очага формируется рубцовая атрофия, в зоне которой могут быть телеангиоэктазии и краевая пигментация, а на коже волосистой части головы - рубцовое облысение. Очаги поражения медленно увеличиваются.
Характерно длительное непрерывное течение с периодическими ухудшениями в весенне-летний период. Признаки системности процесса обнаруживаются крайне редко. Прогноз для жизни благоприятный, но заболевание приводит к грубым косметическим дефектам.
При диссеминированной красной вволчанке характерно образование нескольких очагов поражения кожи. Эритема, инфильтрация, фолликулярный гиперкератоз выражены гораздо слабее, чем при дискоидной красной волчанке. Помимо кожи головы очаги диссеменированной красной волчанки выявляются на верхних частях груди и спины, на тыле кистей. Поражение обычно не приводит к формированию грубых косметических дефектов, однако обследование в динамике нередко позволяет выявить признаки системности.
Промежуточное место между кожными и системнымими формами красной волчанки занимает так называемая подострая кожная форма, для которой характерны распространённые кольцевидные очаги на коже, которые при слиянии образуют полициклические, шелушащиеся по краям участки на груди, спине и конечностях с гиперпигментацией телеангиоэктазиями в центре. При этой форме заболевания выявляют умеренно выраженные признаки системного процесса: артралгии, анемия, лейкоцитопения, тромбоцитопения, может выявляться антинуклеарный фактор, антитела к ДНК, однако в отличие от системной красной волчанки прогноз заболевания относительно благоприятный.
При глубокой красной волчанке наряду с описанными ранее изменениями кожи в подкожной клетчатке имеется один или несколько резко отграниченных плотных, подвижных узловатых уплотнений, так называемый люпус-панникулит.
Лечение кожной формы красной волчанки должно быть комплексным.
- Применяют глюкокортикоиды, цитостатики.
- Рекомендуется санация выявленной хронической фокальной инфекции.
- Больные должны постоянно соблюдать профилактический режим:
- избегать пребывания на солнце, ветру, морозе;
- пользоваться фотозащитными кремами, в солнечные дни - широкополой шляпой или зонтиком.
Больные должны находиться на диспансерном наблюдении дерматолога и ревматолога.
Системная красная волчанка представляет собой прогрессирующее полисиндромное аутоиммунное заболевание с развитием гипериммунного ответа в отношении компонентов собственных клеток (ядерных и цитоплазматических), особенно нативной ДНК, системной дезорганизацией соединительной ткани и генерализованным поражением сосудов.
Болеют преимущественно женщины молодого и среднего возраста, мужчины - в 10 раз реже.
СКВ может провоцироваться: родами, абортами, избыточной инсоляцией, гормональными нарушениями, инфекционными агентами и начинаться с рецидивирующего артрита, лихорадки, недомогания, кожных высыпаний.
В последующем развиваются прогрессирующие патологические изменения в различных органах: полиартрит с артралгиями, миозит с миалгиями, полисерозиты (сухой или выпотной плеврит, перикардит, перитонит), люпус-кардит, синдром Рейно, люпус-нефрит, пневмонит, астеновегетативный синдром, полиневриты, цереброваскулиты с психическими нарушениями, лимфаденопатия, гемолитическая анемия, лейкопения, тромбоцитопения и др. Обнаруживаются LE-клетки и аутоантитела к ДНК.
Поражения кожи при системной форме более разнообразны и распространены, чем при кожной. Иногда (у 10-15% больных) они отсутствуют (lupus sine lupo), однако это состояние носит временный, преходящий характер. Особое диагностическое значение имеет отёчная эритема в средней зоне лица - так называемая волчаночная бабочка. Постепенно эритема может распространяться на шею и грудь. На коже туловища и конечностей могут быть неспецифические полиморфные высыпания: эритематозные и геморрагические пятна, уртикарные элементы, папулы, иногда везикулы и пузыри с геморрагическим содержимым. Типичным проявлением являются так называемые капиляриты: синющные пятна на подушечках пальцев и паронихии. Часто поражается слизистая рта в виде белесоватых группирующихся папул на ярком эритематозном фоне. Нередко возникают пузыри с геморрагическим содержимым, реже встречаются эрозивно-язвенные высыпания. Характерны дистрофические изменения ногтей и диффузная алопеция.
Лечение системной красной волчанки должно быть комплексным:
- адекватная противовоспалительная и иммуносупрессивная терапия
- кортикостероиды,
- циклофосфан,
- биологически активные препараты
- симптоматические и защитные средства.
Прогноз при системной красной волчанке остается в целом неблагоприятным.
Больные должны находиться под диспансерным наблюдением ревматолога.
Склеродермия- аутоиммунное заболевание, которое характеризуется системным поражением соединительной ткани с преобладанием фиброзно-склеротических и сосудистых нарушений, развивающимися приемущественно в коже и подкожно-жировой клетчатке.
Склеродермия является мультифакториальным заболеванием, в основе которого лежит дисрегуляция в соединительной ткани с аутоиммунным механизмом. Выявляются антитела к различным ядерным компонентам: ядерным белкам, ценромерам фибробластов, а так же к коллагену.
Классификация склеродермии. Выделяют ограниченную склеродермию (кожная форма), которая подразделяется на бляшечную, линейную и мелкоочаговую и системную склеродермию, представленную акросклеротическим вариантом (CREST-синдром) и диффузной прогрессирующей склеродермией.
Провоцирующими факторами являются: гормональные расстройства (менопауза, роды, удаление яичников), фокальная инфекция, УФО, переохлажедение, механическая травма, введение сывороток, некоторых лекарств.
Ограниченная склеродермия встречается чаще у женщин в возрасте 40-60 лет. Высыпания на коже могут быть как единичные так и множественные.
Бляшечная склеродермия встречается наиболее часто. Для характерно образование сначала одного или нескольких сиреневых пятен различной величины с четкими границами без субъективных ощущений. Постепенно, в течение месяца происходит уплотнение (склерозирование) пятна в центре с образованием бляшки. По периферии уплотнения не наблюдается, сохраняется лиловый венчик. Очаг может постепенно расти, меняя свой цвет на желтоватый (цвет слоновой кости). Пока существует венчик, заболевание находится в прогрессирующей стадии. Со временем (месяцы и годы) очаг разрешается, формируется участок атрофии. Таким образом, заболевание в своем течении проходит 3 стадии: 1) пятно 2) бляшка 3) атрофия. Локализация процесса - любая (кроме головы).
Полосовидная (линейная) склеродермия наблюдается чаще у детей. Процесс, как правило, представлен одним очагом, распространяющимся линейно, по ходу сосудисто-нервного пучка по длине конечности или с волосистой части головы на лоб и спинку носа, напоминая рубец от удара саблей. Для этой формы типична достаточно глубокая атрофия кожи и подлежащих тканей.

Отличительной особенностью является очень короткий период пятна и бляшки и быстрое возникновение атрофии в виде небольших участков белого цвета (белые пятна). Субъективно часто сопровождается зудом, чего не наблюдается при других формах склеродермии.
Лечение ограниченной склеродермии патогенетическое. При возникновении и обострениях заболевания используется курсовое лечение бензилпенициллином (по 500 т. ЕД. 4 раза в сутки, на курс 28млн ЕД. Эффективны небольшие дозы Д-пенициламина (0,5-0,9 г в сутки, курс 3-6 мес. При мелкоочаговой форме применяют курсы унитиола внутримышечно. Применяют цитостатики.
Акросклеротический вариант системной склеродермии начинается обычно исподволь, чаще всего с поражения кожи пальцев рук. Начальные проявления напоминают симптомы болезни Рейно: больные жалуются на похолодание пальцев, чувство покалывания и ползания мурашек, кожа приобретает цианотичный оттенок. Иногда пальцы белеют и становятся нечувствительными.
Постепенно возникает плотный отек и склерозирование кожи, она становится плотной как дерево, гладкой, блестящей, тесно спаянной с подлежащими тканями. Цвет меняется на желтовато-белый, пальцы неподвижны, слегка согнуты. Постепенно процесс распространяется в проксимальном направлении и доходит до плеча. Обычно через 2-3 года в процесс вовлекается кожа лица. Она уплотняется, приобретает восковидный цвет, лицо становится маскообразным.
Прогрессируя крайне медленно, процесс в дальнейшем или останавливается и идет на разрешение, или может принять характер диффузной склеродермии. Возможно поражение внутренних органов (чаще пищевода в виде его сужения)
Часто в склерозированной коже отмечаются отложения солей кальция, появление телеангиэктазии.
Учитывая описанные выше клинические проявления, акросклеротический вариант склеродермии также обозначается как CREST-синдром (что обозначает характерные клинические проявления: С - кальциноз, R - феномен Рейно, Е - esophagus - поражение пищевода, S - склеродактилия, Т - телеангиэктазии)
Для диффузной склеродермии характерно острое или подострое течение заболевания с быстрым прогрессирующим поражением внутренних органов. Такие пациенты наблюдаются у терапевтов. Поражение кожи диффузное, быстро прогрессирующее. Характерно развитие отёка всей или почти всей кожи. Отёк очень плотный, ямка при надавливании не образуется. Кожа сероватая с синюшным оттенком. Постепенно кожа как бы спаивается с подлежащими тканями. Движения затруднены, мимика ограничена. Развивается атрофия подкожно-жировой клетчатки и мышц. Отмечается синдром Рейно. Поражаются внутренние органы: Лёгкие (пневмофиброз), желудочно-кишечный тракт, прежде всего отмечается сужение пищевода, почки, сердце.
Диагностика. Пациенты с подозрением на системную склеродермию подлежат обследованию у специалистов (дерматолог, терапевт, невропатолог, офтальмолог), лабораторно (характерно повышение СОЭ, С-реактивного белка, уровня глобулинов, обнаружение аутоантител в крови (антиядерные антитела, ревматоидные антитела, антитела против цитоплазматической РНК, антитела против коллагена).и др.), рентгенологически (обследование пищевода (сужение),органов грудной клетки (диффузный пневмосклероз), почек (нефросклероз). рекомендуется проведение эхокардиографии, ЭКГ (выявление диффузных изменений в миокарде), а также исследование сосудистых рефлексов на кистях.
При акросклеротическом варианте склеродермии используют D-пенициламин в высоких дозах в течение нескольких лет. Препарат применяется в связи с его способностью подавлять избыточное фиброобразование и оказывать противовоспалительное действие на соединительную ткань дермы. Препарат используют вместе с витамином В6. Недостатком является большое количество побочных эффектов.
Также применяется унитиол, витамины А, Е, С, Д, вазоактивные препараты, физиотерапевтические процедуры (ультразвук, диадинамические токи, электро- и фонофорез с лидазой), массаж, лечебную гимнастику. Также используют цитостатики.
В стадии уплотнения показаны ферментные препараты (лидаза).
Дерматомиозит- системное прогрессирующее заболевание, характеризуется преимущественным поражением поперечнополосатой и гладкой мускулатуры с нарушением двигательной функции, а также кожи. Различают первичный (идиопатический) и вторичный (симптоматический) дерматомиозит, развивающийся при раке внутренних органов (паранеопластический). Наиболее вероятна иммунная природа заболевания.
Идиопатический дерматомиозит чаще развивается постепенно, характеризуясь общими (субфебрилитет или лихорадка до 38-39°С), мышечными (миалгии, нарастающая мышечная слабость) и кожными проявлениями.
Поражение носит полиморфный характер с преобладанием эритемы, отека, преимущественно на открытых частях тела. Характерны периорбитальный отек и эритема, имеющая лиловый оттенок (симптом "'очков"). Кожный синдром может предшествовать появлению основного признака дерматомиозита - поражению мышц.

Поражение внутренних органов не превалирует в клинической картине болезни. Может отмечаться кальциноз пораженных тканей (синдром Тибьержа-Вейссенбаха).
Диагностические критерии дермтомиозита: типичные кожные проявления; прогрессирующая слабость в симметричных отделах проксимальных мышц конечностей; повышение концентрации сывороточных мышечных ферментов; миопатические изменения при электромиографии; картина полимиозита при биопсии мышц; увеличение креатининурии; уменьшение мышечной слабости при лечении кортикостероидами.
Жизненно важна дифференциация первичного (идиопатического) и вторичного (паранеопластического) дерматомиозита, определяющая тактику лечения и прогноз.
в зависимости от активности и течения процесса при первичном дерматомиозите:
- преднизолон в течение длительного периода с постепенным снижением дозы и корригирующим лечением;
- цитостатики;
- аминохинолиновые препараты (плаквенил, делагил и др.);
- экстракорпоральные методы лечения.
При паранеопластическом дерматомиозите:
Клинические исследования
Отзывы потребителей
Ларун об эмульсии Ла-Кри (irecommend.ru)
«У моего ребёнка периодически возникает аллергический дерматит, который проявляется, как зудящая сухая корочка на коже, от зуда дочь даже просыпалась ночью и плакала. Мы перепробовали несколько разных средств и не одно не давало такого эффекта, как эмульсия Ла-Кри. Это замечательное средство быстро впитывается в кожу, не оставляя не ней эффекта плёнки и прочих ненужных эффектов, когда речь идёт о ребёнке. Уверена мамы меня понимают)
Эмульсия эффективно увлажняет и буквально на глазах, кожа становится значительно приятней на ощупь и на вид тоже. При ежедневном применении, кожа у моего ребёнка становилась всё лучше, быстро зажили маленькие ранки и неровности.
Плюс к этому всему, вполне доступная цена, около 250 руб. При том, что эмульсия Ла-Кри, экономично расходуется и хватает её надолго.
Единственное, что мне не очень нравиться, это аромат. Но почитав другие отзывы, понимаю, что это субъективно. Просто это лично моё ощущение. Но я готова простить производителю этот маленький недостаток, ради производимого на кожу моего ребёночка, эффекта.
И ещё один нюанс, который мне лично очень нравиться, хотя вроде бы и мелочь- это мягкая мембрана, благодаря которой мягко выдавливается небольшое количество эмульсии и вообще создаётся ощущение более дорогого продукта.
Юлия Низовцева о креме Ла-Кри для чувствительной кожи (флап.рф)
«Не боюсь им мазать покраснение у ребенка, и сама часто пользуюсь кремом. В аптечке всегда лежит тюбик на всякий случай, а случаи такие очень часто случаются. Особенно летом, когда жарко, бывают раздражения, потнички из-за жары, крем наношу и все проходит. Пользуюсь им после душа. Наношу совсем немного на кожу и уже через 5 минут ничего не остается, крем легко впитывается и не остается на одежде.
- Ягодка Валентина Степановна, Лекарственные растения в дерматологии и косметологии, изд-во Наукова думка, 1991.
- Молочкова Юлия Владимировна, Дерматология. Краткий справочник, ГЭОТАР-Медиа, 2017.
- Бауманн Лесли, Косметическая дерматология. Принципы и практика, МЕДпресс-информ, 2016.
Читайте также:


