Дистальный лучелоктевой сустав болит
Почему болят пальцы на руках: причины боли суставов пальцев правой и левой руки
Болевые ощущения в мелких суставах пальцев рук и ног – явление довольно распространенное и на первый взгляд кажется безопасным.
Чаще всего такое состояние наблюдается у людей после сорока лет, однако, существует множество болезней, при которых боли в пальцах правой или левой руки возникают у молодого поколения.
Опорно-двигательная система человека насчитывает в своем составе более 300 мелких и крупных сочленений. Самые подвижные находятся в пальцах рук и ног. Эти суставы имеют тонкую соединительную оболочку и небольшую суставную поверхность.

Именно поэтому они так часто подвергаются повреждениям и заболеваниям.
Сустав – это соединение концевых костей, покрытых гиалиновым хрящом. Место сочленения покрыто синовиальной оболочкой, в которой содержится суставной экссудат.
Каждый палец руки (средний, мизинец, указательный, безымянный, кроме большого) состоит из трех фаланг:
- Проксимальная.
- Средняя.
- Дистальная.
Кроме того они имеют по три сустава:
- Проксимальный – соединяют кости, формирующие ладонь с проксимальной фалангой пальца.
- Средний фаланговый – соединяет проксимальную и среднюю фалангу.
- Дистальный – при помощи него средняя фаланга сочленяется с дистальной.
Почему появляются боли в пальцах рук? Причина такого состояния, это воспалительные заболевания суставов и травматические повреждения.
Боль в пальцах рук и ног может возникнуть по причине следующих заболеваний:
- Артрит (псориатический, стенозирующий, инфекционный, реактивный, ревматоидный).
- Артроз.
- Подагра.
- Бурсит.
- Остеоартроз.
- Остеомиелит.
- Тендовагинит.
- Болезнь де Кервена.
- Синдром Рейно.
- Ангиоспастический периферический криз
Вот почему могут появиться боли в пальцах рук, как в правой, так и в левой конечности. А теперь подробнее о каждом заболевании.

Артриты – это целая группа патологий, для которых типично острое воспаление элементов сустава и прилегающих к ним тканей.
При любом виде артрита болевые ощущения пальцах рук и ног появляются не только при выполнении конечностью каких-либо действий, но и в состоянии полного покоя.
Причем боли носят интенсивный характер, по утрам в суставах отмечается скованность. Во время нагрузок возможна крепитация (хруст), повышение локальной температуры и деформация сочленения.
Ревматоидный артрит – патология соединительной ткани комбинированного типа. Для ревматоидного артрита типично поражение мелких суставов (мизинцы и другие пальцы левой или правой руки).
Симптомы ревматоидного артрита:
- воспаление пястно-фаланговых суставов пальцев рук;
- симметричность – если воспаление развивается на правой руке, оно обязательно затронет и другую конечность.
Это заболевание коварно тем, что при его появлении существует высокий риск вовлечения в воспалительный процесс крупных суставов: коленного локтевого, голеностопного, тазобедренного.
Боль при ревматоидном артрите обычно возникает в ночные часы и по утрам.

Подагра или подагрический артрит – еще одна разновидность группы артритов. Причина заболевания – избыточное скопление мочевой кислоты в организме, кристаллы которой оседают на мягких и твердых тканях и разрушают сустав.
Раньше подагрой страдали только богатые люди, которые могли позволить себе излишества в пище: жирное мясо и рыбу, алкогольные напитки.
Мясо является главным источником пуринов, которые и приводят к развитию подагрического артрита. При подагре страдают обычно большие пальцы ног.
- боли в больших пальцах ног;
- если болезнь охватывает суставы правой или левой руки, можно говорить о развитии полиартрита;
- сустав краснеет и опухает.
При подагрической атаке:
- суставы пальцев ног сильно отекают;
- боль жгучая, преимущественно она возникает в ночное время;
- наблюдается локальное повышение температуры.
В среднем приступ подагры продолжается от трех дней до нескольких недель. Характерной особенностью подагрического артрита является образование тофусов – патологических уплотненных узелков, которые не причиняют пациенту боли и являются только косметическим дефектом.
Псориатический артрит является формой псориаза. Помимо того что поражаются кожные покровы, возникает воспаление в суставах ног и рук (правой или левой). Данный вид артрита поражает сразу все суставы одного пальца. Воспаленный палец краснеет и опухает. Суставы поражаются несимметрично.
Септические инфекционные артриты возникают из-за проникновения в ткань сустава инфекции через поврежденные участки кожи или через кровь. Может болеть только один сустав или сразу несколько. Интенсивность признаков болезни зависит от стадии ее развития.
Для гнойного или запущенного воспаления характерны следующие симптомы:
- лихорадка;
- сильная интоксикация;
- температура тела поднимается до критического уровня.
В детском возрасте симптомы заболевания выражены сильнее, чего не скажешь о патологии, развивающейся у взрослого человека.
Стенозирующий лигаментит характеризуется воспалением кольцевой связки пальцев правой или левой руки.
- онемение;
- сильное жжение;
- синюшность и отечность пальца;
- боль поражает все пальцы, но не затрагивает мизинец.
- сустав нельзя разогнуть без приложения внешних усилий.
Дискомфорт и боль усиливаются в ночные и утренние часы. Днем болевые ощущения исчезают совсем.
При остеоартрозе в суставе происходит разрушение хрящевой ткани. Этому заболеванию более подвержены женщины в период менопаузы.
- наследственные факторы;
- гормональные нарушения;
- нарушение обмена веществ;
- нагрузки, связанные с профессией.
- скованность правой или левой руки в утренние часы;
- ограничение подвижности в суставах;
- крепитация при работе руками;
- при нагрузке на сустав появляются болевые ощущения, которые стихают ночью;
- тупые боли в ночное время возможны при венозном застое.

Сначала заболевание поражает только один сустав, после чего в воспалительный процесс вовлекаются и остальные сочленения. Вторичному поражению подвергаются те диартрозы, которые во время первого воспаления принимали на себя всю работу.
Если болит только сустав большого пальца на правой руке, врач может заподозрить ризартроз – разновидность остеоартроза. Для этого заболевания типично поражение основания сустава, которое соединяет пястную и лучезапястную кости.
Ризартроз может быть спровоцирован постоянными нагрузками на мышцы и суставы большого пальца. К признакам патологии относятся болевые ощущения и деформация костей большого пальца руки.
Остеомиелит – это гнойно-некротический процесс, который может возникнуть в костях рук и ног, костном мозге, мягких тканях и суставах. Причины развития остеомиелита – бактерии продуцирующие гной.
Основные симптомы начала заболевания:
- сильная интоксикация;
- значительное повышение температуры;
- тошнота и рвота;
- боль в суставах;
- озноб;
- ухудшение общего состояния;
- головная боль.
Если остеомиелит длится уже несколько дней, появляются дополнительные симптомы:
- ограничение активного и пассивного движения кистями рук;
- отек мышц кисти;
- возможно появление венозного рисунка на коже;
- усиление болезненных ощущений.
Даже если боль в суставах, интоксикация и температура несколько ослабли, это вовсе не является свидетельством того, что болезнь отступает. Наоборот, данные признаки может свидетельствовать о переходе заболевания в хроническую стадию.
На пораженных участках нередко появляются свищи, из которых в незначительных количествах выделяется гной. Сливание свищей формирует подкожные каналы, приводит к искривлению пальцев и их неподвижности.
Бурсит – заболевание, при котором воспаляются суставные сумки, а в полости суставов скапливается жидкость.
- резкая боль при пальпации;
- темно-красный оттенок кожи;
- повышение местной температуры;
- образование подвижной и мягкой припухлости.
Если причиной бурсита является травма кисти или пальца, существует вероятность развития гнойной формы бурсита, которая сопровождается:
- слабостью во всем теле;
- болью в конечности;
- постоянной тошнотой;
- головной болью.

Ангиоспастический периферический криз – еще одна причина болевых ощущений в пальцах рук. Заболевание сопровождается похолоданием пальцев, их синюшностью, а после сильным покраснением кожи. Причина патологии – переохлаждение.
При травмировании или сдавливании лучезапястного сустава может возникнуть невропатия локтевого нерва, при которой болят пальцы рук. Чем запущеннее заболевание, тем ограниченнее функциональность пальцев в момент отведения и приведения руки.
Основные признаки синдрома Рейно:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- белый цвет кончиков пальцев;
- сильные жгучие боли, возникающие после стресса или переохлаждения.
Заболевание опасно тем, что его присутствие в организме нарушает процесс доставки кислорода к клеткам и тканям, в результате чего кончики пальцев могут омертветь. Все симптомы болезни прямым образом связаны с нарушением периферической циркуляции крови в сосудах.
Болезнь де Кервена являет собой воспаление связки большого пальца. Для патологии типично появление боли в лучезапястном суставе, которая при движениях кисти усиливается. Боль может иррадиировать в область предплечья, плеча и шеи. При пальпации в пораженной зоне отмечается припухлость и сильная боль.
Тендовагинит – патология, характеризующаяся острым или хроническим воспалительным процессом в соединительнотканных оболочках сухожилий.
- боли при сгибании и разгибании пальца;
- крепитация при любых движениях;
- припухлость в области сухожильного влагалища.
Что бы мы с вами ни делали своими руками, какой бы работой ни занимались, наши кисть и лучезапястный сустав всегда работают вместе как единое целое. Кисть не смогла бы выполнять широкий объем движений без соответствующих движений в лучезапястном суставе. Потеря подвижности лучезапястного сустава в значительной мере ограничивает манипулятивные возможности первого и остальных пальцев кисти, а болевой синдром в лучезапястном суставе делает невозможной полноценную функцию кистевого хвата.
Заболевания лучезапястного сустава и кисти зачастую взаимосвязаны и поэтому с клинической точки зрения их всегда необходимо рассматривать вместе.
Боль может локализоваться по лучевому краю запястья (например, при болезни Де Кервена и ризартрозе), локтевому краю запястья (при дегенеративном поражении дистального лучелоктевого сустава и гороховидно-трехгранного сустава) или на тыле запястья (остеоартроз лучезапястного сустава, болезнь Кинбека или скрытый ганглий тыла запястья).
Ограничение объема движений пациенты обычно не замечают до тех пор, пока сгибание и разгибание кисти не становится ограниченным в достаточно значительной степени. Потерю ротационных движений пациенты, наоборот, замечают достаточно быстро, поскольку при этом начинает страдать функция кисти.
Отек в области запястья может свидетельствовать о поражении суставов или сухожильных влагалищ.
Деформация запястья, если не брать во внимание травмы или парез лучевого нерва, является достаточно поздним симптомом. Необходимо выяснить, ограничена ли деформация какой-то определенной зоной (например, избыточно выстоящая головка локтевой кости, свидетельствующая о подвывихе в дистальном лучелоктевом суставе) или захватывает сустав целиком [прогрессирующая лучевая девиация кисти при ревматоидном артрите (РА)].
Нарушение функции касается в первую очередь кисти, хотя пациенты могут понимать, что проблема заключается в лучезапястном суставе.
Щелчки в суставе наблюдаются достаточно часто и, как правило, не имеют диагностической ценности; если они становятся болезненными и сопровождаются снижением силы кисти, то это может свидетельствовать о нестабильности.
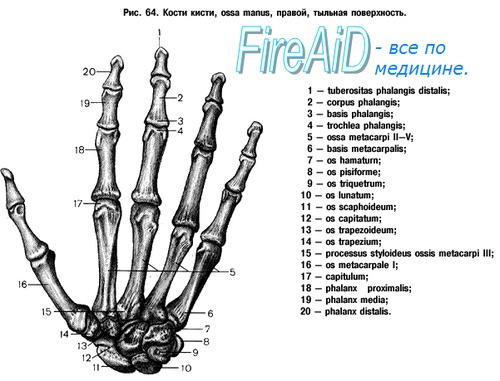
Видео нормальной анатомии костей кисти
а) Признаки патологии запястья и лучезапястного сустава. Исследование функции лучезапястного сустава нельзя считать полным без осмотра локтевого сустава, предплечья и кисти. При клиническом осмотре нужно полностью освободить от одежды обе верхние конечности.
б) Осмотр. Кожные покровы осматриваются на предмет рубцов. В сравнении осматривают оба лучезапястных сустава и предплечья для исключения деформаций. Если при осмотре выявляется отек, необходимо определить диффузный он или ограничен, например, одним из сухожильных влагалищ. Осмотрите обе кисти и пальцы для выявления возможной патологии.
Положение лучезапястного сустава в состоянии покоя и при движениях меняется в зависимости от положения кисти и пальцев. Эти особенности рассматриваются в соответствующих разделах следующей главы.
в) Пальпация запястья и лучезапястного сустава. При четком понимании поверхностной анатомии запястья его пальпация позволяет получить весьма ценную диагностическую информацию. Пальпаторно необходимо четко локализовать зоны болезненности и различные анатомические ориентиры и сравнить их с противоположным, здоровым запястьем.
Локальная болезненность может иметь диагностическое значение, например, при болезни Де Кервена (верхушка шиловидного отростка лучевой кости), переломе ладьевидной кости (анатомическая табакерка), остеоартрозе запястно-пястного сустава (основание первой пястной кости), болезни Кинбека (проекция полулунной кости), поражении треугольного фиброзно-хрягцевого комплекса (сразу же дистальнее головки локтевой кости) и изолированном теносиновите любого из сухожилий в области запястья. Одновременно при пальпации можно отметить повышение местной температуры кожи.
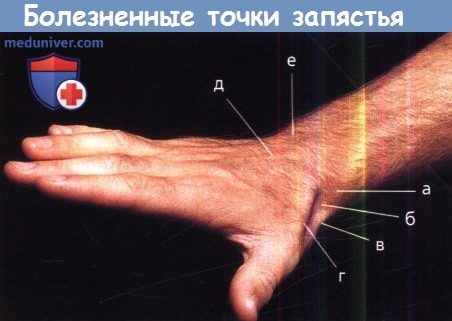
Болезненные точки в области запястья:
(а) Верхушка шиловидного отростка лучевой кости.
(б) Анатомическая табакерка, ограниченная с лучевой стороны (в) сухожилием короткого разгибателя первого пальца,
а с локтевой стороны (г) сухожилием длинного разгибателя первого пальца;
(д) сухожилия разгибателя пальцев и (в) головка локтевой кости.
г) Движения. Пассивные движения. Для сравнения объема разгибания в лучезапястных суставах пациент складывает кисти вместе ладонями другу к другу, а затем поднимает локти. Аналогичным образом оценивается сгибание в лучезапястных суставах. Лучевая и локтевая девиация кисти оцениваются в положении, когда ладони обращены вверх или вниз, а пронация и супинация — в положении с согнутыми под прямым углом и прижатыми к телу локтями.
Активные движения. Попросите пациента сначала максимально разогнуть кисть, а потом согнуть ее, затем отвести вправо и влево (лучевая и локтевая девиация). Активная пронация и супинация оцениваются при плотно прижатых к телу локтях. Для оценки силы мышц все те же движения повторяют с сопротивлением. Наконец, оценивается сила хвата кисти, для чего предпочтительней пользоваться механическим динамометром. Снижение силы может быть следствием болевого синдрома, разрыва сухожилий или слабости соответствующих мышц.

Нормальный объем движений. Объем разгибания из нейтрального положения несколько меньше объема сгибания.
Большую часть действий кисть выполняет в положении локтевой девиации, нормальный объем лучевой девиации может составлять всего лишь 15°. 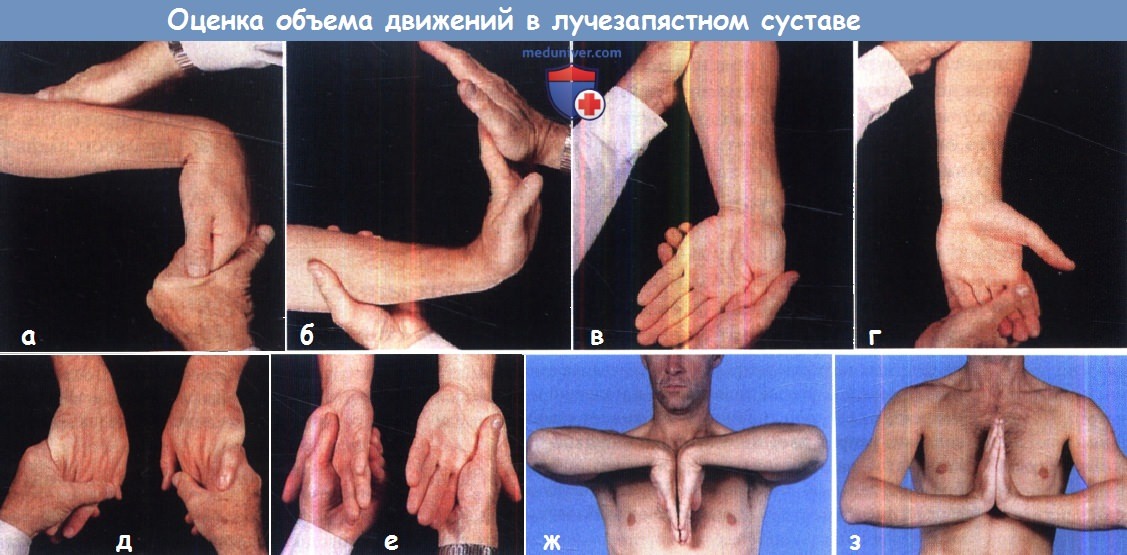
(а-е) Оценка движений в лучезапястном суставе: сгибания, разгибания, локтевой девиации, лучевой девиации, пронации и супинации.
Оценка пронации и супинации осуществляется в положении сгибания предплечий в локтевых суставах.
(ж, з) Представлен способ оценки объема сгибания и разгибания в лучезапястных суставах, позволяющий одновременно сравнить друг с другом оба сустава.
д) Провокационные пробы. Для оценки стабильности суставов запястья используют специальные провокационные пробы. Полулунно-трехгранный сустав оценивают путем захвата пальцами одной руки полулунной кости, а другой — гороховидно-трехгранного комплекса и смещения костей друг относительно друга: боль или щелчки при выполнении этой пробы свидетельствуют о несостоятельности полулунно-трехгранной связки. Гороховидно-трехгранный сустав оценивают путем смещения гороховидной кости относительно трехгранной в лучевую сторону.
Стабильность полулунно-ладьевидного сустава оценивается путем сильного нажатия на ладонную поверхность бугорка ладьевидной кости при одновременном отведении и приведении кисти: боль или щелчки при отведении кисти (лучевой девиации) являются патологией. Треугольный фиброзно-хрящевой комплекс оценивают путем компрессии локтевого края лучезапястного сустава и сгибания и разгибания его. Стабильность дистального лучелоктевого сустава оценивается путем фиксации лучевой кости и смещения по отношению к ней головки локтевой кости вверх и вниз. Об этих пробах мы еще раз упомянем в разделе, посвященном нестабильности запястья.

(а) Болезненность в области верхушки шиловидного отростка локтевой кости позволяет заподозрить болезнь Де Кервена
(тендовагинит общего влагалища сухожилий короткого разгибателя и длинной отводящей мышцы первого пальца).
Подтвердить этот диагноз помогает проба Финкельштейна: кисть пациента удерживают так, чтобы первый палец был плотно прижат к ладони,
и в этом положении выполняют максимальную локтевую девиацию. Если в этот момент в области пораженного сухожильного футляра возникает острая боль, проба считается положительной.
(б) Болезненность в области анатомической табакерки типична для переломов ладьевидной кости.
(в) Болезненность дистальнее головки локтевой кости может проявлением тендинита локтевого разгибателя кисти.
е) Рентгенография. Стандартом является рентгенография лучезапястного сустава в прямой и боковой проекциях. На этих рентгенограммах обращают внимание на положение и форму отдельных костей запястья и на расстояния между ними. Затем оценивают ширину суставной щели, обращая при этом особое внимание на лучезапястный сустав и запястно-пястный сустав первого пальца. Стандартом также является рентгенография лучезапястного сустава в среднепронационном положении с согнутым до 90° локтевым суставом, для сравнения можно выполнять одновременно рентгенографию обоих лучезапястных суставов.
Для выявления переломов ладьевидной кости и нестабильности запястья используют специальные проекции. В некоторых случаях для диагностики нестабильности применяют динамическую флюороскопию лучезапястных суставов.
ж) Артрография. Запястье включает в себя три отдельных сустава: лучезапястный сустав, дистальный лучелоктевой сустав и сустав запястья. Артрография позволяет выявить наличие дефектов треугольного фиброзно-хрящевого комплекса, ладьевидно-полулунной и полулунно-трехгранной связок.
з) Компьютерная томография. КТ считается идеальным методом оценки конгруэнтности дистального лучелоктевого сустава, диагностики переломов крючковидного отростка крючковидной кости, оценки выраженности деформации ладьевидной кости при ее неправильно сросшихся и несросшихся переломах перед их оперативным лечением.
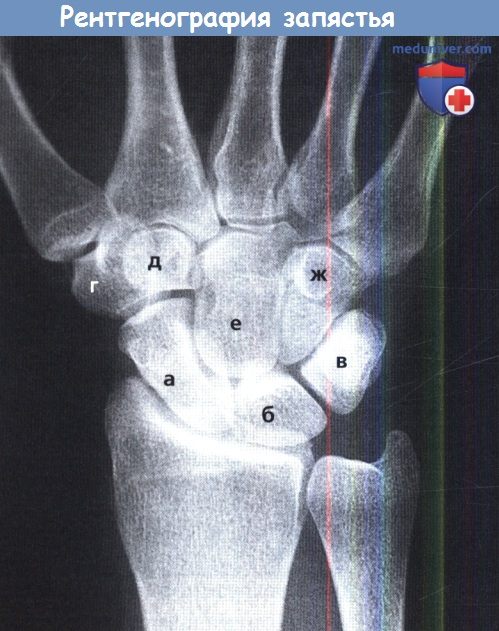
Рентгенография лучезапястного сустава и запястья. Обратите внимание на нормальные форму и расположение костей запястья:
(а) ладьевидная кость, (б) полулунная кость, (в) трехгранная кость с накладывающейся на нее гороховидной костью,
(г) кость-трапеция, (д) трапециевидная кость, (е) головчатая кость, (ж) крючковидная кость.
и) Магнитно-резонансная томография (МРТ). МРТ эффективна в отношении диагностики вторичных изменений, связанных с переломами ладьевидной кости, асептического некроза полулунной кости (болезнь Кинбека), скрытых тыльных ганглиев и внутрикостных ганглиев запястья. Толщина среза может оказаться слишком большой и не позволит выявить повреждения наиболее тонких анатомических образований, например полулунно-трехгранной связки, ладьевидно-полулунной связки и треугольного фиброзно-хрящевого комплекса. МР-артрография позволяет увеличить чувствительность метода.
к) Радионуклидное сканирование. Очаги повышенного накопления изотопа могут наблюдаться при остеоид-остеоме, скрытых переломах ладьевидной кости или ранних дегенеративных изменениях сустава.
л) Флюороскопия. Флюороскопическое динамическое исследование может оказаться информативным в диагностике некоторых типов нестабильности запястья.
Локтевой сустав
Суставная капсула Относительно неплотная суставная капсула простирается от короноидалыюй ямки и ямки локтевого отростка плечевой кости до короноидального и локтевого отростков локтевой кости и до кольцевой связки, окружающей головку лучевой кости. Капсула спереди и сзади тонкая, что допускает сгибание и разгибание, но усиливается по бокам коллатеральными связками.
Связки Локтевая (медиальная) коллатеральная связка. Три крепкие полоски, укрепляющие медиальную сторону капсулы. Лучевая (латеральная) коллатеральная связка. Крепкая треугольная связка, укрепляющая латеральную сторону капсулы.
Стабилизирующие сухожилия Сухожилия двуглавой мышцы плеча, трехглавой мышцы плеча, плечевой мышцы и других мышц, расположенных на предплечье. Эти сухожилия пересекают локтевой сустав и обеспечивают дополнительную безопасность.
Движения Только сгибание и разгибание.
Локтевой сустав: вид сбоку
Локтевой сустав: медиальный вид
Описание
По строению локтевой сустав относится (лат. arcticulatio cubiti) к сложным, поскольку сочленяющиеся кости образуют 3 простых сустава, заключенных в общую капсулу:
- Плечелоктевой (лат. articulatio humeroulnaris)
- Плечелучевой (лат. articulatio humeroradialis)
- Проксимальный лучелоктевой (лат. articulatio radioulnaris proximalis)
Плечелоктевой сустав (лат. articulátio humeroulnáris) образован блоком плечевой кости (лат. trochlea) и вырезкой блока локтевой кости (лат. incisura trochlearis). Анатомически — блоковидный сустав с винтообразным строением суставных поверхностей.
Так, на блоке находится выемка (направляющая бороздка), расположенная не перпендикулярно оси блока, а под углом к ней, что образует винтовой ход. На поверхности вырезки блока локтевой кости имеется гребешок, который соответствует выемке на блоке плечевой кости.
Плечелучевой сустав (лат. articulatio humeroradialis) образуется в результате сочленения головки мыщелка плечевой кости (лат. capitulum humeri) с ямкой головки лучевой кости (лат. fovea articularis). Представляет собой по форме шаровидный сустав, но движения осуществляются только вокруг двух осей, являющихся общими как для него, так и для локтевого сустава в целом.
Проксимальный лучелоктевой сустав (лат. art. radioulnaris proximalis) — сочленение суставной окружности лучевой кости (лат. circumferentia arcticilaris radii) и лучевой вырезкой локтевой кости (лат. incisura radialis ulnae), имеющее цилиндрическую форму (вращательный сустав первого типа).
В суставе происходят движения двух типов: сгибание и разгибание руки вокруг фронтальной оси совместно с локтевой костью (происходит скольжение лучевой кости по головке мыщелка плечевой кости), а также вращение лучевой кости вокруг вертикальной оси совместно с дистальным лучелоктевым суставом (пронация и супинация, движение внутрь и кнаружи соответственно).
Суставная капсула является общей для всех трёх костей. По плечевой кости охватывает две трети локтевой ямки сзади и венечную и лучевую спереди, не доходя до надмыщелков. К локтевой кости прикрепляется по краю блоковидной вырезки, а к лучевой — по окружности шейки, образуя выпячивание синовиальной оболочки (recessus scciformis).
К вспомогательным элементам суставной капсулы относятся локтевая и лучевая коллатеральные связки (лат. ligg. collaterale ulnare et radiale). Локтевая коллатеральная связка начинается от медиального надмыщелка плечевой кости и прикрепляется к медиальному краю блоковидной вырезки лучевой кости.
ПОДРОБНЕЕ ПРО: Болят колени — Топ-14 средств что делать, чем и как лечить
Лучевая коллатеральная связка, напротив, идёт от латерального надмыщелка и прикреляется к переднему и заднему краям лучевой вырезки локтевой кости. Между краев проходят фиброзные пучки кольцевой связки лучевой кости (лат. lig.
annulare radii), которые дугообразно огибают шейку и головку лучевой кости, но не срастаются с ними. Данная связка отвечает за направление лучевой кости при движении вокруг вертикальной оси, способствуя беспрепятственному вращению.
Проксимальный лучелоктевой сустав
Тип сустава Синовиальный шарнирный сустав.
Сочленение Покрытая диском головка лучевой кости вращается в пределах кольца, образованного лучевой вырезкой на локтевой кости и кольцевой связкой лучевой кости. Примечание: синовиальная полость этого сустава продолжает (связана с) полость локтевого сустава.
Движения Пронация и супинация предплечья.
Проксимальный (верхний) лучелоктевой сустав: вид спереди
Ангиология и иннервация
Локтевой сустав получает артериальную кровь из суставной сети локтя, (лат. rete articulare cubiti), образованной верхней локтевой коллатеральной артерией, (лат. a. collateralis ulnaris superior) и нижней локтевой коллатеральной артерией, (лат. a.
collateralis ulnaris inferior) (ветви a.brachiales), передней и задней ветвью возвратной локтевой артерии, (лат. ramus anterior et posterior a. recurrentis ulnaris) (ветви a.ulnaris), ветвью возвратной лучевой артерии, (лат. ramus a.
recurrens radialis), срединной и лучевой коллатеральной артерией, (лат. a. collateralis media et radialis) (ветви a.profunda brachii), межкостной возвратной артерией, (лат. a. recurrentis interossea) (ветвь a.
Лимфоотток идёт по глубоким лимфатическим сосудам в кубитальные (локтевые) лимфатические узлы (лат. nodici lymphatici cubitales).
Капсула локтевого сустава иннервируется ветвями срединного (лат. n.medianus), лучевого (лат. n.radialis) и локтевого (лат. n.ulnaris) нервов.
Промежуточный лучелоктевой сустав
Тип сустава Синдесмоз.
Сочленение Соединяет межкостную границу лучевой кости с межкостной границей локтевой кости через межкостную мембрану. Кроме того, тонкая волокнистая полоска, называющаяся косой хордой межкостной перепонки предплечья, соединяет локтевую бугристость с проксимальным концом диафиза лучевой кости.
Функция Увеличивает поверхность отхождения глубоких мышц предплечья; помогает соединять лучевую и локтевую кость и передает локтевой кости усилия, проходящие вверх по руке вдоль лучевой кости.
Дистальный и промежуточный лучелоктевой сустав: а) вид спереди; б) венечный вид
Классификация
Функция сочленения напрямую зависит от того, сколько в нем осей, вокруг которых осуществляется движение. Количество осей, в свою очередь, зависит от формы суставных поверхностей. Например, шаровидный сустав всегда будет иметь несколько осей движения, а цилиндрический только одну. Классификация основана на количестве суставных поверхностей, образующих анатомическую конструкцию, форме и функциях.
В зависимости от числа костей:
Какими костями образован локтевой сустав?
- Простые – образованы 2-мя суставными поверхностями. Примером такого сочленения можно назвать межфаланговые суставы.
- Сложные. В их состав входит свыше 2-х суставных поверхностей.
- Комплексный. В этом случае полость разделена на камеры находящимся внутри мениском. Такое устройство имеет колено.
- Комбинированный. Состоит из нескольких сочленений, расположенных изолированно один от другого. К этой группе суставов относится височно-нижнечелюстной.
По форме и функциям:
- одноосные: цилиндрический, блоковидный, винтообразный;
- двухосные: эллипсовидный, мыщелковый, седловидный;
- многоосные: шаровидный, плоский, чашеобразный.
Лучезапястный сустав
Тип сустава Синовиальный эллипсовидный.
Сочленение Дистальная поверхность лучевой кости и суставной диск (этот же диск описывается в дистальном лучелоктевом суставе, см. предыдущую страницу) соединяется с проксимальным рядом запястных суставов: ладьевидным, полулунным и трехгранным.
Движения Движения осуществляются в комбинации с межзапястными суставами: сгибание, разгибание, приведение (локтевое смещение), отведение (лучевое смещение) и вращательное движение.
Ссылки
Дистальный лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Детальнее головки локтевой кости располагается суставной диск.
Он представляет собой треугольную волокнисто-хрящевую пластинку, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной — к шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула просторная. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистяльный лучелоктевой сустав по форме цилиндрический с вертикальной осью вращения. Вместе с проксимальным лучелоктевым суставом он образует единое функциональное комбинированное сочленение, обеспечивающее вращение лучевой кости по отношению к локтевой кости.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis)
ПОДРОБНЕЕ ПРО: При растяжении связок голеностопного сустава накладывается повязка
Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости. Дистальнее головки локтевой кости располагается суставной диск, discus articularis.
Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости.
Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава. Суставная капсула, capsula articularis, просторна.
Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis. Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Дистальный лучелоктевой сустав (articulatio radioulnaris distalis). Дистальный, или нижний, лучелоктевой сустав, articulatio radioulnaris distalis, образован суставной окружностью головки локтевой кости и локтевой вырезкой лучевой кости.
Дистальнее головки локтевой кости располагается суставной диск, discus articularis. Он представляет собой волокнисто-хрящевую пластинку треугольной формы, которая своим основанием прикрепляется к локтевой вырезке лучевой кости, а вершиной – к медиальному шиловидному отростку локтевой кости. Диск отделяет полость дистального лучелоктевого сустава от полости лучезапястного сустава.
Суставная капсула, capsula articularis, просторна. Она прикрепляется по краю суставных поверхностей костей к диску, образуя вверху, между локтевой и лучевой костями, мешкообразное углубление, recessus sacciformis.
Дистальный лучелоктевой сустав является разновидностью цилиндрического сустава – вращательный сустав, articulatio trochoidea. Вместе с проксимальным лучелоктевым суставом он образует комбинированный сустав, обеспечивающий вращение лучевой кости по отношению к локтевой кости.
Атлас анатомии человека. Академик.ру. 2011.
Автор статьи: Василий Шевченко
Читайте также:


