Дисторсия связочного аппарата лучезапястного сустава
Повреждение, чаще растяжение или надрыв связок в травматологии носит название дисторсии. Эта патология проявляется не только болезненностью, но и умеренно выраженным кровоизлиянием в окружающие сустав мягкие ткани, а при повреждении капсулы возможно попадание крови и во внутрисуставную полость. Чаще всего травму такого характера получают спортсмены и люди, профессиональная деятельность которых связана с риском перенапряжения сочленений.

Классификация заболевания
В медицине существует две классификации травм связок — в зависимости от степени поражения и по локализации травмы.
Травматологи выделяют следующие три степени патологии в зависимости от выраженности повреждения:
- При первой степени происходит частичный отрыв или разрыв отдельных волокон связочного аппарата.
- Вторая степень характеризуется частичным разрывом связок.
- При третьей степени наблюдается полный разрыв определенной связки или ее отрыв от места прикрепления, зачастую с участком костной ткани. При этом нередко страдают коллатеральные сосуды, что и вызывает развитие внутреннего кровотечения.
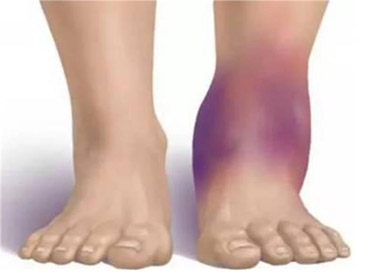
В зависимости от локализации выделяют следующие виды повреждений:
- Дисторсию голеностопных суставов — в большинстве случаев страдают наружные связки голеностопа, чаще повреждается таранно-малоберцовая связка. Патология развивается при подворачивании стопы с одновременным избыточным подошвенным сгибанием. Травма сопровождается острой болью в области лодыжки.
- Коленных — в большинстве случаев встречаются травмы боковых (латеральных или медиальных) связок коленных суставов. Иногда болезнь может сопровождаться отрывом участка кости, подвывихом колена или его смещением.
- Тазобедренных — чаще всего встречаются повреждения связок мышц задней группы бедра, а также передней четырехглавой мышцы бедра. Реже страдает группа приводящих мышц. Причиной развития патологии, помимо резкого движения, может стать прямой удар в область прикрепления связочного аппарата, а также попытки выполнить без подготовки сложные гимнастические упражнения (шпагат, ласточка, резкие прыжки).
- Лучезапястного сустава — причиной развития в большинстве случаев становится падение с упором на раскрытую ладонь, чрезмерное сгибание или разгибание запястья. Довольно часто такую травму могут получить дети во время активных игр или спортивных занятий. Согласно статистике, одинаково часто страдают правый и левый суставы.
- Локтевых — основным повреждающим фактором являются значительные физические нагрузки. К группам риска относятся спортсмены и люди, чья работа связана с подъемом тяжестей и выполнением однотипных монотонных движений руками (массажисты), при которых нагрузка приходится на локоть.
- Дугоотросчатых — благодаря этим суставам обеспечивается подвижность различных отделов позвоночника. Чаще дисторсия развивается в шейном отделе. В большинстве случаев страдают спортсмены или профессиональные танцовщики, у которых нагрузка на позвоночник гораздо выше, чем у обычных людей. Также причиной развития патологии может стать резкий поворот шеи по оси позвоночника или падение с ушибом шейного отдела.
- При травмах плеча чаще страдает грудинно-ключичная связка.
По МКБ-10 дисторсии имеют код: S 13.0-13.6 (связочный аппарат шеи), S 93.0-93.6 (голеностоп), S43.0-43.6 (плечевой пояс), S 63.0-63.6 (кисть).
Симптоматика и механизм развития отдельных видов дисторсий
Дисторсия сустава — это закрытая травма, возникающая в результате резкого движения большой амплитуды в непривычном для суставного сочленения направлении. Чаще страдают суставы верхних и нижних конечностей (согласно международной статистике, основная доля растяжений приходится на голеностопное и лучезапястное сочленения).
В большинстве случаев механизм развития дисторсии следующий — один из сегментов конечности остается зафиксированным, а другой совершает движение, от силы и резкости которого и зависит степень повреждения.
Клинические признаки определяются выраженностью травматических повреждений. Обычно наблюдаются следующие проявления заболевания в зависимости от его степени.
- Незначительная отечность в области травмы; боль, усиливающаяся при пальпации поврежденной области и при движениях; функции сустава не нарушены. Пациент может самостоятельно передвигаться, ощущая при этом умеренные болезненные ощущения. Основной признак растяжения первой степени — отсутствие кровоизлияния в область околосуставных тканей.
- Отечность и кровоизлияние распространены ниже, выше и сбоку от места травмы. Пальпация суставной области сопровождается значительной болезненностью, наблюдается ограничение движений в суставе. При повреждении внутренних структур развивается гемартроз (кровоизлияние в суставную полость).
- Присутствует сильный болевой синдром в покое, отчетливо выражены отечность и кровоизлияние, которые захватывают близлежащие ткани. Функция сустава нарушена, активные движения невозможны, пациент не может самостоятельно двигаться. При рентгенологической диагностике можно выявить повреждение кортикального слоя костной ткани в области травмы.
Наиболее ярко проявляется симптоматика дисторсии при повреждениях тазобедренных суставов. Это связано с размером самого сустава и развитостью мышечных структур в области бедра.
Способы диагностики патологии
В первую очередь специалист проведет опрос и осмотр пациента. Диагностировать болезнь, опираясь только на данные осмотра и симптомы невозможно. При подозрении на дисторсию необходимо использовать инструментальные методы обследования.
В медицинском учреждении для уточнения диагноза будет проведена рентгенодиагностика, при необходимости должна быть сделана компьютерная или магнитно-резонансная томография.
Перед назначением дополнительных методов исследования врач выявляет объем возможных активных и пассивных движений в травмированной конечности для определения тяжести повреждения. Особенно сложно диагностируются повреждения в дугоотросчатых суставах.
Дисторсия шейного отдела позвоночника у детей
Согласно статистике, дисторсия шейного отдела позвоночника диагностируется практически у 10% детей, поступивших в отделения травматологии с повреждениями позвоночного столба. При этом в большинстве случаев функциональность позвоночника нарушается незначительно. Крайне редко травма осложняется разрывом связок, что сопровождается резким ограничением объема движений.
Среди причин развития подобного заболевания у ребенка можно выделить резкие повороты головы, повреждения, полученные во время прыжков на батуте и при занятиях плаванием, значительные физические нагрузки, а также прямые удары, толчки в область головы и шеи.
Проявляется растяжение связок шейного отдела болью, усиливающейся при поворотах, наклонах головы, развитием отечности и гиперемии в области шеи. Первой помощью является полное обездвиживание, для чего ребенка кладут на ровную, твердую поверхность, под область шейного отдела помещают валик. После этого пациента необходимо срочно доставить в медицинское учреждение для уточнения диагноза и оказания адекватной помощи.
Методы лечения заболевания
При повреждении суставов пациенту необходимо оказать первую помощь, которая заключается в применении холодных примочек или сухого холода на место травмы, чтобы предотвратить развитие отека и внутрисуставного кровотечения.
Это можно сделать и в домашних условиях перед транспортировкой травмированного человека в медицинское учреждение.

Перевозить пациента необходимо с зафиксированной пострадавшей конечностью. В случае ушиба позвоночника транспортировка производится в положении лежа, иначе можно дополнительно повредить структуры позвоночника.
При тяжелых повреждениях для иммобилизации применяются шины. При их отсутствии можно использовать две рейки. Их надо расположить по бокам конечности и связать друг с другом.
Лечение зависит от степени повреждения, но в любой ситуации терапия начинается с обездвиживания пострадавшей конечности. При повреждении голеностопного, коленного, плечевого, лучезапястного сустава накладывается восьмиобразная повязка. При травме шейного отдела используется специальный фиксирующий воротник, чтобы исключить повороты шеи направо или налево, ее наклоны вперед и в стороны. В остальных случаях могут применяться простые повязки.
На третий день после иммобилизации назначают прогревания, теплые лечебные ванны, иногда с отварами трав, аппликации парафина или озокерита, мази с согревающим эффектом. Полное восстановление происходит на 12—14 день. Фармакотерапия применяется только в виде назначения противовоспалительных и обезболивающих средств. Нередко используются витаминные комплексы, включающие магниевые соединения и другие минералы.
Вторая и третья степень патологии требуют обезболивания. Для этого используются инъекции растворов новокаина, лидокаина, нестероидных противовоспалительных препаратов, схему введения которых определяет доктор. Поврежденную конечность гипсуют. Для быстрейшего выздоровления назначается физиотерапия (магнитная терапия, электро- и термотерапия, иглоукалывание).
После снятия гипса для восстановления функциональности сустава в обязательном порядке назначаются массаж и комплекс упражнений лечебной физкультуры. Своевременно назначенные и правильно подобранные процедуры помогут вылечить заболевание полностью.
Для того чтобы исключить повторное повреждение связочного аппарата в периоде реабилитации, необходимо на протяжении нескольких недель после выздоровления фиксировать травмированный сустав марлевой повязкой или специальными приспособлениями (например, наколенником).
Последствия повторного повреждения могут быть более серьезными, особенно если пациент не успел восстановиться полностью после первой травмы.
Использовать такие лечебные процедуры можно и дома, сочетая их с назначенным доктором физиолечением и комплексом специальных упражнений. Применение рецептов народной медицины не запрещается, но, перед тем как лечиться, используя эти методики, необходимо проконсультироваться с наблюдающим специалистом.
Видео : базовая подборка упражнений для восстановления после дисторсии колена.
Чтобы избежать развития хронических заболеваний костно-суставной системы, необходимо помнить, что даже незначительные травмы нельзя лечить самостоятельно. Основное условие полного выздоровления — своевременное обращение к травматологу и тщательное выполнение его рекомендаций.
Содержание:

Руки выступают основным инструментом каждого человека, потому растяжение связок (дисторсия) лучезапястного сустава – не редкость. По этой причине необходимо знать, какая картина сопровождает это травмирование и методы лечения при нем.
Причинные факторы
Существует ряд факторов, провоцирующих растяжение связочных волокон на запястье:
- Чрезмерные физупражнения. К примеру, у людей, которые занимаются профессионально спортом, травмирование связочной системы лучезапястного артрсоединения случается вследствие совершения жима либо работы с большим грузом. Обычные занятия на турнике могут стать причиной травмирования. Неправильно совершаемые упражнения могут стать пусковым фактором разрыва связочных волокон.
- Неосторожное выполнение двигательных актов. Такое возникает при резком поднятии маленького ребенка за его ручку. А также повышенная активность маленького непоседы в некоторых случаях становится причиной травмирования.
- Деформирование суставного сочленения.
- Бытовая травма. Такое случается в момент неудачного приземления при падении либо удара.
- Трудовая деятельность, связанная с однотипными постоянно выполняемыми движениями или физнагрузками.
Дополнительно участвуют в возникновении травмы так называемые предрасполагающие условия:
- Пожилой возраст. С течением соединительная ткань претерпевает потерю эластичности
- Врожденные аномалии развития сухожильного аппарата.
- Воспалительный процесс в тканях, которые окружают артрсоединение, что способствует расстройству трофики и гемоснабжения, и как результат — утеря эластичности.
- Гиподинамичный образ жизни;
- Плохое физразвитие. Вследствие этого организм становится невыносливым и легко поддающимся травмированию.
Симптоматическая картина
Суть этого травматического повреждения – дисторсии — это разрыв части связочных волокон (соединительных, нейральных либо кровеносного сосуда). Клиника представлена следующими симптомами:
- Болезненные ощущения, усиливающиеся при попытке совершать двигательные акты верхней конечностью либо в тяжелых случаях – при прикосновении.
- Ограничение либо полная потеря двигательной активности.
- Отек и припухлость в точке травмирования.
Стадийное развития патпроцесса
Клиника повреждения лучезапястного соединения преимущественно зависит от степени тяжести и развившихся осложнений. Подразделяют на три стадии:
- Легкая степень. Наблюдается микроразрыв связочных волокон. Сопровождается возникновением небольших болевых ощущений, не оказывающих особого дискомфорта в момент двигательной активности пострадавшего. Однако, в момент сгибания/разгибания болезненность может интенсифицироваться. Тканевая отечность отсутствует.
- Средняя степень. Характерен частичный разрывом связочного аппарата. Альгические ощущения более выражены. Отмечается ограниченная подвижность на фоне развившейся отечности и кровоизлияния в месте повреждения.
- Тяжелая степень. Представлена полным (тотальным) разрывом связочных волокон. На запястье визуализируется гематома и выраженный отек. Болезненность характеризуется резкостью и выраженностью. Отек препятствует совершению двигательных актов.
Диагностирование
При подозрении на травматическое повреждение связочного аппарата лучезапястного артрсочленения следует немедленно обратиться к травматологу. Диагностирование, прежде всего, начинается с визуального обследования места травмирования. Травматолог соберет все необходимые сведения об условиях возникновения травмы. и постарается предположить степень тяжести.
В качестве дополнительных, но крайне важных, диагностических методов исследования следует назвать:
- Лабораторный. Включает общее исследование крови, последняя может показать лейкоцитоз, увеличение СОЭ. Дополнительно прибегают к пунктированию лучезапястного сочленения с целью извлечения синовиальной жидкости для лабораторной оценки состава. В этом случае наблюдается увеличенное количество лейкоцитарных клеток.
- Рентгенографическое обследование. Поможет выяснить точную локализацию поражения и провести дифдиагностику с переломом и разрывом мышечной системы.
- МРТ, УЗИ.
Первая помощь

Растяжение связочного аппарата лучезапястного сочленения требует выполнения некоторых лечебных мероприятий:
- Пострадавшего необходимо усадить либо уложить.
- Иммобилизация пострадавшей руки. Ее можно выполнить посредством эластичного бинта либо подручных предметов (платок, шарф).
- В случае излишней мобильности поврежденного сочленения рекомендуется наложить шину.
- Наложить холодовый компресс (грелку со льдом, лед, предварительно завернутый в ткань, и пр.) на участок повреждения.
- Пострадавшему при сильном альгическом синдроме показан прием обезболивающего средства.
- Транспортировать пострадавшего в травмпункт.
Терапевтическая тактика
Лечебная схема полностью зависит от степени тяжести травмирования. Первоначальным шагом будет купирование болевого синдрома. В тяжелых вариантах иногда прибегают к новокаиновым блокадам, которые могут быть многократными с интервалом в 4 суток, далее назначаются антивоспалительные лекарственные средства.
Лечение характеризуется длительностью и комплексностью. Терапевтическая методика включает как купирование болевого синдрома, так и стимулирование регенерационных процессов организма.
В реабилитационный период пациентам показаны физиотерапевтические процедуры в виде электрофореза, мануальной терапии, лечебных ванн.
На следующие сутки после получения травмы допускаются шевеления рукой. А кт таким упражнениям присоединяют массаж с использованием разогревающих мазей.
Своевременно начатое лечение предупреждает повторение травмы и развитие каких-либо осложнений.
- Причинные факторы
- Симптоматическая картина
- Стадийное развития патпроцесса
- Диагностирование
- Первая помощь
- Терапевтическая тактика

Руки выступают основным инструментом каждого человека, потому растяжение связок (дисторсия) лучезапястного сустава – не редкость. По этой причине необходимо знать, какая картина сопровождает это травмирование и методы лечения при нем.
Существует ряд факторов, провоцирующих растяжение связочных волокон на запястье:
- Чрезмерные физупражнения. К примеру, у людей, которые занимаются профессионально спортом, травмирование связочной системы лучезапястного артрсоединения случается вследствие совершения жима либо работы с большим грузом. Обычные занятия на турнике могут стать причиной травмирования. Неправильно совершаемые упражнения могут стать пусковым фактором разрыва связочных волокон.
- Неосторожное выполнение двигательных актов. Такое возникает при резком поднятии маленького ребенка за его ручку. А также повышенная активность маленького непоседы в некоторых случаях становится причиной травмирования.
- Деформирование суставного сочленения.
- Бытовая травма. Такое случается в момент неудачного приземления при падении либо удара.
- Трудовая деятельность, связанная с однотипными постоянно выполняемыми движениями или физнагрузками.
Дополнительно участвуют в возникновении травмы так называемые предрасполагающие условия:
- Пожилой возраст. С течением соединительная ткань претерпевает потерю эластичности
- Врожденные аномалии развития сухожильного аппарата.
- Воспалительный процесс в тканях, которые окружают артрсоединение, что способствует расстройству трофики и гемоснабжения, и как результат — утеря эластичности.
- Гиподинамичный образ жизни;
- Плохое физразвитие. Вследствие этого организм становится невыносливым и легко поддающимся травмированию.
Суть этого травматического повреждения – дисторсии — это разрыв части связочных волокон (соединительных, нейральных либо кровеносного сосуда). Клиника представлена следующими симптомами:
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Болезненные ощущения, усиливающиеся при попытке совершать двигательные акты верхней конечностью либо в тяжелых случаях – при прикосновении.
- Ограничение либо полная потеря двигательной активности.
- Отек и припухлость в точке травмирования.
Клиника повреждения лучезапястного соединения преимущественно зависит от степени тяжести и развившихся осложнений. Подразделяют на три стадии:
- Легкая степень. Наблюдается микроразрыв связочных волокон. Сопровождается возникновением небольших болевых ощущений, не оказывающих особого дискомфорта в момент двигательной активности пострадавшего. Однако, в момент сгибания/разгибания болезненность может интенсифицироваться. Тканевая отечность отсутствует.
- Средняя степень. Характерен частичный разрывом связочного аппарата. Альгические ощущения более выражены. Отмечается ограниченная подвижность на фоне развившейся отечности и кровоизлияния в месте повреждения.
- Тяжелая степень. Представлена полным (тотальным) разрывом связочных волокон. На запястье визуализируется гематома и выраженный отек. Болезненность характеризуется резкостью и выраженностью. Отек препятствует совершению двигательных актов.
При подозрении на травматическое повреждение связочного аппарата лучезапястного артрсочленения следует немедленно обратиться к травматологу. Диагностирование, прежде всего, начинается с визуального обследования места травмирования. Травматолог соберет все необходимые сведения об условиях возникновения травмы. и постарается предположить степень тяжести.
В качестве дополнительных, но крайне важных, диагностических методов исследования следует назвать:
- Лабораторный. Включает общее исследование крови, последняя может показать лейкоцитоз, увеличение СОЭ. Дополнительно прибегают к пунктированию лучезапястного сочленения с целью извлечения синовиальной жидкости для лабораторной оценки состава. В этом случае наблюдается увеличенное количество лейкоцитарных клеток.
- Рентгенографическое обследование. Поможет выяснить точную локализацию поражения и провести дифдиагностику с переломом и разрывом мышечной системы.
- МРТ, УЗИ.

Растяжение связочного аппарата лучезапястного сочленения требует выполнения некоторых лечебных мероприятий:
- Пострадавшего необходимо усадить либо уложить.
- Иммобилизация пострадавшей руки. Ее можно выполнить посредством эластичного бинта либо подручных предметов (платок, шарф).
- В случае излишней мобильности поврежденного сочленения рекомендуется наложить шину.
- Наложить холодовый компресс (грелку со льдом, лед, предварительно завернутый в ткань, и пр.) на участок повреждения.
- Пострадавшему при сильном альгическом синдроме показан прием обезболивающего средства.
- Транспортировать пострадавшего в травмпункт.
Лечебная схема полностью зависит от степени тяжести травмирования. Первоначальным шагом будет купирование болевого синдрома. В тяжелых вариантах иногда прибегают к новокаиновым блокадам, которые могут быть многократными с интервалом в 4 суток, далее назначаются антивоспалительные лекарственные средства.
Лечение характеризуется длительностью и комплексностью. Терапевтическая методика включает как купирование болевого синдрома, так и стимулирование регенерационных процессов организма.
В реабилитационный период пациентам показаны физиотерапевтические процедуры в виде электрофореза, мануальной терапии, лечебных ванн.
На следующие сутки после получения травмы допускаются шевеления рукой. А кт таким упражнениям присоединяют массаж с использованием разогревающих мазей.
Своевременно начатое лечение предупреждает повторение травмы и развитие каких-либо осложнений.
- Гимнастика для позвоночника Амаутдинова
- Причины развития, симптомы и терапия отложения солей в суставах ног
- Комплекс упражнений для больной спины
- Проявления и лечение трохантерита тазобедренного сустава
- 8 упражнений, которые помогут вам выровнять осанку
- Артроз и периартроз
- Боли
- Видео
- Грыжа позвоночника
- Дорсопатия
- Другие заболевания
- Заболевания спинного мозга
- Заболевания суставов
- Кифоз
- Миозит
- Невралгия
- Опухоли позвоночника
- Остеоартроз
- Остеопороз
- Остеохондроз
- Протрузия
- Радикулит
- Синдромы
- Сколиоз
- Спондилез
- Спондилолистез
- Товары для позвоночника
- Травмы позвоночника
- Упражнения для спины
- Это интересно
-
14 марта 2019
- частое травмирование лучезапястного сустава кисти, после которого целостность тканей несколько нарушается;
- хронический воспалительный процесс, который локализуется в околосуставных сумках лучезапястного сустава;
- воспаление связок, бурсит и другие болезни суставов и патологии опорной системы;
- интенсивные спортивные нагрузки;
- оперативное вмешательство в лучезапястный сустав кисти руки (как следствие);
- профессиональная деятельность: гигрома возникает после периодической длительной работы за компьютером. Нередко эта патология диагностируется у швей и массажистов;
- невылеченный остеоартроз лучезапястного сочленения в запущенной форме.
- КТ или МРТ.
- Ультразвуковое исследование.
- В некоторых случаях производится пункция содержимого гигромы для дальнейшего морфологического и цитологического исследования.
- Рентгенография.
- Мукозная гигрома запястья. Она часто появляется после развития деформирующего артроза кисти. Причиной этому является разрастание остеофитов, которые сдавливают сустав, одновременно повреждая его. В целях защиты организм начинает наращивать соединительную ткань, из которой формируется киста в кисти руки. Со временем эта полость наполняется вязкой жидкостью.
- Посттравматическая гигрома на левом или правом запястье. Причиной ее возникновения считается повреждение суставной капсулы.
- Сухожильные ганглии. Они образуются после того, как происходит патологическое изменение клеток оболочек сухожилий. В этом случае запястье плохо двигается, патология доставляет боль.
- На ощупь она эластичная, мягкая.
- Хотя новообразование не очень подвижно, но кожа над ним смещается хорошо.
- Температура в области лучезапястного сочленения не изменяется, кожный покров имеет нормальный цвет.
- Гигрома, располагающаяся на кисти, имеет четкие границы и определенные размеры.
- После появления образование может расти, при этом пациент чувствует похолодание в кистях, онемение пальцев.
- чайный гриб. На его основе делаются компрессы, которые прикладываются к пораженному месту;
- настойка календулы или йода. Этим средством смазывается гигрома;
- трава полыни. Из нее делают мазь. Сырую траву следует тщательно растолочь, приложить к запястью и примотать бинтом. Держать такой компресс следует всю ночь;
- листья каланхоэ и алоэ. Их можно просто приложить к руке, обмотать пленкой и теплым платком;
- необходимо предотвратить любые спортивные, бытовые или рабочие травмы запястья;
- если человеку необходимо пойти на тренировку, то предварительно следует защитить запястье при помощи специальных фиксирующих ортопедических приспособлений;
- если лучезапястный сустав был поврежден, то следует незамедлительно обратиться к врачу, который определит способы лечения. При этом игнорировать полученные рекомендации нельзя;
- нужно своевременно бороться с воспалительными патологиями сочленения;
- оптимально спланированный режим работы и отдыха позволит избежать физической чрезмерной нагрузки запястья;
- если у человека есть генетическая склонность к появлению таких образований, то ему не следует выбирать те сферы деятельности, которые требуют постоянного напряжения кисти или монотонной работы руками;
- полезной будет легкая гимнастика, которая укрепляет суставы.
Начала периодически болеть спина — что делать и как быть?
Нужно ли колоть диклофенак при звоне в ушах?
Травма копчика, не проходят боли — что делать?
Каталог клиник по лечению позвоночника
Список препаратов и лекарственных средств
Гигрома запястья (гигрома лучезапястного сустава кисти): лечение, причины и симптомы патологии

Гигрома запястья считается очень неприятным, но не опасным для жизни заболеванием, которое чаще встречается у женщин до 35 лет. Причем мужчины и дети от этой патологии страдают редко.
Гигрома — это неопасное заболевание, от которого можно быстро избавиться, но которое способно неоднократно рецидивировать. Она представляет собой доброкачественное образование, стенки которого сформированы из твердой соединительной ткани. Внутри образование наполнено серозной прозрачной или желтоватой вязкой жидкостью с примесью фибрина.

Гигрома запястья имеет овальную или круглую форму. Располагается она чаще всего в лучезапястном суставе, причем может находиться как на внешней, так и на внутренней его стороне. Особенность образования — оно никогда не трансформируется в злокачественную опухоль. Именно поэтому лечение патологии предполагает скорее косметическую цель.
Влиять на развитие гигромы кисти руки могут следующие причины:

Известно, что появление болезни имеет генетическую обусловленность: оно может наследоваться от родителей. Иногда причины возникновения болезни установить не получается.
Гигрома запястья никогда не становится злокачественной, практически не доставляет дискомфорта. Однако в некоторых случаях она может причинять боль в суставах кисти, поэтому лечение все же лучше проводить.

Часто люди, имеющие такую проблему, не знают, к какому врачу им нужно обращаться. Чтобы поставить точный диагноз, необходимо проконсультироваться с хирургом-ортопедом. Обследование предусматривает точное определение причины, которая спровоцировала болезнь, а также методов, при помощи которых от нее можно будет избавиться. Доктор должен установить локализацию новообразования на кисти руки, после чего определяется ее размер и другие характеристики.
Лабораторные анализы в этом случае бесполезны (кроме биопсии). Для диагностики используются такие методы:

Гигрома, располагающаяся на кисти руки, может быть классифицирована так:

Лечение гигромы на кисти можно производить по-разному, но в основном используется хирургический метод. К сожалению, он не способен предотвратить повторное появление образования.
Гигрома лучезапястного сустава — это своеобразная шишка на запястье, которая иногда болит и приводит к нарушению подвижности сочленения. Но лечение чаще производится с целью устранения внутреннего дискомфорта.
Гигрома запястья обладает следующими характеристиками:

Что такое гигрома запястья, уже известно. Теперь нужно рассмотреть вопрос о том, какие последствия возникают после ее появления. Представленная киста не опасна для жизни, пока она целая. Но если ее случайно раздавить, то появится рана, подверженная инфекционному заражению, вследствие которого может развиваться нагноение.
От образований, которые находятся вблизи крупных сосудов, избавиться непросто. Существует риск повреждения артерий. Поэтому операция должна производиться крайне осторожно. Особенно это важно, если болезнь появляется у ребенка.
Если запястье болит, то чтобы избавиться от неприятных ощущений, необходимо обездвижить конечность. Для этого применяется эластичный бинт, шина или лангета. Обострение патологии, при котором чувствуется выраженный болевой синдром в запястье, можно лечить при помощи нестероидных противовоспалительных препаратов, таких как Кеторолак, Ибупрофен. Если болезнь появилась у ребенка, то лечить ее надо предельно аккуратно. Операция детям делается редко.
Если рука болит, немеет и ограничена в движениях, а само образование сильно увеличилось в размерах, необходимо обязательно сходить к врачу. В этом случае понадобится операция по удалению гигромы. Хотя в большинстве случаев даже после этой процедуры киста может появляться снова, и пациенту опять приходится обращаться к врачу.
Операция несложная. Сейчас можно найти и просмотреть фото и даже видео ее проведения. Вмешательство предусматривает удаление жидкости из полости кисты при помощи специальной иглы. Все хирургические действия производятся под местным наркозом. После процедуры полость образования необходимо промыть антисептическим раствором. Если производилось удаление гигромы лучезапястного сустава, а во время операции был обнаружен гной, то после вмешательства в полость образования вводится антибиотик.
После вмешательства на запястье накладывается фиксирующая повязка или ортез. Снимается через несколько недель. Если сделать это преждевременно, то гигрома может в скором времени появиться опять.
Как ребенку, так и взрослому полезно будет пройти курс физиотерапии. Хорошие отзывы имеются о грязелечении и ультрафиолетовой терапии. Если опухоль небольшая и не болит, то лечить ее можно горячими парафиновыми аппликациями, электрофорезом с применением йода.
Показанием к хирургическому вмешательству является неравномерная ячеистая структура образования, а также слишком большие его размеры. Операция предусматривает полное удаление гигромы вместе с ее капсулой. Фото и видео этой процедуры тоже можно найти и просмотреть в интернете.

Более безопасным считается оперативное вмешательство, осуществляемое лазером. Оно является менее травматичным для запястья. Кроме удаления образования лазером, можно воспользоваться процедурой эндоскопии. Цена оперативного вмешательства составляет около 12 000 рублей.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Лечение ребенка и взрослого возможно народными средствами. Причем приготовить в домашних условиях можно не только отвары, но и мазь. Хорошие отзывы получили такие рецепты:

Курс лечения обычно длится 10 дней. Народными средствами лечение гигромы лучезапястного сустава производится только в том случае, если она не болит и не ограничивает движение конечности.
Гигрома запястья — это неопасная патология. Но она неприятна, так как ухудшает внешний вид запястья, а неправильное лечение может спровоцировать осложнения. Поэтому лучше предупредить заболевание. Для этого нужно соблюдать следующие рекомендации:

Читайте также:


