Дистрофический кератит что это такое
Дистрофией роговицы называется целая группа ее заболеваний не воспалительного характера и не связанных с другими системными заболеваниями, которые приводят к постепенному ее помутнению. Дистрофия роговицы имеет и другие названия: кератопатия, дегенерация роговицы.
Большинство заболеваний этой группы являются наследственными, при этом передача дефектного гена осуществляется по аутосомно-доминантному типу. Но могут встречаться и приобретенные дистрофии роговицы. Обычно первые симптомы деструктивного поражения роговицы проявляется в молодом возрасте от 10 до 45 лет.
Виды дистрофии роговицы
Роговичная оболочка состоит из нескольких слоев. В зависимости от того, какой из них оказывается поврежденным, выделяют несколько видов дистрофии роговицы:
- Эпителиальные дистрофии. К ним относятся: дистрофия базальной мембраны клеток эпителия и эпителиальная ювенильная дистрофия Меесмана. Данные формы заболевания обычно возникают при незначительном количестве клеток эпителия роговицы или плохом их выполнении барьерной функции.
- Дистрофии мембраны: дистрофия Тиель-Бенке, дистрофия Рейс-Буклера и дистрофия Боумена.
- Стромальные дистрофии: задняя аморфная, предесцементовая, центральная облаковидная Франсуа, пятнистая, кристаллическая Шнайдера, зернисто-решетчатая Авеллино, решетчатая и гранулярная дистрофия.
- Эндотелиальные дистрофии: врожденная наследственнная эндотелиальная, Фукса, задняя полиморфная дистрофия сетчатки.
Помимо этого выделяют первичные и вторичные формы дистрофии сетчатой оболочки. Первичные формы представляют собой генетически обусловленные заболевания, поражающие оба глаза. Они прогрессируют очень медленно и нередко их симптомы впервые начинают проявляться только после достижения пациентом возраста тридцати лет. Причиной их развития являются некоторые генетические дефекты.
Поставить правильный диагноз без выполнения генетических анализов сложно. Только тщательно проведенное обследование больного с привлечением генетика позволяет определить конкретное заболевание, приведшее к дегенерации сетчатки, а также уточнить время его возникновения.
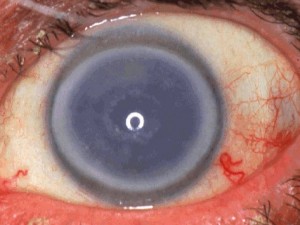
Вторичные дистрофии роговицы вызываются некоторыми аутоиммунными и воспалительными заболеваниями глаз, их травматическими повреждениями, в том числе и оперативными вмешательствами. Для вторичных дистрофий характерно повреждение роговицы только с одной стороны.
Симптомы дистрофии роговицы
Несмотря на огромное разнообразие заболеваний входящих в эту группу все они практически имеют одинаковую клиническую картину, да и лечение их во многом схоже. Основными симптомами дистрофии роговицы являются:
- Постепенное ухудшение качества зрения;
- Помутнение и отек роговицы;
- Покраснение глаз;
- Светобоязнь;
- Слезотечение;
- При образовании эрозии роговицы появляются боли в глазу;
- Ощущение инородного тела в глазу.
Наиболее распространенной формой дистрофического повреждения роговичной оболочки является кератоконус. При этом заболевании роговица постепенно истончается и принимает конусовидную форму.
Согласно статистическим данным эта патология встречается примерно у каждого тысячного жителя нашей планеты. В начальных стадиях кератоконуса исправление зрительных образов достигается за счет ношения пациентами очков. В последние годы для этой цели многие специалисты рекомендуют жесткие газопроницаемые контактные линзы, которые хорошо корректируют неправильную форму роговицы.
Диагностика
Диагноз дистрофии роговицы может быть поставлен офтальмологом по результатам осмотра, проводимого при помощи специальной щелевой лампы. При этом врач пытается установить длительность и возможные причины болезни. Учитывая, что чаще всего дистрофия роговицы представляет собой наследственную патологию, стоит обследовать и всех близких кровных родственников пациента.
Лечение дистрофии роговицы

Медикаментозное лечение дистрофии роговицы основано на использовании витаминных капель и мазей для глаз, а также препаратов улучшающих протекание обменных процессов в роговице и укрепляющих ее. При присоединении инфекционного поражения и развития кератита (воспаления роговицы) схема проводимого лечения дополняется антибактериальными препаратами.
Широко применяют в лечении дистрофии роговицы и различные методы физиотерапии, например лазерное облучение и электрофорез. Однако проводимое лечение не способно полностью остановить дальнейшее прогрессирование деструктивных процессов в роговице. Его основной целью является их замедление и сохранение максимально возможное время качественного зрения.
В тех случаях, когда роговица в результате заболевания оказывается чрезмерно истонченной, что приводит к резкому ухудшению зрительной функции, показано проведение хирургического вмешательства – кератопластики.
Суть данной операции заключается в удалении поврежденной роговицы и замене ее донорским трансплантатом. Прогноз после оперативного лечения чаще всего благоприятный. Лишь в небольшом числе случаев заболевание снова дает рецидив и возникает необходимость в проведении повторной операции.
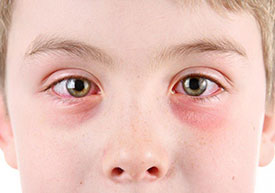
Доброго времени суток, дорогие читатели!
В сегодняшней статье мы рассмотрим с вами такое заболевание глаз, как – кератит, а также его симптомы, причины, виды, диагностику, лечение, лекарства, народные средства и профилактику. Итак…
Что такое кератит?
Кератит – воспалительное заболевание роговицы глаза, характеризующееся ее изъязвлением и помутнением.
Основные симптомы кератита – боль в глазах, их покраснение, слезотечение, светобоязнь, снижение остроты зрения. В конечном результате, развитие кератита может привести к появлению бельма и потере зрительной функции.
Основные причины кератита – травмирование передней части глазного яблока (химическое, механическое или термическое), инфицирование глаза, наличие различных глазных патологий (нарушения обменных процессов, иннервации и др.).
Довольно частыми заболеваниями, которые сопровождают кератит являются – конъюнктивит (воспаление слизистой оболочки глаза), ирит (воспаление радужной оболочки), циклит (воспаление цилиарного тела) и склерит (воспаление склеры).
Роговица глаза представляет собой переднюю часть глазного яблока, выполняющая защитную, оптическую и опорную для глаза и зрения функции. По виду, роговица напоминает выпуклую наружу линзу, однако это только на вид, т.к. это относительно сложная часть глаза, состоящая из 5 слоев, крепкая на прочность, обладающая некоторым отзеркаливанием.

Иннервация (управление) роговицей осуществляется вегетативными, трофическими и чувствительными нервами. Кровеносных же сосудов в роговице нет, поэтому функцию ее питания выполняют внутриглазная и слезная жидкость, а также сосуды, размещенные вокруг роговицы. Благодаря этой особенности, современная медицина с успехом осуществляет пересадку роговицы.
Развитие кератита обычно обусловлено двумя основными причинами:
1. Травмирование глаза — когда из-за патологического воздействия на глаз нарушается питание или иннервация роговицы.
2. Инфицирование роговицы – когда иммунитет направляет к инфекции на глазе защитные клетки, образующие инфильтрат (состоит преимущественно из лимфоидных и плазматических клеток, измененных клеток стромы и полинуклеарных лейкоцитов) и отечность. Один из слоев роговицы – эпителий, из-за воздействия на него большого количества инфильтратов может отслоится и слущиться. Роговица становится шероховатой, изъязвляется, теряет свой блеск и зеркальность. Малые инфильтраты обычно рассасываются и бесследно исчезают, глубокие, помимо отслаивания, могут также оставлять помутнения пораженного глаза различной степени выраженности.
В случае воздействия на глаз бактериальной гноеродной инфекции, появление инфильтратов может сопровождаться наличием на роговице гнойного содержимого, некротическим процессам в ее тканях, образованием язв. Далее, язвы обычно заполняются рубцовой тканью и образовывают лейкому.
Кератит, наряду с конъюнктивитом и блефаритом является одним из самых распространенных заболеваний глаз.
МКБ-10: H16;
МКБ-9: 370.
Кератит — симптомы
Выраженность клинических проявлений кератита во многом зависят от типа поражения роговицы, а также типом инфекции, приводящей к развитию болезни.
- Покраснение глаз;
- Боль в глазах;
- Повышенная слезоточивость
- Помутнение роговицы и ее отек;
- Снижение зеркальности глаз;
- Боль в глазах;
- Светобоязнь;
- Снижение остроты зрения;
- Непроизвольное подергивание глазных мышц (блефароспазм);
- Расширение сосудов в глазном яблоке, а также их преобразование на вид в ярко-красное разветвленное дерево (васкуляризация);
- Снижение чувствительности роговой оболочки;
- Наличие на роговой оболочке инфильтрата, цвет которого зависит от его состава (если преобладают лимфоидные клетки – сероватый, а если лейкоциты – желтоватый);
- Иногда, при наличии на роговице инфильтрата, человек может ощущать посторонний предмет в глазу.

Инфильтрат при кератите может быть различным по размеру и форме – иногда он локализуется в одном месте, а иногда захватывает и всю поверхность глаза. Инфильтрат обладает свойством отслаиваться и отпадать от роговицы, а на его месте наблюдаются эрозии.
Осложнения кератита
- Прободения роговицы;
- Десцеметоцеле;
- Бельмо на глазу;
- Глаукома;
- Катаракта;
- Склероз оболочек глаза;
- Лимбит;
- Потеря зрения.
Кератит – причины

Среди основных причин кератита можно выделить:
Иногда причину кератита выяснить не удается.
Виды кератита

Классификация кератита производится следующим образом:
1. Экзогенный – причиной болезни являются внешние факторы. Подразделяется на:
— Травматический – заболевание обусловлено повреждение роговицы механическим, химическим, термическим или лучевым воздействием.
— Инфекционный – заболевание обусловлено инфицированием глаза, особенно при его травме или ношении контактных линз. В зависимости от возбудителя может быть:
- Вирусный кератит – в 70% случаев вызывается вирусами герпеса – простого (Herpes simplex) и опоясывающего (Herpes zoster)
- Бактериальный кератит — наиболее частыми возбудителями являются стафилококк, синегнойная палочка
- Грибковый кератит;
- Обусловленный другими видами инфекции – амёбный или акантамёбный кератит, развивающийся при воздействии на роговицу акантамёбы (Acanthamoeba) и простейших.
— Кератиты, обусловленные конъюнктивитом, заболеванием мейбомиевых желез и других частей века.
— Кератит, обусловленный эрозией роговицы.
2. Эндогенный – причиной болезни являются внутренние факторы. Подразделяется на:
- Инфекционный кератит: туберкулезный (гематогенный, аллергический), сифилитический, герпетический;
- Нейропаралитический – обусловленный нарушением иннервации роговицы, и характеризуется резким снижением, а после и полным отсутствием чувствительности роговицы глаза;
- Авитаминозный – обусловленный недостаточным поступлением в организм витаминов;
- Аллергический – обусловленный аллергией;
- Увеальный;
- Дистрофический — причиной болезни являются патологии в строении глаза.
3. Идиопатический – причину болезни выяснить не удается.
- Острый;
- Подострый;
- Хронический;
- Рецидивирующий.
- Центральный – находится в центре роговицы (глаза);
- Периферический – воспаление расположено на краю роговицы.
- Поверхностный – характеризуется поражением верхнего слоя роговицы, о чем свидетельствуют светло-красные мелкие сосуды;
- Глубокий – характеризуется поражением нижнего слоя роговицы, о чем свидетельствуют темно-красные крупные сосуды.
Нитчатый кератит – одна из форм хронического воспаления роговицы глаза, развитие которой обусловлено гипофункцией слезных желез (недостаточная выработка слез) и высыханием корнеального эпителия. Характеризуется нитевидными выделениями из глаз, светобоязнью, раздражением и жжением глаз, сухостью носоглотки.
Розацеа-кератит – воспаление роговицы с образованием инфильтрата, развивающееся на фоне розовых угрей на коже лица (розацеа). Обычно сопровождается наличием силизсто-гнойного ирита и конъюнктивита, роговичным синдромом, изъязвлением роговицы.
Диагностика кератита
Диагностика кератита включает в себя:
- Визуальный осмотр глаза, анамнез;
- Взятие соскоба с роговицы глаза для исследования на наличие патологической микрофлоры;
- Проведение инстилляционной пробы с раствором флюоресцеина;
- Визометрию.

Кератит – лечение

Как лечить кератит? Лечение кератита глаза обычно проводится в условиях стационара, и включает в себя:
1. Медикаментозное лечение;
2. Хирургическое лечение.
Важно! Перед применением лекарственных препаратов обязательно обратитесь к лечащему врачу!
В случае, если соскоб с глаза покажет, что причиной воспаления роговицы стал какой-либо вид инфекции, проводится противоинфекционная терапия. В зависимости от типа возбудителя назначаются антибактериальные, противовирусные или противогрибковые препараты.
Антибиотики при кератите – назначаются при воспалении роговицы глаза из-за бактериальной инфекции. В начале применяются антибиотики широкого спектра действия, а после получения данных с бакпосева, при необходимости, антибиотик могут назначить более целенаправленно.
Массивная антибактериальная терапия должна сочетаться дополнительным приемов витаминов – С, В1, В2, В3 (РР) и В6.
Противовирусные препараты при кератите — назначаются при воспалении роговицы глаза из-за вирусной инфекции.
Важно! Применение кортикостероидов может привести к усиленному изъязвлению и перфорации роговицы, поэтому их применение допускается строго под контролем лечащего врача и только после стихания острой фазы воспалительного процесса!
В случае необходимости, врач может назначить хирургические методы лечения кератита (операцию), наиболее распространёнными из которых являются:
- Тарзорафия – частичное или полное ушивание краев век;
- Оптическая иридэктомия — иссечение участка радужной оболочки;
- Антиглаукоматозная операция – направлена на снижение внутриглазного давления и нормализацию зрительной функции;
- Кератопластика – замена поврежденного участка роговицы на трансплантат (пересадка роговицы).
Кератит – лечение народными средствами

Важно! Перед применением народных средств против кератита обязательно проконсультируйтесь с лечащим врачом!
Облепиха. Для купирования симптоматики воспаления роговицы, с первого дня можно ежечасно закапывать глаз маслом облепихи, в последующие сутки закапывание нужно делать раз в 3-4 часа. Облепиховое масло также повышает остроту зрения.
Алоэ. Срежьте пару крупных листков взрослого алоэ (растению должно быть не моложе 3х лет) и завернув в бумагу, положите их на 7 дней в холодильник, для настаивания. После отожмите из листков сок, процедите его, слейте в стеклянную тару, и растворите в нем 1 крупинку (размером с пшеничное зерно) мумиё. Полученную смесь нужно применять в виде глазных капель, закапывая ними оба глаза по 1 капле 1 раз в сутки. На второй месяц для закапывания можно применять чистый сок, без мумие.
Прополис. При вирусных кератитах, ранениях и ожогах, роговицу можно закапывать 1% водного экстракта прополиса, по 1 капле, 4-10 раз в сутки. В случае развития глаукомы и катаракты, курс продолжают до 6 недель, после делается перерыв и курс повторяют.
Чистотел. Смешайте между собой сок травы чистотел с водным экстрактом прополиса, в пропорции 1:3. Закапывать средством глаза нужно на ночь по 2-3 капли, особенно при гнойных процессах и образовании бельма. В случае выраженного раздражения глаза и его пощипывания, к соку чистотела добавить немного больше водного экстракта прополиса.
Лечение чесноком по методу Игоря Василенко. Данное средство замечательно подходит для лечения герпетического кератита и герпеса на губах. Для приготовления средства необходимо выдавить над столовой ложкой через чеснодавку зубчик чеснока, после поместить кашицу с соком в небольшую емкость, например в пузырек из под жидкого лекарства. После залейте чесночную кашицу 1 ст. ложкой кипяченной охлажденной воды. После приложите палец к горлышку пузырька и тщательно взболтайте средство, и смоченным пальцем смажьте закрытое веко (снаружи). Подождите минуты 2, пока средство впитается в кожу века и повторите процедуру. Для профилактики повторного развития герпетического кератита, делайте смачивание чесночным средством глаза каждый день. Хранить средство можно до 10 дней в холодильнике, или же 2-4 дня при комнатной температуре.
Профилактика кератита
Профилактика кератита включает в себя:
- Соблюдение правил личной гигиены, не трогать глаза и другие части лица немытыми руками;
- Своевременное лечение различных заболеваний, особенно органов зрения;
- Сбалансированное питание с преобладанием в пище продуктов, обогащенных витаминами и минералами;
- При длительной работе за компьютером периодически делать паузу с проведением нескольких упражнений для глаз.
К какому врачу обратится при кератите?
Видео о кератите
Краткая характеристика заболевания
Кератит – это воспалительное заболевание роговицы, которое сопровождается ее помутнением, а в некоторых случаях - тяжелыми повреждениями рогового вещества и снижением зрения вплоть до полной слепоты. Кератит провоцируется:
- травмами глаз;
- вирусными и бактериальными инфекциями;
- грибками;
- некоторыми хроническими заболеваниями (туберкулез, сифилис);
- авитаминозами;
- дистрофическими изменениями.
Следует отметить, что кератит глаза является весьма серьезной медицинской проблемой. Кератит приводит к помутнению роговицы, появлению спаек, стойкому снижению зрения, развитию панофтальмита и эндофтальмита. Кроме того, характерной особенностью заболевания является его длительное течение - до нескольких месяцев в особо тяжелых случаях.
Виды кератита

Наиболее распространенной формой болезни является поверхностный катаральный кератит, симптомы которого развиваются на фоне конъюнктивита, хронического дакриоцистита, блефарита. У пациентов появляется слезотечение, светобоязнь, резкая боль в глазах. По краю роговицы отмечается образование единичных или сливных инфильтратов. При отсутствии лечения она прорастает сосудами.
Вирусный кератит – провоцируется вирусом простого герпеса или опоясывающего лишая. У больных проявляется сыпь в виде мелких пузырей в области верхних век, лба, спинки носа и на роговом слое глаза. Такой кератит – очень болезненный. Нередко заболевание перекидывается на радужную оболочку или нервные окончания, иннервирующие мускулатуру глаз, что приводит к глаукоме и дисфункции глазной мускулатуры. При диагнозе вирусный кератит лечение часто является неэффективным. Более того, пациенты могут испытывать сильные боли даже после того, как заболевание идет на убыль, причем избавить человека от мучений не могут, в том числе, и сильнодействующие анальгетики.
Герпетический кератит – нередко проявляется во время острых вирусных инфекций, например, гриппа. Очень часто это затрудняет своевременную диагностику заболевания, так как люди связывают неприятные ощущения и боли в глазах с одним из проявлений возникшей инфекции. Между тем, если вовремя не обратиться к врачу, герпетический кератит может выйти за пределы роговицы и поразить остальные части глаза. Первыми признаками данной формы считаются повышенная слезоточивость и светобоязнь. Также пациенты жалуются на распухание век, воспаление кровеносных сосудов и чувство наличия инородного тела в глазу. Со временем заболевание приводит к образованию язв на поверхности роговичной ткани и формированию бельма.
Грибковый кератит – выявляется намного реже, чем другие формы, но протекает очень тяжело и приводит к серьезным осложнениям. Главная опасность связана с тем, что возбудитель проникает в переднюю камеру глаза, где на него практически невозможно воздействовать с помощью стандартных медикаментов. Как правило, грибковый кератит начинает развиваться после попадания в глаз инородных предметов. В особой группе риска находятся люди, пережившие тяжелые заболевания глаз, либо страдающие от истощения защитных сил организма.
Симптомы кератита
Основные признаки кератита характерны для любой формы этого заболевания. В первую очередь, стоит отметить следующие симптомы кератита:
- светобоязнь;
- обильное слезотечение;
- блефароспазм;
- покраснение сосудов белка глаза;
- изменение внешнего вида роговицы (она становится будто изъеденной, покрывается мелкими бугорками);
- помутнение роговицы;
- образование язвочек на поверхности рогового слоя.
Если кератит глаза был вызван в результате травмирования роговицы инородными телами, то у пациентов возможно образование гнойного мешка. Если же причиной кератита стали тяжелые инфекции, пациенты могут дополнительно страдать от увеличения лимфатических узлов, обсыпания кожи на лице и его припухания.
Лечение кератита

Главная задача врачей – снять корнеальный синдром (с помощью новокаина или димексида) и блокировать область воспаления. Последняя задача решается путем назначения микродоз кортикостероидов, сульфаниламидов, амидопирина. Также больным необходимо улучшить трофику глаз, что достигается за счет витаминов и дибазола.
Если у пациента обнаружен запущенный кератит, лечение проводится в условиях стационара. Основные мероприятия направлены на задержку развития воспалительного процесса, укрепление иммунитета и регенерацию роговичной ткани. В ходе лечения используются противовирусные средства: интерферон, теброфеновая или оксолиновая мази, растворы идоксуридина и дезоксирибонуклеазы.
Хорошую эффективность в лечении кератита показали иммуномодуляторы: полиакриламид, полудан, пирогенал в виде глазных капель и инъекций. Назначают больным и мидриатические средства, а при присоединении вторичных инфекций – антибиотики. Также в обязательный курс лечения кератита входит употребление витаминов, никотиновой кислоты, дибазола, супрастина и тавегила.
Для предупреждения распространения воспалительного процесса с пораженных участков соскабливают эпителий и прижигают их эфиром, йодом или спиртом. С этой же целью проводятся: электрокоагуляция, невротомия, кератопластика, лечение лучами Букки, лазерокоагуляция.
Видео с YouTube по теме статьи:
Группа офтальмологических заболеваний под названием кератиты означает функциональное поражение прозрачной оболочки глаза с помутнением роговицы. Нарушение зрения может иметь разную причину.
Среди самых типичных проявлений патологического состояния окулисты называют острые боли, повышенную чувствительность к солнечному свету, ухудшение способности видеть, усиленное слезотечение, ощущение присутствия инородного предмета.
Чтобы диагностировать заболевание медикам требуется провести комплексное обследование пациента с применением лабораторных и инструментальных методик. Среди мер коррекции применяется медикаментозное лечение кератитаи микрохирургическое вмешательство.
Что такое кератит?
Врачи-окулисты считают кератитом воспалительное расстройство роговицы глаза. Заболевание сопровождается помутнением, покраснением, язвами. Частым осложнением является снижение зрения и беловатое бельмо.
Воспалительный процесс в роговице встречается среди 5% пациентов офтальмологических клиник. При осложненном течении заболевания, когда образуются гнойные язвы и повышается риск анатомической гибели глаза, требуется проведение хирургической коррекции. В противном случае кератит может стать причиной необратимой слепоты.
Поражение может протекать в верхнем или внутреннем слое роговицы. Поверхностная форма часто сопровождается дакриоциститом и конъюнктивитом.
При глубоком кератите отмечается снижение остроты зрения. После прохождения курса терапии у больных часто остаются рубцы и шрамы на эпителии.
Причины возникновения кератита глаз
В офтальмологии применяется общепринятая классификация кератитов, согласно которой существуют следующие формы заболевания в зависимости от способа возникновения:
В числе неблагоприятных факторов, которые могут спровоцировать развитие болезных проявлений, врачи-окулисты выделяют:
- Истощение, ослабление иммунной системы.
- Нехватку минералов, дефицит витаминов А, В1, В2 и С.
- Нарушения обмена веществ, например, подагра, сахарный диабет.
Симптомы кератита
Кератиты диагностируют по характерной симптоматике воспалительного процесса. Среди общих проявлений офтальмологического расстройства можно назвать:
- Роговичный синдром. Патологическое состояние сопровождается светобоязнью (непереносимость яркого дневного или искусственного света) и усиленным слезотечением. Пациент страдает от периодических резких болей, возникает чувство присутствия инородного тела в глазу.
- Непроизвольное смыкание век.
- Ухудшение качества зрения.
- Снижение прозрачности и блеска роговицы.
- Гнойное воспаление оболочек глаза.
- Образование инфильтрата. Может иметь сероватый или желтоватый оттенок. При глубоком поражении наблюдается выраженное помутнение роговицы.
- Изъязвления роговицы. При прогрессировании болезни возникает отслаивание и слущивание эпителия, поверхностная эрозия. Происходит отторжение и некроз тканей. Возможен регресс воспаления с рубцеванием.
Чтобы избежать полной слепоты, больным необходимо посетить врача при первых тревожных признаках. Медик выполнит дифференцированную диагностику, используя следующие методики обследования:
- Сбор анамнеза. Окулист совершает опрос больного для установления перенесенных заболеваний, генетической предрасположенности.
- Внешний осмотр зрительных органов для определения структур глаза, наличия микротравм, выраженности роговичного синдрома.
- Ультразвуковая, оптическая пахиметрия.
- Компьютерная кератометрия.
- Кератотопография.
- Аллергологические, туберкулиновые пробы.
- Эстезиометрия.
- Флюоресцеиновая инстилляционная проба.
- Бактериологический посев.
- Цитологическое исследование эпителия конъюнктивы и роговицы.
- Консультация фтизиатра, венеролога
Лечение кератита глаз
Если пациент затягивает с лечением, он рискует пострадать от глаукомы, атрофии глазного яблока и зрительного нерва, слепоты, сепсиса, тромбоза пещеристой пазухи. Своевременная и рациональная медицинская помощь обеспечивает рассасывание инфильтратов.
Тактика и длительность восстановительного процесса определяется причиной заболевания органов зрения. Основной принцип коррекции патологического состояния – лечение кератита под постоянным наблюдением врача-окулиста. Терапия проводится в специализированном стационаре. Общая длительность курса составляет от 15 до 30 дней.
Доктор назначает инъекции, глазные капли, заживляющие мази и лекарственные препараты для перорального приема. Местная и системная терапия подразумевает применение иммуномодуляторов, противогрибковых, антигистаминных, антибактериальных и иных лекарственных средств.
Капли и мази способствуют эпителизации дефектов роговицы. Таблетки и капельницы помогают справиться с возбудителями болезни.
Оперативное вмешательство рекомендовано пациентам с осложненным течением кератита, изъязвлениями роговицы или рубцовыми помутнениями. Микрохирургические операции позволяют удалить поверхностные рубцы и восстановить нормальное качество зрения.
Профилактика
Для предотвращения воспалений роговицы рекомендовано:
- Своевременно лечить глазные болезни.
- Избегать контакта с аллергенами.
- Поддерживать иммунитет.
- Строго соблюдать правила применения контактных линз.
Читайте также:


