Дистрофия мышц при ревматоидном артрите
"Движение - это и есть жизнь". Одна из самых часто произносимых фраз, но, к большому сожалению, люди с ревматоидным артритом, только подумав об этом, испытывают чувство боли.
Что такое ревматоидный артрит?
Ревматоидный артрит (РА) — это заболевание, известное с древних времён, первые следы которого были обнаружены ещё в 4500 году до н.э. на скелетах индейцев, живших на территории Америки. Представляет собой заболевание системного характера, преимущественно поражающее мелкие суставы, чаще кисти, неизвестного происхождения с весьма сложным аутоиммунным генезом.
Наиболее чаще поражает женщин, нежели мужчин (соотношение 1:2.5 или 1:3). Встречается абсолютно в разных возрастных группах, но особенно в возрасте 30 — 45-ти лет. Всего в мире поражено около 50 — 60-ти млн. человек, и с каждым годом их число стремительно приумножается.
Первым человеком, описавшим ревматоидный артрит, стал О. Ж. Ландре-Бове, но он считал его лишь разновидностью другой патологии суставов — подагры.
Факторы, провоцирующие появление ревматоидного артрита
К данным факторам могут относиться:
- инфекционные агенты — вирусы паротита, краснухи, гепатита В, герпеса (Herpes zoster и др.), Эпштейна-Барра, кори, ретровирусной инфекции;
- переохлаждение или солнечный удар;
- стрессовые ситуации;
- эндокринная патология;
- приём некоторых лекарственных средств — колхицина, иммунодепрессантов после пересадки органов и др.;
- аутоиммунные процессы, обусловленные генетической предрасположенностью;
- курение. Учёными совсем недавно была доказана связь между курением и артритом. Важен отказ от курения особенно у людей первой линии родства, если в семье были случаи ревматоидного артрита.
Долгое время обсуждался вопрос о роли неизвестного инфекционного организма, который мог бы вызывать РА, ведь об этом свидетельствует бурный рост скорости оседания эритроцитов. Но назначение антибактериальной терапии никаких результатов не дало, поэтому от данной теории пришлось отказаться.
Коротко о механизме возникновения
Помимо перечисленных факторов в поддержании деструкции (разрушения) суставов играют роль такие вещества, как металлопротеиназа (стромелизин), субстанция Р, анафилотоксины С3а, факторы фибринолиза и др. Висцеральные проявления, т.е. поражение внутренних органов связаны с активацией комплемента (система, отвечающая за иммунный ответ) и поражением микроциркуляторного русла из-за образованных иммунных комплексов. Они формируются за счёт взаимодействия белковых клеток иммунной системы (IgG) с ревматоидными факторами, которые представляют собой иммуноглобулины с патологически изменёнными участками.
Виды ревматоидного артрита
Отмечается тяжёлым вариантом течения, может развиться даже цирроз печени. Характеризуется увеличением селезёнки, лимфатических узлов, пигментацией кожи, анемическими проявлениями (бледность кожного покрова, головокружение, обморочные состояния, снижение гемоглобина и др.), резким похудением, повышением температуры тела до высоких цифр.
Проявляется ревматоидным артритом и сочетаемым с ним пневмокальцинозом (отложение солей кальция в лёгких). Чаще заболевают работники горнодобывающей промышленности, шахтёры, ввиду специфичности их труда. Отмечается тяжёлое течение артрита и поражение лёгких.
Чаще возникает в юношеском возрасте (ювенильный артрит) и характеризуется специфической сыпью эритематозного характера, чаще возникающей на верхних конечностях, лице; увеличенными лимфатическими узлами различной локализации, лихорадкой, повышением скорости оседания эритроцитов и лейкоцитозом (увеличением лейкоцитов). Ревматоидный фактор при этом не определяется.
Явления артрита отступают на второй план, но становятся выраженными повышение цифр температуры до высоких значений, сильная мышечная слабость, потоотделение, анемия.
Заболевание начинается очень бурно, суставы становятся опухшими, воспалёнными. Также возникает лихорадка, появляется сыпь полиморфного характера, возможно увеличение печени, различные нарушения сердечного ритма.
Первые симптомы ревматоидного артрита
Для ревматоидного артрита характерен так называемый продромальный период (от первых симптомов), который длится от пары недель до нескольких месяцев. Он характеризуется:
- заметной потерей массы тела;
- повышенной утомляемостью;
- снижением аппетита;
- субфебрильной температурой тела (в промежутке от 37 до 37.5 градусов);
- периодическими болями в суставах, особенно кистей обеих рук (довольно часто при колебаниях атмосферного давления);
- бессонницей;
- умеренными проявлениями анемии (головокружением, предобморочными состояниями и др.);
- увеличением скорости оседания эритроцитов.
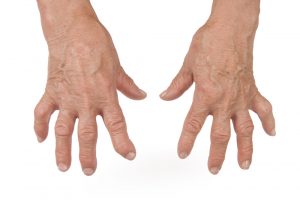
7 самых серьёзных деформаций суставов при ревматоидном артрите
К несчастью, руки людей, страдающих такой тяжёлой патологией, как ревматоидный артрит, очень сильно видоизменяются, и человек просто теряет способность самостоятельно одеваться, становится тяжело и больно брать ложку, вилку и другие столовые приборы, а о профессиональной деятельности и вовсе забывает навсегда.
Кисти и стопы людей приобретают следующие формы:
Кроме этого, поражение суставов характеризуется значительной утренней скованностью (затруднение и болезненность суставов) более 1 часа. Большой палец крайне редко поражается при ревматоидном артрите. При его повреждении стоит искать другую причину артрита.
Также редко поражаются и такие суставы, как:
- грудино-ключичный;
- перстнечерпаловидный;
- акромиально-ключичный.
Довольно часто поражается височно-нижнечелюстной сустав. Проявляется болью при открывании рта при попытке покушать, ограничением движений нижней челюсти.
Поражение различных органов при ревматоидном артрите
Ревматоидный артрит — это мультисистемное заболевание, которое может поражать всевозможные органы и ткани человеческого организма, не останавливаясь лишь на повреждении суставов.
Основными симптомами будут являться:
- подкожные кровоизлияния (экхимозы);
- повышенная ломкость ногтей, реже — выпадение волос;
- образование ревматоидных узелков в 3% случаев — грамотный врач только по этому образованию способен выставить верный диагноз. Узелки подвижны, безболезненны, плотной консистенции, размером до пары сантиметров. Появляются на разгибательных отделах локтевых суставов и суставах кисти, намного реже в лёгких, мозге, сердце. Количество может достигать от 1-го до 10-ти штук;
- омертвение (некроз) мягких тканей в околоногтевой зоне;
- кожные изъязвления.
Присутствует примерно у 70% людей с ревматоидным артритом. В процесс вовлекаются чаще мышцы, которые прилегают к поражённым суставам. Постепенно снижается мышечной тонус, способность к сокращению, появляется слабость в мышечном аппарате, уменьшаются их функциональные возможности. Это всё приводит к атрофическим процессам в мышцах и дополнительному деформированию суставов. В тяжёлых случаях наблюдается некроз участков мышц.
Воспалительный процесс аутоиммунной природы или васкулит является одним из характерных проявлений ревматоидного артрита. В его основе лежит панартериит — воспаление всех слоёв стенок артерий. Повреждение сосудов чаще отмечается у мужчин. Возможно поражение сосудов кишечника, лёгких, почек, сердца. Особенно часто поражаются сосуды пальцев рук — дигитальный артериит. Также характерна пальпируемая пурпура — скопление крови под кожей, в слизистых оболочках или мягких тканях.
Своеобразной мишенью для ревматоидного артрита в дыхательной системе является промежуточная (интерстициальная) ткань лёгких и плевра — оболочка, выстилающая грудную полость и покрывающая лёгкие и другие органы. Развиваются плевриты сухого или выпотного характера и пневмонии — воспалительные процессы, в результате которых участки лёгких замещаются бесполезной соединительной тканью (формируется пневмосклероз), а на плевре откладываются очаги фибрина (плеврофиброз). Также возможно развитие бронхоэктазов (мешотчатых образований бронхов) и бронхиолитов (диффузных, облитерирующих, фолликулярных) — воспаления бронхиол. Тяжёлым выражением болезни считается отложение в лёгких специфического белка амилоида с развитием заболевания — амилоидоза.
Специфических проявлений нет, а обычные часто ассоциированы с приём противовоспалительной терапии. Возможны:
- эрозивные поражения различных локализаций желудочно-кишечного тракта;
- незначительное увеличение печени (гепатомегалия);
- метеоризм — вздутие живота из-за повышенного образования газов;
- ноющие боли или чувство тяжести в животе;
- изжога, отрыжка, тошнота;
- снижение аппетита.
Возникают редко и проявляются воспалительными изменениями в виде миокардита, перикардита, эндокардита. Значительно реже поражаются сосуды сердца с развитием коронарного артериита (воспаление артерий, питающих сердечную мышцу) и гранулематозного аортита (поражение аорты).
Одной из наиболее частых причин смерти при ревматоидном артрите является амилоидоз почек. При этой патологии из-за длительного воспалительного процесса накапливается белок амилоид, значительно нарушающий функцию почек с развитием почечной недостаточности. Он также способен откладываться в селезёнке, кишечнике, головном мозге, сердце. Кроме этого, развивается гломерулонефрит — специфические воспалительные изменения в клубочках почек.
Характеризуются развитием парезов и параличей различных частей тела (ослабление или полная утрата движений), нарушением процессов терморегуляции, головокружениями, повышенным потоотделением и др. Связаны с аутоиммунным поражением сосудов, питающих головной и спинной мозг.
Диагностика ревматоидного артрита
Но, к сожалению, диагноз выставляется спустя несколько месяцев или даже лет после начала заболевания ввиду неспецифических проявлений данной патологии.
Также в диагностике используют:
- проведение ревмопроб (С-реактивный белок, ревматоидный фактор, антистрептолизин-О). Является обязательным методом. С-реактивный белок повышается при всех воспалительных явлениях в организме;
- анти-ЦЦП (циркулирующий цитруллиновый пептид). Высоко специфический показатель, который определяется у 85 — 90% пациентов с РА;
- общий анализ крови. Возможно снижение гемоглобина, повышение скорости оседания эритроцитов, лейкоцитов, тромбоцитов, эозинофилов. Снижение уровня нейтрофилов (нейтропения) — признак синдрома Фелти;
- определение уровня антинуклеарных антител — повышение отмечается примерно в 40% случаев;
- уровень HLA-DR4. Является маркером тяжёлого течения ревматоидного артрита и плохого прогноза;
- магнитно-резонансная томография — наиболее чувствительный метод для определения воспаления синовиальной оболочки сустава (синовита) даже в дебюте заболевания;
- компьютерная томография — для оценки поражения лёгких;
- УЗИ сердца — для диагностики сердечно-сосудистой патологии;
- артроскопия — специальным прибором (артроскопом) внедряются в полость сустава и оценивают его состояние изнутри;
- рентгенография суставов — для определения стадии поражения.
Современное лечение ревматоидного артрита. Основные группы препаратов
Современное лечение РА заключается в назначении:
Что такое серопозитивный и серонегативный артрит?
Если в крови определяется более 25 МЕ (международных единиц) ревматоидного фактора, ревматоидный артрит считает серопозитивным. В противном случае — серонегативным. Наличие данного фактора свидетельствует о неблагоприятном течении и прогнозе заболевания. Этот фактор может присутствовать в небольшом количестве и в норме, например, после перенесённых инфекционных патологий.
Ревматоидный артрит и беременность
Лечение базисными противоревматическими препаратами может привести к серьёзным проблемам со здоровьем будущей матери, а также даже к бесплодию. Поэтому диагноз ревматоидный артрит является трагедией для женщин, планирующих семью. Есть два варианта развития событий:
- В редких случаях отмечается спонтанная ремиссия заболевания при зачатии. Также хотелось отметить, что длительное кормление грудью считается профилактикой для развития ревматоидного артрита (снижает риск в два раза).
- Но всё же намного чаще идёт лишь прогрессирование заболевания с ухудшением симптоматики, и встаёт вопрос о прерывании беременности.
В любом случае, выбор всегда остаётся за нашим прекрасным полом.
Заключение
С появлением современных препаратов для лечения ревматоидного артрита он уже не считается такой грозной патологией. Базисное лечение намного снизило процент инвалидизации и заметно улучшило качество жизни пациентов. Поэтому помните, чем раньше начато лечение, тем быстрее вы сможете вернуться ко всем радостям жизни.
Мы приложили много усилий, чтобы Вы смогли прочитать эту статью, и будем рады Вашему отзыву в виде оценки. Автору будет приятно видеть, что Вам был интересен этот материал. Спасибо!
Ревматоидный артрит (РА) – хроническое заболевание, сопровождающееся воспалением суставов (артритом) и поражением внутренних органов. Причина его до конца не известна, в развитии имеют важное значение аутоиммунные механизмы.
РА встречается у 1 – 2 человек из ста, у женщин в три раза чаще, чем у мужчин. Наиболее часто заболевание регистрируется у женщин в возрасте 65 лет и старше. Однако болезнь нередко поражает людей других возрастных групп, в том числе детей. Наиболее часто РА впервые регистрируется в возрасте 40 – 55 лет.
Причины и механизмы развития
Истинная причина РА неизвестна. Есть мнение, что триггерным (запускающим) фактором может быть инфекция. К вероятным инфекционным агентам относятся стрептококки, микоплазма, вирус Эпштейна-Барр, ретровирусы. Эта теория развития РА не получила достаточного подтверждения.
Болезнь чаще развивается после стресса, переохлаждения или травмы суставов. Более частое начало у пожилых женщин соотносят со снижением количества женских половых гормонов в постменопаузе. Беременность и прием гормональных контрацептивов снижают риск заболеть РА.
Доказана наследственная предрасположенность к развитию РА, выделены отвечающие за это гены.
Выделяется эндотелиальный фактор роста, провоцирующий разрастание капилляров в соединительной ткани. Активируется рост клеток, выстилающих поверхность сустава изнутри. В результате образуется паннус: агрессивная ткань с опухолеподобным развитием. Она внедряется в суставную поверхность, подлежащую кость, а также в связочный аппарат, повреждая эти структуры.
Ревматоидный фактор образует иммунные комплексы, повреждающие сосудистое русло, что ведет к поражению внутренних органов.
Таким образом, основная теория развития РА – аутоиммунное воспаление, сопровождающееся нарушением механизмов физиологической активации и подавления воспалительных процессов.
Классификация
Основной диагноз включает одну из следующих форм:
- серопозитивный РА (М05.8);
- серонегативный РА (М06.0);
- вероятный РА (М05.9, М06.4, М06.9);
- особые формы: синдром Фелти (М05.0) и болезнь Стилла у взрослых (М06.1).
Серопозитивность или серонегативность определяется с помощью теста на ревматоидный фактор, который проводится с применением одного из следующих методов:
- латекс-тест;
- иммуноферментный метод;
- иммунонефелометрический метод.
Выделяют следующие клинические стадии болезни:
- очень ранняя – длящаяся до полугода и при правильном лечении часто обратимая;
- ранняя – в течение первого года болезни, сопровождающаяся первыми признаками прогрессирования;
- развернутая, продолжающаяся более года и сопровождающаяся типичной симптоматикой;
- поздняя, характеризующаяся деструкцией (разрушением) суставов и поражением внутренних органов.
Учитывается активность болезни, рентгенологическая характеристика поражения суставов, наличие внесуставных симптомов и осложнений, способность к самообслуживанию.
Клиническая картина

Варианты начала болезни разнообразны, что обусловливает трудность его ранней диагностики. Чаще всего в дебюте развивается полиартрит (множественное поражение суставов), реже моно- или олигоартрит (воспаление одного или нескольких суставов). У большинства больных признаки воспаления выражены слабо, преобладает скованность по утрам, боли в суставах и мышцах, беспричинная слабость. Может беспокоить снижение веса, увеличение лимфоузлов, повышение температуры тела до 37,5˚С.
Более редко болезнь начинается с выраженного артрита, лихорадки и кожных изменений.
У пожилых пациентов РА может присоединяться к остеоартрозу, проявляясь лишь скованностью и лабораторными изменениями.
В некоторых случаях РА проявляется синдромом запястного канала, сопровождающимся болью и онемением мышц кисти.
При подозрении на РА нужно как можно раньше обратиться к ревматологу.
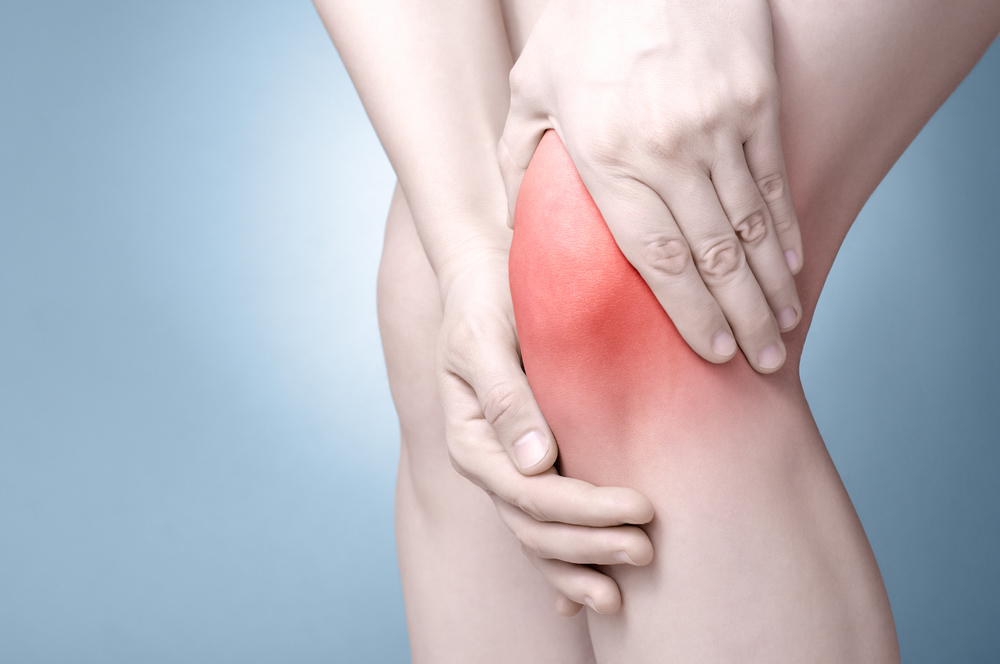
Основной признак РА – воспаление суставов, или артрит. Преобладает симметричное поражение мелких суставов кистей (у женщин) или стоп (у мужчин). Поражаются также плечевые, локтевые, коленные, голеностопные, височно-нижнечелюстные суставы.
Боли беспокоят больных преимущественно ночью и ранним утром. Болезненность усиливается и после нагрузки на сустав, а также при его пальпации (ощупывании).
Вследствие выпота жидкости в полость сустава и отека окружающих тканей изменяется его форма. Пальцы рук могут приобретать форму сосиски или веретена, колено становится шарообразным.
При РА разрушаются суставные поверхности, изменяются связки, что приводит к появлению характерных деформаций:
Кожа над пораженными артритом суставами красная, горячая на ощупь. Ограничено движение в суставах, развиваются контрактуры. Типична утренняя скованность, не связанная с болью. Она проявляется в утренние часы, длится как минимум час, а при максимальной активности процесса – в течение всего дня.
Могут поражаться сочленения гортани. При этом грубеет голос, возникает необъяснимая одышка, повторяющийся бронхит, нарушение глотания.
При РА отмечается мышечная атрофия. Она может быть системной и локальной, возле пораженного сустава. Чаще всего страдают мышцы бедер, кистей и предплечий.
У трети больных обнаруживаются подкожные узелки. Чаще всего они располагаются на внешней стороне предплечий под локтем. Ревматические узелки безболезненны, подвижны, имеют эластичную консистенцию. В результате лечения они могут исчезать. Может наблюдаться бурсит локтевого сустава. У некоторых больных формируется киста Бейкера на задней поверхности коленного сустава. При ее разрыве возникает сильная боль в голени и отек голеностопного сустава.
У больных повреждается сосудистое русло, в результате возникает поражение многих органов и систем.
Внесуставные изменения, характерные для РА:
- поражение сосудов кожи (васкулит);
- могут появиться омертвение кончиков пальцев, подкожные кровоизлияния, синдром Рейно;
- васкулит других органов: головного мозга, печени, щитовидной железы, легких;
- мононеврит и полинейропатия с развитием онемения и нарушений чувствительности, чаще в области стоп и голеней;
- миокардит, перикардит и плеврит;
- склерит, васкулит сетчатки (поражение глаз);
- лимфоаденопатия, увеличение селезенки;
- гломерулонефрит и амилоидоз почек.
- вторичный амилоидоз;
- вторичный артроз;
- остеопороз;
- некроз кости, в том числе с разрушением головки бедра;
- туннельные синдромы (сдавление локтевого или большеберцового нервов, карпальный синдром);
- нестабильность шейного отдела позвоночника с подвывихом суставов;
- атеросклероз с быстрым развитием инфаркта миокарда, что является одной из ведущих причин смерти при РА;
- анемия, в том числе вызванная желудочно-кишечными кровотечениями в результате лечения вызывающими язву препаратами;
- инфекционные заболевания.
Синдром Фелти сопровождается выраженным поражением суставов, увеличением печени и селезенки, усиленной пигментацией кожи ног. Отмечается снижение количества в крови нейтрофилов. Характерны внесуставные проявления: васкулит, поражение нервной системы и легких, синдром Шегрена. При синдроме Фелти высока вероятность развития инфекционных осложнений, которые могут привести к смертельному исходу.
Болезнь Стилла взрослых проявляется повторяющимся повышением температуры тела, артритом, сыпью на коже. Отмечается высокая активность по данным лабораторных методов, ревматоидный фактор не определяется.
Синдром Шегрена может возникать как самостоятельное заболевание или быть проявлением ревматоидного артрита или других ревматических болезней. Он сопровождается зудом и жжением в глазах, сухостью во рту. Иногда возникают язвы роговицы и полости рта, кариес, затруднения при глотании. Формируется хронический атрофический гастрит, запоры, недостаточность ферментативной функции поджелудочной железы. Часто появляется сухость слизистых оболочек дыхательных и половых путей.
Системные проявления синдрома Шегрена включают боли в суставах и мышцах, рецидивирующий полиартрит, поражение лимфатической системы, легочный фиброз, нефрит, хроническую крапивницу и гиперпигментацию кожи.
Ювенильный ревматоидный артрит развивается у детей в возрасте до 16 лет. Он сопровождается лихорадкой, васкулитом, моно- или олигоартритом крупных суставов, увеитом, вовлечением позвоночника. Ревматоидный фактор может отсутствовать. В дальнейшем болезнь часто переходит в ревматоидный артрит взрослых или болезнь Бехтерева.
У части больных с РА в крови не определяется ревматоидный фактор. Чаще всего у таких пациентов регистрируется ювенильный ревматоидный артрит, болезнь Стилла взрослых и ревматоидный бурсит (воспаление суставной сумки, особенно лучезапястного сустава).
При развитии серонегативного артрита у детей в возрасте до 17 лет, сопровождающегося энтезопатией (поражением сухожилий), говорят о SEA-синдроме. В дальнейшем он часто трансформируется в ювенильный ревматоидный артрит.
Отсутствие ревматоидного фактора ассоциируется с более легким течением заболевания. Для него характерны боли и припухлость не более 5 суставов и отсутствие внесуставных проявлений. Серонегативный РА чаще поражает один крупный сустав, например, коленный. Утренняя скованность не столь выражена, как при серопозитивном.
Лабораторные признаки активности проявляются незначительно, рентгенологические изменения отсутствуют. Внутренние органы обычно не изменяются, не формируются ревматические узелки.
При этой форме болезни в крови пациента обнаруживается ревматоидный фактор. Заболевание протекает с классическими симптомами: поражением суставов кистей, выраженной утренней скованностью, постепенным прогрессированием и поражением внутренних органов. Формируются ревматические узелки.
Диагностика и лечение серонегативного и серопозитивного РА осуществляются в соответствии с одним стандартом.
Мышцы поражаются у большинства больных РА. Мышечная слабость и атрофия отмечаются не менее чем у 75% больных. Причиной этих симптомов служит уменьшение мышечной активности в связи с болью в суставах и особенно их контрактурами. Эта причина, однако, не может считаться единственной. Еще в 1873 г. J. Paget писал, что мышечная атрофия при РА пропорциональна не столько ограничению движений, сколько выраженности боли.
Спустя почти столетие J. De Andrade (1968) доказал в эксперименте, что атрофия мышц у животных с артритами выражена сильнее, чем вызванная иммобилизацией. О том же свидетельствуют частые клинические наблюдения, касающиеся быстро развивающейся амиотрофии при тяжелом РА. Темпы ее развития при этом более быстрые, чем при обычной иммобилизации, тем более что в подобных случаях общий объем движений часто остается немалым.
Поэтому основными причинами мышечной патологии у больных РА следует считать как ограничение мускульной активности, так и катаболическое влияние воспалительного процесса (возможно, опосредуемое эффектом интерлейкина-1 и фактором некроза опухоли, вырабатываемых макрофагами). Последнее может значительно усугубляться сопутствующей лихорадкой, частым ухудшением аппетита, нерациональным питанием (в частности, бедным белками).
Трактовка данных биопсий вне связи с клиническими и биохимическими показателями должна быть очень осторожной. Микроскопический анализ мышечной ткани нередко обнаруживает сосудистые изменения и клеточные инфильтраты, формально соответствующие представлениям о воспалении, у лиц без какой-либо мышечной патологии. Возможно, что речь идет о реакции на транзиторные физиологические сдвиги (большее накопление молочной кислоты и т. д.).
Не подтвердилось также мнение об относительной специфичности для РА так называемого узелкового полимиозита, представляющего собой узелковые клеточные инфильтраты диаметром 1—2 мм, обильно рассеянные в эндомизии и перимизии и состоящие из скоплений лимфоцитов и плазматических клеток, в редких случаях — тучных клеток, нейтрофилов и эозинофилов. L. Sokoloff и соавт. (1950) показали, что подобные изменения наблюдались у 56% больных РА, у 29% больных неревматическими заболеваниями и у 23% здоровых.
Повышение уровня мышечных ферментов в крови имеет большое значение для диагноза ревматоидного миозита. Однако необходимо принимать во внимание, что содержание этих ферментов у больных РА может повыситься также вследствие внутримышечных инъекций, мышечной биопсии, индивидуальных реакций на некоторые лекарства (хлорохин, ацетилсалициловая кислота, D-пеницилламин) и даже значительной физической нагрузки. В связи с этим диагностика ревматоидного миозита надежна лишь при сочетании клинических симптомов с ферментемией и гистологическими воспалительными изменениями или (что менее убедительно) при комбинировании двух компонентов этой триады.
Четко очерченный синдром миозита у больных РА редок. Относительно чаще он встречается при ревматоидном васкулите, однако и в этих случаях (при локализации васкулита в мышцах) его клиническое значение обычно невелико. Поэтому особый интерес вызывает наблюдение Г. Н. Жуковской (1987) больного классическим серопозитивным и эрозивным РА (без васкулита), у которого миозит в течение длительного времени настолько превалировал над суставными проявлениями, что правильный диагноз был поставлен более чем через год.
Необходимо иметь в виду, что заметная мышечная патология у больных РА в редких случаях может быть связана с влиянием некоторых лекарств. Так, глюкокортикостероиды (прежде всего содержащие фтор — триамцинолон, дексаметазон), особенно при их длительном назначении в больших дозах, вызывают у отдельных больных так называемую стероидную миопатию. Ее симптомы обычно развиваются постепенно и относятся преимущественно к проксимальным мышцам ног, а затем и рук (боли, быстрая утомляемость, затруднения при подъеме на лестницу и при вставании с низкого стула).
Эти симптомы нередко оцениваются как признаки обострения основного заболевания, что ведет к увеличению дозы стероидов и тем самым к усугублению миопатических проявлений. Уровень сывороточных мышечных ферментов при стероидной миопатии нормален. Ценный лабораторный признак — повышенное выделение креатина с мочой. При гистологическом исследовании мышц не обнаруживают достоверных воспалительных изменений; отмечаются лишь неспецифические дистрофические симптомы — потеря поперечной исчерченности, атрофия волокон и т. д. После уменьшения дозы гормональных препаратов и особенно полной отмены их признаки стероидной миопатии исчезают, чему способствует лечебная физкультура, направленная на упражнения для соответствующих мышц.
Назначение D-пеницилламина у некоторых больных может вызвать патологию мышц двух различных типов. Относительно чаще встречается синдром миастении (myasthenia gravis). Он проявляется в постепенном нарастании слабости различных мышечных групп с соответствующими функциональными нарушениями (слабость, утомляемость, диплопия, нарушения глотания и речи, птоз, затруднения при выполнении простых движений).
Повышения уровня мышечных ферментов в крови и гистологической картины миозита не наблюдается. У некоторых больных . определяются антитела к тканевым компонентам мышечных поперечных полос и к ацетилхолиновым рецепторам мышц (последнее обстоятельство может быть непосредственной причиной мышечной слабости). После отмены D-пеницилламина симптомы миастении постепенно исчезают; при недостаточном восстановлении мышечной силы назначают прозерин.
У единичных больных при назначении D-пеницилламина описано развитие истинного полимиозита с миалгиями, слабостью проксимальных мышц конечностей, нарастанием уровня мышечных ферментов и характерной гистологической картиной (инфильтрация лимфоцитами и макрофагами, участки дегенерации и регенерации мышечных волокон). Для лечения этого осложнения необходимо отменить D-пеницилламин, в серьезных случаях — назначить глюкокортикостероиды.
Хлорохиновая миопатия также представляет собой очень редкое лекарственное осложнение. Она характеризуется постепенно прогрессирующей слабостью проксимальных мышц ног, затем — рук, позже — более дистальных мышечных групп. Уровень мышечных ферментов в крови может быть повышен. Характерный гистологический признак — вакуолизация мышечных волокон. Отмена хлорохина приводит к полному, но медленному выздоровлению.
Назначение гидроксихлорохина (плаквенила) не вызывает миопатии. Таким образом, в основе изменений мышц при РА могут лежать принципиально различные причины: миозит, атрофия вследствие недостаточных упражнений, вызванные воспалительным процессом катаболические сдвиги в обмене веществ, недостаточное белковое питание и, наконец, редкие и сугубо индивидуальные (возможно, генетически обусловленные) реакции на определенные лекарственные препараты.
Поэтому в каждом конкретном случае явной мышечной патологии у больного РА необходим соответствующий клинический и анамнестический анализ с определением в крови уровня мышечных ферментов; по показаниям проводят биопсию наиболее пораженных отделов мышц.
Читайте также:


