Для какой малярии характерны ночные приступы лихорадки
Контрольные вопросы
1. Какими возбудителями вызываются вирусные менингоэнцефалиты?
2. При каких врожденных заболеваниях могут развиться вирусные менингоэнцефалиты?Какие последствия формируются после перенесенных нейроинфекций?
Малярия – протозойное заболевание, характеризующееся периодическими приступами лихорадки, анемией, увеличением печени, селезёнки, склонностью к рецидивирующему течению.
Этиология. Возбудитель малярии относится к типу простейших, роду плазмодиев. Малярия включает в себя четыре формы заболевания, вызываемые различными плазмодиями. Трёхдневную малярию вызывает Plasmodium vivax, четырёхдневную – Plasmodium malariae, овале-малярию – Plasmodium ovale и тропическую – Plasmodium falciparum. Разные виды возбудителей малярии отличаются друг от друга по форме и размерам, по длительности бесполого цикла развития в организме человека и по характеру вызываемой картины заболевания. Малярийные паразиты состоят из протоплазмы и ядра.
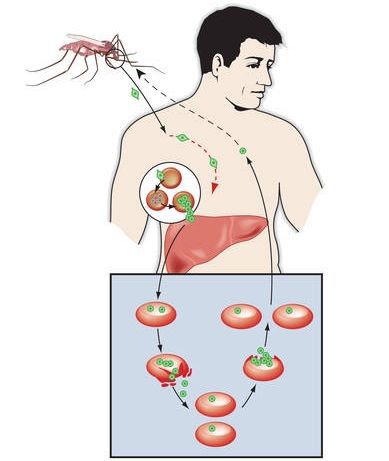
Жизненный цикл возбудителей малярии имеет две стадии: половую, или спорогонию, которая протекает в организме окончательного хозяина – самки комара рода Anopheles, и бесполую, или шизогонию, протекающую в организме промежуточного хозяина – человека. Развитие паразитов малярии в организме человека представлено двумя последующими фазами: а) тканевая (экзоэритроцитарная) шизогония и б) эритроцитарная шизогония, с которой связаны клинические проявления болезни.
Спорогония развивается следующим образом. Инфицирование самки комара происходит при кровососании больного малярией или паразитоносителя. Поступающие с кровью в организм комара-переносчика мужские (микрогаметоциты) и женские (макрогаметоциты) половые клетки малярийных плазмодиев проходят в организме комара несколько стадий развития с образованием спорозоитов. Спорозоиты накапливаются в слюнных железах комара и попадают в организм человека только при последующем кровососании.
Эпидемиология. Источником инфекции является больной малярией человек или паразитоноситель, в периферической крови которого имеются зрелые половые формы малярийных плазмодиев (гаметоциты). Механизм заражения – трансмиссивный, т. е. при укусе инфицированной самки комара из рода Anopheles, в слюнных железах которой содержатся спорозоиты в течение двух месяцев после окончания спорогонии. Самцы кровь не пьют, они питаются соками растений и быстро погибают. Возможно также трансплацентарная передача плазмодиев, а также гемоконтактная.
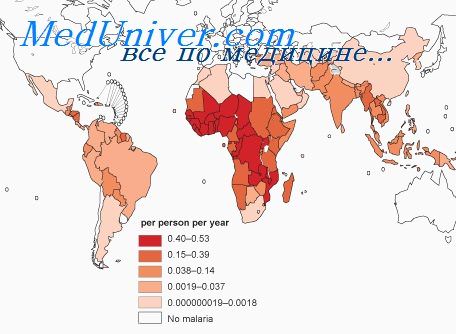
Малярия широко распространена в странах с тропическим и субтропическим климатом (страны Африки, Азии, острова Тихого океана). Вновь появились очаги малярии в Таджикистане, Узбекистане и Азербайджане. В России и Республике Беларусь регистрируются завозные случаи малярии. Максимум заболеваемости в странах с умеренным климатом приходится на июнь – август, в странах с тропическим климатом малярия встречается круглогодично.
Восприимчивость человека к малярии высокая. Иммунитет после перенесённой малярии видоспецифичен и зависит от интенсивности паразитемии.
Патогенез. Малярия, приобретённая в естественных условиях в результате заражения трансмиссивным путём, обозначается как спорозоитная инфекция. Малярия, возникшая в результате парентерального или трансплацентарного заражения, обозначается как шизонтная инфекция, при которой развивается только эритроцитарная шизогония при отсутствии экзоэритроцитарной фазы.
Основные патоморфологические сдвиги и соответствующие им клинические проявления обсловлены эритроцитарной шизогонией.
Возникновение приступов лихорадки связано с реакцией терморегулирующих центров на выход в кровь огромного количества мерозоитов, являющихся чужеродным белком. Причиной анемии является распад инвазированных эритроцитов. Увеличение печени, селезёнки, гиперплазия костного мозга связаны с усиленным размножением элементов системы мононуклеарных фагоцитов (СМФ). Ранние рецидивы обусловлены оживлением эритроцитарной шизогонии, а поздние – активацией брадиспорозоитов.
Клиника. Соответственно четырём видам возбудителя малярии различают следующие формы болезни: трёхдневную малярию, тропическую, четырёхдневную и овале-малярию. Длительность инкубационного периода соответствует длительности фазы тканевой шизогонии и составляет при трёхдневной, тропической и овале-малярии от 6 до 15 суток, а при четырёхдневной – 3-6 недель.
Несмотря на некоторые различия клинических проявлений малярии, вызванных разными видами малярийных плазмодиев, в течение болезни можно выделить несколько периодов:
1) первичная малярия (первичная атака), включающая продромальные явления и серию первичных приступов (10 – 14);
2) ранние рецидивы, выявляющиеся на протяжении 2 – 3 месяцев после первичной атаки;
3) латентный, межприступный период длительностью 7- 11 месяцев;
4) поздние (отдалённые) рецидивы, возникающие после латентного периода.
Период первичных проявлений продолжается около двух месяцев. В большинстве случаев заболевание начинается с продромального периода, характеризующегося общим недомоганием, познабливанием, головной болью, ломотой в теле.
Окончание приступа сопровождается проливным потом, снижением температуры тела, нередко до 35 0 С. Состояние больного постепенно улучшается, больной успокаивается и засыпает.
Продолжительность малярийного приступа обычно не превышает 8 – 12 часов, иногда он длится более суток. Приступ лихорадки, как правило, возникает в первой половине суток, что имеет важное диагностическое значение. При трёхдневной, тропической и овале-малярии пароксизмы повторяются через день, при четырёхдневной через два дня.
В дни, свободные от приступов, состояние больного может быть удовлетворительным, восстанавливается работоспособность.
Вторым типичным признаком малярии, помимо лихорадки, является увеличение и болезненность печени и селезёнки. Увеличение печени обычно определяется раньше по сравнению с селезёнкой. Вместе с тем увеличение селезёнки остаётся более длительно, чем увеличение печени.
Третьим характерным признаком малярии является гипохромная анемия, которая носит гемолитический характер. В крови, помимо анемии, отмечается лейко- и нейтропения, СОЭ повышена.
Период первичных приступов малярии (10 – 14) даже и без специфической терапии сменяется латентным периодом продолжительностью 1 – 3 месяца, нередко практически полного здоровья. После периода латента более чем у половины больных снова наступают острые проявления малярии – ранние рецидивы, обусловленные оживлением эритроцитарной шизогонии и протекающие легче по сравнению с первичными приступами.
Поздние рецидивы развиваются через 6 месяцев после периода первичных приступов, связаны с активацией брадиспорозоитов и мало отличаются от пароксизмов, возникающих при ранних рецидивах.
Имеются некоторые особенности малярии, вызванные разными видами возбудителя. Однако следует отметить, что трёхдневная, четырёхдневная малярия и овале-малярия протекает доброкачественно.
Тропическая малярия. Этой форме малярии по сравнению с трёхдневной и четырёхдневной свойственны более тяжёлые клинические проявления. Для тропической малярии характерны меньшая правильность лихорадочной кривой (лихорадка ремиттирующего или даже постоянного типа), более выраженные во время приступа симптомы интоксикации: головная боль, бессонница, тошнота, рвота, мышечные и суставные боли и др. При тропической малярии могут возникнуть злокачественные формы – церебральная, септическая, алгидная и др. Осложнения малярии в виде малярийной комы, гемоглобинурийной лихорадки, острой почечной недостаточности, инфекционно-токсического шока встречаются чаще всего при тропической малярии и могут приводить к летальному исходу.
Осложнения. Истинная малярийная кома развивается только при тропической малярии. Причиной комы является закупорка большого количества капилляров головного мозга тромбами с последующими органическими изменениями в нём вследствие нарушения кровообращения и питания. Различают три периода малярийной комы: 1) период сомноленции, 2) период сопора, спячки и 3) период полной комы.
Первый период – сомноленции (легкой степени расстройства сознания) – характеризуется состоянием оглушенности, сонливостью. У больного появляется сильная головная боль, резкая общая слабость, безразличие. На вопросы больной отвечает неохотно, контакт с ним затруднен, хотя сознание сохранено, сухожильные рефлексы нормальны или повышены.
Второй период – сопора, спячки (глубокого угнетения сознания). Сознание к больному возвращается только временами. Больной лежит неподвижно. Только сильные раздражители (громкий крик, укол булавкой) могут вывести его из этого состояния. Сухожильные рефлексы повышены, выражены патологические рефлексы (Бабинского, Оппенгейма и др.), отмечаются судорожные подергивания мышц.
Третий период – полная кома. Больной находится в полной прострации (беспомощности). Лицо бледное, глаза запавшие, крепко закрыты. Сухожильные рефлексы снижены или отсутствуют. Зрачки расширены, корнеальный рефлекс отсутствует. Отмечается непроизвольное отхождение мочи и кала.
Клиническая картина комы при отсутствии соответствующего лечения развивается очень быстро, больной погибает в течение 3 – 5 дней. Лечение в стадии прекомы приводит к выздоровлению.
Гемоглобинурийная лихорадка – тяжёлое осложнение тропической малярии. Сущностью её является острый гемолиз эритроцитов, наполнение крови гемоглобином и выделение гемоглобина с мочой. При гемолитическом кризе гемоглобин превращается в метгемоглобин и выделяется почками. Гемолитический криз характеризуется резко выраженной интоксикацией, анемией, желтухой и наличием в моче при стоянии серовато-бурого осадка, состоящего из гиалиновых и гемоглобиновых цилиндров, почечного эпителия и в меньшем количестве эритроцитов и лейкоцитов. Больные погибают в течение 3 – 5 дней от почечной недостаточности.
Инфекционно-токсический шок (алгид) развивается только при тропической малярии. В отличие от малярийной комы сознание у больного сохранено. Он находится в состоянии тяжёлого коллапса – АД снижено до 80 мм рт. ст. и ниже, пульс частый, слабого наполнения, одышка. Кожа бледная, холодная на ощупь, покрыта холодным потом, температура тела понижена, могут быть поносы, сухожильные рефлексы снижены. Прогноз неблагоприятный. Нередко даже активное противомалярийное лечение и применение сердечно-сосудистых средств не может вывести больного из состояния коллапса.
Не нашли то, что искали? Воспользуйтесь поиском:
[youtube.player]Малярии свойственна смена периодов лихорадочных приступов и межприступного латента, когда исчезает лихорадка и смягчаются другие признаки болезни. При тропической малярии в межприступ-ном периоде ряд клинических проявлений может быть более выражен, чем при других формах малярии.
Наиболее характерным клиническим признаком малярии является лихорадка. Иногда периоду высокой лихорадки предшествуют недомогание, чувство слабости, разбитости, головные боли, нарушение аппетита и др. Лихорадочные приступы возникают после инкубационного периода в 8—10 дней при тропической, 10—14 дней при трехдневной (с короткой инкубацией) и 20—25 дней при четырехдневной малярии. В первые дни лихорадка может носить неправильный, ремиттирующий, иногда даже (при тропической малярии) постоянный характер. Эта так называемая начальная (инициальная) лихорадка наблюдается только при свежем первожизненном заболевании малярией. Через несколько дней устанавливается правильное чередование лихорадочных приступов и периодов нормальной температуры.
В малярийном приступе различают три стадии: периоды озноба, жара к пота. Выраженность озноба и пота у больного связана с быстротой подъема и снижения температуры. При мягком течении болезни, а также при тяжелой малярии с лихорадкой неправильного, постоянного или послабляющего типа озноби пот могут быть мало выражены, а иногда и совсем отсутствовать.
Малярийные приступы, как правило, возникают в первой половине суток, максимум температуры обычно приходится на утренние часы. Эта особенность служит дифференциально-диагностическим признаком малярийной лихорадки. Однако нужно помнить, что для трехдневной малярии, вызываемой P. ovale, характерны вечерние н ночные приступы, С началом снижения температуры и появлением сильного пота состояние больного постепенно улучшается, больной успокаивается и засыпает. Продолжительность приступа обычно не превышает 8— 12 часов. Иногда, особенно при переводе правильного типа лихорадки в ежедневный, приступы могут длиться больше суток.
При правильном чередовании малярийных приступов (при трехдневной малярии через день и четырехдневной через 2 дня) в дни, свободные от приступов, состояние больного может быть удовлетворительным, возвращается аппетит, работоспособность. Однако по мере нарастания количества приступов и в дни апирексии состояние больного может оставаться тяжелым. Более тяжелое течение наблюдается при ежедневных лихорадочных приступах, что часто имеет место при тропической малярии.
Вторым характерным признаком малярии является увеличение к болезненность печени и селезенки. Увеличение печени обычно определяется раньше; селезенка в свежих случаях малярии отчетливо увеличивается только после перенесения нескольких приступов малярии. Вместе с тем увеличение селезенки остается более длительно, чем увеличение печени. Последнее связано с тем, что печень увеличивается главным образом за счет повышенного кровенаполнения и в меньшей степени за счет прироста ретикуло-эндотелиальной ткани. Увеличение селезенки обусловлено не только гиперемией, но и гиперплазией.
Во время малярийного приступа печень и селезенка становятся особенно болезненными. Это связано с повышенным кровенаподнением и растяжением капсулы органов. Размеры печени й селезенки с каждым приступом увеличиваются. При затянувшемся лихорадочном периоде переполнение селезенки кровью и растяжение ее капсулы могут привести к разрыву селезенки. При правильном лечении размеры обоих органов быстро уменьшаются, причем печень сокращается быстрее селезенки.
Диффузное поражение печени при малярии встречается редко; исключительно редко возникает острая или подострая атрофия печени. Частота хронических поражении печени у населения эндемичных по малярии колониальных или развивающихся стран связана прежде всего с постоянным белковым голоданием, гельминтозами, гепатотропными вирусными инфекциями и др.
[youtube.player]
Малярия – группа инфекционных заболеваний паразитарной этиологии, сопровождающихся главным образом лихорадкой, анемией, гепатомегалией и спленомегалией.
Заражение малярией происходит через укусы самок малярийного комара (Anopheles).
Другие наименования болезни — болотная лихорадка, перемежающаяся лихорадка.
Малярийный плазмодий (чаще всего Plasmodium falciparum) при попадании в организм прикрепляется к эритроцитам и тканевым макрофагам (защитные клетки иммунитета), после, распространяясь по всему организму вызывают ряд патологий в различных органах. Конечным результатом малярии может стать летальный исход инфицированного человека.
Наибольшее количество зарегистрированных случаев заражения малярией находится в странах Африки (ближе к экватору, т.е. ниже Сахары), Юго-Восточной Азии, Центральной и Южной Америки, Океании.
Пик заболеваемости малярией припадает на время наибольшей активности комаров – лето-осень.

Патогенез малярии во многом зависит от способа заражения инфекцией.
При прямом заражении малярийным плазмодием – через инъекции, при переливании крови и т.д., возбудитель сразу внедряется в эритроциты и распространяется по всему организму (эритроцитарная фаза шизогонии).
При тканевой шизогонии клинические проявления практически отсутствуют, в то время как при эритроцитарной, у пациента почти сразу же проявляются признаки поражения крови – лихорадка и другие.
Лихорадка при малярии развивается в следствие реакции иммунитета и теплорегулирующего центра на появление в организме веществ, появление которых обусловлено распадом морул мерозоитов. Это — малярийные пигмент, гемоглобин, остатки эритроцитов и т.д. Выраженность лихорадки зависит от степени инфицированности и реактивности защитных сил организма.
Периодичность приступов лихорадки обусловлено периодами эритроцитарной шизогонии (цикл развития и деления малярийных плазмодиев).
Наличие циркулирующих в крови чужеродных веществ вызывает раздражение ретикулярных клеток печени, селезенки, почек и других органов, что приводит к гиперплазии данных органов, результатом чего является разрастание соединительной ткани, увеличение пораженных органов в размерах и их болезненность.
Анемия при малярии обусловлена распадом эритроцитов на фоне эритроцитарной шизогонии, гемолизом при формировании аутоантител, а также повышенным фагоцитозом эритроцитов ретикулоэндотелиальной системы селезенки.
Злокачественные формы малярии с поражением головного мозга, васкулитами, геморрагиями обусловлены системным поражением венул, вен, капилляров и других сосудов, сопровождающееся повышением их проницаемости, повышенной вязкостью крови, замедленным кровотоком, паразитарными тромбами, периваскулярными отеками и т.д. Возможно развитие инфекционно-токсического шока (ИТШ) и аллергии.
Рецидивы малярии обусловлены снижением реактивности иммунитета при наличии остатков эритроцитарных шизонтов, из-за чего возбудитель болезни вновь начинает размножаться. Рецидивы могут присутствовать даже через 6-14 месяцев после окончания клинических проявлений малярии.
Согласно статистики ВОЗ, по состоянию на 2016 г в мире зарегистрировано 216 000 000 случаев малярии, причем эта цифра на 5 000 000 больше, нежели в 2015 г. Количество же смертей от данного заболевания в 2016 г составило 445 000. Однако, все же процент смертности от начала 21 столетия снизился на 47-54%, в зависимости от региона.
Если говорить об регионах, то 90% всех случаев малярии припадает на страны Африки, особенно ниже пустыни Сахары.

Больше всего заболевают дети, возрастом до 5 лет.
МКБ-10: B50 — B54;
МКБ-9: 084.
Симптомы малярии

Симптоматика малярии зависит от способа инфицирования, реактивности защитных сил организма и степени поражения.
Инкубационный период малярии (от заражения до первых признаков болезни) составляет – 8-25 суток. В некоторых случаях, например, при трехдневной малярии, инкубационный период может составлять от 8 до 14 месяцев.
- Резкое повышение температуры тела до 41,7 °С;
- Озноб;
- Тошнота;
- Головные боли;
- Общее недомогание.
Первые признаки малярии могут быть слабовыраженными, из-за чего человек не сразу может догадываться о своем инфицировании. Тем не менее, после посещения Южно-Африканских стран и других мест, где присутствует высокая частота случаев данной болезни, при первых признаках настоятельно обратиться к врачу для обследования, иначе упущение времени может закончиться серьезному вреду здоровью, и не только.
- Общее недомогание, слабость, вплоть до бессилия и постельного режима;
- Периодические приступы лихорадки и озноба;
- Температура тела колеблется в пределах от 35 до 41,7 °С, причем изменение температуры от высокой до низкой может происходить за несколько часов;
- Бледность кожного покрова, акроцианоз, холодные конечности и повышенная потливость;
- Тошнота, приступы рвоты, обезвоживание организма, диарея;
- Анемия;
- Появление в моче крови (гемоглобинурия);
- Приступы сильных головных болей, бредение, галлюцинации, головокружение, потеря сознания;
- Инъекция (покраснение) склер;
- Артериальная гипотензия (гипотония);
- Брадикардия;
- Ишемия головного мозга и тканей различных органов;
- Судороги по телу;
- Боль в суставах (артралгия);
- Возможно появление покалывания в коже;
- Дыхательная недостаточность;
- Увеличение в размерах печени и селезенки.
Колебание между минимальными и максимальными признаками малярии зависит от биологического цикла развития возбудителя болезни. Кроме того, нарастание и спадание приступов характерно для разных форм малярии, например, при трехдневной этот период составляет – 3 дня, при четырехдневной – 4.
Осложнения малярии
Среди осложнений малярии можно выделить:
- Инфекционно-токсический шок (ИТШ);
- Малярийная и глубокая кома;
- Отек мозга;
- Малярийный алгид;
- Хронический нефрит;
- Острая почечная недостаточность (ОПН);
- ДВС-синдром;
- Желтуха;
- Расстройства психической системы;
- Разрыв селезенки;
- Эндокардит, миокардит, перикардит;
- Адинамия, сопора;
- Острая кровопотеря;
- Гиповолемический шок;
- Летальный исход.
Причины малярии

Возбудитель малярии – малярийные плазмодии (лат. Plasmodium), входящие в класс споровиков (лат. Sporozoa), группы простейшие (лат. Protozoa).
Патогенными для человека плазмодиями, вызывающими малярию являются – Plasmodium falciparum, Plasmodium malariae, Plasmodium vivax, Plasmodium ovale и Plasmodium knowlesi.
Другими видами заражения малярией являются — трансплацентарная (при беременности – от матери к младенцу), парентеральное (при переливаниях донорской зараженной крови) и контактно-бытовое (при инъекциях, порезах – крайне редкое явление).
Всего известно около 400 видов комаров Anopheles, из которых лишь около 30 являются переносчиками малярийной инфекции.
Малярийные комары живут практически по всему земному шару за исключением холодных или засушливых зон. Особенно их большое количество проживает в зонах с теплым и влажным климатом – Центральная и Южная Африка (около 90% всех случаев заболевания малярией), Центральная и Южная Америка, Юго-Восточная Азия, Океания.
На территории России к малярийным зонам можно отнести Европейскую часть страны – Юго-Восточные регионы.
Виды малярии
Классификация малярии производится следующим образом:
Овале-малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 2 дня. Возбудителем является плазмодий — Plasmodium ovale.
Трехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 3 дня. Возбудителем является плазмодий — Plasmodium vivax.
Четырехдневная малярия – характеризуется приступообразным циклическим течением с нарастанием и спаданием клинических проявлений болезни, период полного цикла которой составляет 4 дня. Возбудителем является плазмодий — Plasmodium malariae.
Тропическая малярия – наиболее тяжелая форма малярии, возбудителем которой является Plasmodium falciparum. Подобное течение малярии может спровоцировать и другой патогенный для человека плазмодий — Plasmodium knowlesi. Характеризуется отсутствием тканевой шизогонии, т.е. накопления и размножения плазмодия в печени – развития происходит в крови (эритроцитарная шизогония).
Спорозоитная малярия – заражение происходит при укусе самкой малярийного комара и непосредственном попадании малярийных спорозоитов в кровеносное или лимфатическое русло. Характеризуется сначала тканевой фазой шизогонии (оседание, развитие и размножение плазмодия в клетках печени – гепатоцитах), после эритроцитарной шизогонией. Характеризуется поздними развитием клинических проявлений – когда паразиты уже сформированными распространяются по кровеносному руслу.
Шизонтная малярия – заражение организма происходит при инфицировании крови уже готовыми (сформированными) шизонтами. Характеризуется ранним клиническим проявлением малярии.
Диагностика малярии
Диагностика малярии включает в себя следующие методы обследования:
- Анамнез;
- Исследования мазков крови на наличие малярийных паразитов;
- ПЦР тест;
- Быстрые тесты (Rapid Diagnostic Tests – RDT).

Лечение малярии
Как лечить малярию? Лечение малярии направлено на купирование инфекции, поддержание организма и минимизацию клинических проявлений болезни. Основной метод терапии – медикаментозный, с применением противомикробных лекарственных препаратов.

Основные лекарственные средства для купирования малярии производятся на основании хинина (алкалоид, входящий в состав коры хинного дерева), хлорохинона (производное 4-аминохинолина), артемизинина (экстракт растения полыни однолетней — Artemisia annua) и его синтетические аналоги.
Сложность в лечении заключается в способности малярийного плазмодия мутировать и приобретать резистентность по отношению к тому или иному противомалярийному препарату, поэтому выбор лекарства производится на основании диагностики, а в случае мутирования, препарат меняют. Также стоит отметить, что многие противомалярийные лекарственные препараты на территории РФ не зарегистрированы.
Разделение противомалярийных препаратов в зависимости от фазы болезни (локализации плазмодиев):
Гистошизотропные – воздействуют главным образом на тканевые формы инфекции (при наличии плазмодия в клетках печени, действующие вещества): хинопид, примахин.
Гематошизотропные – воздействуют главным образом на эритроцитные формы инфекции (действующие вещества): хинин, хлорохин, амодиахин, галофантрин, пириметамин, мефлохин, люмефантрины, сульфадоксин, клиндамицин, доксициклин, артемизинин.
Гаметотропные — воздействуют главным образом на гаметы: хиноцид, хинин, гидрооксихлорохин, примахин, пириметамин. Данная группа препаратов применяется в основном при тропической малярии.
Если больной в коме, его поворачивают на бок во избежание удушья при рвоте рвотными массами.
При нарушениях водного баланса с осторожностью проводят регидратационную терапию.
При снижении гематокрита ниже 20% назначается переливание препаратов крови.
Выбор других лекарственных препаратов зависит от сопутствующих малярию осложнений и синдромов.
Лечение малярии народными средствами
Лечение малярии в домашних условиях проводить не рекомендуется, что связано с высокой смертностью от данного заболевания при отсутствии своевременной противомикробной терапии.
Профилактика малярии

Профилактика малярии включает в себя:
К какому врачу обратится?
Видео
[youtube.player]Что такое малярия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 12 лет.

Определение болезни. Причины заболевания
Малярия (febris intermittens, болотная лихорадка) — группа протозойных трансмиссивных заболеваний человека, вызываемых возбудителями рода Plasmodium, передающимися комарами рода Anopheles и поражающими элементы ретикулогистиоцитарной системы и эритроциты.
Клинически характеризуется синдромом общей инфекционной интоксикации в виде лихорадочных пароксизмов, увеличением печени и селезёнки, а также анемией. При отсутствии срочного высокоэффективного лечения возможны серьёзные осложнения и смерть.
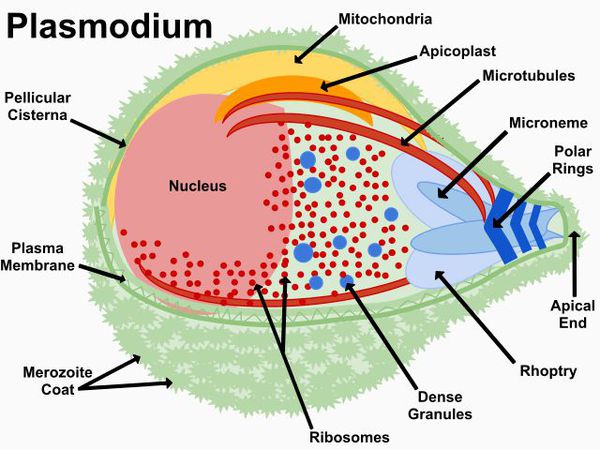
Тип — простейшие (Protozoa)
Класс — споровики (Sporozoa)
Отряд — гемоспоридий (Haemosporidia)
- P. malariae (четырёхдневная малярия);
- P. falciparum (тропическая малярия) — наиболее опасна;
- P. vivax (трёхдневная малярия);
- P. ovale (овале-малярия);
- P. knowlesi (зоонозная малярия Юго-Восточной Азии).
Продолжительность экзоэритроцитарной шизогонии (тканевого размножения):
- P. falciparum — 6 суток, P. Malariae — 15 суток (тахиспорозоиты — развитие после короткой инкубации);
- P. ovale — 9 суток, P. Vivax — 8 суток (брадиспорозоиты — развитие заболевания после длительной инкубации);
Продолжительность эритроцитарной шизогонии (размножения в эритроцитах, то есть в крови):
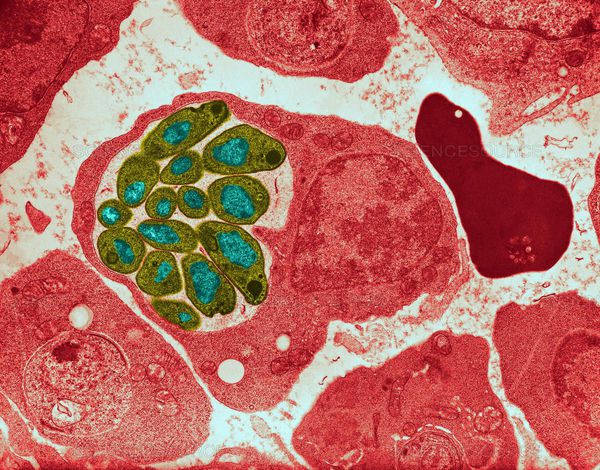
Малярия — распространённая паразитарная болезнь, характерная для стран с жарким климатом. Ежегодно заболевает более 500 млн человек, 450 тысяч из которых умирают (преимущественно в африканском регионе).
Источник инфекции — больной человек или паразитоноситель (исключение — зоонозная малярия knowlesi, источником которой могут являться длиннохвостые и свиные макаки).
Специфический переносчик — комар рода Anopheles (более 400 видов), который и является окончательным хозяином возбудителя инфекции. Человек же является лишь промежуточным хозяином. Комары активны в вечернее и ночное время. Большую роль играет наличие воды, поэтому наибольшее распространение инфекции наблюдается во влажных местах или в период дождей.
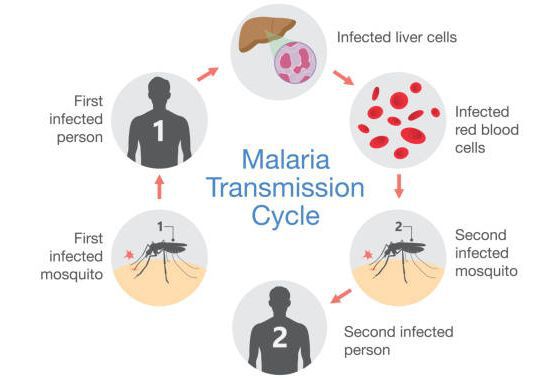
- трансмиссивный (инокуляция — укус);
- вертикальный (трансплацентарно от матери к плоду, при родах);
- парентеральный путь (переливание крови, пересадка органов).
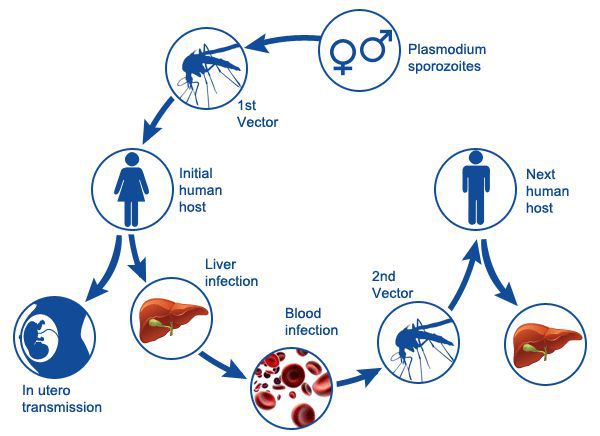
Распространение малярии возможно при наличии:
- источника инфекции;
- переносчика;
- благоприятных климатических условиях: температура воздуха окружающей среды должна быть постоянно не ниже 16°С и непрерывной в течение 30 дней — это условие является главенствующим в географическом ареале возможного распространения малярии (например в средней полосе РФ такие климатические условия практически невозможны).
Иммунитет видоспецифический, нестойкий. У жителей эндемичных регионов заболевание протекает чаще в лёгкой форме или форме паразитоносительства. [1] [2]
Симптомы малярии
Инкубационный период зависит от вида возбудителя:
- трёхдневная — 10-21 день (иногда 6-13 месяцев);
- четырёхдневная — 21-40 дней;
- тропическая — 8-16 дней (иногда месяц при внутривенном заражении, например, при переливании крови);
- овале-малярия — 2-16 дней (редко до 2 лет).
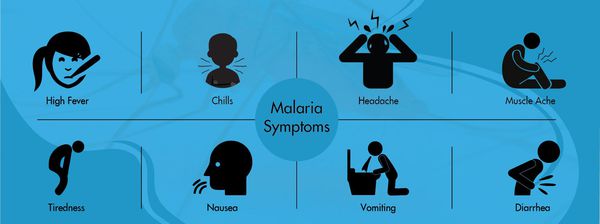
В среднем возможно около 10 малярийных приступов. К этому моменту в крови появляются антитела, которые вызывают частичную гибель плазмодиев, однако паразиты изменяют свою антигенную структуру и могут вызывать повторные заболевания. Если это брадиспорозоиты, то после последней серии приступов наступает длительная ремиссия, но весной следующего года процесс начинается снова. Отличительная особенность малярии Knowlesi — ежедневные приступы, тогда как при других формах малярии межприступный интервал может длиться несколько суток (у трёхдневной и овале-малярии повторный приступ возникают через день, у четырёхдневной — через два дня, у тропической — длительные приступы без чёткой периодичности).
При осмотре можно выявить различные степени угнетения сознания (исходя из тяжести заболевания). Положение больного так же соответствует степени тяжести болезни. Проявляется болезненность мышц и суставов, в период приступа есть некоторая вариабельность вида кожных покровов в зависимости от вида возбудителя:
- при трёхдневной малярии — бледность при ознобе и красная горячая кожа при жаре;
- при тропической малярии — бледная сухая кожа;
- при четырёхдневной болезни — постепенное развитие бледности.

Клинические критерии малярии:
- эпидпредпосылки (нахождение в странах жаркого климата последние два года);
- острое начало заболевания;
- характер лихорадки (перемежающаяся, приступы);
- гепатолиенальный синдром (из-за повышения кровенаполнения);
- анемия. [1][3][4]
Патогенез малярии
Комары различных видов рода Anopheles, выпивая кровь больного человека (за исключением зоонозной малярии), дают доступ крови больного в свой в желудок, куда попадают половые формы плазмодиев — мужские и женские гаметоциты. Прогресс спорогонии (полового развития) венчается формированием многих тысяч спорозоитов, которые, свою очередь, в значительных количествах накапливаются в слюнных железах комара. Таким образом, кровососущий комар становиться источником опасности для человека и сохраняет заразность до 1-1,5 месяцев. Инфицирование восприимчивого человека случается при укусе инфицированного (и заразного) комара.
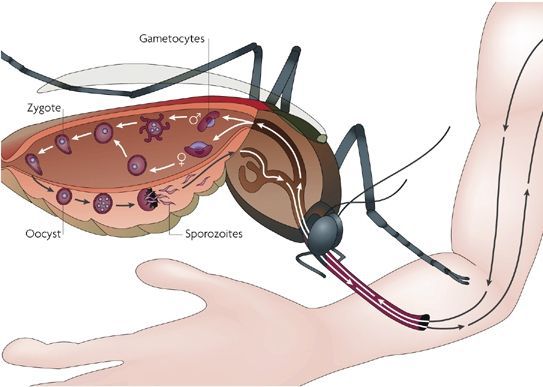
Далее спорозоиты посредством тока крови и лимфы (находятся в крови около 40 минут) проникают в печёночные клетки, где происходит их тканевая шизогония (бесполое размножение) и формируются мерозоиты. В этот период наблюдается клиническое благополучие. В дальнейшем при тропической и четырёхдневной малярии мерозоиты полностью покидают печень, а при трёхдневной и овале-малярии могут длительно квартировать в гепатоцитах.
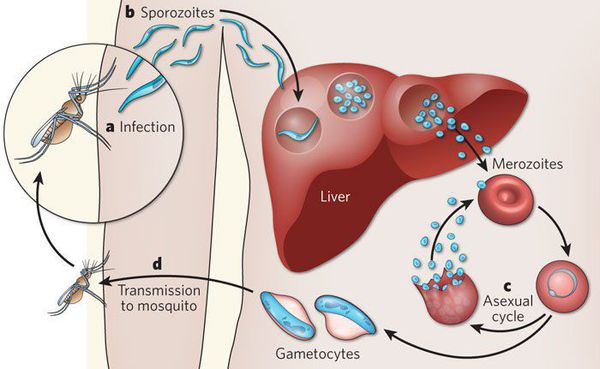
После периода латенции наступает эритроцитарная шизогония (рост и размножение в эритроцитах бесполых форм паразитов), оканчивающаяся массивным поступлением паразитов в кровь и развитием характерного малярийного пароксизма. В сосудистое русло попадают токсические продукты жизнедеятельности плазмодиев, различные пигменты, мерозоиты и части распада эритроцитов.
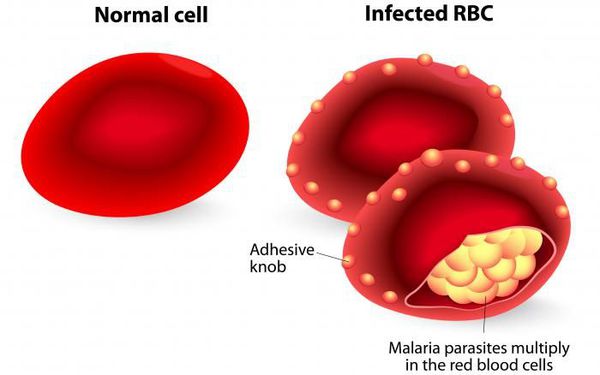
Учитывая тот факт, что в реализации приступа первостепенное значение имеет количество паразитов и аллергическая перестройка организма, следует считать, что малярийный приступ — это ответная реакция предварительно подготовленного (сенсибилизированного) организма на действие антигенов — пирогенных белков, высвобождающихся при разрушении заражённых эритроцитов. Неоднократно повторяющееся разрушение эритроцитов приводит к анемии и развитию аутоиммунных процессов (образование антител к самим эритроцитам). Увеличивается кровенаполнение печени, селезёнки и костного мозга, что усугубляет анемию. Происходит повышение концентрации гемомеланина, что приводит к гиперплазии эндотелия и фиброзным изменениям в сосудах. Приступы сопровождаются сужением периферических сосудов в период озноба, а в период жара — расширением. Это подталкивает организм к повышению синтеза кининов и, как следствие, к повышению проницаемости сосудистой стенки и вязкости крови, а также к ослаблению кровотока, что в свою очередь приводит к гиперкоагуляции и ДВС-синдрому.
Развитие гемоглобинурийной лихорадки (black water fever) связано с массивным внутрисосудистым гемолизом (разрушение эритроцитов с выделением гемоглобина) и дефицитом глюкозо-6-фосфат дегидрогеназы в эритроцитах (шоковая почка).
Малярийный энцефалит развивается при склеивании эритроцитов в капиллярах головного мозга и почек с образованием эритроцитарных тромбов, что в совокупности с общим процессом ведёт к повышению проницаемости стенок сосудов, выходу плазмы во внесосудистое русло и отёку мозга.
Малярия у беременных протекает очень тяжело, с частым развитием осложнений, характерен синдром злокачественной малярии. Летальность, по сравнению с небеременными, выше в 10 раз. При заболевании матери в первом триместре характерно значительное повышение риска абортов и гибели плода. Возможно внутриутробное заражение, ведущее к задержкам развития и клинико-лабораторным признакам малярии у новорождённого.
Дифференциальная диагностика:
- сепсис любой этиологии;
- грипп;
- лептоспироз;
- брюшной тиф;
- висцеральный лейшманиоз;
- бруцеллёз;
- геморрагические лихорадки;
- острый лейкоз. [1][4]
Классификация и стадии развития малярии
По степени тяжести:
Осложнения малярии
- Малярийная кома — развивается чаще при тропической малярии, характеризуется появлением на фоне заболевания гиперпиретической температуры (выше 41°С), невыносимой головной боли, повторной рвоты, нарушениями сознания разной степени выраженности. Прогноз неблагоприятный.
- Малярийный алгид (инфекционно-токсический шок).
- Гемоглобинурийная лихорадка — возникает при массивной паразитемии, применении некоторых противомалярийных препаратов на фоне дефицита глюкозо-6-фосфат дигидрогеназы. Характерно резкое повышение температуры тела, нарастание нарушения функции почек, моча тёмно-коричневого цвета, нарастание желтухи. При отмене препарата обычно наблюдается быстрое улучшение.
- Разрыв селезёнки — характерна резкая кинжальная боль в левых верхних отделах живота, нитевидный пульс, резкая слабость, снижение артериального давления. При отсутствии срочного оперативного вмешательства неизбежен летальный исход.
- ДВС-синдром, отёк лёгких, геморрагический синдром и другие. [1][2]
Диагностика малярии
Основа лабораторной диагностики малярии — микроскопия крови методом толстой капли (выявление малярийного плазмодия) и тонкого мазка (более точное установление вида плазмодия). При подозрении на малярию исследование следует повторять до трёх раз независимо от наличия лихорадки или апирексии.
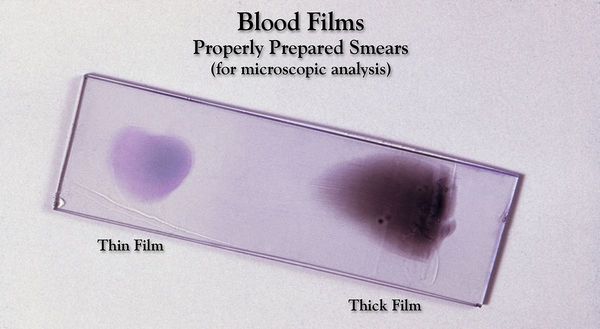
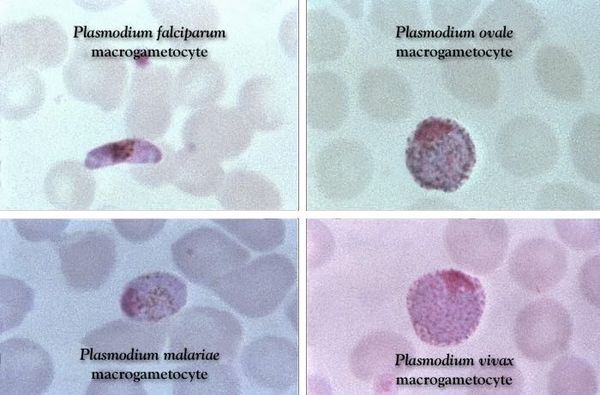
Проводятся следующие исследования:
- клинический анализ крови (анемия, тромбоцитопения, ретикулоцитоз, повышение СОЭ);
- ПЦР-диагностика;
- биохимический анализ крови (повышение общего блирубина, АЛТ, АСТ, ЛДГ);
- УЗИ органов брюшной полости (увеличение печени и в большей мере селезёнки). [1][3]
Лечение малярии
Место — инфекционное отделение больницы.
Необходимо применение противомалярийных препаратов исходя из наличия данных о возможности малярии (при недоступности метода этиологического подтверждения и высокой вероятности малярии обязательно назначение лечения), определение вида плазмодия.
Исходя из состояния больного и проявлений болезни назначается комплекс патогенетической и симптоматической терапии.
При малейших признаках малярии (температура, озноб после посещения южных стран) нужно незамедлительно посетить врача или вызвать скорую помощь. Заниматься самолечением — опасно для жизни. [1] [3]
Прогноз. Профилактика
При своевременно начатом лечении и отсутствии осложнений чаще всего наступает полное выздоровление. При запоздалом лечении (тем более у европейцев) и развитии осложнений прогноз неблагоприятен.
Основа профилактики — борьба с переносчиками инфекции. Она включает использование защитных противомоскитных сеток, пропитанных инсектицидами, применение инсектицидов в помещениях в виде распылителей репеллентов и химиопрофилактику малярии. Также достаточно эффективно осушение болот, низменностей и лишение комаров естественной природной среды. Путешественникам не следует находиться в темное время суток вне жилых защищённых помещений, особенно вне городов.
Имеет место применение ряда противомалярийных вакцин, например RTS,S/AS01 (Mosquirix™), однако её применение пока ограничено, так как оказываемый ею эффект обеспечивает лишь частичную защиту у детей (возможно применение у детей в особо опасных районах Африки). [1] [4]
[youtube.player]Читайте также:


