Доклад о инфекционных заболеваниях детей
Детские инфекционные заболевания - это большая группа болезней инфекционной природы, которые возникают в детском возрасте человека, характеризующиеся возможностью эпидемического распространения преимущественно аэрогенным способом.
Детские инфекционные заболевания выделяются в отдельную группу, так как особенности детского организма предопределяют и особенности их лечения.
Детские инфекционные заболевания: классификация
Существует несколько классификаций инфекционных заболеваний у детей, но мы выбрали одну из самых понятных и простых. Эта группа патологий делится на:
1. Инфекционные болезни кишечника у детей.
Характеризуется локализацией чужеродных агентов в кишечнике ребенка. К этому виду патологий относятся: полиомиелит, эшерихиоз, дизентерия, сальмонеллез, ботулизм.
2. Инфекционные заболевания дыхательных путей у детей.
Характеризуются локализацией чужеродных агентов в органах дыхания (бронхах, трахеи, гортани, легких. ). Это такие заболевания, как скарлатина, ангина, грипп, ОРВИ.
3. Инфекционные заболевания крови у детей.
Эти болезни передаются с помощью насекомых (трансмиссионным путем) и возбудители в этом случае находятся в крови. К таким болезням относятся: арбовирусные энцефалиты, риккетсиозы, туляремия.
4. Инфекционные заболевания наружных покровов у детей.
К ним относятся: бешенство, столбняк, трахома.
Детские инфекционные заболевания: причины
Самой основной причиной инфекционных заболеваний у детей является их контакт с инфицированным человеком. Путь заражения, как правило, воздушно-капельный. Причем заразно все: слюна, распространяющая при кашле и даже при разговоре, бронхиальная и носоглоточная слизь - все это является угрозой заражения ребенка.
Нужно сказать, что иммунитет ребенка формируется в 5 этапов. Самыми серьезными являются 1 и 2 этапы, которые длятся до 1.5 лет. Именно в этот момент ребенка "защищают" только материнские антитела, которые потом исчезают. Именно в этот момент необходимо особое внимание уделять гигиене ребенка.
Начиная с 2-ух лет, у детей начинается бурное формирование механизмов иммунитета, которое продолжается, практически, до 16-тилетнего возраста.
Исходя из сказанного можно сделать простой вывод: причины детских инфекционных заболеваний в заключаются в еще слабой иммунной системе ребенка, в том, что она только формирует свои механизмы действия.
С другой стороны, нужно понимать, что если ребенок будет расти в стерильных условиях, то у него никогда не будет сильного иммунитета, ведь иммунная система формируется только под воздействием внешних факторов, она "учится" давать отпор внешним чужеродным элементам только при столкновении с ними - таковы неписаные законы природы, и именно на этом факте базируется основная цель вакцинации - выработка искусственного иммунитета при введении в организм какого-либо возбудителя.
Детские инфекционные заболевания: особенности течения
В развитии всех детских патологий было выявлено четыре периода:
1. Инкубационный период (ИП).
Это период времени с момента первого контакта ребенка с источником инфекции до проявления первых симптомов болезни. Продолжительность инкубационного периода зависит от вида инфекции и от состояния иммунной системы ребенка.
Приведем примеры детских инфекционных заболеваний с инкубационными периодами:
- Ветрянка имеет ИП 11-24 суток
- Гепатит А имеет ИП от 7 до 45 суток
- Дизентерия - 1-7 суток
- Дифтерия - 1-10 суток
- Коклюш - 3-20 суток
- Корь - от 9 до 21 суток
- Краснуха - 11-24 суток
- Скарлатина имеет ИП от нескольких часов до 12 суток
- Полиомиелит - 3-35 суток
2. Продромальный период.
Этот период можно назвать началом болезни: он длится с момента проявления первого симптома и до "разгара" собственно самой болезни.
3. Период "разгара" детского инфекционного заболевания.
В принципе, это и есть "кульминация". В этот период проявляется весь симптоматический комплекс детской патологии. К примеру, коклюш проявляется спастическим кашлем при котором идет выделение слизистой мокроты, при этом лицо ребенка краснеет, а иногда возникает кровоизлияние по слизистую.
Это период затухания болезни - выздоровления.
Самые распространенные инфекционные заболевания у детей
Конечно же, когда мы говорим о детских болезнях, то тут же возникают ассоциации с эпидемиологическими периодами, которые приходятся на осенне-зимнюю пору и характеризуются, в первую очередь, заболеваниями органов дыхания у детей. Детские инфекционные заболевания разнообразны: это и заболевания ЖКТ, и аллергические заболевания, имеющие аутоиммунную природу, и кожные патологии, но заболевания органов дыхания у детей являются самыми распространенными - это вам подтвердит любой педиатр.
- Бронхиты различной этиологии.
Характеризуются воспалительными процессами в слизистой бронхов.
Характеризуются воспалительными процессами в слизистой трахеи.
Характеризуются воспалительными процессами в слизистой оболочке голосовых связок и гортани.
Характеризуется воспалительными процессами в носовых пазухах.
- Риниты различной этиологии.
Эти детские инфекционные заболевания являются, попросту говоря, насморком разной интенсивности: от легкой формы до полной заложенности носа.
Эта болезнь характеризуется воспалениями небных миндалин и соседних с ними лимфатических узлов.
Это ни что иное, как инфекционное заболевание легких.
- Гриппы различной природы.
Эти детские инфекционные заболевания, пожалуй, одни из самых распространенных и опасных, потому что чужеродные агенты, вызывающие эти патологии, постоянно мутируют и необходимо все время изобретать новые препараты для борьбы с ними.
Это, конечно, не все заболевания органов дыхания у детей, но основные из них.
Детские инфекционные заболевания: симптомы
Признаки патологии ребенка, конечно же, зависят от многих факторов: в первую очередь, от вида возбудителя, от состояния иммунной системы ребенка, от условий его жизни, и.т.д. Но все же есть общие симптомы детских инфекционных заболеваний:
1. Основным симптомом является фебрильная температура (38° и выше). У ребенка повышение температуры происходит, практически, при любых патологических процессах, потому что это является его единственным защитным механизмом - при таких температурах большинство чужеродных тел гибнут.
2. Постоянная сонливость и вялость так же являются характерными симптомами детских инфекционных заболеваний - сказывается нехватка энергии (она уходит на борьбу с антигенами).
4. Появление сыпи.
Диагностика инфекционных заболеваний у детей
Первоначальную диагностику болезни у ребенка проводит врач-педиатр. Он обязательно проводит внешний осмотр малыша, прослушивает его, выявляет характерную симптоматику, выясняет у родителей: были ли контакты ребенка с инфицированными людьми.
Детские инфекционные заболевания диагностируются после обязательных анализов крови, мочи, кала ребенка. Так же, при необходимости, прибегают к инструментальным методам: МРТ, УЗИ, рентгенография.
Детские инфекционные заболевания: лечение
Комплексная терапия инфекционных заболеваний у детей должна решать четыре задачи:
1. Нейтрализацию возбудителя заболевания.
2. Поддержание нормальной функциональности основных систем детского организма.
3. Сохранение нормальных условий формирования детского иммунитета и его укрепление.
4. Предупреждение различных осложнений детских инфекционных заболеваний.
Именно поэтому назначение лекарственных препаратов должно быть осторожным. Антибиотики должны применяться только в особых случаях (при тяжелых и затяжных патологических процессах). Важно знать, что само по себе повышение температуры - это нормальный процесс борьбы организма с инфекционными возбудителями и нет нужды сразу же давать ребенку жаропонижающие и сбивать температуру, достаточно просто помочь организму хорошей дозой витамина С.
Применение антибиотиков имеет весьма негативные последствия, тем более для ребенка, у которого иммунная система находится в стадии формирования, и ни один врач не сможет сказать, как бездумная антибиотическая терапия может сказаться в будущем.
Весьма спорным (особенно в последнее время) является вопрос вакцинации. "Усредненная" доза введенных чужеродных агентов (для выработки иммунитета) по-разному сказывается на детях: в большинстве случаев помогает (это факт), но нередко возникают случаи, когда вакцинация делает из ребенка инвалида.
Так что же делать, как лечить заболевшего ребенка?
Первое, что следует уяснить: организм ребенка, в большинстве случаев, сам может справится с инфекционным заболеванием, ему в этом необходимо только помочь, и чем раньше это начинать делать, тем лучше. Помогать необходимо препаратами только на натуральной основе, включая в эту комплексную терапию иммуномодуляторы, антивирусные препараты, антибактериальные средства. Не спешите "сбивать" ребенку температуру, лучше чаще поите его чаем с лимоном.
Если у ребенка инфекционное заболевание тяжелой формы, то применяйте антибиотики с препаратами, нейтрализующими их негативный эффект. Лучшим таким препаратом является Трансфер фактор. Попадая в организм, он выполняет сразу несколько функций:
- восстанавливает функциональность иммунной системы, вследствие чего повышается иммунологическая реактивность (сопротивляемость инфекциям) детского организма;
- усиливает оздоровительное воздействие препаратов, в комплексе с которыми он принимался;
- являясь носителем иммунной памяти, этот иммунный препарат, "запоминает" все чужеродные микроорганизмы, вызвавшие то или иное инфекционное заболевание, и при их повторном появлении, дает сигнал иммунной системе на их нейтрализацию.
Обязательно в комплексной терапии детских инфекционных заболеваний применяйте пробиотики и пребиотики - препараты, которые восстановят и сохранят микрофлору ЖКТ ребенка - основного звена его иммунной системы. Для этого наиболее эффективными являются:
Детские инфекционные заболевания: профилактика
После перенесенного заболевания, детский организм выходит более крепким. Во всяком случае так должно быть - это путь формирования иммунитета человека. Но это не значит, что к здоровью своего ребенка нужно относиться с пренебрежением.
Профилактика детских инфекционных заболеваний должна заключаться в следующем:
- новорожденных обязательно надо кормить первым молоком - молозивом, потому что оно содержит в огромном количестве материнские антитела - первую "защиту" ребенка от чужеродных элементов;
- ни в коем случае нельзя отказываться от грудного вскармливания, пока есть молоко - кормите;
- огромное значение для ребенка имеет правильное питание, в его рационе должно быть как можно больше свежих фруктов и овощей;
- активный образ жизни - гарантия здоровья ребенка;
- для укрепления иммунитета необходимо заниматься закалкой с самого детства (контрастный душ и баня - прекрасные средства для этого);
- детские инфекционные заболевания не будут страшны, если ребенок будет в полном объеме получать все, необходимые для его организма, полезные вещества: витамины, минеральные комплексы, аминокислоты. поэтому обязательно регулярно давайте своему малышу соответствующие препараты.
Детские болезни относят к отдельной группе заболеваний, которые впервые возникают в возрасте от 0 до 14 лет. Только в редких случаях (без прививок) ребенку удается их избежать. Но и этот возрастной порог не дает гарантии того, что во взрослой жизни эти инфекции не настигнут человека.
На какие группы делятся и по каким причинам возникают
Детские болезни делятся на две категории:
1. Заболевания, которые преобладают только в детском возрасте:
- краснуха;
- скарлатина;
- коклюш;
- ветрянка;
- полиомиелит;
- корь.
2. Заболевания, которые встречаются и в детском возрасте, и в более старшей возрастной группе:
- менингит;
- мононуклеоз;
- ОРЗ;
- кишечные инфекции;
- гепатит.
Заразиться детскими инфекциями можно при любом контакте с больным человеком, и неважно ребенок это или взрослый. Исключением бывает грудничковый возраст (до 1 года), когда в организме ребенка преобладают материнские антитела, защищающие малыша от патогенных вирусов.
Причинами возникновения заболеваний являются следующие факторы:
- Пребывание здорового ребенка рядом с больным – зачастую, еще не подозревающие о болезни родители, могут отправить заболевшего ребенка в садик или школу, тем самым спровоцировав массовую эпидемию детской инфекции.
- Плохая гигиена – после того, как пришли домой, надо тщательно мыть ребенку руки, особенно после детской площадки. Также руки моют после туалета и контакта с животными. Овощи и фрукты перед употреблением тоже хорошенько вымываем.
В данном видео представлена передача, в которой подробно рассказывают о популярных детских инфекциях, их диагностики и правильном лечении.
Полное описание детских инфекций
Каждый родитель должен знать: что представляют собой детские заболевания, какая у них бывает симптоматика, как их диагностировать, сколько длится инкубационный период и чем обычно лечат ребенка врачи. Далее представлены самые распространенные детские болезни и вся подробная по ним информация.
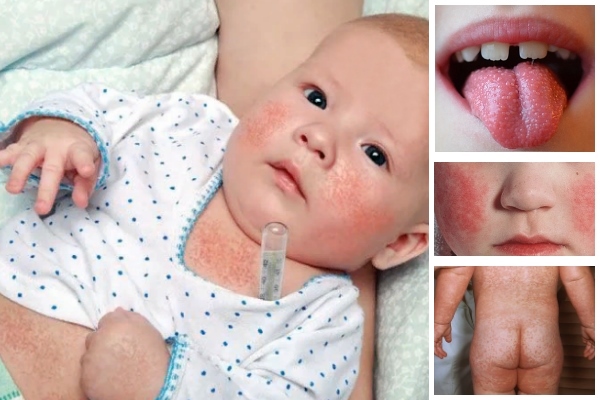
Распространение: воздушно-капельное, контактное.
Симптомы: проявляется умеренная интоксикация, тело ребенка покрывается мелкой красноватой сыпью, не склонной к слиянию. Увеличиваются верхние лимфоузлы (в т.ч. затылочные). Все признаки краснухи описаны тут.
Как выглядит заболевание:
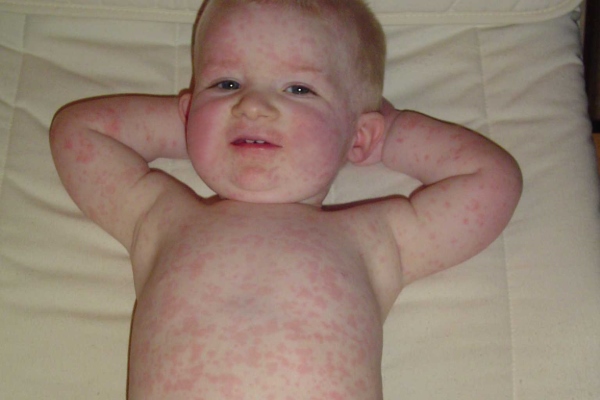
Развитие болезни: болезнь возникает при атаке вируса, содержащий РНК, который не устойчив к внешней среде. При попадании внутрь, инфекция поражает верхнюю дыхательную систему. Далее проникает в кровь и поражает лимфатические узлы.
Возраст: заражение краснухой возможно уже с 6-ти месячного возраста. Пик заболеваемости приходится на период от 3 до 8 лет.
Инкубационный период: болезнь длится от 10 до 25 дней (чаще 14-18 дней). Первым делом появляется сыпь на лице, затем она плавно охватывает все тело. Далее увеличиваются лимфоузлы и поднимается температура до 38°С. Сыпь пропадает на 3-4 день болезни.
Осложнения: последствия краснухи проявляются очень редко, обычно они перерастают в полиартрит или энцефалит.
Лечение: специальное лечение против краснухи не требуется. Достаточно ребенку регулярно давать жаропонижающие препараты (при высокой температуре). В случае осложнений ребенка госпитализируют. После болезни появляется стойкий иммунитет и повторное заражение практически невозможно. Подробнее о лечении краснухи читайте тут.
Распространение: воздушно-капельное, контактное.
Симптомы: воспаление слизистой носоглотки (першение, боли в горле, насморк), температура 39-40°С, на 2-3 день появляются геморрагические высыпания/пятна. Далее под кожей начинают проявляться кровоизлияния на 2-7 мм, появляется кровь из носа, одышка, тахикардия. Последние симптомы – это рвота, потеря сознания, снижение пульса. При активной стадии заболевания, у ребенка есть 10-19 часов. Если вовремя не оказать помощь – возможен летальный исход.
Как выглядит заболевание:
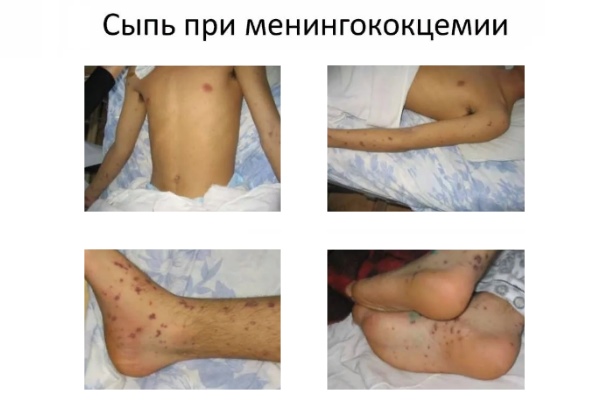
Развитие болезни: менингококковая инфекция попадает через слизистую рта. Далее она переходит в лимфоузлы и проникает в кровеносную систему. Вирус охватывает весь организм. Активно проникает в мозг, вызывая его воспаление и менингоэнцефалит.
Возраст: до 87% случаях вирус поражает детей до 5-6 лет.
Инкубационный период: от 2 до 10 дней (чаще 3-4 дня). Если не оказать ребенку помощь в первые 2-3 дня, то вероятная смертность ребенка увеличивается до 85%.
Осложнения: гнойный менингит (воспаление головного мозга), смерть.
Лечение: проводится исключительно в стационаре.
Распространение: воздушно-капельное, контактное.
Симптомы: температура (38-41°С), конъюнктивит, насморк, кашель, в 1 день появляются язвочки во рту, схожие со стоматитом. Далее язвочки появляются на лице возле рта и щек. Ребенка беспокоят боли в животе. Может появиться понос. Аппетит отсутствует. Язвочки и сыпь постепенно переходят на все тело.
Как выглядит заболевание:
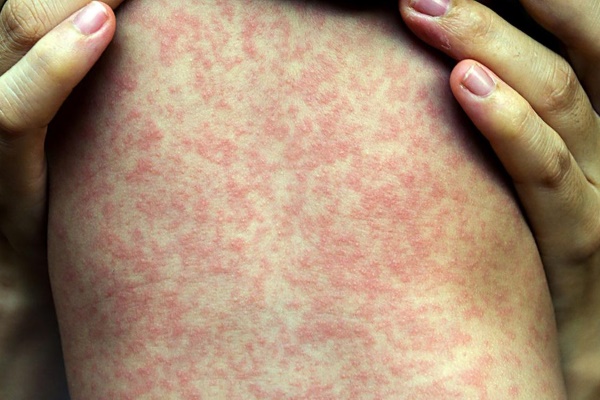
Развитие болезни: первым делом, корь проникает в слизистую рта, носа. Затем переходит в конъюнктиву обоих глаз. Далее вирус попадает в кровь, вызывая сыпь по всему телу.
Возраст: с 3 месяцев до 18 лет. Пик заболеваемости приходится на возраст от 2 до 6 лет.
Инкубационный период: от 7 до 18 дней. В первые 3 дня появляется температура, простудные симптомы, конъюнктивит. Далее происходит высыпание во рту и уже через 14 часов может охватывать все лицо и постепенно переходить на тело. Через 8 дней сыпь проходит и температура нормализуется.
Осложнения: бронхит, ларингит, круп, пневмония, энцефалит
Лечение: в домашних условиях принимают жаропонижающие препараты (парацетамол, ибупрофен). При осложнениях необходимо стационарное лечение.
В возрасте 12-14 месяцев детям делают прививку от кори
Распространение: воздушно-капельное, контактное.
Симптомы: увеличиваются околоушные слюнные железы, увеличиваются лимфоузлы, горло красное, боль при жевании, температура 38-40°С. При острой форме бывает головная боль, рвота и боли в животе.
Как выглядит заболевание:
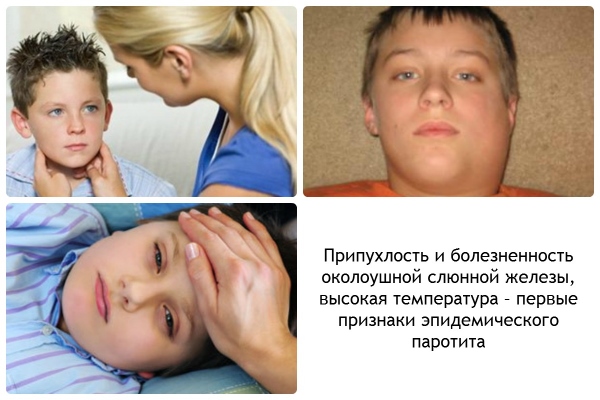
Развитие болезни: после попадание на слизистую рта и носоглотки, вирус проникает в кровь. Болезнь поражает околоушные слюнные железы, поджелудочную железу и яички.
Возраст: от 1 до 15 лет. Пик заболеваемости с 3 до 7 лет.
Инкубационный период: от 12 до 25 дней.
Осложнения: менингит, энцефалит, панкреатит, орхит
Лечение: домашнее –постельный режим, прием жаропонижающих препаратов (парацетамол, ибупрофен), орошение рта (тантум верде), обезболивающие. Во время осложнений ребенка необходимо перевести в стационар.
Иммунитет после болезни устойчивый, повторное инфицирование практически исключено. В 1-2 года делают прививку.
Распространение: воздушно-капельное, контактное.
Симптомы: сильная боль в горле, температура 38-40°С, увеличенные миндалины, возможна рвота и мелкая сыпь по телу. Носогубный треугольник бледнеет.
Как выглядит заболевание:
Развитие болезни: в первые дни болезнь поражает верхние дыхательные пути, далее проникает в кровь, вызывая сыпь и общее недомогание. Сыпь начинает пропадать на 5-7 день.
Возраст: от 1 года до 10 лет.
Инкубационный период: от 5 до 7 дней. Начинается заболевание сразу в острой форме, похожей на ангину.
Осложнения: воспаление суставов, миокардит, лимфаденит, отит, синусит, пневмония.
Лечение: в домашнем режиме, прописывают антибиотики (цефтриаксон), антибактериальные и обезболивающие спреи в горло (ингалипт, тантум верде, оралсепт), жаропонижающие (нурофен, панадол). Если ребенок грудной или возникли осложнения, то его направляют в стационар.
После перенесенного заболевания возникает стойкий иммунитет.
Распространение: воздушно-капельное, при прямом контакте с больным.
Симптомы: температура 37,5-38°С, появление розовых пятен по всему телу, через 4-7 часов сыпь превращается в мелкие пузырьки, а через сутки-двое покрывается корочкой. Возможен зуд. Больше информации о симптомах и признаках ветряной оспы найдете тут.
Как выглядит заболевание:
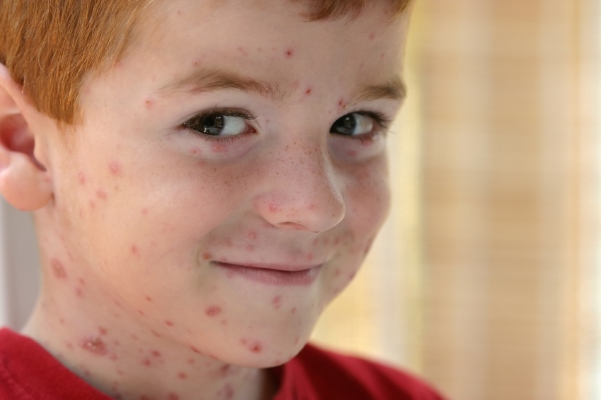
Развитие болезни: вирус герпеса (ветрянка) поражает верхние дыхательные пути, проникает в лимфатические пути и затем проникает в кровь. Далее выходит в виде сыпи на коже и на слизистых оболочках. Через 7-15 дней корочки отпадают. Температура может подниматься волнами.
Возраст: от 1 года до 13 лет. Пик заболеваемости возникает с 3 до 6 лет.
Инкубационный период: от 11 до 27 дней (чаще 13-21 день).
Осложнения: пневмония, энцефалит, менингит, круп, стоматит.
Лечение: полоскание рта антибактериальным раствором, прием жаропонижающих препаратов, смазывание сыпи зеленкой (точечное), использование противовирусных мазей. Больше информации о лечении ветрянки ищите здесь.
После перенесенного заболевания возникает стойкий иммунитет. Повторное заражение практически исключено. Также читайте о профилактике возникновения ветряной оспы.
Распространение: воздушно-капельное, фекально-оральное.
Симптомы: высокая температура, простудные симптомы, проблемы со стулом, вялость, слабость, телесная раздражительность, мышечная слабость, ребенку больно садиться на горшок, появляется потливость, сбивчивое дыхание, судороги.
Как выглядит заболевание:
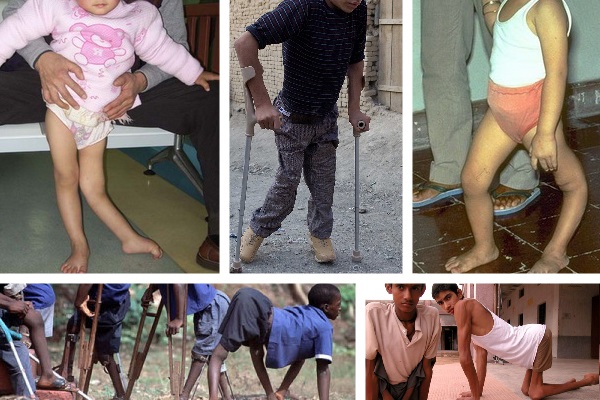
Развитие болезни: инфекция сразу поражает нервную систему, проникая в спинной мозг. Первые 1-3 дня появляется высокая температура 38-40°С, появляются боли в суставах. Далее, спустя 2-4 дня, у ребенка возникают проблемы с мимикой, нарушение речи. При сильном обострении заболевания возможна потеря сознания. Через 2 недели все симптомы постепенно утихают.
Возраст: от 1 года до 6 лет
Инкубационный период: от 7 до 23 дней.
Осложнения: менингит, искривление костей и суставов, инвалидность.
Лечение: лекарства от болезни нет, но эффективно помогает укрепить иммунитет – вакцинация. После перенесенного заболевания активно применяется лечебно-восстановительная гимнастика. Как только возникли первые симптомы болезни – ребенка необходимо госпитализировать.
После болезни иммунитет становится устойчивый. Повторное инфицирование исключено. Также активно работает вакцина, она в 99% исключает заражение.
Распространение: воздушно-капельное и при близком контакте с больным.
Симптомы: первые 1-2 недели ребенка беспокоит простой кашель и легкая температура, далее кашель становится приступообразным. Ребенок может во время кашля синеть и могут лопаться капилляры глаз.
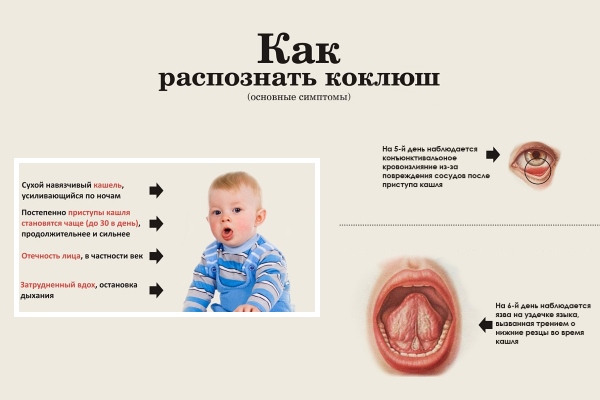
Развитие болезни: бактерия проникает в верхние дыхательные пути и присутствует там 1-2 месяца. Она почти сразу провоцирует рецепторы кашлевой зоны, в связи с чем возникает непрекращающийся кашель, вплоть до рвотного рефлекса. Даже после исцеления, приступообразный кашель может сохраняться 2-3 месяца.
Возраст: от 6 мес. до 14 лет
Инкубационный период: от 3 до 15 дней. Заразность сохраняется первые 20-30 дней, после инфицирования.
Лечение: в домашних условиях, используют противокашлевые препараты (оралсепт), реже назначают антибиотики (амоксициллин).
До 6 месяцев детям проводят вакцинацию. Далее иммунитет блокирует заражение.
Распространение: воздушно-капельное, контактно-бытовое.
Симптомы: высокая температура от 38°С, боли в горле, отек носоглотки, покраснение миндалин. На второй день в горле появляется налет, начинают образовываться пленки на миндалинах. Возникает отек подкожной клетчатки шеи.
Как выглядит заболевание:
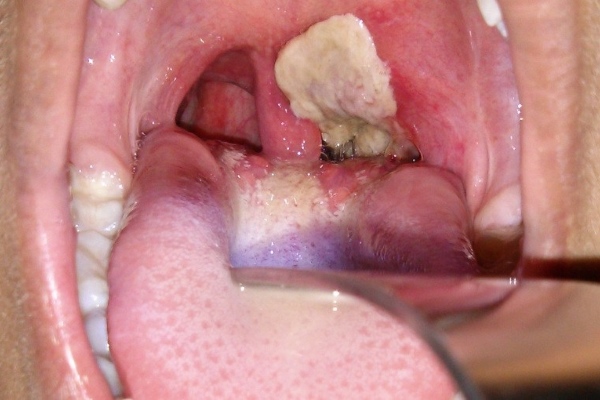
Развитие болезни: возбудитель инфекции – бактерия дифтерии, она проникает в верхние дыхательные пути и поражает горло и лимфоузлы. Отличительная особенность – образование дифтерийной пленки во рту. Через 6-10 дней болезнь идет на спад. В острой форме, у ребенка в первый день возникает множество пленок во рту, горло сильно отекает. Если не оказать первую помощь, то через 2-3 дня возможен летальный исход.
Возраст: от 1 года до 13 лет
Инкубационный период: от 2 до 11 дней (чаще 3-5 дней).
Лечение: самостоятельное лечение недопустимо, исключительно госпитализация.
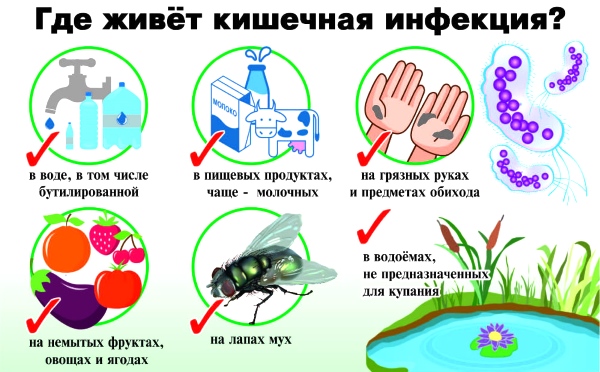
В детском возрасте нередко возникают кишечные инфекции, которые можно отнести к возникновению исключительно в период от года до 16 лет.
К респираторным заболеваниям относится целая группа инфекций, поражающая дыхательные пути и имеющая воздушно-капельное распространение.
- ОРВИ (острые респираторные вирусные инфекции). Заболевания имеют следующие симптомы: боли в горле, кашель, температура от 37 до 40°С, слабость. В зависимости от вида инфекции, состояние ребенка может отличаться. Подробнее о симптомах и признаках ОРВИ читайте здесь. Некоторые заболевания проходят в легкой форме, а некоторые имеют осложнения в виде ангины, пневмонии, фарингита. Лечение ОРВИ проводят в домашних условиях. Используют противовирусные препараты, жаропонижающие. При осложнениях прописывают антибиотики и предлагают госпитализацию.
- Ангина. Распространенное заболевание детской возрастной группы. Поражает носоглотку, миндалины и лимфоузлы. Имеет воздушно-капельное распространение и контактно-бытовое. Симптомы ангины: повышается температура (от 38 до 40°С), появляется сильная боль в горле, ощущается болезненность в лимфоузлах, возникает сильный насморк (иногда с выделением гноя), во рту на миндалинах образовывается белый или желтый гнойниковый налет. Заболевание длится 7-12 дней. Лечение ангины проводится в домашних условиях при помощи жаропонижающих и противовирусных препаратов. Возможно использование спреев для горла и полоскания.
- Грипп. Отдельная группа вирусов, имеющая множество штаммов. Ежегодно мутирует и образовывает новые подвиды. Передается воздушно-капельным путем. Основные симптомы – боли в горле, высокая температура, насморк, ломота, головная боль и светобоязнь. Заболевание длится 7-15 дней. Лечение гриппа проводится противовирусными препаратами и сильным антибиотиком. В случае осложнений ребенка госпитализируют.
- Энтеровирусные инфекции. Проникают в организм ребенка через верхние слизистые оболочки. Поражают верхние дыхательные пути и пищеварительный тракт. Инкубационный период составляет 3-10 дней. Болезнь заразна. Симптомы классические – болит горло, появляется насморк. Отличительные черты энтеровируса – напряжение затылочных мышц, высыпания на теле (сыпь или язвочки). Лечение рекомендуется проводить в стационаре. Чаще применяют антибиотик и энтеровирусные препараты.
Анализы
В независимости от вида заболевания, при тревожных симптомах, следует немедленно провести анализы на предположительного возбудителя инфекции. Анализы проводят в стационарном режиме.
В лаборатории проводят 2 метода определения возбудителя:
- иммуноферментный анализ (ИФА) – предоставляет точные результаты диагностики, определяет антитела и помогает предотвратить вторичное инфицирование.
- полимеразно-цепную реакцию (ПЦР) – выявляет микроорганизмы в малых количествах. Анализ высокочувствительный и специфичный.
Также проводятся классические анализы:
- анализ крови;
- анализ мочи;
- анализ кала.
Обратите внимание, при своевременном точном диагностировании заболевания, можно назначить эффективное лечение и вовремя оказать ребенку правильную медицинскую помощь.

Профилактика детских болезней
Чтобы максимально обезопасить своего ребенка от инфекционных заболеваний, необходимо соблюдать ряд профилактических мер:
- огородить (изолировать) здорового ребенка от заразного;
- закаливать ребенка в соответствии с сезоном;
- ежедневно проветривать комнату;
- соблюдать гигиену: часто мыть руки, сделать ребенку отдельное полотенце для рук и лица, ежедневно стирать детское белье (использованное).
- у ребенка должна быть своя посуда и свое постельное белье;
- поить ребенка только кипяченой свежей водой;
- давать ребенку только тщательно вымытые продукты (овощи, фрукты, яйца, ягоды);
- пользоваться только одноразовыми бумажными платками;
- два раза в неделю проводить влажную уборку в квартире, где проживает ребенок;
- вовремя проводить вакцинацию.
Детские инфекционные болезни всегда приходят неожиданно, и в этих случаях важно правильно их диагностировать и вовремя начать лечение. Большинство инфекций может вызвать серьезные осложнения, поэтому лечение необходимо проводить исключительно под руководством врача. Многие заболевания можно предотвратить, сделав ребенку вакцинацию.

Инфекционное заболевание – это заболевание, связанное с попаданием в организм болезнетворных бактерий. Инфекционные заболевания могут быть опасны по-разному, но самое плохое в них то, что они могут распространяться на людей вокруг
По способу проявления:
- Кишечные (холера);
- Кровяные (марярия, ВИЧ);
- Дыхательных путей (грипп, корь);
- Кожи (столбняк, ветрянка);
По типу возбудителя инфекции:
Проще всего заразиться кожными и дыхательными бактериальными и грибковыми инфекциями.
Инфекцию подхватить можно где угодно и как угодно:
- Через немытые овощи и фрукты;
- Через немытые руки (свои или при рукопожатии);
- Воздушно-капельным путем;
- Через шприцы;
- При употреблении или вдыхании спор плесени (та, что на голубом сыре, безопасна);
- Через домашних и диких животных, насекомых.
Чтобы не заразиться вирусом и не заразить других, нужно принимать следующие меры безопасности:
- Прыскаться спреями от комаров, эти насекомые переносят кровяные заболевания;
- Обрабатывать дом от тараканов, клещей, грызунов. Не есть то, что уже попробовали вредители;
- Если вы сами заболели, не ходите в школу, на кружок, в места, где много людей (не считая больницы). Старайтесь не контактировать с людьми если болеете гриппом или ветрянкой;
- Если все же пришлось выйти из дома, надевайте марлевую повязку. Скажите сразу, что вы болеете, всем окружающим. Если чихаете, старайтесь делать это не в сторону людей;
- Мойте руки перед едой, после улицы и туалета;
- Мойте фрукты и овощи, свежие ягоды;
- Не ешьте сырое или плохо приготовленное мясо, сало;
- Не трогайте бесхозные использованные шприцы. Следите, чтобы в больнице их открывали при вас;
- Делать прививки, проверяться на туберкулез с помощью манту и флюорографии;
- Не трогайте животных, больных лишаем;
- Пить только свежую фильтрованную или кипяченую воду;
- Проветривайте комнату и используйте противогрибковые средства на кухне, в ванной, около вентиляций, чтобы там не образовалась плесень;
- Не ешьте продукты, если на них начала образовываться плесень.
- Есть только одно инфекционное заболевание, которым стараются заразиться – это ветрянка. Многие мамы специально водят своих детей к детям, больным ветрянкой. Дело в том, что в детстве это заболевание переносится легко, а во взрослом возрасте ветряная оспа может привести к смерти. Ветрянкой болеют лишь однажды, и чем в более раннем возрасте, тем лучше.
- Зимой гриппом болеют чаще, потому что люди больше времени проводят в помещениях и реже проветривают. Грипп передается воздушно капельным путем, невозможно заразиться им катаясь на лыжах или с горки. Плохое самочувствие связано с переохлаждением, но не с инфекцией.
- Раньше СПИДом болели только обезьяны.
- Больше всего инфекционным заболеваниям подвержены дети, которым вовремя не сделали прививки.
- В среднем дети гриппуют 2-6 раз в год, а взрослые2-3 раза.
- В новом месте можно ощутить недомогание от другого состава воды и воздуха. Некоторые бактерии безвредны для местных жителей, но вызывают диарею или тошноту у путешественников.
- Вакцинация – самый выгодный способ устранения бактерий. В США подсчитали, что на 1 доллар вакцины приходится 21 доллар препаратов от заболевания.
Многие инфекционные заболевания переносятся сложно. Кровяные сложно излечить, ВИЧ и СПИД останутся с человеком до конца жизни. Другие, такие как грипп и лишай, хорошо лечатся, но требуют своевременного вмешательства. Чем раньше начать лечиться, тем проще будет выздороветь.

Автор разборов ОГЭ и ЕГЭ по биологии, модератор многих разделов сайта. Студентка 3 курса бакалавриата направления "биология" БФУ им.Канта. К экзамену готовилась своими силами, поступила на бюджет в первую волну.
Читайте также:


