Дона при вальгусной деформации
Халюс вальгус (Hallux Valgus) или вальгусная деформация стопы у взрослых — отклонение первого пальца на ноге относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
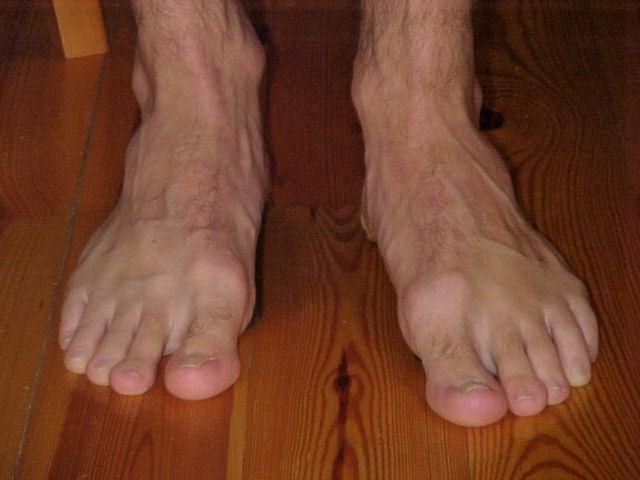
Болит косточка на большом пальце причины
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
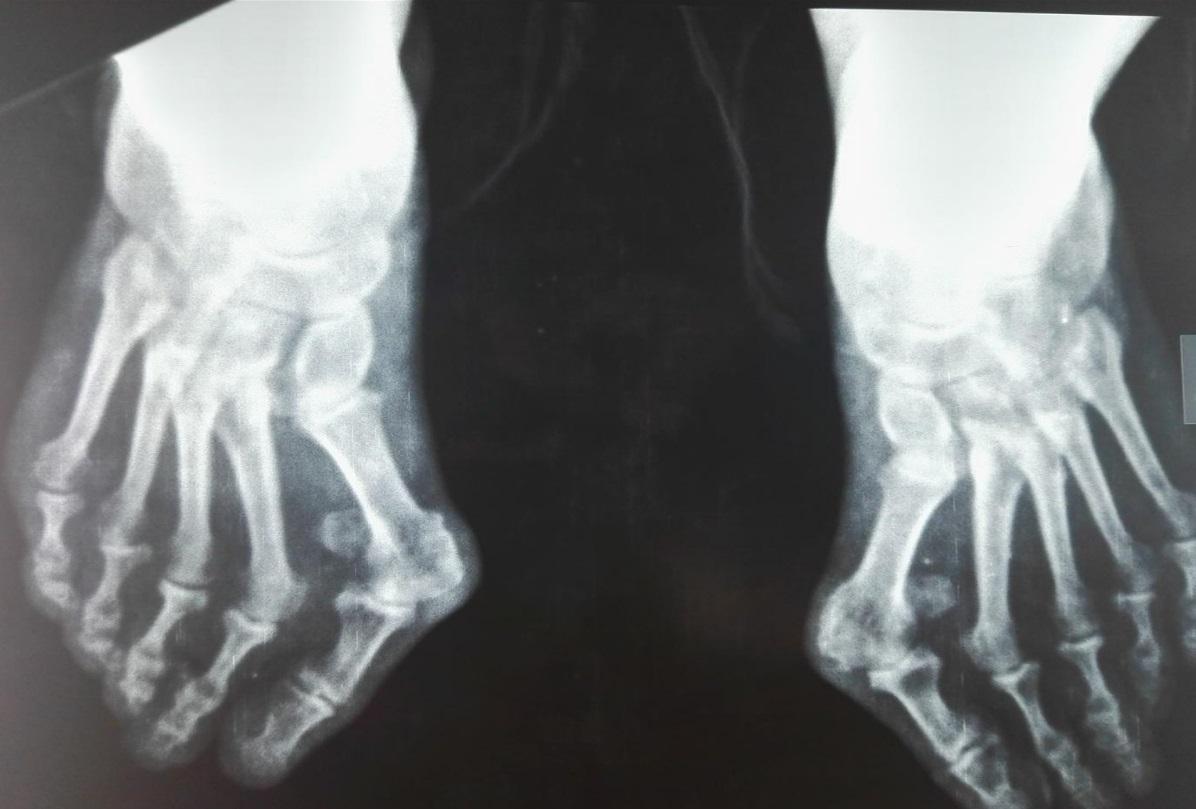
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Вальгусная деформация стопы
Так почему же возникает данная проблема со стопой:
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
Как избавиться от вальгуса в домашних условиях
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
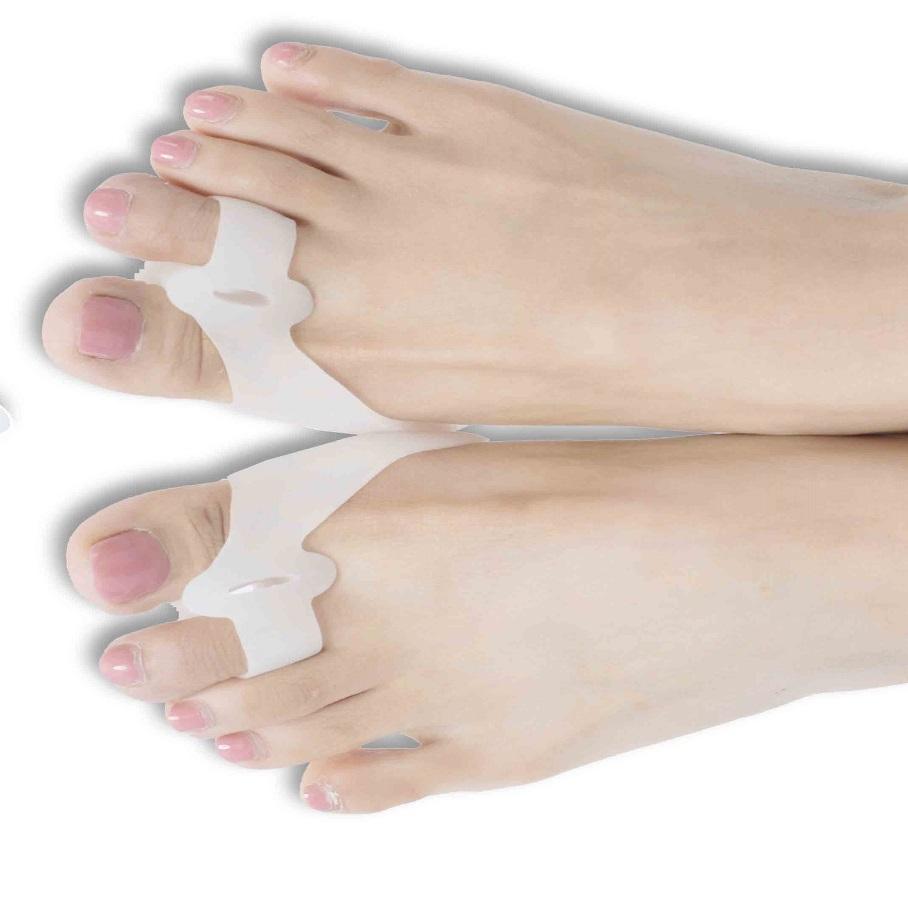
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор с вставкой
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
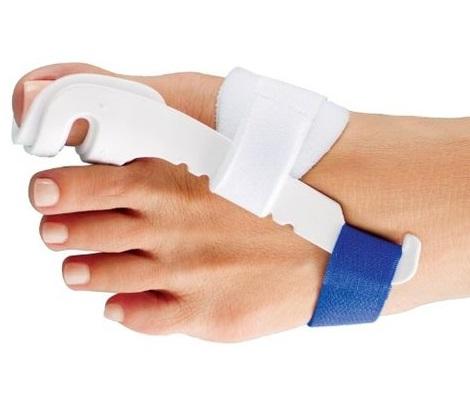
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
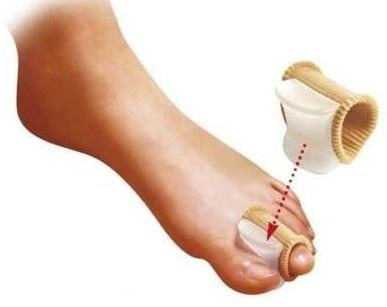
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
Действительно, одна из самых распространенных причин – ношение неудобной, плотной обуви. Это могут быть офисные туфли у мужчин и туфли на каблуке – у женщин. Неправильная обувь вызывает изменения, особенно, если к этому есть генетическая предрасположенность. Однако причин намного больше и они самые разнообразные. Это может быть наследственность, передающаяся из поколения в поколение слабость связок. Стопа может деформироваться из-за чрезмерной нагрузки на костную и мышечную системы организма, стать результатом занятий тяжелой атлетикой, последствием избыточного веса. Но отсидеться тут не получится. Если мы недостаточно ходим, мало нагружаем свои стопы, - это тоже приводит к их деформации.
Неврологические проблемы – еще одна причина патологии стоп. Например, у детей с ДЦП развивается дисбаланс мышц, при котором тонус мышц сгибателей и разгибателей разный. Поэтому одни мышцы на ногах перенапрягаются, много работают, а другие, им противоположные, ослабевают, ведь они часто не задействованы вовсе.
Летние шлепки - под запрет!
Как говорит врач-ортопед, сланцы – это главные враги для ног летом. В теплое время года нужно по-прежнему уделять внимание проработанности каркаса обуви, который отвечает за свод стопы, важно, чтобы у стопы была поддержка с внутренней стороны, той, где расположен большой палец. Нужно смотреть и на то, чтобы подошва не была слишком жесткой.
- Летом за городом или в парке хорошо бы походить босиком. Прекрасная идея – заниматься таким видом спорта, который позволил бы ногам побыть в их естественном состоянии. Это может быть йога, например, - считает врач-ортопед Михаил Вихтар.
Ортопедическе стельки – это дорого и недоступно?
Самый простой и эффективный вариант лечения при многих видах плоскостопия – это ортопедические стельки. Чтобы разработать индивидуальный дизайн, специалист исследует стопы, изучает особенности ходьбы, делает отпечаток стопы. Потом вся информация передается в специализированные фирмы.
Одну пару таких индивидуальных ортопедических стелек можно использовать для разной обуви. Главное – вытащить стельку заводскую, когда вы подбираете в магазине обувь, и примерять ее со своей ортопедической стелькой, с той, которую будете потом носить. В среднем такая стелька прослужит вам около года, производство вместе с консультацией стоит около 6 – 7 тыс. Некоторые модели стелек поддаются последующей корректировке, если через какое-то время стопа изменилась. А вот широко рекламируемые вкладыши под большой палец – не избавляют от проблемы. Они только позволяют справляться с текущими неудобствами.
Что эффективнее массаж или лечебная физкультура?
Один из самых эффективных методов безоперационного лечения – это лечебная физкультура. Тут придется поработать со специалистом, врачом-реабилитологом, чтобы подобрать программу. Тренировки предполагаются короткие, но регулярные – по 5 – 7 минут два раза в день.
- Лечебная физкультура дает даже больший результат, чем операция, если начинать ее вовремя и выполнять регулярно и точно, в соответствии с предписаниями врача, - говорит врач-ортопед Михаил Вихтар.
Комплекс упражнений направлен на работу мышц сгибателей-разгибателей голени и стопы. Это та группа мышц, которая поддерживает арку стопы. Ежедневные тренировки восстанавливают их тонус и дают необходимую нагрузку, чтобы предотвратить развитие плоскостопия.
- Очень полезно стоять на мысочках, разгибать и сгибать пальцы стопы по отдельности и поочередно, - продолжает эксперт. – Одно из упражнений – это разделение пальчиков, тут можно использовать платок, например, который пропускается между каждым пальчиком и оборачивается вокруг, получается такая змейка. Упражнения в комплексе простые, выполняются дома, спортивного инвентаря не нужно. В соцсетях можно найти видео тернировок, которые публикуют врачи-реабилитогоги и терапевты по всему миру. Такая зарядка позволяет защитить стопы от преждевременной деформации.
Массаж тоже может быть эффективен, но только в том случае, если причина плоскостопия – это воздействие проблем с позвоночником на динамику движения и походку. В таком случае массаж расслабит ущемленные нервы, создаст правильный мышечный каркас, тем самым снизив нагрузку на стопы. Это включит правильную биомеханику движения и изменит нагрузку на стопы. Однако уже сформировавшиеся деформации стопы массаж не исцелит.
ВАЖНО
Правда ли, что восстановление после операции долгое и сложное?
- Я не назову ни одну другую область человеческого тела, для которой было бы запатентовано такое множество хирургических методик, - говорит врач-ортопед Михаил Вихтар. - При операции деформация исправляется путем искусственного перелома, затем косточки фиксируются в нужном положении с помощью металлических винтов и пластин. Есть возможность использовать и биодеградируемые импланты, которые рассасываются.
Большой риск искривления стопы отмечается у людей, имеющих склонность к суставным патологиям и носящих неудобную обувь. Болезнь, при которой выпирает косточка у первой фаланги большого пальца, называется hallux valgus. Из-за деформации ступни чаще страдают женщины. Чтобы исправить искривление, необходимо удалить халюс вальгус, операция выполняется при 3-4 стадиях заболевания. Частота встречаемости патологии зависит от возраста человека. Стопа начинает деформироваться при длительном ношении обуви на высоких каблуках. Процесс длится в течение нескольких лет. Изменение ширины ступни чаще отмечается в среднем и пожилом возрасте.
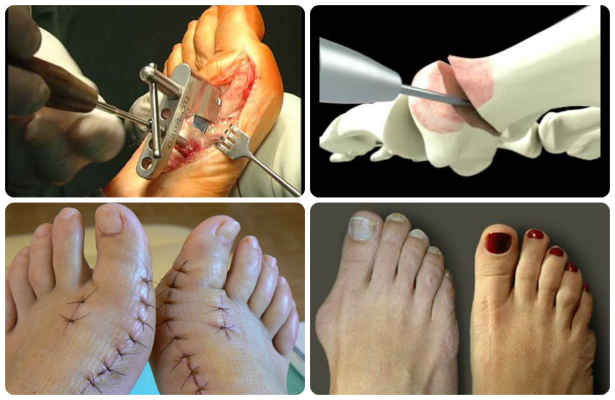
Врачи отмечают, что операция по исправлению стопы – это процедура, без которой нельзя обойтись, если косточка приобрела большие размеры, и мешает ходьбе. Шишка на ноге затрудняет движение. Главный признак прогрессирования hallux valgus —, это боль. Деформация стопы наблюдается у людей с плоскостопием и длинной плюсневой костью. Лечением патологии халюс вальгус занимается ортопед. Он помогает восстановить нормальное положение стопы и предотвратить повторное появление косточки.
Стадии патологического процесса
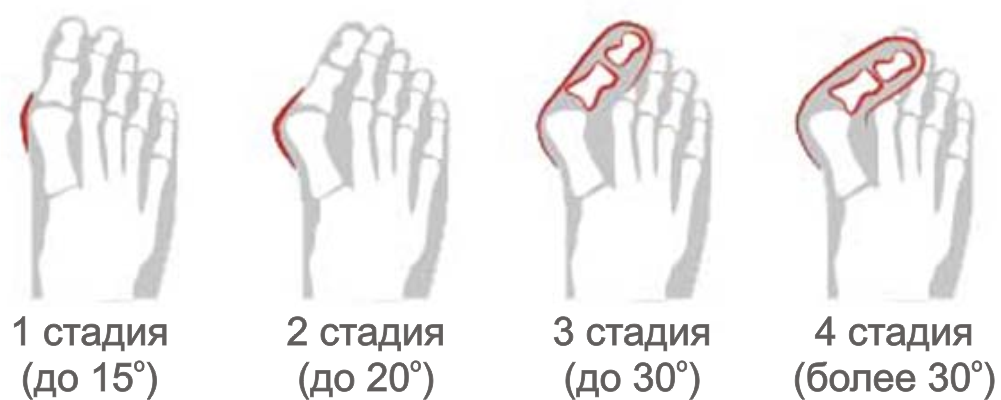
Решение о том: должна ли проводиться операция халюс вальгус, принимает врач. Он обращает внимание на степень искривления ступни. При первых 2 стадиях болезни выполняется консервативная терапия. Если коррекция становится невозможной, требуется хирургическое вмешательство. Выделяют 4 степени тяжести халюс вальгуса:
- Первая стадия. Угол отклонения плюснефалангового сустава не превышает 15 градусов,
- Вторая стадия. Характеризуется возникновением небольшой, но заметной шишки. Угол отклонения равен 15-20 градусов,
- Третья стадия. Косточка на стопе становится выраженной, воспаляется при ходьбе и ношении тесной обуви. Отклонение сустава составляет от 20 до 30 градусов,
- Четвертая стадия. Характеризуется болевым синдромом и развитием осложнений. Угол отклонения плюснефалангового сустава превышает 30 градусов.
На начальных стадиях болезни операция вальгусной деформации первого пальца стопы не требуется. В этих случаях проблему можно устранить без хирургического вмешательства. Если нагрузка на ноги не будет снижаться, произойдет вальгусное искривление стопы. По мере прогрессирования патологии, большой палец все больше отклоняется вовнутрь, в то время как сустав – наружу. В результате ступня расширяется. На поздних стадиях hallux valgus наблюдается постоянный отек шишки на стопе. Болевые ощущения появляются не только во время ходьбы, но и в покое.
Показания к операции
После проведения диагностических процедур, ортопед решает: нужна ли операция на стопе при вальгусной деформации. Хирургическое лечение искривления ступни проводят при отклонении сустава более чем на 20 градусов. Сильно выпирающий халюс вальгус на стопе у взрослого человека не пройдет самостоятельно. Поэтому, операция при деформации 3 и 4 степени – это вопрос времени.Выраженное искривление основания ступни при отсутствии болевого синдрома и воспалительных явлений относится к показаниям для хирургического вмешательства. Если hallux valgus приносит дискомфорт, то операция вальгусной деформации большого пальца стопы обязательна. Перед тем, как проводить хирургическое лечение, выполняют ряд исследований.
Выделяют следующие показания к оперативному вмешательству:
- Частая и сильная боль в области основания большого пальца,
- Развитие воспаления при ношении обуви,
- Отек большого пальца,
- Плоская стопа,
- Отсутствие эффекта от консервативных методов лечения,
- Возникновение осложнений.
Противопоказания к оперативному лечению
Существуют случаи, когда восстанавливать форму стопы при помощи операции нельзя. К ним относятся тяжелые заболевания жизненно-важных органов. Операция при вальгусной деформации первого пальца стопы противопоказана, если у больного имеются выраженные изменения в анализах. Удалять косточку не рекомендуется, если угол отклонения сустава менее 20 градусов. К абсолютным противопоказаниям к выполнению операции халюс вальгус, относятся следующие состояния:
- Нарушение свертывающей системы крови,
- Декомпенсация сахарного диабета,
- Острая недостаточность сердечно-сосудистой и дыхательной системы,
- Неконтролируемая артериальная гипертензия,
- Тромбофлебит вен нижних конечностей,
- Хронические болезни костно-суставной системы.
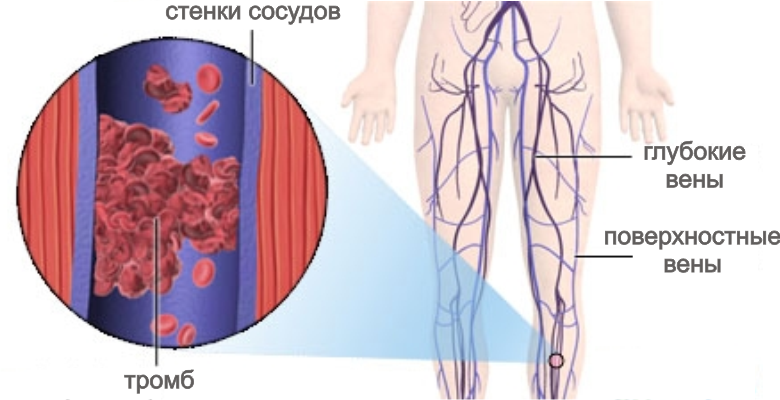
Выявляют наличие противопоказаний после выполнения биохимического и общего анализов крови, коагулограммы и рентгенографии стопы. Оперативное вмешательство может быть не запрещено, но перед его выполнением следует пройти курс лечения. Среди относительных противопоказаний: острые инфекционные болезни и обострение хронических воспалительных патологий.
Методы хирургического лечения
Имеются различные виды операций халюс вальгус. Выбор определенного способа лечения зависит от степени деформации и состояния пациента. Выделяют малоинвазивные и открытые оперативные вмешательства. В зависимости от стадии вальгусного отклонения большого пальца различают следующие методы хирургического лечения:
- Манипуляции на мягких тканях ступни,
- Проксимальная и дистальная остеотомия,
- Операция Лапидус,
- Артропластика Келлера.
Известно около 200 разновидностей хирургических вмешательств по устранению вальгусной деформации. Все лечебные процедуры направлены на исправление искривления плюсневой кости. Целью каждой из операций является удаление косточки на ноге и избавление пациента от боли. Каким образом восстановить нормальную форму стопы, решает ортопед.
К малоинвазивным процедурам относят чрескожные вмешательства. Они заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро. Чрескожное удаление шишки на ноге показано в случаях, когда искривление выражено не сильно.
Манипуляции на мягких тканях заключаются в рассечении мышц и связок стопы. Они проводятся при небольшой деформации, а также в тех случаях, когда вмешательство на органах костно-суставной противопоказано. Одной из разновидностей манипуляций на мягких тканях является операция Мак-Брайда.
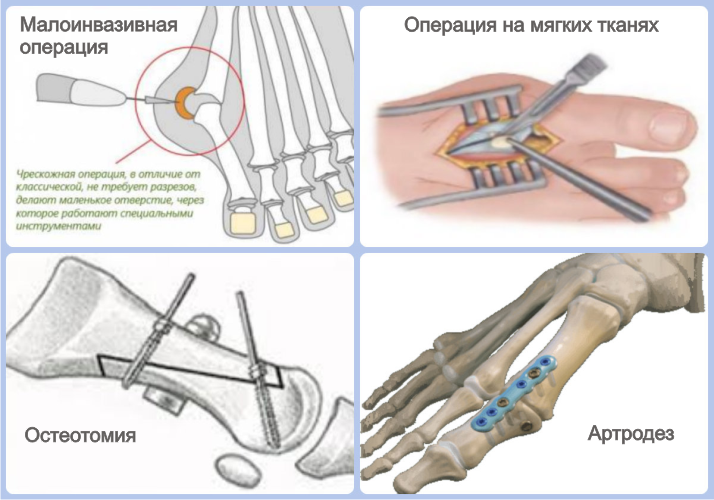
Остеотомия – это хирургическое вмешательство, которое подразумевает искусственный перелом плюсневой кости и ее фиксацию в нужном положении. В зависимости от выраженности вальгусного искривления подбирается определенная техника этой операции.
Артродез – это придание суставу правильного положения. Применяется при деформации 3-4 степени. Чтобы избавиться от косточки выполняют артродез по Лапидусу – это означает, что сустав фиксируют в нужном положении специальными приспособлениями. Удалить халюс вальгус можно при помощи операции Келлера. Она заключается в резекции пораженных тканей суставных поверхностей и фиксации плюсневой кости. Ее выполняют в редких случаях, так как подвижность большого пальца после данной процедуры нарушается.
Каждая операция отличается специальной хирургической техникой выполнения. Чтобы удалить халюс вальгус по медполису, требуется встать на очередь и пройти все обследования. Хирург должен заранее обговорить операционную тактику с пациентом. Больного предупреждают, на какой день планируется вмешательство и сколько времени займет период восстановления.
Перед тем, как оперировать, врач проводит подготовку к процедуре. Она заключается в проведении диагностических исследований. За несколько дней до операции следует выполнить:
- ОАК,
- ОАМ,
- Биохимический анализ крови,
- Коагулограмму,
- Рентген стопы в боковой проекции,
- Электрокардиографию,
- Анализы на ВИЧ, сифилис и гепатит.
По усмотрению врача и пациента решается вопрос о проведении обезболивания. Если планируется удалять косточку малоинвазивным методом, то выполняют местный наркоз. При отсутствии противопоказаний и желании пациента вырезать шишку можно под общим обезболиванием. Внутривенный наркоз проводят в тех случаях, когда планируется открытое хирургическое вмешательство. Отзывы об операции халюс вальгус в большинстве случаев положительны. Практически все пациенты отмечают, что не чувствовали дискомфорта во время процедуры, несмотря на местное обезболивание.
Иссечение мягких тканей стопы применяется в качестве лечения вальгусной деформации. Показанием для этого метода оперирования служит отклонение большого пальца менее чем на 25 градусов. Данный способ лечения часто сочетают с другими хирургическими процедурами. К разновидностям вмешательств на мягких тканях стопы относится операция Мак-Брайда.
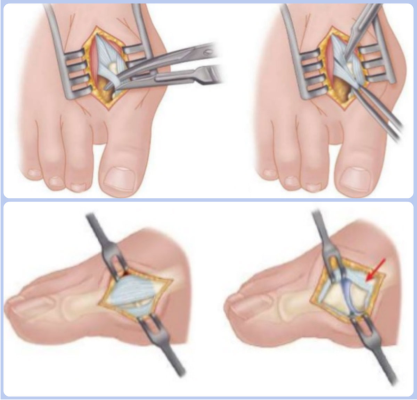
Техника данной хирургической манипуляции заключается в рассечении мышцы, приводящей большой палец. Благодаря этой процедуре кость принимает правильное положение. После отсечения мышцы проводится удаление капсулы сустава с латеральной стороны. Сухожилие подшивают к головке плюсневой кости. Эта процедура приводит к надежной фиксации большого пальца. Реабилитация после операции халюс вальгус занимает несколько месяцев.
Возможный метод лечения вальгусной деформации – это операция Лапидус. Она подразумевает артродез плюснефалангового сустава. Чтобы исправить искривление выполняют репозицию хрящевой ткани. Суставу придают физиологическое положение и фиксируют его с помощью специальной пластины.
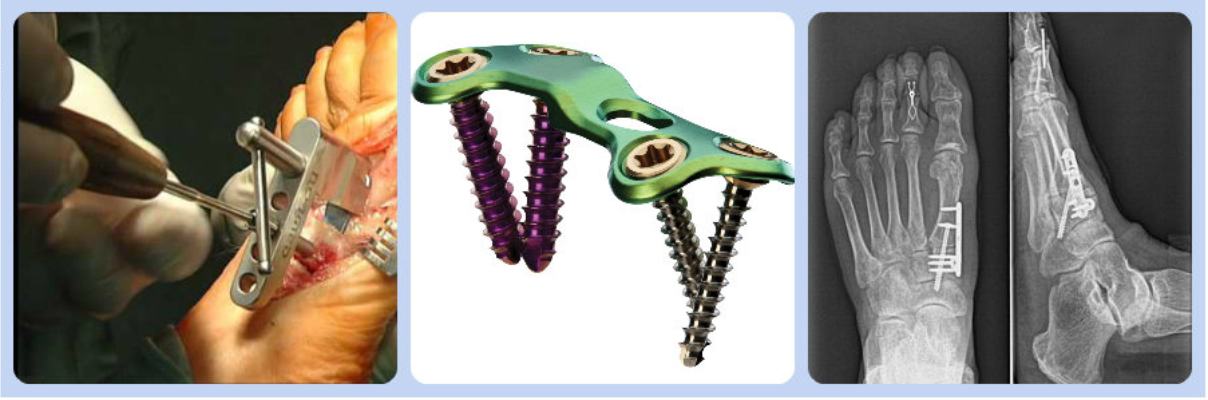
Ортопедическую обувь после операции халюс вальгус носят в течение 8 недель. Требуются специальные ботинки, которые помогают снизить нагрузку на передний отдел стопы. Артропластика по Келлеру практически не применяется.
Остеотомию выполняют при значительном отклонении большого пальца стопы. Суть операции заключается в выполнении перелома кости с последующей ее фиксацией в нужном направлении. Дистальная остеотомия по Шеврону применяется чаще всего. Производится V-образный перелом плюсневой кости. Затем, производится латеральное смещение и фиксация компрессионными винтами. Хирургический шов снимают через 2 недели. Всем пациентам показана ЛФК и массаж стоп после операции халюс вальгус.
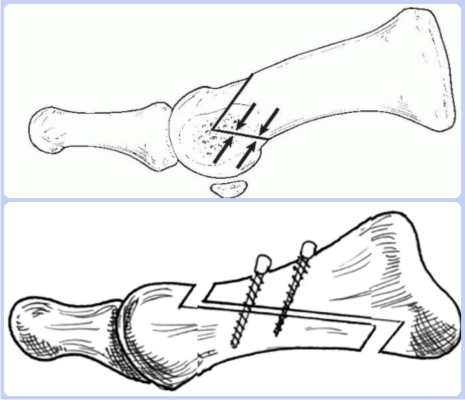
Проксимальная остеотомия проводится путем рассечения тканей стопы от основания большого пальца до плюсневой кости. Этим методом оперируют, если отклонение составляет более 40 градусов. После разреза тканей производят Z-образный распил кости, а затем осуществляют ее скрепление титановыми винтами.
Осложнения после хирургического лечения
В редких случаях возникают осложнения операции. Они могут произойти во время выполнения хирургической процедуры или в восстановительном периоде. К возможным осложнениям относятся:
- Повреждение нервов стопы,
- Тромбоз артерий и вен ноги,
- Инфицирование тканей ступни,
- Асептический некроз головки плюсневой кости,
- Онемение большого пальца.
Чтобы послеоперационный период прошел удачно, важно следовать всем рекомендациям врача. Деятельность сустава восстанавливается постепенно, поэтому нагрузки должны быть минимальными. После сращения костей показана лечебная физкультура. Стоимость операции при вальгусной деформации большого пальца стопы зависит от разновидности хирургического вмешательства. Она колеблется в пределах от 20 до 55 тысяч рублей.
Восстановительный период
Чтобы результат операции был удачным, в первые дни стопу фиксируют в одном положении. В первые дни движения в ногах ограничивают. После стихания болевого синдрома назначают массаж стопы.
Чтобы сустав пришел в действие, следует его разрабатывать в течение нескольких месяцев. С этой целью всем пациентам рекомендуется комплекс специальных упражнений. Гимнастика разрешена только через 3 месяца после операции. До этого времени сустав разрабатывают при помощи выполнения пассивных движений и массажа. Упражнения для пальцев стопы после вальгусной операции выполняют в течение нескольких месяцев. Они не должны оказывать большую нагрузку на сустав. Гимнастика заключается в сгибании и разгибании большого пальца, напряжении мышц ступни. Реабилитационный период составляет около полугода. Через 6 месяцев больные возвращаются к обычным физическим нагрузкам.

Для восстановления функций стопы пациенты носят ортопедическую обувь со специальными стельками. Это нужно, чтобы основная нагрузка распределялась на задние отделы ступни. Ортопедические вкладыши после операции на стопе рекомендуется носить несколько месяцев до полного восстановления.
Отзывы об операции халюс вальгус
Косточка возле пальца ноги у меня появилась еще в молодости. К врачам много лет не обращалась. Когда шишка стала мешать мне ходить, я решила сделать снимок. Ортопед поставил диагноз: халюс вальгус. Стадия искривления была уже последней, направили на операцию. После остеотомии я долго соблюдала режим, носила только ортопедическую обувь. Через полгода смогла нормально ходить, вальгуса как не бывало!
Ирина, 65 лет, Саранск
Несмотря на молодой возраст, у меня обнаружили тяжелое искривление стопы. Врачи сказали, что халюс вальгус появился из-за ношения обуви на каблуках и плоскостопия. Мне сделали операцию Мак-Брайда. Перед этим я лечилась у физиотерапевта и носила ортопедические стельки. После операции шишка исчезла. Сейчас соблюдаю рекомендации врача, чтобы она не вылезла снова.
Елена, 32 года, Москва
После 50 лет мне стало сложно покупать новую обувь, косточка возле пальца стала такой большой, что нога не влезала ни в одни туфли! Врачи настояли на операции. Сказали, что у меня развился халюс вальгус и нужно ставить специальные винты для фиксации сустава. После операции шишка практически исчезла. Я снова могу нормально ходить и выбирать понравившуюся обувь. Для профилактики деформации пью препараты кальция.
Искривление ступней приводит к нарушению походки и другим осложнениям. Деформация стопы и появление болезненной косточки служат показаниями для обращения к ортопеду. Если консервативные методы неэффективны, следует удалить халюс вальгус, операция поможет устранить симптомы патологии. Приведенные выше отзывы подтверждают эффективность хирургического вмешательства. После оценки всех рисков, опытный ортопед поможет выбрать оптимальную тактику лечения.

Чаще всего патология развивается из-за дисплазии соединительной ткани
Ростовские ортопеды нередко сталкиваются с плосковальгусной деформацией стоп у детей. Хотя в целом это отклонение встречается всего у 2,7% малышей, родителям важно не упустить время, когда ситуацию можно изменить к лучшему.
Когда возникают проблемы
Плосковальгусная деформация включает в себя опускание внутреннего и наружного сводов стопы, вальгус пятки и среднего отдела стопы, отведение ее переднего отдела, избыточную пронацию и повышенную эластичность сочленений. Чаще всего патология развивается из-за дисплазии соединительной ткани, которая приводит к слабости связочного аппарата. А слабые связки не позволяют своду стопы правильно формироваться во время роста, мешают самостоятельному разрешению физиологического плоскостопия у детей. Кроме того, они не удерживают кости стопы в виде единой арочной структуры, которая в состоянии противостоять действию веса тела. Поэтому у детей с лишним весом порой возникают проблемы с развитием свода стопы. Как отмечают в детском ортопедическом отделении 20-й больницы, при избыточном весе и ожирении этот вид патологии встречается в три раза чаще, чем при нормальном весе.
– Показание к лечению плосковальгусной деформации – низкий свод стопы, избыточный вальгус ее заднего отдела, а также сочетание этих изменений, – поясняет руководитель отделения детской травматологии и ортопедии городской больницы №20, главный детский ортопед Ростова Владимир Мурадьян. – Чаще всего в таких случаях мы рекомендуем маленьким пациентам ручной и механический массаж, лечебную физкультуру, физиотерапевтическое лечение, обувное пособие.
По его словам, основное корригирующее средство для детей с плосковальгусной деформацией стоп – это профилактическая обувь и стелечные ортезы. Но порой такая тактика не дает результатов, обычно так происходит при выраженной дисплазии соединительной ткани или сопутствующей аномалии в виде добавочных ладьевидных костей (os tibiale externum). Тогда врачи отделения рекомендуют родителям подумать об операции на сухожильно-связочном аппарате стопы.
После оперативного вмешательства ребенку накладывают циркулярную гипсовую повязку на шесть недель. По окончании иммобилизации проводят восстановительное лечение в условиях стационара. Обязательное условие послеоперационного восстановительного периода – ходьба в ортопедической обуви с использованием индивидуально изготовленных ортопедических стелек.
Прислушиваться к доктору
– В последнее время участились случаи сочетания плосковальгусной деформации стоп с наличием добавочных ладьевидных костей (os tibiale externum). Это отягчающий фактор в развитии плосковальгусной деформации стоп. Кроме обычных жалоб на деформацию стоп, нарушение походки, пациенты жалуются на значительную боль по внутренней поверхности стоп, невозможность подобрать закрытую обувь, несмотря на использование ортопедических стелек, – рассказывает доктор.
В этом случае важно прислушиваться к мнению профессионала. Например, в практике Владимира Мурадьяна был случай, когда 12-летняя ростовчанка обратилась к врачу с вышеописанными жалобами. Но ее родители от предложенной операции отказались. Ортопед порекомендовал лечебную физкультуру, физиотерапевтическое лечение, массаж, ношение ортопедической обуви и ортопедических стелек. Но через полгода консервативной терапии, родители и пациентка поняли малоэффективность такой коррекции и согласились с предложенным планом оперативного лечения.
В отделении детской травматологии и ортопедии городской больницы №20 накоплен большой опыт по оперативному вмешательству и послеоперационному ведению пациентов с плосковальгусной деформацией стоп.
Консультативный прием завотделения в отделении детской ортопедии МБУЗ ГБ№20.
Руководитель отделения детской травматологии и ортопедии для детей – главный детский ортопед Ростова-на-Дону, к.м.н. Мурадьян Владимир Юрьевич.
Адрес: пр. Коммунистический, 39, четвертый этаж;
контактный телефон 271-97-20;
часы приема: по субботам с 10:00 до 13:00.
Читайте также:


