Дорсопатия что это такое википедия
Что это такое?
Дорсопатия (лат. dorsum — спина) — обобщенное определение, применяющийся для позиционирования не только всех возможных вариантов заболеваний позвоночника, но и поражений мягких тканей спины (паравертебральных мышц, связок и т.д.).
Общими признаками, которого являются боли в спине и ограничение подвижности позвоночника.
Причины дорсопатии
Основные причины возникновения заболевания:
- деформирование межпозвоночных дисков;
- инфекционные заболевания (такие как болезнь Бехтерева);
- эндокринные заболевания;
- травмы (переломы позвонка или ребер, вывихи суставов);
- повышенные физические нагрузки;
- мышечные спазмы (вызванные простудными заболеваниями, миозитом или регулярными длительными напряжениями);
- генетическая наследственность;
- врожденные патологии;
- сколиоз или спондилоартроз;
- остеохондроз шейного отдела позвоночника и грудной зоны.
Наиболее распространенной причиной дорсопатии является деформация межпозвоночных дисков, играющих важную амортизационную роль в организме человека.
В здоровых дисках находится несжимаемая жидкость, которая обеспечивает равномерное давление между позвонками, которое в совокупности с устойчивым тонусом мышц спины обеспечивает пропорциональное распределение нагрузок.
При нарушении работы даже одного элемента или процесса в этой системе нарушится баланс распределения нагрузок, что может привести к развитию патологии.
Причины дегенеративных процессов позвоночных дисков и окружающих его тканей:
- малое количество воды, а также микроэлементов в тканях, из-за чего диски истончаются, не выполняют свои функции;
- полученные на протяжении жизни травмы;
- воспалительные процессы, способные нарушить целостность тканей;
- повышенное давление на диски. Может быть вызвано слабой мышечной системой не соответствующей массе тела.
Эти факторы способствуют значительному сокращению межпозвонкового пространства и сужению каналов, проводящих кровеносные сосуды и нервные столбы. А в случае нарушения кровоснабжения ускорятся дегенеративные процессы, что проведет к развитию недуга.
Причины, ускоряющие патологические процессы:
- малоактивный образ жизни;
- слабый иммунитет а, следовательно, регулярные инфекционные; заболевания;
- поднятие тяжестей, неправильное расположение шейного отдела;
- не соблюдение режима и рациона питания, несоответствие веса, наличие ожирения.
Существующие типы дорсопатии
Деформирующая – это патология, ведущая к смещениям и изменениям в позвоночнике (см фото ниже). Данный вид дорсопатии не влияет на кольца межпозвоночных дисков.
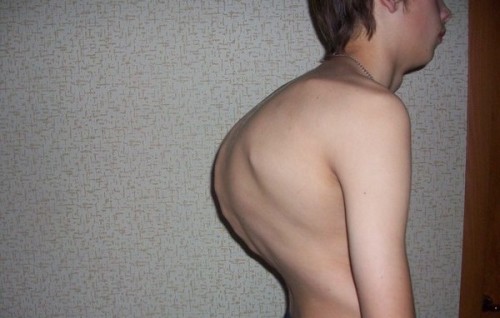
Проявляется болью в груди. К ней относят следующие заболевания:
- остеопороз;
- кифоз;
- остеохондроз;
- спондилоартроз.
Цервикальная или дорсопатия шейного отдела позвоночника – наиболее часто встречающийся вид, который также называют шейным остеохондрозом.
Дорсопатия шейного отдела позвоночника проявляется болью в шее, переходящей в плечевой пояс и верхние конечности. Где затем происходит снижение чувствительности. Помимо этого заболевание сопровождается регулярной головной болью, тошнотой.
Дорсопатия грудного отдела позвоночника – способна привести к деформации позвоночного столба. Отличительной чертой данной патологии является отсутствие, каких- либо выраженных симптомов на первых стадиях заболевания. Именно по этой причине ее обнаружение происходит на последних стадиях развития. Наиболее распространенным, а зачастую и единственным симптомов является боль, которая бывает хронической и нарастающей при движениях, или периодической резкой.
Дорсопатия поясничного отдела позвоночника наблюдается у большинства взрослых людей. Именно при наличии дорсопатии поясничного отдела позвоночника межпозвоночные диски наиболее подвержены обезвоживанию. Характеризуется этот вид дорсопатии стреляющими болями в зоне малого таза, отражающимися на прямой кишке.
Дорсопатия позвоночника включает в себя четыре стадии:
- I. На данной стадии единственным симптомом будет лишь легкий дискомфорт, а рентген не покажет никаких изменений.
- II. Происходят изменения костей позвоночника, межпозвонковых суставов и смежных позвонков. Как следствие происходит сдавливание окончаний нервов и сосудов, а боли усиливаются.
- III. Образуются межпозвоночная грыжа. А зачастую проявляется деформирующая дорсопатия, сопровождающаяся нарушением линии позвоночника. Характеризуется данная стадия стреляющей болью, слабостью мышц, гипотрофией.
- IV. Характерно уплотнение и смещение позвонков, приводящее к спазмированию и болезненному сокращению мышц, а иногда даже к ограничению подвижности отдельных сегментов.
Данные стадии свойственны все видам дорсопатии, начиная от шейного отдела и заканчивая дорсопатией пояснично крестцового отдела позвоночника.
Диагностика заболевания
Установить правильный диагноз довольно сложно. Для этого потребуется консультация специалистов и сдача большого количества анализов.
- сбор анамнеза: врач определяет характер, место локализации и частоту проявления болевых ощущений;
- первичный осмотр: позволяет визуально определить искривление позвоночника;
- рентген: позволяет изучить строение позвоночника;
- МРТ, КТ: с его помощью становится возможным исследовать слои позвонков и определить состояние близлежащих тканей;
- ЭКГ: проводят с целью исключить наличие патологии сердца;
- анализ крови: как клинический, так и биохимический;
- УЗИ сосудов;
- в отдельных случаях возможна консультация ортопеда, нейрохирурга.
Только после проведения всех вышеперечисленных процедур и наличии необходимых результатов анализов становится возможным поставить правильный диагноз.
Лечение дорсопатии
На сегодняшний день практически любой вид дорсопатии лечится консервативным путем.
К хирургическим методам прибегают в случае сильного разрушения межпозвоночных дисков и посттравматического спондилеза поясничного отдела позвоночника или др. спондилезов.
Этапы лечения включают:
- устранение болевого синдрома при помощи нестероидных обезболивающих. В случае сильных болей прописывается постельный режим, а пораженный участок позвоночника фиксируют специальным корсетом;
- предупреждение перехода болезни в хроническую форму;
- исключение риска повторения рецидива и реабилитация.
Наиболее распространенные препараты для снятия болей:
- Нимесил – является нестероидным противовоспалительным препаратом (НПВП), эффективно устраняющим боль. Производится в виде порошка, суспензии или таблеток (для взрослых и детей). Принимается на протяжении 15 дней 2 раза в сутки.
- ДИП рилиф, Долобене – применяется при слабых болях. Изготавливается в виде мазей и гелей.
- Нанопласт Форте – обезболивающий пластырь. Закрепляется на 12 часов на протяжении 9 дней;
- Капилар – препарат способствующий укреплению кровоснабжения.
На стадии ремиссии принимают хондропротекторы (Алфлутоп и Румалон). Также при лечении, в обязательном порядке прописывают витаминные комплексы, содержащие кальций, витамин Д и витамины группы В.
Для снятия нервного напряжения, вызываемого постоянной болью, следует принимать успокоительные медикаменты растительного происхождения.
Физиотерапевтические методы лечения включают:
- Лечебную физкультуру – зачастую является главным компонентом лечения. Проводится исключительно под контролем специалиста.
- Массаж – назначение курса становится возможным только после полного устранения болевого синдрома;
- Мануальная терапия – помогает снять напряжение мышц;
- Физиотерапия – а именно такие процедуры как дарсонвализация и электрофорез.
К нему прибегают только в случае запущенной формы заболевания, когда полностью отсутствует эффект от других методов лечения (таблетками или фитотерапии).
Основные показатели для его использования: наличие прогрессирующего пареза или паралича, наличие нарушений в работе органов малого таза, усиленный болевой синдром.

Народные методы могут лишь усилить действие лекарственных препаратов, но никак не полностью заменить их.
В большинстве случаев они представляют собой различные компрессы, растирки, примочки.
Наиболее эффективные рецепты:
- капустный лист и мед – компресс фиксируется теплым платком в месте болезненных ощущений и способствует быстрому устранению болей;
- чеснок – помогает устранить боли и воспаление. Растолченный чеснок помещается на кусочек натуральной ткани, и в виде компресса держится 5 минут, затем кожу тщательно растирают растительным маслом.
- сельдерей – в виде раствора для внутреннего применения. Приготовление: измельченный корень сельдерея заливается 500 мл теплой воды, после чего отстаивается на протяжении 12 часов. Затем раствор процеживают и принимают 3 раза в день по 15 мл. Он не только устраняет болезненные ощущения, но и наполняет организм минералами и микроэлементами.
Профилактические меры
Такое заболевание как дорсопатия является довольно серьезным и проблемным для лечения, поэтому намного проще придерживаться не сложных правил для профилактики. Их выполнение должно быть регулярным и правильным.
- гимнастика, ЛФК – регулярное выполнение специальных упражнений с непосредственным участием позвоночного столба (легкие наклоны, повороты туловища);
- режим – отказаться от поднятия тяжелых предметов, небольшие разминки для спины несколько раз в день;
- активный отдых – наиболее действенным вариантом является плавание, способствующее расслабить мышцы позвоночника;
- питание – должно быть правильным, способным обогатить организм всеми необходимыми витаминами;
- контроль веса – наличие лишних килограммов станут лишней нагрузкой на позвоночник;
- одежда – одеваться нужно в зависимости от погоды, чтобы не допустить переохлаждения;
- вредные привычки – стоит полностью отказаться, т.к. они значительно повышают риск появления дорсопатии.
Последствия и осложнения
Прогноз
Они являются положительными, но только при прохождении полного лечения под контролем квалифицированных специалистов, и соблюдении необходимых правил на протяжении всей последующей жизни.
Осуществление неправильного лечения грозит усугублением ситуации. Поэтому при дорсопатии любого вида необходим правильно подобранный курс лечения.
После завершения терапии необходимы регулярные осмотры у врача и строгое соблюдение всех рекомендаций.
Видеозаписи по теме
Препараты
После постановки диагноза дорсопатия врач назначает терапию, которая преследует следующие цели:
- Устранение болевого синдрома.
- Уменьшение воспалительного процесса.
- Восстановление кровообращения.
- Ликвидация спазма мышечных волокон.
- Предотвращение дальнейшего прогрессирования дистрофических процессов в позвоночнике.
В период обострения терапия начинается с приема лекарственных препаратов.
Первым делом пациента надо избавить от сильной боли. Для этого прописываются обезболивающие средства. Рекомендации следующие:
Длительность курса составляет 10-15 дней, затем перерыв и при необходимости повтор лечения, если так посчитает врач.
В качестве вспомогательных средств можно использовать мази и гели:
Можно воспользоваться нанопласт форте. Это пластырь, который обладает противовоспалительными и обезболивающими свойствами. Он фиксируется на больной участок на 12 часов. Продолжительность курса лечения составляет 7-10дней.
При развитии воспалительного процесса мышцы находятся в спазмированном состоянии, что еще больше усиливает боль. Для расслабления назначаются миорелаксанты:
При невыносимой боли стандарты лечения дорсопатий предполагают использование блокад. Препараты вводятся непосредственно в спинномозговой канал. Процедура должна проводиться только врачом, категорически запрещено делать это в домашних условиях.
Для блокады используют:
Иногда врач комбинирует несколько лекарственных средств.
После снятия острой боли лечение дорсопатии позвоночника продолжается приемом хондропротекторов. Препараты из этой группы восстанавливают структуру хрящевой ткани, предупреждают ее дальнейшее разрушение. Врач назначает:
Использование одновременно нескольких групп лекарственных препаратов позволит быстро купировать воспалительный и болевой синдром.
Основные проявления патологии
Как было отмечено выше, дорсопатия не является каким-либо отдельным заболеванием. Однако, стоит отметить, что все же существуют определенные симптомы, которые указывают на наличие патологии. Самый верный симптом – болевые ощущения в любой части спины. Однако, иногда болевые ощущения не являются причиной тревоги. Но, в следующих случаях обязательно необходимо обратиться за консультацией к специалисту:
- Хроническая дорсопатия может проявляться в постоянном ощущении боли в области спинного отдела. Однако, здесь стоит отметить, что боль может усиливаться именно в ночное время суток. Если прибегать к применению обезболивающих средств, то можно отметить, что в большинстве случаев такая терапия не приносит совершенно никакого ожидаемого эффекта;
- Болевые ощущения обычно носят корешковый характер. Это обозначает, что боль может усиливаться при кашле или любом другом передвижении;
- Очень часто нарушается теплообмен и теряется чувствительность. В некоторых случаях можно отметить определенное онемение конечностей;
- Дорсопатия мышечно тоническая проявляется в наличии дисфункции мышечных образований в конечностях человека; значительной мерой может ухудшаться состояние и рост ногтей, волос и качество кожи.
Что касается такого состояния, как дорсопатия полисегментарная, здесь стоит отметить, что опасность заключается в том, что может значительной мерой ухудшаться координация, а в некоторых случаях вообще отсутствует подвижность.
Деформирующая дорсопатияможет может проявляться в разных частях позвоночника. Однако, стоит отметить, что в зависимости от локализации, симптоматика также бывает самой разнообразной.
Дорсопатия, которая развивается на фоне остеохондроза. Болевые ощущения отмечаются у людей, которые привыкли вести сидячий образ жизни. В своем большинстве, дорсопатия шейного отдела позвоночника проявляется болевыми ощущениями в области шеи, отдающими в плечевой отдел.
Очень важно отметить то, что дорсопатия шейного отдела становится причиной нарушения снабжения мозга кровью, что ведет к онемению конечностей.
Дорсопатия грудного отдела позвоночника является более сложным набором заболеваний. Это обусловлено тем, что грудная дорсопатия проявляется разнообразными симптомами, так как грудиной отдел является самым большим и может включать в себя больше всего разнообразных деформаций. Дорсопатия грудного отдела достаточно сложная из-за того, что чаще всего именно грудные позвонки поражаются при туберкулезе и онкологических заболеваниях. Именно в эту область чаще всего метастазируют раковые опухоли.
Чтайте также : Герпес на спине
Боль в грудном отделе обычно отличаются достаточно сильным проявлением, так как окружение позвонков, в своем большинстве, производится при помощи мышечной и нервной ткани.
Дорсопатия грудного отдела позвоночника является сложным набором заболеваний
Патология, которая встречается практически у каждого человека. Очень часто такое состояние может наблюдаться из-за перенапряжения, непосильных физических нагрузок, сидячего образа жизни и прочих внешних негативных факторов.
Поясничная дорсопатия позвоночника – достаточно сложное заболевание, которое без надлежащего лечения может приводить к нервному защемлению и, как следствие, потере чувствительности. Очень часто дорсопатия поясничного отдела является причиной инвалидности.
Иглорефлексотерапия
Этот метод лечения является прекрасным дополнением к основной терапии. Прибегать к нему надо только после снятия острого периода дорсопатии. Метод основан на воздействии на периферические нервные окончания, что запускает процесс нейрогуморальных ответных реакций организма.
Рефлексотерапия среди врачей завоевывает все большую популярность, благодаря следующим эффектам:
- Устраняет функциональные нарушения.
- Убирает болевой синдром.
- Не провоцирует аллергические реакции.
- Нет опасности развития осложнений.
Метод достаточно прост и основная цель иглорефлексотерапии — это мобилизация собственных сил организма на борьбу с заболеванием.
Иглорефлексотерапевт во время процедуры воздействует на биологически активные точки, в ответ идет раздражение рецепторов, что приводит к рефлекторному ответу во внутренних органах.
Рефлексотерапия имеет в арсенале несколько методик:
- Стандартная рефлексотерапия.
- Микроиглорефлексотерапия.
- Поверхностная.
- Аппликационная.
- Лекарственная иглорефлексотерапия.
- Ультразвуковая.
- Лазерорефлексотерапия.
Для получения стойкого положительного эффекта врач назначает курс, включающий не менее 10 процедур.
Причины
Большинство людей ежедневно испытывает на себе воздействие факторов, неблагоприятно отражающихся на состоянии позвоночника. И многие из них делают это исключительно по доброй воле. Автоматизация производственных процессов, повышение комфорта и стремление к улучшению жизни могут обернуться проблемами для опорно-двигательного аппарата.
О гиподинамии все чаще говорят в профессиональном аспекте, а перегрузки скелета уже более характерны для спортсменов. Определив наиболее распространенные факторы патологии позвоночного столба, нужно обратить на них внимание всех без исключения людей. К таким состояниям относят:
- Длительные или выраженные нагрузки.
- Низкая физическая активность.
- Неправильное питание.
- Перенесенные травмы.
- Эндокринно-обменная патология.
- Возрастные изменения.
- Генетическая предрасположенность.
Те люди, в жизни которых присутствуют несколько указанных факторов, имеют повышенный риск дегенеративно-дистрофических заболеваний позвоночника. Это должно стать толчком для изменения образа жизни и стимулом к посещению врача.
Только устранив причину, можно добиться снижения частоты заболеваний позвоночного столба у большинства пациентов молодого и среднего возраста.
Электрофорез
Эта процедура подразумевает воздействие на организм постоянного тока, одновременно осуществляется введение лекарственных препаратов через кожные покровы. Эффект от процедуры следующий:
- Снижается воспалительный процесс.
- Убирается отек.
- Уменьшается боль.
- Мышцы расслабляются.
- Улучшается циркуляция крови.
- Ускоряется процесс восстановления патологических тканей.
- Активизируются защитные силы организма.
Во время лечения дорсопатии с помощью электрофореза вводятся нестероидные противовоспалительные средства, глюкокортикоиды.
Симптоматика
Основных признаков у заболевания несколько. По их проявлениям можно распознать болезнь или хотя бы счесть их причиной, достаточной для визита к врачу.
- Ноющие боли в спине, возникающие и длящиеся на постоянной основе. Сила болей примерно одинакова в любое время, но при резких нагрузках они имеют тенденцию к усилению.
- Уменьшение двигательной активности и амплитуды движений.
- Мышечные спазмы и напряжение.
- Мышечная гипертрофия, слабость.
- Болевые ощущения, возникающие не только в спине (в проекции груди), но и в области внутренних органов, особенно сердца.
- Снижение силы рефлексов.
Массаж
Если говорить про классический массаж, то его в период обострения дорсопатии назначают для снижения болевого синдрома и снятия спазм с мышц. После купирования боли и воспалительного процесса процедура ускорит выздоровление и восстановление организма.
Массаж ставит перед собой следующие задачи:
- Улучшить состояние нервно-мышечного аппарата.
- Повысить работоспособность.
- Убрать мышечное напряжение.
- Улучшить кровообращение в месте патологических изменений.
Длительность сеанса массажа составляет 30-40 минут. Курс включает не менее 8 процедур.
В последнее время становится популярным инструментальный и аппаратный вид массажа.
Аппаратный проводится с использованием специального аппарата. Методы воздействия следующие:
- Низкочастотное воздействие. Используется для снятия мышечного спазма.
- Высокочастотное применяется с целью оказания обезболивающего эффекта.
К инструментальным методикам относится вакуумный или баночный массаж. Польза процедуры состоит в следующем:
- Улучшается движение крови и лимфы.
- Оказывается болеутоляющее воздействие.
- Стимулируется процесс кроветворения.
- Ускоряются метаболические процессы.
- Повышается тонус мышц.
Для проведения массажа могут использоваться обычные медицинские банки или специальные.
Специалист, проводивший такой массаж, должен учитывать:
- Возраст пациента.
- Общее физическое состояние.
- Тяжесть патологии.
- Чувствительность кожных покровов.
Во время острого периода продолжительность процедуры не должна превышать 5 минут. После купирования боли и уменьшения воспаления длительность можно довести до 10 минут.
После процедуры кожу пациента надо смазать кремом, можно использовать мазь, которую порекомендует врач.
Симптомы
Симптоматика ДДЗП достаточно разнообразна. Вызвано это совокупностью структур, завлеченных в болезненный процесс, а также связью позвоночного хребта с функциональной интенсивностью др. органов, участков тела.
Главным симптомом у человека, страдающим дегенеративной патологией является боль, которая возникает не на первой стадии развития.
Болевой синдром может быть:
- постоянный или повторяющийся;
- интенсивный, не сильный, терпимый;
- короткий или долгий;
- пульсирующий, ноющий, постреливающий.
Размещение патологического процесса выявляет доминирующее купирование боли. Чаще всего наблюдаются нарушения поясничного, шейного отдела. Боль может быть, как позвоночная, так и в районе живота, головы, надплечий. Симптомы сильнее ощущаются при различных движениях (наклонах).
Операции
При обнаружении дорсопатии врач назначает консервативную терапию, включающую несколько направлений. Операция назначается только в крайних случаях, если:
- Нервные корешки сдавлены настолько, что диагностируются у пациента неврологические нарушения.
- Медикаментозное лечение не дает положительного результата.
Хирургическое вмешательство может подразумевать:
- Удаление межпозвоночного диска. Такая операция проводится, если ткани сильно разрушены и наблюдается сдавливание нервных корешков.
- Фиксация патологического отдела позвоночного столба. Для этих целей используют специальные скобы или пластины, которые закрепляют и исключают движение на пораженном участке.
- Удаление патологически измененного позвонка. На его место устанавливается имплантат.
Диагностика
Распознается дегенеративно-дистрофическая болезнь позвоночника первым делом с осмотра врачом. Пациент рассказывает все симптомы, в каком месте появляется боль и какая. Врач выясняет имелись ли травмы спины, сопровождающие патологии.
Специалист ощупывает околопозвоночные мышцы, так можно заметить выпадение позвонков и есть ли напряжение мышц.
Проводится анализ крови для определения возможных инфекций в организме. Также возможно проведение:
- рентгенографии;
- МРТ;
- компьютерную томографию;
- ЭНМГ.
Как и почему возникает дорсопатия?
Есть несколько основных групп болезней спины, объединяемых диагнозом дорсопатия.
1. Деформирующая дорсопатия
означает, в первую очередь, дегенеративные изменения межпозвоночных дисков. Эти изменения происходят из-за их дистрофии, то есть голодания. Причина – нарушение циркуляции крови, притока кислорода, питательных и строительных веществ.
Например, коллаген необходим для восстановления межпозвоночных дисков. Когда его доставка сокращается, регенерация дисков замедляется и все больше отстает от их износа. Недостаток воды приводит к усыханию межпозвоночных дисков. В результате они становятся все тоньше, теряют эластичность и упругость.
Межпозвоночные диски служат амортизирующими прокладками между позвонками. Когда они усыхают, тела позвонков сближаются, их отростки защемляют нервы в позвоночнике. При защемлении нервных корешков возникают радикулопатия, радикулит, межреберная невралгия, ишиас.
К дорсопатиям относится комплекс болевых синдромов – дорсалгия, люмбалгия, цервикалгия, любаго, дорсаго, люмбоишиалгия, торакалгия.
К этой группе заболеваний относятся анатомические и травматические нарушения. Это искривления позвоночника – боковое (сколиоз), заднее (кифоз) и переднее (лордоз). Смещения и подвывихи позвонков (спондилолистез) также относятся к деформирующим дорсопатиям. В их устранении существенную роль играет мануальная терапия.
2. Спондилопатия
– вторая группа дорсопатий. Она связана с патологическим изменением позвонков, которые состоят из костной ткани. Это может быть разрыхление кости – остеопороз позвоночника. Или образование костных выростов по краям позвонков – спондилез. Другие заболевания этой группы – грыжи Шморля (одиночные или множественные – болезнь Шейермана-Мао), образование ложных суставов.
К этой группе относятся воспалительные и дистрофические заболевания межпозвоночных суставов, такие как унковертебральный артроз, спондилоартроз, спондилоартрит. Одна из самых серьезных форм спондилоартрита – болезнь Бехтерева, которая приводит к анкилозу, то есть обездвиживанию позвоночника.
3. Дискогенные дорсопатии
– это протрузии и грыжи межпозвоночных дисков. Отличие протрузии от настоящей грыжи состоит том, что при ней диск только выпячивается, а при грыже часть его выдавливается наружу через разрыв фиброзного кольца.
При повреждении одного межпозвоночного диска диагностируется ограниченная дорсопатия. Если заболевание поразило несколько межпозвоночных дисков, диагностируется полисегментарный остеохондроз позвоночника.
Лечение дегенеративных дистрофических изменений
Проявление дегенеративно дистрофических изменений поясничного отдела — это всегда болевой синдром. Он может быть умеренным, постоянным, периодическим, острым и т.д. При появлении начальных дегенеративных изменений поясничного отдела позвоночника человек начинает испытывать дискомфорт в области спины после длительного положения в статичной позе или после серьезных физических нагрузок. После отдыха все проявления проходят без применения медикаментов. Но это не означает благополучия со здоровьем.
Если не начать лечение, то в скором времени появятся выраженные дегенеративные изменения поясничного отдела позвоночника, при которых болевой синдром становится постоянным, скованность движений приводит к нарушению подвижности, периодически возникает обострение остеохондроза с утратой работоспособности.
Проще всего лечить умеренные дегенеративные изменения поясничного отдела позвоночника, при которых достаточно восстановить диффузный обмен жидкостями между хрящевой и мышечной тканью. Для лечения на этой стадии часто используется массаж, лечебная гимнастика и рефлексотерапия.
При выраженном разрушении межпозвоночного диска сначала проводится несколько сеансов тракционного вытяжения позвоночного столба для восстановления нормальной высоты межпозвоночных промежутков. Затем с помощью остеопатии восстанавливается нарушенная микроциркуляция крови и лимфатической жил кости в очаге поражения. Следующий этап – разработка индивидуального курса лечебной гимнастики и кинезиотерапии. Они применяются в сочетании с физиотерапией, массажем, лазерным воздействием и акупунктурой.
Имеются противопоказания, необходима консультация специалиста.
Это заболевание считается наиболее частым поводом обращения к мануальным терапевтам и массажистам. В течение жизни оно проявляется практически у каждого человека и не имеет ни половых, ни возрастных ограничений. Кроме того, страдать могут им не только взрослые, но и дети.
В чем суть заболевания
По своей сущности дорсопатия представляет собой состояние, свойственное остеохондрозу, травматическим повреждениям, а также поражениям позвонков при заболевании сифилисом, туберкулезом , опухолями. Патологические изменения в этом случае затрагивают не только хрящи и костные ткани позвонков или межпозвоночных дисков, но и проходящие рядом кровеносные сосуды, мышцы, связки.
Разновидности дорсопатий
Классифицировать патологические явления в первую очередь принято по характеру изменений позвоночного столба. Опираясь на международный список заболеваний стандартной медицины, в зависимости от месторасположения патологического очага, все дорсопатии можно подразделить на 3 обширные группы:
Среди многообразия морфологических форм выделяют 2 категории:
-
дорсопатия вертеброгенная – происходящая из позвоночника; невертеброгенная дорсопатия – не связанная с нарушениями в позвоночном столбе. Источником боли в этом случае служат преимущественно околопозвоночные мягкие ткани, связки. Такая разновидность считается вторичной, возникающей на фоне другой клинической патологии (опухоль, травма, приобретенные или врожденные аномалии развития).

Наиболее часто встречается это заболевание в пояснично-крестцовом отделе позвоночника. Это объясняется тем, что пояснице приходится выдерживать максимальные механические нагрузки.
Поэтому, болезни поясничного отдела позвоночника наиболее часто бывают вызваны остеохондрозом.
Есть еще один вариант классификации, который базируется на различии в локализации очага патологической активности. Все существующие формы следует рассматривать по отдельности. Известно, что позвоночный столб представляет собой цепь шарнирно разделяемых межпозвоночными дисками позвонков. Для удобства, и согласно анатомическим особенностям, все позвонки сгруппированы в отделы.
Такой подход позволяет выделить следующие основные виды:
-
шейная, иначе цервикальная дорсопатия – если затронута верхняя часть осевого скелета; грудная – встречается реже остальных, т.к. грудной отдел относительно неподвижный, разрушению более подвержены нижние и верхние позвонки; поясничная, также ее называют люмбальная – дорсопатия на поясничном уровне диагностируется чаще всего. Может захватывать довольно подвижное крестцово-копчиковое сочленение.
При делении в зависимости от обширности поражения различают:
-
распространенная дорсопатия – подразумевает поражение в пределах одной зоны, но затронуто одновременно несколько позвонков; ограниченная дорсопатия – если поражен небольшой отрезок, включающий 1-2 позвонка; дорсопатия полисегментарная – наиболее тяжелый тип нарушений, при котором охвачено сразу несколько отделов хребта, могут быть поражены практически все позвоночные сегменты; дорсопатия неуточненная – так называют заболевание, не имеющее четких причин появления, или когда обследование не проводилось, диагноз не уточнялся; деформирующая. К деформирующим относят те виды заболевания, которые сопутствуют сколиозам, лордозам или подвывихам. Спондилопатии охватывают патологии, вызванные воспалениями, травмами и дегенеративными изменениями. К прочим относятся повреждения дисков и грыжи.
Что влияет на возникновение заболевания
Первопричин формирования дорсопатии много, к наиболее важным факторам, способным вызвать подобное состояние, медики относят:
-
отсутствие достаточной двигательной активности, снижение естественной нагрузки на скелетно-мышечную систему; наличие заболеваний: онкология, инфекции, порог развития позвоночника, остеохондроз, склерозирование костной ткани; избыточная масса тела, увеличивающая механическую нагрузку на все несущие элементы; профессиональные аспекты (перегрузки позвоночника, возникающие при работе), подразумевающие необходимость выполнять многократно повторяющиеся движения, поднимать тяжести, подолгу находиться в фиксированной позе; воздействие негативных факторов производственной среды – некомфортная температура, риск получения микротравм, вибрации, нарушение симметрии тела, осанки; высокий уровень напряжения – психоэмоционального и/или физического; скудное питание, нарушение питьевого режима; неравномерность или недостаточность кровоснабжения; проблемы с эндокринной системой, ослабление иммунитета, что чревато простудами, возникновением инфекций, судорогами мышц (как признак усталости, переохлаждения); возрастные изменения; нарушения осанки; наличие заболеваний или травм позвоночника; наследственная предрасположенность; отрицательное влияние оказывает также длительное пребывание в неудобных позах. В связи с этим в первых рядах потенциальных больных находятся компьютерщики и завсегдатаи интернета.
Необходимо отметить, что развитие дорсопатии обычно является результатом сочетанного и взаимопотенцирующего действия перечисленных патогенетических факторов.

Остеохондроз является наиболее частой причиной дорсопатии. В связи с этим заболевания иногда считают идентичными друг другу, но это не совсем верно. Остеохондроз, как мы знаем, представляет собой дегенеративный процесс, протекающий в межпозвонковых дисках и постепенно втягивающий межпозвонковые суставы, тела позвонков, а также связочный аппарат позвоночника. Причем, сам этот процесс является не причиной, а предпосылкой болей.
Выраженность заболевания, отображаемая рентгенограммой, и его клиническая картина довольно часто не совпадают. Так, около половины людей, имеющих явные изменения в позвоночнике, никогда не испытывают болей в спине .
Заболеваниями, способствующими развитию дорсопатии, являются также сколиоз, лордоз, кифоз , спондилез.
Клиническая картина. Симптомы

Характер и яркость симптомов зависит от вида дорсопатии, стадии и локализации. Например, при изменениях в шейном отделе наблюдаются:
-
затылочные головные боли; мелькание мушек; головокружение; расстройство слуха; онемение и слабость пальцев рук. слабость; скачки давления; боли в сердце; обморочные состояния.
Если затронута грудная часть, обнаруживаются:
-
мигрень; чувство боли в разных местах (груди, спине, плечах, сердце или в области живота); снижение чувствительности рук, ног; спазм мускулатуры скелета; поверхностное дыхание. постоянными болями в грудной клетке; усилением дискомфорта при чихании, кашле или физической нагрузке; болями в сердце колющего характера; болевыми ощущениями в органах брюшной полости.
В случае поясничной дорсопатии клинические проявления следующие:
-
болевые ощущения в пояснице, районе малого таза; боль, периодически простреливающая и плотно развивающаяся ниже – в бедро, ягодицы, голень; регулярные спастические состояния; ослабление мышц ног, снижение работоспособности. боли в крестце, пояснице и ногах; онемением ног; нарушениями стула и мочеиспускания; парезами и параличами ног.
Стадии развития дорсопатии
В развитии любой формы дорсопатии – вертеброгенного генеза или болях невертеброгенного происхождения, различают 4 периода:
- Отсутствие клинических проявлений. Единственный возможный симптом – легкий дискомфорт. Морфологических изменений не наблюдается.
- Начинается деформация позвонков, рентген может показать некоторое истончение дисков, изменение суставов, образование единичных остеофитов на поверхности костной ткани. Появляются неприятные ощущения, хруст, боль, усиливающаяся при движении, беге или физической нагрузке.
- Происходит формирование грыжевого выпячивания, что сопровождается гипотрофией и слабостью скелетных мышц, болью стреляющего характера.
- Обнаруживаются: смещение позвонков, сдавливающих сосуды и нервы, множественные костные наросты разных форм (результат окостенения тканей), которые трутся о диск, усугубляя его деформацию. Возникают мышечные спазмы, ограниченность в подвижности суставов и определенных частей тела (человек совершает это намеренно, пытаясь ослабить боль).
Методы диагностики

С учетом большого количества предполагаемых инициаторов, в диагностике заболевания дорсопатия задействовано множество методик. Действующая схема (нюансы могут различаться):
- Устный опрос с целью выяснения жалоб.
- Сбор и анализ анамнеза – когда началось заболевание, динамика симптомов, сведения о перенесенных ранее заболеваниях, исследованиях, проведенном лечении.
- Внешний осмотр больного – пальпация, визуальное выявление наличия искривления.
- Мануальный мышечный тест для оценки состояния отдельных мышц или мышечных групп.
- Взятие функциональных проб для определения подвижности позвоночного столба и устойчивости.
- Неврологическое обследование – анализ походки, координации движений, рефлексов, функции нервов. Позволяет оценить эмоциональное состояние пациента, наличие расстройств чувствительности, нарушений рефлексов, парезов и параличей.
- Рентгеновское исследование для изучения структуры, обнаружения болезней, определения травм.
- МРТ (МРТ позвоночника)и КТ – детальное изучение и большая информативность (послойная оценка состояния мягких тканей и связочных структур).
- Электронейромиография для определения топики, оценки мышечного ответа, уровня поражения нервно-мышечного аппарата.
- Лабораторное исследование крови на наличие инфекции, иммунную реакцию.
- УЗИ – обследование сосудов, обнаружение искривления, грыжи, протрузии, нестабильности позвонков и пр.
Выполняя пальпацию позвоночника, врач отмечает болезненные места, наличие выпячивания позвонков, рельеф окружающих мышц.
Целью осмотра является выяснение следующей информации:
-
локализации и иррадиации дискомфортных ощущений; связи возникающих болей с положением тела и характером движений; наличия в анамнезе травм позвоночника; эмоционального состояния пациента.
Это позволяет выявить наличие возможных новообразований, инфекционных процессов, а также соматических заболеваний, которые могут проявляться болями в спине. Проверяется локализация процесса, объем допустимых движений в конечностях, степень подвижности позвоночника.
Благодаря этим методам удается исследовать состояние не только зоны поражения, но и близлежащих тканей, а также установить присутствие грыж или протрузий.
Дополнительно может потребоваться консультация узкого специалиста – нейрохирурга, хирурга-ортопеда.
Как лечить дорсопатии
Лечение этого заболевания проводится как на стадии обострения, так и вне его с целью профилактики. Терапия, проводимая в остром периоде, призвана ликвидировать или хотя бы уменьшить болевой синдром. При хроническом заболевании лечение дополняется реабилитационными мероприятиями, подбором индивидуального двигательного режима, сном на ортопедическом матрасе.
Заболевание серьезное, требует комплексного подхода. Реализуется широкий комплекс мероприятий. Применяется:
- Медикаментозная терапия – обезболивающие противовоспалительные препараты нестероидного ряда, которые назначают для стабилизации состояния больного (пластыри и гель Вольтарен, Кетонал, ДИП Рилиф), купирования обострений (инъекции или таблетки Диклофенак, Кеторол, Мелоксикам). При недостаточной эффективности последних медикаментов ставят уколы глюкокортикостероидов (Дипроспан, Кеналог) или местных анестетиков (Лидокаин, Новокаин). Уменьшить спастичность и увеличить объем активных движений помогает миорелаксант Тизанидин, Сирдалуд, Мидокалм, расслабить мышцы и стимулировать микроциркуляцию – пластырь Кетонал Термо. Для спасения хряща рекомендуется курс хондропротекторов (Алфлутоп, Мукосат), для усиления кровотока и улучшения работы нервной системы – нейротропных витаминов (Нейромультивит, Нейробион).
- Физиотерапевтические процедуры – различные виды электроимпульсного лечения (лекарственный электрофорез, диадинамические токи, применяемые с целью обезболивания, расслабления, восстановления эластичности мышц), лазеротерапия, УЗ-волны. Чтобы убрать дисфункцию и запустить регенеративный процесс, показаны: иглоукалывание, массаж, техники мануальной терапии, остеопатические методы, применение кинезиотейпов. Укреплению мышц способствует занятие лечебной физкультурой (комплекс упражнений врач разрабатывает индивидуально).
- Хирургическое вмешательство – исключительно по медицинским показаниям, когда консервативное лечение оказывается неэффективным. При грыжах проводится лазерная выпаризация грыжи, дискэктомия. Для создания стабильности сегментов позвонков применяют процедуру спондилодез, производят установку межпозвонковых кейджей. Для восстановления целостности или укрепления поврежденного тела позвонка показана вертебропластика.
- Народные методы – используются только в комплексе с основными методиками лечения. Все рецепты следует предварительно согласовывать с лечащим врачом. Для снижения боли популярен чесночный компресс (15-20 очищенных и измельченных зубчиков заливают смесью водки и яблочного уксуса в соотношении 1:5, настаивают в течение 3-х недель),компресс из сырой тертой черной редьки. Также используют свежевыжатый сок сельдерея (пить перед едой по 100 мл), растирку из корня хрена: 1 ст. л. кашицы из хрена соединить с 1 ст.л. водки (втирать смесь 2 раза в день).

Стандартной при этом является следующая последовательность лечебных мероприятий:
Как видим, после стихания болей пациент переходит на физиотерапевтическое лечение, мануальную терапию и массаж.
Если осуществляется лечение обострений хронической формы, применяют лекарственные препараты таких групп:
По мере утихания процесса назначают немедикаментозные методы лечения, расширение двигательной активности, при необходимости коррекцию психологического состояния.
При отсутствии эффекта назначают хирургическое лечение.
Последствия и осложнения
Отсутствие должного лечения чревато рядом осложнений, таких как:
-
хронизация болевого синдрома, прогрессирование дистрофических изменений и деформационных процессов; непрекращающаяся боль; неестественное сращивание тел соседних позвонков, блокирование фрагментов позвоночного столба; сужение и спазм позвоночной артерии, что ведет к уменьшению кровоснабжения головного мозга; дискогенная миелопатия, проявляющаяся тазовыми расстройствами, спастическими парезами (слабость в ногах), парализацией мышц; вторичные психоэмоциональные нарушения – тревожность, депрессии; паралич конечностей, инвалидность, потеря трудоспособности.
Профилактика
Предупредить формирование или прогрессирование патологического процесса поможет соблюдение простых правил и рекомендаций:
-
избегать малоподвижного образа жизни, чаще менять положение тела; не переносить тяжести; контролировать вес тела; не переохлаждаться; делать зарядку; не допускать травм; нормализовать питание – обеспечить поступление витаминов, включить в рацион больше овощей, зелени, фруктов, злаков, нежирных сортов мяса; своевременно обследоваться и лечить все заболевания.
Если вовремя предпринять все необходимые меры, серьезных последствий можно избежать.
Читайте также:


