Двигать костями можно в гипсе
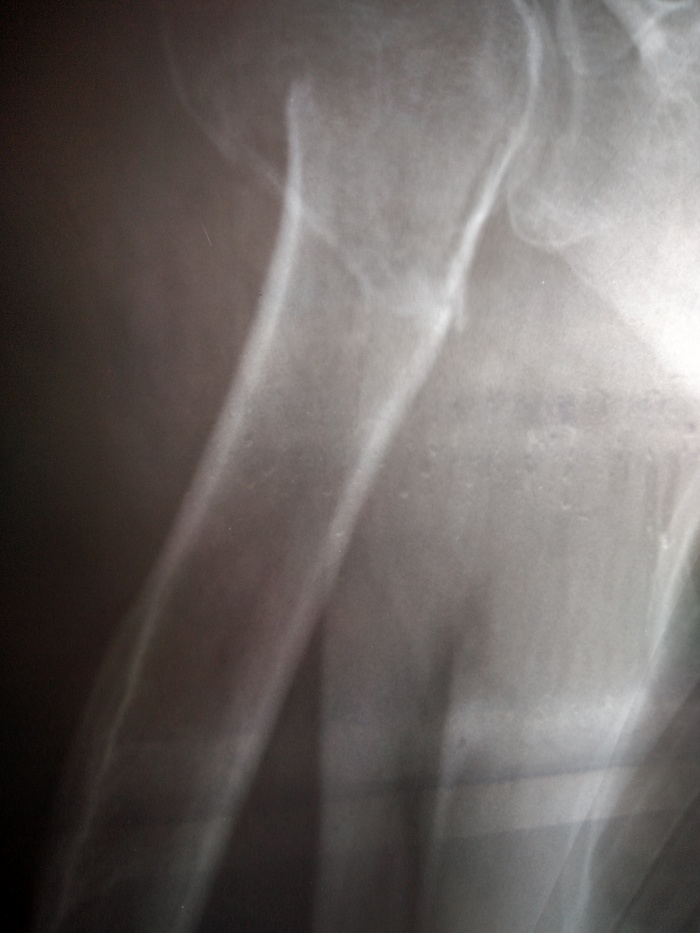

При осмотре, травматолог ощупывал сверху вниз, от ключицы до локтя. Ключица и всё что сверху было цело, трогались без боли, без онемения. Пальцы двигались и кисть двигались без проблем. Локоть тоже был в порядке. Врач сказал что смещение не большое, никаких дополнительных операций кроме гипсования делать не придётся.
Травма случилась 26 февраля и друг проходил в таком виде до 12 апреля. Через две недели после травмы делали ещё один снимок. Его к сожалению не сделал, но он идентичен первому, кроме того что нет линии перелома. Добавлю что на снимках в профиль, вообще не видно следов перелома. Во время ношения гипса сама травма особо не причиняла неудобств. Боль была не сильная и товарищ даже обезболивающее не принимал. Неудобства причинял сам гипс - спать, сами понимаете совсем не удобно.
12 апреля сняли гипс, назначили электрофорез и ЛФК. Друг каждый день разрабатывает руку, как сказали: упражнения по минут 15 каждые час - полтора.
Проблема нарисовалась такая.
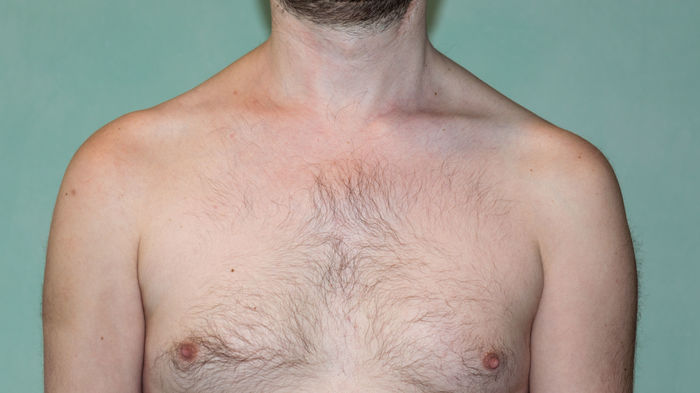

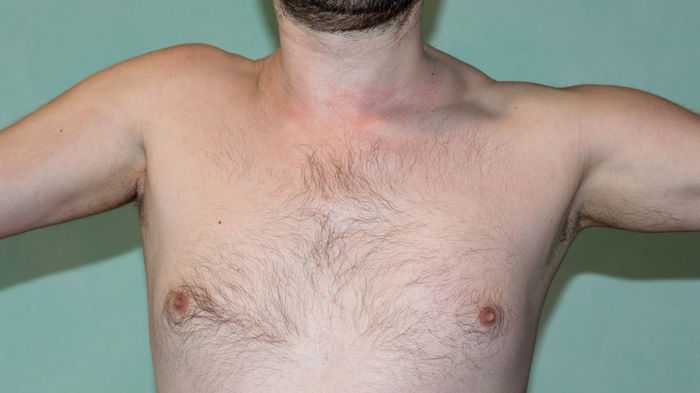
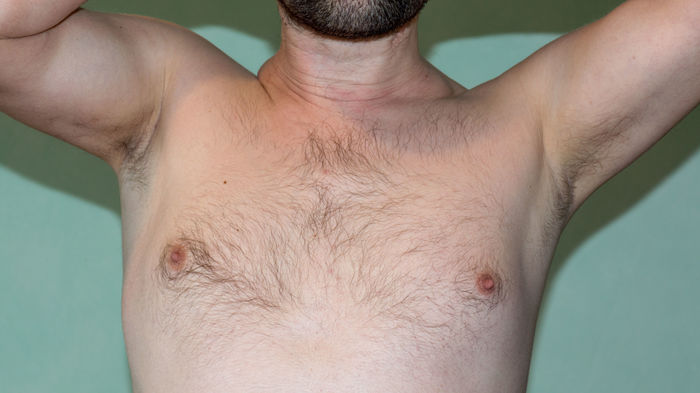
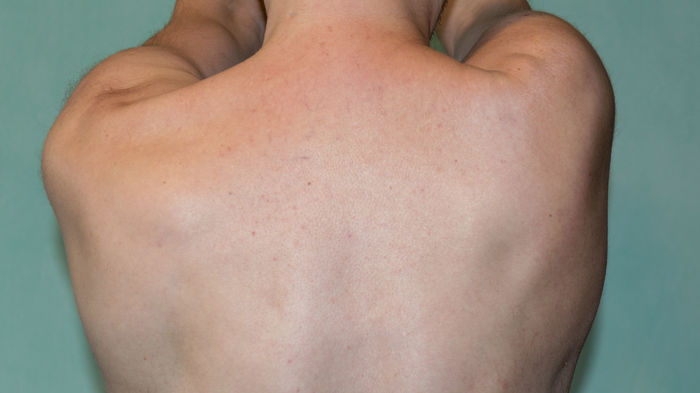
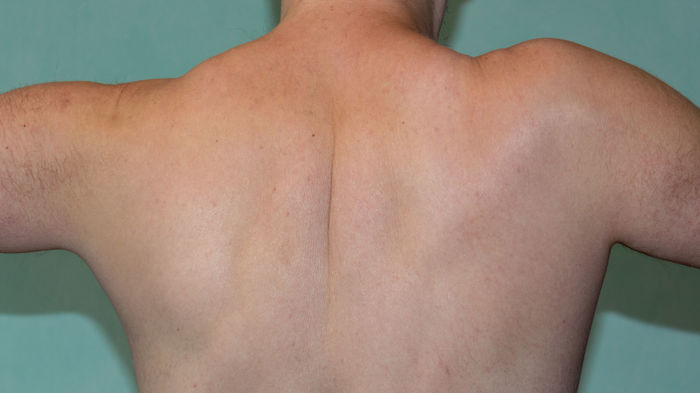
Записался на приём в институт травматологии, но это ещё будет через две недели.
Если есть люди понимающие, прошу подсказать - нормально ли такая ситуация, либо нужно какие то меры дополнительные принимать.
Прощу прощения за какие либо неточности в описании, не доктор.
![]()
это из-за длительной фиксации, разрабатывает пусть,
Спасибо большое, что написали сюда и спросили. А то ситуация точно такая же, сижу 2 месяца после снятия гипса, активно руку разрабатываю, а поднять не могу, даже еле волосы завязываю Ну теперь хоть поспокойнее буду, может через пол года в волейбол вернусь, так что еще раз большое спасибо!
Нормально , надо разрабатывать , пусть ходит туда где есть артромод.
У меня был перелом хирургической шейки, очень сложный, ставили штифт. Рука не поднималась. Ходила к нескольким врачам, мнения все очень разные. Говорили, что штифт мешает , надо вынуть. Говорили, что не восстановится никогда. В итоге через год после перелома вынула штифт, делала упражнения, а потом через 2 месяца пошла на большой теннис, было иногда больно , но терпимо, в итоге восстановление 95%, для моего перелома это идеальный результат. Так что теперь я придерживаюсь мнения, что надо заниматься, делать упражнения, растягивать руку, микроразрывы будут полезны, но конечно без фанатизма. Заниматься с постепенным увеличением нагрузки , но ждите быстрого результата . Рекомендую большой теннис.
Сразу на месте хирург сказал - или ложим тебе гипс и срастется хер знает как, или через 2 дня на операцию - ставим пластину.
Отпустили домой размышлять, попутно наложив гипс на ключицу+спину и всю руку.
Ложась в постель с этим гипсом я чувствовал как внутри руки шевелятся кости там, где они не должны шевелиться:) Это было поворотным фактором согласия на операцию.
После установки пластины и 3 месяцев неактивности рукой, прописали лфк. Была проблема как и у вас поначалу, мышцы не дорабатывали, поднимал вверх плечо и вытягивал этим руку. Тоже жутко переживал. Спустя пол года проблема начала проходить - мышцы восстанавливаются. Сейчас спустя 11 месяцев до сих пор есть мертвые зоны - совсем вертикально поднять не могу руку, но уже почти идеально. Так что продолжайте разрабатывать.
мне совсем отказали накладывать гипс на плечевой сустав,в снимке показано что перелом ещё не зажил и мне просто предложили сделать дома повязку так что-бы руку не поднимал вверх и сказали что само заживёт,в рентген-кабинете говорили обратное что срочно нужно наложить гипс пока кость не срастётся а то может пойти и в кривую заживление и там понадобится повторный перелом плечевого сустава,ну что сказал травматолог то и буду делать,сказал само заживёт так тому и быть,
Подскажите, как у друга сейчас ситуация? У меня такая же проблема, с момента перелома прошло чуть больше месяца
а я вчера плечо сломала. теперь почитала это все и страшно до слез.
угу. спасибо. меня сегодня врач "обрадовал". Через неделю на снимок. И если что не так, то в больницу, говорит. Сижу, думаю, что может быть не так.
Ох. Надеюсь, что не придётся 😢
спасибо за поддержку😃
У меня такая же проблема появилась, когда начал разрабатывать руку. Пока рука только на тридцать градусов поднимается, и это плечо выше другого идёт. Снимок перед снятием клипс.
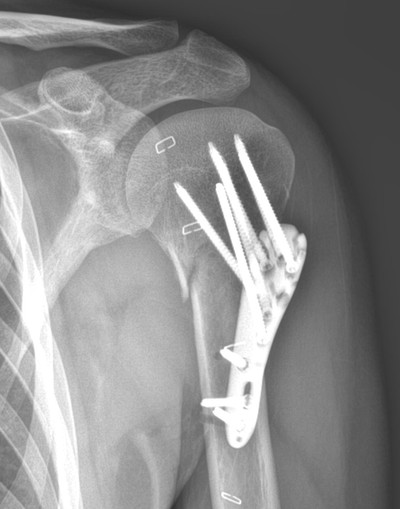
Был перелом плечевой кости со смещением отломков (треугольник примерно 1х1х1). Сам перелом был 15 июня, врач сказал:"Штифт"- и вытаскивать его не будут. После операции сказал через:"4 месяца, все ок будет." В итоге рука начала сростается тол ко через пол года :D , а все это время она, так сказать люфтила на штифте))
Ну короче, тоже сталкивался с этой проблемой, но особого значения не придал. Да кстати, забыл сказать, в повязке я ходил (гипс мне не делали), 4 месяца. Так вот, значения я этому не придал, думал разработается и так. Собсна так оно и случилось)) я просто снял повязку, ходил с рукой в кармане и гантельку 2х килограммовую поднимал и опускал дома. Я даже на ЛФК ни разу не ходил, просто дома стою на планке и отжимания от стены на одной руке делаю, как врач сказал. Щас осталось ее в суставе распрямить до конца, но чувствую, что просто гантелей это будет сделать сложно, если подскажите, что да как, буду благодарен, в скором времени запишусь наконец на ЛФК))
P.S. Скинул бы фотки, но я только что зарегался, так как увидел пост на тему разработки суставов, вот)) А так, у меня просто кость по середине сломана на пополам. Как-то так))
Муж на вахте, я одна с тремя детьми, на тот момент 11 месяцев, 3 года и 5 лет. Живём за городом. Делала уборку и уронила деревянный ящик на ногу, ступня синеет, опухает. Одеваю детей и еду на машине в город (нога левая, машина автомат). Добираюсь до травмпункта (младшего неся на руках, ходит ещё плохо). Там огромная очередь, начинаю просить "я с тремя детьми, пропустите пожалуйста", на что получаю ответ, что все ждут, все с перелома и ты подождешь. Сижу, проходит час, второй пошёл, приехала мама, сидим уже так же с тремя детьми и ещё бабушка с нами, дети хотят есть, пить, играть, уже стемнело. Подходит наша очередь спустя 3 часа, приводит молодого парня тётя в белом халате и прямо перед моим носом проводит его без очереди "я сотрудник, это мой сын, сотрудники без очереди". Потом в очереди на рентген этот парень меня пропустил вперёд, детям откуда то притащил печенек и бутылку воды и извинялся за поведение матери.
Сломанные кости теперь можно склеить полимерной смолой
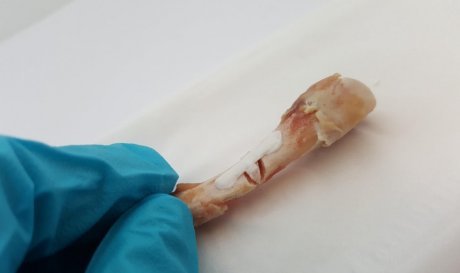
Принцип действия пластыря для костей идентичен тому, как работают с зубами. Сначала на поврежденный участок наносится кислотная мазь, для протравки поверхности и обнажения коллагеновых волокон. Затем туда кладут слой полимерной смолы, в составе которой есть микрочастицы – они сцепляются с волокнами коллагена и создают устойчивую связь. Остается осветить заплатку, чтобы запустить тиол-алкеновую реакцию отвердения вещества.
Шведские ученые разработали особую версию полимерной смолы, которая помимо прочности обеспечивает необходимый уровень гибкости костного вещества. Она на 55 % эффективнее, чем простая смола, если верить результатам опытов на костях крыс. Теперь технологию готовят для клинических испытаний, а если они пройдут успешно, компания Biomedical Bonding AB займется созданием коммерческой версии препарата.
У методики колоссальные перспективы, связанные с тем, что ранее сама идея склеивания костей оставалась уделом фантастики. Для этого не было подходящих материалов. Теперь же, в теории, можно будет вылечить сколь угодно сложный перелом – это будет примерно то же самое, что склеить разбившуюся вазу. Сложно, рискованно, но возможно.
Пациент мог услышать хруст при ударе или при посттравматическом движении.
Следует обратить внимание, изменился ли цвет кожи, а также опухло ли место удара. При переломе появляются гематома и отек.
Есть ли заметная деформация кости: выпирают ли осколки.
Имеется ли острая боль и повышенная чувствительность в том месте, куда пришелся удар.
Может ли человек двигать травмированной конечностью и что он испытывает при этом.
Если человек имеет вышеперечисленные признаки, то скорей всего его травма представляет собой не что иное, как перелом. При правильном процессе реабилитации, кость срастется без особых деформаций. Особенно быстро справляются с проблемой дети, так как у них повышен показатель регенерации костной ткани. Восстановление перелома руки в области запястья, ноги и других частей тела проходит в четыре этапа.
Рассмотрим каждый из них:
Первая стадия представляет собой процесс собирания крови в месте перелома , которая превращается впоследствии в сгусток крови -гематому.
Вторая стадия – это наполнение сгустка заживляющими костными клетками.
Третья стадия отвечает за формирование костной мозоли. Длится данный период до десяти дней.
Четвертая стадия является самим срастанием кости. По времени этот этап может занимать до десяти недель. Все зависит от сложности перелома.
Движение ладони, например, при переломе запястья будет даваться болезненно, а если к тому же было смещение костей, то лечение предстоит длительное.
Можно ли двигать пальцами при переломе руки?
Логично полагать, что при переломе костей запястья или какого-либо пальца кисти отдельно, движение рукой будет затруднено, а в некоторых случаях невозможно. Специалисты в этой теме выделяют следующий ряд признаков, которые указывают как раз на перелом пальца:
сильные болезненные ощущения;
появление гематомы под ногтями;
деформация пальца;
отек;
нарушения двигательной функции ;
отслоение ногтевой пластинки;
крепитация-похрустывание;
гематомы.
Если вы у себя обнаружили один из этих признаков, после того, как получили удар, то вам необходимо будет в кратчайшие сроки обратиться к врачу травматологу в травмпункт. Только врач травматолог может точно поставить диагноз и Назначить лечение перелома.
Некоторые люди даже после перелома могут продолжать двигать рукой, но при этом они будут чувствовать болезненные ощущения и поэтому желание делать нею что-либо у них не будет.
Для того чтобы как можно быстрее преодолеть возникшую проблему, рекомендуем вам пить кальций, а после того, как будет снят гипс, особое внимание уделяйте гимнастике, ЛФК и массажам.
Двигаются ли пальцы при переломе кисти руки – это то, что волнует многих в вопросе определения доврачебного диагноза. Да, это вполне возможно, но также следует помнить и о другом. Разумеется, что многие боятся того, что их ситуация может понести за собой ряд неприятных последствий. И это вполне вероятно. Если вовремя не обратиться за помощью к специалисту врачу травматологу, то можно таким образом самостоятельно обречь себя на осложнения переломов костей кисти.
Более распространены подобные результаты:
Посттравматический артроз.
Остеомиелит.
Нарушение двигательной активности.
Воспалительные процессы.
Осложнения инфекционного, гнойного характера.
Формирование ложного сустава.
Сильная опухлость руки после перелома
Также необходимо помнить о том, что неправильно сросшаяся кость несет за собой множество неприятных моментов, в том числе и деформацию конечности, а также нарушения нормального функционирования организма в целом.
Хочется отметить, что в случае перелома голеностопного сустава, человек может двигать пальцами ноги, однако не может в полной мере наступать на стопу и двигать ею. Это является главным признаком, указывающим на перелом, а не ушиб.
Врачи говорят о том, что пальцы шевелятся при переломе руки, но это действие сопровождается сильными резкими болями. Часто больные даже отказываются попытаться пошевелить пальцем, поскольку это вызывает настолько неприятные ощущения. Ваш лечащий врач точно скажет диагноз, поэтому сразу после того, как вы получили ушиб какой-то части тела, немедля обращайтесь к нему. Ни один медик не будет советовать вам заниматься самолечением, и не похвалит ваши попытки самостоятельно определить, что перед вами: перелом или же ушиб.
А вопрос движения поврежденной руки после срастания кости не имеет однозначного ответа. После того как вам будет снят гипс и шина, следует заниматься восстановлением функционирования сломанной конечности.
Делать резких движений не рекомендуется, но физические активности приветствуются врачами в виде специальной лечебной физкультуры. Разумеется, что не стоит заниматься самолечением, а программу составляет врач, опираясь на вашу проблему и индивидуальные особенности. Зная специфику перелома, медики разрабатывают комплекс лечения, в который обязательно входят такие элементы, как массаж, физкультура, использование различных мазей.
Травмированные кости могут срастаться долго, а после этого часто нарушается функционирование конечностей, вместе с тем мышцы тела ослабевают, суставы начинают двигаться хуже, и нарушается общий обмен веществ. Для того чтобы восстановительный период проходил быстрее, следует обратить внимание на следующие моменты: гимнастику, ЛФК, массажи, различные восстанавливающие мази и гели. Повторить курс можно будет примерно через полгода, с того момента, как был снят гипс.
Как уже упоминалось, существует два вида перелома – это открытый и закрытый. Если вы хотите оказать первую помощь пострадавшему, то советуем вам вызвать как можно быстрее врача, а также дать пациенту таблетку, которая поможет снять боль. В случае открытого перелома, вам необходимо обработать рану и остановить кровотечение.
После того как врач-травматолог разберется с вашей проблемой, он поставит точный диагноз, а также составит программу лечения и реабилитации.
Когда будет снят гипс и настанет время заниматься восстановлением общего состояния поврежденной части тела, то будьте готовы к тому, что движения будут затруднены. Это все можно будет решить с помощью массажей и лечебной гимнастики. Кстати, программу по восстановлению также будет составлять ваш персональный врач травматолог вместе с диетологом и массажистом.
Автор Ярослав Филатов сайт otravmah .online


Лучевая кость руки – это парная кость в предплечье, которая распложена рядом с локтевой костью. Перелом лучевой кости можно получить в любое время года и суток, при любых обстоятельствах. Часто он бывает во время ДТП, при занятии спортом или падении велосипеда или с лестницы – особенно у пожилых людей. Очень велик риск такой травмы, если упали на прямую руку.
Еще одна причина, которая может привести к перелому – остеопороз. При этом заболевании кости становятся очень хрупкими, настолько, что травму можно получить даже при незначительном ударе рукой.
Существует несколько видом перелома лучевой кости:
-
внустрисуставной – когда перелом приходится на лучезапястный состав;
внесуставной – в данном случае сустав не затронут;
открытый – когда повреждена кожа;
оскольчатый – в этом случае кость может быть сломана на 3 и более частей.
Самый опасный из них – открытый перелом, поскольку при таком варианте риск заражения инфекцией. Такие переломы очень сложно срастаются, поэтому надо как можно быстрее обратиться к травматологу.
Симптомы перелома лучевой кости
Главных симптомов три:
-
сильная боль от запястья до локтя;
сложно пошевелить запястьем.
Иногда может появиться гематома и онемение пальцев. При переломе лучевой кости со смещением будет заметна деформация руки, а при пальпации – характерный хруст обломков кости.
Лечение перелома лучевой кости
Диагностика
В большинстве случаев определить перелом лучевой кости помогает рентген – его делают в двух проекциях. Если перелом внутрисуставной и потребуется операция, делают компьютерную томографию (КТ) – она обеспечит точное выравнивание составной поверхности.
КТ делают и после операции, чтобы проверить, правильно ли сросся перелом.
Их несколько и зависят они от типа травмы. Кроме того при лечении учитывают возраст пациента (у пожилых людей кости срастаются дольше) и его активности, например, спортсменам важно сохранить полную подвижность руки.
Консервативное лечение. Если перелом несложный, смещения нет, на травмированную руку накладывают гипс.
Если перелом со смещением, врач первым делом вернет части в правильное положение – это называется репозиция. После этого руку зафиксируют гипсовой лангетой в конкретном положении, которое зависит от характера перелома. Лангету оставляют на несколько дней, до тех пор, пока не спадет отек. А после этого наложат гипс – на 4 - 5 недель.
Хирургическое лечение. В отдельных случаях смещение при переломе бывает настолько сильным, что зафиксировать кости в правильном положении просто гипсом не получится. В этом случае их будут фиксировать спицами через кожу или платинами и винтами – в этом случае делают открытую операцию.
После того, как кости срастутся, врач назначает физиотерапию. Это может быть электрофорез, УВЧ, массаж, ЛФК (лечебная физкультура, которая поможет восстановить подвижность руки) и специальная диета, направленная на укрепление костей.
Профилактика перелома лучевой кости в домашних условиях
Совет здесь может быть только один – осторожность и еще раз осторожность. Особенно это касается пожилых людей. Носите удобную обувь и не торопитесь, чтобы исключить возможность падения.
И конечно, надо больше употреблять продуктов, укрепляющих кости. Среди них лосось, сардины, сыр, йогурт, шпинат, соя, листовая капуста и злаки.
Популярные вопросы и ответы
Осложнения при переломе лучевой кости случаются как в момент травмы, так и в процессе лечения.
Если в результате травмы фрагменты кости повреждают кожу, перелом инфицируется. Проходящие вокруг лучевой кости сосуды и нервы могут повредиться как острыми отломками, так и быстро развивающимся отеком в зоне перелома.
Консервативное лечение заключается в восстановлении положения костей и удержании их гипсовой повязкой. Гипс иногда сдавливает мягкие ткани, что приводит к их медленному разрушению и трудному заживлению после удаления повязки.
Хирургическое лечение связано со стандартными редко встречающимися рисками – инфицирование раны, замедленное сращение перелома, сосудистые и неврологические осложнения.
Реабилитация после перелома лучевой кости должна начинаться сразу после оказания врачебной помощи. Хорошо помогает справиться с отеком лечебная физкультура под наблюдением физическим терапевтом, иногда применяется аппаратная физиотерапия. Консервативное лечение требует реабилитации в течение 6 - 8 недель в гипсе, и потом еще 6 - 8 недель без гипса. Хирургическое лечение позволяет сократить эти сроки вдвое.
Травма ноги в редких случаях заканчивается переломом костей. Повреждение костей в стопе возможно в любом возрасте, но чаще диагностируется у стариков и женщин после 45 лет. Чем опасен перелом стопы, и какие его виды бывают, должен знать каждый, чтобы своевременно оказать помощь пострадавшему.
Особенности повреждения
За прошедший год, с повреждением стопы в травмпункт обратилось всего 10% пациентов. Такой маленький процент обусловлен анатомическими особенностями строения стопы. Кости, из которых состоит нижняя часть ноги, имеют небольшой размер и располагаются очень близко друг к другу.
Причинами перелома могут стать непрямые повреждения:
- Прыжок с качели или любой возвышенности;
- При ходьбе подворачивание ноги;
- Падение на ногу тяжелого предмета.
У подростков и людей в пожилом возрасте перелом стопы может обуславливаться плоскостопием, неверной опорой на конечность. При несвоевременном лечении, травма вызывает артроз, и человек теряет способность нормально двигать ступней на всю жизнь.
В группу риска попадают люди, жизнь которых связана со спортом, женщины после 45 лет и старики. У женщин после климакса происходят гормональные изменения. Организм перестает в обычных объемах усваивать кальций и фтор. Костная ткань теряет прочность, становиться хрупкой и уязвимой. Любое механическое воздействие на стопу вызывает перелом.
Дети страдают в основном из-за активных игр. Ребенок получает травму, прыгая с качели или любого строения. Также стопа может повредиться при падении на нее тяжелого предмета. С такими травмами в медицинские учреждения чаще обращаются мужчины, деятельность которых связана со строительными работами.
Анатомические особенности нижней части ноги
Чтобы понимать характер травмы необходимо разобрать особенности строения стопы. Состоит ступня из 26 косточек небольшого размера, которые соединены суставами и связками. Анатомически стопа делится на три отдела:
- Предплюсна;
- Плюсна;
- Фаланги пальцев.
Перелом каждого из отделов вызывает индивидуальную симптоматику и требует определенного лечения.
Существуют общие симптомы, которые должны насторожить пострадавшего и подвигнуть обратиться к специалистам:
- Боль, которая возрастает при попытке наступить на ступню;
- Ступня теряет свою функциональность, не двигается;
- Кожа на нижней части ноги посинела, похолодела. Появился отек.
По механизму повреждения перелом ступни бывает двух типов:
- Открытый — когда над сломанными косточками образуется рана. Этот вид перелома опасен кровотечением и высокой вероятностью попадания в ткани инфекции;
- Закрытый — косточка сломана, но мягкие ткани не повреждены.

Травмирование предплюсны
Предплюсну образует связка костей: таранная, пяточная, ладьевидная, три клиновидные и ладьевидная. Ближе к центру таранная часть соединена с голеностопом человека. С дистальной стороны предплюсневые косточки соединяются с частями плюсны. Звенья плюсны переходят в фаланги и образуют суставы пальцев ног.
Травмирование таранной кости
Таранная кость относится к самым значимым звеньям в строении стопы. С ее помощью формируются своды нижней части ноги. При ходьбе именно через таранную косточку основное давление от тела человека передается на основание стопы. И это единственное скелетное звено, которое не имеет крепления с мышечной тканью.
В зависимости от расположения травмы различают виды перелома:
- Головки;
- Самого тела;
- Шейки;
- Латеральной (задней) части.

Симптоматика при травмировании таранного звена следующая:
- Сильная боль при попытке пошевелить стопой;
- Голеностоп и стопа отекают;
- На коже с внутренней стороны стопы образуются гематомы;
- При оскольчатом переломе или при смещении фрагментов, нижняя часть ноги деформируется;
- Стопа не двигается.
При прощупывании области суставной щели пациент испытывает острую болезненность. Если травмирована шейка кости, то болевой симптом усиливается при прощупывании ступни спереди. Перелом заднего отростка дает болезненные ощущения на заднюю часть стопы, в области сухожилий.

Если после осмотра у больного диагностировано смещение фрагментов, то необходимо немедленно провести репозицию. По истечении времени костные фрагменты становится все затруднительнее поставить на место, а спустя несколько недель репозиция становиться невозможной. Если смещение сложное с множеством осколочных фрагментов или защемлением, то пациенту назначается открытая репозиция и вытяжка скелета.
У пациентов нередко возникает вопрос, сколько ходить в гипсе? Если травмирован задний отросток таранной кости, то ходить в гипсе придется не менее 2–3 недель. Повреждение других участков таранного звена потребует более длительной фиксации ступни — 4–5 недель. Спустя месяц после гипсования, больному рекомендуется на время извлекать стопу из шины и начинать разминочные упражнения.
На реабилитационном этапе больному назначаются массаж, ЛФК и физиопроцедуры. Вернуться к привычной жизни пациент сможет спустя 3 месяца, но с учетом отсутствия осложнений. В течение 6 месяцев после сращивания кости пациенту необходимо носить супинаторы.

Повреждение ладьевидного участка
Ладьевидная часть стопы ломается под воздействием падения на стопу тяжести. В редких случаях фиксируется сдавливающий перелом. Сдавливание происходит между костями клиновидными и головкой таранного звена. В 50% случаев перелом ладьевидной кости происходит в комплексе с другими травмами голеностопа.
При повреждении ладьевидной части у больного проявляется симптоматика:
- Сильный болевой симптом при попытке опереться на ступню;
- На ступне с тыльной стороны образуется кровоподтек и отечность;
- Боль увеличивается, при попытке прощупать ладьевидную кость, повернуть стопу влево и вправо.
Диагностируется перелом при помощи рентгеновского снимка или КТ. Томография назначается в сложных случаях, когда перелом оскольчатый и у врача подозрения на повреждение нервных окончаний и сосудов.

Если перелом ладьевидной части простой, то больному накладывается отрегулированная по сводам стопы гипсовая фиксация. Смещение требует немедленной репозиции частей в правильное положение. Открытое вправление кости назначается в случае, когда нет возможности отрепонировать фрагменты.
Гипсовая фиксация осуществляется на срок от 4 до 5 недель.
Травмирование клиновидных и кубовидных звеньев
Перелом клиновидных и кубовидных звеньев скелета ноги обусловлен падением тяжести на тыльную часть ноги. Травма относится к сложным, и обычно случается в комплексе с другими повреждениями голеностопа.
При повреждении у человека проявляются симптомы:
- Болевой симптом при попытке повернуть стопу влево и вправо, во время пальпации;
- Отечность со внутренней стороны стопы;
- Кровоподтек.
Выявляется травма при помощи рентгеновского снимка. Если на снимке перелом не фиксируется, а по симптомам, нога повреждена, то человеку накладывается гипсовая повязка на 2 недели. Спустя 14 дней делается повторный снимок, и если кости сломаны, то фиксируется образование костной мозоли. На основании этого врач ставит диагноз — простой перелом.
После перелома клиновидных и кубовидных звеньев у человека часто развивается плоскостопие. Предупредить развитие осложнений можно при помощи супинатора, который рекомендуется носить не менее 1 года после травмы.

Травма плюсны
Чаще остальных частей стопы у человека ломается пятая плюсневая кость. Сложность травмы в том, что анатомически кости плюсны расположены так, что кровь попадает в эту зону в незначительном количестве. Питание для восстановления костной ткани недостаточно и восстановление требует продолжительного времени.
Перелом плюсны обусловлен следующими факторами:
- Падение на ногу тяжелого предмета;
- Сжимание или сдавливание стопы;
- Нога попала под колесо автомобиля.
Перелом плюсны бывает одиночным или с множественными травмами. В зависимости от расположения повреждения выделяют переломы: шейки, тела, головки кости.
При одиночной травме плюсневой кости смещения практически не случаются, так как остальные косточки выполняют роль шины.

Если перелом одиночный, то он сопровождается симптомами:
- С тыльной стороны подошвы образуется небольшая отечность мягких тканей;
- Боль при прощупывании ступни.
При множественном повреждении отекает вся стопа целиком. На стопе больного образуется обширная гематома, боль при прощупывании любого участка. Если перелом множественный и со смещением, то стопа деформируется.
Перелом плюсны без смещения диагностируется сложно. Рентгеновский снимок в двух проекциях редко дает положительный результат, больному назначается третий снимок и КТ.
При диагностике простого перелома без смещения на ступню накладывается шина с задней фиксацией. Ходить в гипсе пострадавшему придется от 4 до 6 недель. В сложных случаях гипс носится по 8–10 недель.
Травма пальцев
Перелом флангов на ноге обусловлен падением тяжести или после удара. Фаланга мизинца часто травмируется при ударе о мебель или углы стен. При переломе средней и ногтевой зоны фалангов, нога не теряет свою функциональность. Но без своевременного лечения происходит неправильное сращивание фаланг, которое приведет к последствиям:
- Боли во время ходьбы;
- Артроз суставов на ногах;
- Потеря подвижности пальцев.

Травмирование фаланг пальцев стопы вызывает у человека следующие симптомы:
- На поврежденном пальце кожа обретает синеющий цвет;
- При осевом движении пальцем чувствуется резкая боль;
- Под ногтевой зоной образуется кровоподтек;
- Палец отекает.
Диагностируется перелом фаланги пальца при помощи флюорографического снимка. В редких случаях назначается КТ.
При переломе большого и трех первых пальцев на стопе, накладывается задняя шина из гипса. Смещенные фрагменты фиксируются при помощи металлических спиц. Если перелом без смещения, то накладывается эластичная повязка.
Фиксирование осуществляется при помощи лейкопластыря, шиной служат соседние пальцы. В фиксирующей повязке больному придется проходить 4–6 недель. Легкие переломы срастаются за 2–3 недели.
Перелом стопы относится к самым серьезным повреждениям. В зависимости от сложности, сращивание займет от 2 до 8 недель. Отнестись к повреждению необходимо с серьезностью, так как без своевременного гипсования возможна деформация ступни. А это вызовет проблемы с выбором обуви и лишает человека полноценной жизни.
Читайте также:


