Двухсторонний сакроилеит при реактивном артрите
Для диагностики реактивного артрита важное значение имеет правильно собранный анамнез и использование адекватных лабораторных и инструментальных методов обследования больных. Вместе с тем клиническая картина реактивного артрита практически никогда не ассоциируется с предшествующей перенесенной инфекцией, в связи с чем диагноз заболевания в большинстве случаев основан на клинических проявлениях внесуставного инфекционного процесса, данных анамнеза и результатах лабораторных тестов.
Программа лабораторной диагностики при подозрении на реактивный артрит включает исследование периферической крови и мочи, синовиальной жидкости, мазков из уретры, цервикального канала, конъюнктив, копрокультур с целью идентификации этиологического фактора. Используются также иммунологические, культуральные и молекулярно-биологические методы исследования.
Лабораторные и инструментальные методы диагностики реактивного артрита
У некоторых больных постэнтероколитическими реактивными артритами при посеве кала на дизгруппу может выявляться патогенная микрофлора. При серологическом исследовании на антитела в РИГА к иерсиниям (сальмонеллам, шигеллам, кампилобактеру) определяются соответствующие антитела в диагностических титрах (1 : 200 и выше).
Бактериоскопия клинического материала от больного урогенитальным реактивным артритом (выделений из уретры, цервикального канала, конъюнктив) в некоторых случаях позволяет выявить цитоплазматические включения хламидий (тельца Хальберштедтера - Провацека) - крупные ретикулярные тельца (окрашиваются в синий цвет по Романовскому - Гимзе) и (или) мелкие элементарные тельца (окрашиваются в фиолетово-красный цвет).
Наиболее распространенными иммунологическими методами диагностики хламидийной инфекции являются реакция иммунофлюоресценции (прямая и непрямая), основанная на взаимодействии хламидийных антител с родоспецифическими хламидийными антигенами, и иммуноферментный анализ. Первый метод в настоящее время широко используется для лабораторной диагностики урогенитальных хламидиозов, однако отличается невысокой специфичностью и чувствительностью (65-97 %). Иммуноферментный метод позволяет определить наличие хламидийных антител в сыворотке крови больного (иммуноглобулинов различных классов), он удобен для скрининговых исследований, но его результаты во многом зависят от качества тест-систем. При этом в ранней фазе иммунного ответа (острая стадия) у больных обнаруживаются, как правило, антитела класса IgM. Пик концентрации приходится на вторую неделю после инфецирования, затем титр постепенно снижается, и через 2,5-3 мес. специфические IgM в крови не выявляются. Антитела класса IgG начинают обнаруживаться примерно через 1 мес. после начала заболевания и могут выявляться на низком уровне в течение многих лет. IgA-антитела появляются в крови в конце 1-го месяца после инфецирования и выявляются до тех пор, пока хламидийный антиген остается доступным для иммунокомпетентных клеток.
Серологическая диагностика хламидийной инфекции затруднена из-за наличия у больных недостаточно напряженного иммунного ответа вследствие низкой иммуногенности хламидий. Вместе с тем использование реакции связывания комплемента (РСК) у пациентов с хроническими вариантами течения заболевания может подтвердить диагноз, который считается положительным только при значении титра антител больше 1 : 64.
Среди молекулярно-биологических методов исследования наиболее часто используется метод полимеразной цепной реакции (ПЦР-анализ), в основе которого лежит многократное увеличение числа копий специфического участка хламидийной ДНК (РНК). Метод дает возможность определять антигены возбудителя в различном клиническом материале (кровь, сыворотка, синовиальная жидкость, слюна, выделения из уретры, цервикального канала, эякулят и др.). Данный метод является относительно недорогим, а с учетом его высокой чувствительности и специфичности (80-100 %) он по праву занимает лидирующее место в лабораторной диагностике.
Таким образом, для идентификации возбудителя реактивного артрита предпочтительно последовательно использовать несколько диагностических методов: для определения антигенов хламидий - иммунофлюоресцентный метод или ПЦР-анализ, для определения титров антител к хламидиям - иммуноферментный анализ, при контроле эффективности лечения лучше использовать культуральный метод.
Рентгенологически на ранних этапах болезни обычно не выявляется каких-либо изменений со стороны суставов, за исключением признаков отека околосуставных мягких тканей и синовита. В более поздние сроки обнаруживаются периостит, кистевидная перестройка в эпифизах костей, костные разрастания в местах прикрепления ахиллова сухожилия и подошвенной фасции. Околосуставной остеопороз развивается при длительном воспалительном процессе в суставах. Эрозивные поражения суставных поверхностей встречаются, как правило, при хронических вариантах течения реактивного артрита у HLA-B27+ больных, чаще при синдроме Рейтера.
При хроническом течении реактивного артрита у 25 % HLA-B27+ больных наблюдается асимметричное поражение подвздошно-крестцовых сочленений. При рентгенографии позвоночника у 20 % больных выявляются признаки спондилита, энтезита, иногда анкилоза.

Рентгенограмма. Реактивный артрит. Двусторонний сакроилеит
Из новых диагностических методов все чаще стали применять КТ и ЯМРТ. Использование этих методов позволяет выявлять изменения костей и околосуставных тканей, визуализация которых при выполнении обычной рентгенографии не представляется возможной.
Для диагностики синовита и выявления патологических изменений в костях скелета применяется сцинтиграфия - метод лучевой диагностики, основанный на оценке распределения радиофармацевтического препарата технеция 99тТс в изучаемом органе или ткани. При активном воспалении синовиальной оболочки сустава при реактивном артрите отмечается повышенное диффузное накопление 99тТс в этой зоне, при сакроилеите - гиперфиксация его в области подвздошно-крестцовых сочленений. Метод сцинтиграфии суставов характеризуется более высокой чувствительностью по сравнению с рентгенологическим методом и во многих случаях позволяет выявить изменения значительно раньше.
В последние годы для исследования суставов более широко стали применять метод ультразвукового сканирования суставов. С его помощью можно визуализировать те анатомические структуры, которые плохо доступны исследованию другими методами. Ультразвуковое сканирование позволяет диагностировать минимальный суставной выпот, определять в динамике состояние синовиальной оболочки, хряща и суставной капсулы, дает возможность выявить изменения пяточной кости, уплотнения сухожилий, прилегающих мышц и др.
Для диагностики характера поражения суставов используются и инвазивные методы, в частности артроскопия. Наиболее часто артроскопия проводится при поражении коленного сустава, который удобен для данной процедуры благодаря своим анатомическим особенностям. Для осмотра доступны синовиальная оболочка, суставной хрящ, верхняя поверхность менисков, передняя и задняя крестовидные связки. При хроническом синовите наблюдаются утолщение и гиперемия синовиальной оболочки, ворсины утрачивают свою прозрачность и увеличиваются в размерах. Нередко в полости сустава визуализируются свободно лежащие или фиксированные на синовиальной оболочке сгустки фибрина или хрящевой детрит.
Помимо осмотра сустава, при проведении артроскопии имеется возможность выполнить биопсию тканей сустава с последующим морфологическим исследованием. При микроскопическом исследовании полученного материала в ряде случаев удается идентифицировать этиологический фактор (хламидии), а при использовании иммунофлюоресцентных методов - антигенный материал, входящий в состав иммунных комплексов.
Следует подчеркнуть, что артроскопия может использоваться не только с диагностической, но и с лечебной целью. Так, интенсивное орошение сустава изотоническим раствором хлорида натрия с последующим введением глюкокортикоидов (дипроспана) позволяет добиться быстрого купирования активности воспалительного процесса.
В ряде случаев для диагностики внесуставных проявлений у больных реактивным артритом используют ректоромано- или фиброколоноскопию, при этом у большинства больных постэнтероколитическим реактивным артритом нередко обнаруживаются изменения слизистой оболочки, характерные для острого или хронического колита.
Сакроилеит – это крайне коварное и опасное заболевание, для которого характерно воспаление крестцово-подвздошного сустава. Патология поражает молодых людей трудоспособного возраста. Спустя 10-15 лет у 70% из них происходят тяжелые необратимые изменения в суставе. Это ведет к существенному снижению качества жизни и потере трудоспособности.
Из-за похожих клинических симптомов сакроилеит нередко путают с дегенеративно-дистрофическими заболеваниями пояснично-крестцового отдела позвоночника (остеохондрозом, спондилоартрозом, спондилезом и др.). У большинства больных выявляют рентгенологические признаки этих болезней. Большинство врачей на этом останавливается, выставляет диагноз и отправляет пациента лечиться. Но… сакроилеит очень часто развивается вместе с другими заболеваниями позвоночника. Он может иметь разные причины возникновения и говорить о наличии других, более серьезных системных заболеваний.
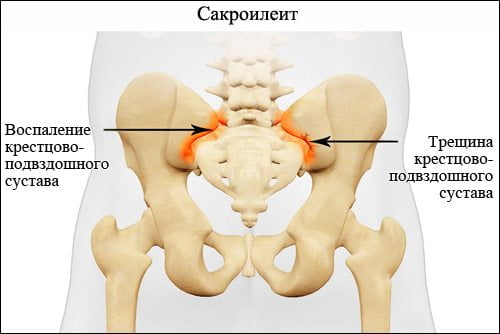
В международной классификации болезней (МКБ-10) сакроилеиту присвоен код М46.1. Патологию относят к воспалительным спондилопатиям – заболеваниям позвоночника, которые сопровождаются прогрессирующим нарушением функций его суставов и выраженным болевым синдромом. Сакроилеит вынесен в другие рубрики, как симптом некоторых заболеваний костно-мышечной системы и соединительной ткани. В качестве примера можно привести поражение крестцово-подвздошного сустава при остеомиелитах (М86.15, М86.25) или анкилозирующем спондилите (М45.8).
В своем развитии сакроилеит проходит несколько последовательных стадий. Изменения на рентгене появляются лишь на последних из них, когда лечить патологию оказывается крайне тяжело. Сакроилеит может развиваться на фоне многих заболеваний, из-за чего его сложно диагностировать и классифицировать.
Разберемся с причинами и классификацией болезни.
Классификация и описание видов сакроилеита
Важно знать! Врачи в шоке: "Эффективное и доступное средство от ОСТЕОХОНДРОЗА существует. " Читать далее.
Воспаление крестцово-подвздошного сустава может быть самостоятельной болезнью или возникать вторично на фоне аутоиммунных или инфекционных заболеваний. Сакроилеит может иметь одностороннюю или двустороннюю локализацию, острое, подострое или хроническое течение.
| По локализации | Односторонний – воспалительный процесс затрагивает лишь правое или левое крестцово-подвздошное сочленение |
| Двусторонний – патологические изменения распространяются на оба сустава. Чаще всего болезнь возникает при анкилозирующем спондилоартрите и бруцеллезе | |
| По распространенности и активности воспалительного процесса | Синовит – наиболее легкая форма сакроилеита. Характеризуется изолированным воспалением синовиальной оболочки, выстилающей полость крестцово-подвздошного сустава. Чаще всего имеет реактивную природу. Если в суставной полости скапливается гнойный экссудат, заболевание протекает остро и крайне тяжело |
| Остеоартрит (деформирующий остеоартроз) – хроническое поражение крестцово-подвздошного сочленения, при котором в патологический процесс вовлекаются практически все структуры сустава. Также поражаются расположенные рядом кости, мышцы, связки. Обычно развивается на фоне хронических дегенеративно-дистрофических или ревматических заболеваний костно-мышечной системы | |
| Панартрит (флегмона) – острое гнойное воспаление сустава со всеми его оболочками, связками и сухожилиями. Воспалительный процесс также затрагивает прилежащие мягкие ткани и кости. В форме панартрита обычно протекает сакроилеит, вызванный острым гематогенным остеомиелитом | |
| В зависимости от причины возникновения | Неспецифический инфекционный – развивается вследствие проникновения в сустав золотистого или эпидермального стафилококка, стрептококка, энтеробактерий или синегнойной палочки. Обычно развивается на фоне остеомиелита и имеет острое течение |
| Специфический инфекционный – вызывается специфическими возбудителями — это микобактерии туберкулеза, бледные трепонемы или бруцеллы. К таким сакроилеитам относят туберкулезный, сифилитический, бруцеллезный и т. д. В большинстве случаев имеет хроническое медленно прогрессирующее течение, хотя может возникать и остро | |
| Инфекционно-аллергический (асептический, реактивный) – развивается на фоне кишечных или урогенитальных инфекций. При этом патогенные микроорганизмы в суставной полости не обнаруживаются. Воспаление имеет реактивный характер и сложный механизм развития. Болезнь протекает остро или подостро и проходит спустя 4-6 месяцев | |
| Ревматический – развивается на фоне ревматических заболеваний (болезнь Уиппла, синдром Бехчета, подагра, анкилозирующий спондилоартрит). Имеет хроническое медленно прогрессирующее, но тяжелое течение. Часто приводит к деформации суставов, выраженному болевому синдрому и даже инвалидности. Лечение позволяет лишь замедлить прогрессирование патологии и добиться ремиссии | |
| Неинфекционный – возникает первично и этиологически не связан с другими заболеваниями. Причиной выступают травмы, тяжелые физические нагрузки, активные занятия спортом или сидячий образ жизни. Сакроилеит неинфекционной природы развивается у беременных женщин и рожениц из-за чрезмерной нагрузки на крестцово-подвздошные суставы или вследствие их травматизации во время родов | |
| По течению | Острый гнойный – имеет внезапное начало, стремительное развитие и бурное течение. Возникает на фоне остеомиелита или после тяжелых травм. Очень опасен, поскольку может привести к тяжелым осложнениям и распространению инфекции на спинной мозг. Требует немедленного лечения. Больному требуется хирургическое вмешательство |
| Подострый – может иметь специфическую инфекционную или реактивную природу. Проявляется достаточно сильными болями и трудностями при ходьбе. Не сопровождается скоплением гноя в суставной полости. Обычно хорошо реагирует на лечение и полностью излечивается в течение 6 месяцев | |
| Хронический – имеет длительное течение и поначалу очень скудную симптоматику. Со временем боли в копчике и пояснице появляются все чаще и доставляют больному все больше дискомфорта. Хронический сакроилеит обычно развивается у людей с аутоиммунными нарушениями или длительнотекущими инфекционными заболеваниями |
Одно- и двухсторонний
В большинстве случаев воспаление крестцово-подвздошного сустава имеет односторонний характер. При локализации патологического процесса справа речь идет о правостороннем, слева – левостороннем сакроилеите.
2-х сторонний сакроилеит – что это такое и чем он опасен? Для заболевания характерно одновременное вовлечение в воспалительный процесс сразу обоих крестцово-подвздошных суставов. Данная патология нередко является признаком болезни Бехтерева, которая имеет тяжелое течение и приводит к ранней инвалидизации.
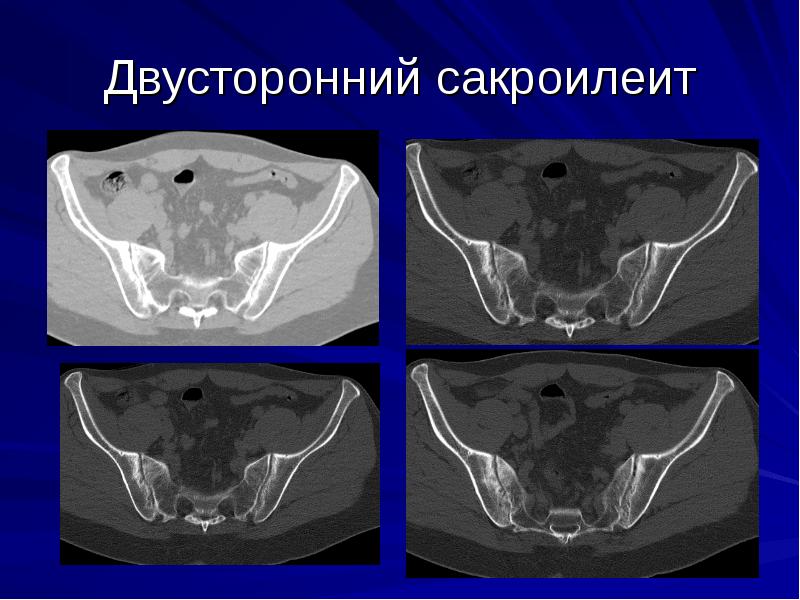
Степени активности двустороннего сакроилеита:
- 1 степень – минимальная. Человека беспокоят умеренные боли в пояснице и легкая скованность по утрам. При сопутствующем поражении межпозвоночных суставов возможны трудности при сгибании и разгибании поясницы.
- 2 степень – умеренная. Больной жалуется на постоянные ноющие боли в пояснично-крестцовой области. Скованность и неприятные ощущения сохраняются в течение дня. Болезнь мешает человеку вести привычный образ жизни.
- 3 степень – выраженная. Больного мучают сильные боли и выраженное ограничение подвижности в спине. В области крестцово-подвздошных суставов у него образуются анкилозы – полные сращения костей между собой. В патологический процесс вовлекается позвоночник и другие суставы.
На ранней стадии болезни рентгенологические признаки либо отсутствуют, либо практически незаметны. Очаги остеосклероза, сужение межсуставных щелей и признаки анкилозов появляются лишь на 2 и 3 степени сакроилеита. Диагностировать болезнь в самом ее начале можно с помощью МРТ. Большинство пациентов с сакроилеитом обращается к врачу лишь на 2 стадии болезни, когда боли начинают вызывать дискомфорт.
Инфекционный неспецифический
Чаще всего развивается вследствие занесения инфекции с током крови при остром гематогенном остеомиелите. Патогенные микроорганизмы также могут проникать в сустав из близрасположенных очагов инфекции. Причиной патологии бывают проникающие ранения и перенесенные хирургические вмешательства.
Характерные симптомы острого гнойного сакроилеита:
В общем анализе крови у больного выявляют повышение СОЭ и лейкоцитоз. Поначалу на рентгенограммах нет видимых изменений, позже становится заметным расширение суставной щели, вызванное скоплением гноя в синовиальной полости сустава. В дальнейшем инфекция распространяется на близрасположенные органы и ткани. Больному с гнойным сакроилеитом требуется немедленное хирургическое вмешательство и курс антибиотикотерапии.
Туберкулезный
- локальная боль, припухлость и покраснение кожи в месте проекции подвздошно-крестцового соединения;
- болезненные ощущения в области ягодицы, крестца, задней поверхности бедра, которые усиливаются при движениях;
- сколиоз с искривлением в здоровую сторону, трудности и чувство скованности в пояснице, вызванные рефлекторным сокращением мышц;
- постоянное повышение температуры тела до 39-40 градусов, признаки воспалительного процесса в общем анализе крови.
Рентгенологические признаки туберкулезного сакроилеита появляются по мере разрушения костей, формирующих подвздошно-крестцовый сустав. Поначалу на подвздошной кости или крестце появляются очаги деструкции с секвестрами. Со временем патологический процесс распространяется на весь сустав. Его контуры становятся размытыми, из-за чего наблюдается частичное или даже полное исчезновение суставной щели.
Сифилитический
В редких случаях сакроилеит может развиваться при вторичном сифилисе. Он протекает в виде артралгий – болей в суставах, быстро исчезающих после адекватной антибиотикотерапии. Чаще воспаление подвздошно-крестцового сустава возникает при третичном сифилисе. Такой сакроилеит обычно протекает в виде синовита или остеоартрита.
В костных или хрящевых структурах сустава могут образовываться сифилитические гуммы — плотные образования округлой формы. Рентгенологическое исследование информативно лишь при значительных деструктивных изменениях в костях подвздошно-крестцового сустава.
Бруцеллезный
У больных с бруцеллезом сакроилеит развивается довольно часто. Подвздошно-крестцовый сустав поражается у 42% пациентов с артралгиями. Для заболевания характерны периодические боли летучего характера. В один день может болеть плечо, во второй – колено, в третий – поясница. Вместе с этим у больного появляются признаки поражения других органов: сердца, легких, печени, органов мочеполовой системы.
Даже "запущенный" ОСТЕОХОНДРОЗ можно вылечить дома! Просто не забывайте раз в день мазать этим.
Гораздо реже у пациентов развивается сакроилеит в форме артрита, периартрита, синовита или остеоартрита. В патологический процесс может вовлекаться как один, так и сразу оба сустава. Диагностировать бруцеллезный сакроилеит с помощью рентгенограмм невозможно из-за отсутствия специфических признаков патологии.
Псориатический
Псориатический сакроилеит выявляют у 50-60% больных с псориазом. Патология имеет четкую рентгенологическую картину и не вызывает трудностей при диагностике. Болезнь протекает бессимптомно и не доставляет человеку никакого дискомфорта. Лишь у 5% людей возникает клинико-рентгенологическая картина, напоминающая таковую при болезни Бехтерева.
Более 70% пациентов с псориазом страдают от артритов разной локализации. Они имеют ярко выраженное клиническое течение и приводят к нарушению нормального функционирования суставов. Чаще всего у больных встречается олигоартрит. Страдать могут голеностопные, коленные, тазобедренные или другие крупные суставы.
У 5-10% людей развивается полиартрит мелких межфаланговых суставов кисти. По клиническому течению заболевание напоминает ревматоидный артрит.
Энтеропатический
Воспаление подвздошно-крестцового сустава развивается примерно у 50% пациентов с хроническими аутоиммунными заболеваниями кишечника. Сакроилеит возникает у людей с болезнью Крона и неспецифическим язвенным колитом. В 90% случаев патология имеет бессимптомное течение.
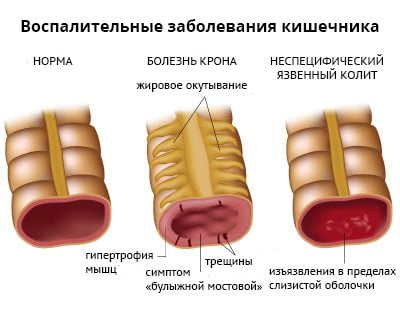
Выраженность воспалительного процесса и дегенеративных изменений в суставе никак не зависит от тяжести кишечной патологии. А специфическое лечение язвенного колита и болезни Крона не влияет на течение сакроилеита.
В 10% случаев энтеропатический сакроилеит является ранним симптомом болезни Бехтерева. Клиническое течение анкилозирующего спондилоартрита при кишечной патологии не отличается от такового при идиопатической (неуточненной) природе заболевания.
Сакроитеит при синдроме Рейтера
Синдромом Рейтера называют сочетанное поражение органов мочеполовой системы, суставов и глаз. Болезнь развивается вследствие хламидийной инфекции. Реже возбудителями выступают микоплазмы и уреаплазмы. Также заболевание может развиваться после перенесенных кишечных инфекций (энтероколит, шигеллез, сальмонеллез).
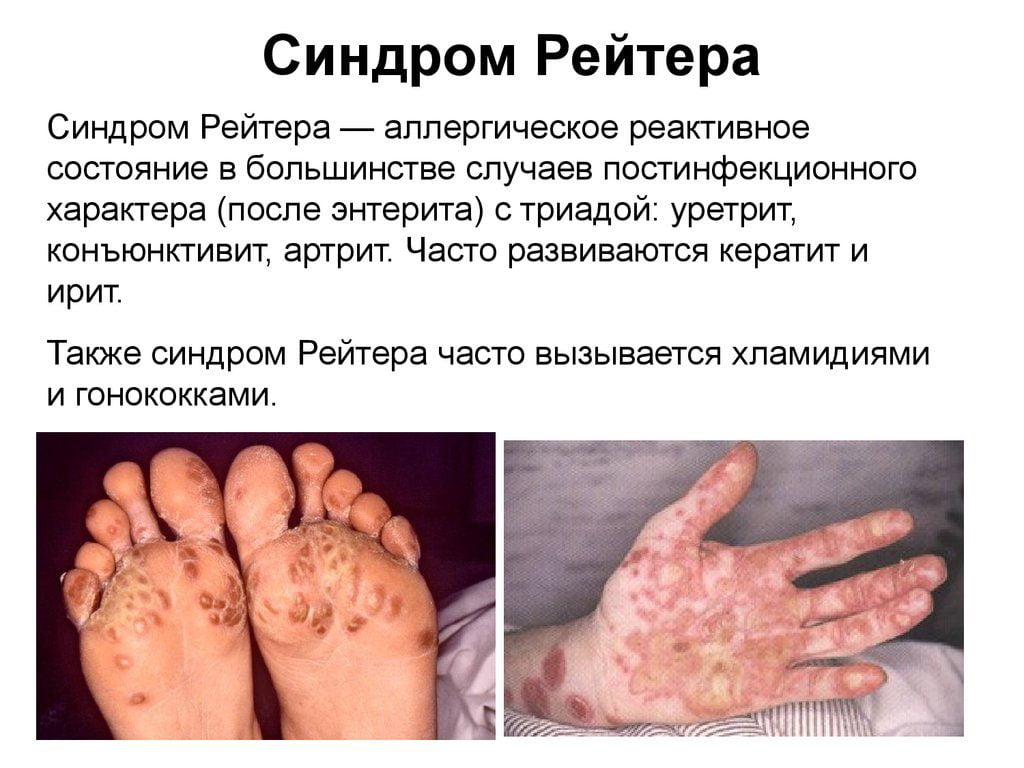
Классические признаки синдрома Рейтера:
- связь с перенесенной урогенитальной или кишечной инфекцией;
- молодой возраст заболевших;
- признаки воспаления органов мочеполового тракта;
- воспалительное поражение глаз (иридоциклит, конъюнктивит);
- наличие у больного суставного синдрома (моно-, олиго- или полиартрит).
Сакроилеит выявляют у 30-50% больных с синдромом Рейтера. Воспаление обычно имеет реактивную природу и одностороннюю локализацию. Вместе с этим у больных могут поражаться воспалением другие суставы, развиваться подошвенный фасциит, подпяточный бурсит, периоститы позвонков или костей таза.
Сакроилеит при анкилозирующем спондилоартрите
В отличие от гнойного инфекционного, реактивного, туберкулезного и аутоиммунного сакроилеитов всегда имеет двустороннюю локализацию. На начальных стадиях протекает практически бессимптомно. Острые боли и нарушение подвижности позвоночника возникают в более позднем периоде из-за постепенного разрушения суставов.
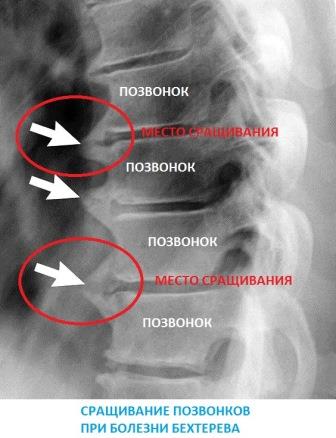
Анкилозирующий сакроилеит — один из симптомов болезни Бехтерева. У многих больных поражаются межпозвоночные и периферические суставы. Типично и развитие иридоциклита или ирита – воспаления радужной оболочки глазного яблока.
Роль КТ и МРТ в диагностике
Рентгенологические признаки появляются на поздних стадиях сакроилеита, причем далеко не при всех его видах. Рентген-диагностика не позволяет вовремя выявить болезнь и своевременно начать лечение. Однако диагностировать заболевание на начальных этапах развития можно с помощью других, более современных методов исследования. Ранние признаки сакроилеита лучше всего видны на МРТ.
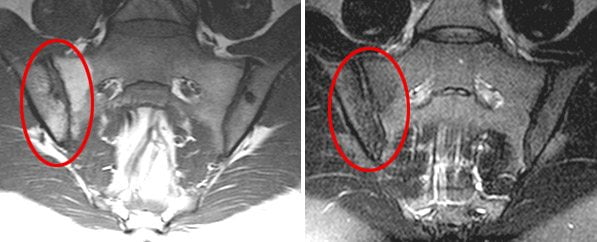
Магнитно-резонансная томография (МРТ) наиболее информативна в диагностике сакроилеита на самых ранних стадиях. Она позволяет выявить первые признаки воспалительного процесса в суставе – жидкость в суставной полости и субхондральный отек костного мозга. Эти изменения не визуализуются на компьютерных томограммах (КТ).
Компьютерная томография более информативна на поздних стадиях сакроилеита. КТ выявляет костные дефекты, трещины, склеротические изменения, сужение или расширение суставной щели. Но компьютерная томография практически бесполезна в ранней диагностике сакроилеита.
Как лечить: этиологический подход
Наиболее важным шагом в борьбе с сакроилеитом является выявление его причины. Для этого человеку необходимо пройти полноценное обследование и сдать ряд анализов. После этого пациенту назначают этиологическое лечение. Больным с туберкулезом показана схема противотуберкулезной терапии, людям с инфекционными заболеваниями проводят антибиотикотерапию. При аутоиммунной патологии используют стероидные гормоны.
Тактика лечения и прогноз при заболевании зависят от его причины, активности воспаления и степени вовлеченности в патологический процесс суставных структур. При наличии симптомов острого гнойного сакроилеита больному показано немедленное хирургическое вмешательство. Во всех остальных случаях болезнь лечат консервативно. Вопрос о целесообразности операции встает на поздних стадиях, когда заболевание уже не поддается консервативной терапии.
Какой врач лечит сакроилеит? Диагностикой и лечением патологии занимаются ортопеды, травматологи и ревматологи. При необходимости больному может потребоваться помощь фтизиатра, инфекциониста, терапевта, иммунолога или другого узкого специалиста.
Для купирования болевого синдрома при сакроилеите используют препараты из группы НПВС в виде мазей, гелей или таблеток. При сильных болях нестероидные противовоспалительные препараты вводят внутримышечно. В случае защемления и воспаления седалищного нерва больному выполняют лекарственные блокады. С этой целью ему вводят кортикостероиды и ненаркотические анальгетики в точку, максимально близкую к месту прохождения нерва.
После затихания острого воспалительного процесса человеку необходимо пройти курс реабилитации. В этом периоде очень полезны массаж, плавание и лечебная гимнастика (ЛФК). Специальные упражнения помогают вернуть нормальную подвижность позвоночника и избавиться от чувства скованности в пояснице. Пользоваться народными средствами при сакроилеите можно с разрешения лечащего врача.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Код по МКБ-10
М02 Реактивные артропатии.
Код по МКБ-10
Эпидемиология
Эпидемиологические исследования реактивных артритов ограничены, что связано с отсутствием унифицированных диагностических критериев, трудностью обследования этой группы больных и возможностью субклинического течения инфекций, ассоциированных с реактивным артритом. Заболеваемость на реактивный артрит составляет 4,6-5,0 на 100 000 населения. Пик их развития отмечается в третьей декаде жизни. Отношение мужчин к женщинам составляет от 25:1 до 6:1. Мочеполовую форму значительно чаще встречают у мужчин, однако постэнтероколитическую - одинаково часто у мужчин и женщин.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10]
Что вызывает реактивный артрит?
Этиологическими агентами считают Chlamydia trachomatis, Yersinia enterocolitica, Salmonella enteritidis, Campylobacter jejuni, Shigella flexneri. Обсуждают артритогенные свойства некоторых штаммов Chlamydia pneumoniae и Chlamydia psittaci. Этиологическая роль Clostridium difficile, Ureaplasma urealyticum, Mycoplasma hominis, Neisseria gonorrhoeae в развитии реактивного артрита не доказана.
Этиологическим фактором мочеполового варианта заболевания считают Chlamydia trachomatis. Этот микроорганизм идентифицируют у 35-69% больных на реактивный артрит. Хламидийная инфекция является одной из наиболее распространённых. В Европе её обнаруживают примерно у 30% сексуально активных людей. Заболеваемость хламидиозом в три раза превышает заболеваемость гонореей. Отмечена чёткая корреляция уровня инфицированности этим микроорганизмом с такими признаками, как возраст моложе 25 лет, рискованное сексуальное поведение со сменой партнёров, применение оральных контрацептивов.
Хламидии - этиологический фактор не только реактивного артрита, но и трахомы, венерической лимфогранулёмы, орнитоза, интерстициальной пневмонии. Chlamydia trachomatis, способствующая развитию мочеполового варианта заболевания, имеет пять серотипов (D, E, F, G, H, I, K), ее рассматривают как облигатный внутриклеточный микроорганизм, передающийся половым путём. Хламидийная инфекция часто протекает со стертой клинической картиной, встречается в 2-6 раз чаще, чем гонорея, и нередко активизируется под влиянием другой мочеполовой или кишечной инфекции.
У мужчин она проявляется быстро преходящим передним или тотальным уретритом со скудными слизистыми выделениями из мочеиспускательного канала, зудом, дизурией. Реже встречают эпидидимит и орхит, крайне редко простатит У женщин наблюдают цервицит, вагинит, зндометрит, сальпингит, сальпингоофорит. Для хламидийной инфекции у женщин характерны дискомфорт в области наружных половых органов, боли в нижней части живота, слизисто-гнойные выделения из канала шейки матки, повышенная контактная кровоточивость слизистой оболочки. Осложнениями хронического течения хламидийной инфекции у женщин считают бесплодие или внематочную беременность. У новорождённого, рождённого от инфицированной хламидиями матери, возможно развитие хламидийного конъюнктивита, фарингита, пневмонии или сепсиса. Кроме того, указанные серотипы Chlamydia trachomatis могут вызвать фолликулярный конъюнктивит, поражение аноректальной области, перигепатит. Мочеполовые симптомы одинаково часто встречаются при урогенитальном и постэнтероколитическом вариантах болезни и не зависят от особенностей триггерного фактора.
Как развивается реактивный артрит?
Реактивный артрит сопровождается миграцией этиологического агента из очагов первичной инфекции в суставы или другие органы и ткани организма путём фагоцитоза микроорганизмов макрофагами и дендритными клетками. В синовиальной оболочке и ликворе обнаруживают живые микроорганизмы, способные к делению. Персистирование триггерных микроорганизмов и их антигенов в тканях сустава приводит к развитию хронического воспалительного процесса. Участие инфекции в развитии заболевания находит своё подтверждение в выявлении антител к хламидийной и кишечной инфекциям, ассоциации развития или обострения суставного синдрома с инфекционными заболеваниями кишечного и мочеполового трактов, а также и положительном, хотя и не всегда отчётливом эффекте антибиотиков в лечении реактивного артрита.
Одним из основных предрасполагающих факторов развития реактивного артрита считают носительство HLA-B27, который выявляют у 50-80% больных. Его наличие повышает вероятность урогенного варианта болезни в 50 раз. Полагают, что белок, продуцируемый этим геном, участвует в клеточных иммунных реакциях, является рецептором для бактерий и этим способствует персистенции инфекции в организме, а также имеет общие антигенные детерминанты с пептидами микробов и тканями организма, и результате чего иммунный ответ направлен не только против инфекционного агента, но и против собственных тканей. Из других предрасполагающих фактории имеют значение неадекватный, генетически обусловленный ответ CD4 Т-клеток па инфекцию, особенности продукции цитокинов, недостаточная элиминация микробов и их антигенов из полости сустава (неэффективный иммунный отпет), предыдущая экспозиция микробных антигенов и микротравматизация суставов.
Реактивный артрит: симптомы
Общие симптомы реактивного артрита включают острое начало, ограниченное число воспалён пых суставов, преимущественно нижних конечностей, асимметричность поражения суставов и осевого скелета, вовлечение сухожильно-связочных структур наличие внесуставных проявлений (афтозный стоматит, кератодермия, цирцинарный баланит, узловатая эритема, воспалительное поражение глаз), серонегативнкость по РФ, относительно доброкачественное течение с полным обратным развитием воспаления, возможность рецидивов заболевания, а в некоторых случаях и хронизацию воспалительного процесса с локализацией в периферических суставах и позвоночнике.
Реактивный артрит симптомы проявляет после кишечной или мочеполовой инфекции, при этом период от ее начали до появления первых симптомов составляет от 3 дней до 1,5-2 месяца. Примерно 25% мужчин и женщин не акцентируют внимание на ранних симптомах этого заболевания.
Дли поражения суставов характерны острое течение и ограниченное число пораженных суставов. У 85% больных наблюдают моно- и олигоартрит. Типичным считают асимметричный характер поражения суставов. Во всех случаях наблюдают поражение суставов нижних конечностей, за исключением тазобедренных суставов. В самом начале заболевания развивается воспаление коленных, голеностопных и плюснофаланговых суставов. Позже может развиваться поражение суставов верхних конечностей и позвоночника. Излюбленной локализацией патологического процесса считают плюснефаланговые суставы больших пальцев стоп, что наблюдают в половине случаев. Реже выявляют поражение других плюснефаланговых суставов и межфаланговых суставов пальцев стоп, суставов предплюсны, голеностопных и коленных суставов. При этом заболевании нередко развиваются дактилиты одного или нескольких пальцев стоп, чаще всего первых, с формированием сосискообразной деформации, которые являются результатом воспалительных изменений е периартикулярных структурах и периостальной кости.
Одним из характерных симптомов реактивного артрита считают энтезопатии, наблюдаемые у каждого четвертого-пятого больного. Этот признак типичен для всей группы спондилоартритов, но наиболее ярко представлен именно при этой болезни. Клиническии энтезопатия сопровождается болью при активных движениях в области пораженных энтезисов с локальной припухлостью или без таковой.
В качестве наиболее характерных её вариантов рассматривают подошвенный апоневрозит (боль в области прикрепления подошвенного апоневроза к нижней поверхности пяточной кости), ахиллобурсит, сосискообразную дефигурацию пальцев стоп, трохантерит (боль в области больших вертелов бедренной кости при отведении бедра). Энтезопатия дает клинику симфизита, трохантерита, синдрома передней грудной клетки из-за зaинтересованности грудино-рёберных сочленений.
Представленная клиническая картина поражения суставов характерна для острого течения реактивного артрита, она наблюдается в первые 6 мес заболевания. Особенностями хронического течения заболевания, который длится более 12 мес, считают преимущественную локализацию поражения а суставах нижних конечностей и тенденцию и уменьшению их численности, нарастание выраженности сакроилеита, стойкие и резистентные к лечению энтезопатии.
В дебюте болезни симптомы реактивного артрита и поражения осевого скелета, выявляемые у 50% больных, проявляются болями в области проекции крестцово-подвздошных сочленении и/или нижней части позвоночника, ограничением его подвижности. Боли в позвоночнике сопровождают утреннюю скованность и спазм паравертебральных мышц. Однако рентгенологические изменения в осевом скелете нетипичны, их встречают только в 20% случаев.
Бленоррагическая кератодермия - наиболее характерные кожные симптомы реактивного артрита; для него характерны безболезненные папулосквамозные высыпания, чаще на ладонях и подошвах, хотя они могут локализоваться на туловище, проксимальных отделах конечностей, волосистой части головы. Гистологически этот вид поражения кожи неотличим от пустулёзного псориаза. Ониходистрофия характерна для хронического течения и включает подногтевой гиперкератоз, изменение цвета ногтевых пластинок, онихолизис и онихогрифоз.
Наблюдают и другие системные симптомы реактивного артрита. Лихорадка - одно из характерных проявлений этого заболевания. Иногда она носит гектический характер, напоминая септический процесс. Могут быть анорексия, снижение массы села, повышенная утомляемость. Поражение сердца встречают примерно у 6-10% больных, протекает оно со скудной клинической симптоматикой, и выявляют его, как правило, с помощью инструментальных методов обследования. На ЭКГ находят нарушение атриовентрикулярной проводимости вплоть до развития полной атриовентрикулярной блокады девиации сегмента ST. Возможно развитие аортита, кардита, вальвулита с формированием аортальной недостаточности. Редко встречают апикальный фиброз лёгких, адгезивный плеврит, гломерулонефрит с протеинурией и микрогематурией, амилоидоз почек, тромбофлебит нижних конечностей, периферический неврит, причём эти изменения чаще выявляют у больных с хроническим течением.
Поражение глаз встречают у большинства больных. Конъюнктивит выявляют у 70-75% больных. Его считают одним из самых ранних признаков реактивного артрита и включают наряду с уретритом и суставным синдромом в классическую триаду этого заболевания. Конъюнктивит бывает одно- и двусторонним и может сопровождаться болью и жжением в глазах, инъекцией сосудов склер. Конъюнктивит, как и уретрит, может протекать со стёртой клинической картиной и длиться не более 1-2 дней.
Но нередко он носит затяжной характер и продолжается от нескольких дней до нескольких недель. Острый передний увеит - типичное проявление спондилоартропатий - встречают и при реактивном артрите, причём чаще, чем при болезни Бехтерева. Как правило, острый передний увеит носит односторонний характер, его ассоциируют с носительством HLA-B27 и считают отражением рецидивирующего или хронического течении заболевания, приводящим к значительному снижению остроты зрения. Возможно paзвитие кератита, язв роговицы и заднего увеита.
Читайте также:


